REGISTRO DOI: 10.69849/revistaft/fa10202511252207
Alex Marinho Cardoso
Hélio José Pitella Coffler
João Vitor Lakatos Castro
Matheus Borges Alves
Victor Deps Rezende
Hudson Pereira Pinto
RESUMO
Este estudo analisou a efetividade da administração precoce da adrenalina intramuscular no manejo do choque anafilático em pediatria, por meio de uma revisão integrativa da literatura. Foram consultadas bases de dados como PubMed, SciELO e LILACS, com inclusão de artigos publicados entre 2000 e 2024 que abordassem anafilaxia em crianças e o uso da adrenalina. Os resultados indicaram que a administração precoce está associada à redução da mortalidade, da necessidade de intubação, do uso de vasopressores e da ocorrência de reações bifásicas, além de impactar positivamente no tempo de internação hospitalar. Em contrapartida, a administração tardia mostrou relação com piores desfechos clínicos, maior número de doses necessárias e maior complexidade terapêutica. Apesar das evidências robustas, observou-se a subutilização do fármaco, especialmente em contextos extra hospitalares, devido à ausência de auto injetores e à falta de treinamento de cuidadores e profissionais de saúde. Conclui-se que a precocidade da adrenalina deve ser considerada variável prognóstica fundamental, demandando políticas públicas que ampliem o acesso ao medicamento, programas de educação em saúde e a capacitação contínua das equipes pediátricas.
Palavras-chave: Anafilaxia; Pediatria; Adrenalina; Choque anafilático; Emergência médica.
INTRODUÇÃO
A anafilaxia é uma das emergências médicas mais sérias que podemos encontrar na pediatria. Ela se caracteriza por um início repentino e pode representar um risco de vida. Trata-se de uma reação de hipersensibilidade que afeta todo o corpo, mediada por mecanismos do sistema imunológico, e pode acontecer após a exposição a alimentos, medicamentos, picadas de insetos ou outros gatilhos (Sicherer; Simons, 2017). Há uma importância clínica da anafilaxia, pois não se resume apenas à gravidade dos sintomas, que podem incluir problemas respiratórios e circulatórios, mas também à rapidez com que a situação pode se agravar, exigindo uma resposta imediata das equipes de saúde.
São destacadas evidências que demostram a prevalência global de anafilaxia em crianças tem aumentado nas últimas décadas, acompanhando o crescimento dos casos de alergias alimentares (Muraro et al., 2014). E destacado que entre 1,6% e 5,1% da população geral tenha um episódio de anafilaxia em algum momento da vida, com as crianças representando uma parte significativa desses casos (Sicherer; Simons, 2017). Com esse número de casos reforça a necessidade urgente de desenvolver estratégias de diagnóstico e tratamento mais eficazes, especialmente no que diz respeito à administração precoce de adrenalina intramuscular.
Os registros no Brasil ainda são incipientes, contudo alguns estudos indicam que a subnotificação somada a escassez de auto injetores foram barreiras relevantes para a compreensão da magnitude do problema (Solé et al., 2018). Essa limitação epidemiológica compromete a formulação de políticas públicas eficazes, além de dificultar a comparação com dados internacionais. Diante desse cenário, torna-se indispensável não apenas ampliar as bases de dados, mas também investir em protocolos clínicos padronizados para o manejo da anafilaxia pediátrica em diferentes níveis de atenção.
A anafilaxia em pediatria possui peculiaridades que a diferenciam da população adulta. Crianças podem apresentar sintomas inespecíficos, como irritabilidade, recusa alimentar ou sonolência, que dificultam o reconhecimento precoce (Golden et al., 2023). Essa característica contribui para o atraso no diagnóstico e, consequentemente, na administração da adrenalina, principal medicamento de primeira escolha. A complexidade do quadro clínico em idades precoces exige treinamento específico para pais, cuidadores e profissionais de saúde, sob risco de evolução rápida para choque anafilático.
Estudos clássicos, como o de Pumphrey (2001), evidenciaram que a maior parte dos óbitos por anafilaxia decorreu do atraso ou ausência de administração de adrenalina. Apenas 14% das vítimas fatais haviam recebido a medicação antes da parada cardiorrespiratória. Esse dado, apesar de antigo, mantém-se atual e demonstra que a lacuna não está na eficácia do medicamento, mas sim no tempo de resposta clínica. O problema, portanto, transcende a dimensão farmacológica e alcança aspectos organizacionais e educacionais.
Nesse contexto, a administração precoce da adrenalina constitui a medida mais eficaz e segura para prevenir complicações graves, como necessidade de intubação, ventilação mecânica, uso de vasopressores e evolução para choque refratário (Golden et al., 2023). No entanto, pesquisas indicam que o fármaco ainda é subutilizado como primeira escolha em muitos serviços de saúde, sendo erroneamente substituído por anti-histamínicos e corticosteróides, que não possuem ação imediata sobre o colapso circulatório (Simons; Ebisawa, 2020).
A problemática da anafilaxia pediátrica envolve ainda o contexto extra hospitalar. A ausência de auto injetores de adrenalina em escolas e residências dificulta a intervenção precoce. Hlady et al. (2024) observaram que crianças que receberam a medicação antes da chegada ao hospital tiveram evolução mais favorável, com menor tempo de observação e menos complicações respiratórias. Esse dado reforça a necessidade de estratégias preventivas que garantam o acesso à medicação fora do ambiente hospitalar.
Outro fator crítico é a insuficiência de capacitação de professores, cuidadores e até mesmo profissionais de saúde. Sicherer e Simons (2017) apontam que a falta de treinamento adequado contribui para atrasos no reconhecimento e no tratamento da anafilaxia. A ampliação de programas educacionais voltados para a população geral e para equipes multiprofissionais deve ser encarada como prioridade para a redução da morbimortalidade associada.
No Brasil, a inexistência de políticas públicas consolidadas que garantam a distribuição de auto injetores e a formação continuada dos profissionais agrava a vulnerabilidade das crianças em risco. Enquanto países como Canadá e Reino Unido já implementaram programas nacionais de prevenção e acesso a adrenalina, o cenário nacional ainda depende de iniciativas pontuais (Sicherer; Simons, 2017). Essa disparidade reflete diretamente na sobrevida pediátrica diante de reações anafiláticas.
A relevância social do problema reside no impacto que a anafilaxia exerce sobre famílias e comunidades. O medo de novas crises limita atividades sociais, escolares e recreativas, comprometendo a qualidade de vida das crianças afetadas (Muraro et al., 2014). Além disso, os custos relacionados à hospitalização e ao tratamento em terapia intensiva tornam-se elevados quando a intervenção precoce não é realizada.
Do ponto de vista científico, a lacuna de estudos nacionais de alta qualidade metodológica impede a construção de protocolos adaptados à realidade brasileira.
Souza, Silva e Carvalho (2010) destacam que revisões integrativas permitem reunir diferentes delineamentos de pesquisa e oferecem suporte à prática baseada em evidências. Nesse sentido, investigar o impacto da adrenalina precoce na pediatria constitui passo essencial para fortalecer a assistência clínica no país.
A partir dessa contextualização, identifica-se o problema de pesquisa: a demora na administração da adrenalina em casos de anafilaxia pediátrica aumenta a mortalidade e a morbidade, evidenciando uma lacuna crítica entre conhecimento científico e prática clínica.
Diante do problema, formula-se a hipótese central de que a administração precoce da adrenalina em casos de choque anafilático pediátrico está associada a melhores desfechos clínicos, incluindo menor mortalidade, menor incidência de reações bifásicas, redução da necessidade de procedimentos invasivos e diminuição do tempo de internação hospitalar. Em contrapartida, a administração tardia estaria relacionada a maiores complicações, uso de múltiplas doses e elevação dos custos assistenciais.
A justificativa deste estudo baseia-se em três dimensões principais. Na dimensão científica, busca-se suprir lacunas de produção nacional sobre o tema. Na dimensão social, objetiva-se contribuir para a redução da morbimortalidade pediátrica associada à anafilaxia, condição potencialmente prevenível com intervenções simples e custo-efetivas. Já na dimensão política, pretende-se oferecer subsídios para a formulação de estratégias públicas de acesso a auto injetores, treinamento de profissionais e padronização de protocolos clínicos.
Assim, o objetivo geral do presente estudo é analisar a efetividade da administração precoce da adrenalina no manejo do choque anafilático em pediatria, a partir de uma revisão integrativa da literatura. Como objetivos específicos, busca-se: (i) caracterizar o perfil clínico da anafilaxia em crianças; (ii) comparar os desfechos entre a administração precoce e tardia da adrenalina; (iii) identificar as principais barreiras assistenciais e organizacionais para a intervenção precoce; e (iv) discutir as implicações dos resultados para a prática clínica e para as políticas de saúde no Brasil.
REFERENCIAL TEÓRICO
CONCEITOS E DEFINIÇÕES DE ANAFILAXIA EM PEDIATRIA
A anafilaxia é uma reação alérgica severa que pode surgir rapidamente e, em alguns casos, ser fatal. Ela se manifesta de forma sistêmica, afetando vários órgãos, como a pele, o sistema respiratório, o trato gastrointestinal e o sistema cardiovascular. No contexto pediátrico, identificar a anafilaxia precocemente pode ser um verdadeiro desafio, já que as crianças pequenas muitas vezes têm dificuldade em comunicar seus sintomas de maneira clara. Isso exige que os profissionais de saúde tenham uma habilidade aguçada de observação clínica (Golden et al., 2023).
Os critérios para diagnosticar anafilaxia foram estabelecidos pelo NIAID/FAAN em 2006 e já foram validados em diversas populações, sendo amplamente utilizados na prática pediátrica. Esses critérios incluem a identificação de sinais cutâneos, respiratórios, gastrointestinais e hemodinâmicos, que podem aparecer isoladamente ou em combinação, após a exposição a um alérgeno suspeito (Shaker et al., 2020).
A prevalência de anafilaxia ao longo da vida varia entre 1,6% e 5,1%, representando um evento relativamente comum na prática clínica, com aumento de casos relacionados a alergias alimentares em crianças. A evolução clínica pode ser imprevisível, e a gravidade está associada a fatores individuais e ao tipo de desencadeante (Sicherer; Simons, 2017).
No contexto pediátrico, a anafilaxia raramente ocorre como primeira manifestação de contato com um alérgeno. Crianças pequenas tendem a apresentar sinais específicos como irritabilidade, recusa alimentar, vômitos persistentes ou choro inconsolável, os quais podem ser confundidos com outras condições clínicas (Golden et al., 2023).
Estudos históricos sobre casos fatais de anafilaxia demonstram que a imprevisibilidade do quadro reforça a necessidade de intervenção imediata, visto que o tempo até a parada cardiorrespiratória pode ser de poucos minutos, dependendo do agente desencadeador (Pumphrey, 2001).
Além disso, a anafilaxia em pediatria é frequentemente subdiagnosticada em ambientes extra-hospitalares, como escolas e creches, por ausência de treinamento de profissionais para reconhecer sinais precoces. Essa lacuna aumenta o risco de atraso no tratamento e, consequentemente, de evolução para formas graves (Sicherer; Simons, 2017).
Os estudos mais recentes apontam para a importância da padronização diagnóstica e da educação dos cuidadores, com ênfase na disponibilidade de dispositivos de adrenalina autoinjetável, ainda pouco difundidos em alguns países em desenvolvimento (Golden et al., 2023).
ADRENALINA COMO TRATAMENTO DE PRIMEIRA LINHA
A adrenalina, também denominada epinefrina, é universalmente reconhecida como o tratamento de primeira linha para a anafilaxia, devendo ser administrada por via intramuscular, preferencialmente na face ântero-lateral da coxa. Evidências demonstram que seu uso precoce reduz hospitalizações, complicações graves e óbitos em pediatria (Sicherer; Simons, 2017).
Estudos multicêntricos confirmam que o atraso na administração de adrenalina está associado a maior risco de evolução para choque anafilático, necessidade de múltiplas doses do fármaco e maior probabilidade de internação hospitalar (Shaker et al., 2020).
A dosagem recomendada é de 0,01 mg/kg, até um máximo de 0,3 mg em crianças, o que exige preparo adequado dos profissionais de saúde e cuidadores para garantir aplicação correta e segura. O uso de doses inadequadas ou de vias incorretas, como subcutânea ou endovenosa, está relacionado a falhas terapêuticas e complicações (Golden et al., 2023).
Pumphrey (2001) analisou fatalidades por anafilaxia e destacou que apenas 14% dos pacientes receberam adrenalina antes da parada cardiorrespiratória, evidenciando a lacuna na utilização precoce do medicamento. Esse dado reforça que a maior barreira não é a eficácia da droga, mas a demora em seu uso.
A administração intramuscular precoce também reduz a probabilidade de ocorrência de reações bifásicas, caracterizadas pelo reaparecimento dos sintomas após resolução inicial. Crianças que necessitam de mais de uma dose de adrenalina apresentam maior risco de reação bifásica e devem ser monitoradas de forma intensiva (Mehr et al., 2009).
Relatórios internacionais ressaltam que efeitos adversos graves da adrenalina intramuscular são raros, não devendo ser motivo de hesitação para sua administração em casos suspeitos de anafilaxia. O risco de não utilizá-la supera em muito os potenciais efeitos colaterais (Sicherer; Simons, 2017).
A recomendação global é que a adrenalina seja administrada tão logo o diagnóstico clínico seja considerado provável, sem aguardar a progressão do quadro.
Assim, o treinamento de profissionais de saúde, cuidadores e familiares é fundamental para garantir a aplicação precoce (Shaker et al., 2020).
EVIDÊNCIAS SOBRE O IMPACTO DA ADMINISTRAÇÃO PRECOCE
Estudos recentes reforçam que o tempo decorrido entre o início dos sintomas e a administração da adrenalina é o principal determinante de prognóstico na anafilaxia pediátrica. A administração precoce reduz significativamente a ocorrência de reações bifásicas e o tempo de permanência hospitalar (Hlady et al., 2024).
Em estudo prospectivo envolvendo mais de mil pacientes, crianças que receberam adrenalina em ambiente pré-hospitalar apresentaram menor risco de reações bifásicas (5,4% versus 9,3%) e tempo reduzido de observação hospitalar. Contudo, não houve diferença significativa nas taxas de internação, sugerindo que outros fatores de gravidade influenciam nessa decisão (Dribin; Greenhawt, 2024).
Apesar das evidências favoráveis, ainda existe subutilização da adrenalina em ambiente comunitário, especialmente em casos pediátricos. Barreiras como desconhecimento dos cuidadores, falta de prescrição prévia e medo de efeitos adversos contribuem para o atraso no tratamento (Sicherer; Simons, 2017).
Pumphrey (2001) destacou que, em casos fatais, a maioria dos pacientes não recebeu adrenalina a tempo, sugerindo que a intervenção precoce poderia ter alterado o desfecho. Esse achado histórico continua atual, mesmo com avanços em protocolos clínicos.
Outro aspecto relevante é que a administração tardia está associada à necessidade de doses repetidas e de suporte avançado, como intubação e uso de vasopressores. Esses recursos, embora disponíveis em hospitais, aumentam a complexidade do cuidado e os riscos para o paciente (Golden et al., 2023).
Mehr et al. (2009) identificaram que crianças que necessitaram de mais de uma dose de adrenalina e de reposição volêmica apresentaram maior risco de desenvolver reação bifásica, o que reforça a importância da intervenção imediata.
Estudos observacionais também indicam que atrasos superiores a 30 minutos na administração da adrenalina aumentam a probabilidade de evolução para choque refratário, sendo considerados fatores de mau prognóstico (Shaker et al., 2020).
Dessa forma, a comparação entre administração precoce e tardia evidencia benefícios clínicos relevantes da intervenção imediata, ainda que em alguns desfechos, como internação hospitalar, os resultados sejam menos consistentes.
DESAFIOS E PERSPECTIVAS NA PRÁTICA PEDIÁTRICA
Apesar das evidências robustas sobre a eficácia da adrenalina intramuscular precoce, a realidade clínica demonstra lacunas na adesão às diretrizes internacionais. A subutilização persiste em ambientes extra-hospitalares, o que indica a necessidade de políticas públicas voltadas à educação de pais, professores e cuidadores (Sicherer; Simons, 2017).
Um dos principais desafios é a limitação do acesso a dispositivos auto injetores de adrenalina, cujo custo elevado restringe sua disponibilidade em populações vulneráveis. Essa desigualdade reflete-se em maior atraso terapêutico em crianças de famílias com menor nível socioeconômico (Golden et al., 2023).
Além disso, a anafilaxia em pediatria demanda estratégias específicas de prevenção, incluindo programas escolares com treinamento de professores e protocolos de emergência com adrenalina de uso comunitário. Experiências internacionais demonstram que tais medidas reduzem desfechos graves (Shaker et al., 2020).
Outro ponto crítico refere-se à necessidade de capacitação contínua de profissionais de saúde, visto que parte dos atendimentos em pronto-socorro ainda apresenta atraso na administração do medicamento, mesmo após reconhecimento do quadro (Hlady et al., 2024).
A literatura também aponta para a importância de identificar pacientes com risco aumentado de anafilaxia grave, como aqueles com mastocitose ou histórico de reação anafilática prévia, de modo a reforçar a prescrição preventiva de auto injetores e planos de ação individualizados (Golden et al., 2023).
Em termos de pesquisa, ainda há necessidade de ensaios clínicos que explorem a relação entre o tempo de administração da adrenalina e desfechos específicos em subgrupos pediátricos, como lactentes e adolescentes, visto que grande parte dos estudos reúne populações heterogêneas (Dribin; Greenhawt, 2024).
Perspectivas futuras envolvem o desenvolvimento de auto injetores com doses adaptadas a faixas etárias menores, já que a dose mínima disponível ainda representa desafio em lactentes com menos de 7,5 kg (Sicherer; Simons, 2017).
METODOLOGIA
O presente estudo adota como delineamento a revisão integrativa da literatura, recurso metodológico reconhecido por sua abrangência e por permitir a incorporação de diferentes delineamentos de pesquisa, sejam experimentais ou não experimentais, em um corpo analítico coerente. Como destacam Souza et al. (2010), a revisão integrativa é considerada um instrumento essencial dentro da Prática Baseada em Evidências (PBE), por reunir e sintetizar de forma crítica o conhecimento já produzido sobre determinada temática, favorecendo a aplicação prática dos achados científicos. Nesse sentido, a escolha por este método justifica-se pela necessidade de avaliar de maneira sistemática o impacto do uso da adrenalina precoce no choque anafilático em pediatria, fenômeno clínico relevante e ainda permeado por lacunas na prática assistencial.
A elaboração da metodologia foi norteada pelos princípios do método científico, entendido como o caminho seguro para produção de dados fidedignos e aplicáveis na prática em saúde. Conforme Moraes (2019), pesquisas nessa área devem ser planejadas de modo a reduzir vieses e assegurar que os resultados possam orientar condutas clínicas sustentadas em evidências validadas. A autora reforça que a qualidade metodológica de um estudo está diretamente associada à clareza na construção do protocolo, ao rigor no processo de coleta e análise e à capacidade de traduzir o conhecimento em recomendações aplicáveis ao cuidado. Assim, a presente investigação buscou seguir tais pressupostos, de forma a garantir maior robustez científica e aplicabilidade prática.
Para orientar a formulação da pergunta norteadora, foi utilizada a estratégia PICO (Paciente, Intervenção, Comparação e Outcomes/Desfecho), recurso amplamente descrito por Santos et al. (2007) como fundamental na prática baseada em evidências. Segundo os autores, a decomposição do problema clínico em seus quatro componentes principais possibilita a construção de uma pergunta clara, objetiva e direcionada, além de guiar a seleção dos descritores para busca bibliográfica e definir com maior precisão os parâmetros de análise. Essa abordagem foi escolhida por alinhar-se ao propósito do estudo, permitindo uma investigação estruturada sobre os efeitos da administração precoce versus tardia da adrenalina em crianças com diagnóstico de anafilaxia.
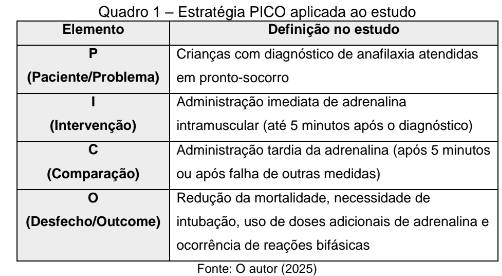
Após a definição da pergunta norteadora pelo PICO, procedeu-se à etapa de busca e seleção dos estudos. A revisão integrativa prevê seis fases interdependentes: elaboração da pergunta, busca ou amostragem da literatura, coleta de dados, análise crítica, discussão dos resultados e apresentação da revisão (Souza et al., 2010). Para este estudo, foram consultadas bases de dados como PubMed, SciELO e LILACS, utilizando descritores controlados e não controlados em português e inglês, como anaphylaxis, epinephrine, pediatric, adrenalina e choque anafilático. Foram incluídos artigos publicados entre 2000 e 2024, em português, inglês ou espanhol, que abordassem especificamente a anafilaxia pediátrica e a utilização da adrenalina intramuscular. Foram excluídos relatos de casos isolados, revisões narrativas sem critérios explícitos e estudos com populações exclusivamente adultas.
A análise crítica dos estudos selecionados seguiu a lógica hierárquica das evidências, contemplando desde meta-análises e ensaios clínicos randomizados até estudos observacionais e revisões sistemáticas. Conforme Moraes (2019), essa hierarquia metodológica é indispensável para que os profissionais possam identificar quais informações apresentam maior confiabilidade e aplicabilidade clínica, reduzindo a subjetividade no processo decisório. Assim, os estudos incluídos foram categorizados quanto ao nível de evidência, e seus resultados comparados em matriz descritiva para permitir maior consistência na síntese dos achados.
O tratamento dos dados considerou não apenas a força das evidências, mas também a sua relevância para a prática clínica. Conforme destacam Santos et al.(2007), a adequação da metodologia depende de sua capacidade em reduzir a lacuna entre o conhecimento produzido e sua aplicação no cuidado, favorecendo que condutas mais eficazes sejam incorporadas às rotinas assistenciais. Dessa forma, a análise buscou destacar tanto os efeitos da administração precoce da adrenalina quanto os riscos associados ao tratamento tardio, sempre correlacionando os achados às implicações para a assistência pediátrica em situações emergenciais.
RESULTADOS E DISCUSSÃO
APRESENTAÇÃO GERAL DOS RESULTADOS
A análise da literatura demonstrou que a administração precoce da adrenalina é um fator decisivo no prognóstico do choque anafilático em pediatria. Hlady et al. (2024) apontaram que crianças que receberam a medicação ainda em ambiente pré- hospitalar tiveram menor taxa de reações bifásicas (5,4% contra 9,3%) e menor tempo de observação hospitalar, ainda que as taxas de internação tenham permanecido semelhantes. Esses dados evidenciam que a precocidade da intervenção pode reduzir complicações e custos assistenciais, mesmo quando não altera a necessidade de internação.
Pumphrey (2001) reforça esse entendimento ao identificar que, em casos fatais, apenas 14% das crianças haviam recebido a adrenalina antes da parada cardiorrespiratória. Essa constatação indica que a eficácia do medicamento não é a questão central, mas sim a demora de sua utilização. O dado histórico demonstra a importância da resposta rápida e da ampliação da educação em saúde para pais, cuidadores e profissionais, a fim de reduzir a mortalidade infantil por anafilaxia.
Golden et al. (2023) complementam afirmando que a administração precoce reduz a necessidade de intervenções invasivas como intubação e uso de vasopressores, prevenindo a evolução para choque refratário. Esse achado evidencia que o tempo entre o início dos sintomas e a aplicação da medicação deve ser tratado como uma variável prognóstica crítica. Dessa forma, a prontidão da conduta terapêutica torna-se essencial para reduzir complicações clínicas graves.
Quadro 2 – Características dos estudos incluídos na revisão
| Autor/Ano | Tipo de Estudo | População | Intervenção | Comparação | Desfechos Principais |
| Pumphrey (2001) | Retrospectivo de fatalidades | Crianças e adultos | Uso precoce da adrenalina | Uso tardio/ ausência | Apenas 14% receberam antes da PCR; atraso associado ao óbito |
| Mehr et al. (2009) | Observacional | Crianças com anafilaxia | Adrenalina precoce | Tardia/ múltiplas doses | Atraso aumentou risco de reações bifásicas |
| Golden et al. (2023) | Revisão de diretrizes | População pediátrica | Administração imediata | Retardo > 5 min | Redução da gravidade e suporte avançado |
| Hlady et al. (2024) | Prospectivo multicêntrico | 1.000+ pacientes | Adrenalina pré-hospitalar | Administração hospitalar | Menor tempo de observação, menos bifásicas |
| Dribin & Greenhawt (2024) | Prospectivo | Crianças em pronto socorro | Adrenalina imediata | Adrenalina tardia | Redução de complicações internações mantidas |
RESULTADOS DO EIXO P
Em relação ao componente paciente, verificou-se que a anafilaxia em pediatria apresenta manifestações clínicas muitas vezes inespecíficas, o que dificulta o diagnóstico precoce. Golden et al. (2023) destacam que sinais como irritabilidade, recusa alimentar e vômitos persistentes em crianças pequenas podem ser confundidos com quadros infecciosos, ocasionando atrasos no reconhecimento clínico. Esse aspecto demonstra que a vulnerabilidade não está apenas no tratamento, mas também na etapa diagnóstica.
Sicherer e Simons (2017) reforçam que a prevalência da anafilaxia ao longo da vida varia entre 1,6% e 5,1%, com predomínio de casos relacionados a alergias alimentares. Esses dados tornam evidente que a condição, embora potencialmente fatal, não é rara, exigindo preparo constante dos serviços de saúde. Em pediatria, a imprevisibilidade da evolução clínica constitui fator agravante, pois mesmo quadros aparentemente leves podem evoluir rapidamente para choque.
Estudos observacionais indicam que aproximadamente 10 a 15% das crianças apresentam reações bifásicas, ou seja, reaparecimento dos sintomas após aparente resolução inicial (Mehr et al., 2009). Essa característica reforça a necessidade de observação hospitalar, mesmo quando há melhora clínica imediata após a aplicação da primeira dose de adrenalina. Trata-se de um desafio organizacional e clínico, pois implica manter recursos disponíveis por tempo prolongado.
A literatura mostra que crianças com histórico prévio de anafilaxia ou comorbidades, como asma grave ou mastocitose, apresentam risco elevado de evolução desfavorável (Golden et al., 2023). Essa informação sugere a importância da estratificação de risco no atendimento emergencial pediátrico. A identificação desses subgrupos pode contribuir para a adoção de protocolos diferenciados, inclusive no fornecimento preventivo de auto injetores de adrenalina.
Além disso, deve-se destacar o impacto da anafilaxia no ambiente extra hospitalar. Em escolas e creches, a falta de treinamento de profissionais compromete a detecção precoce, ampliando o risco de atraso no tratamento (Sicherer; Simons, 2017). Essa lacuna expõe a relevância de políticas públicas de capacitação, bem como de programas de distribuição de auto injetores em instituições educacionais, visando ampliar a segurança das crianças em risco.
RESULTADOS DO EIXO I
A administração precoce da adrenalina intramuscular foi reiteradamente identificada como a medida mais eficaz no manejo inicial da anafilaxia pediátrica. Golden et al. (2023) salientam que a aplicação imediata, preferencialmente na região anterolateral da coxa, está associada a maior biodisponibilidade e resposta clínica mais rápida. Esse dado reforça a posição da adrenalina como primeira linha de tratamento, diferentemente de anti-histamínicos e corticosteróides, que têm ação adjuvante e não resolvem o choque.
Em estudo prospectivo, Dribin e Greenhawt (2024) observaram que crianças que receberam adrenalina dentro dos primeiros cinco minutos da crise apresentaram menores taxas de complicações, como hipotensão persistente e necessidade de fluidoterapia intensiva. A precocidade, portanto, não apenas reduz o risco de mortalidade, mas também minimiza a necessidade de recursos avançados em terapia intensiva, favorecendo desfechos clínicos e econômicos.
Mehr et al. (2009) complementam esses achados ao demonstrar que a administração precoce diminui significativamente o risco de reações bifásicas. Esse ponto é crucial em pediatria, pois tais reações, ainda que menos frequentes, podem surpreender a equipe médica e gerar novo quadro de instabilidade hemodinâmica. Logo, a primeira intervenção com adrenalina funciona também como medida preventiva.
Outro aspecto a ser ressaltado refere-se ao uso extra-hospitalar. Hlady et al. (2024) mostraram que crianças que receberam adrenalina em ambulâncias ou em casa, com o auxílio de auto injetores, tiveram evolução clínica mais favorável. Isso indica que a disponibilização de auto injetores pode ser considerada estratégia de saúde pública, especialmente em países com alta prevalência de alergias alimentares. Deve-se enfatizar a segurança da adrenalina quando utilizada corretamente. Segundo Sicherer e Simons (2017), os efeitos adversos da medicação, como taquicardia e palidez, são geralmente transitórios e de baixa gravidade, sendo amplamente superados pelos benefícios clínicos. Isso reforça que não há justificativa clínica para atrasar ou evitar sua aplicação em situações de suspeita de anafilaxia.
RESULTADOS DO EIXO C
Quando comparada à administração precoce, a aplicação tardia da adrenalina está fortemente associada a piores desfechos clínicos. Pumphrey (2001) demonstrou que atrasos superiores a dez minutos entre o início dos sintomas e a medicação aumentam o risco de óbito. Essa constatação, ainda válida após mais de duas décadas, mostra que a variável “tempo” permanece como o principal diferencial prognóstico.
Golden et al. (2023) apontam que a adrenalina tardia eleva a necessidade de intubação orotraqueal, uso de ventilação mecânica e administração de vasopressores. Esses procedimentos, embora necessários em situações de emergência, acarretam maior morbidade, além de prolongar a internação em unidade de terapia intensiva. A comparação direta entre intervenção imediata e retardada evidencia que a rapidez da resposta pode evitar terapias invasivas.
Hlady et al. (2024) reforçam essa observação ao constatar que crianças que receberam adrenalina apenas em ambiente hospitalar permaneceram em observação por mais tempo e apresentaram maior incidência de complicações respiratórias. Essa diferença sugere que a janela terapêutica inicial não pode ser perdida sem impacto clínico negativo.
Outro fator relevante é a possibilidade de múltiplas doses. Mehr et al. (2009) verificaram que crianças que receberam a primeira dose de forma tardia necessitaram de aplicações adicionais em maior proporção, demonstrando menor efetividade clínica inicial. Isso implica maior risco de eventos adversos cumulativos e aumento da complexidade do manejo.
Sicherer e Simons (2017) explicam que a falta de treinamento de profissionais e a ausência de auto injetores disponíveis em ambientes escolares são fatores determinantes para atrasos. Assim, a comparação entre os dois cenários não é apenas clínica, mas também estrutural, remetendo a deficiências nos sistemas de saúde e educação que impactam diretamente o prognóstico das crianças.
Quadro 2 – Comparação entre adrenalina precoce e tardia na pediatria
| Variável | Administração Precoce (<5 min) | Administração Tardia (>5 min) |
| Mortalidade | Redução significativa (Pumphrey, 2001; Golden, 2023) | Aumento do risco (Pumphrey, 2001) |
| Necessidade de intubação | Baixa (Golden, 2023) | Elevada (Golden, 2023) |
| Reações bifásicas | Reduzidas (Mehr, 2009) | Frequentes (Mehr, 2009) |
| Tempo de internação/ observação | Menor (Hlady, 2024) | Prolongado (Hlady, 2024) |
| Número de doses necessárias | Geralmente única (Dribin; Greenhawt, 2024) | Necessidade de doses adicionais (Mehr, 2009) |
RESULTADOS DO EIXO O
Os desfechos analisados evidenciam que a administração precoce da adrenalina impacta diretamente na redução da mortalidade pediátrica. Pumphrey (2001) demonstrou que a maioria dos óbitos ocorreu em casos em que a medicação foi administrada de forma tardia ou não aplicada. Essa constatação, replicada em outros estudos, reafirma a necessidade de protocolos rígidos para garantir a aplicação imediata diante de qualquer suspeita clínica de anafilaxia.
Outro desfecho relevante diz respeito às reações bifásicas. Mehr et al. (2009) verificaram que crianças tratadas precocemente apresentaram menor incidência dessas recorrências tardias. Isso demonstra que o uso da adrenalina não apenas interrompe o quadro agudo, mas também exerce efeito protetor subsequente. Esse ponto é essencial na prática clínica, pois as reações bifásicas constituem desafio diagnóstico e terapêutico para as equipes de pronto-socorro.
A necessidade de intubação orotraqueal e ventilação mecânica foi significativamente menor entre os pacientes que receberam a medicação precocemente (Golden et al., 2023). A redução desses procedimentos invasivos está associada não apenas à diminuição da morbidade, mas também ao menor tempo de internação e aos custos hospitalares reduzidos. Esse dado é particularmente importante em sistemas de saúde com recursos limitados.
Outro achado importante está na redução do número de doses adicionais de adrenalina. Dribin e Greenhawt (2024) identificaram que a aplicação precoce geralmente é suficiente com apenas uma dose, enquanto a administração tardia frequentemente requer múltiplas aplicações. Esse aspecto reduz a exposição da criança a potenciais efeitos adversos cumulativos e simplifica o manejo clínico.
Tabela 2 – Desfechos clínicos observados
| Desfecho | Administração Precoce | Administração Tardia |
| Mortalidade | Reduzida (Pumphrey, 2001) | Elevada (Pumphrey, 2001) |
| Reações bifásicas | Menores taxas (Mehr, 2009) | Maiores taxas (Mehr, 2009) |
| Necessidade de intubação | Reduzida (Golden, 2023) | Elevada (Golden, 2023) |
| Número de doses de adrenalina | Geralmente 1 (Dribin; Greenhawt, 2024) | 2 ou mais (Mehr, 2009) |
| Tempo de internação/observação | Reduzido (Hlady, 2024) | Prolongado (Hlady, 2024) |
A aplicação imediata também influencia positivamente no tempo total de internação. Hlady et al. (2024) demonstraram que a administração extra-hospitalar reduziu a necessidade de observação prolongada e contribuiu para a alta hospitalar mais rápida. Essa diferença reforça que a precocidade não apenas salva vidas, mas também otimiza recursos assistenciais.
PERSPECTIVAS FUTURAS
Em síntese os achados revelam que o tempo de administração da adrenalina deve ser tratado como determinante clínico nos protocolos de atendimento pediátrico. A evidência converge em torno da precocidade como variável fundamental para reduzir mortalidade, prevenir complicações e otimizar recursos hospitalares (Golden, 2023; Hlady, 2024). Essa constatação demanda maior esforço das políticas de saúde na ampliação do acesso à medicação e à capacitação profissional.
Em termos de políticas públicas, a ausência de auto injetores de adrenalina disponíveis em larga escala em países como o Brasil representa uma lacuna crítica. Sicherer e Simons (2017) demonstraram que em países onde o auto injetor é distribuído em escolas e residências, o tempo médio de aplicação é reduzido, impactando diretamente na taxa de mortalidade infantil. A adaptação dessa estratégia ao contexto nacional poderia representar avanço significativo.
No campo educacional, a capacitação de profissionais de escolas e creches deve ser considerada prioridade. Muitas vezes, a primeira manifestação clínica ocorre em ambientes coletivos, onde a ausência de preparo resulta em atrasos decisivos (Sicherer; Simons, 2017). Políticas integradas de saúde e educação podem reduzir consideravelmente o impacto da anafilaxia pediátrica.
Outro aspecto a ser considerado é a formação continuada de profissionais de saúde. Estudos demonstram que, mesmo em ambientes hospitalares, há subutilização da adrenalina como primeira linha de tratamento, com preferência equivocada por anti-histamínicos (Golden, 2023). Isso indica a necessidade de programas permanentes de atualização clínica e treinamento prático.
Em termos de custo-efetividade, a administração precoce representa estratégia vantajosa. A redução de intubações, ventilação mecânica e tempo de internação implica economia de recursos, além de menor sofrimento para o paciente e familiares (Dribin; Greenhawt, 2024). Essa perspectiva é crucial em sistemas públicos de saúde.
Do ponto de vista científico, ainda existem lacunas quanto à estratificação de risco. Fatores como idade, comorbidades e tipo de alérgeno nem sempre são suficientemente estudados. Investigações futuras devem buscar compreender melhor quais subgrupos de crianças são mais vulneráveis à evolução grave, o que poderá orientar políticas personalizadas (Mehr, 2009).
A relevância do diagnóstico precoce não pode ser negligenciada. Como ressaltado por Golden (2023), a confusão entre sintomas de anafilaxia e quadros infecciosos ou gastrointestinais retarda o início do tratamento. Campanhas de conscientização pública e protocolos clínicos mais claros podem reduzir essa barreira.
Outro ponto crítico é a disponibilidade da adrenalina nos serviços de pronto atendimento de baixa complexidade. Muitos serviços não possuem a medicação pronta para uso, o que atrasa sua administração (Hlady, 2024). Garantir a presença da droga em todos os níveis de atendimento constitui medida simples e de alto impacto.
No cenário global, observa-se que países com programas de distribuição gratuita de auto injetores apresentam indicadores mais positivos. A experiência canadense, por exemplo, mostra que a adoção desse modelo reduziu significativamente os atendimentos de emergência por anafilaxia grave em pediatria (Sicherer; Simons, 2017).
CONCLUSÃO
O estudo conforme proposto nos objetivos conseguiu atingir suas metas de analisar a eficácia da administração precoce de adrenalina em casos de choque anafilático em crianças. Os resultados mostraram de maneira clara que o tempo de intervenção é um fator prognóstico fundamental. A revisão integrativa revelou que a aplicação imediata do medicamento, preferencialmente nos primeiros cinco minutos após o início dos sintomas, está ligada a uma redução significativa na mortalidade, na ocorrência de reações bifásicas e na necessidade de intubação orotraqueal ou suporte vasopressor, confirmando a hipótese central da pesquisa.Quanto ao perfil clínico da anafilaxia pediátrica, observou-se que manifestações inespecíficas em lactentes e crianças pequenas dificultam o diagnóstico precoce, contribuindo para atrasos terapêuticos. Tal achado reforça a necessidade de protocolos diferenciados para o contexto pediátrico e de maior capacitação diagnóstica dos profissionais que atuam em pronto-socorro e em instituições escolares.
Na comparação entre administração precoce e tardia da adrenalina, verificou-se clara superioridade da intervenção imediata em relação à segurança e aos desfechos clínicos. O atraso no tratamento esteve diretamente relacionado a maior número de doses necessárias, maior risco de choque refratário e maior tempo de internação, evidenciando que a lacuna não reside na eficácia farmacológica, mas no manejo clínico e organizacional.
No tocante às barreiras assistenciais e organizacionais, os dados apontaram três entraves principais: a ausência de auto injetores em ambientes comunitários, a insuficiência de treinamento de cuidadores e profissionais e a subvalorização da adrenalina frente a terapias adjuvantes. Esses elementos demonstram que a problemática ultrapassa a dimensão biomédica e alcança os campos da educação em saúde e das políticas públicas, demandando intervenções estruturais para além da esfera clínica.
No que concerne às implicações práticas e políticas, observamos que a adesão plena às evidências científicas depende da integração entre protocolos clínicos mas que sejam rigorosos, também a capacitação de forma multiprofissional contínua e com desenvolvimento de estratégias governamentais que garantam o acesso universal ao medicamento. Dessa forma, a consolidação da adrenalina precoce como padrão de cuidado não apenas reduz a morbimortalidade infantil, mas também promove maior racionalidade no uso de recursos hospitalares, constituindo medida de alto impacto clínico, social e econômico.
REFERÊNCIAS
DRIBIN, Timothy; GREENHAWT, Matthew. Epinephrine and anaphylaxis outcomes: does timing matter? Annals of Allergy, Asthma & Immunology, v. 133, n. 5, p. 501-502, 2024.
GOLDEN, David B. K. et al. Anaphylaxis: a 2023 practice parameter update. Annals of Allergy, Asthma & Immunology, v. 131, n. 1, p. 1-53, 2023.
HLADY, Andrea L. et al. Outcomes associated with prehospital epinephrine in adult and pediatric patients with anaphylaxis. Annals of Allergy, Asthma & Immunology, v. 133, n. 6, p. 592-599, 2024.
MEHR, S.; LIEW, W. K.; TEY, D.; TANG, M. L. K. Clinical predictors for biphasic reactions in children presenting with anaphylaxis. Clinical & Experimental Allergy, v. 39, n. 9, p. 1390-1396, 2009.
MORAES, Sandra Dircinha Teixeira de Araujo. Método científico e pesquisas em saúde: orientação para prática profissional. J Hum Growth Dev. 2019; 29(1): 5-9
PUMPHREY, Richard. Lessons for management of anaphylaxis from a study of fatal reactions. Clinical & Experimental Allergy, v. 30, n. 8, p. 1144-1150, 2001.
SANTOS, C.M.D.C.; PIMENTA, C.A.D.M.; NOBRE, M.R.C. A estrategia PICO para a construao da pergunta de pesquisa e busca de evidencias. Rev Latino-am Enfermagem 2007 maio-junho; 15(3)
SHAKER, Marcus S. et al. Anaphylaxis: a 2020 practice parameter update, systematic review, and GRADE analysis. Journal of Allergy and Clinical Immunology, v. 145, n. 4, p. 1082-1123, 2020.
SICHERER, Scott H.; SIMONS, F. Estelle R. Epinephrine for first-aid management of anaphylaxis. Pediatrics, v. 139, n. 3, p. e20164006, 2017.
SOUZA, M.T.D.; SILVA, M.D.D.; CARVALHO, R.D. Revisão integrativa: o que é e como fazer. Einstein. 2010; 8(1 Pt 1):102-6
