REGISTRO DOI: 10.69849/revistaft/ch102025111414
Maria Isabelly Luna de Melo², Anna Cláudia Balbino Vieira da Silva Meneses¹, Leonam de Oliveira Silva³ ,Thierry Duarte Ribeiro Sobral¹, Edla de Andrade Alves da Silva³, Thayna Costa Tenório Ribeiro Neves³, João Gustavo Rocha Peixoto dos Santos4.
Introdução: A ciatalgia, uma das principais queixas neurológicas, refere-se a um processo de inflamação e/ou compressão das raízes nervosas do nervo ciático (L4-S3). Sabe-se que a hérnia de disco da coluna vertebral, é uma das principais etiologias. O tratamento dessas condições pode ser tanto conservador quanto envolver procedimentos cirúrgicos [3]. A cirurgia endoscópica minimamente invasiva tem proporcionado aos pacientes uma recuperação funcional mais breve. Relato de caso: Homem de 58 anos de idade, afetado por compressão da medula espinhal devido a abaulamento discal no nível L4-L5, uma semana após o procedimento de descompressão radicular endoscópica, desenvolveu um padrão de complicação atípico de degeneração discal e das articulações interfacetárias, além de abaulamento discal difuso com compressão nervosa das raízes emergentes e do saco dural, evoluindo com piora clínica marcada por dor lombar e parestesia contínua no membro inferior esquerdo. Feito reabordagem dois meses após o primeiro procedimento, que consistiu em artrodese de coluna lombar, associada a uma nova descompressão espinhal endoscópica da coluna lombar com enxerto ósseo para tratar a hérnia de disco. Conclusão: Diante da complexidade do manejo da condição relatada no caso a discectomia endoscópica minimamente invasiva tem se consolidado como uma alternativa eficaz à cirurgia convencional. Todavia, como observado neste estudo, a técnica não está isenta de desafios e possíveis complicações, como a necessidade de reoperação devido à recidiva do quadro. A reabordagem cirúrgica com artrodese lombar e nova descompressão endoscópica mostrou-se uma estratégia eficaz para a estabilização da coluna e alívio sintomático.
Palavras-chaves: Hérnia discal; Discectomia; Artrodese de Coluna; Dor Crônica Pós Cirúrgica; Ciatalgia.
Introdução
A ciatalgia, considerada uma das principais queixas neurológicas em todo o mundo, refere-se a um processo de inflamação e/ou compressão das raízes nervosas do nervo ciático (L4-S3), e está relacionada principalmente à dor na face posterior da perna que irradia ao longo do joelho, pés e dedos, além de outros sinais clínicos de déficits neurológicos, como fraqueza muscular e alterações de sensibilidade e reflexos [1].
Entre as principais etiologias envolvidas na condição, sabe-se que a hérnia de disco da coluna vertebral, que causa irritação e disfunção nervosa, é o principal fator desencadeante[2]. Além disso, menos comumente, outras condições podem estar envolvidas, como estenose foraminal, cistos e tumores[1].
O tratamento dessas condições pode ser tanto conservador quanto envolver procedimentos cirúrgicos, como a discectomia [3]. Dentre as principais formas de realização da discectomia, que ganhou notoriedade nas últimas décadas, é uma cirurgia endoscópica minimamente invasiva que tem proporcionado aos pacientes uma recuperação funcional mais breve, bem como um rápido retorno às atividades cotidianas e uma redução da perda sanguínea durante a cirurgia, além de uma redução do tempo de internação, promovendo inúmeros benefícios aos pacientes [4].
Com relação às complicações relacionadas ao procedimento, sabe-se que apesar da grande maioria dos pacientes submetidos à cirurgia minimamente invasiva terem um bom prognóstico, os casos de complicações e necessidades de reoperação tem sido cada vez mais descritos na literatura médica devido à grande variedade de técnicas desenvolvida na abordagem, sendo a presença de descompressão incompleta sintomática uma evolução bastante incomum e atípica do procedimento, estando presente, segundo os relatos, em apenas 1% dos casos [4].
O objetivo deste artigo é relatar um caso de um adulto de 58 anos de idade, afetado por compressão da medula espinhal devido a abaulamento discal no nível L4-L5, que apenas uma semana após o procedimento de descompressão radicular endoscópica, ainda no pós-operatório imediato, desenvolveu um padrão de complicação extremamente atípico, com
pouquíssimas especificações na literatura médica, com processo progressivo, no mesmo nível, de degeneração discal e das articulações interfacetárias, além de abaulamento discal difuso com compressão nervosa das raízes emergentes e do saco dural, evoluindo com piora clínica marcada por dor lombar e parestesia contínua no membro inferior esquerdo.
Relato de caso
Homem, 58 anos, com história de lombalgia progressiva, irradiando para o membro inferior esquerdo (MIE), acompanhada de edema ipsilateral e claudicação neurogênica. Nas primeiras semanas da aparição dos sintomas, deu entrada ao hospital cerca de três vezes, onde foi prescrito tratamento conservador com anti-inflamatórios não esteroides (AINEs) e corticóides injetáveis, embora não tenha havido melhora completa.
Um mês após o início do quadro, a dor do paciente aumentou de intensidade e foi descrita como extremamente grave, associada à parestesia no MIE e dificuldade para caminhar e ficar em pé. Neste período, procurou novamente o hospital, o exame físico revelou perda de força muscular, hipoestesia no MIE e sinal de Laségue positivo. Na época, decidiu-se continuar com o tratamento conservador, usando opioides e corticoides intravenosos, mas não houve melhora sintomática.
Assim, quando um estudo de imagem foi realizado usando uma tomografia computadorizada da coluna lombar, evidenciou abaulamentos discais difusos, nos níveis L3-S1, tocando a face ventral do saco dural, sem contatos neurais, demais discos intervertebrais sem abaulamentos ou protrusões significativas, canal vertebral e forames intervertebrais de amplitudes preservadas.
Após medidas conservadoras para melhora do quadro, que não houve resposta ao tratamento, paciente foi hospitalizado para manejo da dor. Durante a hospitalização, foi realizado um exame de ressonância magnética (RM), que mostrou alterações degenerativas do segmento lombar da coluna vertebral, destacando-se: abaulamento discal difuso em nível L4-L5, com componente protruso subarticular à esquerda, que toca a raiz descendente homolateral, edema entre os processos espinhosos de L2-L3, L3-L4 e L5-S1, por provável sobrecarga mecânica. Assim, considerando os resultados dos exames de imagem, bem como o quadro clínico do paciente e a refratariedade ao tratamento conservador, o departamento de neurocirurgia afirmou que seria necessário um procedimento cirúrgico para resolução da condição apresentada.
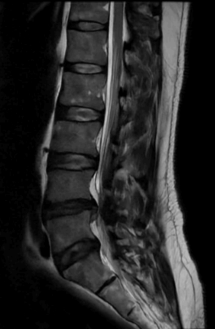
Figura 1. RM da coluna lombar (sequência T2 ponderada, plano sagital) evidenciando alteração na morfologia e no sinal do disco intervertebral em nível L4-L5, com redução da altura discal e protrusão posterior, com compressão do saco dural. Observa-se também hipersinal em T2 no espaço epidural posterior, compatível com alterações inflamatórias pós-operatórias.
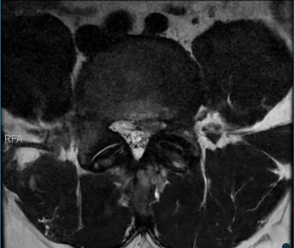
Figura 2. RM de coluna lombar (sequência T2 ponderada, corte axial no nível L4-L5) evidenciando material de sinal heterogêneo no recesso lateral esquerdo, determinando compressão da raiz nervosa correspondente. Observa-se redução do espaço discal e alteração do sinal do disco intervertebral, compatíveis com degeneração discal..
Então, sete dias após essa última admissão, o paciente foi submetido à cirurgia endoscópica para descompressão da coluna vertebral e tratamento cirúrgico da hérnia de disco sob anestesia geral e monitoramento neurofisiológico intra operatório, bem como acompanhamento radioscópico durante todo o procedimento. Com o paciente em decúbito ventral, o acesso foi feito por meio de uma incisão guiada por radioscopia, seguida pela entrada com o sistema endoscópico. Durante o procedimento, foram liberadas as aderências, aberto o ligamento amarelo, perfurada a faceta articular inferior de L4 e a faceta articular superior de L5, além da liberação do recesso lateral e da cauda equina e da discectomia de L4 e L5 com remoção do fragmento caudal. Durante o pós-operatório imediato, a dor do paciente melhorou clinicamente, mas ele continuou a ter força reduzida e parestesia no MIE. Como resultado, ele recebeu alta hospitalar dois dias após o procedimento cirúrgico e foi-lhe prescrito tratamento farmacológico para alívio dos sintomas.
Cerca de cinco dias após a cirurgia, o paciente começou a apresentar piora clínica, evoluindo com lombalgia e parestesia contínua no MIE, e foi novamente submetido a exames de imagem para avaliação, A nova RM mostrou desidratação discal em L4-L5 e L5-S1, com presença de fissura anelar fibrosa periférica, além de discreto abaulamento discal difuso em L4-L5 e compressão da face ventral do saco dural e redução das bases foraminais, em contato discal com a raiz emergente esquerda de L4. Também foram observadas alterações degenerativas nas articulações interfacetárias lombares, mais claramente em L4-L5, onde havia edema periarticular. Por conseguinte, o paciente continuou o tratamento com sintomáticos para aliviar suas queixas, enquanto aguardava o agendamento e a realização de uma nova cirurgia.
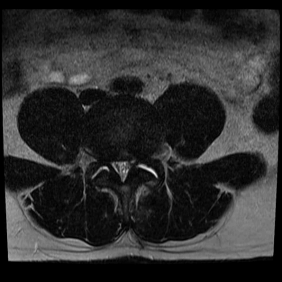
Figura 3. RM de coluna lombossacra (sequência T2 ponderada, corte axial em nível L5-S1) evidenciando cisto sinovial e componente de nova herniação, resultando na estenose do canal.
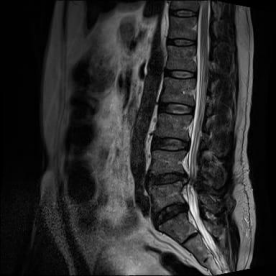
Figura 4. RM de coluna lombossacra (sequência T2 ponderada, plano sagital) evidenciando degeneração discal difusa, com redução da altura e do sinal em T2 dos discos intervertebrais, mais pronunciada em L4-L5 e L5-S1. Nota-se protrusão posterior do disco L5-S1, determinando compressão do saco dural e contato com a raiz nervosa adjacente.
A reabordagem foi desempenhada cerca de dois meses após o primeiro procedimento, período em que foi mantido tratamento conservador, sem apresentar melhora, consistindo então em uma artrodese da coluna lombar posterior, envolvendo os níveis de L4 e L5, bem como uma nova descompressão espinhal endoscópica da coluna lombar com enxerto ósseo para tratar a hérnia de disco. Todo o procedimento foi novamente acompanhado por monitoramento neurofisiológico intraoperatório e radioscopia. Com o paciente em decúbito ventral, o acesso foi obtido por meio de uma incisão paramediana, guiada por radioscopia, com dissecção subsequente para inserção da cânula de trabalho. Em seguida, foi realizada a entrada com o sistema de endoscopia transforaminal. Os processos articulares das facetas foram identificados e drenados para a foraminoplastia, com o objetivo de liberar a cauda equina. Além disso, o ligamento amarelo foi seccionado juntamente com a dissecção da raiz descendente, seguida de discectomia, a fim de promover o tratamento microcirúrgico do canal espinhal. Foi inserido um dispositivo de elevação CAGE e a sua inserção foi guiada por radioscopia, com o posicionamento controlado por imagens radiográficas. Finalmente, parafusos percutâneos bilaterais foram usados para realizar a artrodese em L4-L5, fixados em dois níveis, com hastes percutâneas e bloqueadores sendo passados para a fixação final.
No pós-operatório imediato, o paciente relatou dor lombar de alta intensidade, controlada apenas com o uso de opioides. No segundo dia de pós-operatório, o paciente conseguiu deambular e houve melhora clínica significativa, com redução da dor e progresso na deambulação e ortostatismo prolongado. O paciente recebeu alta três dias após a cirurgia e foi prescrita apenas medicação sintomática para dor neuropática, como pregabalina e analgésicos, além de iniciar fisioterapia motora. A RM de controle demonstrou artrodese posterior fixando o segmento de L4-L5, com hastes e parafusos metálicos intrassomáticos e transpediculares, presença de CAGE no espaço intervertebral de L4-L5, edema ósseo nos platôs vertebrais contiguos de L4-L5, que pode estar relacionado a alterações degenerativas do tipo Modic I, discopatia inicial em L5-S1, com abaulamento discal, sem conflito radicular. Dessa forma, a cirurgia foi bem-sucedida, com recuperação estrutural adequada.
Um mês após a operação, o uso de pregabalina e analgésicos foi interrompido. Após a interrupção da medicação, o paciente continuou a sentir uma redução na dor lombar, que foi classificada como leve a moderada e estava mais relacionada ao movimento. A deambulação continuou a melhorar e houve uma redução do edema no membro inferior esquerdo, embora a sensibilidade ainda não tenha retornado completamente. O paciente ainda está fazendo fisioterapia motora e está programado para retornar para acompanhamento e avaliação pelo serviço de Neurocirurgia a cada 6 meses.
Após um ano de pós-operatório, o paciente ainda apresenta dor de intensidade moderada à movimentação na região lombar e em MIE, alega também redução da sensibilidade em MIE. Permanece em uso de pregabalina 75 mg, duas vezes ao dia. Diante da persistência do quadro, foi diagnosticado com Dor pós-cirúrgica crônica (DPCC), estando em acompanhamento e tratamento específico para essa condição.
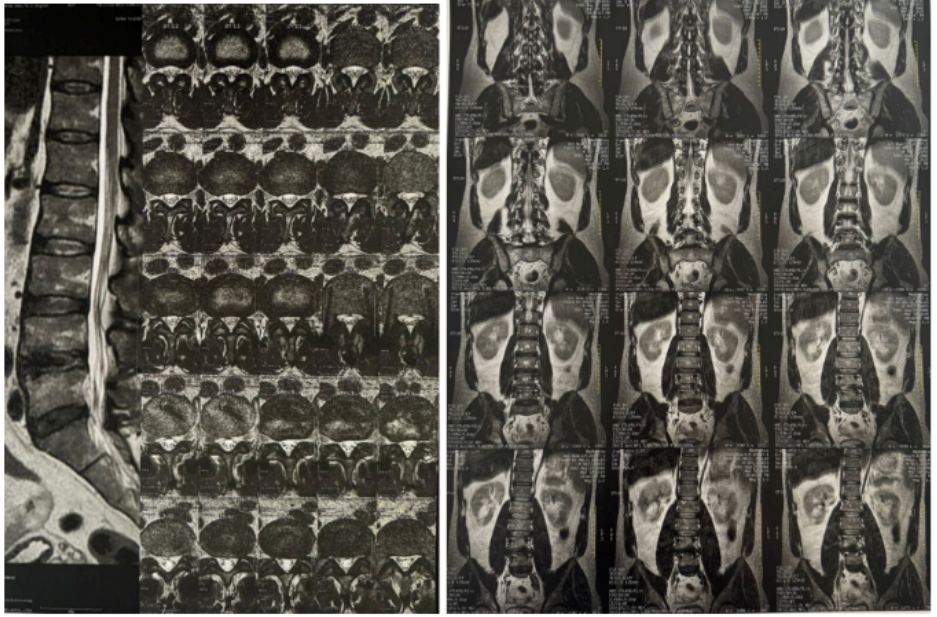
Figura 5 e 6. RM de coluna lombossacra (sequências T2 ponderadas, planos sagital e axial) demonstrando degeneração discal difusa, com redução da altura e do sinal em T2 dos discos intervertebrais. Nota-se protrusão posterior do disco L5-S1, determinando compressão do saco dural e contato com a raiz nervosa correspondente.
Discussão
A hérnia de disco lombar é deflagrada pelo deslocamento do material interno chamado núcleo pulposo além do espaço do disco intervertebral. [5] Sendo a maior prevalência em indivíduos com idade entre 30 a 50 anos, e proporção de homens para mulheres de 2:1. [5] A hérnia lombar é considerada a causa mais comum de ciatalgia, sendo um fator que contribui para a incapacidade. Sabe-se que o tratamento cirúrgico na forma de discectomia lombar (DL) é superior ao tratamento conservador contínuo (CC) em termos de melhor recuperação e alívio da dor. [6] Entre os pacientes com sintomas radiculares refratários devido à hérnia, os resultados mostram que a DL diminui a dor nas pernas e nas costas mais do que a CC. [7] O tratamento cirúrgico está devidamente indicado em casos de lombociatalgia hiperalgésica refratários ao tratamento medicamentoso, lombociática paralisante e nos casos de síndrome da cauda equina. [8]
A propedêutica do diagnóstico dessa condição consiste no elo entre os aspectos clínicos e radiológicos. No que tange aos sinais e sintomas, o principal é a denominada claudicação neurogênica, caracterizada por uma dor difusa na região dos glúteos e nos membros inferiores, associada à parestesia e cãibras, com piora à deambulação e melhora após sentar-se ou durante o repouso. O exame físico neurológico, por sua vez, habitualmente não demonstra déficits focais ou alterações significativas e, por isso, as queixas clínicas não indicam a gravidade da estenose na maioria dos pacientes vítimas de hérnia lombar. No entanto, no caso do paciente relatado, observa-se a prevalência da sintomatologia supracitada [9]. De todo modo, a utilização de métodos de imagem é preponderante diante desse quadro, a fim de avaliar precisamente o acometimento das estruturas envolvidas [10].
Nesse sentido, a utilização de radiografias simples do segmento lombar da coluna vertebral nas incidências anteroposterior e em perfil é válida e pode evidenciar determinadas alterações, a exemplo de espondilolistese, estreitamento do espaço discal e a presença de osteófitos. A Tomografia Computadorizada (TC) da coluna lombar pode ser optada inicialmente, como realizado no caso abordado, porém o grau de estenose pode ser subestimado por esse método [10]. Sendo assim, a RM segue como exame de imagem mais sensível para confirmar o estreitamento do canal espinhal ou o pinçamento das raízes nervosas, com capacidade de demonstrar a degeneração ou herniação discal, bem como hipertrofia do ligamento amarelo e da cápsula da faceta, redução do canal central e do recesso lateral [9,10]. Em serviços nos quais a RM não pode ser executada, a mielografia associada à TC pode ser utilizada [10].
A abordagem da estenose de disco intervertebral pode ser conservadora ou cirúrgica. O tratamento conservador tem como ponto fulcral o alívio da dor e a melhora funcional do paciente, possuindo como pilares o fortalecimento e, em casos refratários, a administração de injeções de corticosteroides locais. Em relação ao fortalecimento, opta-se pela recomendação de sessões com profissionais da fisioterapia que foquem na flexão abdominal e nos músculos centrais, promovendo melhora da mobilidade, assim como dos sintomas associados. A aplicação dessa classe de medicamentos, por sua vez, deve ser bem indicada. Segundo Isaack (2012), há controvérsias quanto ao número de aplicações e a frequência necessária para controlar o quadro. Além disso, pacientes com déficits mais extensos, a exemplo daqueles com síndrome da cauda equina, estão mais suscetíveis à exacerbação do desconforto após o uso dos fármacos [9].
A descompressão cirúrgica da estenose possui indicação bem definida e abrange os pacientes inelegíveis ou refratários ao tratamento conservador, com redução da funcionalidade ou da qualidade de vida [9, 11]. Nos últimos anos, as técnicas neurocirúrgicas têm avançado e as cirurgias endoscópicas e minimamente invasivas têm ganhado cada vez mais espaço, dada a sua capacidade de ser menos traumáticas, produzir menos complicações, gerar menos custos e apresentar resultados similares e, até mesmo, superiores às tradicionais, especialmente em pacientes idosos [12]. A escolha do método é definida a partir da localização, do caráter da estenose e do perfil do paciente [9]. Durante a conduta do paciente relatado, inicialmente, optou-se pela discectomia endoscópica e, durante a reabordagem, foi executada uma artrodese posterior associada à via endoscópica transforaminal com foraminoplastia e implementação de um dispositivo cage.
Partindo desse pressuposto, o procedimento de discectomia endoscópica possui boa indicação para a descompressão dessa condição. Isso se deve ao fato de tratar-se de uma técnica minimamente invasiva, a qual causa muito menos injúrias a músculos, ligamentos e preserva estruturas ósseas, desencadeando um melhor desfecho ao paciente, sobretudo no que se refere ao tempo de alta hospitalar, à sua reabilitação e ao seu retorno às atividades habituais [12]. No entanto, é um método desafiador, haja vista a hiperplasia e a distorção de estruturas adjacentes [13]. No caso descrito, o primeiro procedimento foi dado, inicialmente, como satisfatório e foi desempenhado sem intercorrências. Porém, à posteriori, o retorno da queixa álgica, dos déficits motores, sensitivos e da presença de evidências de deterioração do quadro nos exames de imagem suscitaram uma cirurgia revisional.
Desse modo, foi escolhida a via endoscópica com discectomia transforaminal, a qual é bem-sucedida para casos similares, mas também apresenta limitações. Tais entraves se devem a aspectos anatômicos do paciente e ocorrem, geralmente, nas vértebras L5-S1 [12]. Todavia, o advento da foraminoplastia no contexto da abordagem endoscópica se refere ao aumento do forame intervertebral por meio do corte do processo articular superior, obtendo descompressão satisfatória em quase todos os casos quando associada à discectomia [14]. Outrossim, além da descompressão, outros processos podem ser necessários, como é o caso da fusão e da redução. Essas outras abordagens podem ser utilizadas durante a correção da estenose com a cirurgia aberta ou executadas em cirurgias revisionais, como no caso supracitado [13,15]. A indicação da artrodese é dada pela presença de instabilidade, deformidade ou recorrência do quadro álgico em pacientes já submetidos à cirurgia lombar, tendo em vista que uma nova manipulação das mesmas estruturas anatômicas gerará mais vulnerabilidade, caso não seja feita a fixação adequada. Ademais, a técnica de fusão intervertebral posterior é uma das modalidades para a instalação do CAGE, uma estrutura expansível implantada no espaço intervertebral com o objetivo de restaurar a altura do disco e estabilizar a coluna vertebral, ajudando na fusão entre as vértebras e promovendo desfechos mais eficazes no que tange à artrodese, além de reduzir o estresse local durante a cicatrização [15].
Entretanto, devido a ampla disseminação e desenvolvimento de uma diversidade de técnicas cirúrgicas relacionados a esses procedimentos, desde o surgimento das abordagens transforaminais endoscópicas por Kanbim no início dos anos 90 até os dias atuais, uma diversidade de apresentação de complicações cirúrgicas tem se tornado cada vez mais comuns e inevitáveis, sendo as de principais destaques o surgimento de rupturas durais, infecções intervertebrais, hipoestesias pós-operatórias, recorrência da herniação discal lombar [4]. No que se refere a abordagem endoscópica uniportal com discectomia transforaminal, vê-se que a presença de uma descompressão incompleta sintomática, como observada no caso, só foi relatada em 1% dos casos da literatura, sendo esta uma apresentação extremamente atípica relacionada à intervenção deste procedimento [4, 16].
A dor pós-cirúrgica crônica define-se como dor que surge ou se intensifica após cirurgia, persiste por ≥ 3 meses, compromete a qualidade de vida e se localiza no campo operatório ou dermátomo correspondente, após exclusão de causas como infecção ou neoplasia. [17, 18].
Cirurgias extensas, com maior lesão tecidual, estão associadas a maior risco de DPCC, especialmente após fusão e laminectomia, em comparação à discectomia. No entanto, os dados sobre a influência da via cirúrgica (aberta vs. minimamente invasiva) ainda são inconclusivos [20, 21].
A dor aguda mal controlada no pós-operatório imediato é um fator de risco, embora o controle eficaz não garanta a prevenção da DPCC [19].
Conclusão
Diante da complexidade do manejo da condição relatada no caso em questão e das alterações degenerativas que acarretam o estreitamento do canal espinhal, com possibilidade de associação à instabilidade de segmentos da coluna vertebral, especialmente perante a ocorrência de desfechos pós-operatórios atípicos, a discectomia endoscópica minimamente invasiva tem se consolidado como uma alternativa eficaz à cirurgia convencional, oferecendo benefícios pós-operatórios e de bom prognóstico. Todavia, como observado neste estudo, a técnica não está isenta de desafios e possíveis complicações, como a necessidade de reoperação devido à recidiva do quadro.
Visto isso, a evolução do paciente reforça a relevância da avaliação criteriosa na escolha do tratamento, assim como do seguimento rigoroso no pós-operatório. A reabordagem cirúrgica com artrodese lombar e nova descompressão endoscópica mostrou-se uma estratégia eficaz para a estabilização da coluna e o alívio sintomático, permitindo uma melhora progressiva do quadro clínico. Por isso, esse relato põe em xeque uma complicação rara associada à discectomia endoscópica, de modo a ressaltar a necessidade de estudos adicionais sobre a melhor abordagem para casos a fim de mitigar a recorrência precoce dessa patologia. Além disso, enfatiza a dimensão da abordagem diagnóstica e do tratamento individualizado associados a novas técnicas cirúrgicas para aprimorar os desfechos clínicos dos pacientes. Visto o impacto significativo da dor pós-cirúrgica na qualidade de vida dos pacientes, reforça-se aqui a necessidade de estratégias individualizadas de prevenção e manejo dos pacientes.
Referências bibliográficas
1. Valat JP, Genevay S, Marty M, Rozenberg S, Koes B. Sciatica. Best Pract Amp Res Clin Rheumatol. Abr 2010 ; 24(2):241-52.
2. Vroomen PC, de Krom MC, Wilmink JT. Pathoanatomy of clinical findings in patients with sciatica: a magnetic resonance imaging study. J Neurosurg. Abr 2000; 92(2):135-41.
3. Hua W, Zhang Y, Wu X, Gao Y, Li S, Wang K, Yang S, Yang C. Full-Endoscopic Visualized Foraminoplasty and Discectomy Under General Anesthesia in the Treatment of L4-L5 and L5-S1 Disc Herniation. SPINE. Ago 2019; 44(16):E984—E991.
4. Compagnone, D., Mandelli, F., Ponzo, M. et al. Complications in endoscopic spine surgery: a systematic review. Eur Spine J 33, 401–408 (2024).
5. Jordan, J., Konstantinou, K., & O’Dowd, J. (2009). Herniated lumbar disc. BMJ Clinical Evidence, 2009
6. Mulhim F a A, Alalwan HA, Alkhars AM, Almutairi A, AlSaeed MN, Althabit FM. Prevalence of low back pain and its related risk factors and disability following lumbar discectomy: a Single-Center study. Cureus [Internet]. 2023 Nov 30; Available from: https://doi.org/10.7759/cureus.49729
7. Arts, M. P., Kuršumović, A., Miller, L. E., Wolfs, J. F. C., Perrin, J. M., Van de Kelft, E., & Heidecke, V. (2019). Comparison of treatments for lumbar disc herniation: Systematic review with network meta-analysis. Medicine, 98(7), e14410. https://doi.org/10.1097/MD.0000000000014410
8. Hammami M, Sahnoun N. Étude rétrospective concernant la prise en charge chirurgicale des lombosciatiques communes dans le Département d’Orthopédie de Tataouine, Tunisie: à propos de 44 cas. Pan African Medical Journal [Internet]. 2020 Apr 7;35. Available from: https://doi.org/10.11604/pamj.2020.35.103.22510
9. Zileli M, Crostelli M, Grimaldi M, Mazza O, Anania C, Fornari M, et al. Natural Course and Diagnosis of Lumbar Spinal Stenosis: WFNS Spine Committee Recommendations. World Neurosurgery: X. 2020 Jul;7:100073.
10. Issack PS, Cunningham ME, Pumberger M, Hughes AP, Cammisa FP. Degenerative Lumbar Spinal Stenosis. Journal of the American Academy of Orthopaedic Surgeons. 2012 Aug;20(8):527–35.
11. Uri O, Liad Alfandari, Yoram Folman, Keren A, Smith W, Paz I, et al. Acute disc herniation following surgical decompression of lumbar spinal stenosis: a retrospective comparison of mini-open and minimally invasive techniques. Journal of Orthopaedic Surgery and Research [Internet]. 2023 Dec 18 [cited 2024 Feb 29];18(1). Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10726635/
12. Wagner R, Haefner M. Indications and Contraindications of Full-Endoscopic Interlaminar Lumbar Decompression. World Neurosurgery. 2020 Aug;
13. Xu B, Xu H, Ma X, Liu Y, Yang Q, Jiang H, et al. Bilateral decompression and intervertebral fusion via unilateral fenestration for complex lumbar spinal stenosis with a mobile microendoscopic technique. Medicine. 2018 Jan 1;97(4):e9715–5.
14. Shi C, Wu L, Tang G, Sun B, Xu N, Lin W, et al. Clinical Outcomes of Full‐Endoscopic Visualized Foraminoplasty and Discectomy for Lumbar Disc Herniation with Bilateral Radiculopathy. Orthopaedic Surgery [Internet]. 2024 Oct [cited 2024 Dec 23];16(12):3014–25. Available from: https://pmc.ncbi.nlm.nih.gov/articles/PMC11608791/
15. Omidi-Kashani F, Hasankhani EG, Ashjazadeh A. Lumbar Spinal Stenosis: Who Should Be Fused? An Updated Review. Asian Spine Journal. 2014;8(4):521.
16. 1.Sen RD, White-Dzuro G, Ruzevick J, Kim CW, Witt JP, Telfeian AE, et al. Intra and Perioperative Complications Associated with Endoscopic Spine Surgery: A Multi-Institutional Study. World Neurosurgery. 2018 Sep 11;120:e1054–60.
17. Macrae WA. Chronic post-surgical pain: 10 years on. Br J Anaesth 2008; 101:77.
18. Ishida, Y., Okada, T., Kobayashi, T., Funatsu, K., & Uchino, H. Pain Management of Acute and Chronic Postoperative Pain. Cureus, 14(4): e23999, publicado em 9 de abril de 2022. PMCID: PMC9086530, PMID: 35547410.
19. Steyaert A, Lavand’homme P. Prevention and Treatment of Chronic Postsurgical Pain: A Narrative Review. Drugs 2018; 78:339.
20. VanDenKerkhof EG, Peters ML, Bruce J. Chronic pain after surgery: time for standardization? A framework to establish core risk factor and outcome domains for epidemiological studies. Clin J Pain 2013; 29:2.
21. Callesen T, Kehlet H. Postherniorrhaphy pain. Anesthesiology 1997; 87:1219.
1Graduandos em Medicina – Centro Universitário CESMAC;
2Graduanda em Medicina – Centro Universitário CESMAC, https://orcid.org/0009-0009-1588-9539, lunameloisabelly@gmail.com;
3Graduandos em Medicina – Universidade Federal de Alagoas UFAL;
4Professor Titular – Centro Universitário CESMAC
Autor Correspondente
Maria Isabelly Luna de Melo
ORCID: https://orcid.org/0009-0009-1588-9539
E-mail: lunameloisabelly@gmail.com
