PHYSIOTHERAPY FOR FEMALE URINARY INCONTINENCE IN PRIMARY HEALTH CARE: EXPERIENCE REPORT
REGISTRO DOI: 10.69849/revistaft/ni10202512211046
Nágila Tatielle Rocha Abreu1; Cícero Barbosa da Silva Vieira2; Gyselle de Oliveira Silva3; José Wilson Lira Júnior4; Leticia Barreto Tavares5; Raul William Almeida Costa6; Romildo Pereira de Menezes7; Samille Marques Bulcão Rocha8; Tamires Magalhães da Silva9; Larissa Ingrid Pinheiro Alves10
RESUMO
Esse artigo tem o objetivo de relatar a vivência de uma fisioterapeuta residente em saúde na atenção primária à saúde, em um município do Ceará, destacando a formação de um grupo de mulheres para tratamento da incontinência urinária. A maioria dos estudos que apresentam resultados de tratamento para a incontinência urinária têm como cenários a atenção à saúde secundária, gerando uma lacuna científica quanto à atenção primária à saúde. A vivência oportunizou a criação do grupo de cuidados com o assoalho pélvico, com base na educação em saúde e no treinamento da musculatura do assoalho pélvico. Apesar dos relatos de melhora da continência, a adesão das mulheres foi uma limitação do grupo. A vivência descrita indica que a atuação da residente contemplou a tríade ensino-serviço-comunidade, com foco na resolutividade de situações-problemas levantados no território e que o tratamento da incontinência urinária em grupo é uma proposta viável de ser desenvolvida na atenção primária.
Palavras-chaves: Incontinência Urinária. Fisioterapia. Atenção Primária à Saúde. Residência em Saúde. Estratégia de Saúde da Família.
ABSTRACT
This article aims to report the experience of a physiotherapist resident in primary health care in a municipality in Ceará, highlighting the formation of a group of women to treat urinary incontinence. Most studies that present treatment results for urinary incontinence have secondary health care as scenarios, generating a scientific gap regarding primary health care. The experience led to the creation of a pelvic floor care group, based on health education and pelvic floor muscle training. Despite reports of improved continence, women’s adherence was a limitation of the group. The experience described indicates that the resident’s work included the teaching-service-community triad, with a focus on solving problem situations raised in the territory and that the treatment of urinary incontinence in groups is a viable proposal to be developed in primary care.
Keywords: Urinary Incontinence. Physiotherapy. Primary Health Care. Health Residency. family health strategy
INTRODUÇÃO
A International Continence Society (ICS) define como incontinência urinária (IU) toda queixa de perda involuntária de urina, podendo ser dividida de acordo com a etiologia em: neurogênica – disfunção neurogênica do trato urinário inferior (DNTUI) – que é originada por distúrbios do mecanismo neurológico de controle da micção; e não neurogênica, quando a IU tem outra causa, não sendo de ordem do sistema nervoso. Esta última pode ser classificada em incontinência urinária de esforço (IUE), urgência (IUU) ou mista (IUM).1-3
A abordagem preventiva e o tratamento precoce para incontinência urinária não neurogênica (IUNN) são possíveis desde a atenção primária à saúde (APS), com intuito de minimizar as complicações e danos à saúde e à funcionalidade, sendo amparados, por tanto, pela Política Nacional de Atenção Básica (PNAB), que define a APS como um conjunto de ações de saúde no âmbito individual e coletivo, que abrangem a promoção, prevenção, proteção, diagnóstico, tratamento, reabilitação, redução de danos, cuidados paliativos e vigilância em saúde, desenvolvida por meio da integralização do cuidado e realizada com equipe multiprofissional.4
Em face da evolução das políticas de atenção à saúde da mulher, o Ministério da Saúde elaborou em 1984 um Programa de Assistência Integral à Saúde da Mulher (PAISM), em meio ao Movimento Sanitário, e em 2004 criou a Política de Atenção Integral à Saúde da Mulher (PNAISM).5
A PNAISM traz em suas diretrizes a necessidade de melhorar o grau de informação das mulheres em relação ao seu corpo e suas condições de saúde, ampliando sua capacidade de fazer escolhas adequadas ao seu contexto e momento de vida e orientando os profissionais de saúde a promover o acolhimento das demandas femininas, buscando o uso de tecnologia apropriada para cada caso e sendo resolutivos.5
No tratamento da IUNN a recomendação basilar (evidência A) é a conduta conservadora, que consistem em mudanças no estilo de vida e a adoção de técnicas de reabilitação dos músculos do assoalho pélvico (MAP).6,7
O treinamento da musculatura do assoalho pélvico (TMAP) é recomendado considerando a preferência e o quadro clínico da paciente e em situações de não adesão, recusa da paciente ou falha do TMAP, outras formas de tratamento poderão ser indicadas. O TMAP deve ser ainda baseado em princípios sólidos de treinamento muscular, como especificidade, progressão de sobrecarga, endurance, coordenação e exercícios funcionais.6-9
Deste modo, a atuação do fisioterapeuta se dá através do fortalecimento e reeducação perineal do AP, que tem como objetivo melhorar a força de contração das fibras musculares, prevenir disfunções sexuais e incontinências.10
A maioria dos estudos que apresentam resultados de tratamento da IU têm como cenários a atenção à saúde especializada de níveis secundários e terciários, gerando uma lacuna científica quanto a essa abordagem dentro da APS.
Tendo em vista que as Residências em Saúde foram criadas no Brasil como importante estratégia de qualificação dos trabalhadores e da atenção à saúde da população 11, por meio da Portaria Interministerial de nº 1.077/MEC/MS, de 12 de novembro de 2009, e que esse nível de formação proposto possibilita ao profissional da área da saúde tornar-se um especialista por meio da integração da teoria e prática em serviço, essa produção é motivada pela complexidade de compreender a atuação e os propósitos do cotidiano de trabalho do fisioterapeuta na APS.
Portanto, buscou-se relatar a experiência de uma fisioterapeuta residente em saúde da família e comunidade vivenciada no território da APS em um município do Ceará, destacando a formação de um grupo de mulheres para tratamento da IUE.
MÉTODOS
Trata-se de uma pesquisa qualitativa, do tipo relato de experiência. A vivência ocorreu no município de Caucaia, Ceará, integrante da Região Metropolitana de Fortaleza, entre maio de 2022 e janeiro de 2023.
As atividades foram realizadas em uma Unidade de Atenção Primária à Saúde (UAPS), campo de prática para residências médicas e multiprofissionais. A concepção teórica foi delineada a partir do Arco de Maguerez, que orientou a estruturação e desenvolvimento do estudo, fundamentado na experiência dos pesquisadores e na literatura.12
A proposta de levantamento da demanda e suporte fisioterapêutico na abordagem da IU surgiu a partir de queixas de perda de urina por mulheres durante consultas ginecológicas preventivas na UAPS A partir disso, foi utilizado o método snowball para recrutamento e desenvolvimento de um grupo, inicialmente envolvendo seis mulheres encaminhadas por profissionais da unidade, e, posteriormente, ampliando-se por meio dos contatos sociais dessas participantes. Esse método ao ser utilizado subsidia identificar e ter acesso a outros membros em um contexto de rede social.13
As intervenções ocorreram por meio de oficinas de educação em saúde e práticas corporais voltadas para a incontinência urinária. O registro das ações foi realizado mediante a técnica de Observação Participante, com anotações sistemáticas em diário de campo.
Conforme a resolução 466/2012, por se tratar de um processo vivido, onde concerne das derivações de experiências do pesquisador, o presente segue os preceitos da resolução.14
SÍNTESE DOS DADOS
A vivência oportunizou a criação do Grupo de Cuidados e Reabilitação do Assoalho Pélvico (GCRAP) com objetivo de proporcionar o tratamento de incontinência urinária de esforço (IUE) dentro de uma unidade de atenção primária à saúde (UAPS). Diante da demanda assistencial às mulheres com quadro de IUE observadas na unidade de saúde, iniciou-se a construção de um plano para triagem uroginecológica, avaliação e tratamento destas usuárias.
O grupo teve três formações durante o período da vivência e foi descontinuado mediante a finalização da turma de residência multiprofissional responsável por manter e gerenciar o grupo na UAPS.
A triagem uroginecológica a partir da consulta multiprofissional
Antes de iniciar uma avaliação mais complexa e intervenções buscou-se entender quais, de fato, eram as queixas de disfunções do assoalho pélvico do público feminino atendidos na unidade de saúde e encaminhadas ao serviço de fisioterapia, para que a partir de classificações de riscos e da gravidade de cada situação fosse possível avaliar as pacientes e realizar um prognóstico rápido a partir de padrões sobre seu quadro clínico aparente.
Dito isto, a triagem uroginecológica foi desenvolvida mediante consulta multiprofissional, sem o intuito direto de resolver o problema de perda de urina relatado pelas usuárias do serviço de saúde e nem diagnosticar com precisão, mas classificar a paciente dentro das probabilidades diagnósticas e encaminhar para um atendimento específico.
Considerou-se importante a coleta da história dessas mulheres, principalmente as que procuraram o exame ginecológico para rastreio de rotina, com uma abordagem centrada na usuária e considerando seus determinantes de saúde.
A maioria das mulheres podem evitar verbalizar as queixas de incontinência urinária (IU), por constrangimento, por desconhecerem as terapêuticas disponíveis ou até por considerarem como um processo natural do envelhecimento.15
O instrumento para a coleta de dados da triagem consistiu em uma ficha semiestruturada com dados de identificação e anamnese simplificada, com campo de queixa principal, dados antropométricos e antecedentes cirúrgicos uroginecológicos, obstétricos e paridade, registrando assim a história atual e pregressa da disfunção.
A maioria das usuárias atendidas pertenciam às comunidades de maior vulnerabilidade social e alto índice de violência, o que pode dificultar o acesso ao serviço de saúde e a busca por cuidados. Acredita-se que determinantes sociais como a baixa condição socioeconômica e o baixo nível educacional sejam fatores determinantes para as diferenças na qualidade de vida de mulheres com incontinência urinária independente da assistência prestada ser em serviço público ou privado de saúde.15
Por tanto, a consulta de triagem se deu tanto por demanda programada quanto livre, de acordo com a necessidade e disponibilidade das usuárias. Ora acontecia em forma de consulta compartilhada multiprofissional, ora de forma individual pela fisioterapeuta, sempre respeitando a individualidade da usuária.
As mulheres com sintomas de IU, após a triagem, eram encaminhadas de acordo com a semiologia e com o acordado com a paciente, sendo possível uma avaliação mais profunda com a inclusão no grupo de cuidados na unidade de saúde, aconselhamentos ou referenciamento para serviço especializado.
Avaliação fisioterapêutica uroginecológica na APS
Avaliar o indivíduo pode ser considerada uma prática importante para o planejamento das atividades a serem realizadas em grupo e para a abordagem a ser adotada no tratamento da incontinência urinária (IU), assim como qualificar e quantificar a evolução das participantes.
Nessa experiência, foram utilizados como instrumentos para a avaliação quantitativa da IUE nas usuárias o pad test (teste do absorvente) de 1h e de forma qualitativa o International Consultation on Incontinence Questionnaire – Short Form (ICIQ-SF).
Alguns estudos aplicaram esse tipo de teste por ser uma ferramenta diagnóstica não invasiva para IU, de fácil aplicação e econômica, como no caso do Programa de Reabilitação do Assoalho Pélvico (PRAP) da Faculdade de Enfermagem da Universidade Estadual de Campinas (UNICAMP), onde os pesquisadores utilizaram como principais instrumentos o pad-test, o questionário ICIQ-SF e uma ficha de avaliação específica construída e validada. 16-17
O ICIQ-SF é um questionário simples, breve e objetivo, capaz de avaliar rapidamente a frequência, a quantidade e as situações de perda urinária, bem como o impacto da IU na qualidade de vida de ambos os sexos.18
As avaliações tiveram duração de duas horas e ao longo da experiência 16 mulheres foram avaliadas e incluídas no GCRAP, com encontros duas vezes por semana.
O plano de cuidado fisioterapêutico para IUE em grupo na APS.
O objetivo do grupo foi melhorar o acesso ao atendimento de Fisioterapia na Atenção Primária à Saúde (APS) e as ações de promoção à saúde, prevenção de agravos, restauração e educação em saúde nas afecções do assoalho pélvico (AP) com o atendimento realizado em grupo.
De acordo com alguns autores, o trabalho em grupos proporciona, na convivência, a expressão de culturas, conhecimentos e histórias de vida. Essa convivência fortalece a tolerância e a aceitação do diferente, permitindo que seus membros se aproximem dessas singularidades apresentadas e possibilitando o crescimento pessoal de seus participantes ao presenciarem exemplos vivenciados por seus colegas, gerando saúde a partir do diálogo entre a diversidade de saberes, valorizando os saberes populares, a ancestralidade, a produção de conhecimentos e a inserção destes no SUS.19
Para Bo7 o treinamento individual não é superior ao treinamento em grupo, quando em grupo as pacientes recebem instrução completa e treinamento adequado, avaliação e feedback de sua capacidade de realizar uma contração correta dos MAP. Mulheres com IUE que participam de grupos de TMAP têm seis vezes mais chances de relatar cura ou melhora em comparação com as que não fazem nenhum tratamento ou tratamentos placebo. Já as com qualquer tipo de IU não neurogênica, em grupos de TMAP, tem duas vezes mais chances de relatar cura ou melhora.20
O plano de cuidado para tratamento da incontinência urinária de esforço (IUE) em grupo deste relato foi dividido nas fases de acolhimento, com aferição dos sinais vitais, de explanação dos exercícios a serem realizados no dia e de cinesioterapia, com auto alongamentos, exercícios de mobilidade e treinamento da musculatura do assoalho pélvico (TMAP), com duração de 50 minutos.
Para a elaboração da fase de exercícios cinesioterapêuticos levou-se em consideração o levantamento bibliográfico sobre a temática, destacando-se as principais técnicas terapêuticas utilizadas para tratamento da IU e selecionando-as conforme a possibilidade de aplicação na APS. Logo, o plano de exercícios foi composto por auto alongamentos para a musculatura do AP e quadril, exercícios de Kegel e exercícios respiratórios.
Estudos como de Marques et al.21, demonstraram que o fortalecimento dos MAP juntamente com os músculos sinérgicos do quadril apresenta melhores resultados para frequência de perda diária de urina ao longo das sessões, quando comparados a grupos que realizaram apenas exercícios de fortalecimento dos MAP.
Para Alves et al.22, a inserção de programas de TMAP em grupo para a prevenção e tratamento da IU na saúde coletiva gera custo relativamente menor quando comparado ao tratamento individual e é capaz de manter as mulheres em um processo contínuo de aprendizado, promoção e autogestão da saúde, além de melhorias na autoestima das mulheres.
Quanto aos exercícios de Kegel, baseiam-se em contrações voluntárias da musculatura do assoalho pélvico, que podem ser explicadas comparando-as a interrupção do jato urinário no ato da micção.23
Observada a necessidade da autonomia do cuidado para alcançar bons resultados, através da educação em saúde buscou-se ensinar as pacientes a realizarem as contrações dos MAP corretamente e a conhecerem as estruturas do AP, em linguagem simples e acessível. Foram orientadas também sobre a necessidade de mudanças de hábitos e de comportamento (ingestão adequada de líquidos e fibras insolúveis, se concentrar na micção, prática regular de atividade física e outros).
Lopes et al.17 também consideraram necessária a abordagem de educação em saúde em seu protocolo de tratamento, agregando ainda exercícios de contração dos MAP, propriocepção do assoalho pélvico, alongamentos, respiração diafragmática, cones vaginais e eletroestimulação.
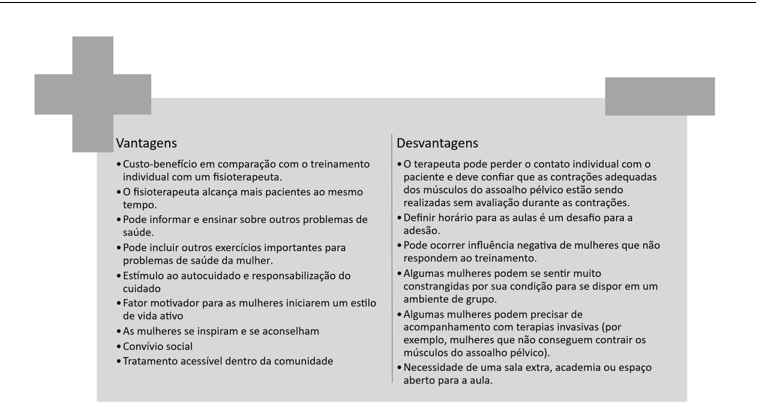
Em face do reconhecimento das potências que são os programas de reabilitação do AP, seja em grupo ou individual, não só para a assistência, mas também para formação de profissionais e desenvolvimento do conhecimento na área, com a prestação de uma assistência especializada e baseada em evidências, foram exibidas na Figura 1 algumas vantagens e desvantagens do tratamento em grupo observados durante a vivência descrita, que são semelhantes aos relatados no estudo de Bo.7
Figura 1 – Possíveis vantagens e desvantagens do treinamento dos músculos do assoalho pélvico em grupo.
CONSIDERAÇÕES FINAIS
Este estudo relatou uma experiência de planejamento e criação de um grupo de mulheres para tratamento da incontinência urinária dentro de uma unidade de atenção primária à saúde (UAPS). A limitação do grupo foi a pouca adesão das mulheres com essa condição.
Destacamos que o objetivo principal do grupo foi alcançado, tendo em vista as narrativas das mulheres na melhora da continência urinária, alívio dos sinais e sintomas e melhora da conscientização corporal, principalmente da região perineal, com execução de um plano de cuidado fisioterapêutico com foco no TMAP e com abordagem em grupo.
A vivência descrita indica que a atuação do fisioterapeuta residente na APS com ênfase em saúde da família e comunidade contempla a tríade ensino-serviço-comunidade, com foco na resolutividade de situações-problemas levantados durante a vivência no território.
No mais, apesar da IU ser um tabu perante a sociedade, o tratamento em grupo é uma proposta viável de ser desenvolvida em ambientes coletivos de saúde, porém precisamos de mais estudos de intervenção da IU com foco no âmbito da APS para que esse formato de cuidado seja mais bem delineado e empregado.
CONFLITO DE INTERESSES
Os autores declaram não haver conflitos de interesses.
FONTE DE FINANCIAMENTO
Os autores declaram não haver fonte de financiamentos.
REFERÊNCIAS
1. Haylen BT, De Ridder D, Freeman RM, Swift SE, Berghmans B, Lee J, et al. An international urogynecological association (IUGA)/international continence society (ICS) joint report on the terminology for female pelvic floor dysfunction. Neurourol Urodyn. 2010 [citado 2023 Jan 04];29:4-20. Disponível em: https://doi.org/10.1002/nau.20798
2. Sociedade Brasileira de Urologia (SBU). Incontinência Urinária de Esforço: Tratamento Não Cirúrgico e Não Farmacológico [Internet]. São Paulo: Associação Médica Brasileira/Conselho Federal de Medicina; 2006 [citado 2023 Dez 21]. (Projeto Diretrizes). Disponível em: https://amb.org.br/files/_BibliotecaAntiga/incontinencia-urinaria-de-esforco-tratamento-nao-cirurgico-e-nao-farmacologico.pdf
3. Sociedade Brasileira de Urologia (SBU). Disfunções neurológicas do trato urinário inferior [Internet]. Brasil: Associação Médica Brasileira; 2019 [citado 2023 Dez 21]. Disponível em: https://amb.org.br/wp-content/uploads/2021/08/DISFUNCOES-NEUROLOGICAS-DO-TRATO-URINARIO-FINAL-02.19.pdf
4. Brasil. Ministério da Saúde. Gabinete do Ministro. Portaria Nº 2.436, de 21 de setembro de 2017, aprova a Política Nacional de Atenção Básica, estabelecendo a revisão de diretrizes para a organização da Atenção Básica, no âmbito do Sistema Único de Saúde (SUS). Diário Oficial da União, Brasília, 22 set 2017; Seção 1:68.
5. Brasil. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Ações Programáticas Estratégicas. Política nacional de atenção integral à saúde da mulher: princípios e diretrizes [Internet]. Brasília: Ministério da Saúde; 2004 [citado 2023 Abr 04]. Disponível em: https://bvsms.saude.gov.br/bvs/publicacoes/politica_nac_atencao_mulher.pdf
6. Brasil. Ministério da Saúde. Secretaria de Ciência, Tecnologia, Inovação e Insumos Estratégicos em Saúde. Departamento de Gestão e Incorporação de Tecnologias e Inovação em Saúde. Protocolo Clínico e Diretrizes Terapêuticas da incontinência urinária não neurogênica [Internet]. Brasília: Ministério da Saúde; 2020 [citado 2023 Abr 05]. Disponível em: https://www.gov.br/conitec/pt-br/midias/protocolos/publicacoes_ms/pcdt_incontinencia-urinria-no-neurognica_final_isbn_20-08-2020.pdf
7. Bo K. Physiotherapy management of urinary incontinence in females. J Physiother. 2020 [citado 2023 Dez 21];66(3):147–54. Disponível em: https://doi.org/10.1016/j.jphys.2020.06.011
8. Abrams P, Andersson K-E, Apostolidis A, Birder L, Bliss D, Brubaker L, et al. Recommendations of the International Scientific Committee: Evolution and treatment of urinary incontinence, pelvic organ prolapse and faecal incontinence [Internet]. In: Abrams P, Cardozo L, Wagg A, Wein A, editores. Incontinence: 6th International Consultation on Incontinence, Tokyo, sep. 2016. Bristol: ICS; 2017 [citado 2023 Abr 04]. p. 2549-613. Disponível em: https://www.ics.org/publications/ici_6/Incontinence_6th_Edition_2017_eBook_v2.pdf
9. Resende APM, Ferreira CHJ, Fitz FF, Mascarenhas LR, coordenadores. Recomendações da ABRAFISM sobre fisioterapia em ginecologia e disfunções sexuais em tempo de COVID-19 [Internet]. Belém do Pará: ABRAFISM; 2020 [citado 2023 Dez 21]. Disponível em: https://crefito7.gov.br/wp-content/uploads/2020/11/RECOMENDA%C3%87%C3%95ES-ABRAFISM-FISIOTERAPIA-EM-GINECOLOGIA-E-DISFUN%C3%87%C3%95ES-SEXUAIS-EM-TEMPOS-DE-COVID-19.pdf
10. Nolasco J, Martins L, Berquo M, Sandoval RA. Atuação da cinesioterapia no fortalecimento muscular do assoalho pélvico feminino: revisão bibliográfica. Lecturas: educación física y deportes [Internet]. 2008 [citado 2023 Abr 05];12(117). Disponível em: https://www.efdeportes.com/efd117/fortalecimento-muscular-do-assoalho-pelvico-feminino.htm
11. Brasil. Portaria Interministerial nº 1.077. Dispõe sobre a Residência Multiprofissional em Saúde e a Residência em Área Profissional da Saúde, e institui o Programa Nacional de Bolsas para Residências Multiprofissionais e em Área Profissional da Saúde e a Comissão Nacional de Residência Multiprofissional em Saúde. Diário Oficial da União, Brasília, DF, 12 nov 2009; Seção 1:7.
12. Da Silva LAR, Da Costa PR, Sales CM, Piveta O Jr, Renovato RD. O Arco de Maguerez como metodologia ativa na formação continuada em saúde. Interfaces Científicas. 2020 [citado 2023 Abr 05];8(3):41-54. Disponível em: https://doi.org/10.17564/2316-3828.2020v8n3p41-54
13. Minayo MCS. O desafio do conhecimento: pesquisa qualitativa em saúde. 14. ed. São Paulo: Hucitec; 2014. 283 p.
14. Brasil. Ministério da Saúde. Conselho Nacional de Saúde. Resolução CNS Nº 466, de 12 de dezembro de 2012, dispõe sobre as diretrizes e normas regulamentadoras de pesquisas envolvendo seres humanos [Internet]. Brasília: Conselho Nacional de Saúde; 2012 [citado 2023 Abr 05]. Disponível em: https://conselho.saude.gov.br/resolucoes/2012/Reso466.pdf
15. Bomfim IQM, Soutinho RSR, Araújo EN. Comparação da Qualidade de Vida das Mulheres com Incontinência Urinária Atendidas no Sistema de Saúde Público e Privado. J Health Scie. 2015 [citado 2023 Dez 21];16(1):19-24. Disponível em: https://doi.org/10.17921/2447-8938.2014v16n1p%25p
16. Krhut J, Zachoval R, Smith PP, Rosier PFWM, Valansky L, Martan A, et al. Pad weight testing in the evaluation of urinary incontinence. Neurourol Urodyn. 2014 [citado 2023 Abr 04];33(5):507–10. Disponível em: https://doi.org/10.1002/nau.22436
17. Lopes MHBM, Da Costa JN, Lima JLDA, De Oliveira LDR, Caetano AS. Programa de reabilitação do assoalho pélvico: relato de 10 anos de experiência. Rev Bras Enferm. 2017 [citado 2025 Dez 16];70(1):231-5. Disponível em: https://doi.org/10.1590/0034-7167-2016-0257
18. Tamanini JTN, Dambros M, D’Ancona CAL, Palma PCR, Netto NR Jr. Validação para o português do “International Consultation on Incontinence Questionnaire – Short Form” (ICIQ-SF). Rev Saúde Pública. 2004 [citado 2025 Dez 16];38(3):438-44. Disponível em: https://doi.org/10.1590/S0034-89102004000300015
19. Nogueira ALG, Munari DB, Fortuna CM, Santos LF. Pistas para potencializar grupos na Atenção Primária à Saúde. Rev Bras Enferm. 2016 [citado 2025 Dez 16];69(5):964-71. Disponível em: https://doi.org/10.1590/0034-7167-2015-0102
20. Dumoulim C, Cacciari LP, Hay-Smith EJC. Pelvic floor muscle training versus no treatment, or inactive control treatments, for urinary incontinence in women. Cochrane Database Syst Rev [Internet]. 2018 [citado 2025 Dez 16];10(10):CD005654. Disponível em: https://doi.org/10.1002/14651858.CD005654.pub4
21. Marques SAA, Da Silveira SRB, Pássaro AC, Haddad JM, Baracat EC, Ferreira EAG. Effect of pelvic floor and hip muscle strengthening in the treatment of stress urinary incontinence: a randomized clinical trial. J Manipulative Physiol Ther. 2020 [citado 2025 Dez 16];43(3):247-56. Disponível em: https://doi.org/10.1016/j.jmpt.2019.01.007
22. Alves FK, Adami DBV, Marques J, Pereira L, Cássio R, Botelho S. Inserção de um programa de treinamento dos músculos do assoalho pélvico na Atenção Básica à Saúde para mulheres na pós-menopausa. Fisioter Bras. 2016 [citado 2023 Dez 21];17(2):131-9. Disponível em: https://doi.org/10.33233/fb.v17i2.199
23. Pereira ER, Carvalho GMR, Carvalho AR, Carvalho RF, Morais MP, Leite S. A influência da cinesioterapia no tratamento da incontinência urinária em mulheres: revisão. Braz J Dev. 2021 [citado 2025 Dez 16];7(1):9734-48. Disponível em: https://doi.org/10.34117/bjdv7n1-660
1Fisioterapeuta da SPDM Associação Paulista para o Desenvolvimento da Medicina
Email: ntrochaa@gmail.com
2Fisioterapeuta do Hospital São Lucas
3Fisioterapeuta Residente em Saúde da Família e Comunidade da Escola de Saúde Pública do Ceará
4Enfermeiro e Preceptor da Escola de Saúde Pública do Ceará
5Fisioterapeuta e Preceptora da Escola de Saúde Pública do Ceará
6Graduando em Medicina do Centro Universitário Christus
7Fisioterapeuta da Secretaria Municipal de Saúde de Paraipaba
8Fisioterapeuta, Tutora de Residência da Escola de Saúde Pública do Ceará e Mestranda em Saúde Coletiva na Universidade Estadual do Ceará
9Fisioterapeuta em Saúde da Mulher
10Enfermeira e Mestranda em Saúde Pública na Universidade Federal do Ceará
