POLYPHARMACY IN ELDERLY PEOPLE WITH CARDIOMETABOLIC DISEASES SERVED AT THE CENTER OF MEDICAL SPECIALTIES OF CESUPA
REGISTRO DOI: 10.5281/zenodo.11117518
Carolina Sobral De Souza1, Ingrid Pinheiro Feijó2, Bruna Viviane Bacha Miranda3, Juliana Paula Malheiros Dias4, João Henrique Inácio Ferreira Corrêa5, Vytor Vinicius De Almeida Costa6, Tanise Nazaré Maia Costa7, Nádia Carolina de Lima Vinagre8
RESUMO
A ampla utilização de medicamentos por idosos portadores de doenças crônicas é notável no cenário mundial, entretanto, poucos estudos avaliam a polifarmácia no âmbito da atenção primária e em sistemas públicos de saúde. Além disso, as evidências científicas de eficácia dos medicamentos são provenientes de ensaios clínicos randomizados, que excluem idosos, pessoas com comorbidades e polifarmácia. Objetivo: Analisar a prevalência de idosos com polifarmácia das doenças cardiometabólicas atendidos em um Centro de Especialidades Médicas. Metodologia: Tratou-se de um estudo transversal descritivo, realizado no ano de 2022 através da coleta de dados de prontuários de idosos atendidos em ambulatório de Saúde do Idoso. Conclusão: A maioria desses pacientes fazia uso contínuo das medicações diárias (92%), sendo que, não houve perda do seguimento clínico no período analisado pela maioria dos participantes da pesquisa (85%). Indicando uma boa e eficaz adesão ao tratamento medicamentoso. Para tanto, detectou-se diante das doenças cardiometabólicas, que a HAS possui maior associação medicamentosa, visto que, houve correlação positiva forte dos pacientes que utilizam mais medicamentos para tratar esse distúrbio cardiometabólico.
Palavras-chave: Polimedicação. Doenças cardíacas. Doenças metabólicas.
ABSTRACT
The wide use of medication by elderly people with chronic diseases is notorious on the world stage, however, few studies have evaluated polypharmacy in the context of primary care and in public health systems. In addition, scientific evidence of drug efficacy comes from randomized clinical trials, which exclude the elderly, people with comorbidities and polypharmacy. Objective: To analyze the prevalence of elderly people affected by polypharmacy of cardiometabolic diseases treated at a Center forMedical Specialties of CESUPA (CEMEC). Methodology: This was a descriptive crosssectional study, carried out in 2022 through the collection of data from the medical records of elderly people treated at the Elderly Health Clinic at CEMEC. Conclusion: Most of these patients made continuous use of experimental medications (92%), and there was no loss of clinical follow-up in the period analyzed by most research participants (85%). Indicating good and effective adherence to drug treatment. To this end, it was detected in the face of cardiometabolic diseases, that SAH has a greater association with medication, since there was a strong positive adaptation of patients who use more medications to treat this cardiometabolic disorder.
Keywords: Polypharmacy. Heart diseases. Metabolic diseases.
1 INTRODUÇÃO
A ampla utilização de medicamentos por idosos portadores de doenças crônicas é notável no cenário mundial. Além disso, a frequência de enfermidades crônicas em longevos repercutem diretamente no tratamento farmacológico e, consequentemente na prática da polifarmácia (MANSO, BIFFI & GERARDI, 2015).
Por conseguinte, a polifarmácia é caracterizada pelo uso de menos cinco medicamentos de uso contínuo. E, de acordo com os mesmos autores, esse limite de cinco medicamentos é o mais utilizado pelos autores, mas há diferentes recomendações por Oliveira et al. (2021), Tinôco et al. (2021), Correia & Teston (2020), e, alguns autores que consideram a polifarmácia apenas a relacionada com os medicamentos utilizados sem indicação ou em doses exageradas (OLIVEIRA et al., 2021).
Deste modo, dependendo das características dos medicamentos, a utilização de apenas dois já pode representar um problema para os usuários. Em contrapartida, Freitas et al. (2016) salienta que é aceitável e pertinente a utilização de mais de cinco medicamentos, desde que sejam indicados e necessários. Para tanto, Tinôco et al. (2021) estima que apenas uma pequena parte dos indivíduos com mais de 60 anos não utilize nenhum medicamento e uma parcela relevante utiliza mais que um medicamento diariamente. Alguns estudos brasileiros de farmacoepidemiologia observaram frequências variáveis de utilização de cinco ou mais medicamentos (NASCIMENTO et al., 2017).
No Brasil, 70% dos idosos possuem pelo menos uma patologia crônica, ou seja, necessita de tratamento farmacológico e uso regular de medicamentos. Alguns estudos mostram que 56% dos idosos possuem receitas com mais de quatro medicamentos de uso contínuo por Bertoldi et al. (2004). Os idosos usam um número desproporcional de prescrições de medicamentos, cerca de um terço compram em mais de uma farmácia e metade recebe prescrições de mais de um médico (MARQUES et al., 2020).
Com isso, o número de medicamentos, a complexidade dos regimes terapêuticos, especialmente na vigência de comorbidades, e as alterações farmacocinéticas e farmacodinâmicas inerentes ao processo de envelhecimento são elementos que aumentam a vulnerabilidade desse grupo etário aos eventos adversos a medicamentos, seja por reações adversas, seja por interações medicamentosas (CORREIA & TESTON, 2020).
É fato que os problemas causados pela polifarmácia, como iatrogenias, interações medicamentosas, disfunções orgânicas inerentes à idade que se agravam com o uso de múltiplos medicamentos podem comprometer a capacidade funcional dos idosos expostos, além de representar um excesso de custo para o sistema de saúde (REZENDE et al., 2021).
A associação otimizada de fármacos, prescritos de acordo com a melhor evidência disponível, pode curar, minimizar danos, aumentar a longevidade e melhorar a qualidade de vida. Porém, algumas terapias são inadequadas e podem ocasionar reações adversas e interações medicamentosas (BERTOLDI et al., 2004).
Poucos estudos avaliam a polifarmácia no âmbito da atenção primária e em sistemas públicos de saúde. Em Oliveira et al. (2021) apresentam evidências científicas de eficácia dos medicamentos provenientes de ensaios clínicos randomizados, que excluem idosos, pessoas com comorbidades e polifarmácia. A maioria dos artigos publicados na literatura não fornece informações diretamente relevantes para as pessoas que necessitam de associações medicamentosas. Estudos sobre estes eventos no mundo real são especialmente importantes para uma melhor compreensão dos desafios na prestação de cuidados de qualidade na saúde do idoso (MAINARDES et al, 2022).
Com isso, torna-se importante uma avaliação correta da prevalência e associação desses medicamentos na população desse ambulatório uma vez que, estes dados serão úteis para a planificação da análise dos dados de perfil dos pacientes, tendo em vista que a multimorbidade está frequentemente acompanhada da polimedicação, ou polifarmácia, situações comuns no processo de envelhecimento (SCURSEL et al, 2021).
Tendo em vista os aspectos citados acima, pesquisa presente foi elaborada com o objetivo de descrever a prevalência de idosos usuários de polifarmácia para tratamento de doenças cardiometabólicas, e, especificamente, o número de medicamentos e a principal comorbidade que aumenta a utilização medicamentosa, originando a polifarmácia. Dessa forma, este trabalho baseou-se nas experiências acadêmicas durante o Módulo de Interação em Saúde e Comunidade, as autoras observaram grande demanda de pacientes acometidos por Hipertensão Arterial Sistêmica, Diabetes Mellitus tipo II e Dislipidemia, e que utilizavam um elevado quantitativo de fármacos, entretanto, de forma descontínua o que repercutia no prognóstico desses pacientes e qualidade de vida.
2 METODOLOGIA
2.1. Tipo de Estudo
Tratou-se de um estudo do tipo transversal, observacional e descritivo de abordagem quantitativa dos dados de prontuários dos pacientes atendidos.
2.2. Local e Período
A pesquisa foi realizada entre os meses de janeiro a dezembro de 2022 no Centro de Especialidades Médicas do CESUPA – CEMEC, situado na Avenida Governador José Malcher, n° 1242, CEP 66060-230.
2.3. População Alvo
Pacientes homens e mulheres acima de 60 anos com doenças cardiometabólicas atendidos no Centro de Especialidades Médicas do CESUPA – CEMEC.
2.4. Aspectos Éticos
O presente estudo foi submetido à apreciação do Comitê de Ética em Pesquisa (CEP) do Centro Universitário do Estado do Pará (CESUPA) e desenvolvido observando-se as normas da Resolução 466/12 do Conselho Nacional de Saúde, da Declaração de Helsinque e do Código de Nuremberg. Sendo que, a coleta de dados iniciou somente após a sua aprovação por esse CEP supracitado com o parecer de número 5.917.457.
As pesquisadoras se comprometem com a guarda das informações obtidas, garantindo a integridade dos participantes e da Instituição. Para isso, os dados coletados ficarão armazenados em acervo próprio das autoras, por 5 anos, e, posteriormente, serão incinerados.
2.5. Critérios de Inclusão
Foram incluídos prontuários de pacientes homens e mulheres acima de 60 anos atendidos no ambulatório de Saúde do Idoso com diagnóstico de Hipertensão Arterial Sistêmica, Diabetes Mellitus tipo 2, Dislipidemia em uso de 5 medicamentos concomitantes.
2.6. Critérios de Exclusão
Foram excluídos os prontuários com dados insuficientes em termos de informação para a presente pesquisa, e pacientes que não apresentavam as doenças supracitadas e também que não estivessem incluídos na faixa etária pré-estabelecida.
2.7. Coleta de Dados
A coleta de dados foi realizada através da aplicação de um questionário (Apêndice A) e preenchido mediante a análise dos dados dos prontuários dos pacientes atendidos no ambulatório de Saúde do Idoso do CEMEC, sendo que as variáveis analisadas foram de pacientes que apresentavam hipertensão arterial sistêmica, diabetes mellitus tipo 2 e/ou dislipidemia.
No presente estudo, utilizou-se o Termo de Compromisso para Utilização de Dados (TCUD) que garantiu a confidencialidade de todas as informações coletadas. Desta forma, não se fez necessária a utilização do Termo de Consentimento Livre e Esclarecido (TCLE) uma vez que os dados foram retirados de prontuários já existentes.
2.8. Análise dos Dados
Considerando os dados coletados para a análise descritiva do presente estudo, estes foram organizados em planilhas no programa Microsoft Excel 2020, sendo que, os gráficos e tabelas foram construídos com ferramentas disponíveis nos programas Microsoft Word e Excel. E para análise estatística descritiva dos dados coletados, os resultados alcançados foram organizados na forma de tabelas e gráficos apresentando valores absolutos e relativos das variáveis estudadas.
Para tanto, as variáveis foram testadas quanto à sua normalidade pelo teste Kolmogorov-Smirnov, e também foi testada a diferença entre as variáveis quantitativas pelo teste t de Student e a análise de correlação por meio do Teste de Correlação de Spearman. Os testes estatísticos supracitados foram aplicados por meio do programa Bioestat 5.0 para Windows, considerando nível de significância de 5% (p≤0,05).
3 RESULTADOS E DISCUSSÕES
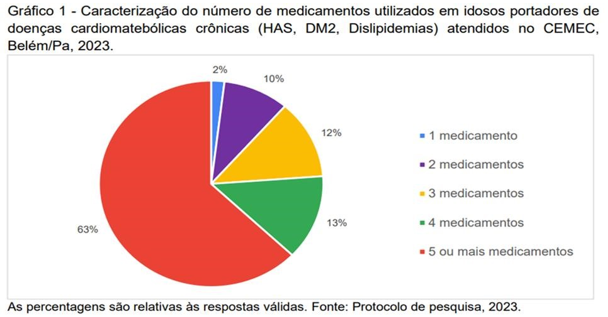
Foram analisados 303 prontuários de pacientes idosos atendidos no CEMEC com a predominância do sexo feminino, faixa etária de 70 a 79 anos de idade, sendo que, distúrbios cardiometabólicos pré-existentes mais prevalentes foram 80% de Hipertensão arterial sistêmica (HAS), 76% de dislipidemias e 44% de diabetes mellitus tipo 2 (DM2). Para tanto, a maioria desses pacientes utilizavam cinco ou mais medicamentos (63%) para tratar e controlar suas doenças cardiometabólicas crônicas, conforme descrito no Gráfico 1.
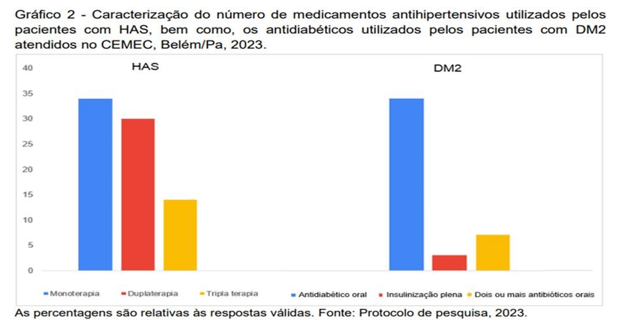
Quanto à caracterização do número de medicamentos anti-hipertensivos utilizados pelos pacientes com HAS, a maioria dos pacientes fazia uso de monoterapia (34%), seguida de dupla terapia(30%). Também se verificou os antidiabéticos mais utilizados pelos pacientes com DM2, e identificou-se que 34% utilizavam antidiabético oral, seguido de 7% que utilizavam dois ou mais antidiabéticos orais (Gráfico 2).
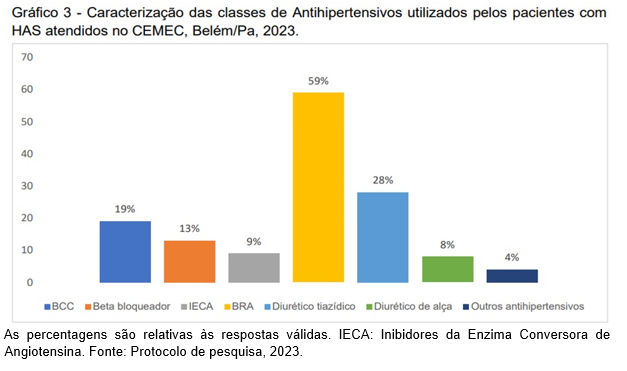
O Gráfico 3 descreve as classes de Anti-hipertensivos utilizados pelos pacientes com HAS, sendo os da classe de Bloqueadores do Receptor de Angiotensina II (BRA) a mais prevalente (59%), seguido dos Diuréticos tiazídicos (28%) e Bloqueadores de Canais de Cálcio (BCC, 19%).
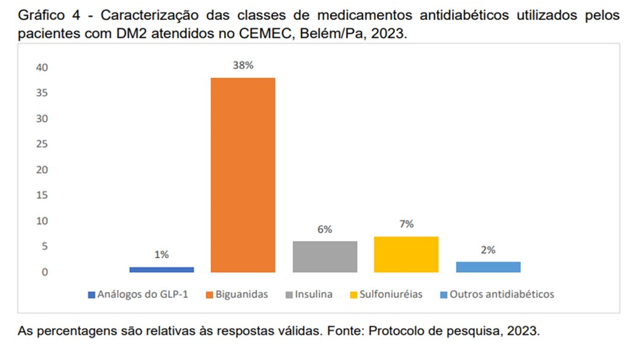
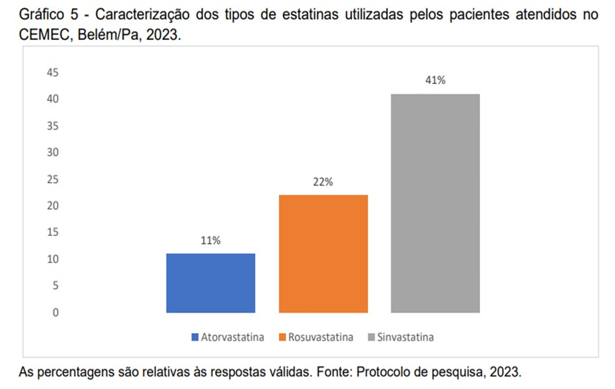
Já o Gráfico 4 descreve as classes de antidiabéticos utilizados pelos pacientes com DM2, sendo as Biguanidas a mais prevalente (38%), seguido das Sulfoniluréias (7%) e insulina (6%). Assim como, o tipo de estatina mais utilizada foi a Sinvastatina (41%), seguido da Rosuvastatina (22%) (Gráfico 5).
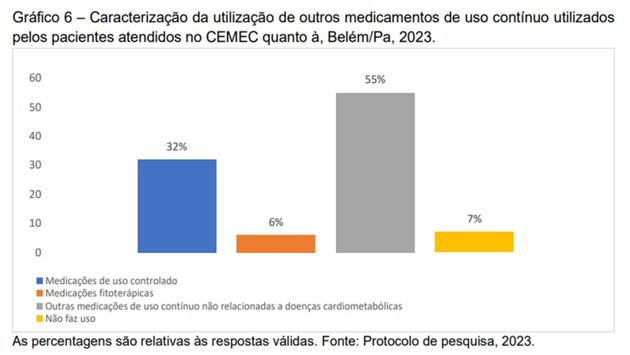
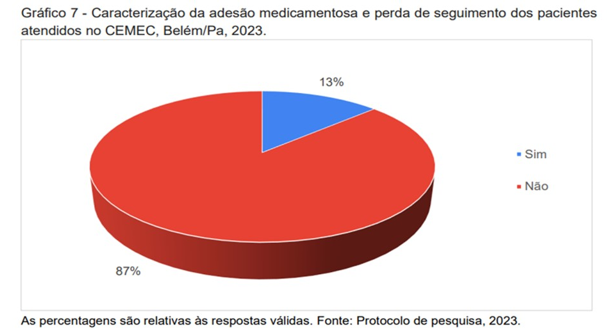
Quanto à utilização de outros medicamentos de uso contínuo, 55% faziam uso de outras medicações de uso contínuo não relacionadas às doenças cardiometabólicas (Gráfico 6). E em relação à adesão medicamentosa, 87% indicaram não haver perda de seguimento e utilização da medicação (Gráfico 7).
Abaixo é exibida a associação entre quantidade de medicamentos utilizados e a presença de condições cardiometabólicas existentes. Observa-se que houve associação significativa entre presença de hipertensão arterial sistêmica e número de medicamentos utilizados (p<0,001): dos indivíduos que usavam 4 medicações, 19 (43,2%) não tinham HAS, sendo essa proporção maior que o esperado pelo teste estatístico (†); dos indivíduos com uso de 5 ou mais medicações, 87,6% tinham HAS, proporção essa maior que o esperado ao acaso. Em outras palavras, houve maior número de medicamentos em utilização no grupo com HAS. Também houve associação significativa entre quantidade de medicamentos utilizados e dislipidemia (p<0,001): dos que usavam 1 Tabela 1 – Relação entre presença de doenças cardiometabólicas e número de medicamentos em utilização dos pacientes atendidos no CEMEC, Belém/Pa, 2023.medicamento, 83,3% não tinham dislipidemia, sendo essa proporção maior (†) que o esperado; dos indivíduos com 2 medicamentos, 12 (75%) não tinham dislipidemia, sendo essa proporção maior que o esperado; dos indivíduos com 3 medicamentos, 47,5% não tinham dislipidemia, numa proporção maior que o esperado; dos indivíduos com 5 ou mais medicamentos, 170 (88,1%) tinham dislipidemia, sendo essa proporção maior que o esperado. Similarmente em relação à DM2 (p<0,001): dos 6 indivíduos com 1 medicamento, nenhum tinha DM2; dos indivíduos com 3 medicamentos, 34 (85%) tinham DM2, em proporção maior que o esperado; já nos indivíduos com 5 ou mais, 53,9% tinham DM2, sendo essa proporção maior (†) que o esperado. Em outras palavras, houve tendência de maior uso de medicações conforme houve presença das condições analisadas.
Tabela 1 – Relação entre presença de doenças cardiometabólicas e número de medicamentos em utilização dos pacientes atendidos no CEMEC, Belém/PA, 2023.
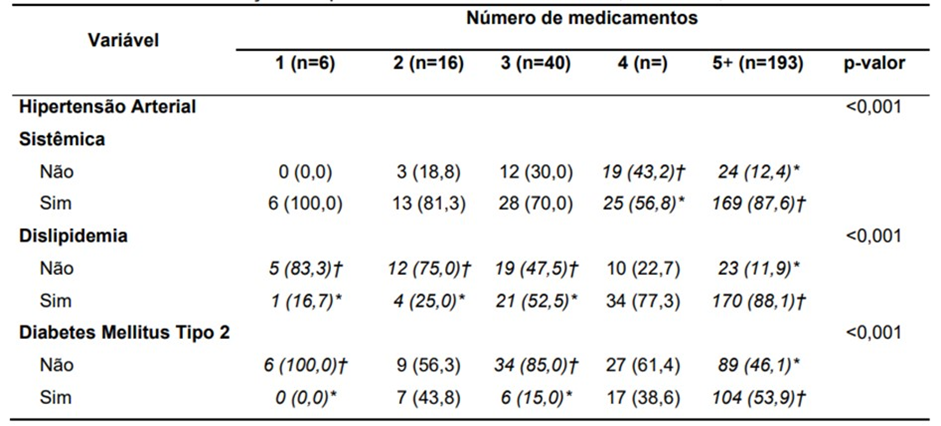
As variáveis categóricas são exibidas como n (%). As percentagens são relativas ao total de cada coluna. Em todos os casos foi utilizado o qui-quadrado. *: esta frequência foi inferior ao que seria esperado ao acaso. †: essa frequência foi superior ao esperado. Fonte: Protocolo de pesquisa, 2023.
Abaixo é exibida a associação entre perda do seguimento clínico no período analisado e uso contínuo das medicações diárias. Houve associação significativa neste caso (p<0,001): dos 40 indivíduos que tiveram perda do seguimento clínico no período analisado, 25% não fazia uso contínuo das medicações diárias, proporção essa maior que o esperado ao acaso; no grupo sem perda do seguimento clínico no período analisado, 96,9% faziam uso contínuo das medicações diárias, sendo essa proporção maior que o esperado pelo teste estatístico (†). Em outras palavras, tanto no grupo sem perda de seguimento clínico quanto no grupo com perda houve maior porcentagem de pacientes com uso de medicações diárias (96,9% e 75%, respectivamente). Porém, a proporção de pacientes com perda de seguimento e sem uso de medicações diárias teve relevância estatística (25% versus 3,1%).
Tabela 2 – Relação entre uso contínuo de medicações diárias e perda de seguimento clínico dos pacientes atendidos no CEMEC, Belém/PA, 2023.

As variáveis categóricas são exibidas como n (%). As percentagens são relativas ao total de cada coluna. Foi utilizado o Teste Exato de Fisher. *: esta frequência foi inferior ao que seria esperado ao acaso. †: essa frequência foi superior ao esperado. Fonte: Protocolo de pesquisa, 2023.
É consenso na literatura que o maior número de doenças, aumenta o consumo de medicamentos, resultado já encontrado em várias pesquisas prévias em Pagotto et al. (2023). A polifarmácia decorre de uma cascata de eventos, como as alterações nas condições de saúde, necessidade de tratamento e controle, e acesso aos serviços de saúde.
Por conseguinte, o estudo de Freitas et al. (2019)verificou que as mulheres apresentam maior percentual de controle e tratamento da doença, no qual está relacionado ao conhecimento do diagnóstico. Aspecto esse corroborado na presente pesquisa em que o sexo feminino foi predominante (69%) entre os pacientes pesquisados. Nessa mesma linha, Lemos et al. evidencia possíveis explicações para a prevalência da polimedicação é maior em mulheres, como por exemplo, ao fato das mulheres possuírem uma maior expectativa de vida em relação aos homens, o que faz com que precisem lidar com processos crônicos por um maior período de tempo.
Para tanto, o estudo de Santos et al.17 que investigou 121 idosos, os pesquisadores relataram a utilização de 25 anti-hipertensivos diferentes, sendo que, 56,1% faziam uso de combinação e 43,9 % monoterapia. Dado semelhante a presente pesquisa que identificou que 34% dos pacientes utilizavam monoterapia e 7 classes de Anti-hipertensivos, sendo a classe BRA a mais prevalente (59%), seguido dos Diuréticos tiazídicos (28%) e BCC (19%).
De acordo com Lemos et al. (2023) a diabetes mellitus é sempre descrita como uma das principais doenças crônicas que acometem a população idosa, sendo considerada um fator de risco para o desenvolvimento de doenças cardíacas, insuficiência renal, retinopatias e outras complicações. Sua prevalência descrita em literatura é variada, oscilando entre 17,6 e 23,5% da amostra escolhida. Dado esse discordante do presente estudo, em que 44% dos pacientes tinham DM2.
O estudo de Mendes et al. (2022) evidenciou uma relação importante entre a polimedicação e terapêuticas específicas, citando que a maior prevalência foi notada para os fármacos com ação no sistema cardiovascular, principalmente antihipertensivos, seguida daqueles com ação no sistema nervoso e dos fármacos que atuam no aparelho digestivo e metabolismo, os quais vão de acordo com os estudos de Fedoce et al. (2021) que também demonstraram que os medicamentos da classe do sistema cardiovascular e do sistema nervoso central foram os mais utilizados.
Aspectos esses discordantes da presente pesquisa, que identificou que a polimedicação ocorria pelos distúrbios cardiometabólicos da HAS, DM2 e dislipidemias.
Com isso, a intervenção medicamentosa é indispensável para tratar e controlar essas doenças e comorbidades, doenças como a hipertensão e o diabetes, por exemplo, dificilmente são tratadas com monoterapia, na maioria dos casos são necessários esquemas terapêuticos que inclui associações de medicamentos, tornando a polifarmácia inevitável (OLIVEIRA et al, 2021).
Embora existam várias opções de tratamentos para as doenças, sabe-se que o medicamentoso exerce principal função na busca da cura, da manutenção da saúde e qualidade de vida dos idosos, porém a utilização de vários fármacos concomitantemente pode gerar diversas complicações, principalmente para os idosos que possuem maior vulnerabilidade, já que à medida que envelhecem as mudanças fisiológicas aumentam as chances dessas complicações acontecerem, devendo, portanto, receber maior atenção e cuidado entre os profissionais da saúde (MARQUES et al, 2019).
Considerando que a não adesão ao tratamento pode ser influenciada pela quantidade de fármacos utilizados pelo indivíduo, na população idosa esse fator é potencializado, visto que a senescência acarreta alterações cognitivas e de memória que são comuns nesse grupo, uma vez que é frequente o relato de esquecimento no tocante ao consumo do medicamento. Além do mais, idosos com baixo grau de instrução podem apresentar dificuldades para o gerenciamento do regime terapêutico, visto que alguns deles identificam as medicações pelo formato e pela cor, o que pode ocasionar erros no momento do uso (GOMES et al, 2019).
Corroborando com esses achados, quando analisada a adesão medicamentosa em idosos hipertensos, identificou-se na literatura que quando o número de medicamentos prescrito ultrapassava cinco, a adesão começava a diminuir, redução esta que poderia ser explicada pela complexidade do regime medicamentoso (KIM et al, 2019). Aspecto esse discordante da presente pesquisa, pois a maior adesão medicamentosa ocorreu entre os idosos, que utilizam mais medicamentos.
Além disso, a polifarmácia tem sido associada ao declínio do estado funcional, quedas, prejuízo cognitivo, incontinência urinária e prejuízo do estado nutricional.
Ademais, também pode causar reações adversas graves, interações medicamentosas, aumento do uso de medicamentos inadequados e o surgimento de iatrogenias (LAI X et al, 2019).
Nessa perspectiva, em pesquisa envolvendo mortalidade e polifarmácia, identificou-se que as mortes que ocorreram durante o período investigado (1.822) aumentaram progressivamente com a elevação do número de medicamentos, ou seja, indivíduos em uso de cinco ou mais medicamentos, tiveram um risco cerca de duas vezes maior que aqueles que utilizavam menos medicações. Contudo, a adoção de um estilo de vida saudável atenuou o aumento da mortalidade. Sendo assim, o autor concluiu que a adesão a práticas saudáveis que compensava parcialmente o aumento da mortalidade associada à polifarmácia (MARTINEZ-GOMES et al, 2018).
Em pesquisa desenvolvida na Austrália, evidenciou-se que idosos aderentes ao tratamento com estatinas possuíam uma menor probabilidade de desenvolverem doenças cardiovasculares quando comparados a indivíduos não aderentes (CORRALO et al, 2018). Entre os indivíduos que não aderiram a essa medicação pós infarto do miocárdio, a mortalidade foi até três vezes maior do que aqueles que persistiam com a terapia. Deste modo, na presente pesquisa 74% dos pacientes fazem uso de estatinas, sendo a Sinvastatina (44%) a mais prevalente utilizada pelo público pesquisado, provavelmente porque consta na lista de medicamentos da farmácia popular, facilitando seu acesso.
No estudo de Macete et al. (2020) foi possível identificar que a maioria dos hipertensos apresentam baixa adesão ao tratamento da HAS, visto que, os mesmos relataram não controlar o consumo de sal e de gordura animal ou vegetal em sua dieta diária. Este achado indica que é necessário encorajar ainda mais os pacientes hipertensos na adesão à mudança do padrão alimentar.
Já no estudo de Albuquerque et al. (2021), a presença de duas ou mais doenças crônicas associaram-se positivamente à polifarmácia. E de acordo com Fedoce et al. (2021), o acúmulo de doenças crônicas provoca prejuízos à saúde física e demanda maior uso de medicamentos, o que pode afetar o bem-estar individual e impor uma reorganização na rotina dos idosos.
4 CONCLUSÃO
O presente estudo concluiu que os idosos atendidos no CEMEC em 2022 era acometidos pela polifarmácia, visto que, 63% desses pacientes utilizam 5 medicamentos ou mais para tratamento de seus distúrbios cardiometabólicos, apresentando predominância do sexo feminino, com faixa etária de 70 a 79 anos de idade, sendo que, as doenças pré-existentes mais prevalentes foram a HAS (80%), seguido de dislipidemias (76%) e de DM2 (44%). E em relação ao número de medicamentos anti-hipertensivos utilizados pelos pacientes com HAS, 34% faziam uso de monoterapia e, a classe de anti-hipertensivos mais utilizado pelos participantes foi a BRA (59%). A maioria dos pacientes com DM2 usavam antidiabético oral, sendo as Biguanidas com 38%. A respeito da dislipidemia, o tipo mais utilizado foi a Sinvastatina com 41%.
A maioria desses pacientes fazia uso contínuo das medicações diárias (92%), sendo que, não houve perda do seguimento clínico no período analisado pela maioria dos participantes da pesquisa (87%). Indicando uma boa e eficaz adesão ao tratamento medicamentoso. Detectou-se diante das doenças cardiometabólicas, que a HAS possui maior associação medicamentosa, visto que, houve correlação positiva forte dos pacientes que utilizam mais medicamentos para tratar esse distúrbio cardiometabólico. Contudo, a maioria dos idosos não utilizavam outros medicamentos de uso contínuo não relacionado às doenças citadas (55%).
Por fim, a relação da perda de seguimento dos pacientes associada ao período de tratamento analisado, constatou-se que os pacientes que fazem uso contínuo de medicações diárias apresentam menor perda de continuidade e melhor adesão ao tratamento medicamentoso. Portanto, enfatiza-se a participação da família, cuidadores e profissionais de saúde no cotidiano da pessoa idosa, principalmente no que tange ao tratamento medicamentoso e controle dos distúrbios cardiometabólicos mais prevalentes durante a senescência.
5. REFERÊNCIAS
Manso ME, Biffi EC, Gerardi TJ. Prescrição inadequada de medicamentos a idosos portadores de doenças crônicas em um plano de saúde no município de São Paulo, Brasil. Revista Brasileira de Geriatria e Gerontologia, 2015;18:151-164.
Oliveira PC, et al. Prevalência e fatores associados à polifarmácia em idosos atendidos na Atenção Primária à Saúde em Belo Horizonte-MG, Brasil. Ciência & Saúde Coletiva, 2021;26:1553-1564.
Freitas EV, et al. Tratado de geriatria e gerontologia. Rio de Janeiro: Guanabara Koogan, 2016.
Tinôco EA, Costa ÉJ, Sousa KC, Marques Maria JD, Marques TF, Aparecida S, Martins VA, et al. Polifarmácia em idosos: consequências de polimorbidades.
Brazilian Journal of Surgery and Clinical Research – BJSCR, 2021;35(2):2317–4404.
Nascimento RC, et al. Polifarmácia: uma realidade na atenção primária do Sistema Único de Saúde. Revista de Saúde Pública, 2017;51.
Carvalho MFC et al. Polifarmácia entre idosos do município de São Paulo-Estudo SABE. Revista Brasileira de Epidemiologia, 2012(15):817-827.
Stuchi BP. Polifarmácia em idosos na atenção primária. 2017.
Bertoldi AD, et al. Utilização de medicamentos em adultos: prevalência e determinantes individuais. Revista de Saúde Pública, 2004;38(2):228-238.
Marques PP, et al. Polifarmácia em idosos comunitários: resultados do estudo Fibra.” Revista Brasileira de Geriatria e Gerontologia, 2020;22.
Correia W, Teston AP. Aspectos relacionados à polifarmácia em idosos: um estudo de revisão. Brazilian Journal of Development, 2020;6(11):93454-93469.
Rezende GR, et al. Prevalência e fatores associados à polifarmácia em idosos residentes em Rio Branco, Acre, Brasil: estudo transversal de base populacional, 2014. Epidemiologia e Serviços de Saúde, 2021;30:e2020386.
Mainardes VC, et al. A polifarmácia em idosos de uma instituição de longa permanência. Revista Valore, 2022;7.
Scursel C, et al. Multimorbidade e polifarmácia em idosos residentes no perímetro rural do município de Seara-SC. Brazilian Journal of Development, 2021;7(1):73087323.
Brasil. Conselho Nacional de Saúde. Resolução Nº 466, de 12 de dezembro de 2012. Aprova as diretrizes e normas regulamentadoras de pesquisas envolvendo seres humanos. Diário Oficial da União, Brasília, 2013.
Pagotto V, et al. Polifarmácia e potenciais interações medicamentosas em adultos e idosos com diabetes mellitus: estudo transversal. Revista Recien-Revista Científica de Enfermagem,2023;13(41):540-550.
Freitas DE, et. al. Polimedicação de idosos na universidade aberta à maturidade. REVISA. 2019;8(3):316-21.
Santos AN, et al. Doenças cardiometabólicas e envelhecimento ativo – a polifarmácia no controle. Rev Bras Enferm. 2020;73(2): e20180324.
Lemos LS, Suarta MW, Huszcz GB, Rodrigues CG, Rocha EQ, Silva BM, de Oliveira MV. Incidência da polifarmácia em idosos com doenças crônicas. Revista Eletrônica Acervo Saúde, 2023;23(2):e11589-e11589.
Mendes SB, et al. Prevalência de uso de medicamentos em população rural brasileira. Cadernos Saúde Coletiva [Internet], 2022;30(3):361–73.
Oliveira PC, et. al. Prevalência e fatores associados à polifarmácia em idosos atendidos na atenção primária à saúde em Belo Horizonte-MG, Brasil. Ciência & Saúde Coletiva, 2021;26(4):1553-1564.
Marques PP, et. al. Polifarmácia em idosos comunitários: resultados do estudo fibra. Rev. Bras. Geriatr. Gerontol. 2019;22(5).
Gomes D. et al. Daily Medication Management and Adherence in the Polymedicated Elderly: A Cross-Sectional Study in Portugal. Int J Environ Res Public Health., 2019;17(1):200.
Kim SJ, et al. Impact of number of medications and age on adherence to antihypertensive medications: A nationwide population-based study. Medicine, 2019;98(49):e17825.
Lai X, et al. Polypharmacy in the oldest old (≥80 years of age) patients in China: a cross-sectional study. BMC Geriatr, 2018;18(64).
Martinez-Gomez D, et al. A healthy lifestyle attenuates the effect of polypharmacy on total and cardiovascular mortality: a national prospective cohort study. Sci Rep., 2018;8:12615.
Corralo VS, et al. Polifarmácia e fatores associados em idosos diabéticos. Rev. salud pública [online]. 2018;20(3)366-372.
Macete KG, Grasiely FB. Não Adesão ao Tratamento não Medicamentoso da Hipertensão Arterial Sistêmica/Not Adhering to Non-Drug Treatment of Systemic Hypertension. Saúde em Foco, (2020):128-154.
de Albuquerque PR, et al. Fatores Relacionados à Polimedicação e o Impacto na Qualidade de Vida dos Idosos: Uma Revisão Integrativa da Literatura/Factors Related to Polymedication and the Impact on the Quality of Life of the Elderly: An Integrative Literature Review. ID on line. Revista de psicologia, 2021;15(54):183-196.
Fedoce AG, et al. Análise do perfil medicamentoso de idosos polimedicados no município de Sinop – MT. Revista Eletrônica Acervo Saúde, 2021;13(2):e5863.
1Possui graduação em Medicina pelo Centro Universitário do Estado do Pará. Campus João Paulo do Valle Mendes. E-mail: carol_sobral33@hotmail.com
2Possui graduação em Medicina pelo Instituto Centro Universitário do Estado do Pará. Campus João Paulo do Valle Mendes. E-mail: ingrid.pf0673@gmail.com
3Discente do Curso Superior de Medicina do Centro Universitário do Estado do Pará. Campus João Paulo do Valle Mendes. E-mail: bruh111@hotmail.com
4Discente do Curso Superior de Medicina do Centro Universitário do Estado do Pará. Campus João Paulo do Valle Mendes. E-mail: julianamalheirosdias@gmail.com
5Discente do Curso Superior de Medicina do Centro Universitário do Estado do Pará. Campus João 5Paulo do Valle Mendes. E-mail:jhifc0512@gmail.com
6Discente do Curso Superior de Medicina do Centro Universitário do Estado do Pará. Campus João Paulo do Valle Mendes. E-mail: vytordr@gmail.com
7Docente do Curso Superior de Medicina no Centro Universitário do Estado do Pará. Mestre em Ensino em Saúde da Amazônia pela Universidade do Estado do Pará (2017). E-mail: tanise.costa@prof.cesupa.br
8Docente do Curso Superior de Medicina no Centro Universitário do Estado do Pará. Mestranda em Educação em Saúde pelo Centro Universitário do Estado do Pará (2022). E-mail: nadia_vinagre@hotmail.com
