PERCEPTION OF DIGNA DEATH FOR THE MULTI PROFESSIONAL TEAM WORKING WITH ONCOLOGICAL PATIENTS IN THE REGION OF THE WESTERN AMAZON
REGISTRO DOI: 10.5281/zenodo.7903384
MOREIRA, Jéssica de Oliveira Pomaroli2
MODTKWSKI, Caio Fernando3
ALMEIDA, Helen Rimet Alves de4
Resumo
A morte digna é desempenhada pelos profissionais a fim de assistir o paciente nos seus últimos momentos, de forma a minimizar as dores e desconfortos, dando suporte emocional e espiritual para seus familiares permitindo ao paciente uma morte de acordo com seus desejos, sem sofrimento, em ambiente familiar e harmonioso, proporcionando, assim, um fim de vida digno. O presente estudo objetivou investigar a percepção dos profissionais de saúde diante do processo de morte digna de pacientes oncológicos. Para tanto, realizou-se uma pesquisa qualitativa com oito profissionais que atuam com pacientes oncológicos na região da Amazônia Ocidental. A amostra foi composta por médicos, psicólogos, enfermeiros e assistentes sociais. Para a coleta de dados utilizou-se um roteiro de entrevista semiestruturado contendo as seguintes categorias: (1) Compreensão sobre o câncer e a morte digna; (2) As relações entre profissionais-familiares-paciente; (3) A percepção da equipe sobre o processo de morte do paciente oncológico; (4) As vivências e aprendizagens do câncer. As entrevistas foram analisadas por meio do software Iramuteq. Os resultados apontaram que a perda dos pacientes pode induzir a equipe a refletir sobre a vida, sua finitude, os erros e condutas. Indicaram também o sentimento de impotência e limitação experienciados pela equipe e ainda a importante participação dos familiares e que a família também carece de atenção especial por parte dos profissionais. Conclui-se que faz parte da atuação multiprofissional fazer com que a fase final de vida suceda de uma maneira mais humana, confortável respeitando a dignidade do paciente e de sua família.
Palavras-chave: Paciente oncológico. Profissionais de saúde. Morte digna.
Abstract
The dignified death is performed by the professionals in order to assist the patient in his last moments, in order to minimize pain and discomfort, providing emotional and spiritual support for his family members, allowing the patient to die according to his wishes, without suffering, in familiar and harmonious environment, thus providing a dignified end of life. The present study aimed to investigate the perception of health professionals regarding the process of dignified death of cancer patients. To this end, a qualitative research was carried out with eight professionals who work with cancer patients in the Western Amazon region. The sample consisted of doctors, psychologists, nurses and social workers. For data collection, a semi-structured interview script was used containing the following categories: (1) Understanding about cancer and dignified death; (2) The relationships between professionals-family-patient; (3) The team’s perception of the cancer patient’s death process; (4) Cancer experiences and learning. The interviews were analyzed using the Iramuteq software. The results showed that the loss of patients can induce the team to reflect on life, its finitude, errors and conduct. They also indicated the feeling of helplessness and limitation experienced by the team and also the important participation of family members and that the family also needs special attention from professionals. It is concluded that it is part of the multiprofessional action to make the final phase of life happen in a more humane, comfortable way, respecting the dignity of the patient and his family.
Keywords: Cancer patient. Health professionals. Worthy death.
INTRODUÇÃO
Segundo o Instituto Nacional de Câncer José Alencar Gomes da Silva (INCA), o câncer é um dos principais problemas de saúde pública no mundo, e está entre as quatro doenças mais prevalentes que resultam em óbitos prematuros, antes dos 70 anos de idade. A estimativa mundial do ano de 2018, enfatiza que ocorreram 18 milhões de novos casos de câncer no mundo e 9,6 milhões de óbitos. Estima-se, que no biênio de 2020-2022 no Brasil, terá a incidência de 650 mil novos casos de câncer, para cada ano (INCA, 2019).
As Regiões Norte e Nordeste, apresentam os cânceres de próstata e mama feminina dentre os principais, porém, os casos de cânceres do colo do útero e de estômago tem grande impacto nessas populações. A Região Norte é a única do país onde as taxas dos cânceres de mama e do colo do útero são equivalentes entre as mulheres, sendo que, normalmente, a taxa de câncer de mama é três vezes mais incidente do que a taxa de câncer de colo do útero (INCA, 2019).
Ao receber um diagnóstico de uma doença tão severa como o câncer, ocorrem transformações importantes na vida das pessoas, como implicações sociais, emocionais e físicas. Mudanças de localidade para receber o tratamento também podem agravar a condição financeira e os vínculos familiares. Dessa forma, todas essas situações podem desencadear conflitos. Este diagnóstico traz um imaginário de associações à dor, às limitações físicas, dependência e a morte, porém, permite ao paciente e a família repensar estratégias para enfrentar os possíveis efeitos causados pela doença e seu tratamento (ALCANTARA; SANT’ANNA; SOUZA, 2013).
Por outro lado, a ação de cuidar é uma atividade natural humana, a qual promove o bem-estar de outro ser fragilizado. A sobrevivência humana só é possível a partir do cuidado, especificamente em relação ao paciente com alguma patologia em estágio avançado e sem perspectivas de cura. O cuidado e a atenção são manejados de maneira a suprir suas necessidades e limitações, dessa forma, estabelece-se uma relação de afetividade, que tem como base a responsabilidade, a preocupação, o cuidado e a atenção do cuidador para com o paciente (FERNANDES; EVANGELISTA; PLATEL; AGRA; LOPES; RODRIGUES, 2013).
Em relação ao atendimento, surge como premissa a interlocução entre a equipe de saúde, de forma a proporcionar a quebra da discriminação e desmistificar a culpabilização das famílias pelas situações as quais se encontram, considerando um contexto social mais amplo. A construção de um grupo multidisciplinar, promove a ampliação do espaço para um trabalho que têm como essência a articulação entre os diferentes saberes proporcionando como resultado uma relação satisfatória entre a família do paciente em finitude e os profissionais envolvidos (ALCANTARA; SANT’ANNA; SOUZA, 2013).
Dessa forma, a proposta da morte digna é desempenhada pelos profissionais afim de assistir o paciente nos seus últimos momentos, de forma a minimizar as dores e desconfortos, dando suporte emocional e espiritual para seus familiares. Permitindo ao paciente uma morte de acordo com seus desejos, sem sofrimento, em um ambiente familiar e harmonioso, proporcionando, assim, um fim de vida digno (HERMES e LAMARCA, 2013).
Partindo dessas considerações, este artigo tem como objetivo elucidar os resultados encontrados em uma pesquisa desenvolvida com profissionais da saúde para investigar as percepções destes, sobre a morte digna de pacientes oncológicos em hospitais do interior da Amazônia Ocidental.
METODOLOGIA
A presente pesquisa é do tipo exploratória e descritiva, de cunho qualitativo e foi desenvolvida em concordância com os padrões éticos, respeitando a Resolução 466/12 do Conselho Nacional de Saúde, com o parecer número 3.511.181 aprovado pelo Comitê de Ética em Pesquisa – CEP do Centro Universitário UNIFACIMED – UNIFACIMED.. Além da obtenção do devido consentimento livre e esclarecido, bem como a assinatura do Termo de Consentimento Livre e Esclarecido (TCLE) pelos participantes.
Para a realização da pesquisa foram entrevistados oito profissionais de saúde que atuam com pacientes oncológicos em processo de finitude. A partir de um critério de saturação foram contatados profissionais de saúde – médico, enfermeira, assistente social e psicóloga nos Hospitais de Urgência e Emergência Regional (Heuro) e São Daniel Comboni localizados no município de Cacoal/RO. O critério de inclusão dos participantes foi o de compor o quadro da equipe profissional que acompanha pacientes oncológicos nas referidas instituições.
Para abordagem aos profissionais utilizou-se de um roteiro de entrevista semiestruturado contendo as seguintes categorias: (1) Compreensão sobre o câncer e a morte digna; (2) As relações entre profissionais-familiares-paciente; (3) A percepção da equipe sobre o processo de morte do paciente com câncer; (4) As vivências e aprendizagens do câncer. As entrevistas foram realizadas individualmente, com auxílio de gravador, em locais e horários escolhidos por eles, conforme a disponibilidade, e em momentos distintos.
As entrevistas com os profissionais foram analisadas por meio do software Iramuteq (Interface de R pour les Analyses Multidimensionnelles de Textes et de Questionnaires). As informações coletadas foram tratadas a partir de análises lexicográficas clássicas para verificação de estatística de quantidade de evocações e formas; a Classificação Hierárquica Descendente (CHD), para o reconhecimento do dendograma com as classes que surgirem, desconsiderando-se as palavras com x2 < 3,80 (p < 0,05); a Análise Fatorial por Correspondência (AFC), para a verificação das diferenças nos discursos diante dos dados sociodemográficos; a Análise de Similitude, que permite, a partir da teoria dos grafos, a identificação das ocorrências entre as palavras e sua conexidade; e a Nuvem de Palavras, a fim de agrupar as palavras e organizá-las graficamente em função da sua frequência (CAMARGO e JUSTO, 2013).
Nesta pesquisa utilizou-se a Similitude e a Nuvem de Palavras para o processamento de dados. Nestes métodos as palavras são organizadas e agrupadas a partir de sua frequência, facilitando assim sua identificação, por meio de um único documento, descrito como corpus, que agrupa os textos advindos das entrevistas. Dessa forma, cada entrevista gera um texto, e o agrupamento de todos os textos caracteriza o corpus de análise deste estudo (KAMI; LAROCCA; CHAVES; LOWEN; SOUZA; GOTO, 2016).
Por meio das palavras mais citadas adquiridas nos trechos de texto, realizou-se análise lexical. A partir dessa análise foi possível realizar cálculos estatísticos sobre os conteúdos qualitativos que, neste caso, foram os textos. O vocabulário foi pontuado e quantificado a partir de sua frequência, além de sua posição em relação ao texto, dessa forma, o conteúdo foi submetido a cálculos estatísticos e posteriormente realizou-se a interpretação (KAMI et al., 2016).
RESULTADOS
Análise de similitude
A Análise de similitude baseia-se na teoria dos grafos, sendo que, os resultados demonstram as relações entre os objetos a partir de um modelo matemático. No software Iramuteq, esta análise expõe um grafo que retrata a ligação entre as palavras do corpus textual. Possibilitando assim a inferência da estrutura de construção do texto e os assuntos de maior relevância por meio da co-ocorrência entre as palavras. A análise de similitude colabora para com o pesquisador na identificação da estrutura do corpus, diferenciando as partes comuns e as especificidades (SALVIATI, 2017).
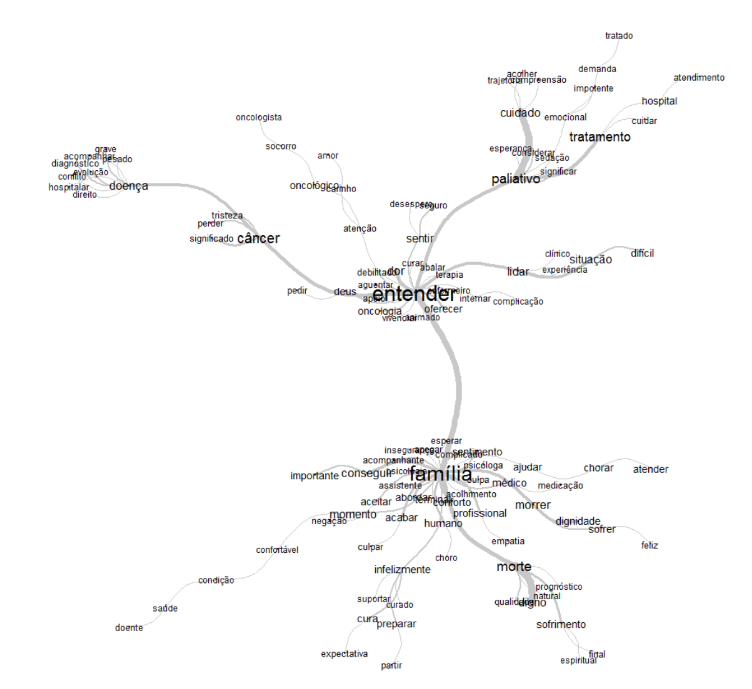
Figura 1: Análise de similitude.
Na figura acima, pode-se perceber a conexão entre as palavras “família” e “entender”, “família” e “morte”, “entender” e “paliativo”, e “entender” e “câncer”. Infere-se que estas palavras estão correlacionadas em vários momentos dentro do corpus textual, estabelecendo assim uma relação entre estes assuntos. Como pode-se observar no decorrer dos relatos.
“(…) desde o momento da admissão é feito os cuidados paliativos, inclusive nos familiares que é o que são mais difíceis, porque o paciente na maioria das vezes ele consegue entender a situação dele, e a família acha que o paciente não sabe de nada, (…)” (P7).
“(...) nem sempre é a doença que tá afetando o paciente, nem sempre tá, tem conflitos familiares ali, tem família que não consegue entender, (…) você precisa trabalhar é o contexto completo, familiar e o paciente, às vezes a família ainda precisa mais que o próprio paciente.” (P2).
Como exemplificado nos trechos acima, normalmente a família tem dificuldades para compreender o estado de adoecimento de seu ente querido, o que exige o manejo por parte da equipe de saúde para acolher e informar a família sobre o processo pelo qual o paciente deverá ser submetido. Entende-se que o apoio familiar é de extrema importância para o tratamento oncológico. E a falta de informações tende a fragilizar a relação entre paciente, familiares e profissionais da saúde (MATTOS; BLOMER; CAMPOS; SILVÉRIO, 2016).
“O câncer é uma doença que afeta multidimensionalmente o paciente, tanto a família, traz tanto sofrimento físico, psicológico, social, é uma doença que a gente fala que afeta o ser humano como um todo.” (P8).
“(…) essa visão mais próxima dos pacientes com câncer me ajudou como pessoa, e como médico também, por ter empatia, por não negligenciar os sintomas (…) é noção, é bom senso, eu acho que eu evoluí como pessoa e como profissional também aqui na oncologia.” (P7).
Para os profissionais da saúde o câncer é entendido como uma doença que provoca mudanças multidimensionais para o paciente, impactando em suas esferas física, psicológica e social, de mesmo modo que impacta diretamente a família do enfermo. O trabalho desempenhado na ala oncológica pode promover mudanças em aspectos pessoais e profissionais da equipe de saúde, pois a rotina de cuidados ofertados para este público demanda de empatia, bom-senso e atenção, possibilitando assim reflexões entre os profissionais ao serem questionados sobre os impactos desta assistência em suas vidas (SANTANA; PESSINI; SÁ, 2017).
“Morte digna, eu considero que é uma morte que o paciente consegue, não sente dor, sem sofrimento, uma passagem natural, de preferência com os familiares em um ambiente digno, se possível, desde que tenha o conforto, que seja feito em casa, se a família tem o suporte que seja da forma mais natural possível. (…) é o que eu desejo para os meus familiares, para mim e para os meus pacientes, (…)” (P8).
” (…) a morte, a gente prepara, (…) ele tem hora que ele fala, agora tô preparado pra partir, eu posso ir, porque eu fui bem recebido, eu fiz meu tratamento, eu fiz tudo que podia, os meus médicos cuidaram de mim, (…) eles entendem que foi suficiente, (…) a gente conhece no olhar da família, no conversar, eles são sempre muito gratos a gente como profissional, como pessoas, como humanos (…)” (P6).
Para a equipe de saúde a morte digna deve acontecer da forma mais natural possível, reduzindo sofrimento do paciente, possibilitando os seus desejos e de sua família, acolhendo
os familiares, de maneira geral, a humanização do morrer. Percebe-se, que a equipe promove todos os cuidados necessários para que a finitude do paciente seja confortável e que seus familiares sejam amparados. A empatia dos profissionais para com os pacientes perpassa as suas questões pessoais, de forma que, estes desempenham o cuidado que desejam para si e para as pessoas que os amam (PERBONI; ZILLI; OLIVEIRA, 2018).
“Cuidados paliativos para mim são essenciais na oncologia, a oncologia é uma das áreas que mais precisa, (…) o cuidado paliativo não é só o paciente terminal (…) quando a doença é metastática, então desde o início do tratamento, já ter um acompanhamento, porque o cuidado paliativo ele vê todas áreas aí do ser humano, parte física, espiritual, social, envolve a família, e o principal é trazer o conforto para o paciente e não o sofrimento em relação às dores.” (P8).
“(…) são muitas lições de vida que a gente muitas vezes não valoriza muitas coisinhas mas, quando você está diante da pessoa que tá ali em tratamento paliativo, ou esperando essa morte digna então você começa a valorizar muito mais certas coisas que, você em automático, no dia a dia, você acaba não valorizando então, é esse o meu sentimento gratidão por essas pessoas porque eu aprendo com eles” (P1).
Os cuidados paliativos são de grande importância para a oncologia, pois promovem o conforto do paciente e a redução de seu sofrimento em diversas áreas de sua vida, como por exemplo, a física, a espiritual e a social sendo que esta envolve sua família que demanda de uma atenção especial. Ao desenvolver os cuidados paliativos os profissionais de saúde experienciam reflexões pessoais acerca de seus privilégios, sendo que, ao entrar em contato com os pacientes e suas limitações refletem sobre as oportunidades que possuem, e desenvolvem um sentimento de gratidão e de valorização diante dos ensejos da vida (GUEDES; PEDROSA; OSÓRIO; PEDROSA, 2019).
Análise pela nuvem de palavras
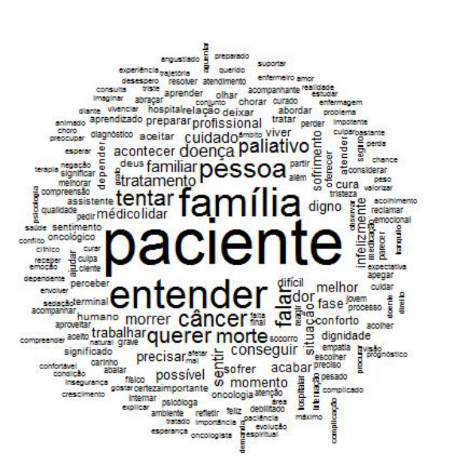
Figura 2: Nuvem de palavras
Percebe-se na figura acima que as palavras são alocadas aleatoriamente, de modo que as mais recorrentes são representadas em fonte maior do que as demais, ganhando assim mais destaque no corpus de análise da pesquisa. Neste estudo, após o processamento dos dados, interpretou-se os sentidos das palavras mais frequentes nos discursos dos profissionais. Nota-se que as palavras “paciente”, “família” e “entender” são as mais destacadas na figura, portanto, são as palavras mais frequentes nos discursos.
“(…) o profissional fica entre intermédio entre o paciente e a família que, às vezes, a família também com o diagnóstico e com o prognóstico eles ficam bem chocados e não sabem como lidar com a situação, então, a gente trabalha nesse intermédio, fazendo uma psicoeducação com a família, com o paciente, é mais ou menos assim que se vai fazendo.” (P1).
“(…) o paciente meio que perde a sua identidade, (…) os cuidados paliativos é isso, é pra gente resgatar essa dignidade, oferecer da melhor maneira possível, toda equipe, e, para que ele se sinta bem nesse ambiente, (…) que seja confortável pelo menos, que ele consiga lidar bem, é um bem-estar que a gente tem que oferecer, neste momento.” (P2).
O paciente no contexto hospitalar perde a sua identidade. O manejo da equipe de saúde tende a resgatar a dignidade do paciente, assim como, intermediar as relações entre paciente e família, e estes e o tratamento. A psicoeducação com os familiares e o paciente é de extrema importância para o andamento das intervenções. Dessa forma, os cuidados paliativos
Tem como objetivo proporcionar o bem-estar e o conforto dentro das possibilidades para o indivíduo acometido pela neoplasia e sua família (GUEDES; PEDROSA; OSÓRIO; PEDROSA, 2019).
“(…) quando se diz que o paciente é paliativo ele não significa que vai morrer, não significa que está morrendo, significa que ele pode ter dez, quinze anos, mas durante um conforto, (…) não que vai sarar, mas vai prolongar o tempo de vida dele, e com mais dignidade, (…) a família é o que convive com o paciente, geralmente nem todos têm a paciência de ter o paciente doente, dependendo da forma como ele estiver então nem todos tem, então a gente vê assim a família também tem que ter aconchego, tem que ter amor, senão ele não vive, senão ele não aguenta também(…)” (P3).
“Para mim enquanto profissional talvez ele (o câncer) não tenha significado afetivo, porque quando a gente aborda um paciente ou um familiar com câncer a gente vê a família como um todo, como se aquela família tivesse uma doença (…) é uma coisa que traz tristeza mas também traz muito crescimento, (…)” (P5).
“É ele (o câncer) traz consigo, digamos que um peso muito grande, não só pro paciente quanto pra família que acompanha o paciente, que lida com ele no dia a dia. Então pro paciente é pesado, pra família é pesado, enfim, é uma doença muito difícil, muito complicada!“(P6).
A família desempenha um importante papel dentro do tratamento oncológico, pois são essas pessoas que convivem diariamente com o paciente, esta relação exige muita paciência e dedicação por parte desses familiares. Entende-se que o câncer é uma doença que atinge não só o sujeito mas toda a sua estrutura familiar, e a neoplasia assim como o seu tratamento é desgastante para ambos. Os cuidados paliativos objetivam promover uma melhor qualidade de vida para este paciente, mas para usufruir desses benefícios o apoio da família é imprescindível (PIO; ANDRADE, 2020).
” (…) para nossas situações do dia a dia, a forma de olhar o outro, de entender a dor do outro, de saber ouvir, de ser às vezes assistente social da família inteira, no momento de dor do outro é muito importante” (P5).
“(…) mas a gente tem que estar sempre centrado e entender que a gente é profissional e infelizmente a gente não pode ser, totalmente humano ali, chorar junto com a pessoa, você enche o alho d’água engole o choro e vem pro cantinho, chora, se acalma e volta a atender, têm muitas situações difíceis aqui, diariamente a gente lida com tudo isso porque a gente é a base deles, eles tem que chegar aqui a gente tem que tá sempre sorrindo (…)” (P6).
A humanização da equipe e a empatia estão presentes na ala oncológica, sendo que esses profissionais lidam com a dor de outro ser humano e o sofrimento deste e de seus familiares. Algumas vezes a empatia perpassa os profissionais e estes precisam conter seus sentimentos para dar continuidade aos seus trabalhos. Lidar com a dor e a finitude do próximo não é tarefa fácil, porém, a equipe de saúde desempenha os cuidados paliativos para minimizar o sofrimento e promover qualidade de morte ao paciente em finitude e conforto a sua família (SANTANA; PESSINI; SÁ, 2017). É perceptível ao longo das análises que a família carece de uma atenção especial por parte dos profissionais relatada inúmeras vezes como a parte mais difícil de manejar.
DISCUSSÕES
O câncer é considerado uma doença familiar, não apenas devido sua carga genética, mas também pelo grande impacto que gera na instituição familiar como um todo. Parte-se do princípio que a família é uma organização, onde se um membro é afetado por uma doença tão complexa todos os demais integrantes são merecedores de cuidado, de forma que quando um membro adoece, espera-se que a família desenvolva o papel de cuidador informal, o que sobrecarrega todos os envolvidos. Sendo que, a unidade familiar é a chave para o auxílio do cuidado do paciente, a equipe de saúde deve compreender essa dinâmica para que essa assistência facilite a atuação dos profissionais (SILVEIRA; PONTES; ZABKA, 2018).
A perspectiva de que o câncer pode levar à morte produz dificuldades no enfrentamento, sendo que os profissionais que cuidam, são seres complexos com sentimentos, capacidade de refletir sobre as carências, objeções e percepções sobre o cotidiano que os cerca, mas com restrições para encarar e transfazer eventos de estresse como a morte de um paciente (MACEDO; MERCÊS; SILVA; SOUSA, 2019).
Sendo assim, para a equipe multiprofissional lidar com a morte de pacientes com câncer é um desafio. Mesmo acostumados com esse fato no dia a dia de trabalho, sofrem o impacto quando se perde mais um paciente, não pelo simples motivo da perda, mas por toda carga emocional envolvida, já que nos casos de câncer, o cuidado é mais próximo e frequente (MACEDO; MERCÊS; SILVA; SOUSA, 2019).
Um dos aspectos que aumentam a satisfação do trabalho oncológico é a afinidade dos profissionais de saúde com esta área específica, com as atividades desenvolvidas neste setor e também com o paciente oncológico, de maneira a desenvolver um vínculo afetivo entre estes. O reconhecimento por ajudar o outro, de ser e se sentir importante, também é um motivo para a satisfação profissional (BORDIGNON; FERRAZ; COLOMÉ; COELHO e TRINDADE, 2015).
No entanto, a insatisfação profissional tem como um dos motivos a sobrecarga, onde a quantidade de funcionários não suporta a demanda dos pacientes. Dessa forma, o processo de morrer e o manejo da morte, ou seja, o óbito dos pacientes é um grande desafio para a equipe, pois o enfrentamento deste momento do ciclo vital humano se torna desgastante (BORDIGNON, et al., 2015; GÓIS; ABRÃO, 2015).
A perda dos pacientes pode induzir a equipe a refletir sobre a vida, os erros, as ações e condutas, que poderiam evitar o óbito do paciente. Os profissionais também experimentam o sentimento de impotência e limitação, quando um paciente é diagnosticado em um estágio clínico avançado. O insucesso do tratamento ou desistência do paciente ao tratamento podem ser considerados motivos para a insatisfação profissional. A desvalorização profissional, em relação ao salário e a falta de reconhecimento, também afetam a satisfação da equipe (BORDIGNON, et al., 2015; SILVA; VIDAL; OLIVEIRA; MORAIS; ALMEIDA; SILVA, 2019).
A morte do paciente é considerada um dos desafios para a atuação dos profissionais envolvidos no tratamento oncológico. Esse momento é capaz de eliciar inúmeros pensamentos e emoções, como por exemplo, a competência profissional, que é colocada em dúvida, sentimento de culpa, distanciamento das relações afetivas com os pacientes, negação em relação ao sofrimento dos afetados, entre outros (AFONSO; CARVALHO; GRINCENKOV, 2018).
Alguns estudos revelam o despreparo dos profissionais que torna-se evidente por meio de suas atitudes de ambivalência, pelas dificuldades em determinar e tratar os pacientes fora das possibilidades de cura e também na comunicação dos diagnósticos e prognósticos. Por estar relacionada com a finitude em nossa cultura, a morte é considerada uma inimiga que deve ser evitada, liquidada a todo custo e expulsa da comunicação entre os sujeitos. Dessa forma, muitas vezes, quando ocorre a morte de pacientes, não é permitido a expressão de dor, sentimentos e sofrimentos do profissional, o que desencadeia a negação da morte, e consequentemente um possível adoecimento, como por exemplo, a depressão e a síndrome de Burnout (AFONSO; CARVALHO; GRINCENKOV, 2018; SILVEIRA; PONTES; ZABKA, 2018).
Diante da dificuldade de cuidar de pacientes oncológicos, emerge a necessidade de desenvolver métodos de enfrentamento. Deve-se considerar os diversos aspectos éticos envolvidos em diversas situações, como também nas relações do contexto de cuidar, sendo que este enfrentamento pode ser compreendido como um conjunto de comportamentos que o indivíduo emite, em relação a uma situação estressora, de maneira a modificar o ambiente e se adaptar de uma forma melhor ao evento estressor o que minimiza o caráter aversivo (LUZ, et al., 2018).
As categorias profissionais citadas no estudo passam por dificuldades ao tratar um paciente terminal, sendo que estes enfermos desafiam a capacidade e as limitações destes profissionais, que carecem de apoio físico e emocional. Quando o morrer é inevitável a sensação que vem à tona é a de fragilidade deste “poder de cura”, o que causa em muitos profissionais o sentimento de fracasso profissional (HERMES e LAMARCA, 2013).
Porém, na referida pesquisa encontrou-se exemplos de humanização, sensibilidade, compaixão e dedicação por parte destes profissionais. E que estes para proporcionar uma morte digna ao paciente precisam estar preparados. Para essa preparação necessita-se direcionar a sensibilidade ao próprio ser humano e seu sofrimento, sendo capazes de se envolverem de forma positiva com aqueles que sofrem e assim poder ter diálogo, respeitando a liberdade e reconhecendo a dignidade do paciente nas suas circunstâncias mais diversas (SOUZA; MISKO; SILVA; POLES; SANTOS; BOUSSO, 2013).
CONSIDERAÇÕES FINAIS
Fica evidente a ambiguidade de sentimentos relacionados ao tratamento oncológico, pois, ao promover a morte digna os profissionais proporcionam ao paciente e seus familiares um maior conforto, bem-estar e dignidade, porém, a empatia pelos sujeitos acometidos pelo câncer provoca desconfortos e sentimentos de angústia frente a brutalidade desta doença, culminando assim, no desgaste destes profissionais.
A esfera familiar, muitas vezes, é a maior fonte de dificuldade para a equipe profissional, já que seu ente querido está, agora, vulnerável e dependente de cuidados médicos, o que acaba por impactar diretamente as relações familiares originando os conflitos e a inaceitabilidade dos fatos. Ademais, manejar adequadamente o contexto com uma atuação multiprofissional influencia diretamente a compreensão da família e consequentemente na aceitação do tratamento.
Os cuidados paliativos são práticas recorrentes nas instituições investigadas, sendo desempenhadas com pacientes que apresentam enfermidades que ameaçam a vida e aquelas que não tem possibilidades de cura, o que não implica porém, dizer que sua morte está próxima, já que este cuidado tem o intuito de promover uma melhor qualidade de vida, possibilitando que voltem as suas atividades normais, com conforto e dignidade.
Entende-se por fim, que mais pesquisas sobre a morte digna devem ser realizadas, visto que, este tema é pouco explorado na literatura. E a partir das percepções destes profissionais para com a morte digna de seus pacientes oncológicos, investigações sobre o impacto dos eventos na vida destes fazem-se necessárias, levando em consideração os desgastes e sofrimentos vivenciados pela equipe multiprofissional neste contexto.
REFERÊNCIAS
AFONSO, Luciana Araújo; CARVALHO, Laís Lage de; GRINCENKOV, Fabiane Rossi dos Santos. Atitudes de profissionais da Oncologia diante da morte: revisão sistemática. Rev. SBPH vol. 21 no. 2, Rio de Janeiro – Jul./Dez. – 2018.
ALCÂNTARA, Luciana da Silva; SANT’ANNA, Joana Lezan; SOUZA, Maria da Glória Nascimento de. Adoecimento e finitude: considerações sobre a abordagem interdisciplinar no Centro de Tratamento Intensivo oncológico. Ciência e saúde coletiva, 18(9):2507-2514, 2013.
BORDIGNON, Maiara; FERRAZ, Lucimare; BECK, Carmem Lúcia Colomé; AMESTOY, Simone Coelho; TRINDADE, Letícia de Lima. (In)satisfação dos profissionais de saúde no trabalho em oncologia. Rev Rene [en linea] 2015, 16 (Mayo-Julio): [Fecha de consulta: 20 de agosto de 2020] Disponível em:<http://www.redalyc.org/articulo.oa?id=324041234013> ISSN 1517-3852.
CAMARGO, B. V., & JUSTO, A. M. (2013). Iramuteq: Um software gratuito para análise de dados textuais. Temas em Psicologia, 21(2), 513-518.
FERNANDES, Maria Andréa; EVANGELISTA, Carla Braz; PLATEL, Indiara Carvalho dos Santos; AGRA, Glenda; LOPES, Marineide de Souza; RODRIGUES, Francileide de Araújo. Percepção dos enfermeiros sobre o significado dos cuidados paliativos em pacientes com câncer terminal. Ciência e saúde coletiva, 18(9):2589-2569, 2013.
GUEDES, Amanda Kamylle Cavalcanti; Pedrosa, Ana Paula Amaral; OSÓRIO, Mônica de Oliveira; PEDROSA, Thais Ferreira. Cuidados paliativos em oncologia pediátrica: perspectivas de profissionais de saúde. Rev. SBPH vol. 22 no. 2, Rio de Janeiro – Jul./Dez.– 2019.
GÓIS, Amanda Regina da Silva; ABRÃO, Fátima Maria da Silva. O processo de cuidar do enfermeiro diante da morte. Rev Enferm UFSM 2015 Jul./Set.;5(3):415-425 4. ISSN 2179-7692.
HERMES, Hélida Ribeiro; LAMARCA, Isabel Cristina Arruda. Cuidados paliativos: uma abordagem a partir das categorias profissionais de saúde. Ciência e saúde coletiva, 18(9):2577-2588, 2013.
Instituto Nacional de Câncer José Alencar Gomes da Silva. Estimativa 2020: incidência de câncer no Brasil. Instituto Nacional de Câncer José Alencar Gomes da Silva. – Rio de Janeiro: INCA, 2019.
KAMI, Maria Terumi Maruyama; LAROCCA, Liliana Müller; CHAVES, Maria Marta Nolasco; LOWEN, Ingrid Margareth Voth; SOUZA, Viviam Mara Pereira de; GOTO, Dora Yoko Nozaki. Trabalho no consultório na rua: uso do software IRAMUTEQ no apoio à pesquisa qualitativa. Escola Anna Nery 20(3) Jul-Set 2016.
LUZ, Kely Regina da; VARGAS, Mara Ambrosina de Oliveira; BARLEM, Edison Luiz Devos; SCHMITT, Pablo Henrique; RAMOS, Flávia Regina Souza; MEIRELLES, Betina
Hörner Schlindwein. Coping strategies for oncology nurses in high complexity. Revista Brasileira de Enfermagem [en linea] 2016, 69 (Enero-Febrero): [Fecha de consulta: 23 de agosto de 2020] Disponible en:<http://www.redalyc.org/articulo.oa?id=267043690009> ISSN.
MACEDO, Alini; MERCÊS, Nen Nalú Alves das; SILVA, Lara Adrianne Garcia Paiano da; SOUSA, Graziele Caroline Cardoso de. Estratégias de Enfrentamento dos Profissionais de Enfermagem Frente à Morte na Oncologia Pediátrica: Revisão Integrativa. Rev Fund Care Online.2019. abr./jun.; 11(3):718-724. DOI: http://dx.doi.org/10.9789/2175-5361.2019. v11i3.718-724.
MATTOS, Karine; BLOMER, Thatiane Hilman; CAMPOS, Ana Carolina Brunatto Falchetti; SILVÉRIO, Maria Regina. Estratégias de Enfrentamento do Câncer Adotadas por Familiares de Indivíduos em Tratamento Oncológico. Revista Psicologia e Saúde, v. 8, n. 1, jan./jun. 2016, p. 1-6.
PERBONI, Jéssica Siqueira; ZILLI, Francielly; OLIVEIRA, Stefanie Griebeler. Profissionais de saúde e o processo de morte e morrer dos pacientes: uma revisão integrativa. pers.bioét., Chia , v. 22, n. 2, p. 288-302, Dec. 2018.
PIO, Eleni Severino dos Santos; ANDRADE, Maria Clara de Mello. Psico-oncologia: A atuação do Psicólogo junto aos familiares e ao paciente oncológico. Revista Mosaico – 2020 Jan./Jun.; 11 (1): 93-99.
SALVIATI, Maria Elisabeth. Manual do Aplicativo Iramuteq: compilação, organização e notas de Maria Elisabeth Salviati. Planaltina, março de 2017.
SANTANA, Júlio César Batista; PESSINI, Leocir; SÁ, Ana Cristina de. Vivências de profissionais da saúde frente ao cuidado de pacientes terminais. Enfermagem Revista 20 (1), 1-12, 2017.
SILVA, S. de O., VIDAL, S. A., OLIVEIRA, E. P. C., MORAIS, G. S. da N., ALMEIDA, L.
S., SILVA, K. L. B. da. (2019). Conhecimento, atitudes e práticas dos profissionais de saúde sobre os cuidados paliativos a pacientes oncológicos. Revista Eletrônica Acervo Saúde, 11(9), e369. https://doi.org/10.25248/reas.e369.2019
SILVEIRA, Bianca Niemezewski; PONTES, Mirella Reinehr; ZABKA, Cristina Furlan. Cuidado à família do paciente oncológico. ONCOLOGIA: DA PREVENÇÃO AO TRATAMENTO, ACTA MEDICA VOL. 39, N. 2 (2018).
SOUZA, Luise Felix de; MISKO, Maira Deguer; SILVA, Lucía; POLES, Kátia; SANTOS, Maiara Rodrigues dos; BOUSSO, Regina Szylit. Morte Digna da Criança: Percepção de Enfermeiros de uma Unidade de Oncologia. Revista de Escola da Enfermagem da USP, São Paulo, ano 2013, v. 1, n. 47, p. 30-37, 2013. Disponível em: http://www.scielo.br/pdf/reeusp/v47n1/a04v47n1.pdf. Acesso em: 24 jun. 2019.
1Pesquisa financiada pelo Programa de Incentivo à Iniciação Científica – PIIC pela UNIFACIMED..
2Psicóloga Graduada pela UNIFACIMED – Centro Universitário UNIFACIMED. Bolsista do Programa de Incentivo à Iniciação Científica da UNIFACIMED no ano de 2019. E-mail: jessicapomaroli.psi@gmail.com.
3Psicólogo Graduado pela UNIFACIMED. Professor do curso de Psicologia do Centro Universitário Maurício de Nassau (UNINASSAU) de Cacoal/RO. E-mail: psi.caiofernando@gmail.com
4Doutora em Psicologia pela Universidade de Fortaleza – UNIFOR. Professora da UNIRON SAPIENS. E-mail: helen.rimet@gmail.com.
