REGISTRO DOI: 10.5281/zenodo.10997376
Cátia de Souza Pinto Geraldo
Orientador: Robson de Paula
Resumo
A elaboração deste artigo tem como objetivo estudar os principais determinantes sociais dos usuários que procuram o serviço social da Clínica GAMIR – Grupo de Assistência Médica, Odontológica e Radiológica Integral LTDA, localizada na Estrada do Realengo, nº 339 – Realengo, Rio de Janeiro. A metodologia utilizada é a pesquisa de Campo, bibliográfica, descritiva e documental. A pesquisa inclui a observação e análise de fichas de pacientes atendidos no período de agosto a dezembro de 2018 na Clínica GAMIR. Para tanto buscar-se-á compreender os conceitos de saúde, questão social, serviço social e como os determinantes sociais influenciam no acesso à saúde, levando em consideração o perfil do usuário e o motivo pelo qual este não utiliza o Sistema Único de Saúde, SUS. Abrangendo também os desafios que o Assistente social enfrenta no gerenciamento e execução de seu trabalho em uma instituição privada.
Palavras-Chave: Saúde – Questão social – Serviço Social
Introdução
O presente artigo abordará um debate sobre o sucateamento do SUS e o crescimento de unidades particulares de saúde. Com um breve relato sobre as questões sociais e reflexões críticas da atuação profissional do serviço social inserido na instituição, correlacionando a partir da minha vivência de estágio.
Antes é importante fazermos um breve relato histórico do Serviço Social, bem como a inserção do Serviço Social na área da saúde, para que possamos analisar historicamente a relação da questão social com o acesso aos serviços de saúde pública.
O objetivo geral deste artigo será estudar os principais determinantes sociais dos usuários que procuram o serviço social da Clínica GAMIR – Grupo de Assistência Médica, Odontológica e Radiológica Integral LTDA. E os objetivos específicos serão: Traçar o perfil dos usuários atendidos na Clínica, verificar quais serviços são oferecidos pela rede pública e conhecer as razões pelas quais os usuários procuram a Clínica GAMIR. Os dados da pesquisa foram colhidos no período agosto à dezembro de 2018, que serão analisados e debatidos no desenvolvimento do estudo, utilizando de pesquisa de campo, documental, bibliográfica e descritiva.
O interesse em estudar os principais determinantes sociais dos usuários que procuram o serviço social da Clínica GAMIR iniciou-se no estágio curricular supervisionado de Serviço Social do 5º ao 7º período quando me impactou a complexidade deste assunto. A partir daí tive contato direto com os usuários realizando entrevistas e observações, isso despertou em mim interesse em buscar algo que de alguma forma contribuísse com a compreensão do tema e entender os impactos que os determinantes sociais possuem sobre a procura por saúde privada por uma população com pouco poder aquisitivo.
Embasamento teórico
Inicialmente faremos um breve relato histórico do Serviço social e como essa trajetória se deu na saúde, tendo em vista sua importância na compreensão do tema abordado, no sentido de refletir sobre a necessidade de conhecer o papel do Assistente Social e também como se dá a dinâmica do trabalho desenvolvido na área da saúde e a criação de espaços que remetam transformações visando à garantia de direitos.
O Serviço Social se configura no cenário mundial como profissão institucionalizada a partir dos anos de 1920, sob influência católica européia, após a Primeira Guerra Mundial. No Brasil, o surgimento do Serviço Social e o início de sua estruturação acontecem a partir dos anos de 1930. Vale ressaltar que a década de 30 também foi marcada pelo começo do processo de industrialização e posteriormente o processo de urbanização no país.
A primeira escola de Serviço Social no Brasil surge em 1936 em São Paulo com fortes influências da religião católica.
Como profissão inscrita na divisão do trabalho, o Serviço Social surge como parte de um movimento social mais amplo, de bases confessionais, articulado à necessidade de formação doutrinária e social do laicato, para uma presença mais ativa da Igreja Católica no ‘mundo temporal’, nos inícios da década de 30. Na tentativa de recuperar áreas de influências e privilégios perdidos, em face da crescente secularização da sociedade e das tensões presentes nas relações entre Igreja e Estado, a Igreja procura superar a postura contemplativa (IAMAMOTO, 2011, p. 18).
Percebe-se que a igreja Católica almejava controlar todo processo de ajuda aos menos favorecidos para se perpetuar no poder, já que havia diferenças na relação entre o Estado e a Igreja.
Na década de 40, destacam-se alguns fatos importantes no âmbito global, a Segunda Guerra Mundial, e o período do Estado Novo no Brasil. Como enfatiza IAMAMOTO (2009) esses fenômenos fizeram com que o Serviço Social tivesse um caráter mais assistencial criativo e beneficente. Em 1943 foi promulgada a Consolidação das Leis Trabalhistas (CLT). Em 1947, o Serviço Social conquista seu primeiro código de ética profissional, aprovado pela Assembléia Geral da Associação Brasileira de Assistência Social (ABAS). E finalmente em 1957 através da lei 3.252, a profissão de Serviço Social conquista sua regulamentação.
Nos anos 60 e 70 houve um movimento de renovação na profissão, que se expressou na ruptura com o conservadorismo1. Exemplos desse período são os seminários de Araxá, Teresópolis, Sumaré e Alto da Boa Vista que contribuíram consideravelmente para discussão e reflexão de novos rumos tomados na profissão.
O Projeto ético político reafirma o compromisso da categoria com a construção de uma sociedade justa e democrática e tem seus contornos expressos no código de ética Profissional que foi aprovado na década de 90 e vem se atualizando ao longo do tempo.
O PEP tem por fundamento a crítica da sociedade burguesa e da sua sociabilidade. É nessa sociabilidade que nós, assistentes sociais, nos forjamos e nos formamos enquanto seres sociais e profissionais, sob o jugo dos seus valores, ideias, concepções não apenas nos apropriando deles, mas sendo apropriados, apossados por eles, pela lógica, pelos seus princípios, que se expressam nas instituições jurídicas e políticas desta sociedade. (GUERRA, 2015, p.52).
O Código de Ética Profissional representa toda dimensão ética da profissão, o caráter normativo e jurídico. É ele quem define direitos e deveres dos assistentes sociais, e permite que tracemos parâmetros para o exercício da profissão em diversos espaços de atuação como: Jurídico, assistência, saúde, etc.
Em se tratando de Projeto ético político de regulamentação da profissão não poderia deixar de citar o posicionamento de José Paulo Netto em abrangência á todas as classes.
A dimensão política do projeto é claramente enunciada: ele se posiciona a favor da equidade e da justiça social, na perspectiva da universalização do acesso a bens e a serviços relativos às políticas e programas sociais; a ampliação e a consolidação da cidadania são explicitamente postas como garantia dos direitos civis, políticos e sociais das classes trabalhadoras. Correspondentemente, o projeto se declara radicalmente democrático – considerada a democratização como socialização da participação política e socialização da riqueza socialmente produzida. (NETTO, 2009, p. 16).
O Código de Ética da profissão apresenta ferramentas de extrema importância para o fazer profissional do assistente social na saúde em todas as dimensões. Desde a sua articulação com outros segmentos à formulação de estratégias que efetivem o direito do usuário. Bravo (1996, p. 13), sobre a atuação do assistente social na saúde, diz que este é “um dos setores mais significativos na atuação do Serviço Social, tendo concentrado historicamente um grande quantitativo de profissionais, situação que permanece até os dias correntes”. Já Iamamoto (1992) completa:
O assistente social é solicitado não tanto pelo caráter propriamente especializado de suas ações, senão antes basicamente, por suas funções de cunho educativo, moralizadora e disciplinador. (IAMAMOTO, 1992, p.42).
Em 1986, ocorreu a 8ª Conferência Nacional de Saúde, que segundo Maria Inês Bravo (2011) pode ser considerada um marco histórico e possui como tema central a saúde como dever do Estado e direito do cidadão. Foi a primeira conferência aberta à sociedade e através dela que se aprovou a criação de um Sistema Único de Saúde (SUS). Enquanto este não era implantado, foi apresentado o Sistema Unificado e Descentralizado de Saúde (SUDS), que também tinha a universalização; a equidade; a descentralização; a regionalização; a hierarquização e a participação comunitária como princípios básicos (CONASS/2011). Na ocasião estavam presentes cerca de 4.500 pessoas que participaram de debates com a presença de sindicatos, partidos políticos, associação de profissionais e outros.
A Reforma Sanitária ganhou projeção também através dessa conferência e a partir daí houve mudanças significativas em todos os setores da saúde. A reforma sanitária também contribuiu para reforçar os princípios democráticos pautados na defesa da universalização das políticas sociais e na construção do SUS que foi regulamentado, em 1990, pela Lei Orgânica da Saúde (LOS).
Constituído pelo conjunto de ações e serviços de saúde sob a gestão pública, o SUS está organizado em redes regionalizadas e hierarquizadas com atuação em todo o território nacional, regido com direção única em cada esfera de governo. Vale ressaltar que o compromisso não é só do Estado, mas também da sociedade e de todas as instituições, como os conselhos nacionais de representação dos gestores estaduais (CONASS) e municipais (CONASEMS). O Artigo 196 da Constituição Brasileira de 1988 diz:
A saúde é direito de todos e dever do Estado, garantido mediante políticas sociais e econômicas que visem à redução do risco de doença e de outros agravos e ao acesso universal e igualitário às ações e serviços para sua promoção, proteção e recuperação.
Devemos destacar também a cobertura integral desde a infância até a velhice com atenção a todas as demandas existentes relacionadas à saúde, desde a atenção básica até os atendimentos de alta complexidade.
A atuação do Serviço Social na área da saúde se dá de diversas formas, e isso decorre da complexidade das transformações que a política de saúde vem sofrendo desde a Reforma Sanitária até a implantação do SUS. O principal objetivo dos assistentes sociais nesta área é viabilizar o sistema de modo que atenda as necessidades de saúde da população e promova a emancipação. Essa prática exige profissionais com um amplo conhecimento tanto sobre as políticas e legislações, quanto sobre a rede de serviços sociais para promoverem uma integração. Diante do exposto, é necessário para qualquer profissional em saúde entender os determinantes sociais que a constituem e não somente no que tange à organização política, mas também na sua relação com os usuários e no aspecto da gestão. Como afirmam Bravo e Matos (2009, p. 213) “as novas diretrizes das diversas profissões têm ressaltado a importância de formar trabalhadores de saúde para o Sistema Único de Saúde com visão generalista e não fragmentada”.
Manter o perfil crítico oriundo do projeto de formação profissional é imprescindível, principalmente na atuação em equipe articulando o saber teórico e na construção das relações de trabalho, objetivando sempre a efetivação de direitos. Sendo assim, identificar os determinantes do processo saúde-doença e propor intervenções específicas e intersetoriais são de extrema importância.
Os assistentes sociais trabalham com a questão social nas suas mais variadas expressões quotidianas, tais como os indivíduos as experimentam no trabalho, na família, na área habitacional, na saúde, na assistência social pública, etc. Questão social que sendo desigualdade é também rebeldia, por envolver sujeitos que vivenciam as desigualdades e a ela resiste, se opõem. É nesta tensão entre produção da desigualdade e produção da rebeldia e da resistência, que trabalham os assistentes sociais, situados nesse terreno movido por interesses sociais distintos, aos quais não é possível abstrair ou deles fugir porque tecem a vida em sociedade (IAMAMOTO, 2011, p. 28).
O objeto de trabalho do Assistente Social são as diversas expressões da questão social, que está relacionada com a contradição existente entre o capital e o trabalho. O grande desafio é compreender uma determinada realidade em sua totalidade, e ser capaz de propor intervenções criativas que efetivamente emancipem o indivíduo. Para compreender a questão de saúde na perspectiva de Saúde Pública, precisamos refletir sobre os limites e as possibilidades na atuação profissional do Assistente Social. Nesta perspectiva nos ateremos a operacionalização do SUS que pode ser considerado como a principal política pública de saúde no Brasil e, uma conquista de cidadania na história da sociedade que participou do processo democrático em 1980 indicando propostas para a elaboração da Constituição Federal de 1988.
O SUS foi definido a partir de princípios universalistas e igualitários, conforme mencionamos anteriormente, também é considerado um dos maiores sistemas de saúde pública do mundo, segundo informações do Conselho Nacional de Saúde (PORTAL MINISTÉRIO DA SAÚDE 2007). Antes da promulgação da Constituição Federal, o modelo de atendimento era dividido em três categorias: os que podiam pagar pelos serviços de saúde privados, os que tinham direito à saúde pública por serem segurados pela previdência social (trabalhadores com carteira assinada) e os que não possuíam direito algum. Ou seja, quem não tivesse vínculo empregatício dependia da caridade ou da filantropia. A implantação do SUS que unificou o sistema, transferindo a responsabilidade exclusiva do Poder Executivo Federal estendendo-a para estados e municípios.
A descentralização que é uma diretriz-princípio do SUS está estabelecida na Constituição Federal de 1988, regulamentada pelas Leis 8.080/90 (Lei Orgânica da Saúde) e 8.142/90, que consistem na integração entre a União, os estados e os municípios. De acordo com este princípio, a responsabilidade está distribuída entre os três níveis de governo, objetivando uma prestação de serviços mais eficiente e qualificada. A partir deste conceito cada esfera de governo é autônoma e tem poder absoluto em suas decisões e atividades, respeitando os princípios gerais e a participação popular. Neste sentido o Art. 9º da Lei 8080, de 19 de Setembro de 1990 afirma:
[…] a direção do SUS no âmbito da União é exercida através do Ministério da saúde; nos âmbito dos Estados e do Distrito Federal pela Secretaria de Saúde ou órgão equivalente; e nos municípios pela secretaria de saúde ou órgão equivalente.
O SUS possui as importantes funções de regular, fiscalizar, controlar e executar. A Regulação do SUS consiste em estabelecer regras nos setores públicos e privados como hospitais, unidades de saúde e consultórios. Também estão regulamentados os parâmetros para o exercício da função de médicos, enfermeiros, farmacêuticos, dentistas, nutricionistas e radiologistas. Incluindo tratamento e/ou erradicação de doenças, medicamentos, composição de vacinas, assim como sua frequência e a inserção das pessoas no sistema de saúde pública para acesso á fila de atendimento, etc. A fiscalização consiste no processo de avaliação, nesse quesito a sociedade também está inserida, pois possui o dever de fiscalizar o serviço que lhe é disponibilizado. Essa concepção de fiscalização pode ser mais abrangente, incluindo o individual e o coletivo, com ações de promoção, proteção e recuperação da saúde em todos os sentidos.
O SUS foi criado para oferecer atendimento igualitário e cuidar e promover a saúde de toda a população. O sistema constitui um projeto social único que se materializa por meios de ações de promoção, prevenção e assistência a saúde dos Brasileiros. (PORTAL DA SAÚDE, 2019).
O SUS inicialmente atendia parte da população, e curiosamente após anos de consolidação, nos dias atuais ainda há cidadãos excluídos desse sistema, sendo obrigados a custear planos de saúde privados. De acordo com Nunes e Barbosa (2000) citando o Programa Saúde da Família como uma prática assistencial com novas bases estruturais, o sistema que deveria ser universal e igualitário no Brasil, soa como assistencialismo aos mais pobres. Um exemplo claro é o Estado no gerenciamento da pobreza disponibilizando as políticas sociais para amenizá-las, desenvolvendo programas emergenciais e paliativos. Como afirma Marx (2010, p.23) “O Estado, é insuperavelmente impotente face aos problemas sociais”. O legado que temos na trajetória da política de saúde no Brasil infelizmente é este, um sistema inclusivo do ponto de vista constitucional, mas que está muito distante da realidade de muitos.
Em meio ao quadro de precarização e insuficiência da oferta dos serviços públicos, podemos perceber a expansão da privatização. Nesse cenário fica explícita a mercadorização dos serviços de saúde resultando na ampliação do mercado para os planos de saúde. Como destaca Iamamoto (2011) em observância a uma clara tendência de deslocamento das ações governamentais públicas de abrangência universal no que se refere às necessidades sociais em favor de sua privatização, instituindo critérios de seletividade no atendimento aos direitos sociais.
A mídia em grande parte contribui com a ideia de que o que é público é ruim e o que é privado é bom, expondo as dificuldades encontradas pela população no acesso à saúde, as grandes e desreguladas filas, o mau atendimento e a precariedade dos serviços (BOSCHETTI, 2009) pontua como o poder midiático influencia no que as pessoas veem e ouvem na mídia em geral, afirmando a importância da crítica e da problematização.
Na atual conjuntura se faz necessária a resistência ao processo privatista do SUS, e é muito importante que haja mobilizações por parte dos profissionais de saúde incluindo os Assistentes Sociais, movimentos sociais e da população em geral, para que não ocorra um total desmonte do SUS.
[…] as entidades do Serviço Social tem por desafio articular com os demais profissionais de saúde e movimentos sociais em defesa do projeto de Reforma Sanitária, construído a partir de meados dos anos de 1970. Tem-se por pressuposto que transformações estruturais nas políticas sociais, e na saúde em particular, só serão efetivadas por meio de um amplo movimento de massas que questione a cultura política da crise gestada pelo grande capital e que lute pela ampliação da democracia nas esferas da economia, da política e da cultura. (CFESS, 2010, p.23).
Algo que precisa ser pontuado é a estrutura híbrida da gestão de saúde prevista no SUS que consiste na autorização da atuação da iniciativa privada na área da saúde, de maneira complementar, mas que vem se expandido bastante ao longo dos anos em que o único objetivo é o lucro. Essa participação complementar significa a aquisição de serviços privados pelo Estado para fornecimento à população. Esse incentivo á iniciativa privada no SUS vão desde a assistência médica, hospitalar e até laboratorial. Esse fator privatista do SUS pode contribuir com o não reconhecimento da saúde como direito social, mas um direito contributivo; a privatização por grupos e corporações organizadas, alvo de várias investigações em torno de envolvimento político; o predomínio do modelo de atendimento paliativo que acaba se tornando para a população um círculo vicioso; e o financiamento equivocado que não prioriza serviços de promoção e nem a ampliação dos serviços.
Nesse contexto surgem as Autarquias, as Fundações e as Organizações Sociais, a chamada OS, com a ideia de melhoria no gerenciamento das ações públicas por empresas privadas dentro dos espaços públicos. A relação com essas empresas se dá no sentido de responsabilizá-las na contratação de funcionários terceirizados e sem concurso público, também na aquisição de bens e serviços sem processos licitatórios. Nesse sentido, a responsabilização passa a ser das empresas e não do Estado, e o resultado é a precarização dos serviços tanto para os prestadores quanto para quem dele necessitar, fazendo com que a saúde seja tratada como mercadoria, ferindo os princípios e as diretrizes constitucionais.
A assistência à saúde no Brasil se depara com inúmeros obstáculos, sejam de ordem ética, política, financeira e organizativa, é necessário o debate sobre a qualidade da atenção prestada. No contexto de desenvolvimento dos assuntos debatidos nesta revisão bibliográfica, percebe-se que cada conceituação possui concepções diferentes. Daremos continuidade a seguir com a metodologia, e posteriormente serão discutidos e analisados os dados de pesquisa para que possamos concluir o presente artigo.
Metodologia
O presente artigo baseou-se em pesquisa bibliográfica à luz das ideias dos autores citados anteriormente no embasamento teórico, utilizando também da pesquisa descritiva que tende para o aprimoramento das ideias. E para corroborar com o exposto, foi utilizada a pesquisa de campo e documental com a coleta e discussão dos dados obtidos no período de agosto a dezembro de 2018, na Clínica GAMIR, a partir de 43 fichas de atendimento dos pacientes atendidos neste período, selecionadas aleatoriamente.
O estágio foi realizado na GAMIR – Grupo de Assistência Médica, Odontológica e Radiológica Integral LTDA, localizada na Estrada do Realengo, nº 339 – Realengo, Rio de Janeiro, que é uma Instituição particular que oferece serviços de saúde básica à população com preços populares e atendimento acessível.
A Instituição possui a missão de suprir as demandas de saúde do SUS na região, funcionando de segunda a sábado com pré-agendamento pelo telefone, presencial ou pela internet. Além do atendimento básico, também promove Ação social voltada para a área de saúde em várias comunidades, aos sábados semanalmente, utilizando seu consultório móvel e levando saúde bucal gratuita, com o chamado “Odontomóvel”.
O projeto Odontomóvel consiste em lançamento de ações de promoção, prevenção e recuperação da saúde bucal dos indivíduos que possuem pouco ou nenhum acesso aos serviços básicos de saúde bucal. Trata-se de um consultório móvel com todo aparato técnico que os outros consultórios da Instituição possuem, porém com uma maior abrangência e facilidade de locomoção, percorrendo comunidades e adjacências realizando atendimento gratuito como obturações, extrações e aplicações de flúor.
Os estagiários atuam diretamente com a assistente social auxiliando, contribuindo com as pesquisas e tem a oportunidade de vivenciar o processo em sua totalidade, refletindo com o conteúdo estudado, pesquisado, lido e visto.
O Serviço Social na Instituição está inserido numa equipe multidisciplinar, elaborando estudos de campo na organização das ações de saúde, planejando, negociando, dialogando com todos os setores, inclusive o setor de Recursos Humanos, no atendimento aos funcionários, e etc. Por ser somente uma assistente lotada na Instituição, possui atribuições de gerenciamento e execução de tarefas inerentes ao cargo.
Os instrumentos teóricos-operativos utilizados pela assistente social são as entrevistas, reuniões de grupo e os prontuários compostos pelas fichas cadastrais, a partir destes é elaborado o relatório inicial e os relatórios de evolução.
Neste caso, a aplicabilidade destes instrumentos ocorre da seguinte forma: prestar orientações individuais e coletivas e /ou encaminhamentos quanto aos direitos sociais dos usuários; identificar a situação socioeconômica e familiar dos usuários com vista à construção do perfil para formular estratégias de intervenção e realizar abordagem individual e/ou coletiva, tendo como objetivo trabalhar os determinantes sociais em relação à saúde dos usuários e seus familiares.
Nas fichas de atendimentos são registrados as Informações pessoais dos usuários, a anamnese, os laudos e anotações Médicas, o relatório inicial e de evolução do Serviço Social. Nestes documentos também estão registrados: etnia, renda, escolaridade, idade, gênero, condições de moradia e composição familiar.
Resultado e Discussão de dados
Os usuários atendidos através do Serviço Social da Clínica GAMIR – Grupo de Assistência Médica, Odontológica e Radiológica Integral LTDA, são em sua maioria famílias das Zonas Norte e Oeste do Rio de janeiro, onde há uma grande concentração de pessoas em situação de pobreza e que encontram dificuldades para a realização de consultas e exames na rede pública de saúde. Muitas dessas famílias sobrevivem apenas com um salário mínimo e/ou com benefícios oferecidos pelo Estado como: Bolsa Família e LOAS.
Para traçar o perfil do usuário foi feita a verificação do diário de campo e também um levantamento documental, muitos destes documentos estão em versão digital, porém sua maioria em papel arquivado na Instituição, considerando os usuários que já utilizaram e os que continuam utilizando o serviço. O objetivo da análise do perfil é contribuir com uma melhora no atendimento e articular tais conhecimentos com as demandas apresentadas pelos usuários nas entrevistas e nos contatos, observando também os encaminhamentos internos, foi levantada a situação socioeconômica como renda, composição familiar e escolaridade.
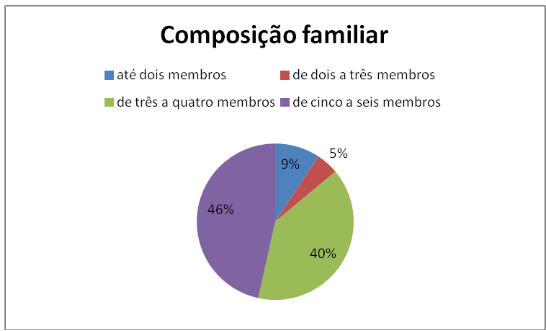
Através dos cadastros consultados, verificamos que 9% são famílias compostas com até 2 membros, já as famílias com 2 a 3 membros somam apenas 5%, as famílias com 3 a 4 membros somam 40% e, em sua maioria, são as famílias compostas por 5 a 6 membros que totalizam 46%. Levando em consideração que nem todas as pessoas dessas famílias são atendidas pela Instituição e que esses dados são informados pelo usuário no ato da inscrição para atendimento.
Este gráfico permite observar que as famílias numerosas compostas por cinco ou seis membros são maioria em relação às outras compostas por um número menos de membros, também nos faz refletir sobre a vulnerabilidade a que se expõem essas família numerosas e pobres que, desassistidas pelas políticas públicas, ficam impossibilitadas de suprir às necessidades básicas de todos os seus membros. Não que as famílias compostas com menos membros fiquem em situação financeira confortável, mas quanto maior o número de membros numa família, maior será o custo de vida e menor será a distribuição de renda por membro. Em se tratando do quesito saúde, famílias grandes e pobres ficam a mercê do serviço público, que precarizado, não consegue atendê-las de maneira satisfatória.
Sobre essa expressão da questão social afirma Yazbek (2003, p. 62) “são pobres aqueles que, de modo temporário ou permanente, não têm acesso a um mínimo de bens e recursos sendo, portanto, excluídos em graus diferenciados da riqueza social”. Os poucos recursos financeiros utilizados para suprir demandas básicas como alimentação e vestimenta, não conseguem alcançar a necessidade de obter um plano de saúde, porque como veremos no gráfico 2, grande parte desses usuários não contam com um orçamento fixo mensal.
Gráfico 1
Elaborado pela própria autora
Grande parte das famílias atendidas pela Instituição não tem renda fixa. A renda é um importante indicador da condição familiar, pois ela vai determinar além do acesso aos bens materiais, também os recursos básicos, dentre eles a saúde. A oscilação dessa renda traz ao usuário incerteza e limitação em planejar suas finanças.
Diante do exposto, não podemos deixar de refletir sobre a empregabilidade e a precarização do trabalho, considerando que os trabalhadores informais estão cada vez mais inseridos no modelo de trabalho e empregabilidade no Brasil. E que o mercado de trabalho está cada vez mais competitivo, buscando profissionais com habilidades e competências renovadas. No caso, o perfil dos trabalhadores atendidos pela Instituição são em sua maioria os considerados com pouca oportunidade, que executam trabalho parcial, temporário ou subcontratado. Trabalhadores que se sujeitam a uma flexibilidade do mercado de trabalho que, segundo Iamamoto (2015, p. 31) “vem acompanhada da desregulamentação dos direitos do trabalho, de estratégias e de informalização da contratação dos trabalhadores”. No contexto atual de desemprego e desmonte dos Direitos trabalhistas, o mercado de trabalho exige constantes mudanças e atualização dos profissionais, porém as oportunidades são escassas e a tendência é que o profissional seja considerado ultrapassado e sem valor para o mercado de trabalho.
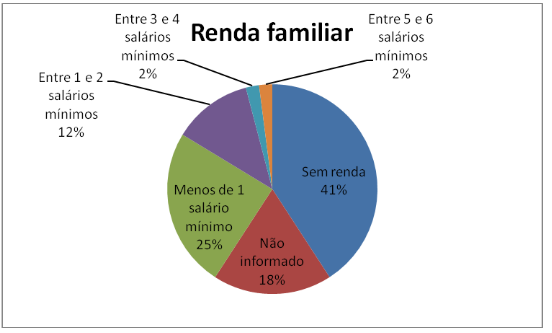
No gráfico 2 podemos observar que 41% dos usuários vivem de emprego informal e relatam ajuda de familiares. Já 25% informaram que vivem com menos de um salário mínimo. 18% não informou a renda. Vemos 12% que vivem com renda estimada entre um e dois salários mínimos, considerando que há uma parcela grande de idosos atendidos na condição de aposentados que dividem o que recebem de benefício com o restante da família. Pouquíssimos são os que possuem renda entre três e quatro salários mínimos, somando 2% e também os que possuem entre cinco e seis salários mínimos. Ressaltando que a renda é estimada pela quantidade de pessoas na família e que esses dados são declarados e não necessariamente comprovados.
Gráfico 2
Elaborado pela própria autora
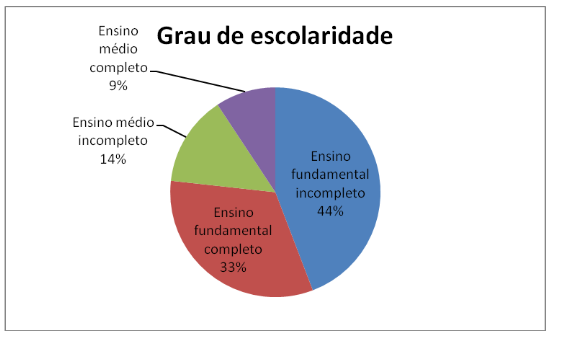
O grau de escolaridade também foi analisado, 44% dos usuários atendidos na Instituição possuem ensino fundamental incompleto, 33% confirmam que conseguiram concluir o ensino fundamental, apenas 14% dos usuários possuem ensino médio incompleto, e 9% destes conseguiram concluir o ensino médio. Índices muito baixos de escolaridade coincidem com a baixa renda da grande maioria dos usuários que são atendidos pela Instituição, o que agrava a falta de qualidade de vida. Podemos afirmar que muitos destes estão inseridos na linha da pobreza, considerando o fator família numerosa e sem renda.
De acordo com a Síntese de Indicadores Sociais2 (SIS), que analisou o tema pobreza a nível Brasil, utilizando diferentes medidas, constatou o aumento da pobreza entre 2016 e 2017. De acordo com a linha de pobreza proposta pelo Banco Mundial (rendimento de até US$ 5,5 por dia, ou R$ 406 por mês), a proporção de pessoas pobres no Brasil em 2016 era de 25,7% da população e subiu para 26,5%, em 2017. Em síntese esse contingente variou de 52,8 milhões para 54,8 milhões de pessoas, no período.
Já o contingente de pessoas com renda inferior a US$ 1,90 por dia (R$ 140 por mês), de acordo com a linha proposta pelo Banco Mundial, como por exemplo, os usuários atendidos pela clínica que se enquadram na classificação de extrema pobreza, representavam 6,6% da população do país em 2016, contra 7,4% em 2017. Em síntese esse contingente aumentou de 13,5 milhões em 2016 para 15,2 milhões de pessoas em 2017.
Estas informações foram divulgadas pelo IBGE, e nos mostram o quanto a situação de extrema pobreza vem aumentando ano a ano e que a concentração dos usuários da Instituição em tal situação nos permite refletir nos impactos que esses dados produzem no acesso à saúde principalmente.
Quando atendidos, esses usuários possuem dificuldades para custear seus medicamentos. Apesar de haver o convênio com o Programa do Governo Federal Farmácia Popular, a renda é um fator relevante para a continuidade do tratamento. Com a mercantilização do acesso à saúde, quanto menor a renda, maior será a exclusão, restando aos usuários que não possuem renda fixa apenas os serviços básicos com muita espera e precariedade.
Gráfico 3
Elaborado pela própria autora
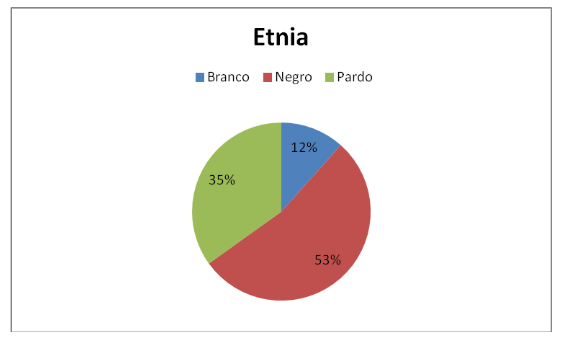
Podemos perceber no próximo gráfico que a raça predominante é a negra totalizando 53% dos usuários atendidos na Instituição, 35% se consideram pardos e apenas 12% dos usuários se autodeclararam brancos.
Dados do IBGE nos mostram que em 2017, 13,6% entre os pretos ou pardos brasileiros, estavam entre os 10% da população com rendimentos mais baixos. No outro extremo, porém, apenas 4,7% deles estavam entre os 10% com maiores rendimentos. Já entre os brancos, 5,5% integravam os 10% com menores rendimentos e 16,4% os 10% com maiores rendimentos. Por faixa de renda, os pretos ou pardos representavam, 75,2% das pessoas com os 10% menores rendimentos, contra 75,4% em 2016. Na classe dos 10% com os maiores rendimentos a participação de pretos ou pardos aumentou: de 24,7% em 2016, foram para 26,3% em 2017. Apesar dessa evolução, a desigualdade permanece alta. Como por exemplo, o rendimento-hora dos brancos superava o dos pretos ou pardos em todos os níveis de escolaridade, e sendo ainda maior a diferença quando se trata de nível superior: R$ 31,9 por hora para os brancos contra R$ 22,3 por hora para pretos ou pardos. Outro exemplo importante é a inserção em atividades com menores rendimentos médios, vemos mais uma vez, a maior inserção de trabalhadores pretos ou pardos: Agropecuárias (60,8%), Construção (63,0%) e Serviços domésticos (65,9%). Já os brancos tinham maior participação nas atividades de Educação, saúde e serviços sociais (51,7%).
Em média de acordo com os dados do IBGE, os brancos têm os maiores salários, sofrem menos com o desemprego e são maioria entre os que frequentam o ensino superior. Já os indicadores socioeconômicos da população preta e parda, costumam ser bem mais desvantajosos.
Gráfico 4
Elaborado pela própria autora
Podemos observar na análise de dados que famílias numerosas, sem renda estável, com o ensino fundamental incompleto e autodeclarados negros são maioria nos cadastros de atendimento da Instituição. Pessoas que carecem do Sistema Único de Saúde, SUS, que deveria garantir um acesso de qualidade à saúde, os deixam desassistidos. Devido à fragilidade do serviço, a falta de estrutura, verbas e qualidade, muitos usuários optam pela saúde complementar, ou seja, pelo plano de saúde (muitos deles sem condições de custear), para conseguir o mínimo de assistência.
O Serviço Social da instituição trabalha para reverter esse quadro de exclusão social e para inserir essas famílias em políticas públicas que favoreçam a melhoria de condição de vida social e econômica desses usuários. Por esse motivo é de imprescindível a articulação com a rede Socioassistencial e a intersetorialidade em defesa dos direitos garantidos por Lei. Entender cada solicitação como única é atender com excelência visando um encaminhamento preciso e uma orientação satisfatória.
Considerações finais
Em face ao exposto no decorrer deste artigo, foi oportuno observarmos e entendermos a atuação do Serviço Social na saúde; a história e a estrutura do Sistema Único de Saúde – SUS e como a implementação desta política pública de saúde continua propondo desafios aos profissionais da área saúde.
Sendo o Assistente Social um executor de políticas sociais vale ressaltar a importância de se discutir os determinantes sociais a partir dessa perspectiva, pois nosso objeto de trabalho é a questão social e suas múltiplas dimensões.
As ações a serem desenvolvidas pelos assistentes sociais devem transpor o caráter emergencial e burocrático, bem como ter uma direção socioeducativa por meio da reflexão com relação às condições sócio-históricas a que são submetidos os usuários e mobilização para a participação nas lutas em defesa da garantia do direito à Saúde (CFESS, 2010, p. 43).
O ato de observar, colher dados e analisar os perfis de usuários atendidos na Instituição de acordo com sua composição familiar, renda, grau de escolaridade e etnia nos fizeram refletir na criação de opções estratégicas de prevenção e promoção à saúde, para que o Serviço Social possa atender e intervir nas demandas com uma visão mais ampla e focalizada. E que podemos correlacionar esses dados com outras pesquisas, como o IBGE, para alcançarmos novos horizontes no tocante à compreensão e a intervenção.
Podemos afirmar que os determinantes sociais interferem sim no acesso à saúde, em especial a saúde bucal e que a promoção de saúde está diretamente relacionada à transmissão de informação, nesse sentido a integração entre o Serviço Social e demais setores da Instituição se faz necessário e enriquecedor.
Com muita satisfação, conclui-se que o presente artigo atingiu os objetivos propostos e abriu a possibilidade para a elaboração de pesquisas complementares.
1A ruptura com o Conservadorismo ocorreu no contexto histórico do Movimento de Reconceituação que marcou o processo de Renovação do Serviço Social. José Paulo Netto (2005) discute este período nas três perspectivas: Modernizadora, reatualização e conservadorismo no sentido da ruptura e continuidade com o passado profissional, sem prejuízo dos elementos renovadores que apresenta. Entende-se como o aperfeiçoamento das práticas profissionais com a inserção das ciências sociais, buscando uma visão crítica da realidade.
2Elabora e analisa indicadores da população brasileira, construídos a partir de dados do IBGE, do Censo Demográfico e da Pesquisa Nacional por Amostra de Domicílios, e de outras instituições, abrangendo temas como características da população, educação, crianças e adolescentes, família, trabalho e rendimento, saúde, cor ou raça, idosos, saneamento e habitação, entre outros.
Referências
BRAVO, Maria Inês Souza; MATOS, Maurílio Castro. Projeto ético-político do Serviço Social e sua relação com a reforma sanitária: elementos para o debate. In: MOTA, A. E. et al. (Org.). Serviço Social e saúde: formação e trabalho profissional. São Paulo: Cortez, 2009, p. 197-217.
________. Conselho Federal de Serviço Social. Parâmetros para Atuação de Assistentes Sociais na Saúde. Brasília, 2010. Disponível em: Acesso em: 10 de abril de 2019.
FEDERAL, Governo. LEI Nº 8.080, DE 19 DE SETEMBRO DE 1990. 1990.
GUERRA, Yolanda. (org.). Projeto ético-político do Serviço Social: contribuições à sua crítica. Rio de Janeiro: Lumen Juris, 2015. (Coletânea Nova de Serviço Social).
IAMAMOTO, Marilda Villela. Renovação e conservadorismo no serviço social. 11. ed. São Paulo: Cortez, 2011.
IAMAMOTO, Marilda Villela. O Serviço Social na contemporaneidade: trabalho e formação profissional. São Paulo, 20 ed., Cortez, 2011.
IAMAMOTO, Marilda Vilela; CARVALHO, Raul. Relações Sociais e serviço social no Brasil: Esboço de uma interpretação histórico metodológica. São Paulo, Cortez, 1983.
IAMAMOTO, Marilda Villela. O serviço social na contemporaneidade: trabalho e formação profissional. 26ª Ed. São Paulo: Cortez, 2015.
NETTO, José Paulo. A construção do projeto ético-político do Serviço Social. Serviço Social e saúde: formação e trabalho profissional, v. 4, 2006.
YAZBEK Maria Carmelita. Classes subalternas e assistência social. (4a ed.). Ed. Cortez, São Paulo, 2003.
