OBESITY AS PRIMARY CAUSE OF HEART FAILURE
REGISTRO DOI: 10.69849/revistaft/ar10202602281101
Vinicius Freitas Bieger¹
Júlia Santos de Jesus1
Leoncio Rodrigues Delgado Neto1
Tatiane Kely Nascimento Cajado1
Lilian Barros de Sousa Moreira Reis1
Resumo
A obesidade alcançou o status de pandemia global, elevando-se de um mero fator de risco para uma potencial etiologia primária da insuficiência cardíaca (IC). Este trabalho objetivou analisar a literatura para determinar a evidência de etiologia isolada de IC decorrente da obesidade e o impacto das intervenções terapêuticas modernas. A análise qualitativa confirmou que a cardiomiopatia por obesidade é uma realidade reconhecida, com mecanismos fisiopatológicos bem definidos, como a lipotoxicidade miocárdica e a inflamação crônica mediada pelo tecido adiposo epicárdico. A evidência mais robusta de causa persiste na reversibilidade da disfunção cardíaca após a perda de peso induzida por cirurgia bariátrica, com a melhora da fração de ejeção em pacientes com fração reduzida (ICFEr) e pelo uso de agonistas do receptor de GLP-1 com a melhora sintomática e funcional nos casos de fração preservada (ICFEp). O estudo ressalta a necessidade de abandonar o índice de massa corporal (IMC) como única métrica de risco, priorizando indicadores de adiposidade visceral. Conclui-se que a obesidade deve ser tratada como uma causa primária de IC, com implicações diretas para o diagnóstico e o manejo clínico.
Palavras-chave: Obesidade. Insuficiência Cardíaca. Cardiomiopatia. GLP-1. Tirzepatida.
1 INTRODUÇÃO
A insuficiência cardíaca representa uma das principais causas de morbidade e mortalidade em todo o mundo, caracterizando-se como o estágio final de diversas cardiopatias. Neste cenário, a obesidade emergiu como um determinante na patogênese de tal condição de saúde, transcendendo seu papel tradicional de simples fator de risco. As diretrizes internacionais contemporâneas a reconhecem como uma variável de risco de estágio A para IC, ressaltando a necessidade de intervenções terapêuticas precoces (HEIDENREICH et al., 2022).
Historicamente, a compreensão da relação entre obesidade e insuficiência cardíaca era baseada em mecanismos indiretos, nos quais esta primeira potencializava o desenvolvimento de comorbidades clássicas, como a hipertensão arterial sistêmica (HAS) e o diabetes mellitus (DM), que, por sua vez, causavam IC. Contudo, a crescente evidência de disfunção miocárdica em indivíduos obesos sem essas comorbidades levou ao questionamento sobre o papel da obesidade como uma etiologia primária e independente da IC (LIBBY et al., 2022). Estudos demonstram que a fisiopatologia da cardiomiopatia por obesidade envolve mecanismos causais diretos, particularmente a lipotoxicidade miocárdica e a inflamação crônica mediada pelo tecido adiposo visceral e epicárdico, que atuam como órgãos endócrinos disfuncionais (VERMA et al., 2024).
A sobrecarga hemodinâmica crônica decorrente do aumento da massa corporal resulta em hipertrofia ventricular esquerda (HVE) e disfunção diastólica do ventrículo esquerdo (DDVE) (BOZKURT et al., 2021), consolidando a insuficiência cardíaca com fração de ejeção preservada (ICFEp) como o fenótipo predominante da obesidade. Esse quadro é impulsionado pela lipotoxicidade miocárdica, na qual o acúmulo de gordura ectópica nos cardiomiócitos atua como mecanismo central, desencadeando disfunção mitocondrial, estresse oxidativo e fibrose intersticial (KAIN & HALADE, 2022). Embora a ciência reconheça essa cardiomiopatia como uma forma secundária com mecanismos causais diretos e distintos (LIBBY et al., 2022), a complexidade de sua fisiopatologia torna o manejo clínico da obesidade um componente essencial e indissociável do tratamento.
O ganho de peso corporal e o aumento do tecido adiposo expandido, exige um aumento sustentado do volume sanguíneo e do débito cardíaco. Isso impõe uma sobrecarga de volume ao ventrículo esquerdo, resultando em HVE e dilatação das câmaras. Essa hipertrofia, inicialmente compensatória, leva à disfunção diastólica e, eventualmente, à IC (BOZKURT et al., 2021). A inflamação crônica e a disfunção endócrina, onde o tecido adiposo (especialmente o visceral e o epicárdico) atua como um órgão endócrino disfuncional, secretando citocinas pró-inflamatórias (TNF-α; IL-6) e adipocinas anormais causando inflamação sistêmica e local, que contribui diretamente para o remodelamento cardíaco e a progressão da fibrose (VERMA et al., 2024).
As diretrizes internacionais (AHA/ACC/HFSA/ESC) classificam a obesidade como um fator de risco de estágio A para IC (HEIDENREICH et al., 2022). A ICFEp consolida-se como o fenótipo predominante nas manifestações clínicas da IC associada ao excesso de peso.
O tratamento da obesidade, portanto, é considerado um componente essencial no manejo da IC, reforçando a visão de que a adiposidade excessiva é mais do que um mero coadjuvante. O tratamento da obesidade, portanto, é considerado um componente essencial no manejo da IC, reforçando a visão de que a adiposidade excessiva é mais do que um mero coadjuvante.
O combate à obesidade tem recebido grande foco midiático nos últimos anos; entretanto, muitas vezes sob uma ótica estritamente estética, negligenciando os impactos ao equilíbrio fisiológico e promovendo métodos extremos para a obtenção de resultados rápidos. Torna-se imperativo que profissionais de saúde se apropriem de evidências atualizadas para direcionar os pacientes a um cuidado pautado na saúde e na prevenção de doenças crônicas não transmissíveis. Diante desse cenário, é fundamental aprofundar a compreensão sobre a obesidade como fator etiológico primário da Insuficiência Cardíaca (IC), visando otimizar as estratégias de prevenção e manejo clínico.
2 METODOLOGIA
O estudo configura-se como uma Revisão Integrativa da Literatura, desenvolvida seguindo as etapas metodológicas propostas por Mendes et al. (2008), visando a síntese de evidências sobre a causalidade da obesidade na insuficiência cardíaca, permitindo a inclusão de diversos desenhos metodológicos (ensaios clínicos, estudos de coorte, revisões sistemáticas e literatura de referência) para uma análise abrangente do tema.As etapas seguiram o rigor metodológico: (1) Identificação do tema e formulação da questão norteadora; (2) Estabelecimento dos critérios de inclusão e exclusão; (3) Busca na literatura; (4) Avaliação dos estudos; (5) Interpretação dos resultados; e (6) Apresentação da revisão.A busca foi realizada nas bases de dados MEDLINE, PubMed, Elsevier (Scopus) e Cochrane Library, utilizando a combinação dos descritores controlados (MeSH) e termos livres: (“Obesity” OR “Overweight” OR “Body Mass Index” OR “BMI” OR “adiposity” OR “high BMI”) AND (“Heart Failure” OR “Ventricular Dysfunction” OR “cardiac failure” OR “cardiomyopathy”) AND (“Risk Factors” OR “Causality” OR “Etiology” OR “Pathogenesis” OR “incidence” OR “onset”).
Os critérios de inclusão abrangeram revisões sistemáticas, metanálises e ensaios clínicos randomizados, além de estudos de coorte, observacionais, multicêntricos e comparativos, publicados entre 2020 e 2025, nos idiomas português, inglês e espanhol, de acesso gratuito, que relacionam a obesidade e a IC avaliando a fisiopatologia, métricas de adiposidade visceral e intervenções terapêuticas. Foram excluídas as pesquisas que não relacionam a obesidade como fator direto à IC e que não apresentam análise estatística consistente, além de trabalhos conduzidos em animais ou crianças. Também foram descartadas análises que associam a IC à HAS e DM, ou que abordam causas isquêmicas e congênitas. Por fim, foram descartados artigos que não se relacionavam à temática pretendida ou que careciam de relevância para o presente estudo. Os filtros de recorte temporal, idioma, desenho metodológico e população (adultos e humanos) foram aplicados diretamente nas plataformas de busca; dessa forma, tais critérios não foram computados na contagem inicial de artigos encontrados.
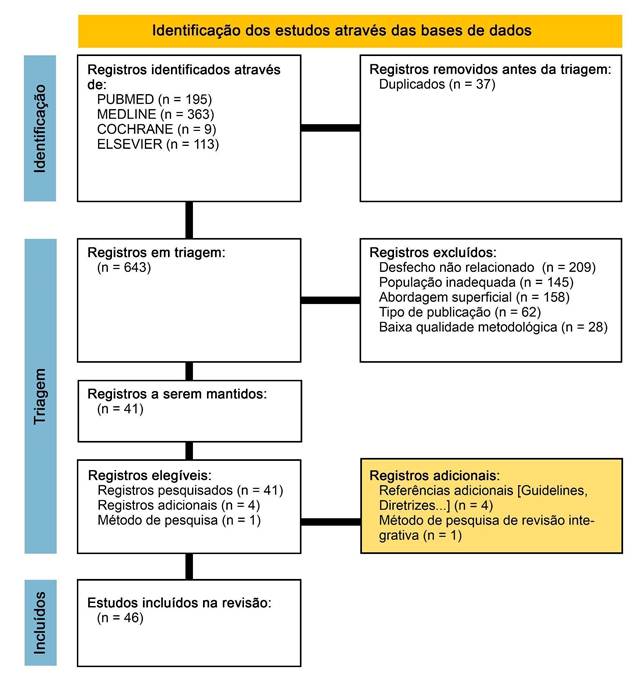
A gestão dos 680 artigos identificados foi realizada por meio da plataforma Zotero, que permitiu a identificação e exclusão de 37 duplicatas, resultando em 643 registros para triagem inicial. Após a análise de títulos e resumos, foram descartados 602 trabalhos com base nos seguintes critérios: desfecho não relacionado (n=209), englobando pesquisas que, embora citassem a obesidade ou a insuficiência cardíaca (IC), focavam em desfechos distintos da relação causal direta, como estudos sobre diabetes sem avaliação da função cardíaca ou etiologias não relacionadas (ex.: valvulopatias e cardiopatias congênitas); população inadequada (n=145), incluindo modelos animais (in vitro/in vivo), estudos pediátricos ou amostras com comorbidades tão predominantes que impediam o isolamento da obesidade como fator causal primário; abordagem superficial (n=158), referente a artigos que tratavam a obesidade apenas como comorbidade secundária, sem aprofundar a discussão sobre sua causalidade independente; tipo de publicação (n=62), que abrangeu a exclusão de editoriais, cartas ao editor, resumos de congressos e opiniões sem dados primários ou revisões robustas; e, por fim, baixa qualidade metodológica ou dados insuficientes (n=28), devido a falhas metodológicas evidentes, amostras incipientes ou ausência de dados claros para a síntese qualitativa.
Para a leitura integral e análise qualitativa profunda, restaram 41 artigos. Durante a etapa de discussão, observou-se a importância de aprofundar o debate sobre a inflamação sistêmica e seus efeitos citotóxicos nos cardiomiócitos (lipotoxicidade), além do crescente número de estudos relacionando intervenções terapêuticas como a semaglutida, a tirzepatida e a cirurgia bariátrica ao manejo do quadro de obesidade.
3 RESULTADOS E DISCUSSÕES
3.1 Contagem de Artigos e Fluxograma PRISMA
A pesquisa a partir da estratégia de busca inicial resultou em um total de 680 artigos (Figura 1). Após a exclusão de 37 duplicatas, 643 registros foram submetidos à triagem por título e resumo. Destes, 41 artigos foram selecionados para a leitura na íntegra e análise qualitativa, pois abordavam diretamente a causalidade, fisiopatologia ou intervenções terapêuticas na IC relacionada à obesidade. Adicionalmente, foram incorporadas cinco obras fundamentais para a fundamentação teórica: a base metodológica para revisão integrativa (MENDES et al., 2008) e quatro referências de alta robustez científica, incluindo diretrizes, guidelines de sociedades especializadas, sistemas de classificação internacional e o tratado de doenças cardiovasculares, utilizados para subsidiar a síntese das definições e conceitos. Os manuscritos selecionados após a busca sistemática nas bases de dados encontram-se sintetizados no Quadro 1.
Figura 1 – Diagrama de fluxo para seleção de artigos conforme critérios de inclusão
Quadro 1 – Artigos selecionados após varredura nas bases de dados
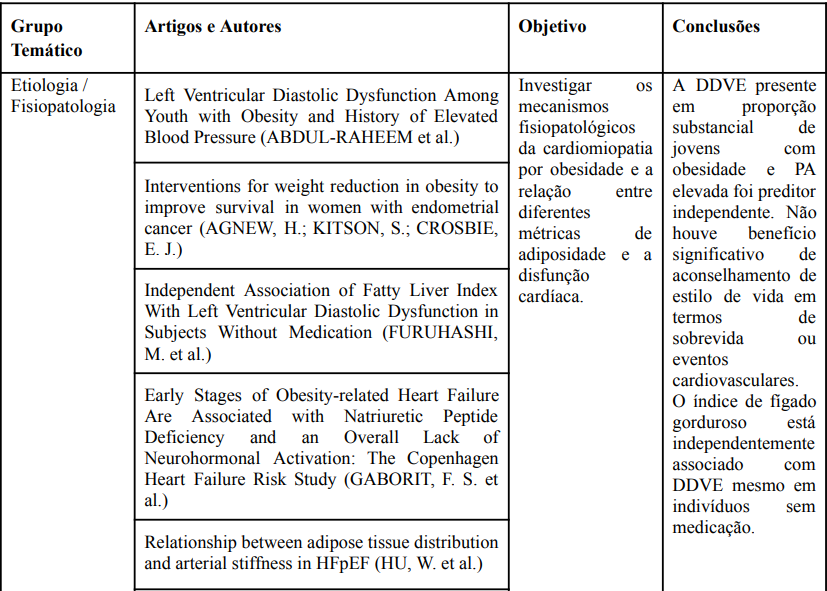
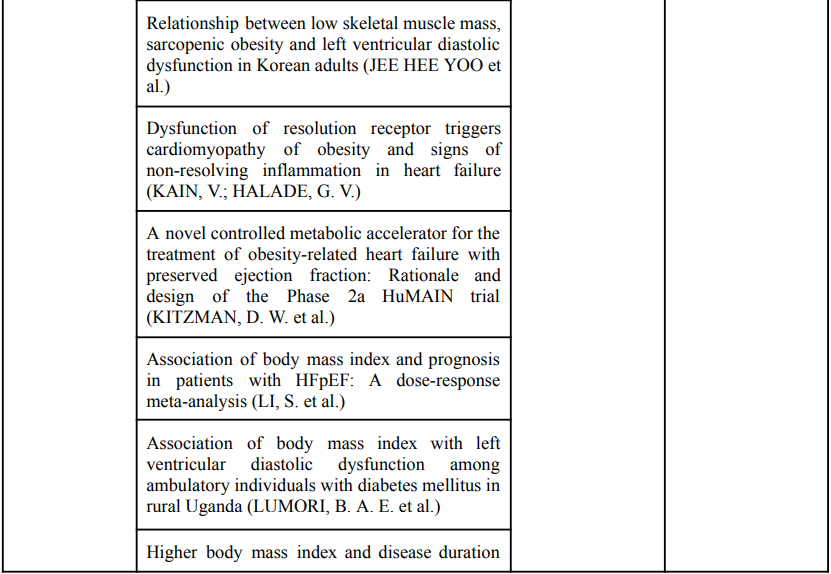
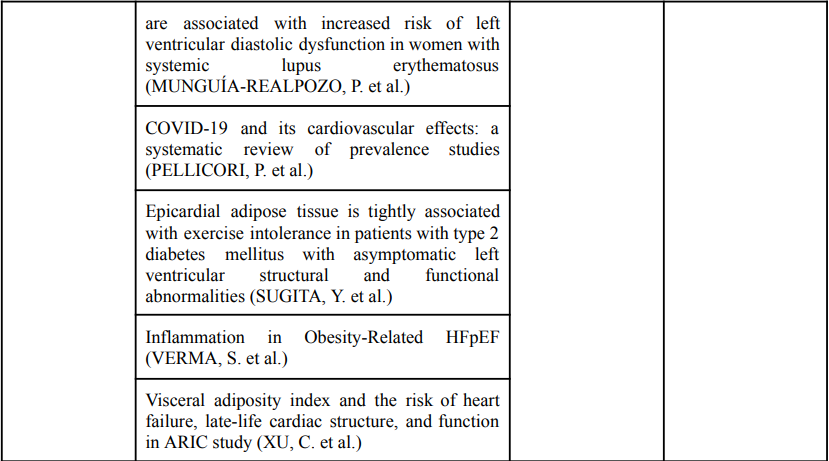
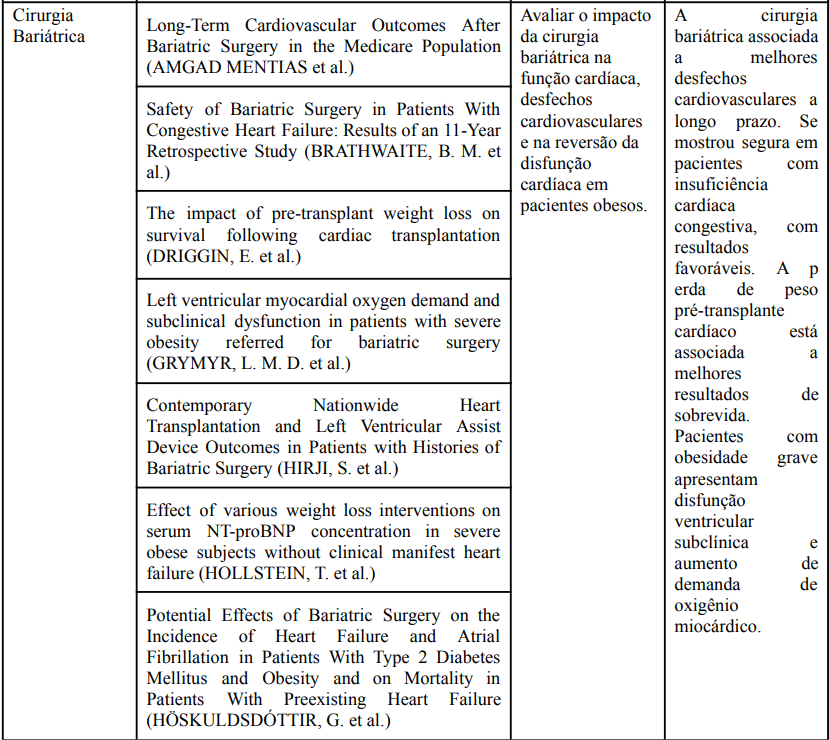

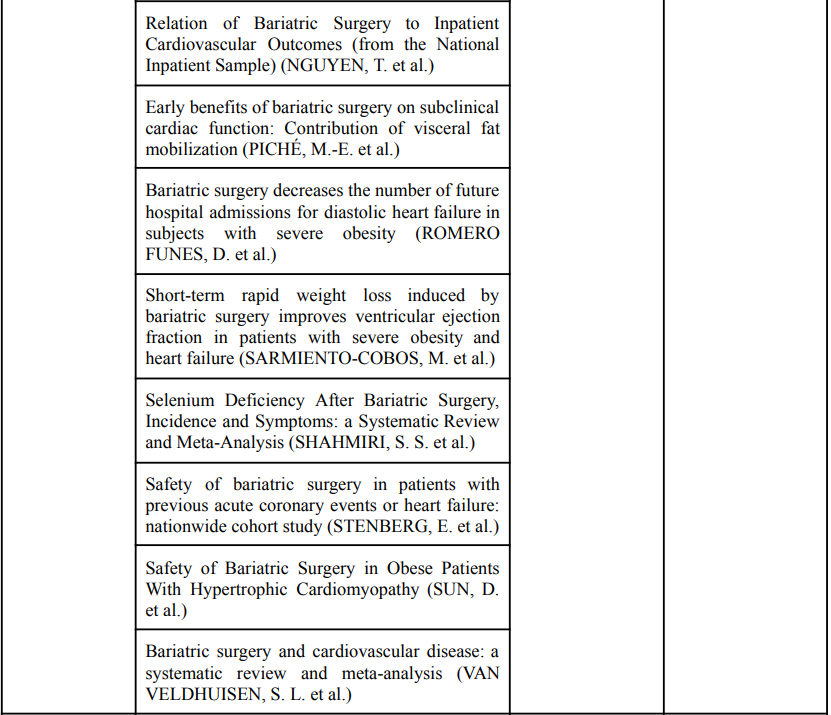


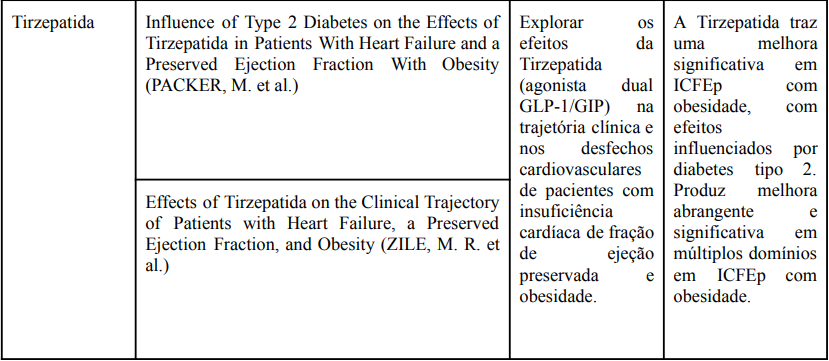
Fonte: Elaborado pelos autores.
O debate central da revisão se concentra na distinção entre a obesidade como comorbidade e a disfunção ventricular causada pelo acúmulo de gordura visceral principalmente localizada no pericárdio e sugere abandonar o índice de massa corporal (IMC) como medida preditora, pela baixa especificidade, mas sim o uso de outros métodos para avaliar a adiposidade visceral. Muitos estudos foram implementados com base no uso de medicações relacionadas ao metabolismo lipídico e cirurgias metabólicas para redução da quantidade de gordura corporal.
3.2 A Importância das Métricas de Adiposidade
A literatura demonstra a inadequação do IMC como único preditor de risco cardiovascular, pois falha em diferenciar massa magra de massa gorda e, crucialmente, não informa sobre a distribuição da gordura corporal. Os estudos de coorte e as revisões sistemáticas enfatizam a superioridade de métricas que avaliam a adiposidade visceral e ectópica. O tecido adiposo epicárdico (TAE) consiste em uma forma de gordura visceral localizada adjacente ao miocárdio, que se torna um órgão endócrino ativo que libera citocinas pró-inflamatórias e adipocinas diretamente no coração, promovendo fibrose e disfunção diastólica (IACOBELLIS, 2015). A sua medição por ecocardiografia ou ressonância magnética é um preditor de risco mais preciso do que o IMC.
Estudos demonstram que o TAE está firmemente associado à intolerância ao exercício em pacientes com diabetes mellitus tipo 2 e anormalidades estruturais e funcionais ventriculares assintomáticas (SUGITA et al., 2020). Nesse contexto, o índice de adiposidade visceral (VAI), que combina IMC, circunferência abdominal, triglicerídeos e HDL-colesterol, demonstrou uma associação independente e significativa com o risco de IC (XU et al., 2023).Tais evidências reforçam que a gordura visceral, e não o peso total, é o agente patogênico primário. Ademais, a distribuição da gordura corporal, particularmente a adiposidade visceral, mostra-se fortemente associada à rigidez arterial em pacientes com ICFEp (HU et al., 2022).
3.3 Estratégias para Combater a Incidência de Insuficiência Cardíaca Relacionada à Obesidade: O Critério de Reversibilidade
A evidência mais poderosa que sustenta a causalidade primária da obesidade é a reversibilidade da disfunção cardíaca após a intervenção terapêutica, podendo ser através da cirurgia bariátrica, pois em pacientes com obesidade mórbida e IC com fração de ejeção reduzida (ICFEr), a perda de peso maciça induzida pela cirurgia levou à melhora significativa da fração de ejeção do ventrículo esquerdo (FEVE) e ao remodelamento reverso do ventrículo esquerdo (LIU et al., 2021; SARMIENTO-COBOS et al., 2021). Este achado é um forte argumento de que a obesidade era a etiologia central da disfunção sistólica. A cirurgia bariátrica demonstrou reduzir o número de futuras admissões hospitalares por insuficiência cardíaca diastólica em indivíduos com obesidade grave (ROMERO FUNES et al., 2021). A segurança da cirurgia bariátrica em pacientes com insuficiência cardíaca congestiva foi documentada em estudos retrospectivos de longa duração (BRATHWAITE et al., 2021), e os resultados cardiovasculares intra-hospitalares após cirurgia bariátrica em pacientes obesos mostraram-se favoráveis (NGUYEN et al., 2021).
Quanto os agonistas do receptor GLP-1 (semaglutida), estudos clínicos demonstraram que ao promover a perda de peso, resultou em melhora substancial dos sintomas, da qualidade de vida e da capacidade funcional em pacientes com ICFEp e obesidade (PÉREZ-BELMONTE et al., 2022). Embora a FEVE não se altere (o que é esperado na ICFEp), a melhora nos desfechos primários da ICFEp (disfunção diastólica e sintomas) prova que o tratamento da obesidade é um tratamento para a IC, e não apenas para um fator de risco. A redução dos níveis de proteína C-reativa (PCR) foi documentada em pacientes tratados com semaglutida, com aproximadamente 71% da amostra apresentando evidências de inflamação (PCR ≥ 2 mg/L) que caíram drasticamente ao longo do tempo de avaliação (PÉREZ-BELMONTE et al., 2022). Essa redução documentada de um marcador inflamatório corrobora as teses iniciais sobre os mecanismos fisiopatológicos da disfunção ventricular causada pela obesidade.
Estudos demonstraram que a tirzepatida promove melhorias significativas em desfechos cardiometabólicos em pacientes com diabetes mellitus tipo 2 e ICFEp associada à obesidade (PACKER et al., 2025). Nesse cenário, os agonistas duais GIP/GLP-1 demonstraram papel promissor no tratamento de insuficiência cardíaca com fração de ejeção preservada e obesidade em revisões sistemáticas e metanálises recentes (ALI et al., 2025; KITZMAN et al., 2024).
4 CONCLUSÃO
A análise dos estudos confirma que a obesidade supera o papel de fator de risco, mas se estabelece como uma etiologia complexa da insuficiência cardíaca. Desse modo, a comunidade científica deve priorizar o uso de métricas de adiposidade mais precisas (TAE; VAI) em detrimento do IMC para o diagnóstico e estratificação de risco. Os estudos reforçam que, embora a cirurgia bariátrica seja altamente eficaz na perda de peso e melhora metabólica, o impacto a longo prazo em desfechos de mortalidade por IC exige pesquisas científicas com seguimento ainda mais prolongado, embora os dados observacionais sejam altamente favoráveis. Ademais, o sucesso das terapias de perda de peso, como os agonistas de GLP-1 (semaglutida) e agonistas duais GLP-1/GIP (tirzepatida), abrem um novo e promissor caminho para o manejo da ICFEp, reforçando a necessidade de uma abordagem terapêutica focada na redução da adiposidade. A principal lacuna permanece na dificuldade metodológica de isolar a obesidade de outras comorbidades (HAS, DM e doença arterial crônica), dada a raridade de fenótipos obesos isolados, o que torna estudos etiológicos puros um desafio contínuo para a pesquisa clínica em larga escala.
REFERÊNCIAS
ABDUL-RAHEEM, J. N. et al. Left Ventricular Diastolic Dysfunction Among Youth with Obesity and History of Elevated Blood Pressure. The Journal of pediatrics, v. 235, p. 130–137, ago. 2021.
AGNEW, H.; KITSON, S.; CROSBIE, E. J. Interventions for weight reduction in obesity to improve survival in women with endometrial cancer. The Cochrane Database of Systematic Reviews, v. 3, n. 3, p. CD012513, 27 mar. 2023.
ALI, M. F. et al. E-107 | Role of GLP-1 and Dual GIP/GLP-1 Receptor Agonists in Heart Failure with Preserved Ejection Fraction and Obesity: A Systematic Review and Meta-analysis. Journal of the Society for Cardiovascular Angiography & Interventions, v. 4, n. 5, p. 103368–103368, 1 maio 2025.
AMGAD MENTIAS et al. Long-Term Cardiovascular Outcomes After Bariatric Surgery in the Medicare Population. Journal of the American College of Cardiology, v. 79, n. 15, p. 1429–1437, 1 abr. 2022.
BOZKURT, B. et al. Universal Definition and Classification of Heart Failure. Journal of Cardiac Failure, v. 27, n. 4, p. 387–413, abr. 2021.
BRATHWAITE, B. M. et al. Safety of Bariatric Surgery in Patients With Congestive Heart Failure: Results of an 11-Year Retrospective Study. The American Surgeon, p. 000313482199197, 31 jan. 2021.
Diretriz Brasileira de 2025 para o Manejo da Obesidade e Prevenção de Doenças Cardiovasculares e Complicações Associadas à Obesidade: Uma Declaração de Posicionamento de Cinco Sociedades Médicas. DOI: 10.36660/abc.20250621
DRIGGIN, E. et al. The impact of pre-transplant weight loss on survival following cardiac transplantation. Clinical transplantation, v. 36, n. 12, p. e14831, dez. 2022.
FURUHASHI, M. et al. Independent Association of Fatty Liver Index With Left Ventricular Diastolic Dysfunction in Subjects Without Medication. The American journal of cardiology, v. 158, p. 139–146, jan. 2021.
GABORIT, F. S. et al. Early Stages of Obesity-related Heart Failure Are Associated with Natriuretic Peptide Deficiency and an Overall Lack of Neurohormonal Activation: The Copenhagen Heart Failure Risk Study. Global Heart, v. 15, n. 1, p. 25, 25 mar. 2020.
GRYMYR, L. M. D. et al. Left ventricular myocardial oxygen demand and subclinical dysfunction in patients with severe obesity referred for bariatric surgery. Nutrition, Metabolism and Cardiovascular Diseases, v. 31, n. 2, p. 666–674, fev. 2021.
HEIDENREICH, P. A. et al. 2022 AHA/ACC/HFSA guideline for the management of heart failure: A report of the american college of cardiology/american heart association joint committee on clinical practice guidelines. Circulation, v. 145, n. 18, 2022.
HIRJI, S. et al. Contemporary Nationwide Heart Transplantation and Left Ventricular Assist Device Outcomes in Patients with Histories of Bariatric Surgery. Journal of Cardiac Failure, v. 28, n. 2, p. 330–333, 1 fev. 2022.
HOLLSTEIN, T. et al. Effect of various weight loss interventions on serum NT-proBNP concentration in severe obese subjects without clinical manifest heart failure. Scientific Reports, v. 11, n. 1, 12 maio 2021.
HÖSKULDSDÓTTIR, G. et al. Potential Effects of Bariatric Surgery on the Incidence of Heart Failure and Atrial Fibrillation in Patients With Type 2 Diabetes Mellitus and Obesity and on Mortality in Patients With Preexisting Heart Failure: A Nationwide, Matched, Observational Cohort Study. Journal of the American Heart Association, 23 mar. 2021.
HU, W. et al. Relationship between adipose tissue distribution and arterial stiffness in HFpEF. Nutrition (Burbank, Los Angeles County, Calif.), v. 102, p. 111726, out. 2022.
IACOBELLIS, G. Epicardial adipose tissue in contemporary cardiology. Nature Reviews Cardiology, v. 12, n. 9, p. 540–551, 2015.
JEE HEE YOO et al. Relationship between low skeletal muscle mass, sarcopenic obesity and left ventricular diastolic dysfunction in Korean adults. Diabetes/Metabolism Research and Reviews, v. 37, n. 1, 10 jun. 2020.
KAIN, V.; HALADE, G. V. Dysfunction of resolution receptor triggers cardiomyopathy of obesity and signs of non-resolving inflammation in heart failure. Molecular and cellular endocrinology, v. 542, p. 111521, Autumn 2022.
KAMISAKA, K. et al. Impact of weight loss in patients with heart failure with preserved ejection fraction: results from the FLAGSHIP study. ESC Heart Failure, v. 8, n. 6, p. 5293–5303, 2 out. 2021.
KANIE, T. et al. Dipeptidyl peptidase-4 inhibitors, glucagon-like peptide 1 receptor agonists and sodium-glucose co-transporter-2 inhibitors for people with cardiovascular disease: a network meta-analysis. The Cochrane database of systematic reviews, 2021.
KINDEL, T. L. et al. Bariatric surgery in patients with advanced heart failure: A proposed multi-disciplinary pathway for surgical care in medically complex patients. Surgery, v. 170, n. 3, p. 659–663, set. 2021.
KITZMAN, D. W. et al. A novel controlled metabolic accelerator for the treatment of obesity‐related heart failure with preserved ejection fraction: Rationale and design of the Phase 2a HuMAIN trial. European Journal of Heart Failure, 26 jun. 2024.
KOKO, K.; CARTER, J. T. Routine preoperative resting echocardiography does not predict adverse cardiopulmonary events after bariatric surgery. Surgery for obesity and related diseases. Official journal of the American Society for Bariatric Surgery, v. 17, n. 6, p. 1133–1137, jun. 2021.
LI, S. et al. Association of body mass index and prognosis in patients with HFpEF: A dose-response meta-analysis. International Journal of Cardiology, v. 361, p. 40–46, 1 ago. 2022.
LIBBY, P. et al. Braunwald’s Heart Disease. [s.l.] Elsevier, 2022.
LIU, Y. et al. Improvement of left ventricular systolic function in morbidly obese patients after bariatric surgery. Medicine, v. 100, n. 6, p. e24309, 12 fev. 2021.
LUMORI, B. A. E. et al. Association of body mass index with left ventricular diastolic dysfunction among ambulatory individuals with diabetes mellitus in rural Uganda: a cross-sectional study. BMC cardiovascular disorders, v. 22, n. 1, p. 279, 2022.
MANN, D. L. et al. Braunwald’s Heart Disease: A Textbook of Cardiovascular Medicine. 12. ed. Philadelphia: Elsevier, 2022.
MCELDERRY, B. et al. Outcomes of bariatric surgery in patients with left ventricular assist device. The Journal of Heart and Lung Transplantation: The Official Publication of the International Society for Heart Transplantation, v. 41, n. 7, p. 914–918, 1 jul. 2022.
MENDES, K. D. S.; SILVEIRA, R. C. DE C. P.; GALVÃO, C. M. Revisão integrativa: método de pesquisa para a incorporação de evidências na saúde e na enfermagem. Texto & Contexto – Enfermagem, v. 17, n. 4, p. 758–764, dez. 2008.
MUNGUÍA-REALPOZO, P. et al. Higher body mass index and disease duration are associated with increased risk of left ventricular diastolic dysfunction in women with systemic lupus erythematosus. Lupus, v. 31, n. 13, p. 1639–1648, nov. 2022.
NGUYEN, T. et al. Relation of Bariatric Surgery to Inpatient Cardiovascular Outcomes (from the National Inpatient Sample). The American journal of cardiology, v. 144, p. 143–147, jan. 2021.
PACKER, M. et al. Influence of Type 2 Diabetes on the Effects of Tirzepatide in Patients With Heart Failure and a Preserved Ejection Fraction With Obesity. JACC, v. 86, n. 10, p. 696–707, set. 2025.
PELLICORI, P. et al. COVID-19 and its cardiovascular effects: a systematic review of prevalence studies. Cochrane Database of Systematic Reviews, 11 mar. 2021.
PÉREZ-BELMONTE, L. M. et al. Efficacy and Safety of Semaglutide for the Management of Obese Patients With Type 2 Diabetes and Chronic Heart Failure in Real-World Clinical Practice. Frontiers in Endocrinology, v. 13, p. 851035, 2022.
PICHÉ, M.-E. et al. Early benefits of bariatric surgery on subclinical cardiac function: Contribution of visceral fat mobilization. Metabolism, v. 119, p. 154773, 1 jun. 2021.
ROMERO FUNES, D. et al. Bariatric surgery decreases the number of future hospital admissions for diastolic heart failure in subjects with severe obesity: a retrospective analysis of the US National Inpatient Sample database. Surgery for Obesity and Related Diseases, v. 18, n. 1, p. 1–8, 16 set. 2021.
SARMIENTO-COBOS, M. et al. Short-term rapid weight loss induced by bariatric surgery improves ventricular ejection fraction in patients with severe obesity and heart failure. Surgery for obesity and related diseases: official journal of the American Society for Bariatric Surgery, v. 17, n. 9, p. 1616–1620, set. 2021.
SHAHMIRI, S. S. et al. Selenium Deficiency After Bariatric Surgery, Incidence and Symptoms: a Systematic Review and Meta-Analysis. Obesity Surgery, v. 32, n. 5, p. 1719–1725, 25 fev. 2022.
STENBERG, E. et al. Safety of bariatric surgery in patients with previous acute coronary events or heart failure: nationwide cohort study. BJS Open, v. 6, n. 3, p. zrac083, 9 jun. 2022.
SUGITA, Y. et al. Epicardial adipose tissue is tightly associated with exercise intolerance in patients with type 2 diabetes mellitus with asymptomatic left ventricular structural and functional abnormalities. Journal of Diabetes and its Complications, v. 34, n. 5, p. 107552, maio 2020.
SUN, D. et al. Safety of Bariatric Surgery in Obese Patients With Hypertrophic Cardiomyopathy. The American journal of cardiology, v. 167, p. 93–97, Autumn 2022.
VAN VELDHUISEN, S. L. et al. Bariatric surgery and cardiovascular disease: a systematic review and meta-analysis. European Heart Journal, v. 43, n. 20, 4 mar. 2022.
VERMA, S. et al. Inflammation in Obesity-Related HFpEF. Journal of the American College of Cardiology, 1 ago. 2024.
WORLD OBESITY FEDERATION. Obesity: a chronic relapsing progressive disease process. A position statement of the World Obesity Federation. 2017
XU, C. et al. Visceral adiposity index and the risk of heart failure, late-life cardiac structure, and function in ARIC study. European Journal of Preventive Cardiology, v. 30, n. 12, p. 1182–1192, 10 abr. 2023.
ZHOU, J. et al. Effect of semaglutide versus placebo on cardiorenal outcomes by prior cardiovascular disease and baseline body mass index: Pooled post hoc analysis of SUSTAIN 6 and PIONEER 6. Diabetes, Obesity and Metabolism, v. 27, n. 10, p. 5706–5715, 24 jul. 2025.
ZILE, M. R. et al. Effects of Tirzepatide on the Clinical Trajectory of Patients with Heart Failure, a Preserved Ejection Fraction, and Obesity. Circulation, v. 151, n. 10, 18 nov. 2024.
¹Fundação de Ensino e Pesquisa em Ciências da Saúde, Brasília – DF.
