FACTORS ASSOCIATED WITH NON-ADHERENCE TO TREATMENT AFTER ACUTE MYOCARDIAL INFARCTION – A INTEGRATIVE LITERATURE REVIEW
REGISTRO DOI:10.5281/zenodo.11185944
Aline Tibes Felipus; Ânnely Luciana Detofol; Gabriela Luiza Vazquez Nicareta; Gustavo Moraes Camargo; Jordana Evelin Pereira; Juliano Fachim; Ivo Roque de Oliveira Júnior; Míriam Gonçalves de Castro; Maria Luísa Rocha Dadalt; Vinicius Varela Santana.
Resumo – Introdução: O Infarto agudo do Miocárdio é a principal causa de morte no Brasil e no mundo, a adesão do tratamento pós-evento é fundamental para reduzir riscos de futuros novos quadros isquêmicos e melhor qualidade de vida. Porém, uma grande parcela dessa população acaba descontinuando os cuidados prescritos e não aderindo às mudanças no estilo de vida, o que se associa ao maior número de morbimortalidades. Metodologia: Esta revisão integrativa da literatura objetivou avaliar os principais fatores relacionados a não adesão medicamentosa após infarto agudo do miocárdio sem supradesnivelamento do segmento ST (IAMSSST). Utilizou como base de pesquisa dados nas bases do PubMed, Scielo e BVS, onde foram selecionados artigos publicados nos últimos 5 anos, o qual foram analisados 317 artigos. Resultados: Obteve-se como resultado que existem diversos fatores associados a não adesão, como a idade avançada, sexo feminino, estado civil e menor nível socioeconômico/educacional. Discussão: Foi visto que pessoas idosas, mulheres, solteiros, e indivíduos que tivessem poder aquisitivo baixo e menor nível educacional, eram mais propensos a não aderir ou abandonar o tratamento. Conclusão: Foi possível inferir que profissionais da saúde precisam se atentar a esses fatores de risco de não adesão para assim conseguirem agir de forma rápida e eficaz nesses grupos.
Palavras-chave: Infarto agudo do miocárdio, adesão, tratamento, síndrome coronariana aguda, reabilitação cardíaca.
Abstract – Introduction: Acute Myocardial Infarction is the main cause of death in Brazil and in the world, adherence to post-event treatment is essential to reduce the risk of future new ischemic conditions and better quality of life. However, a large portion of this population ends up discontinuing the prescribed care and not adhering to lifestyle changes, which is associated with a higher number of morbidity and mortality. Methodology: This integrative literature review aimed to evaluate the main factors related to non-adherence to medication after acute myocardial infarction without ST-segment elevation (NSSTEAMI). Data from PubMed, Scielo and VHL databases were used as a research base, where articles published in the last 5 years were selected, from which 317 articles were analyzed. Results: It was found that there are several factors associated with non-adherence, such as advanced age, female gender, marital status and lower socioeconomic/educational level. Discussion: It was seen that elderly people, women, singles, and individuals who had low purchasing power and lower educational level, were more likely to not adhere to or abandon treatment. Conclusion: It was possible to infer that health professionals need to pay attention to these risk factors for non-adherence in order to be able to act quickly and effectively in these groups.
Key Word: Acute myocardial infarction, adherence, treatment, acute coronary syndrome, cardiac rehabilitation.
INTRODUÇÃO
De acordo com os dados do DATASUS (2017) o Infarto Agudo do Miocárdio (IAM) é a principal causa de morte no Brasil, com 7,06% de óbitos registrados, sendo mais prevalente em homens com idade acima de 50 anos (NICOLAU, 2021). Supõe-se que cerca de 17,7 milhões de pessoas faleceram por doenças cardiovasculares em 2016, somando 31% de todas as mortes a nível global (TORRES; SANTOS; LIMA, 2020). Os números expõem o alto impacto dessa doença no contexto de saúde pública e ilustram a importância de ações de educação, prevenção e conscientização da população para reduzir taxas e os gastos relacionados à saúde (FREITAS; PADILHA, 2021).
A maioria dos pacientes pós-evento cardíacos iniciam acompanhamento ambulatorial, onde é ofertado tanto tratamento farmacológico como terapia não farmacológica (SETTA, 2021), preconizando-se o acompanhamento multidisciplinar, em conjunto com as mudanças de estilo de vida e educação sobre a doença, tendo um papel fundamental na diminuição do risco de um novo evento isquêmico (SANTOS; CRUZ, 2018).
Entretanto, uma parcela significativa de pacientes abandona o seguimento profissional após o evento isquêmico/alta hospitalar. Nesse contexto, diversos estudos já ilustram que há um maior risco de reinternações e óbito naqueles que não seguem o tratamento proposto, esse envolvido não somente com o descuido com os hábitos de vida, mas também à descontinuidade do tratamento farmacológico prescrito (OLIVEIRA 2020).
Em decorrência da gravidade do IAM e seu alto impacto social e econômico, é fundamental não somente reforçar a importância da continuidade do tratamento ambulatorial, mas também reconhecer as causas que levam a sua negligência ou abandono, para que assim os profissionais possam identificar os indivíduos sob maior risco, intervindo de maneira precoce, melhorando a qualidade de vida, além de diminuir as taxas de hospitalização e mortalidade (PASSINHO, 2018).
Portanto o objetivo desse trabalho foi realizar uma revisão integrativa da literatura sobre os fatores associados à não adesão ao tratamento pós IAM. Essas informações são fundamentais para que os profissionais da saúde possam traçar estratégias mais efetivas para promover a continuidade do tratamento e prevenir complicações associadas ao IAM recorrente.
METODOLOGIA
Esse estudo trata-se de uma revisão integrativa da literatura, com base na pergunta: “Quais possíveis fatores estão associados à má adesão ao tratamento ambulatorial pós Infarto Agudo do Miocárdio?”. Para tal, foi realizada uma pesquisa bibliográfica nas plataformas PubMed, Scientific Eletronic Library Online (Scielo) e Biblioteca Virtual em Saúde (BVS), no período entre setembro de 2022 a fevereiro de 2023, utilizando-se os descritores, associados a operadores booleanos, a seguir: “myocardial infarction” OR “heart attack” OR “coronary syndrome” AND “non-adherence factors” OR “non-adherence” AND “treatment” OR “medication adherence” OR “treatment of acute non-ST-segment elevation myocardial infarction”.
Os artigos foram selecionados a partir dos seguintes critérios de inclusão: a) artigos originais publicados nos últimos 5 anos sobre o tema nas bases eletrônicas já mencionadas; b) nos idiomas inglês, português e espanhol c) que expressem tópicos correlacionados ao objetivo do estudo e d) abordam fatores de adesão do tratamento farmacológico e não farmacológico. Foram excluídos: estudos in vitro e em animais, dissertações, anais de congressos e relatórios técnicos, além daqueles que não abordavam na íntegra os temas incluídos nos objetivos.
Todas as etapas foram organizadas por duas avaliadoras individualmente e quando houve desacordo um terceiro avaliador foi consultado para assim chegar a um consenso de inclusão ou exclusão. Para a junção de todos os artigos analisados foi utilizado o programa Microsoft Office Excel, sendo registrados: título do artigo, autoria, população estudada, ano de publicação, objetivo do estudo e resultados encontrados.
RESULTADOS
A busca de artigos totalizou 317 trabalhos, sendo 4 da Scielo, 289 do PubMed e 24 da BVS. Após análise completa foram selecionados 14 artigos. O fluxograma de seleção está exposto na figura 1.
Características dos participantes
A amostra totalizou 125.022 participantes, onde o tamanho das amostras variou de 16 a 59.534 pacientes com acompanhamento de 7 dias até 3 anos após o IAM. Em 5 dos estudos avaliados (EINDHOVEN, 2018; KRACK, 2018; SOLDATI, 2021; HUSSAIN, 2018; NACHSHOL, 2020) os participantes incluídos foram acompanhados em ambulatório de cardiologia, após infarto, dentre eles jovens e idosos. Ainda, 6 estudos avaliaram pacientes que realizaram intervenção coronária percutânea (ICP) para tratamento após IAM (CALVO, 2018; KOSOBUCKA, 2018; PARK, 2020; PIETRZYKOWSKI, 2022; LEE, 2018;).
Dos 14 artigos, 6 (EINDHOVEN; SHANG, 2019; MARTINO, 2021; PIETRZYKOWSKI, 2022; PARK, 2020; PIETRZYKOWSKI, 2022) incluíram em sua amostra pacientes pós-IAM que receberam aspirina, inibidor do receptor de P2Y12 (Clopidogrel), estatina, β-bloqueador, inibidor de enzima conversora de angiotensina (IECA) ou antagonista do receptor de angiotensina II (BRA) e antagonista de vitamina K ou novo anticoagulante oral. Em apenas 1 estudo (NADERY, 2021) a população analisada incluiu profissionais de saúde como médicos e enfermeiros, junto com pacientes pós síndrome coronariana aguda.
Fatores de não adesão
Entre os estudos analisados, foi possível verificar que os principais fatores de não adesão são, idade, tipo de infarto, gênero, condições socioeconômicas, escolaridade, existência de comorbidades anteriores, dentre outros motivos, como treinamento e profissionalismo da equipe multidisciplinar, crença religiosa e diversos outros fatores.
Idade
Nos estudos de Eindhoven et al. (2018), Kosobucka et al. (2018), Martino et al. (2021), Park et al. (2020) e Pietrzykowski et al. (2020) foi observado que pacientes muito mais jovens (<45 anos) e pacientes idosos (>65 anos) aderem menos a medicação, principalmente após os 85 anos como analisado por Martino et al. (2021) e Soldati et al. (2021) em seus estudos. Já para Hussain et al. (2018) os pacientes jovens (25 a 50 anos) aderem mais e, quanto mais velhos forem os pacientes, as taxas de adesão diminuem progressivamente devido ao esquecimento, como demonstra Shang (2019). Em contrapartida, Lee et al. (2018) encontrou que pessoas mais idosas (≥ 70 anos) aderem melhor às modificações do estilo de vida.
Tipos de infarto
Pacientes acometidos por IAM sem supradesnivelamento do segmento ST (IAMSSST) aderem menos à medicação em comparação àqueles pós-IAM com supradesnivelamento do segmento ST (IAMCSST); Eindhoven et al. (2018); Martino et al. (2021). Por fim, Soldati et al. (2021) aponta como fator relevante para adesão o fato dos pacientes evoluírem com maiores complicações e já ter estabelecido um tratamento anterior contínuo para comorbidades prévias.
Gênero:
De acordo com os artigos de Eindhoven et al. (2018), Soldati et al. (2021) e Hussain et al. (2018), mulheres apresentaram uma menor adesão em relação aos homens, principalmente nos quadros de IAMSSST. Se opondo a essa informação, Lee et al. (2018) identificou que mulheres tendiam a aderir melhor às modificações do estilo de vida e consequentemente tinham uma maior adesão ao tratamento medicamentoso.
Condições socioeconômicas e escolaridade
Nas análises de Kosobucka et al. (2018) e Pietrzykowski et al. (2020), pessoas empregadas aderem mais ao tratamento medicamentoso em comparação às desempregadas.
No estudo de Nadery (2021) a falta de cobertura dos medicamentos pelos seguros afeta diretamente o seu acesso por aqueles que são economicamente carentes, constatando, o quanto o acesso aos hospitais se torna limitado por eles. Ainda, observou-se que uma baixa renda familiar anual (<20.000 dólares) se relaciona diretamente a uma menor aderência ao tratamento e às mudanças de vida impostas pelos profissionais de saúde (Lee, 2018).
Pietrzykowski et al. (2020) observou que aposentados possuíam uma menor adesão quando comparados a pessoas com maior poder aquisitivo, assim como encontrado no artigo de Hussain et al. (2018). Foi afirmado que há uma maior adesão ao tratamento por parte de indivíduos residentes em áreas urbanas em comparação aos residentes em áreas rurais; Pietrzykowski et al. (2020).
Quanto ao estado civil, Pietrzykowski et al. (2020), Hussain et al. (2018) e Lee et al. (2018) indicaram que pacientes casados e que possuíam algum companheiro aderiam mais ao tratamento e às modificações do estilo de vida quando comparado a solteiros e viúvos.
Pessoas com níveis educacionais mais baixos tem uma maior propensão a não aderir às medicações pós-IAM; Shang et al. (2019), Lee et al. (2018), Hussain et al. (2018). De acordo com Nadery et al. (2021) a falta de conhecimento, pessoas analfabetas e o medo dos efeitos colaterais dos medicamentos também induziram a não adesão nessa população analisada. Ainda relata que, quanto maior o seu acesso e senso de coerência, maior a adesão aos medicamentos prescritos; Pietrzykowski et al. (2022) e Nachshol et al. (2020). Hussain et al. (2018) obteve resultados em que o nível de escolaridade não teve interferência nas taxas de adesão medicamentosa.
Comorbidades anteriores
Evidenciou-se que pessoas com história pregressa de doença arterial e IAM submetidos a ICP, revascularização miocárdica, e que possuam comorbidades estão sujeitas a uma menor adesão ao tratamento; Kosobucka et al. (2018), Pietrzykowski et al. (2020). No artigo de Park et al. (2020) evidenciou que indivíduos com um pior estado de saúde apresentam menor adesão ao tratamento.
Na sequência, Soldati et al. (2021) relata em seu artigo que pessoas que possuíam transtornos mentais, asma e que realizavam tratamento contínuo anterior para as patologias citadas, possuíam uma menor adesão ao tratamento que foi estabelecido.
Da mesma forma, Calvo et al. (2021) relata que pacientes com IAM prévio, insuficiência cardíaca, taxa de filtração glomerular comprometida, atividade funcional instrumental prejudicada, estado cognitivo prejudicado e desnutrição foram relacionados a pior adesão medicamentosa.
Em contrapartida, Martino et al. (2021) e Park et al. (2020) observaram que pessoas com comorbidades como hipertensão, diabetes e síndrome metabólica, possuem uma melhor adesão após o IAM. Nesse sentido, Martino et al. (2021) salienta que quadros menos graves parecem induzir a uma menor adesão ao tratamento medicamentoso prescrito.
Outros
De acordo com Calvo et al. (2021) a intervenção e acompanhamento da enfermagem e o serviço multidisciplinar auxiliam os idosos a aderirem melhor ao tratamento. Bem como, profissionais mal treinados não incentivam a importância da continuidade do tratamento, ademais, existe uma falha entre a comunicação médico-paciente, onde Nadery et al. (2021) cita que o profissional não dá a devida atenção ao paciente no momento da prescrição e orientação medicamentosa, o que influencia a não adesão farmacológica.
Ainda, outras questões encontradas para não adesão foram: crenças, pontos de vista, traços da personalidade dos pacientes e o fato de não existir rede de apoio familiar e social; Nadery et al. (2021) e Park et al. (2020). Além disso Park et al. (2020) relata que há uma maior porcentagem de pessoas que não aderiam a medicação não intencionalmente do que as que não aderiam propositalmente, podendo ser correlacionado ao menor auxílio social, níveis elevados de ansiedade e depressão
De acordo com Krack et al. (2018), há uma melhor aderência às medicações em comparação com as modificações do estilo de vida. Outro aspecto avaliado foi que o esquecimento fazia com que houvesse falhas no tratamento, a relutância em aceitar o quadro e acreditar no profissional da saúde interferia na dosagem prescrita, mas não na adesão propriamente dita, os efeitos colaterais faziam o paciente cessar a ingestão das medicações. Em compensação, Lee et al. (2018) citou que pacientes com pouca adesão a medicamentos tendem a aderir menos as orientações sobre mudanças no estilo de vida.
Foi abordado o fato de que quanto maior o número de medicamentos prescritos menor a aceitação; Soldati et al. (2021).
DISCUSSÃO
Nesta revisão foi observado que idade mais avançada, sexo feminino, pessoas com menor nível educacional/socioeconômico e estado civil são alguns dos principais fatores associados a menor adesão ao tratamento após IAM.
A questão da idade relacionada à adesão é algo bastante discutido na atenção terapêutica, pois, assim como nesta revisão, Oliveira et. al (2020), observou que em pacientes mais idosos há menor a adesão ao tratamento farmacológico, isso pode estar relacionado à polifarmácia que em conjunto com o adoecimento são vistos pela sociedade de forma negativa o que acarreta resistência para aceitar o tratamento. Além disso, a falha de comunicação entre profissional médico e paciente, resulta em falta de confiança, pois os efeitos adversos das medicações não são devidamente explicados, o que agrava ainda mais dúvidas e abandono do tratamento proposto.
Outra possível relação entre o envelhecimento e a piora da adesão envolve as diversas alterações cognitivas inerentes ao processo de senescência, dificultando a compreensão do quadro clínico e tratamento, assim como incapacidade de definir prioridade, autocuidado, organização, planejamento e esquecimentos recorrentes (Luz et. al. 2021).
Contrapondo esse achado, no Oriente existem evidências que pessoas idosas tendem a aderir melhor às recomendações médicas, visto que o processo de senescência dessa população é diferente quando comparado a outras regiões do mundo, devido a uma questão cultural. Um dos fatos que esclarece esse achado é que pessoas mais velhas aderem mais ao tratamento devido ao medo diante de um possível agravo à saúde, maior vontade de viver e necessidade de cumprimento do tratamento (Hermes et. al., 2022).
Outro público que se deve prestar maior atenção são os mais jovens (<45 anos), visto que são um grupo de alto risco de abandono ao tratamento farmacológico. Mehta et al. (2016), traz em seu artigo que pessoas mais novas tendem a aderir menos e abandonar o tratamento com maior frequência, devido a sintomas inespecíficos e falta de educação em saúde relacionado ao risco de mortalidade.
Além do fator idade, o tipo de infarto sofrido pelo paciente pode interferir na adesão ao tratamento, pois possivelmente há grande impacto na saúde mental e na percepção da saúde. Isso pode estar relacionado ao fato de que, quanto mais grave o quadro, mais recursos serão empregados, levando a preocupações exageradas como medo da morte, por exemplo, induzindo esse paciente a um maior autocuidado pós-evento; Tavares et al. (2016) relatou que pessoas que possuem autopercepção do seu quadro clínico ruim tendem a aderir melhor do que aqueles que se consideram saudáveis ou não tão graves, o que pode explicar também o fato de mulheres aderirem menos (BRUNO, 2021).
O gênero possui grande relevância quando se trata do tratamento medicamentoso em síndromes coronarianas, nesta análise foi nítida a maior prevalência de homens e isso implica diretamente no tipo de tratamento e na atenção dada ao paciente. Em concordância com o que foi achado, o motivo de menor adesão medicamentosa no público feminino, está relacionado a uma ideologia social de que doenças coronarianas acometem majoritariamente os homens (SMOLINA, 2015).
Concomitante a isso, o conhecimento do risco de doença coronariana nesse gênero é menor (DESAI; FARBANIEC; KARALIS, 2023). Foi visto que mulheres tendem a ter sintomas atípicos e inespecíficos o que gera dificuldade no reconhecimento, devido a isso são menos valorizadas no atendimento médico, menos examinadas e tratadas de forma não invasiva, logo a falta de atenção necessária resulta em menor adesão medicamentosa, consequentemente há pior prognóstico em comparação com homens (SANTOS; BIANCO, 2018).
Diante dos resultados dos estudos explorados por esse artigo, o nível socioeconômico mostrou-se um importante fator relacionado à não adesão medicamentosa pelos pacientes pós-evento cardíaco. Em comparação a outros autores, as evidências do fato se repetem: Andrade et al. (2021) observou que o Brasil é um país marcado por suas desigualdades sociais, e que as condições em que o paciente está inserido é um grande determinante na influência do cuidado do mesmo perante a sua enfermidade.
É evidente que o pouco investimento educacional relacionado ao baixo nível socioeconômico está diretamente relacionado com a negligência aos cuidados. A falta de compreensão dos pacientes em relação à importância da correta ingestão dos medicamentos prescritos e das orientações fornecidas é um fator relevante a ser considerado, além do mais os medicamentos escolhidos pelos profissionais devem levar em conta a renda financeira do paciente, já que existem apresentações de determinadas classes medicamentosas com valores diferentes no mercado farmacêutico (DRUMMOND; SIMÕES; ANDRADE, 2020).
Outro fator de bastante relevância, observado nessa revisão, diz respeito ao estado civil do paciente pós-IAM e isso pode estar relacionado à questões como suporte emocional oferecido pelo cônjuge, que desempenha um grande papel no processo de recuperação do enfermo. Haber, Silva e Carvalho (2022) traz que o apoio familiar influencia positivamente a adesão, onde indivíduos casados apresentam uma maior chance na adequação das mudanças, recomendações e orientações impostas pelos profissionais. O cônjuge, muitas vezes, acompanhando o paciente em todo o processo, auxilia reduzindo situações de estresse e ansiedade, provendo um suporte emocional maior para que em conjunto, possa-se ter um maior aproveitamento do paciente ao longo de seu tratamento.
Ainda em relação às características sociodemográficas, o nível educacional também se mostrou relevante para adesão medicamentosa, fato que pode ser explicado por essa parcela ter um melhor acesso a informações, maior compreensão diante do seu quadro clínico, de complicações relacionadas e maior capacidade de interpretar e aplicar ações para aprimorar o seu autocuidado (ABREU, 2019).
Malagris et al. (2020) demonstra em sua pesquisa que indivíduos com um baixo nível educacional enfrentam diversas dificuldades, como por exemplo, compreender informações complexas dadas pela equipe médica e assimilar as recomendações indicadas no tratamento, além de dificuldade de autogerenciamento. A falta dessa habilidade leva a uma menor capacidade de enfrentar fatores externos que possam interferir na adesão e estão altamente correlacionadas com questões financeiras e acesso limitado a serviços de saúde.
Quando a análise direcionou a adesão ao tratamento naqueles com doenças crônicas pré-estabelecidas, os achados foram controversos. Para Melo et al. (2019) o desafio enfrentado pelo paciente em tratamento para múltiplas doenças é a quantidade de medicamentos que devem ser tomados no cotidiano, em horários distintos e, por vezes, em doses modificadas pelo médico. Além disso, os efeitos colaterais das medicações prescritas também levaram a dificuldade na adesão terapêutica, pois afetam diretamente a qualidade de vida dos pacientes.
Já para Lima et al. (2016), os níveis de adesão medicamentosa aumentaram em pacientes hipertensos após sofrerem algum evento cardiovascular, onde uma provável explicação seria de que o evento coronariano tende a aumentar a percepção da gravidade e da importância na adesão ao tratamento prescrito. A experiência de passar pelo quadro clínico grave, internação e reabilitação pós IAM incentiva os pacientes a aderir estritamente às recomendações médicas, incluindo medidas saudáveis e tratamento regular. Além disso, pacientes em período pós-IAM costumam frequentar mais consultas com profissionais, o que pode ajudar a solucionar dúvidas e problemas que acabam surgindo com o decorrer do tratamento prescrito.
CONCLUSÃO
Há visível notoriedade do assunto debatido nesta análise de artigos para conseguirmos identificar os fatores que levam a não adesão medicamentosa entre os pacientes após isquemia miocárdica, para assim os profissionais de saúde podem rastrear os potenciais de risco para abandono das orientações e fármacos e agirem de forma incisiva prevenindo e auxiliando os pacientes nesse momento delicado. Logo, é possível inferir que os grupos de maior risco e tendência ao abandono do tratamento são, idosos, mulheres, má percepção da própria saúde, nível socioeconômico e educacional baixos e estado civil (solteiro).
REFERÊNCIAS:
ABREU, Daiane Porto Gauterio et al. Fatores comportamentais associados à adesão medicamentosa em idosos em atendimento ambulatorial. Revista de Enfermagem do Centro-Oeste Mineiro, v. 9, 2019. Disponível em: http://www.seer.ufsj.edu.br/recom/article/view/3025. Acesso em: 02 de Jun. de 2023.
ANDRADE, Vinícius Marques et al. Fatores socioeconômicos e mortalidade no infarto agudo do miocárdio Socioeconomic factors and mortality in acute myocardial infarction. Brazilian Journal of Development, v. 7, n. 7, p. 73734-73748, 2021. Acesso em: 01 de junho de 2023, Disponível em: https://www.scielo.br/j/abc/a/MZwxdh5BH8FK4SV6kMCS9fF/?lang=pt.
BRASIL, Ministério da Saúde. Banco de dados do Sistema Único de Saúde – DATASUS. Informações de Saúde, Sistema de Informações sobre Mortalidade. Disponível em: Acesso em: 21 Ago. 2022.
BRUNO, Tatiana Cristina et al. O prognóstico da doença arterial coronariana em um Hospital Público no Brasil: Achado do estudo ERICO. Arquivos Brasileiros de Cardiologia, v. 117, p. 978-985, 2021. Disponível em: https://www.scielo.br/j/abc/a/RjG3DJhB5ndnZnzKpSCcqPC/?lang=pt. Acesso em: 02 de Jun. de 2023.
DESAI, Nihar R.; FARBANIEC, Michael; KARALIS, Dean G. Nonadherence to lipid‐lowering therapy and strategies to improve adherence in patients with atherosclerotic cardiovascular disease. Clinical Cardiology, v. 46, n. 1, p. 13-21, 2023. Disponível em: https://onlinelibrary.wiley.com/doi/full/10.1002/clc.23935. Acesso em: 02 de Jun. de 2023.
DRUMMOND, Elislene Dias; SIMÕES, Taynãna César; ANDRADE, Fabíola Bof de. Avaliação da não adesão à farmacoterapia de doenças crônicas e desigualdades socioeconômicas no Brasil. Revista Brasileira de Epidemiologia, v. 23, 2020. Disponível em: https://www.scielo.br/j/rbepid/a/pgwFBPVGGD8rqrYMwKPrbSq/?lang=pt. Acesso em 02 de Jun. de 2023.
FREITAS, Ricardo Brum; PADILHA, Janaína Chiogna. Perfil epidemiológico do paciente com infarto agudo do miocárdio no Brasil. Revista de Saúde Dom Alberto, v. 8, n. 1, p. 100-127, 2021. Disponível em: https://revista.domalberto.edu.br/revistadesaudedomalberto/article/view/668. Acesso em: 15 de Ago. de 2022.
GUYTON, Arthur Clifton; HALL John Edward. Tratado de Fisiologia Médica. 13ª ed. Rio de Janeiro: Elsevier, 2017.
HABER, Claudia Dzimidas; SILVA, Marcos Valério Santos da; CARVALHO, Bruna Danielle Conde de. Avaliação da qualidade de vida de pacientes portadores de doenças cardiovasculares internados em um hospital público estadual. Research, Society and Development, v. 11, n. 9, p. e55811932011-e55811932011, 2022. Acesso em 02 de Junho de 2023, Disponivel em: https://acervomais.com.br/index.php/saude/article/view/6626/4287
HERMES, Gabriele Bester et al. Adesão ao tratamento farmacológico em idosos:: uma revisão integrativa da literatura. Revista Uruguaya de Enfermería, v. 17, n. 1, p. e2022v17n1a8-e2022v17n1a8, 2022. Disponível em: https://rue.fenf.edu.uy/index.php/rue/article/view/340/410. Acesso em: 31 de Mai. de 2023
LIMA, Daniele Braz da Silva et al. Associação entre adesão ao tratamento e tipos de complicações cardiovasculares em pessoas com hipertensão arterial. Texto & Contexto-Enfermagem, v. 25, 2016. Acesso em 03 de junho de 2023, disponível em: https://www.scielo.br/j/tce/a/JDdKJcsyQwqP6Hdmf3CYdNr/?lang=pt
LUZ, Alyne Leal de Alencar et al. Adesão ao tratamento anti-hipertensivo em idosos com comprometimento cognitivo: revisão sistemática. Cogitare Enfermagem, v. 26, 2021. Disponível em: https://www.scielo.br/j/cenf/a/GwJkLWn38n3SMyFCXc5xHZr/?format=pdf&lang=pt. Acesso em: 31 de Mai. de 2023.
MALAGRIS, Lucia Emmanoel Novaes et al. Senso de autoeficácia, comportamentos de saúde e adesão ao tratamento em pacientes portadores de diabetes e/ou hipertensão. Revista Brasileira de Terapias Cognitivas, v. 16, n. 1, p. 06-33, 2020. Acesso em 03 de junho de 2023, Disponível em: http://pepsic.bvsalud.org/scielo.php?script=sci_arttext&pid=S1808-56872020000100005.
MEHTA, Laxmi S. et al. Acute myocardial infarction in women: a scientific statement from the American Heart Association. Circulation, v. 133, n. 9, p. 916-947, 2016. Disponível em: https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000000351. Acesso em: 02 de Jun. de 2023.
MELO, Juliana de Araujo. Adesão medicamentosa e complexidade do regime terapêutico em idosos com polifarmácia atendidos em hospital dia. 2019. Tese de Doutorado. Universidade de São Paulo. Acesso em 03 de junho de 2023, disponível em: https://www.teses.usp.br/teses/disponiveis/5/5169/tde-04062019-155631/en.php
NICOLAU, José Carlos et al. Diretrizes da Sociedade Brasileira de Cardiologia sobre angina instável e infarto agudo do miocárdio sem supradesnível do segmento ST–2021. Arquivos Brasileiros de Cardiologia, v. 117, p. 181-264, 2021. Disponível em: https://www.scielo.br/j/abc/a/QvqxLFycJhLvNGFzPhsbZPF/?lang=pt. Acesso em: 15 de Ago. de 2022.
OLIVEIRA, Dante Ferreira et al. Fatores associados à baixa adesão ao tratamento farmacológico de pacientes atendidos por um Centro Integrado de Saúde. 2020. Disponível em: https://bjns.com.br/index.php/BJNS/article/view/113/101. Acesso em: 27 de set. 2022.
PASSINHO, Renata Soares et al. Sinais, sintomas e complicações do infarto agudo do miocárdio. Rev. enferm. UFPE on line, p. 247-264, 2018. Disponível em: https://periodicos.ufpe.br/revistas/revistaenfermagem/article/view/22664/26100. Acesso em: 27. de Set. de 2022.
SANTOS, Edmar Batista dos; BIANCO, Henrique Tria. Atualizações em doença cardíaca isquêmica aguda e crônica. Revista da Sociedade Brasileira de Clínica Médica, v. 16, n. 1, p. 52-58, 2018. Disponível em: https://docs.bvsalud.org/biblioref/2018/06/884997/dezesseis_cinquenta_dois.pdf. Acesso em: 16 de set. de 2022.
SANTOS, Josemare Tosta Daiube; CRUZ, Jonathan Bastos. Influência de gênero em sintomas de síndrome coronariana aguda. Enfermagem Brasil, v. 17, n. 2, p. 162-169, 2018. Disponível em: https://convergenceseditorial.com.br/index.php/enfermagembrasil/article/view/2341/3565. Acesso em: 02 de Jun. de 2023.
SETTA, Daniel Xavier de Britto. Manual de síndrome coronariana aguda. 1. ed. Rio de Janeiro: Sociedade de Cardiologia do Estado do Rio de Janeiro, 2021. Disponível em: https://socerj.org.br/wp-content/uploads/2021/08/Manual_Sindrome_Coronariana_Aguda_Socerj_Final_Digital_v2.pdf. Acesso em: 16 de Set. de 2022.
SMOLINA, Kate et al. Sex disparities in post-acute myocardial infarction pharmacologic treatment initiation and adherence: problem for young women. Circulation: Cardiovascular Quality and Outcomes, v. 8, n. 6, p. 586-592, 2015. Disponível em: https://www.ahajournals.org/doi/full/10.1161/CIRCOUTCOMES.115.001987. Acesso em: 31 de Mai. de 2023.
TAVARES, Noemia Urruth Leão et al. Fatores associados à baixa adesão ao tratamento farmacológico de doenças crônicas no Brasil. Revista de Saúde Pública, v. 50, 2016. Disponível em: https://www.scielo.br/j/rsp/a/R8pG5F3d3Qwx5Xz7dt6K6nx/?format=pdf&lang=pt. Acesso em: 02 de Jun. de 2023.
TORRES, Shirlley Sayonara Bezerra de Melo; SANTOS, Vinnicius César Torres dos; LIMA, Welton Flávio de. Análise da Prevalência de Óbitos por Infarto Agudo do Miocárdio em Serviço de Referência em Urgência Análisis de Prevalência de Muertes por Infarto Agudo de Miocardio en Servicio De Referencia Em Emergências Analysis Of The Prevalence Of Deaths From Acute Myocardial. II Congresso Internacional das ciências da Saúde, 2020. Disponível em: https://cointer.institutoidv.org/smart/2020/pdvs/uploads/301.pdf.
Figura 1: Fluxo da informação com as diferentes fases de uma revisão sistemática.
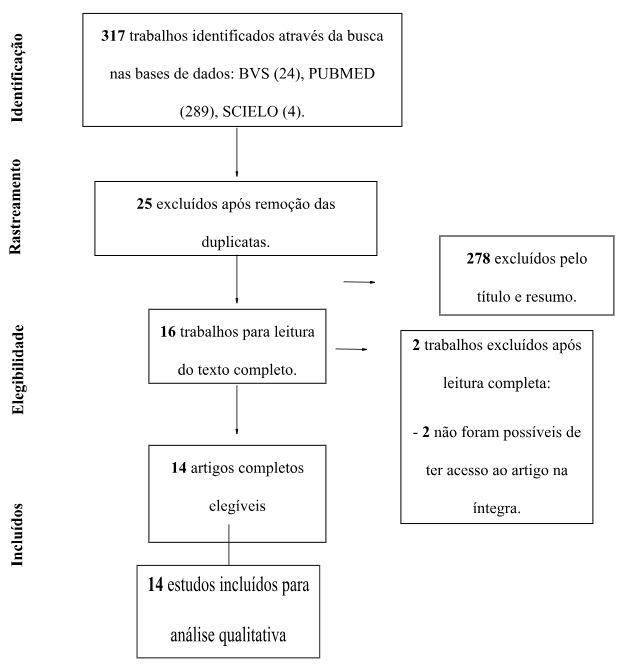
Fontes: Autores (2023).
Tabela 1: Resumo dos artigos incluídos na revisão de acordo com identificação dos autores/ ano de publicação, participantes, desfechos avaliados, idade de DP e efeitos encontrados.
Autor, Ano Participantes Desfechos avaliados Idade ±DP Efeitos encontrados
Eindhoven et al., 2018
Adultos com Infarto agudo do miocárdio com supradesnivelamento do segmento ST (IAMCSST) e infarto agudo do miocárdio sem supradesnivelamento do segmento ST (IAMSSST).
N de pacientes incluídos = 59.534
1) Adesão medicamentosa entre homens e mulheres após infarto agudo do miocárdio (IAM).
Total de pacientes = 67 ± 13 anos
Pacientes com infarto agudo do miocárdio com elevação do segmento ST = 64 ± 13 anos
Pacientes com infarto agudo do miocárdio sem elevação do segmento ST = 69 ± 13 anos
1) Adesão médica é menor em mulheres, pacientes e idosos especialmente com infarto agudo do miocárdio sem supradesnivelamento do segmento ST.
Calvo et al., 2021
Pacientes com > 75 anos após IAM com supradesnivelamento do segmento ST.
N total = 143
N de pacientes incluídos = 119
N de aderentes à medicação = 43
N de não aderentes à medicação = 76
1) Impacto da avaliação geriátrica na adesão terapêutica 12 meses após a admissão hospitalar.
82,1± 5 anosAderentes à medicação = 82,3 ± 4,4 anosNão aderentes à medicação = 82,1 ± 5 anos
1) Baixa adesão terapêutica em idosos após IAM.
2) O comprometimento cognitivo ou o risco nutricional foram significativamente associados à pior adesãoKosobucka et al., 2018 Pacientes após IAM com intervenção coronária percutânea (ICP).
N total = 379
N de pacientes incluídos = 221
N de Pacientes com < 65 anos = 124
N de pacientes com ≥ 65 anos = 971) Nível de adesão ao tratamento após IAM com intervenção coronária percutânea. Pacientes com < 65 anos = 24.31 ± 3.30 anos
Pacientes com ≥ 65 anos = 22.12 ± 4.74 anos1) A idade e o IAM prévio foram fatores independentes que influenciam a adesão avaliada com a adesão a doenças crônicas (ACDS).
Shang et al., 2019
Análise da adesão medicamentosa e comparação de eventos adversos cardiovasculares no período de 1 ano após IAM em pacientes ≥ 18 anos.
N total = 5.901
N de pacientes incluídos = 4.001
1) Comparação entre efeitos adversos e adesão medicamentosa após IAM.
60,5 ± 1-11,7 anos
Pacientes sem eventos adversos = 59.9 ± 11.7 anos
Pacientes com eventos adversos = 68,0 ± 10,9 anos
Boa adesão reduziu o risco de eventos cardiovasculares em 1 ano após IAM.
b) Cerca de metade dos pacientes não teve boa adesão devido a crença de que já haviam melhorado, ou pelo custo elevado do medicamento e preocupação com os efeitos colaterais. c) Pessoas com comorbidades e de nível educacional mais restrito aderiam menos ao tratamento.
Nadery et al., 2021
Pacientes cardiopatas, médicos e enfermeiros.
N = 1612 enfermeiros / 2 médicos / 2 pacientes
1) Identificação das causas de não adesão em pessoas após IAM.
30 – 50 anos
Características individuais, como cultura e a estigmatização de doenças cardíacas, falta de acesso a setores médico, falta de apoio familiar e social, baixo nível de educação foram relacionadas a pior adesão medicamentosa.
b) Algumas causas de não adesão estão associadas a má organização de saúde, como falta de comunicação entre hospital e paciente, falta de cobertura do seguro para medicamentos e medo sobre os possíveis efeitos colaterais.Martino et al., 2021 Pacientes que receberam alta hospitalar vivos com diagnóstico de IAM.
N total em Lazio = 21987
N total em Toscana = 20639
N de pacientes incluídos em Lazio = 17.553
N de pacientes incluídos na Toscana = 15.4091) Medir a adesão à politerapia
2) Comparar a quantidade de variação atribuível aos hospitais de alta e aos provedores comunitários
3) Identificar os determinantes da adesão aos medicamentos. Lazio = Homens 64 ± 12 anosMulheres 73 ± 12 anos
Toscana = Homens 67 ± 13 anosMulheres 76 ± 12 anos1) Mulheres e pacientes com 85 anos ou mais apresentaram maior risco de não adesão.
2) A adesão foi maior para pacientes com alta de enfermarias de cardiologia frente aos que tiveram alta de outras enfermarias, e para pacientes com intervenção coronária percutânea durante a admissão inicial quando comparado com os que tiveram tratamento conservador.Krack et al., 2018 Idosos > 65 anos após IAM.
N total =340
N de pacientes incluídos = 1271) Identificar os determinantes da não adesão à medicação
2) Identificar às recomendações e testar se o aumento da adesão melhorou a qualidade de vida em pacientes.74,7 ± 5,7 anos 1) Os determinantes mais importantes da não adesão à medicação foram os efeitos colaterais relatados e a relutância dos pacientes em aceitar as recomendações médicas.
2) As melhorias recomendadas na doença e no autogerenciamento foram menos prováveis de serem aderidas.
3) A adesão à medicação foi associada à melhor qualidade de vida.
Park et al., 2020
Pacientes >1 ano após o IAM tratado com ICP.
N total = 728
N de pacientes incluídos = 510
N de paciente aderente = 138
N de paciente de não adesão não intencional = 263
N de pacientes de não adesão intencional = 1091) Determinantes de não adesão ao tratamento pós infarto do miocárdio.
Grupos aderente = 65,7 ± 10,6 anos
Grupo de não adesão não intencional = 62,5 ± 11,00 anos
Grupo de não adesão intencional = 62,6 ± 10,8 anos1) As crenças individuais sobre medicamentos foram o fator de risco mais importante para não adesão não intencional e intencional.
2) Fatores sociodemográficos não têm efeito no desenvolvimento da não adesão intencional.
Soldati et al., 2021
Pacientes hospitalizados com um primeiro diagnóstico de IAM
N total = 34 854
N de pacientes incluídos = 25779
N de pacientes com IAM Intra-hospitalar = 1044
N de paciente com IAM fora do hospital = 24735
1) Medir a adesão à politerapia crônica após IAM
2) Associar a adesão e o início do IAM (intra ou extra hospitalar), bem como outros determinantes.
Grupo total = 67,6 ± 13,2 anos
Grupo IAM intra-hospitalar = 73.19 ± 12.52 anos
Grupo IAM Fora do hospital = 67.37 ± 13.18 anos
Pacientes que sofreram o IAM fora do ambiente hospitalar aderem melhor a medicação que os pacientes que tiveram o infarto dentro do hospital. Pietrzykowski et al., 2020 Avaliação da adesão medicamentosa em pacientes 1 ano após IAM tratados com ICP.
N total = 225
N de pacientes incluídos = 180Avaliar as mudanças na adesão à medicação
Avaliar a variabilidade dos determinantes da adesão durante o acompanhamento em pacientes após a IM.62,9 ± 11,9 anos
Adesão para IECA em pacientes abaixo de 65 anos = 71.5 ± 31.0 anos
Adesão para Inibidor do receptor P2Y12 em pacientes abaixo de 65 anos 61,3 ± 36,3 anos
Adesão para estatinas em pacientes abaixo de 65 anos = 64.6 ± 34,2 anos
Adesão para IECA em pacientes com ≥ 65 anos = 61,2 ± 32.1 anos
Adesão para Inibidor do receptor P2Y12 em pacientes ≥ 65 anos = 61,9 ± 31,5 anos
Adesão para estatinas em pacientes com ≥ 65 anos = 65,3 ± 29,2 anosA adesão à farmacoterapia após infarto do miocárdio diminui ao longo do tempo de maneira semelhante para todos os grupos principais de medicamentos.
Vários fatores socioeconômicos (emprego, desemprego e aposentado, se consideram a situação financeira boa ou não, escolaridade, moradia) e clínicos (comorbidades antes do IAM, idade, sexo), foram identificados para afetar a adesão à medicação ao longo do tempo.Hussain et al., 2018 Pacientes recém diagnosticados após o primeiro IAMCSST ou IAMSSST.
N total =350
N de pacientes incluídos = 315Determinar a carga de não adesão à medicação em pacientes pós-infarto do miocárdio. 54±10 anos Diversos fatores potencialmente modificáveis contribuem para a não adesão à medicação: esquecimento, falta de conhecimento, medo dos efeitos colaterais e tédio de medicamentos. b) Há uma interação complexa de diferentes fatores demográficos (nível socioeconômico), sociais (estado civil) e clínicos (estado da saúde mental e comorbidades) no nível de adesão ao tratamento. Lee et al., 2018 Pacientes com IAMCSST que foram submetidos a ICP.
N de pacientes incluídos =417Avaliar a relação entre a adesão à medicação e as modificações no estilo de vida e a qualidade de vida relacionada à saúde 62,4 ± 11,7 anos Pacientes que aderem melhor as mudanças de estilo de vida são os que aderem melhor ao tratamento medicamentoso. Nachshol et al., 2020 Pacientes pós-IAM.
N total =1626
N de pacientes incluídos = 616Avaliar se fatores psicossociais (rede de apoio e senso de coerência) influenciam positivamente na adesão a prevenção secundária 52,3 ± 8,6 O apoio social percebido e o senso de coerência no momento do IAM estavam associados à melhor adesão subsequente à prevenção secundária pós-IAM em um acompanhamento de longo prazo. b) Quanto melhor a adesão, melhor a sobrevida a longo prazo. Pietrzykowski et al., 2022 Pacientes hospitalizados por infarto agudo do miocárdioN total =332N de pacientes incluídos = 225
N de pacientes com baixa expectativa =
N de pacientes com expectativas médias =
N de pacientes com expectativas altas = Avaliar se o conhecimento e as expectativas do paciente afetam a adesão ao regime de tratamento em um acompanhamento de 1 ano. 62,9 ± 11,9 anos A adesão ao regime de tratamento após o IAM diminui gradualmente ao longo do tempo após a alta hospitalar.
Maiores expectativas educacionais geralmente podem ser observadas em pacientes com maior nível de conhecimento sobre a doença e seu tratamento, mas, de forma decepcionante, estão associadas a menor adesão em longo prazo.
Fontes: autores (2023).
