CYTOMEGALOVIROSIS MIMICING AN ISCHEMIC BRAIN STROKE IN A PATIENT WITH LEUKEMIA
REGISTRO DOI: 10.5281/zenodo.11168908
Phamela de Freitas Geraldo Antunes¹; Daniel Antunes Pereira²; Angélica Sabino Pereira Rodrigues³; Marcos Douglas Chaves Dias4; Barbara de Souza Carvalho5; Fernanda Alvarez de Oliveira6; Haylander Novaes de Santa Rita7; Esther Duarte de Oliveira8; João Camilo Ferreira de Oliveira9; Nayara de Moraes Oliveira10; Nicolle de Freitas Lordello¹¹; Emanuelle Duarte Teixeira12.
RESUMO
O relato de caso de um paciente de 60 anos com Leucemia Linfocítica Crônica tipo B destaca a importância da vigilância neurológica em pacientes imunocomprometidos. Após apresentar febre e neutropenia durante o tratamento, o paciente desenvolveu comprometimento neurológico progressivo, incluindo afasia e desorientação. Após uma investigação aprofunda, foi diagnosticada uma infecção do sistema nervoso central por Citomegalovírus e Herpes Vírus 6. O tratamento com Ganciclovir resultou em uma melhora significativa nos sintomas do paciente. Este caso ressalta a importância de considerar infeções virais do sistema nervoso central em pacientes com Leucemia Linfocítica Crônica e alterações neurológicas, mesmo na ausência de evidências clínicas óbvias. A detecção precoce e o tratamento adequado são essenciais para melhorar o prognóstico desses pacientes. Além disso, a evolução favorável após o tratamento destaca a importância da vigilância contínua e da intervenção rápida em pacientes imunocomprometidos para prevenir complicações graves e melhorar os desfechos clínicos.
Palavras-chave: Leucemia Linfocítica Crônica de Células B, Infecções por Citomegalovirus, Herpesvirus Humano 6, AVC Isquêmico
INTRODUÇÃO
O Citomegalovírus (CMV) é um vírus de DNA de fita dupla pertencente à família do herpesvírus. Em indivíduos imunocomprometidos, como aqueles com HIV avançado ou que passaram por transplante de órgãos, a doença disseminada ou focal em órgãos terminais é comum, manifestando-se como encefalite focal, meningite, ventriculoencefalite e polirradiculite. Embora a incidência da doença por CMV tenha diminuído com o uso da terapia antirretroviral altamente ativa (HAART) (LI; VAN GAAL, 2018; WENDLAND et al., 2015).
O herpesvírus simplex tipo 1 (HSV-1) é a principal causa de encefalite em adultos globalmente. Geralmente, ocorre devido à infecção primária em pacientes jovens ou à reativação em pacientes mais velhos. Os sintomas incluem febre, dor de cabeça, alteração do estado mental, convulsões e anormalidades no líquido cefalorraquidiano. A imagem por ressonância magnética geralmente mostra intensidade de sinal elevada no lobo temporal. O tratamento envolve antivirais e suporte clínico, sendo o prognóstico desafiador, especialmente em pacientes imunocomprometidos(MUKAI et al., 2005; SINGHAL; CORMAN, 2011).
O vírus herpes humano-6 (HHV-6) foi isolado pela primeira vez de leucócitos do sangue periférico de pacientes com distúrbios linfoproliferativos, incluindo linfoma e leucemia. O HHV-6 é predominantemente um vírus linfotrópico CD4+, embora outros tipos de células, como linfócitos B e T CD8+, monócitos/macrófagos, megacariócitos e células natural killer (NK), possam ser infectados. A infecção primária ocorre principalmente na infância, sendo o agente causador do exantema súbito. O HHV-6 provavelmente permanece latente no hospedeiro após a infecção primária, pois pode ser reativado em pacientes imunocomprometidos, como os que recebem transplante de medula óssea ou os infectados com HIV. Um papel para o HHV-6 em neoplasias hematológicas, como linfomas, foi sugerido, embora seja principalmente um vírus lítico; o potencial transformador de seu DNA foi demonstrado in vitro. A integração do genoma do HHV-6 foi encontrada no DNA de células mononucleares do sangue periférico, e sequências de DNA do HHV-6 foram identificadas em tecido patológico de doença de Hodgkin, linfoma não Hodgkin e em células mononucleares do sangue periférico de pacientes com leucemia linfoblástica aguda e com doença linfoproliferativa crônica de células T(GENTILE et al., 1999; SINGHAL; CORMAN, 2011).
A Leucemia Linfocítica Crônica (LLC) é uma doença de adultos mais velhos caracterizada pela proliferação de células B maduras e CD5-positivas. Embora poucos fatores de risco para LLC tenham sido identificados, a doença tem uma forte predisposição herdada, com análises genômicas abrangentes levando a um modelo de evolução genética sequencial. Aberrações cromossômicas, como deleção do cromossomo 13q, trissomia do cromossomo 12 e deleções dos cromossomos 11q e 17p, estão associadas à LLC e podem tornar a leucemia mais agressiva e resistente ao tratamento. A sobrevivência das células de LLC também depende do microambiente permissivo, com componentes celulares desempenhando papéis cruciais na sinalização de sobrevivência e proliferação das células leucêmicas. O tratamento inclui terapias direcionadas e imunoterapia, com o microambiente tumoral desempenhando um papel crucial na sobrevivência e proliferação celular(CHIORAZZI; CHEN; RAI, 2021; HAMPEL; PARIKH, 2022).
Os anticorpos específicos para o CMV podem seguir uma cinética diferente da maioria dos anticorpos em pacientes com LLC, com uma queda exponencial na ausência de estímulos imunológicos. O CMV expressa mais de 20 alvos imunológicos diferentes, variando em imunogenicidade e frequência de detecção por soros imunes(KWOK; LIN; ROUTY, 2021; VANURA et al., 2013).
Em um estudo de 2015,(LOPO et al., 2015) com objetivo descrever o quadro clínico e imunitário de doentes com suspeita de infeção viral neurotrópica e analisar a frequência das infeções por CMV nas patologias do SNC, com um total de 1215 imunocompetentes e 543 imunocomprometidos. O quadro clínico neurológico mais prevalente tanto no primeiro grupo quanto no segundo foi Encefalite / Meningite / Meningoencefalite, seguida de Síndrome demencial / Alteração de comportamento, e Síndrome febril indeterminado. Ainda neste estudo apenas 14 indivíduos apresentaram afasia no primeiro grupo e 1 no segundo grupo e 18 apresentaram acidente vascular cerebral no primeiro grupo e 3 no segundo grupo.
Este relato de caso visa discutir um caso de uma complicação por infecção oportunista em paciente portador de leucemia imunodeprimido com diagnóstico diferencial em acidente vascular isquêmico.
RELATO DE CASO
LSB, 60 anos, hipertenso controlado, sem histórico neurológico prévio, com diagnóstico prévio de Leucemia Linfocítica Crônica tipo B Setembro de 2023, RAI 3, já em tratamento com protocolo FCR (Fludarabina + Ciclofosfamida + Rituximabe), apresentando febre e neutropenia no 4º ciclo do protocolo em Janeiro de 2024. Internado em enfermaria por neutropenia febril de foco pulmonar em 04/01, iniciando Cefepime em 05/01. Em 20/01 evolui com afasia e desorientação sendo encaminhado para Unidade de Terapia Intensiva para vigilância neurológica, sendo feita uma primeira TC de Crânio que não demonstrou alterações agudas. Em 22/01 foi realizada a segunda TC de Crânio para controle, a qual demonstrou hipodensidade junto aos prolongamentos dos cornos posteriores bilateralmente, com maior lesão em hemisfério esquerdo (Figura 1). Imagem sugestiva de AVEi. Paciente seguia com picos febris diários, hemoculturas negativas, em uso de Cefepime. Iniciado Piperacilina + Tazobactam e Aciclovir ainda em 22/01 e suspenso cefepime.
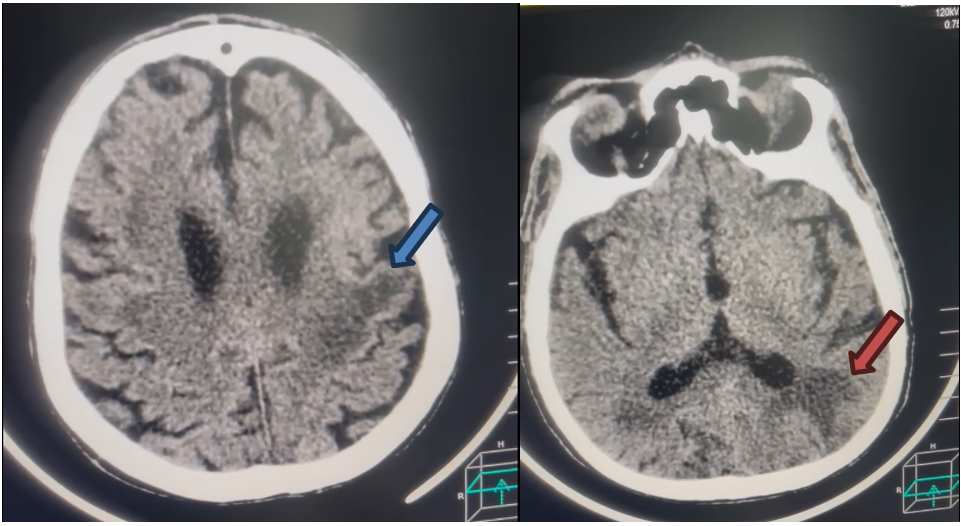
Paciente apresentou rebaixamento do nível de consciência (Glasgow 6) progredindo para intubação orotraqueal em 19/02 e sendo necessária iniciadas aminas vasoativas. Ainda apresentando quadros de febre, pancitopenia e diarreia, sendo realizada uma terceira TC de Crânio a qual demonstrou aumento de hipodensidade parieto-occipital esquerda (figura 2).
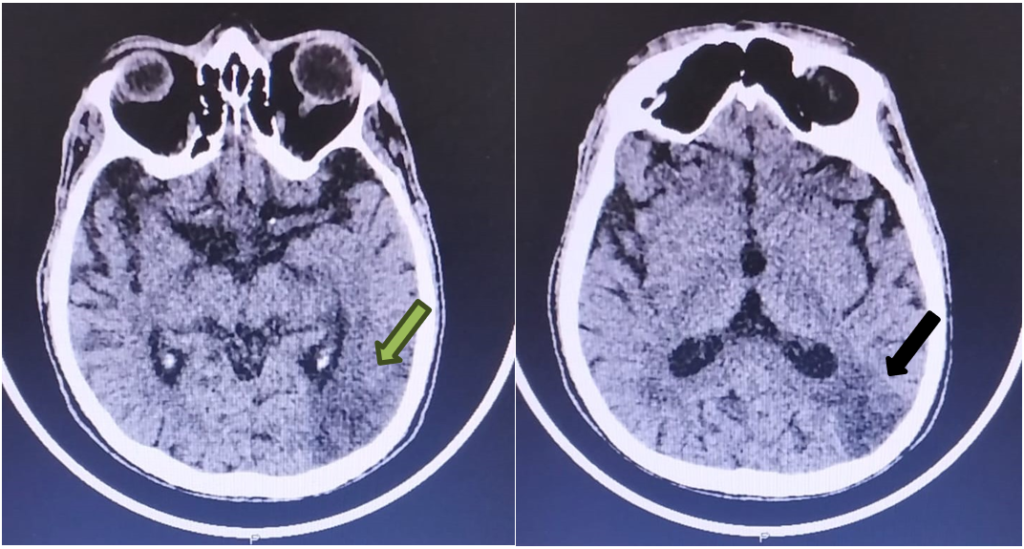
Dessa forma, foi aventada a hipótese de infecção de SNC, sendo verificada em líquor cefalorraquidiano, infecção por Citomegalovírus e Herpes Vírus 6 (Filmarray LCR). Iniciado Ganciclovir em 20/02 até 12/03, com excelente evolução, quanto a febre, disfunções hemodinâmicas e quanto a desorientação e em partes a afasia.
DISCUSSÃO
Pacientes adultos com diagnóstico prévio de Leucemia Linfocítica Crônica (LLC) tipo B, com apresentação clínica como a deste relato destacam a importância da vigilância neurológica em pacientes imunocomprometidos. A LLC é conhecida por predispor os pacientes a infecções devido à supressão do sistema imunológico, especialmente durante o tratamento, como visto no caso, que estava em terapia com o protocolo FCR. A neutropenia induzida pelo tratamento pode aumentar o risco de infecções, incluindo complicações neurológicas decorrentes de infecções do sistema nervoso central (SNC)(CHIORAZZI; CHEN; RAI, 2021; HALLEK; SHANAFELT; EICHHORST, 2018; HAMPEL; PARIKH, 2022).
A evolução clínica, com febre persistente, neutropenia, e subsequente comprometimento neurológico, ilustra a importância da investigação minuciosa em pacientes com imunossupressão. A febre persistente e as alterações neurológicas em um paciente com LLC devem levantar a suspeita de infecções do SNC, mesmo na ausência de evidências clínicas óbvias, tendo em vista que o exame de imagem na maioria das vezes não trará a causa da lesão, o que uma investigação mais detalhada pode auxiliar este caso. A detecção precoce e o tratamento adequado de infecções do SNC são essenciais para melhorar o prognóstico desses pacientes(KWOK; LIN; ROUTY, 2021; LI; VAN GAAL, 2018; WENDLAND et al., 2015).
O CMV é uma infecção latente por herpes vírus que pode sofrer reativação em um hospedeiro imunossuprimido, levando a um risco aumentado de mortalidade e morbidade. Portanto, o diagnóstico precoce e o início da terapia antiviral são cruciais para melhores resultados. Pacientes com neoplasias hematológicas apresentam função prejudicada das células T, o que aumenta o risco de reativação do CMV(LI; VAN GAAL, 2018; MUKAI et al., 2005; VANURA et al., 2013; WENDLAND et al., 2015).
Uma contribuição significativa para o diagnóstico e posterior manejo de infecções do SNC é feita pela detecção e quantificação de uma infecção ativa por CMV no LCR através de PCR em tempo real. Os resultados positivos, no entanto, têm de ser interpretados com base nas circunstâncias únicas de cada paciente, particularmente quando existe uma patologia neurotrópica que conduz a uma baixa carga viral de CMV(KRAFT; ARMSTRONG; CALIENDO, 2012; MUKAI et al., 2005; SIPPONEN et al., 2011).
Além disso, a evolução favorável de LSB após o tratamento com Ganciclovir ressalta a importância do reconhecimento precoce e do manejo adequado das infecções virais do SNC em pacientes com LLC. A vigilância contínua e a pronta intervenção em pacientes imunocomprometidos são cruciais para prevenir complicações graves e melhorar os desfechos clínicos.
CONCLUSÃO
Este caso destaca a relevância da vigilância neurológica rigorosa em pacientes com Leucemia Linfocítica Crônica (LLC) submetidos a tratamentos imunossupressores. A identificação precoce de complicações neurológicas, como infecções do sistema nervoso central por vírus como o Citomegalovírus (CMV) e o Herpes Vírus 6 (HHV-6), é crucial para a intervenção oportuna e a melhoria dos desfechos clínicos. Além disso, a resposta favorável ao tratamento com Ganciclovir ressalta a importância da terapia específica para essas infecções virais. A compreensão desses riscos e a implementação de medidas preventivas podem contribuir significativamente para a qualidade de vida e a sobrevida desses pacientes.
REFERENCES
CHIORAZZI, N.; CHEN, S. S.; RAI, K. R. Chronic Lymphocytic Leukemia. Cold Spring Harbor perspectives in medicine, v. 11, n. 2, p. 1–35, 1 fev. 2021.
GENTILE, G. et al. Human herpes virus-6 seroprevalence and leukaemias: a case-control study. GIMEMA (Gruppo Italiano Malattie Ematologiche dell’ Adulto). British journal of cancer, v. 80, n. 7, p. 1103–1106, 1999.
HALLEK, M.; SHANAFELT, T. D.; EICHHORST, B. Chronic lymphocytic leukaemia. Lancet (London, England), v. 391, n. 10129, p. 1524–1537, 14 abr. 2018.
HAMPEL, P. J.; PARIKH, S. A. Chronic lymphocytic leukemia treatment algorithm 2022. Blood cancer journal, v. 12, n. 11, 1 nov. 2022.
KRAFT, C. S.; ARMSTRONG, W. S.; CALIENDO, A. M. Interpreting Quantitative Cytomegalovirus DNA Testing: Understanding the Laboratory Perspective. Clinical Infectious Diseases, v. 54, n. 12, p. 1793–1797, 15 jun. 2012.
KWOK, M.; LIN, J.; ROUTY, J. P. Concurrent BK polyomavirus, adenovirus and cytomegalovirus infections in a patient treated for chronic lymphocytic leukaemia. BMJ case reports, v. 14, n. 1, 5 jan. 2021.
LI, D.; VAN GAAL, S. Cytomegalovirus encephalitis radiographically mimicking lateral medullary stroke. Neurology. Clinical practice, v. 8, n. 6, p. E37–E39, 1 dez. 2018.
LOPO, S. et al. Citomegalovírus: análise retrospetiva de casos suspeitos de infeção do sistema nervoso central, diagnosticados entre 2010 e 2014. v. 4(11), p. 10–14, 2015.
MUKAI, M. M. et al. Apresentação atípica de infecção por herpes simples em um paciente imunossuprimido. Jornal Brasileiro de Patologia e Medicina Laboratorial, v. 41, n. 2, p. 79–82, abr. 2005.
SINGHAL, R. L.; CORMAN, L. C. Subacute herpes simplex virus type 1 encephalitis as an initial presentation of chronic lymphocytic leukemia and multiple sclerosis: a case report. Journal of medical case reports, v. 5, 2011.
SIPPONEN, T. et al. Human herpesvirus 6 and cytomegalovirus in ileocolonic mucosa in inflammatory bowel disease. Scandinavian journal of gastroenterology, v. 46, n. 11, p. 1324–1333, nov. 2011.
VANURA, K. et al. Chronic lymphocytic leukemia patients have a preserved cytomegalovirus-specific antibody response despite progressive hypogammaglobulinemia. PloS one, v. 8, n. 10, 23 out. 2013.
WENDLAND, K. et al. Intrinsic hypoxia sensitivity of the cytomegalovirus promoter. Cell Death & Disease, v. 6, n. 10, p. e1905, 1 out. 2015.
¹Discente do Curso Superior de Medicina da Universidade Iguaçu Campus Nova Iguaçu e-mail: phamellafreitas@hotmail.com
²Discente do Curso Superior de Medicina da Universidade Iguaçu Campus Nova Iguaçu e-mail: danielantunespi@gmail.com
³Discente do Curso Superior de Medicina da Universidade Iguaçu Campus Nova Iguaçu e-mail: nicolle-angelica.cientifico@gmail.com
4Discente do Curso Superior de Medicina da Universidade Iguaçu Campus Nova Iguaçu e-mail: mdouglasdias@outlook.com
5Discente do Curso Superior de Medicina da Universidade Iguaçu Campus Nova Iguaçu e-mail: barbarasouzac23@gmail.com
6Discente do Curso Superior de Medicina da Universidade Iguaçu Campus Nova Iguaçu e-mail: mantobrando@yahoo.com.br
7Discente do Curso Superior de Medicina da Universidade Iguaçu Campus Nova Iguaçu e-mail: haylander.novaes@gmail.com
8Discente do Curso Superior de Medicina da Universidade Iguaçu Campus Nova Iguaçu e-mail: estherduarte.oliveira@gmail.com
9Discente do Curso Superior de Medicina da Universidade Iguaçu Campus Nova Iguaçu e-mail: joaocamilo.oliveira@hotmail.com
10Discente do Curso Superior de Medicina da Universidade Iguaçu Campus Nova Iguaçu e-mail: nayara.moraes135@gmail.com
¹¹Discente do Curso Superior de Medicina da Universidade Iguaçu Campus Nova Iguaçu e-mail: lordello@hotmail.com
¹²Discente do Curso Superior de Medicina da Universidade Iguaçu Campus Nova Iguaçu e-mail: manuduarte@yahoo.com.br
