THE ROLE OF THE CLINICAL PHARMACIST IN CARING FOR KIDNEY TRANSPLANT PATIENTS.
REGISTRO DOI: 10.69849/revistaft/ra10202512121155
Jones Farias Costa1
David Carneiro Pereira2
Geisiane Barbosa Silva3
Camille Vitória da Costa Pantoja4
Eshyla Machado Rodrigues5
Manoel Guacelis de Sena Dias Junior6
Resumo
O transplante renal representa a terapia de substituição renal de maior custo efetividade para pacientes com doença renal crônica em estágio terminal, proporcionando aumento da sobrevida e melhoria significativa da qualidade de vida. No entanto, o êxito do procedimento depende diretamente da adesão ao tratamento imunossupressor e do acompanhamento clínico contínuo, o que evidencia a importância da atuação multiprofissional. Nesse contexto, destaca-se o papel do farmacêutico clínico no cuidado ao paciente renal transplantado, especialmente na promoção do uso racional de medicamentos e na prevenção de problemas relacionados à farmacoterapia. O presente estudo teve como objetivo descrever e analisar a atuação do farmacêutico clínico no acompanhamento de pacientes renais transplantados, bem como seu impacto na adesão terapêutica e na segurança do tratamento. Trata-se de uma revisão narrativa da literatura, de caráter descritivo e abordagem qualitativa, realizada por meio de buscas nas bases de dados SciELO, PubMed/MEDLINE e BVS, utilizando descritores relacionados ao transplante renal, assistência farmacêutica e adesão medicamentosa, no período de 2019 a 2024. Os resultados evidenciaram que a inserção do farmacêutico nas equipes de transplante contribui de forma significativa para o aumento da adesão ao tratamento imunossupressor, redução de erros de medicação, identificação precoce de reações adversas e prevenção de rejeições do enxerto. As intervenções mais frequentes incluem conciliação medicamentosa, monitoramento de níveis séricos de imunossupressores, educação em saúde e orientação farmacêutica no momento da alta hospitalar. Conclui-se que a atuação do farmacêutico clínico é essencial para o sucesso do transplante renal, pois promove maior segurança terapêutica, otimização dos resultados clínicos e melhoria da qualidade de vida dos pacientes transplantados, reforçando a necessidade de sua inserção efetiva nas equipes multiprofissionais de transplante.
Palavras-chave: Transplante renal. Farmacêutico clínico. Assistência farmacêutica. Adesão ao tratamento. Imunossupressão.
1 INTRODUÇÃO
O transplante de órgão é uma terapêutica para recuperar o bem estar de pessoas de qualquer faixa etária, desde que apresentem doença crônica irreversível e em estágio final. E têm sofrido constante avanço na História do tratamento de doenças, em especial; as renais (Itns, 2011).
O transplante renal se deu na segunda metade do século XX, entretanto, há dois momentos para elucidar historicamente até o advento dessa prática clínica. O primeiro então, destaca-se um médico da cidade de Lion, que trabalhava no setor de procedimentos cirúrgicos, o qual possibilitou o desenvolvimento de técnicas de sutura vascular (Edwards,1974).
Ele elaborou os mecanismos de triangulação da sutura vascular, o que levou a possibilidade e logo após realização efetiva no âmbito de transplantes, corroborando para o surgimento dessa nova área de cirurgia. O outro marco se deu no início dos anos 50, marcado pelo conhecimento do sistema imunológico e seus mecanismos de funcionamento (Carrel, 1902; Vitola, 2011).
Por conseguinte, o transplante renal foi relatado ser possível entre Gêmeos idênticos nos anos de 1954 a 1964, 25 deles foram feitos em Boston, Edith Elm, um desses relatos, em maio de 1956, viveu normalmente tendo filhos e netos e 45 anos após, não apresentava disfunções renais, assim como sua irmã gêmea doadora (Merril, 2011; Murray, 2001).
Nesse sentido, notou-se o que o transplante de órgãos era um potencial meio de cura para doenças renais, ainda que a sua comprovação ainda fosse restrita à pessoas com o sistema imunológico idêntico. Com isso, obteve-se a crença de que era possível abranger mais pessoas, então, desenvolveu-se outros três estudos; o da histocompabilidade, tolerância e a imunossupressão (Hamburger, 1991).
Em 1965 o transplante renal era uma prática bastante utilizada em pacientes com insuficiência renal, o que se fortificava ainda mais com a descoberta da azatioprina (primeiro fármaco imunossupressor descoberto), que em combinação com um corticóide, garantia sucesso do enxerto em pessoas geneticamente distintas. Nos anos de 1970 e 1980 foram os quais concretizaram a evolução dessa terapêutica, com o surgimento dos anticorpos linfocitários e o desenvolvimento do primeiro inibidor calcineurina, a ciclosporina, que aumenta a sobrevida do órgão no primeiro ano transplantado (Neto et al., 2010).
Segundo a Sociedade Internacional de Nefrologia (SIN) mais de 10 milhões de pessoas no mundo recebem algum tipo de terapia de substituição renal, estima-se que até 2030 esse número aumente 50% (Porrett, 2022).
No Brasil transplante renal é terapia ideal para pacientes com problemas renais em estágio final, pois, é ainda mais custo-efetiva em relação a tratamentos alopáticos (Cesso et al., 1990).
O estudo feito pela a associação Brasileira de Transplantes de órgãos (ABTO), relata que só em 2018 o Brasil foi o segundo colocado em números de transplante renal e hepático, ficando ranqueada atrás dos Estados Unidos da América (EUA) (Abto, 2020).
E isso se deu, sob a gerencia do Sistema Nacional de Transplantes (SNT). O Sistema Único de Saúde (SUS) tornou-se o maior programa público de transplante de órgãos, tecidos e células do mundo. Os dados de 2010 a 2020 contabilizam 60.295 procedimentos cirúrgicos de transplantes renais nos 133 centros atuantes no país (Brasil, 2018).
O transplante renal requer terapia imunossupressora diária para o seu êxito a longo prazo, já que é a forma mais segura de prevenir rejeição do enxerto. Há uma grande variedade de fármacos disponíveis atualmente, o que permite diversos regimes de imunossupressão. Entretanto, ainda há discussões em aberto sobre qual a melhor combinação para a terapia ideal (Riella, 2010).
A não adesão ao tratamento varia em três vertentes: fator decisivo, rara e acidental. Seja pela interrupção do fármaco em uso no mercado, as variações na definição do significado de não adesão e, por fim, os estudos de tratamentos individuais que corroboram para essa problemática (Nevins, 2001).
O farmacêutico atua na equipe de transplante e é envolto no cuidado da saúde ao paciente transplantado há décadas, com a primeira publicação reportada de sua atuação especifica em 1976. A evidenciação cientifica expõe acerca da importância desse profissional para essa terapia e melhoria de qualidade de vida, visto que, seu conhecimento farmacológico é um grande potencial para a adesão ao tratamento medicamentoso (Mitchell, 1976).
Há um impacto clinico e econômico segundo estudos das últimas três décadas sobre o farmacêutico no atendimento de pacientes em diversas especialidades médicas, portanto, demonstrando, a importância deste profissional na equipe de transplante de órgãos (Alloway, 2011).
No Brasil, ao que tange os termos de eficácia o Farmacêutico deve ter atenção como fator decisivo para o cumprimento da imunossupressão, que é um obstáculo para o paciente no pós-transplante. A Portaria nº 712, de 13 de agosto de 2014, republicada em 14 de agosto de 2014 da Secretaria de Atenção à Saúde do Ministério da Saúde, aprovou o Protocolo Clínico e Diretrizes Terapêuticas (PCDT) da imunossupressão no transplante renal, contendo aspectos importantes como; conceito geral de imunossupressão no transplante renal, diagnóstico da rejeição e controle e avaliação (Brasil, 2014).
1.2 OBJETIVOS
1.2.1. objetivo geral
Descrever os principais aspectos da atuação do Farmacêutico clinico no manejo do paciente Renal transplantado, para o êxito da terapia medicamentosa e vida do enxerto.
1.2.2 objetivos específicos
• Relatar a importância da participação do farmacêutico como membro da equipe multiprofissional e para o aumento da adesão à terapia imunossupressora e da segurança do paciente.
• Elucidar a relevância da atenção farmacêutica para a comunidade cientifica na busca pelo êxito do tratamento imunossupressor, afim de reduzir intercorrências, infecções e rejeição do órgão transplantado.
• Ressaltar a pratica do cuidado farmacêutico como primícia de segurança e eficácia na adesão ao tratamento do paciente renal transplantado, promovendo o uso racional do medicamento, a identificação e resolução de problemas relacionadas a farmacoterapia e complicações pós- transplante.
1.3. JUSTIFICATIVA
Com a evolução histórica do transplante renal, houve também a necessidade de profissionais que compreendessem melhor as demandas e manejo daqueles que necessitassem dessa terapêutica, a não adesão a tratamentos medicamentosos ainda é um entrave para a solidificação dos tratamentos em pacientes renais transplantados, em especial, o da imunossupressão.
Nesse contexto, o farmacêutico torna-se peça chave para combater essa hamartia, visto que, é o profissional da área da saúde com propriedade para prevenção e reconhecimento no que tange terapias para recuperação e qualidade de vida dos pacientes.
Assim, os farmacêuticos que atuam na equipe de transplante conseguem arcabouço intelectual para manejo das terapias advindas do processo histórico de tratamentos como por exemplo; o da insuficiência renal. Fazendo com que sua presença seja indispensável no cenário ambulatorial, pois os seus conhecimentos tem grande impacto na qualidade de vida de pacientes transplantados, diminuindo erros de medicação, evitando episódios de rejeição aguda pela não adesão aos imunossupressores e melhorando o perfil de segurança do tratamento e contribuindo com o aumento da sobrevida dos enxertos renais.
Com isso, justifica-se este estudo, para identificar e descrever as contribuições das intervenções farmacêuticas nos processos multiprofissionais de cuidado do paciente transplantado renal, bem como elucidar sua importância no manejo de pacientes e usuários dos ambulatórios de transplante.
2 REFERENCIAL TEÓRICO
2.1 Morfofisiologia renal: estrutura e funções.
Os rins ficam localizados posteriormente a parede abdominal, atrás do peritônio. Os principais constituintes do rim estão descritos na imagem 1. A superfície renal apresenta uma reentrância denominada hilo, por ele, passam os vasos sanguíneos que perfundem (artéria renal) e que drenam (veia renal) os rins. A enervação deste e o tubo que drenam a urina (ureter) também passam pelo hilo. O ureter é formado a partir dos cálices com formato de funil, para que a urina entre pela pelve renal. O rim é dividido em um córtex renal externo e medula renal interna e por fim a conexão entre o ápice da medula e o cálice é denominada papila (Widmair; Raff; Strang, 2017).
Os rins são órgãos com estrutura que se assemelham ao grão de feijão, e sua parte côncava é voltada para direção da coluna vertebral, a bexiga, que por ser um órgão complacente pode armazenar entre 700 ml a 800 ml para micção via uretra (Hadad Junior; Visconti, 2012).
Além disso, os rins são responsáveis pela manutenção de volume e de líquido extracelular do ser humano em parâmetros fisiológicos admissíveis, ou seja, sem que isso interfira na sua qualidade de vida. Nesse sentido, o rim tem papel primordial na regulação da quantidade, bem como a composição da urina excretada (Aires et al., 2018).
Figura 1: Principais componentes estruturais do rim.

Fonte: Widmair; Raff, Strang, 2017
O processo pelo qual se dá a formação da urina inicia-se no glomérulo, onde o plasma que passa pelo rim, através da artéria renal, tem 20% de sua totalidade filtrada graças a pressão hidrostática sanguínea. Este tem sua composição parecida com o plasma, entretanto, com quantidade de proteínas e macromoléculas menor, e os 80% que não passam pelo processo de filtração, circulam ao longo dos capilares glomerulares e seguem até a arteríola eferente para se dirigir a circulação capilar peritubular (Aires et al., 2018).
“Após sua formação, o filtrado glomerular caminha pelos túbulos renais e sua composição e volume são então modificados pelos mecanismos de reabsorção e secreção tubular existentes ao longo do néfron. Reabsorção tubular renal é o processo de transporte de uma substância do interior tubular para o sangue que envolve o túbulo; o mecanismo no sentido inverso é denominado secreção tubular. O termo excreção renal refere-se à eliminação da urina final pela uretra” (Aires et al., 2018, p.1085).
Ao longo do néfron se desenvolvem três processos na formação da urina; filtração, reabsorção e secreção (figura 2). A filtração é a passagem de fluido da porção vascular para a porção tubular de néfrons. São formados mais de 100 litros filtrados, sendo, 99% reabsorvido, à medida que ele percorre o túbulo contorcido proximal e distal, a alça de Henle e o ducto coletor. O restante que não passa por esse processo, forma a urina excretada.
Figura 2: esquema representando os processos de filtração, reabsorção e secreção no néfron.

Fonte: modificado de Silverthorn, 2010.
2.2 Transplante renal (Gênesis)
O transplante renal consiste em um processo cirúrgico cujo o objetivo se dá pela substituição dos rins com alguma doença renal crônica (DRC) em estágio terminal, por rins saudáveis. Esse procedimento geralmente é escolha terapêutica por proporcionar melhor qualidade de vida, e melhor custo a longo prazo se comparado à dialise (Noronha et al., 2006; Brasil, 2021).
A possibilidade de substituir órgãos enfermos tem levantado questionamentos afincos por séculos no homem. Histórias na mitologia, em várias culturas, induzem a narrativa de que o transplante é uma prática antiga, que se ramificava da vontade de se alcançar a longevidade e recuperar o vigor (Bhandari; Tewaral, 1997).
O rim foi o órgão pioneiro nos estudos sobre essa prática, e foi feita primeiramente em animais, pois, o cirurgião austríaco em 1902, na cidade de vilhena, realizou um autotransplante em um cão, e foi bem sucedido (Cinqualbre, 2002).
Fazendo jus ao pioneirismo de transplantes, nos humanos, o rim também foi o primeiro a entrar para o âmbito dessa prática clínica, entretanto, sem sucesso imediato. Isso porque, entre os anos de 1902 a 1953, todas as tentativas de realização de transplante renal foram malsucedidas. Oque, foi explicado pelos experimentos do Biólogo e escritor britânico-brasileiro Medawwar (1944), que descobriu e descreveu a resposta imunológica (Murray, 1991).
No final de 1954 Ronald Herrick foi o doador de um de seus rins ao seu irmão gêmeo, Richard Herrick, que havia sido acometido por uma uremia e confusões mentais provindas dessa patologia. O transplante foi bem-sucedido, justificado pela produção imediata de urina. Nesse sentido, até 1964, 35 transplantes entre gêmeos univitelinos haviam sido feitos com êxito (Murray, 1991).
O transplante demonstrou potencial para restabelecer saúde e salvar vidas, porém, havia uma problemática intrínseca que restringia a pessoas com sistema imunológico semelhante, e para que se torna-se universal, três estudos foram desenvolvidos; o da histocompatibilidade, tolerância e o da imunossupressão (Hamburger,1991).
Em 1960, o BW57-322 (azatioprina), derivada da 6-MP (medicamento usado para o tratamento do câncer), mostrou-se ainda mais eficaz e potencial de toxicidade menor que a seu fármaco originador. (Calne, 1963). Seu potencial aplicabilidade gerou expectativa no âmbito da prática de transplantes, com isso, o primeiro transplante humano realizado com êxito, foi em 5 de abril de 1962. O órgão proveu de um doador falecido (Murray et al., 1963).
Em suma, a década de 60 se concretizou um período de otimismo promissor para a consolidação dessa terapia, o que posteriormente se confirmou na década de 70 pela consolidação da prática dos transplantes. Foi a partir do ano de 1965 que o transplante renal se tornou prática de praxe para tratar insuficiência renal. Assim, iniciou-se novas investidas, agora com outros órgãos como; pâncreas, fígado, coração, pulmão e intestino, porém, com poucas possibilidades de imunossupressão, não obtiveram êxito, até que em 1980 com o surgimento da ciclosporina foram retomados (Vitola, 2011).
2.3 Histórico do transplante renal no Brasil
Visto como o último recurso terapêutico favorável à manutenção da vida, os transplantes de órgãos no Brasil aconteceram na década de 1960 – com transplantes renais nos anos de 1964 e 1965 no estado do Rio de Janeiro (Lima, 2012).
Em específico, o primeiro transplante renal, no país, foi realizado no Hospital dos Servidos do Estado Rio de Janeiro, em 16 de abril de 1964. Houve “sucesso imediato” transitório, seguido de perda do enxerto por rejeição aguda e de óbito por pneumonia, no oitavo dia (Vasconcelos et al., 1998).
O primeiro programa eficaz de transplante renal no Brasil iniciou se no Hospital das
Clínicas da Faculdade de Medicina da Universidade de São Paulo (HC-FMUSP), datado em 21 de janeiro de 1965. Este foi o primeiro transplante bem-sucedido no país, realizado em um paciente que recebeu um rim do irmão, falecido oito anos depois de câncer de fígado, e com transplante de rim funcionante (Ianhez et al., 1979).
O primeiro transplante de rim de um falecido, no Brasil, ocorreu no Hospital das Clínicas da Faculdade de Medicina de Ribeirão Preto, em fevereiro de 1968. Em 1970, havia apenas seis centros de transplantes renal no Brasil, especificamente, três em São Paulo, um no Rio de Janeiro, um em Minas Gerais e um no Rio Grande do Sul (Ciconelli et al., 1968).
Já em 1976, existiam três centros de transplante no Rio Grande do Sul: HMV (Hospital moinho de vento), Hospital Lazzaroto e Hospital Divina Providencia. Posteriormente, foram implantados nos centros de transplantes do Hospital de Clínicas de Porto Alegre (HCPA), na Irmandade da Santa Casa de Misericórdia de Porto Alegre (ISMPA) e no Hospital São Lucas du Pape (Garcia; Pestana; Ianhez, 2006).
No mesmo ano, foram realizados 742 transplantes renais em 16 centros transplantadores. Em 1978, 1.169 pacientes haviam sido transplantados em 29 centros de dez estados, e até dezembro de 1981 existiam 53 centros transplantadores, sendo 48 localizados nas regiões Sul e Sudeste, totalizando 2.073 transplantes (Ianhez et al., 1979; Brasil,1982).
Desde 1964, a taxa de utilização de doadores falecidos tem aumentado gradativamente, passando de 25% no final da década de 1980 para 56% em 2010. Nesse período, foram realizados 63.357 transplantes renais no país, com aproximadamente 44 mil pacientes transplantados. Viver com um transplante renal funcional (Garcia, 19–?, p. 1).
Com a Lei nº 9.434 que se refere a regulamentação cirúrgica que ocorreu em 1997, dispõe sobre a utilização “post mortem” de órgãos, tecidos e partes do corpo humano para transplante, bem como os critérios para transplante com doador vivo e sanções criminais e administrativas para descumprimentos ou irregularidades em processos que envolvam oferta de suborno. O SNT e suas afiliadas, como órgãos estaduais e os Centrais de Notificação, Captação e Distribuição de Órgãos e tecidos (CNCDO) (Martins et al., 2012).
Como culminação no cenário global pela cobertura universal gratuita, o SUS oferece suporte assistencial em nível emergencial, ambulatorial e hospitalar, bem como o fornecimento de medicamentos, incluídos na assistência ambulatorial de média e alta complexidade para tratamento de doenças raras ou emergenciais, e prevalência de doenças de baixo risco. No programa, há uma área terapêutica reconhecida mundialmente, o transplante de órgãos (Piovesan et al., 2018).
Na atualidade, cerca de 96% dos procedimentos são financiados pelo SUS, fazendo com que o Brasil se torne referência a nível mundial no âmbito de transplantes. Existem dois tipos de transplante: intervivos, possível apenas para alguns órgãos, como o rim; e o transplante de doador falecido que necessita de entrevista para autorização pelos membros da Comissão IntraHospitalar de Doação de Órgãos e Tecidos para Transplantes (Martins et al., 2012).
Com uma logística igualitária para alocação de recursos e aquisição de órgãos sem distinção social, o programa brasileiro de transplantes representa um dos programas públicos de transplantes mais desenvolvidos, senão o maior do mundo. Graças a logística e ao apoio ao SUS, em média, 95% dos transplantes são realizados, sendo o acompanhamento dos pacientes geralmente associado às equipes transplantadoras (Queiroz et al., 2009).
Embora o transplante proporcione qualidade de vida ao paciente, destaca-se a importância da conscientização na mudança de aspectos como; estilo de vida diferenciado em relação a alimentação, medicamentos e cuidados a saúde. Nesse sentido, dar continuidade com acompanhamento ambulatorial é uma assistência necessária para redução dos riscos de rejeição através da adesão do tratamento imunossupressor e favorecendo assim, o sucesso da cirurgia (Chrisholm et al., 2007).
2.4 Imunossupressão
Entre os principais problemas que permeiam a rejeição de um órgão transplantado está o uso inadequado do tratamento medicamentoso, pois em muitos casos, apesar do aconselhamento e acompanhamento cuidadosos, os pacientes não apresentam adesão efetiva ao tratamento contínuo. A adesão ao tratamento no transplante renal envolve vários aspectos que afetam diretamente os resultados clínicos. Os imunossupressores visam preservar a integridade do órgão transplantado e prevenir a rejeição (Brahm; Marise, 2012).
A Conferência de Consenso de Granada sobre o Uso de Imunossupressores enfatizou a importância de ações destinadas a estabelecer a relação entre a adesão a esses imunossupressores e os resultados clínicos e propôs um monitoramento sistemático da adesão em todos os centros de transplante. Por se tratar de um regime terapêutico complexo que envolve diversos medicamentos de uso contínuo, a não adesão é um fator limitante que deve ser abordado entre os receptores (Fine et al., 2009).
A imunossupressão insinuada pelos regimentos do Ministério da Saúde (MS) é dividida em duas etapas: indução e manutenção da imunossupressão. A terapia de indução é descrita pela aplicação de patógenos que impedem a atividade do linfócito T e é utilizada antes do transplante, durante a cirurgia ou no período que abrange a fase imediatamente anterior e posterior a um procedimento cirúrgico. Seu principal objetivo é aumentar a eficácia da imunossupressão, atenuar o risco de rejeição ou permitir a minimização dos componentes do regime de manutenção na continuidade terapêutica (Brasil, 2020).
Rejeição, que envolve a resposta do receptor ao tecido do doador, cujos principais alvos são as moléculas do Complexo Principal de Histocompatibilidade (MHC), apresentadas nas células do doador. Os linfócitos desempenham um papel importante nesta resposta com a ajuda de outras células não próprias e influenciam a resposta imune (Riella; Neto, 2010).
Os imunossupressores têm como alvo principal os linfócitos T (CD3), interferindo na sua ativação, proliferação e/ou síntese de citocinas. A imunossupressão atua em diferentes fases de ativação linfocitária, promove a adaptação do sistema imunológico à presença de antígenos e permite a preservação do órgão (Riella; Neto, 2010).
Os regimes atuais de imunossupressão consistem em uma fase denominada indução, com o objetivo de bloquear a resposta aguda aos aloantígenos, e outra chamada manutenção, na qual é utilizada uma combinação de dois ou mais medicamentos para bloquear o sistema imunológico. A terapia de manutenção refere-se ao regime imunossupressor utilizado após esse período, enquanto o transplante estiver em operação (Riella; Neto, 2010).
Na fase de manutenção, a maioria dos centros de transplante utiliza atualmente a imunossupressão tripla – um inibidor da calcineurina (ciclosporina ou tacrolimus), um agente antiproliferativo (azatioprina ou micofenolato) e um corticosteroide, com resultados superiores a 90% (Brasil, 2014). E todos esses processos se dão adiante. (figura 3)
Figura 3 Etapas do processo de imunossupressão após a cirurgia de transplante renal.

Fonte: Gnatta, 2019.
A escolha da combinação ideal de imunossupressores depende principalmente das características dos pacientes. São possíveis mais de cem combinações diferentes, utilizando os medicamentos disponíveis no SUS. Há alguns fatores que aumentam o risco de rejeição do órgão transplantado, como alta taxa de sensibilização aos antígenos HLA (Antígenos Leucocitários Humanos), retransplante, doador falecido, alta taxa de incompatibilidade do sistema HLA e risco de recorrência de doença renal primária, eles precisam de mais. intenso imunossupressão (Brasil, 2014).
Os regimes imunossupressores sem corticosteroides ainda não se beneficiaram das recomendações de rotina no Brasil. Entretanto, alguns centros transplantadores têm realizado transplantes renais com sucesso na ausência desse grupo de medicamentos (Matas et al., 2005; Luan et al., 2009).
Esses centros incluem, em seu protocolo, a indução com Imunoglobulina Antitimócito (ATG) para todos os pacientes, a partir do intraoperatório, e utilizam esteroides em até cinco dias para tentar evitar reações alérgicas adversas associadas ao ATG. Uma meta-análise confirma que a redução ou descontinuação dos corticosteroides não está associada ao aumento da mortalidade ou à perda do enxerto e pode permitir uma redução dos efeitos secundários dos corticosteroides alguns dias após o transplante se a indução do tratamento incluir anticorpos ou após três a seis meses se tal indução houver sido utilizada (Pascual et al.,2009).
2.5 Adesão ao tratamento
A adesão ao tratamento é essencial para alcançar resultados terapêuticos positivos. Em 2008 na Florida, ocorreu a Conferência Consenso sobre não Adesão, que contou com a participação de pesquisadores de diversas instituições e designou a não adesão como um “desvio significativo do regime de medicamentos prescritos que possam afetar de forma negativa o efeito esperado do medicamento”. Além de debater métodos para ajudar a determinar a prevalência de não adesão, sua quantificação e sua conexão com os resultados clínicos (Fine et al., 2009).
A não adesão ao tratamento farmacológico tem sido vinculada a várias condições, incluindo a postura do paciente em relação ao profissional de saúde, à terapêutica, à sua doença, à farmácia, ao sistema de saúde e às políticas governamentais. (Castro; Simoni, 2010).
Para seguir o tratamento indicado, os pacientes precisam de instruções do profissional de farmácia e do time de saúde. Contudo, a extensão da orientação, a estruturação da informação passada e a participação do paciente são essenciais para definir o que o paciente entende e consegue recordar (Berger, 2011).
A aderência ao tratamento farmacológico está intrinsecamente ligada ao Uso Racional de Medicamentos (URM), definido pela Organização Mundial da Saúde (OMS) como: “Os pacientes recebem medicamentos adequados às suas necessidades clínicas, em doses que atendam às suas necessidades individuais, por um período de tempo adequado e ao menor custo para eles e sua comunidade” (Oms, 2002).
Dentro de um cenário mundial, acredita-se que essa condição se manifesta em menos de 50% dos tratamentos. Várias ações são sugeridas para promover o URM, entre as quais se destaca a educação da população. O usuário tem um papel crucial no êxito do tratamento e deve ser esclarecido sobre os perigos, vantagens, modo de utilização, armazenamento e eliminação dos medicamentos (Heineck; Pizol, 2013).
É importante frisar que há diversos métodos que podem ser utilizados para todas as patologias e terapias farmacológicas e podem ser divididos em duas categorias: diretos e indiretos listados na tabela 1 (Castro; Simoni, 2010)
Tabela 1: Vantagens e desvantagens dos métodos de mensuração para a não adesão ao
tratamento medicamentoso.

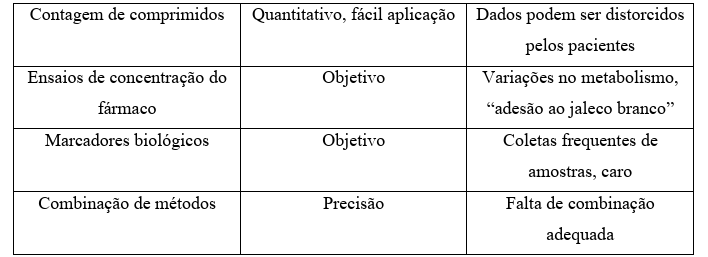
Fonte: Adaptado Zanetti, H.K et al., 2012.
Apesar da adesão ao tratamento ser um indicador indispensável de perda do órgão transplantado, é complexo definir e quantificar. Fazendo uma análise da literatura sobre casos de não adesão depois do transplante, a incidência calculada varia consideravelmente dependendo do método de medição empregado (Kizer, 1999).
A falta de adesão ao tratamento imunossupressor é um assunto relevante, uma vez que pode representar um risco considerável para a perda do órgão transplantado. Esses fármacos intervêm em diversas fases da ativação do sistema imunológico, impedindo o processo de defesa do corpo. Isso obriga o paciente a lidar todos os dias com combinações de imunossupressores em doses e frequências variadas, demandando uma adesão estrita ao tratamento (Dew et al., 2007; Germani et al., 2011).
Contudo, o impacto da falta de adesão na sobrevida do órgão renal é complexo de avaliar devido à complicações em identificar, na execução clínica, o não cumprimento das instruções pelo paciente (Butler et al., 2014).
A taxa de não adesão ao tratamento imunossupressor em pacientes adultos transplantados renais oscila entre 1,6% e 50%. Essa variação ocorre devido às divergências entre os estudos sobre a definição e os métodos de avaliação da não adesão (Denhaerynck et al., 2009; Russel et al., 2011).
Hoje em dia, a sobrevida do enxerto renal supera 90% ao término do primeiro ano depois do transplante. Além disso, a continuidade dos pacientes na terapia imunossupressora é essencial para a preservação do bom funcionamento do enxerto. Resultados clínicos desfavoráveis, como o crescimento da taxa de rejeição (seja ela aguda ou crônica) e perda do enxerto está diretamente ligado à falta de adesão (Griva et al., 2012). A rejeição do órgão ainda é o maior obstáculo para o êxito dos transplantes, com a rejeição aguda sendo o principal indicativo da rejeição crônica.
A não adesão ao tratamento também está vinculada as características socioeconômicas e psicossociais. Viver sozinho, não manter um relacionamento solido e ter um apoio social insuficiente têm sido associados à falta de adesão (Denhaerynck et al., 2005). Fatores como desemprego, baixa renda, menor escolaridade também são pontos relacionados a baixa adesão do tratamento.
As maiores dificuldades mencionadas por pacientes incluem: esquecer de validar as prescrições (13%), mudanças na prescrição de medicamentos ou doses (13%), estar ocupado/empregado (10%), esquecer de levar os medicamentos para o local de trabalho (10%), e estar longe de casa (10%) (Gordon et al., 2009).
Segundo Tong et al., (2011), os desafios associados à obtenção de medicamentos estão ligados ao acesso à farmácia de entrega e aos desafios na renovação das receitas.
Em diversos países, a falta de adesão também demonstra conexão com o custeio dos imunossupressores, isso porque, a ausência de cobertura nos seguros de saúde para os medicamentos são problemas enfrentados por muitos pacientes, que afirmam não possuir recursos financeiros adequados para comprar e manter o tratamento imunossupressor (Evans; Applegate; Briscoe, 2010). No Brasil, esse fator não é percebido devido ao financiamento governamental dos imunossupressores por meio do Sistema Único de Saúde (SUS), um aspecto que favorece a adesão.
2.6 Farmacêutico clinico no Âmbito do Transplante
Ao observar o histórico da prática farmacêutica dos últimos cem anos, nota-se três períodos que podem ser nitidamente avaliados: o tradicional, o de transição e os estágios de desenvolvimento da assistência aos pacientes. Em meados do século XXl, a tarefa fundamental do farmacêutico resumia-se no preparo e na dispensa do medicamento magistral. Na metade do século quando a produção foi industrializada, o farmacêutico começou a dispensar medicamentos desenvolvendo assim, sua habilidade em outras áreas em progresso: a indústria farmacêutica e as análises clínicas (Holland; Nimmo, 1999).
Nos anos de 1960, a evolução da farmácia clínica dá início a um momento de modificação em que o farmacêutico passa a realizar novas funções dentro da equipe de saúde, especialmente nos hospitais, assumindo uma posição de mentor relacionado a medicamentos e elaborando uma prática de aconselhamento ao paciente e à equipe de saúde, voltada aos métodos de uso de 46 medicamentos visto como seguros. Já os farmacêuticos comunitários, tendo ainda como foco os produtos (medicamentos), agregaram a pratica de dispensar medicamentos a papel de fornecer conhecimento aos pacientes (Holland; Nimmo, 1999).
A mudança de uma prática centrada no medicamento para uma prática clínica, tendo como foco o paciente, é evidenciada no emblemático editorial publicado por Cipolle, em 1986, com o título Drugs don´t have doses – People have doses! (Remédios não possuem doses, pessoas possuem doses!) (Cipolle, 1986).
Em 1999, Holland e Nimmo, ofereceram uma perspectiva sobre a evolução da profissão, segmentando a recente história da farmácia em cinco fases:
Tabela 2: Remédios não possuem doses, pessoas possuem doses

Fonte: Adaptado de Cipole, 1986
A farmácia clínica é um ramo da prática farmacêutica que colabora diretamente para o cuidado do paciente, elaborando e incentivando o uso adequado e consciente de medicamentos e produtos de saúde (Frankin; Van Mil, 2005; Helper, 2004).
Durante o século XX, com o crescimento dos hospitais, a profissão farmacêutica expandiu-se, pois eram muito solicitados em âmbito hospitalar devido ao seu conhecimento no preparo de medicamentos. No ano 1965, cerca de 50% dos hospitais dos Estados Unidos já contavam com farmacêuticos em suas equipes de trabalho. Este percentual aumentou para 85% cinco anos mais tarde (Martinbiancho et al., 2013).
No Brasil mais recentemente, ocorreram alterações curriculares e de padrões na profissão, que colocaram o paciente ou o usuário do medicamento como o centro da atenção do farmacêutico. No começo do século XXI, os hospitais, atentos à segurança do paciente na utilização de medicamentos, estabeleceram serviços de farmácia clínica, com farmacêuticos habilitados para analisar prescrições, aconselhar os pacientes e executar as ações necessárias para assegurar a segurança do uso de medicamentos (Bisson; Carvalho; Capucho, 2014).
Apesar de ter se originado principalmente no ambiente hospitalar, a farmácia clínica também pode ser aplicada no contexto comunitário. Normalmente, a farmácia clínica se desenvolve através de serviços farmacêuticos voltados para os pacientes, tais como o acompanhamento de prescrições, monitoramento de medicamentos no plasma, orientação aos pacientes, conciliação de medicamentos e analise da adesão ao tratamento. Além disso, também oferece serviços destinados à equipe de saúde, como informações sobre medicamentos e envolvimento em comitês de farmácia e terapêutica (Correr; Otuki, 2013).
Realizar atividades clínicas de farmácia tem sido um obstáculo para muitos profissionais farmacêuticos no Brasil nos últimos tempos, devido a falta de desenvolvimento de habilidades clínicas na graduação ou até mesmo de base teórica para sua implementação. A farmácia clínica exige a combinação de conhecimentos sobre doenças, farmacoterapia, terapias alternativas, análises clínicas, além de competências em planejamento terapêutico, monitoramento de pacientes, avaliação física, informação sobre medicamentos e competência em comunicação (Bisson; Carvalho; Capucho, 2014).
A atividade primordial da farmácia clínica é a atuação com a equipe de saúde, a avaliação e acompanhamento da resposta terapêutica dos pacientes, a execução de intervenções, recomendações e a disponibilização de informações sobre medicamentos. Segundo o American College of Clinical Pharmacy, a farmácia clínica é caracterizada como a área da saúde onde o farmacêutico fornece assistência ao paciente através do uso adequado de medicamentos, visando a adequação da terapia medicamentosa e a prevenção de enfermidades (American College Of Clinical Pharmacy, 2000).
O farmacêutico clinico tem como papel a promoção de saúde, e para isso, utiliza normas terapêuticas que se baseiam em evidencias cientificas, podendo intervir e contribuir nas prescrições medicas, não só em relação a perspectivas técnicas, mas também econômicas, para que o paciente obtenha resultados clínicos excelentes (Bisson; Carvalho; Capucho, 2014).
No âmbito dos profissionais de saúde que trabalham em equipes de transplante, os farmacêuticos têm se dedicado ao cuidado da saúde dos pacientes transplantados há décadas, com a primeira referência a essa atividade específica datada de 1976. A publicação destaca a relevância deste especialista nas equipes de transplante, graças ao seu domínio em farmacologia e ao seu potencial para instruir sobre a adesão aos tratamentos farmacológicos (Mitchell, 1976).
Portanto, a presença do Farmacêutico se justifica como efetiva e imprescindível, pelas mudanças nos critérios na United Network of Organ Sharing (UNOS) e ainda, pelas guias de referências Centers for Medicare and Medicaid Services (CMS), que são padrões de acreditação para centros de transplantes. Em 2004 os guideniles UNOS elencaram o farmacêutico como necessário na equipe de transplante e incluiu uma descrição das funções e responsabilidades especificas desse profissional, no âmbito de transplantes exemplificada na tabela 3 (Chrisholm et al., 2008).
Tabela 3: descrição das funções e responsabilidades do farmacêutico, no âmbito de
transplantes.

Fonte: Adaptado de GNATTA, 2016.
3 METODOLOGIA DA PESQUISA
3.1 TIPO DE ESTUDO
O presente trabalho se classifica como uma revisão narrativa da literatura de caráter expositivo e descritivo, de abordagem qualitativa. voltada para a análise da atuação do farmacêutico clínico no acompanhamento de pacientes renais transplantados. A revisão narrativa foi escolhida por permitir integração de evidências de diferentes delineamentos (ensaios, coortes, revisões, diretrizes e documentos institucionais) e por possibilitar uma síntese abrangente das práticas clínicas aplicáveis nesse contexto .Para a realização dessa revisão foram seguidos os seis passos recomendados por Botelho, Cunha e Macedo: que se dá pelo processo de identificação do tema e seleção da questão de investigação; estabelecimento dos critérios de inclusão e exclusão; identificação dos estudos pré-selecionados e selecionados; categorização dos estudos selecionados; análise e interpretação dos resultados e, por fim apresentação da revisão/síntese do conhecimento. (Botelho; Cunha; Macedo, 2011).
3.2 PERGUNTA NORTEADORA
“Quais são as principais atribuições e impactos da atuação do farmacêutico clínico no acompanhamento de pacientes renais transplantados?”
3.3 CRITÉRIOS ÉTICOS
Conforme a resolução 510/16, do Conselho Nacional de Saúde (CNS), não se faz necessário submeter o presente trabalho a um Comitê de Ética em Pesquisa, pois este não provoca intervenção na população estudada.
3.4 EXTRATÉGIA DE BUSCA E SELEÇÃO
A busca foi feita nas principais bases de dados digital; Scielo; PubMed/MEDLINE; Vigimed e BVS, investigando publicações cientificas sobre a atuação do farmacêutico clinico ao paciente renal transplantado e como fontes complementares foram consultados: Protocolos do Ministério da Saúde (PCDT – Imunossupressores no Transplante Renal), relatórios da ABTO e documentos da Sociedade Brasileira de Nefrologia (SBN).
A tabela 4 apresenta as bases de dados e as estratégias de busca correspondentes utilizadas. Para o levantamento das publicações foram utilizados os descritores em Ciências da
Saúde (DeCS) e Medical Subject Headings (MeSH): Assim, foram usados os descritores; “transplante de rim”, “Farmacêutico Clinico” em português, “Transplant de riñón”, “Farmacéuticos” em espanhol e “Kidney Transplantation”, “Pharmacists” em Inglês, o cruzamento desses descritores nas bases citadas ocorreu através dos operadores booleanos AND e OR, conforme a necessidade.
Tabela 4: Base de dados versus estratégia de busca utilizada
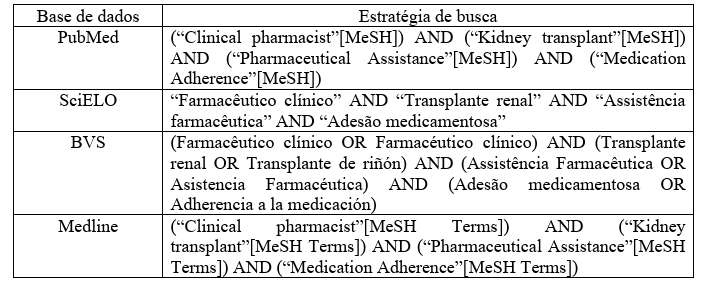
Fonte: Protocolo de pesquisa.
Exemplos de termos: (“farmacêutico clínico” OR “atenção farmacêutica” OR “assistência farmacêutica”) AND (“transplante renal” OR “kidney transplantation”) AND (“imunossupressão” OR “immunosuppression”) AND (“adesão medicamentosa” OR “medication adherence”). Descritores em inglês seguiram MeSH; em português, o vocabulário DeCS.
3.5 CRITÉRIOS DE INCLUSÃO E EXCLUSÃO
Foram incluídas publicações cientificas sobre o tema com disponibilidade (acesso aberto) na íntegra gratuitamente nas bases de dados dos Últimos 5 anos (2020 a 2024), nos idiomas espanhol, inglês e Português. E excluídas as quais estivessem; outro sistema ou órgão incluídos na temática que não a objetiva deste trabalho, os que antecedessem publicações de 2019, os estudos sem consonância com a temática da revisão, os quais não estivessem nos idiomas previamente estabelecidos, e ainda, publicações sem disponibilidade (acesso restrito).
4 RESULTADOS E DISCUSSÕES
Figura 4: Fluxograma de seleção dos trabalhos.

Fonte: Elaborado pelo Autor,2025.
Com a base computadorizada nas bases de dados, foram encontrados 21 estudos na PubMed, dos quais 13 foram pré-selecionados pela leitura de títulos e resumos e 5 artigos incluídos na amostra final após leitura integral. Na SciELO, foram localizados 14 estudos, após triagem inicial, 4 artigos foram selecionados para leitura completa e 1 incluído na revisão.
Na BVS, a busca retornou 22 estudos, 15 foram pré-selecionados e 3 incluídos na amostra final. Na Medline, foram encontrados 18 artigos, com 6 selecionados para leitura integral e 2 incluídos na revisão integrativa. A amostra final desta revisão narrativa de caráter expositivo e descritivo de abordagem qualitativa foi composta por 11 artigos. A Tabela 5 representa o esquema de seleção dos trabalhos.
Tabela 5: Distribuição dos artigos selecionados sobre a atuação do farmacêutico clínico ao paciente renal transplantado publicados entre 2019 e 2025, em base de dados (n=11)

Fonte: Elaborado pelo Autor.
A interpretação dos dados seguiu uma abordagem comparativa (leitura vertical), permitindo identificar similaridades e divergências entre os estudos. Com base nisso, os achados foram organizados em eixos temáticos, visando proporcionar uma análise crítica e estruturada dos resultados disponíveis na literatura revelou uma tendência consistente de contribuição positiva da atuação farmacêutica na abordagem clínica, especialmente ao paciente renal transplantado, em diversos contextos clínicos.
Encontrou-se, um total equivalente de 11 artigos, explícitos na tabela 6 em relação a atuação do farmacêutico clínico ao paciente renal transplantado.
Tabela 6: Artigos para amostra da pesquisa.
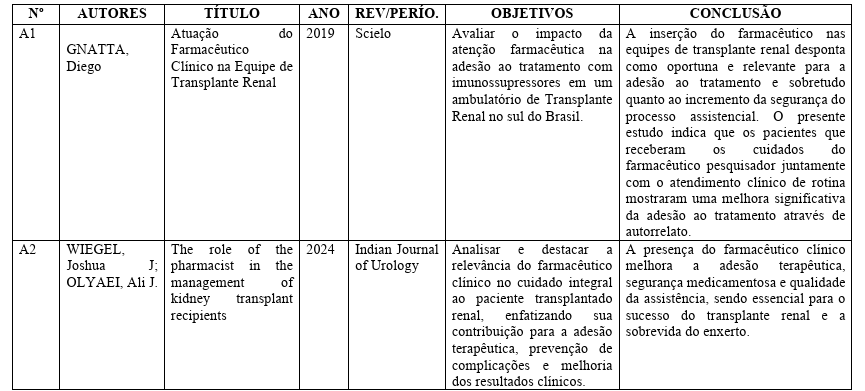
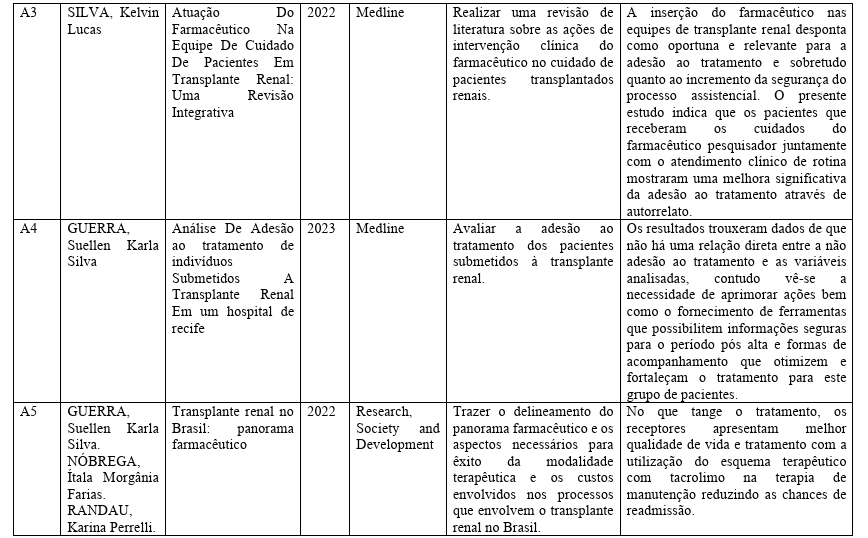
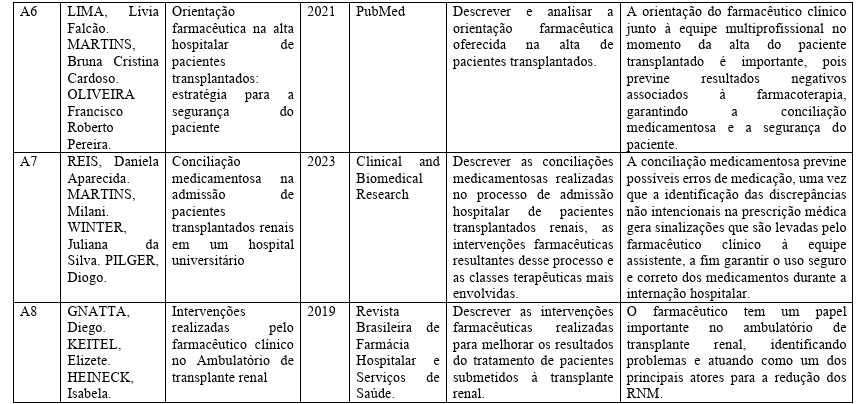
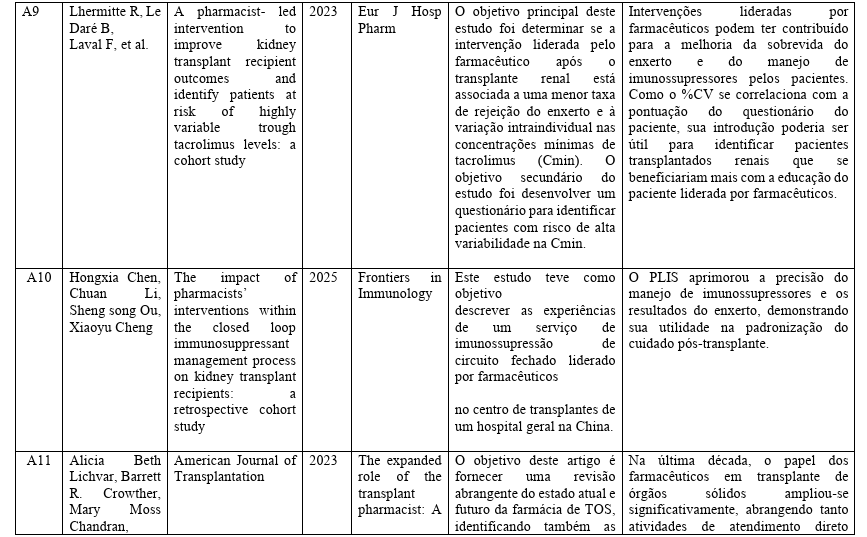

Fonte: elaborado pelo autor, 2025.
Os resultados demonstraram que a presença do farmacêutico na equipe multiprofissional de transplante está associada à redução de problemas relacionados a medicamentos (PRMs), diminuição de erros de prescrição e maior controle das interações medicamentosas, especialmente envolvendo os imunossupressores, como tacrolimo, ciclosporina e micofenolato. Estudos como os de Gnatta et al. (2019) e Lhermitte et al. (2023) evidenciaram que as intervenções farmacêuticas contribuíram para a redução da variabilidade dos níveis séricos de tacrolimo, fator diretamente ligado à prevenção da rejeição do enxerto.
Os estudos analisados indicaram que pacientes que receberam acompanhamento farmacêutico sistematizado apresentaram maior adesão à terapia imunossupressora, refletindo em menor incidência de episódios de rejeição aguda e menor taxa de internações hospitalares. A educação em saúde, a orientação individualizada e o acompanhamento farmacoterapêutico contínuo foram estratégias frequentemente associadas à melhora desse indicador (Lhermitte et al., 2023). Esses achados corroboram a literatura internacional, que aponta a adesão como um dos principais determinantes da sobrevida do enxerto renal (Corr et al., 2024).
Estudos também mostram que, com o aumento do tempo de transplante, ocorre a elevação da taxa da não adesão ao tratamento imunossupressor, o que implica na necessidade de cuidados com a adesão ao tratamento pela equipe de saúde enquanto o paciente estiver sendo supervisionado pela equipe, independentemente de quanto tempo o paciente tenha sido transplantado. (Gordon et al., 2009).
Importante frisar que os pacientes se dividem entre os sem intenção de não aderir e os intencionalmente não aderentes. Griva et al., (2012) identificaram em um estudo que cerca de 13,8% dos pacientes eram intencionalmente não aderentes. Fazendo uma análise das características clínicas de pacientes que podem estar relacionadas com a adesão ao tratamento imunossupressor, Caplin et al., (2011), verificaram que pacientes dialíticos e que passaram mais tempo esperando por transplante renal demonstraram uma maior e melhor adesão ao tratamento, por conta da grande preocupação em conduzir o tratamento com precisão, para evitar que o enxerto seja rejeitado.
A condição de saúde mental também está ligada à falta de comprometimento a longo prazo. Há indícios de que pacientes com sintomas de ansiedade e depressão podem não ver sentido em continuar o tratamento. (Jindal et al., 2003). Mais de 30% dos pacientes transplantados mencionam que ” ter que utilizar vários imunossupressores frequentemente, diversas vezes ao dia ” é um fator que os incomoda e acaba sendo um obstáculo para a adesão. Em outra pesquisa, a diminuição da frequência da administração de medicamentos, ou seja, a simplificação do regime terapêutico, levou a um aumento na adesão, na satisfação do paciente com o tratamento e na qualidade de vida e tambem na diminuição dos gastos. (Richter et al., 2003).
Segundo Tong et al., (2011), os desafios associados à obtenção de medicamentos estão ligados ao acesso à farmácia de entrega e aos desafios na renovação das receitas.
Em diversos países, a falta de adesão também demonstra conexão com o custeio dos imunossupressores e a ausência de cobertura nos seguros de saúde para os medicamentos são problemas enfrentados por muitos pacientes, que afirmam não possuir recursos financeiros adequados para comprar e manter o tratamento imunossupressor (Evans; Applegate; Briscoe, 2010). No Brasil, esse fator não é percebido devido ao financiamento governamental dos imunossupressores por meio do Sistema Único de Saúde (SUS), um aspecto que favorece a adesão.
A conciliação medicamentosa foi apontada como uma das principais atribuições do farmacêutico, especialmente nos momentos de admissão hospitalar e alta. Segundo Reis et al. (2023), a identificação de discrepâncias não intencionais entre as medicações de uso domiciliar e as prescrições hospitalares permitiu a prevenção de eventos adversos e falhas terapêuticas. A atuação do farmacêutico nesse processo mostra-se essencial para a continuidade do cuidado e para a segurança do paciente.
Além disso, a atuação do farmacêutico no momento da alta hospitalar foi descrita como uma estratégia efetiva para a redução de riscos associados à farmacoterapia, promovendo a compreensão do regime de uso dos medicamentos, orientações sobre horários, possíveis efeitos adversos e interações medicamentosas. Esse processo contribui para a autonomia do paciente e para o fortalecimento do autocuidado, aspectos fundamentais no contexto do transplante renal.
Embora os resultados apontem benefícios claros da atuação farmacêutica, alguns estudos destacaram desafios importantes, como a escassez de protocolos padronizados para o acompanhamento farmacoterapêutico, a sobrecarga de trabalho dos profissionais e a limitação de recursos em determinados serviços de saúde. Esses fatores podem impactar a efetividade das intervenções e reforçam a necessidade de políticas institucionais que fortaleçam a inserção do farmacêutico clínico nos programas de transplante.
De modo geral, os achados desta revisão evidenciam que o farmacêutico clínico exerce um papel estratégico no cuidado ao paciente renal transplantado, contribuindo para a segurança medicamentosa, para a adesão ao tratamento imunossupressor e para a melhoria dos desfechos clínicos. Esses resultados reforçam a importância da atuação interdisciplinar e da consolidação da farmácia clínica como elemento essencial nos serviços de transplante renal.
5 CONCLUSÃO
O transplante renal configura-se como uma das principais terapias de substituição renal para pacientes com doença renal crônica em estágio terminal, proporcionando não apenas maior sobrevida, mas também melhor qualidade de vida. Contudo, o sucesso dessa modalidade terapêutica está diretamente relacionado à adesão rigorosa ao tratamento imunossupressor e ao acompanhamento clínico contínuo, aspectos que demandam uma atuação multiprofissional qualificada e integrada.
Diante dos achados desta revisão narrativa, evidenciou-se que o farmacêutico clínico exerce papel fundamental no cuidado ao paciente renal transplantado, atuando de forma direta na promoção da adesão medicamentosa, na prevenção de problemas relacionados à farmacoterapia e na segurança do uso dos imunossupressores. As intervenções farmacêuticas, tais como a conciliação medicamentosa, o monitoramento de níveis séricos de fármacos, a educação em saúde e a orientação na alta hospitalar, mostraram-se estratégias eficazes para a
redução de falhas terapêuticas, eventos adversos e taxas de rejeição do enxerto.
Os estudos analisados demonstram de forma consistente que a inserção do farmacêutico na equipe de transplante contribui significativamente para a melhoria dos desfechos clínicos, para o aumento da sobrevida do enxerto e para a segurança do paciente. Além disso, sua atuação favorece a otimização dos recursos em saúde, reforçando o caráter custo-efetivo das intervenções farmacêuticas no contexto do Sistema Único de Saúde.
Embora o Brasil apresente avanços importantes no campo dos transplantes, ainda existem desafios relacionados à padronização das práticas de acompanhamento farmacêutico, à consolidação de serviços clínicos e à formação específica dos profissionais. Dessa forma, tornase necessária a ampliação de políticas públicas que fortaleçam a atuação clínica do farmacêutico nos serviços de transplante, bem como a realização de estudos futuros com maior robustez metodológica que possam aprofundar a compreensão sobre o impacto dessas intervenções.
Conclui-se, portanto, que a atuação do farmacêutico clínico é indispensável no cuidado ao paciente renal transplantado, sendo um agente estratégico na promoção do uso racional de medicamentos, na garantia da adesão terapêutica e na melhoria dos resultados clínicos, contribuindo de maneira direta para a qualidade de vida dos pacientes e para o sucesso do transplante renal.
REFERÊNCIAS
AMERICAN COLLEGE OF CLINICAL PHARMACY (Org.). A vision of pharmacy’s
future roles, responsibilities, and manpower needs in the United States. Pharmacotherapy, [s.l.], v. 20, n. 8, p. 991-1020, ago. 2000.
AIRES, M. M. (Org.). Fisiologia. 4. ed. Rio de Janeiro: Guanabara Koogan, 2012.
ASSOCIAÇÃO BRASILEIRA DE TRANSLPLANTES (ABTO). Registro Brasileiro de
Transplantes: Dimensionamento dos transplantes no Brasil em cada estado (2013-2020). São Paulo: ABTO, 2020. Disponível em: https://site.abto.org.br/wpcontent/uploads/2021/03/rbt_2020_populacao-1-1.pdf. Acesso em: set. 2024.
BERGER, Bruce A. Habilidades de comunicação para farmacêuticos: construindo relacionamentos, otimizando os cuidados aos pacientes. São Paulo: Pharmabooks, 2011. 288 p.
BERNE, R.M. et al. Fisiologia. 6. ed. Rio de Janeiro: Elsevier, 2009.
BHANDARI, M.; TEWARAL, A. Is transplantation only 100 years old? British Journal of Urology, v. 79, n. 4, p. 495-498, 1997.
BISSON, Marcelo Polacow. Farmácia Clínica. In: CARVALHO, Felipe Dias; CAPUCHO, Helaine Carneiro; BISSON, Marcelo Polacow. Farmacêutico Hospitalar: conhecimentos, habilidades e atitudes. Barueri: Manole, 2014. Cap. 22, p. 185-199.
BRASIL. Ministério da Saúde. Protocolo Clínico e Diretrizes Terapêuticas:
Imunossupressores no Transplante Renal. Brasília: Ministério da Saúde, 2020.
BRASIL. Ministério da Saúde. Brasil aumenta doação de órgãos e bate recorde em transplantes. 2018. Disponível em: https://www.gov.br/saude/ptbr/assuntos/noticias/2018/setembro/brasil-aumenta-doacao-de-orgaos-e-bate-recorde-emtransplantes. Acesso em: set. 2024.
BUTLER, J.A.; PEVELER, R.C.; RODERICK, P.; HORNE, R.; MASON, J.C.
Measuring compliance with drug regimens after renal transplantation: comparison of selfreport and clinician rating with electronic monitoring. Transplantation, v. 77, n. 5, p. 786-789, 2004.
BRASIL. Portaria nº 712, de 13 de agosto de 2014. Aprova o Protocolo Clínico e Diretrizes Terapêuticas da Imunossupressão no Transplante Renal. Protocolo Clínico e Diretrizes Terapêuticas. Brasília, DF, 2014.
BRAHM, Marise Marcia These. Adesão aos imunossupressores em pacientes transplantados renais. 2012. Tese (Doutorado) – Curso de Medicina, Programa de Pós-graduação em Ciências, Universidade Federal do Rio Grande do Sul, Porto Alegre, 2012. 148 f.
CARREL, A. La technique operatoire des anastomoses vasculaires et la Cirúrgicas. Universidade Federal do Rio Grande do Sul, Porto Alegre, 2011.
CASTRO, Mauro Silveira de; SIMONI, Cristina Rosat. Adesão a medicamentos. In: FUCHS, Flávio Danni; WANNMACHER, Lenita. Farmacologia Clínica: Fundamentos da terapêutica racional. 4. ed. Rio de Janeiro: Guanabara Koogan, 2010. Cap. 8, p. 71-80.
CICONELLI, A. J.; MARTINS, A. C. P.; CORRADO, A. P. et al. Transplante renal de doador cadáver. Trabalho apresentado no IV Congresso Brasileiro de Nefrologia, Porto Alegre, 1968.
CINQUALBRE, J.; KAHAN, B.D. Rene Küss: fifty years of retroperitoneal placement of renal transplants. Transplantation Proceedings, v. 34, p. 3019-3025, 2002.
CIPOLLE, R.J. Drugs don’t have doses, people have doses! A clinical educator’s philosophy. Drug Intelligence & Clinical Pharmacy, v. 20, n. 11, p. 881-882, 1986.
CHISHOLM, M.A.; SPIVEY, C.A.; GARRETT, C. Impact of clinical pharmacy services on renal transplant recipients’ adherence and outcomes. Patient Preference and Adherence, v. 2, p. 287-292, 2008.
CHISHOLM, M.A.; KWONG, W.J.; SPIVEY, C.A. Associations of characteristics of renal transplant recipients with clinicians’ perceptions of adherence to immunosuppressant therapy. Transplantation, v. 84, p. 1145-1150, 2007.
COMISSÃO DE DIÁLISE E TRANSPLANTE DA SBN. 3º Relatório do Registro
Brasileiro de Diálise e Transplante. Jornal Brasileiro de Nefrologia, São Paulo, v. 4, p. 95-98, 1982.
CORRER, C.J.; OTUKI, M.F. Atenção farmacêutica e a prestação de serviços farmacêuticos clínicos. In: CORRER, C.J.; OTUKI, M.F. A prática farmacêutica na farmácia comunitária. Porto Alegre: Artmed, 2013. Cap. 10, p. 215-246.
DE FARIA LIMA, A. A. Doação de órgãos para transplante: conflitos éticos na percepção do profissional. Mun. da Saúde, São Paulo, v. 36, n. 1, p. 27-33, 2012.
DENHAERYNCK, K.; BURKHALTER, F.; SCHÄFER-KELLER, P.; STEIGER, J.; BOCK, A.; DE GEEST, S. Clinical consequences of nonadherence to immunosuppressive medication in kidney transplant patients. Transplant International, v. 22, p. 441-446, 2009.
DENHAERYNCK, K.; DOBBELS, F.; CLEEMPUT, I.; DESMYTTERE, A.;
SCHÄFER-KELLER, P.; SCHAUB, S.; et al. Prevalence, consequences, and determinants of nonadherence in adult renal transplant patients: a literature review. Transplant International, v. 18, p. 1121-1133, 2005.
EDWARDS, W. S. Alexis Carrel: Visionary surgeon. Springfield: Charles C. Thomas, 1971.
FINE, R. N.; BECKER, Y.; DESANTO, N. G.; HOOPER, S.; MATSUMOTO, C. S.; BRETAN, P. Nonadherence consensus conference summary report. American Journal of Transplantation, v. 9, n. 1, p. 35-41, 2009.
EVANS, R. W.; APPLEGATE, W. H.; BRISCOE, D. M. et al. Cost-related immunosuppressive medication nonadherence among kidney transplant recipients. Clinical Journal of the American Society of Nephrology, v. 5, n. 12, p. 2323-2329, 2010.
FINE, R. N. et al. Nonadherence consensus conference summary report. American Journal of Transplantation, v. 9, n. 1, p. 35-41, 2009.
FINE, R. N. et al. Nonadherence consensus conference summary report. American Journal of Transplantation, v. 9, p. 35–41, 2009.
FRANKLIN, B. D.; VAN MIL, J. W. Defining clinical pharmacy and pharmaceutical care. Pharmacy World & Science, v. 27, n. 3, p. 137, 2005.
GASTON, R.S.; HUDSON, S.L.; WARD, M.; JONES, P.; MACON, R. Late renal
allograft loss: noncompliance masquerading as chronic rejection. Transplant Proceedings, v.
31, n. 4A, p. 21S-23S, 1999.
GERMANI, G.; LAZZARO, S.; GNOATO, F.; SENZOLO, M.; BORELLA, V.;
RUPOLO, G.; et al. Nonadherent behaviors after solid organ transplantation. Transplant Proceedings, v. 43, p. 318-323, 2011.
GARCIA, V.D. Arquivo pessoal de Valter Duro Garcia. [S.l.: s.n., 19–?]. Dados não publicados.
GARCIA, V.D.; PESTANA, J.O.M.; IANHEZ, L.E. História dos transplantes no Brasil. In: GARCIA, V.D.; ABBUD-FILHO, M.; NEUMANN, J.J.; PESTANA, J.O.M. Transplante de órgãos e tecidos. 2. ed. São Paulo: Segmento Pharma, 2006. p. 27-42.
GORDON, E. J.; GALLANT, M.; SEHGAL, A. R.; CONTI, D.; SIMINOFF, L. A.
Medication-taking among adult renal transplant recipients: barriers and strategies. Transplant International, v. 22, p. 534-545, 2009.
HAMBURGER, J. Memories of old times. In: TERASAKI, P. History of transplantation: thirty-five recollections. Los Angeles: UCLA Tissue Typing Laboratory, 1991. p. 61-71.
HEINECK, Isabela; PIZZOL, Tatiane da Silva dal. Uso racional de medicamentos e evidências clínicas. In: SANTOS, Luciana dos; TORRIANI, Mayde Seadi; BARROS, Elvino. Medicamentos na prática da farmácia clínica. Porto Alegre: Artmed, 2013. Cap. 6. p. 69-81.
HEPLER, C.D. Clinical pharmacy, pharmaceutical care, and the quality of drug therapy. Pharmacotherapy, v. 24, n. 11, p. 1491-1498, 2004.
HOLLAND, R.W.; NIMMO, C.M. Transitions in pharmacy practice, part 1: beyond pharmaceutical care. American Journal of Health-System Pharmacy, v. 56, n. 17, p. 17581764, 1999.
IANHEZ, L.E. Transplante renal no Brasil: história, evolução e problemas atuais. J Bras Nefrol, v. 16, p. 5-16, 1994.
INTERNATIONAL TRANSPLANT NURSES SOCIETY (ITNS). Introduction to transplant kidney. Fundation, 1966. p. 75-94.
IANHEZ, L.E.; AGUIAR, V.E.R.; AJZEN, H.; SANTINO FILHO, F.; KNIJNIK, R.
Tratamento do paciente renal crônico terminal no Brasil. J Bras Nefrol, v. 1, p. 43-47, 1979.
LUAN, F.L.; STEFFICK, D.E.; OJO, A.O. Steroid-free maintenance immunosuppression in kidney transplantation: is it time to consider it as a standard therapy? Kidney Int., v. 76, n. 8, p. 825-830, 2009.
MARTINS, B. C. C.; DE SOUZA, T. R.; LUNA, Â. M. P. T.; DE FRANÇA, F. M. M.; et al. Atenção farmacêutica para pacientes transplantados em um hospital universitário: intervenções farmacêuticas realizadas. Universidade Federal do Ceará, 2012.
MARTINBIANCHO, Jacqueline Kohut; ZUCKERMANN, Joice; ALMEIDA, Silvana
Maria de. Farmácia clínica. In: SANTOS, Luciana dos; TORRIANI, Mayde Seadi; BARROS, Elvino (Org.). Medicamentos na prática da farmácia clínica. Porto Alegre:
Artmed, 2013. Cap. 7, p. 82-99.
MATAS, A. J.; KANDASWAMY, R.; GILLINGHAM, K. J.; MCHUGH, L.; IBRAHIM,
H.; KASISKE, B.; et al. Prednisone-free maintenance immunosuppression-a 5-year experience. American Journal of Transplantation, v. 5, n. 10, p. 2473-2478, 2005.
MERRIL, J.P. The present status of kidney homografting (October 1964). In: METCOFF,
J. (Org.). Homotransplantation: Kidney and other tissues. New York: National, MOURAD,
G.; ROSTAING, L.; LEGENDRE, C.; GARRIGUE, V.; THERVET, E.; DURAND, D.
Sequential protocols using basiliximab versus antithymocyte globulins in renal-transplant patients receiving mycophenolate mofetil and steroids. Transplantation, v. 78, n. 4, p. 584590, 2004.
MITCHELL, J. F. Pharmacist involvement as a member of a renal transplant team. American Journal of Hospital Pharmacy, v. 33, p. 55-58, 1976.
MURRAY, J. E. Surgery of the soul: Reflexions on a curious career. Boston: Boston Nursing: Core Competencies. Pittsburg: International Transplant Nurses, 1991.
NEVINS, T.E.; KRUSE, L.; SKEANS, M.A.; THOMAS, W. The natural history of
azathioprine compliance after renal transplantation. Kidney International, v. 60, n. 4, p. 15651570, 2001.
NEVINS, Thomas E.; ROBINER, William N.; THOMAS, William. Predictive patterns of early medication adherence in renal transplantation. Transplantation, [s.l.], v. 98, n. 8, p. 878884, out. 2014.
ORGANIZAÇÃO MUNDIAL DA SAÚDE. Promoción del uso racional de medicamentos: componentes centrales. Perspectivas políticas sobre medicamentos da OMS, p. 1-6, setembro 2002.
PASCUAL, J.; ZAMORA, J.; GALEANO, C.; ROYUELA, A.; QUEREDA, C. Steroid
avoidance or withdrawal for kidney transplant recipients. Cochrane Database of Systematic Reviews, 21 jan. 2009.
PIOVESAN, A. et al. Estado atual do transplante renal no Brasil e sua inserção no contexto mundial. Revista de Medicina, v. 97, n. 3, p. 334-339, 2018.
PORRETT, P. M. et al. First clinical-grade porcine kidney xenotransplant using a human decedent model. American Journal of Transplantation, 2022.
QUEIROZ, O. V. D.; GUERRA JÚNIOR, A. A.; MACHADO, C. J.; ANDRADE, E. L.
G. et al. A construção da Base Nacional de Dados em Terapia Renal Substitutiva (TRS) centrada no indivíduo: relacionamento dos registros de óbitos pelo subsistema de Autorização de Procedimentos de Alta Complexidade (Apac/SAI/SUS) e pelo Sistema de Informações sobre Mortalidade (SIM) – Brasil 2000-2004. Epidemiologia e Serviços de Saúde, v. 18, n. 2, p. 107-120, 2009.
RIELLA, L.V.; NETO, E.D. Uso de drogas imunossupressoras e seus mecanismos de ação. In: RIELLA, C.M. Princípios de nefrologia e distúrbios hidroeletrolíticos. 5. ed. Rio de Janeiro: Guanabara Koogan, 2010. Cap. 58, p. 1081-1098.
RUSSELL, C.; CONN, V.; ASHBAUGH, C.; MADSEN, R.; WAKEFIELD, M.; WEBB,
A. Taking immunosuppressive medications effectively (TIMELink): a pilot randomized controlled trial in adult kidney transplant recipients. Clinical Transplantation, v. 25, p. 864– 870, 2011.
VITOLA, Santo Pascual. Transplante renal em crianças com peso inferior a 15 kg. In:
SOCIETY, ITNS. Transplantation des viscères. Lyon Med, Lyon, v. 98, p. 859-864, 1902.
SESSO, R.; EISENBERG, J. M.; STABILE, C.; DRAIBE, S.; AJZEN, H.; RAMOS, O.
Cost-effectiveness analysis of the treatment of endstage renal disease in Brazil. International Journal of Technology Assessment in Health Care, v. 6, n. 1, p. 107-114, 1990.
TONG, A.; HOWELL, M.; WONG, G.; WEBSTER, A. C.; HOWARD, K.; CRAIG, J.
C. The perspectives of kidney transplant recipients on medicine taking: a systematic review of qualitative studies. Nephrology Dialysis Transplantation, v. 26, p. 344-354, 2011.
UNIVERSIDADE DE SÃO PAULO. Introdução à fisiologia renal: circulação e excreção. São Paulo: Ed. USP, 2016. 56, 58 p.
VASCONCELOS, M. S. F.; MENEZES, P. A.; MENEZES, J. A. V. et al. O transplante renal no Hospital dos Servidores do Estado – Rio de Janeiro: revisão de 380 transplantes. Jornal Brasileiro de Transplante, v. 1, p. 71-83, 1998.
VITOLA, Santo Pascual. Transplante renal em crianças com peso inferior a 15 kg. In:
SOCIETY, ITNS. Transplantation des viscères. Lyon Med, Lyon, v. 98, p. 859-864, 1902.
KIZER, K.W. The “new VA”: a national laboratory for healthcare quality management. American Journal of Medicine, 1999.
1 Discente de Farmácia pela Faculdade de Educação e Tecnologia da Amazônia.e-mail: Jonescosta832@gmail.com
2 Discente de Farmácia pela carneirodavid952@gmail.com Faculdade de Educação e Tecnologia da Amazônia.
3 Discente de Farmácia pela geisibsilva1407@gmail.com Faculdade de Educação e Tecnologia da Amazônia
4 Discente de Farmácia pela pantojacamille2002@icloud.com Faculdade de Educação e Tecnologia da Amazônia
5 Discente de Farmácia pela Faculdade de Educação e Tecnologia da Amazônia e-mail: eshylamachado@gmail.com
6 Mestre em Doenças Tropicais pela Universidade Federal do Pará. e-mail: guacelisjr2@gmail.com
transplante renal, pois promove maior segurança terapêutica, otimização dos resultados clínicos e melhoria da qualidade de vida dos pacientes transplantados, reforçando a necessidade de sua inserção efetiva nas equipes multiprofissionais de transplante.
