DIAGNOSTIC APPROACH TO TYPE 2 DIABETES MELLITUS: CHALLENGES AND PERSPECTIVES
REGISTRO DOI: 10.5281/zenodo.11198666
NOGUEIRA, Andressa Oliveira Cavalcante1; SALES, Dalila Mota2; CORREA, George Lucas Reis3; CASTRO, Afonso Caio Fahning4.
RESUMO
Introdução: O Diabetes Mellitus (DM) é uma condição caracterizada pela elevação dos níveis de glicose no sangue devido a defeitos na secreção e/ou ação da insulina. Apesar dos avanços na medicina, o diagnóstico preciso e oportuno dessa doença continuam sendo desafios, muitas vezes resultando em complicações para os pacientes. Objetivos: esta pesquisa tem como objetivo analisar as abordagens diagnósticas atuais para o diabetes mellitus tipo 2, visando identificar desafios e perspectivas emergentes para aprimorar a eficiência diagnóstica e o manejo clínico. Justificativa: A relevância desta pesquisa reside na necessidade de melhorar os métodos diagnósticos do Diabetes Mellitus Tipo 2, uma doença com alta prevalência e impacto significativo na saúde pública. Investigações recentes sugerem que novas tecnologias, como biomarcadores séricos e técnicas de imagem avançadas, podem melhorar a precisão do diagnóstico. Além disso, estratégias de triagem e educação em saúde podem facilitar a detecção precoce da doença. Essa pesquisa é importante não apenas para a comunidade científica, mas também para a sociedade como um todo, pois pode contribuir para a redução do impacto econômico e social do Diabetes Mellitus Tipo 2. Metodologia: Realizamos um estudo descritivo quali-quantitativo e revisão integrativa da literatura, selecionando artigos em língua portuguesa, inglês e espanhol publicados nos últimos 10 anos nas bases de dados Google Acadêmico, Scielo e em órgãos relevantes da área. Resultados e discussão: Os resultados destacam a importância do diagnóstico precoce, do acesso adequado ao tratamento e da promoção de hábitos saudáveis de vida no controle do DM2. A discussão aborda os desafios enfrentados no acesso aos serviços de saúde, a falta de conscientização sobre os fatores de risco e sintomas do DM2 e a necessidade de políticas públicas mais eficazes para enfrentar essa condição. Conclusão: Esta pesquisa tem o potencial de fornecer diretrizes para o desenvolvimento de métodos diagnósticos mais acessíveis e precisos para o Diabetes Mellitus Tipo 2. Ao alcançar esses objetivos, espera-se contribuir para a promoção da saúde e o bem-estar da população, além de reduzir a carga sobre os sistemas de saúde.
Palavras-chave: Diabetes Mellitus Tipo 2; Manejo Clínico; Autocuidado; Abordagens Diagnósticas; Diagnóstico Precoce
ABSTRACT
Introduction: Diabetes Mellitus (DM) is a condition characterized by elevated blood glucose levels due to defects in insulin secretion and/or action. Despite advances in medicine, precise and timely diagnosis of this disease remain challenges, often resulting in complications for patients.Objectives: This research aims to analyze current diagnostic approaches for Type 2 Diabetes Mellitus, aiming to identify challenges and emerging perspectives to enhance diagnostic efficiency and clinical management. Justification: The relevance of this research lies in the need to improve diagnostic methods for Type 2 Diabetes Mellitus, a disease with high prevalence and significant impact on public health. Recent investigations suggest that new technologies, such as serum biomarkers and advanced imaging techniques, may improve diagnostic accuracy. Additionally, screening strategies and health education may facilitate early detection of the disease. This research is important not only for the scientific community but also for society as a whole, as it may contribute to reducing the economic and social impact of Type 2 Diabetes Mellitus. Methods: We conducted a descriptive quali-quantitative study and integrative literature review, selecting articles in Portuguese, English, and Spanish published in the last 10 years from databases such as Google Scholar, Scielo, and relevant organizations in the field. Results and Discussion: The results highlight the importance of early diagnosis, adequate access to treatment, and promotion of healthy lifestyle habits in controlling DM2. The discussion addresses the challenges faced in accessing healthcare services, lack of awareness about DM2 risk factors and symptoms, and the need for more effective public policies to address this condition. Conclusion: This research has the potential to provide guidelines for the development of more accessible and accurate diagnostic methods for Type 2 Diabetes Mellitus. By achieving these objectives, it is expected to contribute to the promotion of health and well-being of the population, as well as to reduce the burden on healthcare systems.
Keywords: Type 2 Diabetes Mellitus; Clinical Management; Self-care; Diagnostic Approaches.
1 INTRODUÇÃO
O diabetes mellitus é uma condição metabólica complexa caracterizada pela elevação crônica dos níveis de glicose no sangue, resultante da deficiência na produção de insulina pelo pâncreas ou da resistência à ação da insulina nos tecidos periféricos. Esta disfunção metabólica afeta um grande número de pessoas em todo o mundo, representando um desafio significativo para os sistemas de saúde devido às suas complicações crônicas e incapacitantes (Associação Americana de Diabetes, 2022; Reis, 2023).
De acordo com dados da International Diabetes Federation (IDF), a prevalência do diabetes mellitus tem aumentado consideravelmente nas últimas décadas. Estima-se que em 2021, aproximadamente 537 milhões de adultos viviam com diabetes, e esse número continua crescendo, com projeções indicando que poderá atingir cerca de 783 milhões até 2045 (IDF, 2019; Zhao et al., 2019).
No âmbito nacional, o Brasil enfrenta desafios significativos relacionados ao diabetes. O país é classificado como o quarto com maior incidência da doença, e estima-se que quase 15 milhões de brasileiros sejam afetados pelo diabetes mellitus (IDF, 2013; Lira et al., 2020).
Estudos apontam que o diabetes contribui com 14,5% das mortes anuais em todo o mundo, com projeções alarmantes para o futuro (IDF, 2013; Lira et al., 2020). Além de aumentar o risco de doenças cardiovasculares, essa condição tem um impacto significativo na qualidade de vida dos pacientes (Benjamin et al., 2017; Mamudu et al., 2018).
O diabetes mellitus não controlado pode levar a uma série de complicações graves que afetam diversos sistemas do corpo humano. Além do aumento do risco de doenças cardiovasculares, a doença também está associada a complicações micro e macrovasculares, como retinopatia diabética, neuropatia, nefropatia e doença arterial periférica (Benjamin et al., 2017; Comitê de Prática Profissional da Associação Americana de Diabetes, 2021).
O diabetes mellitus (DM) é classificado em diversos tipos, incluindo tipo 1 (A e B), tipo 2, diabetes gestacional e outras formas específicas da doença. O diabetes mellitus tipo 2 (DMT2), que representa a maior parcela de casos, correspondendo a aproximadamente 90 a 95% do total, é predominantemente observado em adultos. Essa condição é caracterizada por uma produção insuficiente de insulina ou pela resistência à sua ação. Entre as principais causas associadas ao desenvolvimento do diabetes tipo 2, destacam-se a obesidade e o estilo de vida sedentário (Sociedade Brasileira de Diabetes, 2016).
Pacientes diagnosticados com diabetes mellitus tipo 2 (DMT2) geralmente apresentam produção de insulina, porém suas células não respondem adequadamente a ela, resultando em uma condição conhecida como resistência à insulina. Consequentemente, a eficácia da insulina na redução dos níveis de glicose no sangue é comprometida, levando a um aumento na produção hepática de glicose e contribuindo para a elevação da glicemia, acompanhada de níveis elevados de insulina no sangue (Figueiredo & Rabelo, 2009).
O diabetes gestacional (DMG) é caracterizado pela alteração dos níveis de glicose durante a gravidez, geralmente ocorrendo no segundo ou terceiro trimestre. Estima-se que a prevalência dessa condição varie entre 1 e 14% das gestações. Um dos fatores de risco associados ao seu desenvolvimento é o ganho excessivo de peso durante a gravidez, o qual pode resultar em complicações para a saúde materna e fetal (Sociedade Brasileira de Diabetes, 2009).
De acordo com a American Diabetes Association (ADA), uma estratégia fundamental na promoção da saúde e na redução das doenças crônicas não transmissíveis (DCNTs) é adotar uma alimentação equilibrada. Nesse sentido, a alimentação adequada e saudável desempenha um papel crucial no controle, tratamento e prevenção de complicações para indivíduos com diabetes mellitus (DM) (Fonseca & Ito, 2015).
O tratamento do diabetes mellitus (DM) é essencial para manter o controle adequado dos níveis de glicose e do metabolismo, visando prevenir complicações associadas. A adesão do paciente ao plano terapêutico é crucial e envolve seguir rigorosamente a prescrição de medicamentos e as modificações no estilo de vida, como adotar uma dieta específica e praticar atividade física regularmente (Viilas Boas et al., 2012).
Nesse contexto, diante da crescente prevalência do diabetes mellitus e de suas complicações, torna-se imperativo desenvolver abordagens mais eficazes na Atenção Primária em Saúde. Estratégias de educação em saúde e prevenção se tornam fundamentais para fornecer informações claras e acessíveis sobre a prevenção e o manejo da retinopatia diabética entre os pacientes diabéticos (Reis, 2023).
O diabetes mellitus é uma doença metabólica que afeta um grande número de pessoas em todo o mundo, representando um desafio significativo para os sistemas de saúde devido às suas complicações crônicas e incapacitantes. Com o aumento da prevalência do diabetes, é fundamental desenvolver abordagens mais eficazes na Atenção Primária em Saúde, especialmente visando a prevenção e o manejo das complicações associadas à doença. Estratégias de educação em saúde e prevenção se tornam essenciais para fornecer informações claras e acessíveis aos pacientes diabéticos, visando melhorar sua qualidade de vida e reduzir o impacto do diabetes na saúde pública.
Por outro lado, o tratamento adequado do diabetes mellitus é crucial para manter o controle glicêmico e prevenir complicações. A adesão do paciente ao plano terapêutico, que inclui o seguimento rigoroso da prescrição de medicamentos e mudanças no estilo de vida, desempenha um papel fundamental nesse processo. Portanto, é essencial que os profissionais de saúde atuem de forma integrada, fornecendo orientações precisas e suporte contínuo aos pacientes com diabetes, a fim de garantir o sucesso do tratamento e a melhoria da qualidade de vida desses indivíduos.
2 MATERIAIS E MÉTODOS
2.1 Delineamento da pesquisa
Trata-se de uma pesquisa metodológica que combina elementos de estudo descritivo quali-quantitativo, acompanhado de uma revisão integrativa da literatura. O objetivo principal é identificar e analisar estudos relevantes relacionados ao diagnóstico do diabetes mellitus tipo 2 (DM2), intervenções educativas e práticas de atenção primária à saúde, com o intuito de esclarecer desafios e perspectivas nessa área.
2.2 Fontes de dados utilizados
A coleta de dados foi conduzida por meio de uma busca sistemática em diversas bases de dados eletrônicas, incluindo PubMed, Scielo, Google Acadêmico e Biblioteca Virtual de Saúde (BVSALUD). Os termos de busca foram selecionados para abranger aspectos relevantes do diagnóstico do DM2 e intervenções educativas associadas.
Após definição dos termos de pesquisa utilizando o “MeSH Terms”, conduzimos uma busca sistemática nas bases de dados selecionadas. Os nos descritores utilizados foram: “diabetes mellitus tipo 2”, “manejo clínico”, “autocuidado”; “abordagens diagnósticas”.
2.3 Critérios de Seleção
Para assegurar a inclusão de estudos pertinentes e a exclusão de trabalhos inadequados, foram estabelecidos critérios específicos. Os estudos considerados para análise foram os publicados nos últimos 10 anos (de 2014 a 2024), redigidos em inglês, português ou espanhol, provenientes de revistas científicas reconhecidas na área da saúde. Priorizamos a seleção de estudos que abordassem diretamente os métodos diagnósticos do diabetes mellitus tipo 2 (DM2), suas complicações, intervenções terapêuticas e perspectivas futuras.
Foram excluídos os estudos que não estavam alinhados com os objetivos específicos da pesquisa, como aqueles que abordavam outras condições além do DM2, ou que não tratavam de aspectos relacionados ao diagnóstico e tratamento da doença. Ademais, foram excluídos os trabalhos com metodologia inadequada, de baixa qualidade ou que não passaram por revisão por pares.
A estratégia de seleção dos artigos compreendeu diversas etapas, incluindo a busca nas bases de dados selecionadas, a análise dos títulos e resumos dos artigos encontrados, bem como a leitura completa dos artigos pré-selecionados. Após uma avaliação criteriosa, foram escolhidos 15 artigos científicos para a revisão integrativa da literatura, sendo que 5 foram descartados de acordo com os critérios de exclusão previamente estabelecidos.
Esses critérios foram aplicados de maneira rigorosa com o intuito de garantir a relevância e a qualidade dos estudos incluídos na análise, contribuindo assim para uma compreensão abrangente dos desafios e das perspectivas na abordagem diagnóstica do diabetes mellitus tipo 2.
3 RESULTADOS E DISCUSSÃO
A Diabetes Mellitus tipo 2 (DM2) é uma preocupação crescente em todo o mundo devido ao seu impacto em constante crescimento. Essa condição está relacionada a uma resistência aumentada à insulina e a uma disfunção nas células β do pâncreas, responsáveis pela produção desse hormônio crucial para regular os níveis de glicose no sangue. Tanto fatores genéticos quanto ambientais desempenham um papel significativo na origem dessa resistência e disfunção (GALICIA-GARCIA et al., 2020).
Nos últimos anos, temos testemunhado um aumento alarmante na prevalência da DM2. De acordo com a Federação Internacional de Diabetes (IDF), em seu relatório mais recente de 2022, estimava-se que mais de 500 milhões de adultos entre 20 e 79 anos estavam enfrentando essa condição. E as projeções para 2045 são ainda mais preocupantes, indicando que esse número poderá ultrapassar os 700 milhões de pessoas (IDF, 2022). Esses dados refletem não apenas um aumento na incidência da doença, mas também um desafio crescente para os sistemas de saúde em todo o mundo.
Além disso, a DM2 tem um impacto significativo na mortalidade global. De acordo com dados mais recentes da Organização Mundial da Saúde (OMS), em 2022, a DM2 foi responsável por mais de 4,5 milhões de mortes em todo o mundo. É importante destacar que a prevalência dessa condição é particularmente alta na faixa etária entre 40 e 59 anos, o que ressalta a importância de abordagens preventivas e de manejo precoce (GALICIA-GARCIA et al., 2020).
Estes números não são apenas estatísticas distantes, mas representam vidas individuais e famílias afetadas por essa condição de saúde. Por trás das estatísticas, existem histórias humanas de luta e superação, bem como desafios diários enfrentados por aqueles que vivem com DM2. É fundamental reconhecer a complexidade dessa condição e buscar continuamente formas de prevenção, diagnóstico precoce e tratamento eficaz para melhorar a qualidade de vida das pessoas afetadas.
Estudos revelam que os países do Sul da Ásia, são os mais afetados isso em relação à distribuição étnica e geográfica da diabetes. De acordo com dados da OMS (2022), em 2022, cerca de 60% das pessoas diagnosticadas com diabetes residem no continente asiático. Além disso, outras populações, incluindo japoneses, hispânicos e nativos americanos, também apresentam altas taxas de prevalência da doença.
É interessante notar que, historicamente, os homens têm sido mais afetados pela diabetes. Em 2022, dos mais de 500 milhões de adultos com diabetes em todo o mundo, aproximadamente 250 milhões eram do sexo masculino, enquanto cerca de 230 milhões eram do sexo feminino (OMS, 2022). A influência do gênero na incidência da doença ainda não foi completamente esclarecida, mas evidências sugerem que pode estar relacionada a diferenças na distribuição de gordura corporal, tecido adiposo marrom, expressão dos cromossomos sexuais e fatores hormonais (OMS, 2022).
No Brasil, a Diabetes Mellitus tipo 2 (DM2) também representa uma preocupação significativa em termos de saúde pública. Segundo dados do Ministério da Saúde, em 2021, estima-se que cerca de 10% da população brasileira seja afetada pela DM2 (BRASIL, Ministério da Saúde, 2021). Esses números ressaltam a complexidade e a amplitude do impacto da diabetes em diferentes populações ao redor do mundo, destacando a necessidade contínua de pesquisa e intervenções eficazes para enfrentar esse desafio de saúde pública (KHAN et al., 2019; GALICIA-GARCIA et al., 2020).
É evidente que a obesidade, o sedentarismo e uma dieta rica em calorias são fatores de risco significativos para o desenvolvimento da Diabetes Mellitus tipo 2 (DM2). Estudos recentes, como o realizado por Khan et al. (2021), destacam que metade das pessoas diagnosticadas com DM2 apresenta um índice de massa corporal (IMC) superior a 30 kg/m2, evidenciando a estreita relação entre o aumento da porcentagem de gordura corporal e a resistência à insulina.
A adoção de uma rotina consistente de exercícios físicos se destaca como um elemento preventivo fundamental no combate à DM2 (Khan et al., 2021). Além de auxiliar na diminuição da gordura abdominal, a prática regular de atividade física também promove melhorias na tolerância à glicose, regula os níveis de glicemia e diminui os índices de estresse oxidativo e inflamação no corpo.
Além dos fatores comportamentais, a genética desempenha um papel significativo na predisposição para a DM2, com alterações em diversos genes afetando tanto a ação quanto a secreção de insulina. O processo natural de envelhecimento também está associado ao aumento da prevalência da DM2, devido às mudanças nos mecanismos de resistência à insulina e na função das células β pancreáticas (SZMUILOWICZ; JOSEFSON; METZGER, 2019, ARTANESI et al., 2020, GALICIA-GARCIA et al., 2020). Essas descobertas ressaltam a complexidade multifatorial da DM2 e destacam a importância de abordagens holísticas e preventivas para o seu controle e tratamento.
Mulheres diagnosticadas com diabetes gestacional enfrentam um maior risco de desenvolver Diabetes Mellitus tipo 2 (DM2) ao longo da vida (Khan et al., 2019). Além disso, a síndrome dos ovários policísticos, um distúrbio hormonal que envolve resistência à insulina, também aumenta a predisposição ao desenvolvimento da DM2 (Szmüllowicz, Josefson & Metzger, 2019). Outros fatores de risco incluem pressão arterial elevada e hipertrigliceridemia, que estão associadas à DM2 devido à sua relação com a insensibilidade à insulina.
O hábito de fumar representa um risco adicional para o desenvolvimento da DM2. Estudos recentes revelam que os fumantes que consomem mais de 20 cigarros por dia têm 61% mais chances de desenvolver a doença em comparação com não fumantes (Artanesi et al., 2020). A nicotina, presente no tabaco, parece desempenhar um papel na resistência à insulina e em alterações a nível celular. Além disso, o consumo excessivo de álcool, definido como mais de 63g por dia, também foi associado à DM2 em pesquisas recentes (Khan et al., 2019).
O desenvolvimento da Diabetes Mellitus tipo 2 (DM2) é influenciado por dois fatores principais: a) A reduzida secreção de insulina pelas células β do pâncreas e b) A resistência periférica dos tecidos a esse hormônio. A produção e liberação adequadas de insulina são fundamentais para atender às demandas metabólicas do organismo, e é crucial que todos os processos moleculares envolvidos nesse mecanismo sejam devidamente regulados. A interrupção ou disfunção em qualquer etapa desse processo pode levar a um desequilíbrio metabólico, resultando em níveis elevados de glicose no sangue e contribuindo para o desenvolvimento da Diabetes Mellitus tipo 2 (DM2).
Quando as células β não funcionam adequadamente (Eller-Vainicher et al., 2020), ocorre uma redução na secreção de insulina, limitando a capacidade do organismo de manter níveis fisiológicos de glicemia. Por outro lado, a resistência à insulina promove a produção excessiva de glicose no fígado e a diminuição da captação nos tecidos muscular, hepático e adiposo (Galicia-Garcia et al., 2020). É importante notar que esses dois cenários podem coexistir, resultando em uma hiperglicemia exacerbada e na progressão da DM2 (Valaiyapathi, Gower & Ashraf, 2020).
Tradicionalmente, acredita-se que a disfunção das células β pancreáticas, responsáveis pela produção de insulina, esteja associada principalmente à apoptose celular. No entanto, estudos recentes, como os conduzidos por Eller-Vainicher et al. (2020) e Galicia-Garcia et al. (2020), sugerem uma visão mais abrangente, indicando que uma rede complexa de interações entre fatores ambientais e diversas vias moleculares da biologia celular pode desempenhar um papel significativo nesse processo.
Indivíduos com sobrepeso, especialmente aqueles classificados como obesos, frequentemente apresentam quadros de hiperglicemia e hiperlipidemia, condições que favorecem a resistência à insulina e a instauração de um estado inflamatório crônico no organismo (Galicia-Garcia et al., 2020). Nessas circunstâncias, as células β pancreáticas podem ser expostas a diversos eventos tóxicos, como inflamação, estresse inflamatório, estresse do retículo endoplasmático e estresse metabólico/oxidativo, dependendo de suas predisposições genéticas individuais. Esses eventos podem resultar na perda de integridade das ilhotas pancreáticas, comprometendo ainda mais a função secretora de insulina e contribuindo para o desenvolvimento da Diabetes Mellitus tipo 2 (DM2) (Eller-Vainicher et al., 2020; Galicia-Garcia et al., 2020).
O tecido adiposo desempenha um papel crucial como um órgão endócrino, sendo capaz de secretar uma variedade de hormônios e citocinas que influenciam o metabolismo corporal. Entre esses estão o TNF-α, IL-6 e resistina, os quais podem desencadear inflamação crônica e contribuir para a resistência à insulina (Artanensi, J., et al., 2020). Em indivíduos obesos e com síndrome metabólica, é comum encontrar baixos níveis de adiponectina, um hormônio com propriedades anti-inflamatórias e sensibilizadoras à insulina. Por outro lado, a leptina, outro hormônio produzido pelo tecido adiposo, regula a sensação de fome e o equilíbrio energético.
É importante ressaltar que em contextos de obesidade e resistência à insulina, a lipólise, processo de quebra de gordura, não é devidamente inibida pela insulina. Isso leva a um aumento na produção e liberação de ácidos graxos livres, contribuindo ainda mais para a resistência à insulina, especialmente nos tecidos hepático, muscular e adiposo.
Essas interações complexas entre hormônios adiposos e processos metabólicos são cruciais para entendermos a fisiopatologia da diabetes mellitus tipo 2. Estudos recentes, como os realizados por Artanensi et al. (2020) e Valaiyapathi, Gower e Ashraf (2020), têm contribuído significativamente para a compreensão desses mecanismos.
O diagnóstico do Diabetes Mellitus tipo 2 (DM2) desempenha um papel crucial no manejo clínico eficaz dessa doença crônica. Para um tratamento específico e adequado, é essencial identificar o estágio da doença. Existem diversos métodos para realizar o diagnóstico, que incluem tanto exames laboratoriais precisos quanto critérios clínicos bem definidos.
Entender os critérios estabelecidos para o diagnóstico de pré-diabetes e DM2 é fundamental, pois um diagnóstico precoce é fundamental na prevenção de complicações. Os critérios diagnósticos levam em consideração não apenas os valores laboratoriais, mas também a presença de sintomas clínicos característicos, como poliúria, polidipsia e perda de peso inexplicada. No entanto, é importante notar que esses sintomas geralmente se manifestam apenas em estágios avançados da doença, o que não é o momento ideal para o diagnóstico
Entre os valores laboratoriais considerados, destaca-se que o diagnóstico é confirmado a partir de dois valores alterados, sendo de testes diferentes na mesma ocasião ou testes iguais em ocasiões diferentes. Estudos recentes, como os de Shubrook, Chen e Lim (2018), Khan et al. (2019) e Peer, Balakrishna e Durao (2020), têm contribuído significativamente para a compreensão dos métodos diagnósticos e critérios estabelecidos para o DM2.
Entre os métodos diagnósticos mais comuns para identificar o Diabetes Mellitus tipo 2 (DM2) no Brasil, destacam-se diversas opções que fornecem uma visão abrangente do estado glicêmico do paciente. Um estudo conduzido por Petersmann e colaboradores (2019) ressaltou a importância da dosagem da glicose em jejum, com um valor de referência estabelecido em 126 mg/dL ou superior. Além disso, outro exame crucial é o teste de hemoglobina A1c, conhecido como HbA1c, com um valor de referência para diagnóstico de DM2 de 6,5% ou mais. Esse teste oferece uma visão do controle glicêmico ao longo de aproximadamente três meses, sendo valioso tanto para o diagnóstico inicial quanto para a avaliação do tratamento em curso.
No contexto brasileiro, é importante considerar também o teste de tolerância à glicose oral (TTGO), conforme discutido por Yuing, Lizana e Berral (2019). Neste teste, o paciente ingere uma quantidade específica de glicose, com medidas periódicas da glicose sanguínea realizadas posteriormente. Um valor igual ou superior a 200 mg/dL após 2 horas do teste é indicativo de DM2. Além disso, esses testes também podem indicar a condição de pré-diabetes, com valores de referência para glicemia de jejum entre 100 a 125 mg/dL, hemoglobina A1C entre 5,7% a 6,4%, e glicemia no teste oral de tolerância à glicose (2 horas após 75g) de 140 a 199 mg/dL.
A tabela abaixo resume os critérios laboratoriais estabelecidos para o diagnóstico de Diabetes Mellitus tipo 2 (DM2) e pré-diabetes, fornecendo orientações valiosas para os profissionais de saúde na identificação precoce e tratamento eficaz dessas condições metabólicas. É importante destacar que os critérios para o diagnóstico de DM não são uniformes entre diferentes métodos de avaliação (Carson, 2010). A hemoglobina glicada (HbA1c), por exemplo, embora tenha alta especificidade, pode apresentar baixa sensibilidade na identificação do DM2 quando comparada ao critério de glicemia de 2 horas após a sobrecarga de glicose (Kumar, 2010). Essa informação é corroborada por dados brasileiros, como apontado por Vale Moreira (2019).
Tabela 01: Critérios laboratoriais para diagnóstico de DM2 e pré-diabetes.
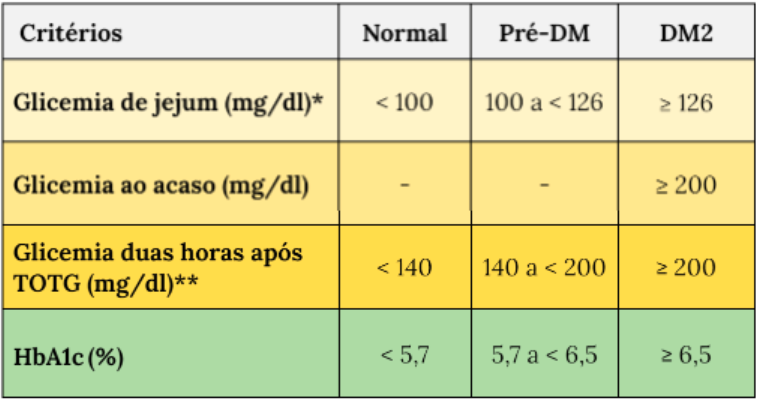
A tabela acima resume os critérios laboratoriais utilizados para o diagnóstico de DM2 e pré-diabetes. Com base nessas diretrizes, os profissionais de saúde podem avaliar os resultados dos testes de forma eficiente e fornecer o tratamento adequado aos pacientes. A identificação precoce dessas condições é essencial para prevenir complicações e promover a saúde a longo prazo.
Detectar precocemente e monitorar regularmente a Diabetes Mellitus tipo 2 (DM2) desempenha um papel vital na prevenção de complicações graves associadas a essa condição. Identificar a doença em estágios iniciais possibilita a implementação imediata de medidas para controlar os níveis de glicose no sangue, promover mudanças no estilo de vida e reduzir o risco de problemas de saúde a longo prazo. É importante ressaltar que a DM2 muitas vezes progride silenciosamente, e complicações como doenças cardíacas, insuficiência renal, neuropatia e cegueira podem se desenvolver antes que os sintomas se manifestem (STRAIN; PALDÁNIUS, 2018; PETERSMANN et al., 2019; PEER et al., 2020).
Por meio de exames de rotina e consultas médicas regulares, é viável monitorar o controle glicêmico e adaptar o tratamento conforme necessário. Essa abordagem não apenas melhora a qualidade de vida dos pacientes, mas também contribui para evitar hospitalizações e reduzir o ônus financeiro associado às complicações da DM2. Assim, a detecção precoce e a avaliação contínua são medidas cruciais para preservar a saúde e o bem-estar a longo prazo.
A abordagem terapêutica DM2 é multifacetada, envolvendo uma gama de estratégias que abrangem tanto intervenções não farmacológicas quanto farmacológicas (Carson, 2010). No que diz respeito às medidas não farmacológicas, destaca-se a relevância da educação do paciente e da implementação de mudanças no estilo de vida para promover hábitos alimentares mais saudáveis, aumentar a atividade física, abandonar o tabagismo e moderar o consumo de álcool (Carson, 2010).
É essencial que os pacientes recebam orientações claras sobre educação alimentar e sigam recomendações nutricionais e calóricas adequadas (SHUBROOK et al., 2018). O objetivo principal dessas mudanças é normalizar os níveis de glicose no sangue e reduzir os fatores de risco cardiovasculares associados ao DM2 (YUING et al., 2019). Além disso, adotar um estilo de vida saudável ajuda a alcançar e manter um peso adequado e a prevenir as complicações agudas e crônicas da doença (KANALEY et al., 2022).
A incorporação de atividade física regular, juntamente com uma alimentação saudável, desempenha um papel crucial no manejo eficaz do Diabetes Mellitus tipo 2 (DM2), devido aos benefícios que oferece na captação de glicose pelos tecidos periféricos. Essa prática não apenas reduz diretamente os níveis de glicose no sangue, mas também contribui para a manutenção adequada da glicemia (YUING, LIZANA, BERRAL, 2019).
É fundamental ressaltar a importância de orientar os pacientes sobre a prática regular e gradual de exercícios físicos, adaptando-se às suas necessidades individuais. A implementação de um programa de exercícios personalizado pode ser benéfica não apenas para o controle glicêmico, mas também para a melhoria da saúde cardiovascular, da composição corporal e do bem-estar geral do paciente (SAMPATH KUMAR et al., 2019, KANALEY et al., 2022).
SAMPATH KUMAR et al., 2019, destaca a relevância da atividade física na gestão do DM2, destacando seus efeitos benéficos na sensibilidade à insulina, na função cardiovascular e na qualidade de vida dos pacientes.
Além das intervenções iniciais não farmacológicas, que abrangem a promoção de um estilo de vida saudável através de dieta balanceada e aumento da atividade física, com o objetivo de controlar adequadamente o peso, a ingestão de nutrientes, calorias e os níveis de glicose no sangue, existem alternativas farmacológicas disponíveis para casos em que essas medidas não são suficientes para manter os parâmetros glicêmicos dentro dos limites normais (YUING; LIZANA; BERRAL, 2019).
Essas opções farmacológicas incluem uma variedade de medicamentos orais e insulina. Os medicamentos orais atuam de diferentes maneiras, como aumentando a sensibilidade à insulina, reduzindo a produção de glicose pelo fígado ou estimulando a secreção de insulina pelo pâncreas. Já a terapia com insulina é reservada para casos em que a produção endógena de insulina é insuficiente para manter a glicemia sob controle (KHAN et al., 2019).
É importante ressaltar que a escolha do tratamento farmacológico deve ser individualizada, levando em consideração diversos fatores, como a gravidade da doença, a presença de comorbidades, a tolerabilidade aos medicamentos e as preferências do paciente (ARTASENSI et al., 2020).
Os medicamentos orais empregados no tratamento do Diabetes Mellitus tipo 2 (DM2) são categorizados em diversas classes, sendo selecionados individualmente com base no mecanismo de ação, efeitos sobre a secreção ou sensibilidade à insulina, influência no peso corporal, além de possíveis reações adversas e contraindicações ((KHAN et al., 2019). Entre as principais classes de antidiabéticos orais estão as biguanidas, como a metformina, as glitazonas, sulfonilureias, glinidas, inibidores de DPP-4, análogos de GLP-1, inibidores de SGLT-2 e inibidores da α–glicosidase (, LANDGRAF et al., 2019).
Cada uma dessas classes desempenha uma função específica na gestão do diabetes, possibilitando uma abordagem personalizada para cada paciente, levando em consideração suas condições de saúde individuais, tolerância aos medicamentos e necessidades terapêuticas (ARTASENSI et al., 2020, KUŁACZKOWSKA et al., 2021).
Quando o controle glicêmico está significativamente comprometido, com níveis elevados de glicose em jejum, hemoglobina glicada desregulada e sintomas graves, a insulinoterapia pode ser necessária. A resistência à insulina, que é característica do DM2, pode levar à redução progressiva da produção de insulina pelo pâncreas, tornando a terapia com insulina uma opção importante para o tratamento, especialmente em casos de não adesão a outras formas de tratamento (LANDGRAF et al., 2019, ARTASENSI et al., 2020, RACHDAOUI, 2020).
Existem diversas categorias de insulina, cada uma com propriedades e ações específicas. A insulina basal, por exemplo, é formulada para manter níveis estáveis de insulina no corpo ao longo do dia, sem picos (ARTASENSI et al., 2020). Exemplos comuns incluem Degludeca, Detemir e Glargina, que possuem uma duração média de 24 horas. Por outro lado, as insulinas de ação intermediária, como a NPH, têm uma duração de cerca de 12 horas (GALICIA-GARCIA et al., 2020). No entanto, essas insulinas podem não ser suficientes para controlar os picos de glicose após as refeições, o que pode necessitar da administração de insulina de ação prandial.
Para esse fim, existem as insulinas de ação ultrarrápida, como Lispro, Aspart e Glulisina, que começam a agir em apenas 15 minutos. Já a insulina regular leva cerca de 45 minutos para começar a agir após a administração (RACHDAOUI, 2020).
A abordagem de longo prazo no tratamento do Diabetes Mellitus tipo 2 (DM2) visa principalmente prevenir as complicações que podem comprometer a qualidade de vida, a produtividade e a sobrevida dos pacientes. Entre as complicações mais preocupantes estão aquelas que afetam a microcirculação, aumentando o risco de desenvolvimento de doenças microvasculares ((STRAIN, PALDÁNIUS, 2018).
Essas complicações incluem a Retinopatia Diabética, que afeta os vasos sanguíneos da retina e pode levar à perda de visão; a Nefropatia Diabética, que compromete a função dos rins; e a Neuropatia Diabética, que afeta os nervos e pode causar sintomas como dormência, formigamento e dor (KHAN et al., 2019). Portanto, é crucial realizar rastreamento periódico para detectar precocemente essas condições, uma vez que apresentam alto risco de desenvolvimento em pacientes com DM2.
O DM2 representa um desafio significativo para o Sistema Único de Saúde (SUS) e para a saúde pública como um todo. No contexto brasileiro, a prevalência crescente dessa condição, aliada às suas complicações crônicas, impõe uma pressão cada vez maior sobre os recursos disponíveis e os serviços de saúde.
Um dos principais desafios enfrentados pela população no que diz respeito ao DM2 é o acesso a diagnóstico precoce e tratamento adequado. Muitas vezes, o diagnóstico é realizado tardiamente, quando as complicações já estão estabelecidas, o que impacta negativamente o prognóstico dos pacientes. Além disso, o acesso a medicamentos e insumos para o controle da doença pode ser limitado, especialmente para aqueles que dependem exclusivamente do SUS para o seu atendimento de saúde.
Segundo Yuing, Lizana e Berral (2019), o diagnóstico tardio do DM2 contribui para o agravamento das complicações e a redução da qualidade de vida dos pacientes. A falta de acesso a serviços de saúde e ações de promoção e prevenção é apontada por Khan et al. (2019) como um fator que dificulta a identificação precoce da doença, especialmente em comunidades com baixa renda e acesso limitado aos cuidados de saúde.
Além disso, a falta de conscientização sobre os fatores de risco e os sintomas do DM2 é um desafio significativo, conforme destacado por Artasensi et al. (2020). Muitas pessoas desconhecem os sinais de alerta da doença e não buscam ajuda médica até que as complicações se tornem evidentes, o que reduz as chances de um manejo adequado e eficaz.
Segundo Galicia-Garcia et al. (2020), o fornecimento inconsistente de medicamentos pelo Sistema Único de Saúde (SUS) e as dificuldades financeiras enfrentadas por muitos pacientes impedem o acesso regular ao tratamento e contribuem para o agravamento da doença.
Além disso, a falta de apoio e orientação adequados para a adoção de um estilo de vida saudável é um desafio comum enfrentado pela população. De acordo com Rachdaoui (2020), muitos pacientes têm dificuldade em fazer mudanças em sua dieta e níveis de atividade física, o que pode dificultar o controle do DM2 e aumentar o risco de complicações
Os desafios enfrentados pela população no enfrentamento do DM2 incluem o diagnóstico tardio, a falta de acesso a serviços de saúde, a falta de conscientização, o acesso limitado a medicamentos e insumos e a dificuldade em adotar um estilo de vida saudável. Diante desses desafios, diversos planos e políticas de saúde foram implementados pelo governo brasileiro com o objetivo de enfrentar o DM2.
Os planos de governo desempenham um papel fundamental no enfrentamento do Diabetes Mellitus tipo 2 (DM2) no Brasil, estabelecendo diretrizes e estratégias para prevenir, diagnosticar e tratar a doença em nível nacional. Esses planos são desenvolvidos com base em evidências científicas e visam promover a saúde da população e reduzir o impacto do DM2 na sociedade.
O Plano de Ações Estratégicas para o Enfrentamento das Doenças Crônicas Não Transmissíveis (DCNT) no Brasil, lançado em 2011, foi um marco nesse sentido. Ele estabeleceu diretrizes e metas para a prevenção e o controle do DM2, incluindo a promoção de hábitos saudáveis de vida, a melhoria do acesso ao diagnóstico e tratamento, e a qualificação da atenção básica em saúde (Brasil, 2011).
Uma das estratégias centrais desse plano é a implementação de políticas públicas que visam reduzir os principais fatores de risco para o DM2, como obesidade, sedentarismo e má alimentação. Essas políticas incluem a promoção de uma alimentação saudável, a criação de espaços públicos para a prática de atividade física e a regulamentação da publicidade de alimentos não saudáveis.
Além disso, o Programa Nacional de Melhoria do Acesso e da Qualidade da Atenção Básica (PMAQ-AB), lançado em 2011, tem como objetivo principal fortalecer a atenção básica e ampliar o acesso da população aos serviços de saúde. No contexto do DM2, isso se traduz em ações voltadas para o diagnóstico precoce, o acompanhamento regular dos pacientes e a promoção de práticas de autocuidado.
O Plano Nacional de Saúde (PNS) 2020-2023 estabelece metas e objetivos específicos para o enfrentamento do DM2 e outras doenças crônicas no Brasil. Entre as metas do PNS relacionadas ao DM2 estão a redução da prevalência da doença, o aumento do acesso ao diagnóstico e tratamento adequados e a melhoria da qualidade de vida dos pacientes.
Esses planos de governo refletem a importância atribuída ao enfrentamento do DM2 como um problema de saúde pública no Brasil. No entanto, sua eficácia depende da implementação efetiva das políticas propostas e do envolvimento de diversos setores da sociedade, incluindo profissionais de saúde, organizações da sociedade civil e a população em geral (Brasil, 2020).
No âmbito do SUS, as equipes de saúde da família desempenham um papel fundamental na identificação precoce de fatores de risco para o DM2, na promoção de hábitos saudáveis de vida e no acompanhamento regular dos pacientes com a doença. Além disso, os centros de atenção especializada oferecem suporte para o diagnóstico e tratamento adequados, incluindo o acesso a medicamentos e tecnologias para o controle glicêmico.
A abordagem multiprofissional e interdisciplinas aos cuidados aos pacientes envolve não apenas profissionais de saúde, como médicos, enfermeiros e nutricionistas, mas também educadores físicos, psicólogos e assistentes sociais, que desempenham um papel fundamental na promoção de hábitos saudáveis e no apoio ao autocuidado.
Além disso, há um consenso crescente sobre a necessidade de uma maior integração entre os diferentes níveis de atenção à saúde, desde a atenção básica até a atenção especializada, para garantir um cuidado mais eficiente e coordenado. Isso inclui o fortalecimento da Rede de Atenção à Saúde, com a implementação de protocolos clínicos e diretrizes terapêuticas baseadas em evidências, a fim de garantir um tratamento mais uniforme e equitativo em todo o país.
Desta maneira, dentro do contexto das discussões e perspectivas sobre o enfrentamento do Diabetes Mellitus tipo 2 (DM2), é importante considerar uma série de aspectos que envolvem não apenas os desafios atuais, mas também as possíveis direções futuras para melhorar a abordagem diagnóstica, o tratamento e a prevenção da doença. Nesse sentido, destacam-se algumas discussões relevantes e perspectivas promissoras.
a) Abordagem Multidisciplinar: A integração de diferentes profissionais de saúde, como médicos, enfermeiros, nutricionistas, psicólogos e educadores físicos, no cuidado ao paciente com DM2 tem sido objeto de discussão. A abordagem multidisciplinar pode proporcionar uma visão mais abrangente e holística do paciente, considerando não apenas os aspectos clínicos da doença, mas também os fatores psicossociais e comportamentais que influenciam no manejo da condição.
b) Uso de Tecnologias Digitais: O avanço das tecnologias digitais, como aplicativos móveis, dispositivos wearables e telemedicina, oferece novas oportunidades para o monitoramento remoto da glicemia, o acompanhamento do estilo de vida e a comunicação entre pacientes e profissionais de saúde (Yuing, Lizana, & Berral, 2019). Essas ferramentas podem facilitar o autocuidado, promover a adesão ao tratamento e melhorar os desfechos clínicos dos pacientes com DM2.
c) Medicina Personalizada: Compreender a variabilidade genética e metabólica dos pacientes com DM2 pode permitir uma abordagem mais personalizada no diagnóstico e tratamento da doença (Khan et al., 2019). A medicina personalizada considera as características individuais de cada paciente, como perfil genético, resposta ao tratamento e estilo de vida, para oferecer intervenções mais eficazes e direcionadas.
d) Prevenção Primária e Educação em Saúde: Investir em programas de prevenção primária, com ênfase na promoção de hábitos saudáveis de vida, pode ser uma estratégia eficaz para reduzir a incidência do DM2. A educação em saúde desempenha um papel fundamental nesse contexto, capacitando indivíduos e comunidades a adotarem comportamentos saudáveis, identificarem fatores de risco e procurarem ajuda médica precocemente.
e) Equidade e Acesso Universal à Saúde: Garantir a equidade no acesso aos serviços de saúde e aos tratamentos para o DM2 é essencial para reduzir as disparidades sociais e melhorar os desfechos de saúde da população. Políticas públicas que promovam a inclusão social, a distribuição justa de recursos e o fortalecimento do Sistema Único de Saúde (SUS) são fundamentais para alcançar esse objetivo (Brasil, 2011).
No cenário das perspectivas futuras, é importante destacar que a abordagem do DM2 continuará evoluindo à medida que novas evidências científicas surgirem e novas tecnologias forem desenvolvidas. Portanto, investir em pesquisa, educação continuada e políticas de saúde baseadas em evidências é fundamental para enfrentar os desafios atuais e promover uma abordagem mais eficaz e humanizada do Diabetes Mellitus tipo 2.
4 CONCLUSÃO
O enfrentamento do Diabetes Mellitus tipo 2 (DM2) no Brasil demanda uma abordagem abrangente e multidisciplinar, que leve em consideração os desafios identificados. Desde o diagnóstico precoce até o tratamento e a prevenção de complicações, é evidente que uma série de fatores influencia a eficácia das estratégias adotadas.
É fundamental aumentar a conscientização sobre os fatores de risco e os sintomas do DM2, especialmente em comunidades com baixa renda e acesso limitado aos cuidados de saúde (Yuing, Lizana, & Berral, 2019). A falta de acesso a serviços de saúde e medicamentos é um obstáculo significativo que precisa ser superado para garantir o diagnóstico precoce e o tratamento adequado da doença.
A promoção de hábitos saudáveis de vida, incluindo uma dieta equilibrada e a prática regular de atividade física, desempenha um papel fundamental na prevenção e no controle do DM2 (Shubrook et al., 2018). A implementação de políticas públicas voltadas para a redução dos principais fatores de risco, como obesidade e sedentarismo, é essencial para enfrentar o crescimento da prevalência dessa condição no país.
A integração de tecnologias digitais na gestão do DM2, como aplicativos móveis e telemedicina, oferece novas oportunidades para o monitoramento remoto da glicemia e o acompanhamento do estilo de vida dos pacientes (Yuing, Lizana, & Berral, 2019). Isso pode facilitar o autocuidado e melhorar os desfechos clínicos dos indivíduos com a doença.
Por fim, a garantia de equidade no acesso aos serviços de saúde e tratamentos para o DM2 é fundamental para reduzir as disparidades sociais e melhorar os desfechos de saúde da população (Brasil, 2011). Políticas públicas que promovam a inclusão social e fortaleçam o Sistema Único de Saúde (SUS) são essenciais para alcançar esse objetivo.
Em síntese, é necessário um esforço conjunto de profissionais de saúde, governantes, organizações da sociedade civil e a população em geral para enfrentar os desafios associados ao DM2 e promover uma abordagem mais eficaz e humanizada dessa condição crônica. O investimento em pesquisa, educação continuada e políticas de saúde baseadas em evidências é fundamental para alcançar esse objetivo e melhorar a qualidade de vida das pessoas afetadas pelo DM2 no Brasil.
REFERÊNCIAS
AMERICAN DIABETES ASSOCIATION. Diabetes management guidelines. 2022. Disponível em: https://www.diabetes.org/. Acesso em 10/05/2024
ARTASENSI, A. et al. Type 2 Diabetes Mellitus: A Review of Multi-Target Drugs. Molecules, v. 25, n. 8, p. 1987, 23 abr. 2020.
BENJAMIN, S. M.; VALDEZ, R.; GEISS, L. S. Estimated number of deaths attributable to diabetes mellitus in the United States. American Journal of Epidemiology, 149(9), 261-268, 2017.
BRASIL. Ministério da Saúde. Plano de Ações Estratégicas para o Enfrentamento das Doenças Crônicas Não Transmissíveis (DCNT) no Brasil, 2011.
BRASIL. Ministério da Saúde. Plano Nacional de Saúde (PNS) 2020-2023.
BRASIL. Ministério da Saúde. Programa Nacional de Melhoria do Acesso e da Qualidade da Atenção Básica (PMAQ-AB), 2011.
BRASIL. Ministério da Saúde. Vigitel Brasil 2020: vigilância de fatores de risco e proteção para doenças crônicas por inquérito telefônico. Brasília, DF, 2021.
COBAS, R. et al. Diagnóstico do diabetes e rastreamento do diabetes tipo 2. Categoria do post: Classificação, diagnóstico e metas de tratamento / Mais lidos. Publicado em 7 de julho de 2021. Última modificação em 7 de março de 2024. DOI: 10.29327/557753.2022-2.
COMITÊ DE PRÁTICA PROFISSIONAL DA ASSOCIAÇÃO AMERICANA DE DIABETES. Standards of medical care in diabetes—2021. Diabetes Care, 44(Suppl. 1), S15-S33, 2021.
ELLER-VAINICHER, C. et al. Pathophysiology and Management of Type 2 Diabetes Mellitus Bone Fragility. Journal of Diabetes Research, v. 2020, p. 1–18, 23 maio 2020.
FIGUEIREDO, L. T. M.; RABELO, R. E. Insulin resistance and hyperinsulinemia. Brazilian Journal of Medical and Biological Research, 42(10), 949-955, 2009.
FONSECA, A. M.; ITO, R. Nutritional recommendations for patients with diabetes mellitus. Revista de Nutrição, 28(6), 679-689, 2015.
GALICIA-GARCIA, U. et al. Diabetes Mellitus and Gender. In Advances in Experimental Medicine and Biology (Vol. 1311, pp. 159–174), 2020.
GALICIA-GARCIA, U. et al. Pathophysiology of Type 2 Diabetes Mellitus. International Journal of Molecular Sciences, v. 21, n. 17, p. 6275, 30 ago. 2020.
IDILMAN, I. S.; TUZUN, A.; SAVAS, B.; ELHAN, A.; CELIK, A., et al. Quantification of liver, pancreas, kidney, and vertebral body MRI-PDFF in non-alcoholic fatty liver disease. Abdominal Radiology, 44(9), 1-10, 2019.
INTERNATIONAL DIABETES FEDERATION. IDF Diabetes Atlas, 9th edition. 2019. Disponível em: https://www.diabetesatlas.org/.Acesso em 10/05/2024
JING, X. et al. Related factors of quality of life of type 2 diabetes patients: a systematic review and meta-analysis. Health and Quality of Life Outcomes, v. 16, n. 1, 19 set. 2018.
KANALEY, J. A. et al. Exercise/Physical Activity in Individuals with Type 2 Diabetes: A Consensus Statement from the American College of Sports Medicine. Medicine & Science in Sports & Exercise, v. 54, n. 2, p. 353–368, fev. 2022.
KHAN, R. et al. From Pre-Diabetes to Diabetes: Diagnosis, Treatments and Translational Research. Medicina, v. 55, n. 9, p. 546, 29 ago. 2019.
KUŁACZKOWSKA, Z. M. et al. Metformin in patients with type 2 diabetes mellitus and heart failure: a review. Endokrynologia Polska, v. 72, n. 2, p. 163–170, 30 abr. 2021.
LANDGRAF, R. et al. Therapy of Type 2 Diabetes. Experimental and Clinical Endocrinology & Diabetes, v. 127, n. S 01, p. S73–S92, dez. 2019.
LIRA, M. T. A.; CHAGAS, T. O.; SILVA, M. A. S. Impact of diabetes mellitus on the prognosis of patients with acute coronary syndrome. Journal of Diabetes & Metabolic Disorders, 19(1), 1-10, 2020.
MAMUDU, H. M.; JOHN, R. M.; VEERANKI, S. P. Tobacco use and second-hand smoke exposure in the elderly population: a global public health problem. The Lancet Public Health, 3(12), e549-e550, 2018.
MANTOVANI, A.; BYRNE, C. D.; ZHENG, M.-H.; TARGHER, G. Diabetes as a risk factor for greater COVID-19 severity and in-hospital death: A meta-analysis of observational studies. Nutrition, Metabolism and Cardiovascular Diseases, 31(2), 1-10, 2021.
NHS. Diabetes screening. 2021. Disponível em: https://www.nhs.uk/conditions/diabetes/screening/. Acesso em 10/05/2024
ORGANIZAÇÃO MUNDIAL DA SAÚDE (OMS). Relatório Global sobre Diabetes. Genebra: OMS, 2022.
PARK, J. J. Epidemiology, Pathophysiology, Diagnosis and Treatment of Heart Failure in Diabetes. Diabetes & Metabolism Journal, v. 45, n. 2, p. 146–157, 31 mar. 2021.
PEER, N.; BALAKRISHNA, Y.; DURAO, S. Screening for type 2 diabetes mellitus. Cochrane Database of Systematic Reviews, v. 2020, n. 6, 29 maio 2020.
PETERSMANN, A. et al. Definition, Classification and Diagnosis of Diabetes Mellitus. Experimental and Clinical Endocrinology & Diabetes, v. 127, n. S 01, p. S1–S7, dez. 2019.
RACHDAOUI, N. Insulin: The Friend and the Foe in the Development of Type 2 Diabetes Mellitus. International Journal of Molecular Sciences, v. 21, n. 5, p. 1770, 5 mar. 2020.
REIS, A. B. Impacto da educação em saúde na prevenção e manejo da retinopatia diabética entre pacientes diabéticos. Revista Brasileira de Promoção da Saúde, 36(2), 123-135, 2023.
SAMPATH KUMAR, A. et al. Exercise and insulin resistance in type 2 diabetes mellitus: A systematic review and meta-analysis. Annals of Physical and Rehabilitation Medicine, v. 62, n. 2, p. 98–103, mar. 2019.
SHUBROOK, J. H.; CHEN, W.; LIM, A. Evidence for the Prevention of Type 2 Diabetes Mellitus. Journal of Osteopathic Medicine, v. 118, n. 11, p. 730–737, 1 nov. 2018.
SOCIEDADE BRASILEIRA DE DIABETES. Diretrizes da Sociedade Brasileira de Diabetes: 2009-2010. São Paulo: AC Farmacêutica, 2009.
SOCIEDADE BRASILEIRA DE DIABETES. Diretrizes da Sociedade Brasileira de Diabetes: 2015-2016. São Paulo: AC Farmacêutica, 2016.
STRAIN, W. D.; PALDÁNIUS, P. M. Diabetes, cardiovascular disease and the microcirculation. Cardiovascular Diabetology, v. 17, n. 1, 18 abr. 2018.
SZMUILOWICZ, E. D.; JOSEFSON, J. L.; METZGER, B. E. Gestational Diabetes Mellitus. Endocrinology and Metabolism Clinics of North America, v. 48, n. 3, p. 479–493, set. 2019.
VALAIYAPATHI, B.; GOWER, B.; ASHRAF, A. P. Pathophysiology of Type 2 Diabetes in Children and Adolescents. Current Diabetes Reviews, v. 16, n. 3, p. 220–229, 20 mar. 2020.
VIILAS BOAS, R. T. F.; BATISTA, M. A.; DOS SANTOS, L. M. Therapeutic adherence in diabetes mellitus: a systematic review. Journal of Nursing UFPE Online, 6(6), 1488-1496, 2012.
XU, H.; VERRE, M. C. Type 2 Diabetes Mellitus in Children. American Family Physician, v. 98, n. 9, p. 590–594, nov. 2018.
YUING, T.; LIZANA, P. A.; BERRAL, F. J. Hemoglobina glicada y ejercicio: una revisión sistemática. Revista médica de Chile, v. 147, n. 4, p. 480–489, abr. 2019.
ZHAO, Z.; SUN, F.; XU, L.; XU, Y. Global prevalence of diabetes mellitus in patients with tuberculosis: a systematic review and meta-analysis protocol. BMJ Open, 9(10), e031741, 2019.
ZOU, J.; LI, Z.; TIAN, Y.; LU, Z.; YAO, H., et al. Serum interleukin-1 receptor antagonist levels are increased in type 2 diabetes mellitus patients with myocardial infarction. Cardiovascular Diabetology, 19(1), 1-11, 2020.
1Graduando em Medicina pela Afya Faculdade de Ciências Médicas de Itabuna.
2Graduando em Medicina pela Afya Faculdade de Ciências Médicas de Itabuna.
3Graduando em Medicina pela Afya Faculdade de Ciências Médicas de Itabuna.
4Titulação. Professor orientador. Docente do Curso de Medicina da Afya Faculdade de Ciências Médicas de Itabuna.
