REGISTRO DOI: 10.5281/zenodo.8006871
Lara Thays Marques Goulart1
Aline de Assis Rodrigues do Amaral Muniz2
Resumo
A gravidez é um período muito especial na vida da mulher, mas casos de violência obstétrica transformam esse período especial em um momento de dor excruciante, humilhação e constrangimento para a vítima. Este artigo tem como objetivo analisar como o ordenamento jurídico brasileiro trata os casos de violência obstétrica. Atualmente, muito se discute sobre a violência contra a mulher. No entanto, existe um tipo específico de violência menos conhecido nacionalmente: a violência obstétrica. Esse tipo de violência pode ocorrer pelo menos em quatro ocasioes: durante a gravidez, durante o parto, no puerpério e durante o atendimento em caso de aborto. Em todo o mundo, muitas mulheres são vítimas de violência durante ou após o parto e para combater esse tipo de violência, alguns países promulgaram legislações específicas, como a Argentina, que trata a violência obstétrica com bastante rigor, tendo em vista que possui a Lei nº 26.485/2009, que define a violência obstétrica como: “Exercitada por profissionais, caracteriza-se pela apropriação dos corpos das mulheres e processos reprodutivos por meio de tratamentos desumanizadoras, abuso da medicação e patologização de processos naturais”. A importância da escolha do tema é que um grande número de mulheres são vítimas de maus-tratos durante o parto, e muitas das quais desconhecem a ilegalidade da violência que é cometida durante o atendimento obstétrico de um profissional de saúde.
Palavras-chave: Violência. Direitos humanos. Legislação
ABSTRACT
Pregnancy is a very special period in a woman’s life, but cases of obstetric violence turn this special period into a moment of excruciating pain, humiliation and embarrassment for the victim. This article aims to analyze how the Brazilian legal system deals with cases of obstetric violence. Currently, much is discussed about violence against women. However, there is a specific type of violence less known nationally: obstetric violence. This type of violence can occur at least four times: during pregnancy, during childbirth, in the puerperium and during abortion care. Around the world, many women are victims of violence during or after giving birth. To combat this type of violence, some countries have enacted specific legislation, such as Argentina, which deals with obstetric violence very strictly, given that it has Law No. 26,485/2009, which defines obstetric violence as: characterized by the appropriation of women’s bodies and reproductive processes through dehumanizing treatments, medication abuse and the pathologization of natural processes”. The importance of choosing the topic is that a large number of women are victims of mistreatment, many of whom are unaware of the illegality of violence, which is committed during the obstetric care of a health professional.
Keywords: Violence. Human rights. Legislation.
INTRODUÇÃO
Este trabalho trata das consequências da violência obstétrica e seus reflexos, onde também diz respeito à saúde física e mental, à integridade das mulheres e de seus bebês. Embora seja lamentável que pouca atenção tenha sido dada a esse tema no campo jurídico.
No início do século XIX surgiram as primeiras faculdades de medicina no RJ onde foram os primeiros a criar um curso de parteiras. Nessa época, os profissionais da saúde não tinham conhecimento sobre o parto, em vez disso, os melhores conhecimentos e experiências sobre o parto foram fornecidos por elas.
Por causa de como os nascimentos foram gradualmente transferidos do domicílio para o hospital, o parto natural começou a declinar em popularidade.
Diante disso, os médicos começaram a usar cesarianas. Isso porque o uso da anestesia não traria mais riscos nem para a mãe nem para o bebê ao realizar o parto cesáreo. Consequentemente, as cesarianas começaram a ser enfatizadas e começaram a substituir o parto natural como o método mais comum de parto para os nascimentos no Brasil.
Nos hospitais, o parto geralmente é realizado em um cronograma definido pela equipe médica da instituição, e isso geralmente afasta a parturiente de sua privacidade e autonomia, pois tem situações que não contempla a vontade da mulher. Os profissionais de saúde podem cometer violência obstétrica contra a mulher durante o pré-natal, parto ou pós-parto e as mulheres geralmente ficam mais suscetíveis à agressão quando já estão em um estado vulnerável, pois os direitos humanos não são respeitados por falta de conhecimento técnico.
As mulheres sofrem esse tipo de violência sem saber o que aconteceu com elas, como resultado uma violação dos direitos humanos. As consequências disso podem ser vistas como traumas de longo prazo e estresse mental gravíssimo.
A estrutura do trabalho consiste numa introdução, seguida de um enquadramento teórico, no qual, juntamente com alguns dos autores em que se baseia a orientação teórica, é revelada a conceptualização do tema, esclarecendo práticas consideradas abusivas, seguido de a metodologia do tema no Brasil, comentários sobre o uso do termo, discussão, recursos disponíveis para as vítimas e, finalmente, formas de lidar com o tema no ordenamento jurídico brasileiro.
Neste estudo, examinar as diversas regulamentações existentes sobre o tema, analisando como cada uma encara a violência obstétrica e como interagem com a realidade de alta morbimortalidade materna no Brasil.No primeiro capítulo foi abordada a caracterização da violência, especificando suas formas e meios que são praticados essa violência. Seguindo também a exemplificação da violação dos direitos humanos pela negligência e a necessidade de uma regulamentação jurídica.
No segundo capítulo foi apresentada uma comparação dos números de casos que acontecem no Brasil e no mundo, logo depois fez se uma comparação de legislações federais existentes no Brasil, em alguns Estados, e por alguns países do mundo.
No terceiro capítulo veremos as formas de responsabilização que cada operador dessa violência se encarrega, sendo elas civis e criminais, do operador sendo profissional de saúde ou instituição e ainda assim as formas de reparação que cada indivíduo lesado deve receber.
DESENVOLVIMENTO
Atualmente, o parto é uma instituição polêmica entre o momento exclusivo da mulher (concebida como protagonista do ato e autônoma em suas decisões processuais) e a ciência e a tecnologia, o que se traduz no surgimento de hospitais médicos por meio da produção de conhecimento, passando as mães a serem pacientes.
O parto hospitalar é uma indústria de produção, “existem regras e prazos, e caso a mãe não conclua o parto no prazo previsto, será feita intervenção para que ela dê à luz no prazo estipulado”.
Como resultado, milhares de mulheres grávidas e seus bebês são abusados por profissionais de saúde todos os dias, independentemente de sua função. Essa situação pode se iniciar desde o primeiro momento em que a gestante descobre que está grávida, e perdurar até o puerpério, que é exatamente o período em que a gestante necessita de apoio.
E essa violência obstétrica é caracterizada pelo abuso materno durante a gravidez. Tal violência inclui assédio moral, negligência, violência física e desrespeito às escolhas das gestantes. Segundo a Organização Mundial da Saúde, uma em cada quatro mulheres no Brasil já sofreu algum tipo de violência obstétrica. Ressalta que a violência não está relacionada apenas à atitude dos médicos, mas também de diversos profissionais ou prestadores de saúde.
Notadamente, a violência obstétrica começa a ser vista como norma na vida das mulheres, à medida que o desrespeito, o estigma, a discriminação racial, econômica e social se tornam fenômenos naturais.
Os partos realizados entre os anos de 2007 á 2011 tiveram um aumento de 46,56 % para 53,88% de partos normais para cesáreas. Esse cenário se torna alarmante quando:
“segundo a OMS a recomendação é de uma taxa de cesarianas que varie entre 10% á 15%. Sendo uma porcentagem baseada em estudos que apontam que uma taxa maior que 15% não apresenta redução na mortalidade da mãe e do bebê e nem melhores resultados para a saúde dupla de ambos”.
Além disso, essa situação também consistia em uma alta taxa de intervenção ao nascimento, onde revela que as maiorias das mulheres eram forçadas a tomar medicamentos (como a ocitocina) para acelerar o trabalho de parto.
Com o objetivo de aumentar a qualidade e eficiência da assistência, os partos passaram a ser medicados com métodos inadequados e invasivos que colocam em risco a saúde da gestante. Diante dessa constância de partos que violam os direitos das gestantes, é importante ressaltar que ter uma assistência desde o início da gravidez até o parto, compreendendo todo o período, é essencial.
A violência é definida como quatro dimensões que quando tomadas em conjunto, levam a apenas uma. As mães frequentemente relatam receber pouco ou nenhum cuidado de acordo com suas necessidades, além de agressões verbais e físicas.
Segundo a OMS, a violência física é uma violência que faz o uso proposital da força física e é uma violência não acidental com o objetivo de ferir pessoas, causar dor e sofrimento e deixar marcas em seus corpos. Essa violência física pode se manifestar por meio de fórceps, laqueadura involuntária de trompas, episiotomia, manobra de Kristeller, abuso sexual, etc.
Uma das formas mais comuns de violência física em hospitais é a manobra de Kristeller, que se refere à aceleração da expulsão do feto. Envolve a manipulação da parte superior do útero durante as contrações do parto para expelir o bebê mais rapidamente. Ela pode usar suas mãos, antebraços e joelhos em comportamento abusivo e desrespeitoso que pode levar a lesões viscerais, fraturas e hematomas tanto para a mãe quanto para o bebê.
Durante o trabalho de parto, uma episiotomia, que geralmente é uma incisão na vagina para facilitar a passagem do bebê, também pode ser usada. Embora essa prática tenha persistido mesmo sem evidências de sua eficácia, ela precisa ser limitada, pois pode causar dor física na parturiente durante o trabalho de parto e no puerpério. No século XVI, Peter Chamberlain inventou o fórceps, um dispositivo usado para agarrar e puxar a cabeça de um bebê para ajudar a removê-lo do útero da mãe, onde pode causar danos e hematomas.
A violência física pode ser descrita de diversas formas, dentre as quais temos: limpeza intestinal, ingestão de líquidos e alimentos proibidos, exame de toque excessivo, tricotomia sem autorização prévia (raspar os pêlos pubianos), obrigar a mulher a ocupar posições inaceitáveis, não proporcionar alívio da dor (anestesia), imobilização de braços e pernas.
“Uma pesquisa revelou que em mais de 70% das mulheres foi realizado punção venosa, 30% receberam analgesia raqui peridural, a manobra de Kristeller foi utilizada em 92% dos casos. No parto normal deve haver uma razão válida para interferir no processo natural“ O objetivo do cuidado é conseguir uma mãe e um bebê saudáveis.
Para a comunidade científica, muitos desses comportamentos já são proibidos, como toques vaginais repetidos, uso de ocitocina sem autorização da gestante e movimentos de Kristeller. Vale ressaltar que os próprios profissionais de saúde sabem que esses procedimentos são proibidos, mas continuaram a realizá- los.
Outro aspecto da violência obstétrica que podemos citar é a violência verbal, que acontece quando o autor abusa e humilha de alguma forma a mãe. Certas agressões podem ser tendenciosas ao proferir frases relacionadas à cor da pele, religião, idade, raça, situação econômica, orientação sexual e até política.
Em geral, esses comportamentos tendem a induzir sentimentos de inferioridade, vulnerabilidade e abandono, que geram e caracterizam a violência psicológica. Incluindo violações de direitos reprodutivos, peregrinações por diversos serviços até atendimento e agilização do parto para liberar leitos.
É por isso que a frase “quando era hora de fazer você gostava então agora você pode sofrer com isso”, ligando a dor ao preço que eles têm que pagar para ter o prazer do sexo, torna o comportamento banal.
O terceiro aspecto da violência obstétrica a ser tratada diz respeito à violência por negligência, que ocorre quando se impõe uma atitude de recusa em cuidar de uma gestante, que é seu direito.
Essa violência pode ocorrer verbalmente, psicologicamente ou mesmo fisicamente, sendo importante ressaltar que essa violência só existe no momento em que a vontade feminina é retirada.
As maiores vítimas do sistema são os do setor público, principalmente os menos escolarizados, os jovens e os usuários. Porque na maioria das vezes os profissionais relaxam e tratam de qualquer forma. O pior de tudo é que a maioria das vítimas não sabe que é vítima porque a violência é apenas de cunho sexual, então lhes falta informação sobre o assunto.
Independentemente da situação, o paciente deve receber o melhor atendimento possível, pois ao contrário, pode ser caracterizado como crime culposo (artigo 129 do Código Penal). Embora esses casos já tenham punições, um regimento específico precisa ser estabelecido para melhor proteger os direitos da maternidade.
Em 2019, segundo o site G1, a OMS deixou de usar o termo “violência obstétrica” porque, segundo eles, era inadequado e ofensivo à medicina e à obstetrícia, pois tal violência também poderia ser perpetrada por outros não profissionais obstetras.
No mesmo relatório, a OMS disse que “tanto o profissional de saúde quanto os de outras áreas, não tem a intencionalidade de prejudicar ou causar danos”. Diante disso, o governo está claramente se contradizendo porque, embora apoie medidas de combate à violência, não usa um termo por acreditar que ofende o setor médico.
A partir do momento em que a gestante se torna paciente em um ambiente hospitalar, ela é examinada e cuidada de acordo com as necessidades de sua gravidez. A paciente tem uma dupla condição no decorrer do tratamento: sua vulnerabilidade e sua centralidade.
A vulnerabilidade reside na imposição de constrangimentos ao modo de vida de cada pessoa, levando-a a desenvolver uma nova relação mais limitada com o meio. Dessa forma, ainda há mudanças significativas na relação (alterações anatômicas, fisiológicas e bioquímicas) com o ambiente da gestante.
A centralidade da paciente é conferida por sua participação ativa no parto,pois o desempenho físico é necessário para a interação subjetiva da mente e do corpo (dor, dilatação, secreções etc.).
Dessa forma, fica evidente a centralidade, pois poderá relatar como seu corpo se sente à escolha dos procedimentos realizados por um profissional, que se adapte às suas necessidades biológicas e a sua expectativa.
Em seguida, consagramos os direitos humanos das pacientes na legislação internacional, assistência pré-natal, parto e pós-parto e sua relação com a violência obstétrica É um dos principais direitos humanos porque é responsável pela existência de todos os outros direitos. Estabelece a obrigação do Estado de abster-se de interferências e danos às condições de vida digna.
A saúde é um meio de sustentar a vida, e o Estado deve fornecer serviços de saúde pública de alta qualidade para garantir a segurança da vida dos pacientes. Como mencionado anteriormente, a mortalidade materna e neonatal ocorre devido a fatores relacionados à violência obstétrica na prestação de serviços.
A violação do direito à segurança é uma área de conhecimento e prática definida como a redução do risco de danos desnecessários associados aos cuidados de saúde. Esse direito significa que os pacientes necessitam de um acompanhamento seguro de seu estado de saúde, como o direito de indagar sobre a higiene dos profissionais de saúde, o direito de ter companhia, o direito de saber sobre os cuidados a serem realizados.
Essas questões de segurança quanto aos procedimentos a serem realizados estão diretamente relacionadas à vida dos pacientes, como podemos citar uma pesquisa realizada pela UFMG, que mostra que a cada três minutos, dois brasileiros morrem no hospital por erro médico. “No Brasil, erros em procedimentos médicos causam mais mortes do que câncer”.
Portanto, a segurança do paciente deve ser respeitada para que os pacientes se sintam seguros, estando cientes e atentos às ações médicas realizadas. Seja por meio de informações esclarecedoras ou pelo direito de acompanhamento, para reduzir o risco de danos desnecessários relacionados à assistência à saúde.
O direito à informação é protegido pelo artigo 19º da Declaração Universal dos Direitos Humanos e afirma que toda pessoa tem direito à liberdade de opinião.
Como mencionado anteriormente, muitos procedimentos médicos são realizados de uma forma que não informa o paciente. Portanto, a omissão dessas informações pode levar à violência obstétrica, que por sua vez viola os direitos humanos.
As parturientes não são consultadas em relação aos procedimentos realizados no parto, como exposto a seguir:
“Durante uma pesquisa de campo, podemos constatar que as pacientes não eram consultadas nas tomadas de decisão. Raramente sabiam o nome de qualquer profissional da equipe médica, muito menos eram informadas de que seriam submetidas a intervenções cirúrgicas como episotomia e episiorrafias.”
Os profissionais de saúde têm a responsabilidade de comunicar informações técnicas em uma linguagem que os pacientes possam entender. Portanto, o direito de saber respeitar o planejamento familiar, a ética da gestante, a individualidade e a autonomia do corpo. Abaixo vamos explanar o relato de uma mãe colhido em uma pesquisa de campo:
“Quando cheguei à maternidade, um plantonista veio fazer o exame de toque, depois chamou outro para fazer outro toque e chegaram à conclusão que eu estava com quatro cm de dilatação”. Fui levada para o centro cirúrgico sem me informar nada. Quando questionei o porquê estava naquela sala, o médico falou que minha estatura era baixa e provavelmente o bebê não passaria na minha pelve. Insisti para que deixasse me tentar um parto normal e ele visivelmente ficou irritado e chegou a falar que lavava as mãos se caso algo ruim acontecesse.” R.R.S. V atendida na rede pública em BH/MG.
Para garantir o direito à saúde, devem ser desenvolvidos programas de combate e redução da mortalidade neonatal. No entanto, observamos que a violência obstétrica também é responsável, pois quando atinge as mães atinge também seus filhos, prejudicando seus corpos, mentes e até mesmo suas vidas.
As altas taxas de mortalidade materna e neonatal decorrem da omissão de atendimentos das mulheres e de condições de parto precárias e desumanas.
Portanto, o Estado deve garantir a disponibilidade e acessibilidade de produtos e serviços de saúde aceitáveis. Artigo 2º sob a Convenção contra a Tortura diz que tortura é: violência física ou mental para fins de investigação criminal, como meio de intimidação, como punição pessoal.
O direito de não ser torturado é um direito absoluto, e a finalidade desse tipo de violência de prejudicar intencionalmente alguém desumanizando ou prejudicando a vítima é uma violação dos direitos humanos.
O tratamento desumano ou degradante pressupõe intervenção médica forçada, negação de atendimento e tratamento humilhante.
Os Estados devem proteger os direitos dos pacientes por meio de medidas legislativas, administrativas e judiciais. Portanto, essas medidas devem se concentrar em seu domínio sobre os pacientes.
Sem cautela, a gravidez pode passar de um momento único e especial para um momento repleto de dores e lembranças ruins. Sabendo-se que a violência obstétrica é uma grave violação dos direitos humanos das mulheres, há a necessidade de regulamentar a questão para compensar os danos causados às vítimas.
Então é muito importante que o governo invista na melhor formação profissional para que quem atue na área da saúde saiba prestar uma assistência digna, imponha os constrangimentos do devido processo legal, entenda que a decisão não cabe apenas ao profissional, mas principalmente a aquela grávida.
Como todos sabem, a Constituição Federal de 1988 é uma constituição soberana e exige que seus princípios não sejam violados. A dignidade e a privacidade das mulheres devem ser protegidas.
Entende-se que todos os profissionais cometem erros, sem exceção em nenhum campo. Mas muitas vezes, os profissionais agem de forma imprudente e negligente, ações que devem ser evitadas para preservar a inviolabilidade do direito à vida. Deve ser lembrado que isso é um crime, ou seja, uma responsabilidade penal. Como diz o artigo 5º da Constituição Federal de 1988:
“todos são iguais perante a lei, sem distinção de qualquer natureza, garantindo-se aos brasileiros e aos estrangeiros residentes no país, a inviolabilidade do direito à vida, à liberdade, à igualdade, à segurança e à propriedade”.
E podemos citar e exemplificar incisos da mesma, para fim de ser mais específico e esclarecedor:
III- ninguém será submetido à tortura nem a tratamento desumano ou degradante;
X- são invioláveis a intimidade, a vida privada, a honra e a imagem das pessoas, assegurando o direito à indenização pelo dano material ou moral decorrente da violação;
XLIII- a lei considerara crime inafiançável e insuscetível de graça ou anistia a prática da tortura […], por eles respondendo os mandantes, os executores e os que, podendo evita- los, se omitirem.
Diante disso, a fim de unificar o sistema e respeitar as mais diversas constituições ou princípios constitucionais, é necessário examinar o assunto a fim de reduzir exponencialmente os casos e conscientizar as mulheres para que possam se defender e também diminuir o índice de desconhecimento.
Vivemos em uma sociedade ocidental regida por valores patriarcais que controlam o potencial reprodutivo e a sexualidade feminina. Esse controle é o que mantém a subordinação feminina e o domínio masculino. A dominação masculina está no cerne da violência obstétrica, que é, por natureza, misógina.
Os processos que moldam as mulheres na cadeia produtiva e reprodutiva são reduzidos ao ambiente doméstico e tornam-se a principal atividade de suas vidas, com efeitos díspares nos domínios racial, étnicos e de classe. A maternidade e a feminilidade são fundamentais para sustentar o patriarcado ao estabelecer novos padrões para as mulheres na sociedade capitalista.
Vista como uma cena social feminina, a maternidade é dolorosa e sacrificial desde o início. Até o século XIX, a igreja acreditava que a dor do parto era um desígnio de Deus e que o parto era um momento de expiação pelo pecado original da mulher. A medicina superou esse pensamento no início do século XX com a internação para o parto, mas o sexo feminino ainda era visto como tabu, sujo eproibido. Então a dor da mulher era natural, e a culpa é redimida novamente no corpo feminino.
O movimento feminista no Brasil na década de 1970 discutiu os direitos políticos das mulheres, além de reivindicar políticas públicas estatais para coibir a violência contra as mulheres. Embora o movimento feminista tenha ganhado mais atenção desde então, sempre houve resistência ao controle do corpo das mulheres no Brasil.
Com o processo de colonização, as hierarquias entre os grupos sociais foram institucionalizadas, apenas os cristãos heterossexuais brancos eram considerados cidadãos, as mulheres, indígenas e negros eram marginalizados e tinham menos direitos de participação na sociedade; o acesso à língua e a alfabetização oficial eram menos oportunidades, e seus direitos e modo de vida não são reconhecidos.
Ainda hoje, na ciência médica, técnicos resultantes da produção de saberes informais, indígenas e negros não são aceitos e seu uso só pode ser utilizado em conjunto com a medicina oficial. Enquanto o Estado combate institucionalmente o racismo e o sexismo, a disfunção estrutural legitima a violência contra mulheres negras e indígenas, tornando a hiperssexualização e desumanização uma prática comum em diferentes esferas da sociedade, resultando em desempoderamento e maior vulnerabilidade social desses grupos.
A violência que atinge o corpo nunca encontra um corpo desmaterializado, é um corpo que também é feito de sexo, onde é uma sociedade por estar inscrita em uma determinada comunidade e/ou cultura.
O corpo feminino durante a gravidez e o parto é gradativamente compreendido como objeto de intervenção, como se não lhe pertencesse, e por isso está sujeito a alguns tipos de violência. O parto é o ato mais fundamental da existência dos seres vivos, e entende-se que elaborar o nascimento como evento social, cultural ou econômico passa a fazer parte da análise da violência obstétrica e das circunstâncias em que ela ocorre.
A vida vira mercadoria porque existe toda a lógica da produção, o valor monetário dos serviços médicos e a ideologia da mercantilização da chegada dos bebês. Quando relevante para a produção em massa, o parto é consagrado na compreensão do espaço e do tempo rápido, pois no processo de nascimento o que importa é se o bebê nasce vivo, e não como ocorre o processo. Essa lógica advém da necessidade da rapidez com que o médico deve atender a mulher, em oposição à fisiologia do ambiente e do parto. Estabelecendo um novo método de entrega rápido e prático “parto delivery”.
“Na sociedade capitalista todo tempo deve ser consumido, negociado e utilizado. É uma ofensa que a força de trabalho meramente passe o tempo” Thompson (1998, p.288, grifos originais).
Todas as dimensões da violência obstétrica são, assim, mantidas por relações de poder, seja: entre profissionais e pacientes que se valem da autoridade do saber científico para criar microrrelações de poder, seja institucionalizadas e legitimadas em instituições de ensino e maternidades um acervo dessas micro-relações, individual e coletivamente, cometendo violência ou, há o domínio dos homens sobre as mulheres, que se constitui de diferentes formas, dependendo das características específicas do grupo ao qual pertencem.
No contexto da compreensão da mulher sobre a violência sofrida, as palavras do médico relativizam e desacreditam sua experiência porque ela se baseia no poder da ideologia, no poder de uma ordem androcêntrica e misógina.
O movimento brasileiro pela humanização do parto teve início em 1970 com diversas iniciativas em diferentes estados da federação. Na década de 1980 já existiam grupos atuando no país em defesa da assistência à gravidez e ao parto humanizado, presumindo-se a existência de práticas desumanas nesse sentido. Em 1993, o Brasil criou o REHUNA, condenando todas as formas de intervenção que acabam por dificultar o processo de parto.
A humanização, no desenvolvimento do Sistema Único de Saúde (SUS), foi uma recomendação ética, política e estética para o cuidado, a partir da qual foi elaborada a Política Nacional de Humanização do SUS em 2003.
Nas últimas duas décadas, quase todos os indicadores de saúde no Brasil melhoraram e os serviços médicos se expandiram. Paradoxalmente, o único indicador que não apresentou evidências de melhora foi a mortalidade materna.
Sabendo que 90% das mortes maternas são evitáveis, surge uma importante área de interseção entre violência obstétrica e feminicídio. Sendo um feminicídio estatal, porque é o Estado patriarcal que não protege a vida das mulheres, permitindo que elas morram em decorrência da maternidade
Segundo levantamento feito pela Organização Mundial da Saúde, os principais tipos de violência obstétrica que ocorrem no Brasil são: negação do direito de ter um companheiro durante o parto, agressões físicas e verbais.
Figura 1: Quadro explicativo dos direitos reprodutivos respeitados. Pesquisa Nascer no Brasil.
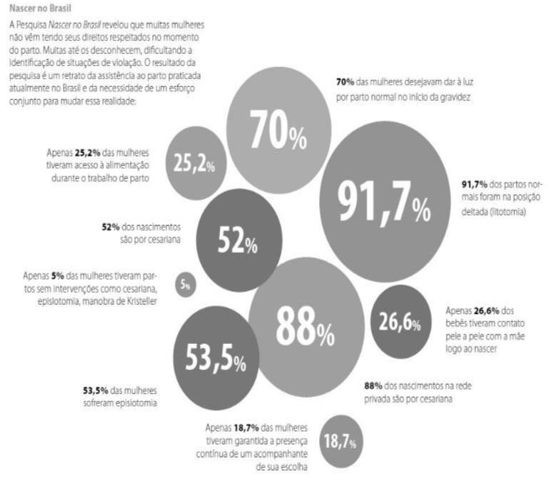
A violência ganhou destaque recentemente no Brasil após a divulgação na mídia do caso da influenciadora Shantal Verdelho, que foi submetida a violência obstétrica por médicos durante o nascimento de sua última filha, em setembro de 2012. Ela teve áudios e vídeos do parto vazados, mostrando o médico repetidamente xingando e fazendo comentários que violavam a integridade da influenciadora.
Após o incidente, o Ministério Público do Estado de São Paulo apresentou uma queixa por lesão corporal, que foi indeferida pelo sistema judicial de São Paulo, porque a legislação brasileira não regulamenta a violência obstétrica.
O Brasil ainda não possui legislação específica em nível federal sobre o tema proposto. Na ausência de normas específicas, as violações aos direitos da gestante são justificadas na esfera cível, como as indenizações previstas no Código Civil. Em casos mais graves envolvendo lesões corporais temos soluções no Código Penal.
Ainda na área de punições, também está disponível o Código de Ética Médica (CEM) com responsabilidade profissional, que proíbe os médicos de infligir qualquer tipo de dano aos pacientes, seja por negligência, imprudência ou imperícia.
Embora não haja legislação federal sobre o assunto, alguns estados brasileiros promulgaram leis para combater a violência. Como estado pioneiro, Santa Catarina promulgou a Lei nº 17.097/2017, que já foi revogada pela Lei nº 18.322/2022, enquanto Minas Gerais promulgou em dezembro de 2018 a lei n* 23.175. A lei define o que constitui violência obstétrica, pois a legislação articula muitas das práticas adequadas a essa violência.
No entanto, a falta de tipificação em nível federal deixa um vazio na vida das vítimas e de seus familiares com sensação de impunidade, além de segurança para as equipes médicas que sabem que pouquíssimas sabem como agir depois de sofrer qualquer tipo de violência seja durante a gravidez, parto ou puerpério devido ao desconhecimento da Lei.
Para entender melhor a importância da regulamentação das normas jurídicas em nosso ordenamento, é importante demonstrar como esse tipo de agressão é tratado no exterior.
- México.
O México tem leis sobre violência obstétrica tanto no nível federal quanto estadual, mas apenas alguns estados federais do país têm normas legislativas para erradicar a violência. Apenas três dos dez estados tipificam a violência, sendo eles: Chiapas, Veracruz e Guerrero.
A Lei Federal de acesso da mulher a uma vida livre de violência foi promulgada em fevereiro de 2007 e embora não tenha disposições específicas sobre a violência obstétrica, visa prevenir e punir todo e qualquer tipo de violência contra a mulher.
A lei abrange vinte e um artigos conceituando diferentes tipos de violência, dentre estes temos: violência patrimonial, econômica, física, sexual, e além disso nos traz alguns tipos de violência, que são: na esfera familiar, no local de trabalho e escolar, na comunidade e institucional (caracterizada pelos os atos de omissão dos servidores públicos). Diferentes sanções são criadas para cada via é um dos artigos do Código Penal Federal de Chiapas nos traz sanções para quem comete tais crimes independentemente dos danos causados, os responsáveis pelos atos serão condenados de um (01) a três (03) anos de prisão e multa de duzentos (200) dias, bem como suspensão do emprego até o fim da pena.
Já no estado de Veracruz, lista atos cometidos por profissionais de saúde que são caracterizados como crimes violentos, puníveis com reclusão de três (03) a seis (06) anos e multa de até duzentos (200) dias de salário, se o crime for cometidos funcionários públicos além das sanções acima, os profissionais serão destituídos e suspensos de seus cargos, não podendo exercer outros cargos pelo período de dois anos.
No Estado de Guerrero, a pena é multa de dois (02) a oito (08)anos de prisão e quinhentos (500) dias de salário mínimo. Embora poucos estados do país tenham criminalizado a violência, o país caminha para o combate de tal fato delituoso.
- Venezuela.
A Venezuela foi o primeiro país a conceituar e criminalizar a violência obstétrica, promulgando a Lei Orgânica dos Direitos da Mulher em abril de 2007, que reconhece e conceitua dezenove tipos de violência. O artigo 51º da referida lei define a violência obstétrica como ato criminoso, o que nos traz cinco condutas com características de atos criminosos, a saber:
Consideram-se atos constitutivos de violência obstétrica os efetuados por profissional da saúde, consistentes em: 1 – Não atender oportuna e eficazmente às emergências obstétricas.
2 – Obrigar a mulher a parir em posição supina e com as pernas levantadas, existindo meios necessários para a realização do parto vertical. 3 – Impedir a permanência do recém-nascido com a mãe, sem causa médica justificada, negando-a a possibilidade de carregá-lo e amamentá-lo imediatamente ao nascer. 4 – Alterar o processo natural do parto de baixo risco, mediante o uso de técnicas de aceleração, sem obter o consentimento voluntário, expresso e informado da mulher. 5 – Praticar o parto por via cesárea, existindo condições para o parto natural, sem obter o consentimento voluntário, expresso e informado da mulher (ibid., 2007, tradução nossa).
A esterilização forçada, embora não seja classificada como violência obstétrica, também pode ser considerada tal lei. Esta lei venezuelana prevê dois tipos de penas para quem comete o crime de esterilização forçada, variando de dois (02) a cinco (05) anos de prisão, enquanto para os demais delitos do artigo 51, prevê duzentos e cinquenta (250 U.T) e quinhentos unidades financeiras (500 U.T)
O artigo 61 prevê a reparação civil para mulheres vítimas de qualquer violência nos termos da lei, o que obriga o agressor a pagar indenização à vítima ou seus herdeiros em caso de morte da mulher, além de pagamento de tratamento médico e psicológico.
- Argentina.
A Argentina tem dois textos legislativos que tratam dos direitos das mulheres durante a gravidez, parto e puerpério. Apesar de algumas leis não definirem o que é violência obstétrica, essas normas nos trazem diversos direitos que as mulheres possuem. Entre outras coisas, temos o direito de ser informados sobre possíveis intervenções médicas para que, quando houver múltiplas opções, elas possam escolher livremente aquela que é melhor para ela com base em sua verdadeira saúde e informações evolutivas do trabalho de parto.
A lei 25.929/2004 é regida pelo Decreto 2.035/2015, que descreve como os profissionais de saúde devem agir para cumprir a lei. No artigo 3º, a Lei também prevê os direitos dos recém-nascidos, tais como: ser tratado com respeito e dignidade, estar devidamente identificado, e não ser objeto de fiscalização ou intervenção como objeto de pesquisa ou ensino, exceto com autorização expressa de seus responsáveis legais.
A inobservância das normas enumeradas na referida lei, seja por parte dos profissionais de saúde, dos seus colaboradores ou das instituições onde estes prestem serviços, constitui falta grave para efeitos punitivos, ou seja, passível de sanções administrativas sem prejuízo da responsabilidade civil ou responsabilidade penal.
No Decreto nº 1.011/2010 que regulamenta as normas legislativas nº 26.485, o tratamento desumano é definido como:
“[..] o tratamento cruel, desonroso, desqualificante, humilhante ou ameaçador exercido pelo pessoal de saúde no âmbito da gravidez, parto e puerpério, seja à mulher ou ao recém- nascido. O atendimento de complicações de abortos naturais ou induzidos, puníveis ou não.” (ARGENTINA, 2010, pág. 44, tradução nossa).
Quando são aplicadas sanções ou medidas contra a violência obstétrica, a referida lei confere à mulher vítima dessa violência o direito de pleitear judicialmente indenização civil pelos danos e prejuízos por ela causados, podendo ela também pleitear vias administrativas e apresentar queixa aos advogados de defesa.
Além dessas duas normas legais, a Argentina estabeleceu em fevereiro de 2011 o Comitê Nacional de Coordenação para o Desenvolvimento de Sanções contra a Violência de Gênero (CONSIVAG), com o objetivo de coordenar ações em nível nacional para implementar sanções contra a violência de gênero, que deve ser uma forma de compensação para a medida das vítimas.
Os direitos reprodutivos começaram a ser reconhecidos como direitos humanos nas décadas de 1960 e 1970, com dois movimentos: o da população e o das mulheres. O objetivo do movimento populacional é simplesmente reduzir o crescimento populacional, assim como os métodos contraceptivos também são vistos como controle populacional e não como emancipação feminina. Ao mesmo tempo, o movimento das mulheres visava a liberdade sexual das mulheres, o direito a seus próprios corpos e a separação da sexualidade feminina de sua capacidade de reprodução.
Os direitos das mulheres não foram reconhecidos até a primeira Conferência Internacional da Mulher realizada no México em 1975. Isso foi reconhecido em 1979 pela Convenção sobre a Eliminação de Todas as Formas de Descriminalização das Mulheres e o direito de determinar livre e responsavelmente o número e o espaçamento do nascimento de seus filhos.
Apesar desses avanços na década de 1970, foi somente em 1993 que os direitos sexuais das mulheres foram reconhecidos pela primeira vez. A Conferência do Cairo de 1994 sobre População e Desenvolvimento foi decisiva para o desenvolvimento dos direitos das mulheres. Durante a conferência, foi criado um comitê nacional para desenvolver a “Carta de Brasília” para fortalecer as garantias de saúde integral e direitos sexuais e reprodutivos das mulheres ao longo do ciclo de vida.
Na Conferência de Pequim, em 1995, reiterou a importância dos direitos reprodutivos e sexuais para que casais ou mulheres tenham autonomia e liberdade de escolha quanto ao número e frequência de seus filhos. Em 2000, a Assembléia Geral das Nações Unidas elaborou um documento denominado “Objetivos do Milênio”. De todas as metas propostas neste documento, a mais importante neste trabalho é a quinta meta: melhorar a saúde da gestante. Com base nos dados reais para alcançar a quinta meta deste documento, de 2000 a 2013, a mortalidade materna na região venezuelana caiu apenas 40%, em comparação com a média global de 45% e a região do Caribe de 36%.
A Constituição Federal de 1988 foi o instrumento normativo que marcou a transição para um regime jurídico democrático após a intervenção militar de 1964 e reformulou o contrato jurídico da sociedade. A Carta Magna dá especial ênfase aos direitos fundamentais, que são: inerentes, absolutos, invioláveis, inalienáveis e imprescritíveis. Os direitos humanos, tão próximos quanto conhecemos hoje, surgiram da humanidade na revolução burguesa, embora não exercidos, jamais podem ser renunciados.
O artigo 5º da Constituição Federal de 1988 estabelece os direitos fundamentais, cujo parágrafo primeiro garante a igualdade de tratamento entre homens e mulheres, sem prejuízo das garantias legais, mas antes disso era igualdade formal. Os artigos 196 a 200 da Constituição Federal de 1988 garantem o direito à saúde.
Art. 196. A saúde é direito de todos e dever do Estado, garantido mediante políticas sociais e econômicas que visem à redução do risco de doença e de outros agravos e ao acesso universal e igualitário às ações e serviços para sua promoção, proteção e recuperação. (CF, 1988)
A marca inicial da construção dos direitos humanos foi a negação da diversidade como forma de alcançar a igualdade. Com o amadurecimento da pesquisa em direitos humanos, provou-se que não bastava tratar os indivíduos de forma abstrata e geral, a especificidade e especialização do assunto para que alcançasse a igualdade material, não apenas a igualdade formal.
Portanto, há necessidade de regulamentações que respeitem a singularidade da população feminina. A partir da formulação da Declaração dos Objetivos do Milênio, em 2000, o Governo Federal desenvolveu uma série de políticas públicas e textos legais com o objetivo de reduzir a mortalidade materna, promover a humanização do parto e a autonomia da mulher, além de prover meios para a mulher durante toda a gravidez sinta-se mais segura.
- Portaria:
O Governo Federal, por meio da Portaria nº 569/GM de 01.06.2000, iniciou um programa de humanização no pré-natal e nascimento (PHPN). A estrutura do PHPN assenta nos seguintes princípios enunciados no artigo 2º da portaria:
a – Toda gestante tem direito ao acesso a atendimento digno e de qualidade no decorrer da gestação, parto e puerpério; b – Toda gestante tem direito ao acompanhamento pré-natal adequado; c-Toda gestante tem direito de saber e ter assegurado o acesso à maternidade em que será atendida no momento do parto; d-Toda gestante tem direito à assistência ao parto e ao puerpério e que esta seja realizada de forma humanizada e segura; e-Todo recém-nascido tem direito à assistência neonatal de forma humanizada e segura. (BRASIL, 2000)
A literatura sugere que a falta de aconselhamento pré-natal é um fator de risco para mortalidade materna e neonatal em condições onde a morbidade seja facilmente detectada, manejada e tratada, como a hipertensão.
Em julho de 2011, foi instituída a Rede Cegonha, programa federal voltado para a melhoria da prestação de serviços de saúde, que vem sendo adotado pelos Estados e pelo Distrito Federal. E garante aos usuários a promoção da justiça, consciência de gênero e proteção dos direitos sexuais e reprodutivos de homens e mulheres.
Para que a rede Cegonha seja efetivada, é necessário construir um modelo organizacional que garanta condições de acesso contínuo à saúde da população feminina em idade reprodutiva.
Conforme apresentado ao longo deste trabalho, os fatores que contribuem para a morbidade materna incluem: acesso adequado aos serviços de saúde, renda, educação, incluindo a probabilidade de nutrição adequada durante a gravidez.
No Brasil, as regiões Norte e Nordeste apresentam maior concentração de pobres e negros. É também nessas áreas que temos as maiores taxas de mortalidade materna e o menor acesso ao pré-natal adequado.
É por meio da compreensão do que gera os riscos associados à mortalidade materna que é possível planejar ações governamentais para reestruturar e melhorar a assistência às mulheres. Para informar esse grupo específico de mulheres e garantir a autonomia dessas mulheres, foram elaboradas resoluções.
- Resoluções:
A primeira resolução exige que as beneficiárias informem às beneficiárias o percentual de partos cesáreos e normais realizados por médicos solicitados pelas beneficiárias. A resolução também regulamenta o uso do “cartão de maternidade”, que deve conter uma carta informativa à gestante com seus dados e deve ser fornecida quando solicitada.
Nessa mesma perspectiva, a segunda resolução busca horizontalizar a assistência obstétrica, incentiva a contratação de enfermeiras obstétricas que possam cuidar de pacientes sem risco e se opõe à ideia de que apenas o obstetra que a acompanhará durante todo o pré-natal pode prestar os cuidados necessários.
Diferentemente das normativas de políticas públicas anunciadas pela OMS, a resolução da ANS não se pauta pelo território, mas principalmente pela reestruturação das instituições de atenção à maternidade, e preconiza o respeito ao sistema de atenção individualizada ao parto da mulher.
Em alguns casos, pode-se verificar a responsabilidade dos hospitais e dos médicos, pois os hospitais são responsáveis por selecionar seus colaboradores para prestar serviços à comunidade, cabendo aos profissionais fornecer unidades de atendimento de qualidade aos colaboradores pela a unidade.
Embora a violência obstétrica não tenha tipologia específica, pode configurar-se como fatos ilícitos e antijurídicos já previstos no código penal, como homicídio, lesão corporal, negligência em prestar socorro e crimes contra a reputação.
Alguns crimes podem ser considerados omissivos e dentre eles ainda temos os omissivos próprios e impróprios. No omissivo próprio o agente tem a obrigação da proteção geral e, no comportamento omissivo impróprio, o agente tem obrigações de proteção especial, e o comportamento deve ser adequado para aqueles que podem cometer esses crimes. Mirabete (2005, páginas 131 e 132) discorre que:
Crimes omissivos próprios (omissivos puros) são os que objetivamente são descritos com uma conduta negativa, de não fazer o que a lei determina, consistindo omissão na transgressão da norma jurídica e não sendo necessário qualquer resultado naturalístico. Para a existência do crime basta que o autor se omita quando deve agir.
Comete crimes omissivos puros os que não prestam assistência a pessoa ferida (omissão de socorro, art. 135),o médico que não comunica a ocorrência de moléstia cuja notificação é compulsória (art. 269), o funcionário que deixa de responsabilizar seu subordinado que cometeu infração no exercício do cargo (condescendência criminosa, art. 320) ou abandona cargo público(art. 323). Nos crimes omissivos impróprios (ou comissivos por omissão, ou comissivos-omissivos),a omissão consiste na transgressão do dever jurídico de impedir o resultado, praticando-se o crime que, abstratamente, é comissivo.
Os crimes mais elementares de culpa pelos profissionais de saúde são: homicídio, lesão corporal, constrangimento, ameaça, abuso, calúnia, difamação e injúria. A pena de homicídio simples (art. 121 do Código Penal) é de 06 a 20 anos. Nesse caso, deve não apenas pretender causar dolo (dolo direto), mas ainda o ato do agente que não quer o resultado morte, mas assume o risco de produzi-lo (dolo eventual). Na prática médica, quando há imprudência e negligência são comportamentos graves, portanto, as penas aplicadas não podem ser reduzidas para crime culposo.
Deve- se ressaltar que, além da penalidade administrativa de queixas aos fiscalizadores da saúde, o direito penal deve ser aplicado de acordo com o comportamento ilegal desses profissionais. Quando entramos na responsabilidade penal, devemos analisar minuciosamente cada caso para considerar as sanções corretas que os agentes devem ser condenados. Desde a violação do corpo da mulher grávida, temos alguns procedimentos de questionamento que violam sua integridade física, como:
- Episotomia:
É o procedimento mais usado para os médicos e seus assistentes sendo necessários apenas em situações extremas e de emergência, mas às vezes são usados de maneiras excessivas e desnecessárias. As parturientes devem estar ciente dos benefícios e malefícios desse procedimento porque sua autorização é crucial.
Dessa forma, a episiotomia realizada na mãe sem sua autorização, e até mesmo a inspeção de toques excessivos por diversas pessoas por meio da prática acadêmica, podem ser incluídos nesses atos, uma vez que violados a integridade física pode se causar até problemas psicológicos.
Por exemplo, os casos em que um médico escolhe uma via de parto, os pedidos de uma posição de parto mais “adequado” e o uso de fórceps se enquadram nas disposições do Artigo 146 do Código Penal. Onde diz: “Constranger por meio de violência ou ameaças, reduzir a resistência, não agir de acordo com a lei cabe pena de três meses a um ano, ou multa”.
Dessa forma, os profissionais que usam esse método sem a autorização da mulher responderão ao comportamento de crimes de lesões corporais representadas pelo o artigo 129 do Código Penal. E de acordo com o artigo 121 parágrafo 3, também do Código Penal, a morte de um paciente ou uma criança será responsável pelo crime de homicídio.
- Manobra de Kristeller:
Outro procedimento que agride a segurança das mães e dos recém nascidos e é extremamente perigosa é chamado de manobra de Kristeller. Este é um exercício que usa força durante a entrega do parto normal para acelerar a velocidade do parto. Este é um método comprovado pela ciência que traz risco para os nascituros e a mãe, causando danos graves, inclusive é proibido em vários países /regiões, como a Venezuela.
Não se deve jamais empurrar a barriga da mulher para forçar a saída do bebê, porque isso expõe a mulher e o bebê a riscos (Guia de direito das gestantes, Fundo das Nações Unidas para infância)
A execução deste procedimento significa a responsabilidade pelo poder público. No campo criminal, a lei penal é adotada e se porventura essa conduta resultar em uma lesão corporal culposa, será aplicado o disposto no parágrafo 6 do artigo 129 do Código Penal.
- Situações que levam ao aborto.
Se o feto nascer morto, o médico pode ser punido com o crime de lesão corporal de natureza particularmente gravíssima prevista no artigo nº 129 parágrafo II, inciso V. Ressalte-se que a natureza da lesão corporal é tão grave que configura crime doloso, que é determinado pelo resultado, dolo por lesão, ou seja, crime condicionado à produção de resultado mais grave que o desejado.
Em suma, o artigo 129 do Código Penal trata dos dispositivos educacionais mais comuns para lesões corporais graves, e esse dispositivo pode se aplicar a algumas intervenções desnecessárias que induzam ou acelerem o parto.
Outra queixa comum nas denúncias de violência durante o parto são os maus-tratos, que estão previstos no artigo 136 do Código Penal e são relevantes porque só são permitidos na forma prevista em lei. Mesmo após o parto, as futuras mães sofrem com a escassez prolongada de água e alimentos.
É garantido pela Lei 11.108/2005 em caso de recusa em acompanhar o paciente. A mãe deve ter uma pessoa presente em todos os momentos, durante o trabalho de parto e pós-parto. Menos de 20% das mulheres (pesquisa “Nascer no Brasil”) se beneficiaram da companhia durante a internação.
Dessa forma, é de extrema importância que a tendência seja que a lei seja utilizada como ferramenta para que as mulheres busquem o reconhecimento da violência obstétrica como forma de violência contra a mulher.
No começo da civilização não existia a ideia de reparações civis, levando os nossos antepassados a recorrerem à vingança coletiva. Em pouco tempo, os meios utilizados foram as represálias privadas, como na lei de Talião, sintetizado sob a premissa do “olho por olho, dente por dente”, livre de interferência estatal.
Logo depois, começaram a ser utilizadas compensações financeiras, que até então eram voluntárias. Desde então, existe uma diferença entre “punição e compensação”. Podemos constatar que a responsabilidade civil é tão antiga quanto a nossa própria história jurídica, embora esteja em constante transformação para atender às necessidades da civilização.
Assim, a responsabilidade civil decorre do descumprimento do dever, geralmente quando da prática de ato ilícito. A essência dessa obrigação é que o credor tem o direito de exigir o cumprimento das parcelas que lhe são devidas.
Esta responsabilidade pode ser dividida em contratual e extracontratual, uma vez que a contratual está relacionada com o pacto celebrado entre as partes, e a extracontratual está diretamente relacionada com a lei.
Além disso, a responsabilidade também pode ser dividida em responsabilidade objetiva e responsabilidade subjetiva, e a culpa pode ou não ser parte integrante da responsabilidade. A teoria baseada na culpa é chamada de responsabilidade civil subjetiva, que surge quando a pessoa que causou o dano não tinha a intenção de causar o dano, mas como resultado de uma conduta de imprudência, negligência ou imperícia acabou por causar danos a terceiros.
- Imprudência: é causada pela precipitação sem tomar as devidas precauções;
- Negligência: ocorre quando o agente não pratica o ato com a devida diligência, age sem zelo;
- Imperícia: acontece quando um agente se acha competente e tem o conhecimento necessário para exercer a profissão, mas na realidade não está devidamente preparado.
A responsabilidade civil subjetiva exigiria, portanto, a comprovação da culpa e do dano na conduta do autor, sendo prevista nos artigos 186 e 187 caput, do Código Civil.
A responsabilidade objetiva é a responsabilidade independente de culpa, que pode ou não existir, mas que sempre impõe de forma imaterial uma obrigação de indemnizar o profissional. Neste caso, a responsabilidade civil desloca-se da noção de culpa para a noção de risco inerente à atividade. Isso é regulado pelo artigo 14 da Lei de Defesa do Consumidor e pelo artigo 927 do Código Civil.
O elemento fundamental da reparação do dano causado pela responsabilidade civil é o nexo causal, ou seja, a relação entre a conduta do agente e o dano causado. Portanto, existem três teorias para sua configuração: a teoria da equivalência condicional, a teoria da causalidade e a teoria do dano direto e imediato.
Teoria da equivalência das condições: toda e qualquer circunstância que tenha ocorrido para causar o dano é considerada causa, porque de acordo com essa teoria, o dano não poderia ter ocorrido.
- Teoria da causalidade: considera como causa do dano apenas o único ato que realmente deu origem ao fato, ou seja, se o dano ocorreu, devemos concluir que o fato de o dano ter sido causado causou o dano.
- Teoria do dano direto e imediato: nada mais é do que um amálgama das duas teorias anteriores, pois necessariamente deve haver um nexo de causalidade direto e imediato entre o cumprimento da obrigação e o dano.
Apesar dessas teorias, nosso Código Civil não adere a nenhuma delas, embora alguns autores acreditem que a teoria do dano direto e imediato seja a mais correta. Vê-se que o dano é requisito obrigatório para a existência da responsabilidade civil, pois se não houver dano, não há necessidade de indenização. Esses danos podem ser classificados como materiais ou imateriais e são analisados em pontos específicos.
De acordo com o artigo 402 do Código Civil, o dano material ou patrimonial é a perda que afete o patrimônio da vítima. Aqueles danos considerados insignificantes são caracterizados por efeitos sobre os sentimentos, dignidade, estima social ou saúde física ou mental da vítima. Ao contrário da perda material, a perda imaterial é intangível e, portanto, mais difícil, pois não tem valor econômico.
Definimos erro médico como dano ou prejuízo à saúde de um paciente causado por ações ou omissões de um médico no curso de sua prática, que não foram cometidas intencionalmente. Conforme observado anteriormente, a fim de provar a responsabilidade civil, o autor deve substanciar seu pedido de indenização com provas. Como resultado, a violência obstétrica geralmente não deixa vestígios visíveis, levando algumas decisões judiciais a serem revertidas por falta de provas. Para estudar esse tema, utilizaremos a Lei de Defesa do Consumidor, o Código de Ética Médica e outras leis que tratam de dispositivos específicos.
O paciente é visto como o consumidor e costuma ser o pólo mais fraco nessa relação de consumo, a unidade de saúde e seus profissionais e prestadores de serviço formam o polo mais forte dessa relação.
Entendendo isso, a Lei de Defesa do Consumidor estabelece em seu artigo 7º, parágrafo único, que se mais de uma pessoa tiver causado o dano, sejam pessoas físicas ou jurídicas, todas serão responsáveis pela reparação da violação.
A responsabilidade civil médico-hospitalar é classificada de acordo com o contrato pactuado. A primeira classificação diz respeito aos médicos empregados, por se tratar de vínculo empregatício em que o profissional segue ordens da administração hospitalar. A situação é diferente para médicos autônomos que apenas alugam instalações para cuidar de pacientes. No caso, a doutrina defende a ilicitude passiva do hospital, não respondendo pelos danos causados.
Examinando especificamente a responsabilidade hospitalar, pode-se entender que a responsabilidade civil é objetiva, a instalação será responsável pela acomodação do paciente, equipamentos e serviços auxiliares. Portanto, independentemente de uma constatação de culpa, a pessoa é responsável por qualquer dano sofrido durante a execução dos serviços.
Ao cuidar dos pacientes, o médico assume um dever de meio, não de fim, de modo que o profissional só é obrigado a agir diligentemente e não a alcançar a cura porque o corpo tem respostas imprevisíveis.
A dignidade humana pode ser dividida em três esferas, sendo elas: valor intrínseco, autonomia da vontade e valor social. A primeira afirma que seu lugar no mundo é o que a distingue de outros seres vivos, a segunda tem a ver com a autodeterminação e a terceira implica valores comunitários e a proteção de direitos de terceiros, como por exemplo, a aceleração do parto.
Analisando a violência obstétrica em termos de elementos fundamentais da dignidade humana, fica claro que todos eles são violados de alguma forma.
Procedimentos invasivos realizados sem indicação, violência psicológica e sexual são alguns exemplos de agressão intrínseca. Em termos de autonomia, podemos citar a falta do direito à informação, o direito à autodeterminação. Com relação ao terceiro ponto, pode-se argumentar que os valores sociais são atacados quando usados de forma distorcida, destinados a justificar comportamentos que não estejam de acordo com os desejos das mulheres, sob o argumento de protegê-las ou preservá-las.
Em caso de morte por ato médico, a indenização cobrirá as despesas de tratamento do falecido, bem como o pagamento mensal de dois terços do salário mínimo aos familiares da vítima.
Em caso de lesão ou outro agravo à saúde, o agente causador do dano indenizará a vítima pelo custo do tratamento e perda de lucros cessantes até o fim da vida, em caso de lesão ou deformidade permanente, o valor da indenização será dobrado.
Em 1916, a legislação brasileira em geral já previa a recomposição dos lucros cessantes de forma célere no artigo 1.538 do Código Civil.
Dispunha o caput do art. 1.538 do Código Civil de 1916 que “no caso de ferimento ou outra ofensa à saúde, a indenização devida pelo ofensor à vítima, deverá consistir no pagamento das despesas do tratamento e dos lucros cessantes até o fim da convalescença, além do pagamento de importância equivalente à multa no grau médio da pena criminal correspondente”
Com a entrada em vigor do novo Código Civil em 2002, houve uma pequena alteração, na projeção do artigo 949, onde o antigo código previa a aplicação de multa e o novo código previa a possibilidade de ressarcimento de outros danos que a vítima pode ter sofrido.
O art. 949, que regula a indenização no caso de dano à saúde, dispõe que “no caso de lesão ou outra ofensa à saúde, o ofensor indenizará o ofendido das despesas do tratamento e dos lucros cessantes até ao fim da convalescença, além de algum outro prejuízo que o ofendido prove haver sofrido”. O art. 950, que estatui a indenização pelos lucros cessantes, estabelece que “se da ofensa resultar defeito pelo qual o ofendido não possa exercer o seu ofício ou profissão, ou se lhe diminua a capacidade de trabalho, a indenização, além das despesas do tratamento e lucros cessantes até ao fim da convalescença, incluirá pensão correspondente à importância do trabalho para que se inabilitou, ou da depreciação que ele sofreu”.
Hoje no Brasil existe um método de proteção do dano quantum, que se refere à reparação de ofensas à dignidade da pessoa humana e é utilizado para mitigar o dano de imputação. O valor da indenização quantum por danos morais é realizado de forma bifásica, na primeira etapa, o magistrado deve observar o valor habitualmente arbitrado, e na segunda etapa, a determinação final do valor leva em consideração o caso concreto.
Todos os casos abordados de violência obstétrica estão sujeitos a indenização por danos imateriais. Por corresponderem a violações da integridade corporal, da honra e do afeto, causando lesão e abalo psicológico, ou seja, algum tipo de sofrimento.
Perante o prejuízo sofrido pela vítima e a urgência da reparação do dano, coloca-se a questão de saber se a vítima pode intentar uma ação contra um profissional por conta própria. No entanto, diante dessas contradições, o STF julgou a questão em 2019, decidindo que enquanto o agente público causar dano a terceiro, deve ser ajuizada ação judicial junto ao órgão responsável. Tartuce lista em seu Manual de Responsabilidade Civil as indenizações indenizáveis disponíveis no Brasil, sendo eles:
- Do dano moral.
São aqueles com características extrapatrimoniais que violam os direitos da personalidade, e para compensação não há necessidade de colocar preço na dor ou no sofrimento. Não se destina a reparar a dor ou o sofrimento da pessoa lesada, mas a reparar interesses destinados a satisfazer interesses legítimos.
Isso é um prejuízo e tanto, e é preciso atentar contra a dignidade da pessoa que se diz ofendida. Não requer provas concretas, pois ocorre na personalidade e é uma presunção absoluta. Na jurisprudência mais recente, a perícia psicológica tem dominado para verificar o dano causado.
- Do dano material.
São aqueles danos de natureza econômica que atingem o patrimônio da vítima, e diferentemente dos danos morais, os danos materiais devem ser com a dissidência do autor e não podem ser incidentais. O valor da indenização deve ser estipulado de acordo com o tamanho do dano, sendo que a doutrina afirma que a duração do direito à indenização por danos materiais é ressarcimento.
Essa perda de propriedade refere-se ao corpo da vítima, por exemplo, de uma episiotomia realizada de forma inadequada, causando uma lesão que requer restauração extremamente delicada. Cumpre esclarecer que, conforme a Súmula 37 do STJ pode ser cumulativa as indenizações por danos materiais e danos morais causados pelo mesmo fato.
- Do Dano Estético.
Toda mudança morfológica na vítima, incluindo marcas, deformidades, ferimentos e imperfeições, gera uma exposição ao ridículo. O sistema jurídico está sempre buscando formas viáveis de reparar o dano estético, cabendo aos juízes analisar como teria sido a trajetória de vida da vítima se não tivesse ocorrido a desfiguração.
O Código Civil também prevê razões para excluir a responsabilidade do agente, e se essas hipóteses forem feitas, o dano não precisa ser reparado. Existem
Três isenções que não exigem compensação por falta de irregularidade, a saber: legítima defesa, necessidade e aplicação regular da lei.
A defesa justificável não constitui ato ilícito previsto no inciso II do artigo 188 do Código Civil, e pode ser definida como o ato praticado pelo agente para se defender da ação alheia quando está prestes a sofrer infração injustificada repelir seus resultados prejudiciais pretendidos.
O estado de emergência pode ser entendido como uma violação dos direitos do estrangeiro, cujo valor jurídico pode ser igual ou inferior ao direito que se pretende tutelar, para evitar que algo aconteça e não existam outros meios possíveis.
Rodrigues (2003, p. 29) explicou o que é uma situação se estado de necessidade, embora a lei diga que os atos cometidos em uma situação crítica não são ilícitos, ou seja, mesmo que um agente tenha cometido um ato ilegal, isso não o isenta de sua responsabilidade de pagar uma indenização.
O exercício frequente de direitos não constitui crime e os atos do agente são respaldados pela lei, de modo que não estão sujeitos a quaisquer sanções relacionadas com os próprios direitos, ou seja, não cabe qualquer pedido de indenização contra o agente que exerce regularmente os seus direitos.
Assim, fica claro que toda forma de violência obstétrica, especialmente aquelas que causam lesões corporais externas, podem acarretar responsabilidade civil e penal, e consequentemente as vítimas têm o direito de exigir reparação pelos danos sofridos.
CONSIDERAÇÕES FINAIS
A violência obstétrica é percebida como uma violação dos direitos reprodutivos das mulheres, com as mulheres assumindo o status social de mães, vítimas de estruturas patriarcais e de direitos desiguais e esta é uma questão fundamental de gênero, mulheres e homens não têm a mesma autonomia e liberdade no mesmo contexto social.
Essas práticas obstétricas agressivas são amplamente baseadas em argumentos misóginos e sexistas que mantêm as mulheres passivas em todos os cuidados ginecológicos e obstétricos ao longo de suas vidas. Como alternativa à dominação masculina sobre o corpo feminino, a medicina baseada em evidências propõe um modelo humanizado de assistência ao parto que reconhece a singularidade de cada gestante e garante sua autonomia ao longo de sua jornada reprodutiva.
Na esfera cível, os casos de violência obstétrica são tratados como erros médicos, o que acaba gerando algumas contradições, pois erros médicos envolvem a não adesão à melhor técnica, seja por negligência, imprudência ou imperícia, limitando assim a violência obstétrica a tais violações que são reconhecidas apenas como um aspecto do problema, e não como violência de gênero e institucional na assistência ao parto, dificultando o controle do número de casos e a imposição de penalidades aos profissionais.
Vê-se também que a relação médico-paciente ou hospital-paciente é uma relação de consumo e está vinculada à “Lei de Defesa dos Direitos do Consumidor”. A responsabilidade civil pelos hospitais é considerada objetiva, ou seja, responsável pela estadia, instalações, equipamentos e serviços auxiliares independentemente de condenação. Instituições cometem violência obstétrica quando impedem, atrasam ou proíbem que as mulheres alcancem seus direitos declarados.
Portanto, há necessidade de regulamentações que protejam essas mulheres para que possam reivindicar seus direitos e se tornarem agentes autônomos de suas vidas.
Vê-se que é muito difícil também provar a responsabilidade penal decorrente da prática do erro médico, pois a declaração da vítima ainda é insuficiente, o sistema jurídico do nosso país carece de regulamentação especial sobre violência obstétrica e muitas vezes as vítimas não têm provas de atos criminosos, tornando muito difícil a prova pelos os crimes ocorridos.
Lacunas na legislação do país geram uma sensação de impunidade para as mulheres e, por outro lado, os profissionais de saúde têm uma sensação de proteção, o que se explica pelo fato de poucos casos de violência obstétrica ser condenados quando ela ocorre não ter leis específicas para punir o agressor de forma a beneficiar o agressor em fazer tanto mal.
Considerando que já existem leis estaduais, municipais e atos em nível federal para combater a violência obstétrica, o ordenamento jurídico brasileiro em si não proíbe completamente a violência durante o parto. Porém esse combate à violência obstétrica deve ir além da lei, conscientizando as mulheres sobre seus direitos, reeducando os profissionais de saúde e desenvolvendo políticas públicas voltadas para a humanização do pré-natal, parto e puerpério que realmente sejam obedecidas e colocadas em prática. Quando tivermos sucesso nessas três frentes, a violência obstétrica pode deixar de ser um problema social.
REFERÊNCIAS
BRASIL. Constituição Federal de 1988. Artigo 5 da Constituição Federal de 1988. “São invioláveis a intimidade, a vida privada, a honra e a imagem das pessoas, assegurado o direito a indenização pelo dano material ou moral decorrente de sua violação”. [S. l.], 2021. Disponível em: https://portal.vivadireitos.org.br/inciso-x- intimidade/. Acesso em: 17 nov. 2022.
BRITO, C. M. C. DE.; OLIVEIRA, A. C. G. DE. A.; COSTA, A. P. C. de. A. Violência obstétrica e os direitos da parturiente: o olhar do Poder Judiciário brasileiro. v. 9 n. 1 (2020): (JAN./MAR. 2020) Disponível em: https://www.cadernos.prodisa.fiocruz.br/index.php/cadernos/article/view/604Ac esso em: 17 Maio 2023
CARVALHO, Y. Violência obstétrica e a Responsabilidade criminal – Qual a tipificação deve ser aplicada nesses casos. [S. l.], 2018. Disponível em: HTTPS://portaljurisprudencia.com.BR/2020/09/12/violencia-obstetrica-eresponsabilidade-criminal-qual-tipificacao-deve-ser-aplicada-nesses-casos/. Acesso em: 11 abr. 2023.
FEITOSA, I. S.; MOTA, K. A. G. A responsabilidade civil e as formas de indenização nos casos de violência obstétrica praticada em hospitais públicos. [S. l.], 30 abr. 2023. Disponível em: file:///C:/Users/Usuario/Downloads/suyenerocha,+9.+ISABELLA+E+KARINE%20(4).pdf. Acesso em: 19 abr. 2023.
FONSECA, A. ANDRADE, N. ANDRADE, L. A necessidade de regulamentação e punição da violência obstétrica no ordenamento jurídico brasileiro. [S. l.], 2021. Disponível em: https://repositorio.animaeducacao.com.br/handle/anima/21395. Acesso em: 17 nov. 2022.
MARIA, I. A possibilidade de reparação do dano em caso de violência obstétrica na rede pública de saúde. [S. l.], 30 abr. 2023. Disponível em: http://dspace.sti.ufcg.edu.br:8080/jspui/bitstream/riufcg/12904/1/INGRID%20MARIA%20BEN%c3%8dcio%20GON%c3%87ALVES%20DE%20SALES%20-%20TCC%20direito%202019.pdf. Acesso em: 19 abr. 2023.
OLIVEIRA, L. G. S. M. de.; ALBUQUERQUE, A. Violencia obstetrica e direitos humanos dos pacientes. Revista CEJ, Brasília, Ano XXII, n. 75, p. 36-50, maio/ago. 2018. Disponível em: https://revistacej.cjf.jus.br/cej/index.php/revcej/article/view/2393. Acesso em: 17 nov. 2022.
SANTOS, B. Violência obstétrica: a violação aos direitos da parturiente e a desumanização do parto. v. 7 n. 1 (2016): v. 7 n.1 (2016): Revista de Direito Disponível em: https://periodicos.unifacex.com.br/direito/article/view/869 Acesso em:17 nov. 2022.
QUIZLET. Direitos humanos. [S. /.1. 2022. Disponível em: https://quizlet.com/355828333/direitos-humanos-flash-cards/. Acesso em: 17 nov. 2022.
VELOSO, R. C.; SERRA, M. C. de. M. Reflexos da responsabilidade civil e penal nos casos de violência obstétrica. Revista de Gênero, Sexualidade e Direito | e-ISSN: 2525-9849 | Minas Gerais | v. 2 | n. 1 | p. 18 – 37 | Jan/Jun. 2016. Disponível em: 22 Maio 2023.
1Graduanda do curso de Bacharel em Direito pela Faculdade Evangélica de Ceres. 76300000 – Ceres – Goiás. Email. lara.marques15987@gmail.com
2Graduada em graduação em Letras pela Fundação Universidade do Tocantins – Unitins (2010). Especialização em Docência Universitária pela Universidade Estadual de Goiás (2012). Bacharel em Direito pelo Centro Universitário de Anápolis – UniEvangélica (2017). Mestra em Estudos Literários e Interculturalidade pelo Programa de Pós Graduação em Língua, Literatura e Interculturalidade da Universidade Estadual de Goiás. 76300000 – Ceres – Goias. Email. aline.muniz@docente.unievangelica.edu.br
