REGISTRO DOI: 10.69849/revistaft/cl10202512081420
Mary Dalva Macedo Batista
Jaine Silva Penha
Luzia Coelho Silva Gomes
Orientadora: Mércia Maria de Carvalho Claro
RESUMO
A abordagem conservadora no tratamento de incontinência urinária é uma técnica não invasiva e sem efeitos colaterais significativos para tratamento da incontinência urinária de esforço em mulheres e nas disfunções relacionadas ao assoalho pélvico. É um problema que afeta em grande parte a população feminina. O objetivo deste trabalho é destacar a abordagem conservadora como recurso no tratamento para incontinência urinária e papel do profissional estomoterapeuta no tratamento e evitar eventos que comprometem a qualidade de vida das pessoas acometidas. A metodologia foi uma revisão integrativa de literatura, do tipo descritiva e qualitativa, com seleção de material publicado no lapso temporal de 2014 a 2024. Observou-se que existem vários protocolos padronizado universalmente aceito, envolvendo sessões regulares de exercícios supervisionados, que podem incluir exercício de Kegel e eletroestimulação, com foco no fortalecimento dos músculos do assoalho pélvico, que são essenciais para o controle da micção, sendo uma opção segura e eficaz para o tratamento da incontinência urinária de esforço em mulheres, com elaboração de um plano de tratamento personalizado e supervisionado. Concluiu-se que a cinesioterapia no tratamento da incontinência urinária é positiva para obter melhoras reais e significativas, atuando na prevenção e reabilitação da musculatura do assoalho pélvico, no alívio dos sinais e sintomas referidos, bem como na qualidade de vida. A atuação do estomoterapeuta assim como a fisioterapia é essencial para a prevenção e tratamento da incontinência urinária em mulheres, proporcionando uma abordagem holística que combina educação, exercícios e suporte emocional, em que tal intervenção não apenas melhora a função urinária, mas também contribui para a qualidade de vida das pacientes.
Palavras–chave: Incontinência urinária; incontinência urinária de esforço; estomoterapia; cinesioterapia; mulheres.
1. INTRODUÇÃO
A incontinência urinária caracteriza-se como a perda involuntária de urina. É mais frequente em mulheres e costuma se apresentar em idades mais avançadas, principalmente pós menopausa. É uma patologia conhecida por seu impacto negativo na qualidade de vida e pode ser dividida em: incontinência urinária de esforço, quando a perda involuntária ao esforço, espirro ou tosse; incontinência urinária de urgência quando ocorre vontade súbita e repentina de urinar que não pode ser postergada e incontinência urinária mista no qual há uma associação dos sintomas presentes na incontinência de esforço e de urgência (Alves et al., 2021; Serpa et al., 2020).
A incontinência urinária (IU) consiste na perda do controle de quando expelir a urina através do aparelho urinário. Esse problema causa desconforto social, pois os pacientes que sofrem desse mal afastam-se da vida em comunidade. Vale lembrar, que o distúrbio acomete mais o público feminino, dado que, as mulheres apresentam três falhas naturais: a uretra, e os cistos vaginal e renal. O problema involuntário da urina afeta diversas idades, devido às diversas alterações funcionais no trato da bexiga ou uretra. O que motiva tais alterações são traumas no pavimento pélvico, partos ou lesões medulares pós-traumáticas (Mourão et al., 2017).
Existem inúmeros fatores de risco para o acometimento da incontinência urinária. Os principais a serem citados são a idade, obesidade, índice de massa corporal, paridade, tipo de parto, menopausa, cirurgias ginecológicas ou complicações decorrentes de problemas ginecológicos, constipação intestinal, doenças crônicas, hereditariedade, uso de medicamentos que predispõem à incontinência urinária transitória, tabagismo e exercícios físicos de alto esforço. Associados a esses fatores, há um envelhecimento da musculatura que ocasiona fragilidade do assoalho pélvico pela redução da elasticidade e da contratilidade da bexiga (Pereira, et al., 2021).
Atualmente, a população brasileira é de aproximadamente 56% de mulheres e, destas, um terço são acometidas por incontinência. Estima-se que o problema atinge de 14% a 57% de mulheres com idade entre 20 e 89 anos. O motivo pelo qual o sexo feminino é o mais atingido pela incontinência urinaria pode ser explicado anatômica e fisiologicamente (Junqueira et al., 2017). A incontinência urinária mista costuma ser mais frequente em mulheres mais velhas, enquanto o perfil de mulheres com incontinência de esforço e de urgência tende a ser comum em mulheres com menos idade, em faixa etária de 30 a 49 anos (Mourão et al., 2017).
Do ponto de vista anatômico, a localização da bexiga em relação ao útero, está acima da bexiga. Fisiologicamente, é explicado em virtude da deficiência de estrogênio, já que possui papel importante no suporte da pelve e controle da síntese e degradação do colágeno (Zizzi et al., 2017). Além das alterações físicas, os transtornos psicossociais dessa condição são de extrema importância, pois limitam a autonomia do indivíduo, diminui sua autoestima e influência nas atividades diárias e interação social, podendo causar depressão, isolamento e absentismo laboral (Fernandes et al., 2017).
Ressalta-se que a demora ou não da procura por tratamento da incontinência urinária deve-se ao fato de parte da sociedade acreditar, erroneamente, que se trata de um processo natural de envelhecimento bem como pela falta de conhecimento, vergonha e medo de consultar os profissionais de saúde. Os efeitos da intervenção fisioterapêutica na incontinência urinária feminina são amplamente estudados, que discorre sobre alguns recursos com bons resultados para o manejo da incontinência urinária de esforço, como, por exemplo, o treinamento dos músculos do assoalho pélvico e a cinesioterapia devido sua resolutividade e baixo custo (Serpaetal.,2020).
Nesse contexto, apresenta-se a necessidade de uma abordagem holística acerca da temática, evidenciando o papel do profissional de fisioterapia no processo de prevenção e tratamento de tal disfunção. Destaca-se que o fisioterapeuta poderá realizar todas as medidas de prevenção, orientação e tratamento através de exercíciosperineaisafimdereduzirossintomasurinários.Umdosprincipaisobjetivos do tratamento fisioterapêutico é restaurar a força e a função desta musculatura, favorecendo uma contração eficiente nos momentos de aumento da pressão intra- abdominal, evitando as perdas involuntárias de urina (Serpa et al., 2020)
Entre as abordagens de tratamento temos a cinesioterapia que é um método de baixo custo e de fácil acesso que se constitui de movimentos de alongamentos, fortalecimento e propriocepção. Baseia-se na realização de contrações voluntárias repetidas que aumentam a força e a resistência muscular e melhoram a atividade dos músculos ofertando maior sustentação perineal. Os exercícios de cinesioterapia atuam principalmente nas fibras de contração rápida e lenta, que favorecem uma contração consciente e eficiente durante o reflexo involuntário. Dessa forma, permite a capacidade de reagir perante um estímulo de estresse na musculatura do assoalho pélvico (Pereira, et al., 2021; Almeida, 2015).
Desta forma, esse estudo se justifica por demonstrar os impactos da abordagem conservadora e sua eficácia com o método não invasivo, uma vez que, as mulheres portadoras geralmente se encontram desconfortáveis em relação ao tratamento, por acreditarem que todas as técnicas corretivas são invasivas e por vergonha de sua condição. A contribuição para a comunidade acadêmica e científica dar-se-á em fomentar maior conhecimento acerca da enfermidade, tal como explorar o papel de profissionais na fisioterapia e estomoterapia na melhoria do quadro clínico de pessoas, através da aplicação de técnicas que aumentem a força muscular.
O conhecimento do assoalho pélvico é necessário para a compreensão das mulheres sobre seu próprio corpo, facilitando o entendimento das orientações e tratamentos oferecidos pelos profissionais da Fisioterapia. A comunicação e a informação são essenciais no tratamento de pacientes com disfunções do assoalho pélvico. A informação correta é importante no ganho do consentimento das pacientes sobre a proposta terapêutica no tratamento, aumentando a sua participação e adesão. Assim, aflorou o questionamento: Como a estomoterapeuta poderá contribuir para a prevenção e tratamento do quadro de incontinência urinária em pessoas com incontinência urinária?
2. OBJETIVOS
2.1 Objetivo geral
Descrever a eficácia das abordagens conservadoras no tratamento da incontinência urinária, com foco nos exercícios de assoalho pélvico, eletroestimulação, cones vaginais e biofeedback, por meio de revisão de literatura.
2.2 Objetivos específicos
- Discorrer sobre os aspectos anatômicos e disfunções;
- Apresentar as características e peculiaridades da incontinência urinária, em especial a incontinência urinária de esforço;
- Destacar os impactos do tratamento da incontinência da mulher;
- Reconhecer a eficácia da cinesioterapia no tratamento da incontinência urinária de esforço em mulheres;
- Demonstrar o papel da estomoterapia no tratamento de casos de incontinência urinária de esforço;
3. METODOLOGIA
Este estudo trata-se de uma revisão integrativa de literatura, do tipo descritiva e qualitativa. As etapas do estudo serão organizadas em dois momentos, sendo o primeiro determinado pelo início do trabalho, incluem as etapas da organização do projeto e compreendem a determinação da questão norteadora; definição de palavras- chave e descritores em saúde, critérios de inclusão e exclusão e busca na literatura. E o segundo momento com a composição do trabalho, compreendendo a avaliação dos estudos; definição das informações que serão extraídas; interpretação dos resultados; e apresentação de síntese do conhecimento produzido.
As buscas da literatura foram realizadas nas bases de dados PubMed, SciELO (Scientific Electronic Library Online) e LILACS (Literatura Latino-Americana e do Caribe em Ciências da Saúde),a partir dos descritores “incontinência urinária” (urinary incontinence), “incontinência urinária de esforço” (Urinary Incontinence, Stress), “fisioterapia” (physiotherapy, physical therapy), “cinesioterapia” (kinesiotherapy) e “mulheres” (women), de acordo como a terminologia em saúde presente nos Descritores em Ciências da Saúde (DeCS) da Biblioteca Virtual em Saúde. A primeira etapa consistiu em uma pré-análise dos materiais por meio de uma leitura rápida.
Os critérios de inclusão utilizados: artigos originais e completos que evidenciam a atuação da fisioterapia na prevenção e tratamento de casos de incontinência urinária de esforço, publicados entre os anos de 2014 a 2024, nos idiomas português e inglês e texto completo disponível online e gratuitamente. Foram excluídos os artigos que se encontravam indisponíveis eletronicamente de forma completa e gratuita, artigos duplicados na base de dados, que não respondiam à questão norteadora e/ou objetivos desta revisão e por outras revisões bibliográficas, teses, dissertações e artigos que versam acerca da incontinência urinária em mulheres. Assim, os trabalhos selecionados integram o fluxograma abaixo.
Figura 1 – Fluxograma de seleção da amostra.
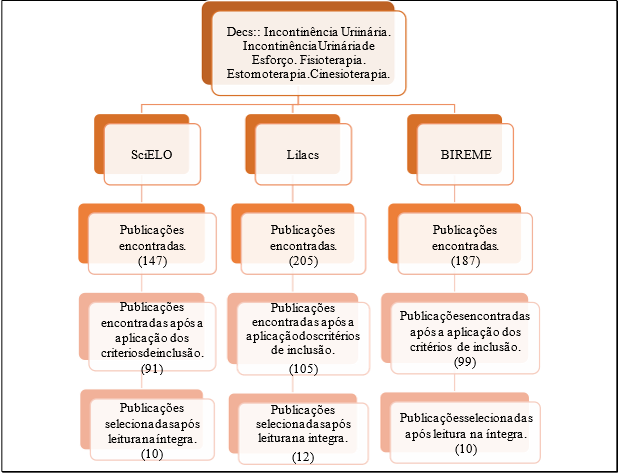
Fonte: Autores(2025)
A análise de dados foi realizada através de discussão e interpretação dos resultados, a fim de comparar com a síntese de outros achados em pesquisa. Após a uma análise crítica foram eleitas três categorias para discussão dos estudos, em que veio explicar os resultados diferentes ou conflitantes nos diferentes estudos, ou seja, identificou-se os estudos que apresentaram coerência em relação ao objetivo, metodologia, discussão e resultado. Ao final deste estudo, apresentam-se as informações recolhidas de forma organizada e coerente com o tema apresentado, tendo como finalidade responder ao problema da pesquisa e ao objetivo proposto.
No presente trabalho, foi promovida uma leitura metódica de todo o material selecionado, para posterior execução da distribuição por categoria dos artigos, usando como norteadora ordem alfabética da base de dados. Vale ressaltar que todo o trabalho seguiu rigorosamente os quesitos éticos, pautados na Lei de Plágio de nº 9610/98, a fim de respeitar os direitos autorais de cada trabalho utilizado na construção deste estudo monográfico. Os dados coletados foram apresentados com base em procedimentos interpretativos, chegando-se então à conclusão.
4. RESULTADO E DISCUSSÃO
Neste estudo, foi realizada uma leitura criteriosa de todo o material selecionado, que após a análise dos critérios de inclusão e exclusão, bem como, da relevância do material, compuseram os resultados e discussão um total de 32 trabalhos de natureza cientifica. A maioria dos estudos selecionados foi realizada em contexto bibliográfico e alguns com pesquisa de campo e estudo de caso. A análise dos métodos revelou uma variedade de abordagens, com destaque para o método qualitativo e quantitativo, e um número significativo de estudos utilizou o método transversal.
Os estudos selecionados para esta revisão integrativa foram publicados entre 2014 e 2024 e incluíram mulheres com idades variando de 30 a 60 anos. A amostra de participantes foi diversa, com algumas pesquisas envolvendo mulheres em período pós-parto, outras em menopausa ou com histórico de procedimentos cirúrgicos que afetaram o assoalho pélvico. A maioria dos estudos adotou intervenções de cinesioterapia baseadas em exercícios do tipo Kegel, focados no fortalecimento do assoalho pélvico, enquanto outros combinaram técnicas de cinesioterapia com orientação postural e treinamento de relaxamento.
Os achados desta pesquisa integrativa indicam que a cinesioterapia tem demonstrado eficácia significativa na redução dos sintomas de incontinência urinária de esforço em mulheres. A maioria dos estudos relatou uma redução significativa na frequência dos episódios de incontinência após a implementação de programas de cinesioterapia. Em estudos com duração de 01 ano, as participantes apresentaram uma melhora de até 65% na frequência de perdas urinárias, comparadas a grupos controle ou a intervenções sem exercícios específicos.
4.1 Aspecto sanatômicos e fisiológicos da pelve óssea e dos tubos viscerais
A pelve óssea, ou bacia, é uma estrutura fundamental do corpo humano, composta por vários ossos que se articulam para formar uma base sólida. A pelve óssea é formada por dois grandes ossos que são denominados de ilíaco, que se fundem ao sacro posteriormente e na linha mediana, formando a articulação sacro- ilíaca e anteriormente, ao nível da sínfise púbica. O Ilíaco é um osso plano, chato, irregular, par e composto por unidades ósseas menores que se ligam a cartilagem no jovem e, no adulto, são fundidas entre si: o ílio, o ísquio e o púbis. Exercem a função de suporte, proteção e movimento (Palma et al., 2014).
O arcabouço pélvico está localizado na região mais inferior do tronco, ficando em um arranjo equidistante entre o tronco e os membros inferiores (MMII) assemelhando-se a um grande anel ósseo com contornos irregulares. É dividida em duas partes, uma superior, a pelve maior, denominada de pelve falsa, a qual aloja órgãos do abdômen inferior e outra inferior, a pelve menor, mais estreita e mais profunda, também com denominação de pelve verdadeira, que aloja os órgãos pélvicos. Salienta-se que a pelve feminina é geralmente mais larga e rasa, adaptada para o parto, o que reflete diferenças nas exigências biomecânicas(Baracho, 2018).
A pelve menor, tem em sua estrutura externa bilateral, as faces articulares que associam com os ossos do quadril. Posteriormente, a pelve se articula com o sacro e na região anterior. Esses ossos estão ligados firmemente por fortes ligamentos e estão recobertos parcialmente por músculos, fáscias e peritônio pélvico. Já a porção inferior é fechada por músculos e fáscias que compõem o assoalho pélvico, que tem a função de sustentar e dar suporte aos órgãos pélvicos e abdominais inferiores. Estão distribuídos em dois planos: um profundo, denominado de diafragma pélvico e outro na camada intermediária, denominada de diafragma urogenital (Hexsel et al., 2019).
A pelve possui uma harmonia entre os ossos do ilíaco, do sacro, da coluna lombar, dos MMII e tecidos moles que a compõem (Buzo; Cruz; Garbin,2017). Dessa maneira, a pelve possui um sinergismo funcional, entre os movimentos das articulações coxofemorais, da coluna e dos músculos que se localizam na sua parte interna como ilustrado na Figura 1,os quais são denominados de músculos do assoalho pélvico (MAP), que exercem papel crucial na sustentação dos órgãos pélvicos e na manutenção da continência urinária e fecal, formando um diafragma muscular que fecha a parte inferior da pelve (Baracho, 2018).
Figura 1 – Pelve Óssea
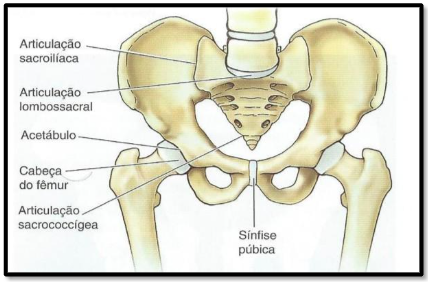
Fonte: Alves, (2018)
Além de dar sustentabilidade e proteção aos órgãos pélvicos, tal estrutura tem como objetivo também, transportar a carga da coluna vertebral para os MMII quando se está na posição ereta, ou mesmo para os túberes isquiáticos quando se está na posição sentada. Ao tempo que a pelve é um segmento do corpo que promove a dinâmica de toda a extensão do organismo, promove também, a estabilidade estática vertical, que contribui com o processo de deambulação, sendo desta forma, uma estrutura que demanda um bom equilíbrio, entre o tronco e os MMII. Este equilíbrio se faz necessário para o bom funcionamento dos músculos (Kury, 2019).
A cintura pélvica constitui nos seguintes ossos: ílio, ísquio, púbis, sacro, cóccix. Essa estrutura apresenta diferenças anatômicas de acordo com o gênero. O ílio, ísquio e púbis são ossos que se fundem formando os chamados ossos ilíacos ou ossos do quadril. Esses ossos são firmemente conectados ao sacro. Logo, a união estabelecida dos ossos ilíacos, sacro e cóccix formam a pelve. Vale ressaltar que, nas mulheres, a estrutura da pelve é projetada para fomentar a saúde reprodutiva e o bem-estar das mulheres, em que também protege a bexiga e o intestino, mantendo a funcionalidade durante a gravidez (Alves, 2018).
O tubo visceral se trata de uma estrutura hermética constituída por músculos, fáscias e ligamentos que, em conjunto, fecham a parte inferior da cavidade pélvica, sendo delimitado na região anterior pelo arco púbico, posteriormente pelo cóccix e inferiormente, pelos ramos e ísquios púbicos e pelos ligamentos sacrotuberais. Está subdividido em três espaços: o anterior, que é sítio de localização da bexiga e da uretra; o médio, que acomoda a vagina e o útero; e o posterior, onde está o reto, sendo fundamental para a organização e funcionalidade dos órgãos pélvicos, permitindo que cada um desempenhe suas funções de maneira eficiente (Baracho, 2018).
O assoalho pélvico é uma estrutura essencial composta por músculos, ligamentos e fáscias que formam a base da pelve, ou seja, trata-se de um conjunto de estruturas que promovem suporte aos órgãos abdominais e pélvicos e, em condições normais, propicia a continência urinária e fecal, além de executar função primordial na sexualidade feminina. Fortalecer o assoalho pélvico é fundamental para prevenir problemas como incontinência urinária e prolapso de órgãos (Almeida et al., 2018).
O tubo visceral é caracterizado como uma lâmina muscular em forma de cúpula, composta por músculo estriado que encerra órgãos como útero, bexiga e uretra. O músculo levantador do ânus é reconhecido como responsável pelo apoio ativo do AP, apesar de ser o músculo mais estudado, é aquele que pouco se sabe (Yang et al., 2022). O tubo visceral é uma região anatômica única, onde o equilíbrio das diferentes pressões, sejam elas viscerais, musculares ou líquidas, desempenham um papel fundamental no funcionamento fisiológico de todas as estruturas nele contidas (Bordoni et al., 2022).
Em relação ao tubo visceral podemos descrevê-lo por dois tipos de fibras musculares, fibras do tipo 1 de contração lenta, correspondem a 70% e ajudam na manutenção dos tônus musculares e favorece o fechamento do hiato urogenital mantendo uretra, ânus e vagina tracionados em direção ao púbis, o que contribui para a continência, tipo 2 que são fibras de contração rápida, correspondem a 30% e são ativadas durante aumentos de pressão intra-abdominal (Yang et al., 2022). Sua principal função é a contenção das vísceras pélvicas e abdominais, viabilizando o trajeto da uretra, reto e vagina, e, com isso, funcionar de forma correta na parte reprodutora e postural (Ramos, 2014).
A promoção ao suporte dos órgãos pélvicos, tem-se as fáscias pélvicas, os músculos levantadores do ânus que compõem o diafragma pélvico e os músculos transversos profundos do períneo que se localizam no diafragma urogenital. Vale destacar a presença do músculo coccígeo que também se localiza no diafragma pélvico, que desempenha funções essenciais na anatomia e fisiologia do corpo humano, tendo dupla incumbência: além da sustentação dos órgãos pélvicos a abertura ou fechamento da uretra, da vagina e do ânus (Vieira, 2018).
O músculo levantador do ânus se subdivide em feixes dando origem aos músculos pubococcígeo, puborretal e Iliococcígeo, os quais possuem uma simetria bilateral e suporta órgãos como a bexiga, útero e reto, mantendo-os na posição adequada. Os dois primeiros se originam na região póstero-inferior do púbis e seguem paralelamente para a região posterior, sendo que o puborretal se fixa na parede posterior do reto e cria as forças posteriores necessárias para a contenção de conteúdosanais,sendofundamentalparaamanutençãodacontinência,trabalhando em conjunto para suportar e controlar os órgãos na região pélvica (Alves, 2018).
Os músculos levantadores do ânus são responsáveis por conservar os tônus muscular por longos períodos, mesmo quando exposto a situações que existe uma elevação da pressão intra-abdominal, promovendo, desta forma, a continência dos órgãos pélvicos(Buzo, Cruz e Garbin, 2017). A região superficial do assoalho pélvico denominada de períneo é composta pelos músculos no trígono anterior, bulbo esponjosos, isquiocavernosos e os transversos superficiais do períneo, que auxiliam na atividade sexual e, no trígono posterior, pelo músculo esfíncter anal externo que tem a função de contenção anal (Mordardo; Cidade, 2017).
Os músculos bulbo esponjosos tem sua origem na região que antecede o ânus, e se introduz no clitóris, que em função de sua contração involuntária na atividade sexual, promove ereção do clitóris, bem como a excreção da secreção de glândulas mucosas com função de lubrificação vaginal para evitar dor e desconforto no momento do ato sexual. Os músculos isquiocavernosos que se originam na tuberosidade isquiática e se inserem na matriz do clitóris e centro tendíneo, colabora para a manutenção da ereção, em que seu fortalecimento pode melhorar a saúde e a função dessa região (Baracho, 2018).
Os músculos bulboesponjosos e isquiocavernosos são contraídos paralelamente e simultaneamente de maneira espontânea, auxiliando na excitação do indivíduo, na ereção clitoriana e na constrição da vagina para promover o orgasmo. Desta maneira, observa-se que os mesmos músculos respondem tanto pelas contrações rítmicas, como as involuntárias que acontecem no período do orgasmo (Kury,2019). A inervação dos músculos perineais acontece através do nervo pudendo do plexo sacral, exceto o músculo esfíncter externo do ânus que é inervado pelo nervo espinhal sacral S4 (Buzo; Cruz; Garbin, 2017).
Os músculos levantadores do ânus do diafragma pélvico (pubococcígeo, iliococcígeo e puborretal) demonstrados na figura abaixo, são excitados através do nervo pudendo e pelo plexo sacral de S3 e S4. Sua irrigação ocorre por meio da artéria pudenda intrínseca, sendo compostos por 70% de fibras do tipo I, também denominadas de fibras tônicas, com alta resistência à fadiga e 30% de fibras do tipo II, denominadas de fibras fásicas, que apresentam baixa resistência, se comparadas às fibras do tipo I, contudo, estas fibras produzem uma elevada organização na contração do assoalho pélvico (Baracho, 2018).
Figura 2 – Músculos do Assoalho Pélvico
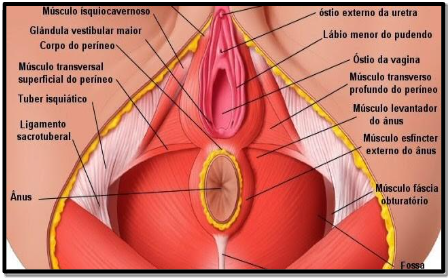
Fonte: Buzo; Cruz; Garbin, (2017)
A musculatura superficial do assoalho pélvico é inervada pelo ramo perineal do nervo pudendo, oriundo do plexo sacral, exceto, o esfíncter externo do ânus, que possui a inervação advinda do nervo espinhal sacral, bem como pelo nervo oriundo do ramo retal inferior do nervo pudendo. O assoalho pélvico feminino, é subdivido em três setores, a saber: anterior que agrega a bexiga e uretra; o médio que reúne a vagina e útero; e por fim, o posterior que agrega o reto, sendo todos esses órgãos suspensos e fixados pelos ligamentos, dentre estes, encontram-se os principais: o pubouretral, o pubovesical, o cardinal e o uterossacral (Martinez; Kraievski, 2017).
Dessa forma, a região do períneo possui formato de losango que se dispõe na parte inferior da cavidade pélvica. O períneo possui um papel crucial na função sexual, na micção e na defecação, sendo uma área sensível devido à rica inervação. As superfícies que demarcam o períneo são a sínfise púbica, os ramos da parte de baixo do púbis, ramificações ísquio-púbicos do quadril, ligamentos sacrotuberais, túberes isquiáticos e a região inferior do cóccix e do sacro. É através de estruturas meticulosamente interligadas e que desenvolvem atividades síncronas, que ocorre a sustentação de órgãos abdominais e pélvicos femininos (Olivetto et al., 2021).
A bexiga é uma estrutura muscular, interligada por duas vias de entrada denominadas ureteres, por onde a urina entra na bexiga e se acumula, e uma via de saída, formada pela junção uretrovesical e a uretra propriamente dita. É distanciada por níveis de camadas de músculos como a camada lisa, definida como o músculo detrusor da bexiga, sendo localizado na parte inferior da cavidade abdominal, entre a sínfise púbica e a vagina. A saúde da bexiga é crucial para o bem-estar geral. Problemas como infecções ou incontinência podem impactar significativamente a qualidade de vida (Siahkal, et al, 2021).
O funcionamento correto da bexiga ocorre devido a um sistema complexo de nervos que se estabelecem no trígono e algumas estruturas como, o trato urinário, sistema nervoso central e periférico. É a ligação entre essas estruturas que permitem um equilíbrio definido com continência urinária. Do ponto de vista anatômico, o AP é dividido em três repartições, dependendo do compartimento envolvido, por exemplo, a disfunção pode estar relacionada à bexiga hiperativa e incontinência urinária(IU),as disfunções sexuais (DS) e ao prolapso do órgão pélvico (POP), além de poder está relacionada a sintomas defecatórios ou incontinência fecal (IF) (Siahkal et al, 2021).
4.2 Neurofisiologia da Micção e Continência Urinária
A continência urinária ocorre devido a mecanismos fisiológicos e estruturais que realizam o controle de fechamento da uretra e que suportam a bexiga e a junção uretrovesical. Para que esta aconteça, é necessário que haja estabilidade da bexiga, além de uma pressão intra-uretral maior que a pressão exercida no interior da bexiga. O fechamento da uretra é um processo importante que envolve a regulação do fluxo urinário, sendo controlado por músculos esfinctéricos, como por exemplo, o esfíncter interno, pelo esfíncter externo e pelo plexo vascular da submucosa uretral (Glisoi; Girelli, 2015).
Assim, o acúmulo de urina e ulterior esvaziamento da bexiga é um método fisiologicamente complexo e, para que o fluxo do processo aconteça de maneira adequada, far-se-á necessário que diferentes músculos, nervos parassimpáticos, simpáticos, somáticos e sensoriais exerçam suas atividades concomitantemente. Quando se observa a falha de qualquer uma das peças irá resultar na atrofia do sistema urinário com desenvolvimento de IU, como ilustrado abaixo. A IU não é apenas uma questão física; ela pode afetar a qualidade de vida, causando constrangimento, isolamento social e problemas emocionais (Cândido et al., 2017).
Figura 3 – Estrutura da bexiga
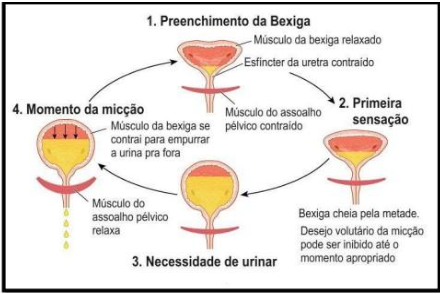
Fonte: Buzo; Cruz; Garbin, (2017)
A Bexiga tem um formato semelhante a um balão e pode armazenar entre 650 a 750 ml de urina, possuindo uma parede muscular elástica que se estica conforme se enche. Internamente, é revestida por um epitélio de transição que permite essa expansão, em que armazena urina até que seu volume atinja o nível médio, quando estímulos são enviados pelo córtex cerebral, levando ao seu esvaziamento através da liberação da urina pelo canal uretral. No decorrer dessas reações o músculo detrusor deve estar relaxado, com as fibras musculares da uretra e de todo o assoalho pélvico envolvido na realização da continência (Ramos, 2014).
A neurofisiologia da micção e da continência urinária envolve uma complexa interação entre o sistema nervoso e os músculos do trato urinário. A micção ocorre devido ao repouso voluntário das estruturas pélvicas e da uretra com relação a contração do detrusor da bexiga, viabilizando o esvaziamento de urina, devido os estímulos do sistema nervoso central e por pontos específicos da micção no tronco cerebral e medula espinhal, mais especificamente no sistema nervoso parassimpático na região sacral e no sistema nervoso simpático na região toracolombar (Olivetto et al., 2021).
A micção é coordenada no nível do tronco encefálico, em circunstâncias normais, a micção depende de um reflexo espino-bulbo-espinal liberado pelo centro pontino da micção, que recebe influências, na maior parte inibitórias, do córtex cerebral, do cerebelo, dos gânglios da base, do tálamo e do hipotálamo. A micção regular é crucial para a saúde, pois ajuda a manter o equilíbrio de fluidos e a eliminar substâncias indesejadas do corpo. Problemas na micção, como incontinência ou retenção urinária, podem indicar condições de saúde que precisam de atenção (Siahkal et al, 2021).
Assim, durante o enchimento, a bexiga se expande sem aumentar significativamente a pressão interna, graças à sua complacência.Os receptores de estiramento na parede da bexiga enviam sinais ao sistema nervoso central quando a bexiga está cheia. Nesse pensamento, deve-se asseverar que o sistema nervoso central (SNC) inibe a micção até o momento apropriado. Quando a decisão de urinar é tomada, sinais do córtex motor são enviados ao centro miccional pontino, que coordena a contração do músculo detrusor da bexiga e o relaxamento dos esfíncteres uretrais (Cândido et al., 2017).
Durante o enchimento vesical, ocorre a ativação de receptores que mandam sinais aferentes ao cérebro, onde são processados no centro pontino da micção. Isso desencadeia a ativação descendente dos neurônios simpáticos que partem de T10 a L2 e percorrem duas vias, nervos hipogástricos e cadeias simpáticas paravertebrais, para chegar ao plexo pélvico nas bordas laterais do reto, e daí atingem a bexiga e uretra através do trígono e colo vesical, liberam noradrenalina para estimular os receptores beta-adrenérgicos no detrusor, promovendo o relaxamento da musculatura lisa da bexiga (Buzo; Cruz; Garbin, 2017).
A micção envolve a contração do músculo detrusor (controlado pelo sistema nervoso parassimpático) e o relaxamento dos esfíncteres uretrais (controlados pelos sistemas nervosos simpático e somático). Por outro lado, a continência é mantida pelos esfíncteres uretrais, que permanecem contraídos para evitar a perda de urina. O esfíncter interno é controlado involuntariamente pelo sistema nervoso simpático, enquanto o esfíncter externo é controlado voluntariamente pelo sistema nervoso somático. A continência também depende de fatores cognitivos e físicos (Martinez; Kraievski, 2017).
4.3 Incompatibilidade hormonal: principais apontamentos
A incompatibilidade hormonal e gestacional, em via geral, é a perda involuntária da urina. É um problema de saúde que provoca transtornos em várias esferas, seja ela física, psicológica, social, dentre outras, em que pode acometer indivíduos de todas as idades, de ambos os sexos e de todos os níveis sociais e econômicos (Silvaetal., 2015). Dentre as causas, tem-se: infecções urinárias ou vaginais; efeitos colaterais de medicamentos; constipação intestinal; fraqueza de alguns músculos; obstrução da uretra pelo aumento da próstata; doenças que afetam os nervos ou músculos; alguns tipos de cirurgia ginecológica e outras (Oliveira, 2014).
Os fatores de maior prevalência da fisiopatologia são pacientes do sexo feminino, com idade avançada, descendência étnica, excesso de peso, deficiência estrogênica, ações estáticas e dinâmicas de estresse muscular, acidente vascular cerebral, traumas, tumores medulares e multiparidade. A incontinência urinária na mulher é de grande prevalência e importância, pois a mesma ao decorrer da idade passa por várias mudanças ao longo da vida, que são consideradas naturais, inerentes ao processo biológico da mulher, no entanto, produz grande impacto físico, psíquico ou social (Oliveira et al., 2021).
A etiologia ainda não é totalmente esclarecida e sua fisiopatologia é multifatorial estando relacionada ao envelhecimento das fibras musculares, via de parto, obesidade, tabagismo, exercício físico, redução da função ovariana pós menopausa, obesidade e multiparidade. Além das alterações físicas, os transtornos psicossociais dessa condição são importantes, pois impactam e limitam a autonomia do indivíduo, diminuindo sua autoestima e influenciando nas atividades diárias e interação social, podendo ocasionar diversos problemas físicos, psicológicos, profissionais e sociais (Belushi et al., 2021; Santos et al., 2022).
Relacionado ao cenário epidemiológico do distúrbio, a incontinência urinária de esforço atinge cerca de 2000 milhões de pessoas no mundo, sendo prevalente em mulheres na faixa etária de 45 a 50 anos, numa porcentagem de 25% a 35% das mulheres nesse período de vida. Acima de 60 anos a probabilidade é duas vezes maior que em homens, com cerca de 40% a 80% de chance de armazenamento de urina pela bexiga. Ademais, a prevalência de IU é maior na terceira idade, em que a prevalência é de 44% e 53%, respectivamente, entre mulheres com 65 anos ou mais (Carneiro et al., 2017).
Sobreleva ainda que, a musculatura do períneo é um conjunto de músculos que desempenha um papel crucial no suporte dos órgãos pélvicos e no controle das funções urinárias e reprodutivas. O períneo é dividido em duas partes principais: o trígonourogenital e o trígonoanal. Assim, a musculatura do períneo aborda o nervo do plexo sacral, ou seja, agrega todos os músculos que são ligados pelo nervo oriundo do ramo perineal do nervo pudendo, exceto a esfíncter externo do ânus, que possuia inervação advinda do nervo espinhal sacral, bem como pelo nervo oriundo do ramo retal inferior do nervo pudendo (Alves, 2018).
Dessa maneira os ligamentos basilares para o aprazamento dos órgãos pélvicos são o pubocervical, o cardinal, o pubovesical, o uterosacral e o pubouretral. No que tange o assoalho pélvico feminino, é subdivido em três setores, a saber: anterior que agrega a bexiga e uretra; o médio que reúne a vagina e útero; e por fim, o posterior que agrega o reto. É formado por estruturas ósseas, musculares e ligamentares, que têm a função de sustentar os referidos órgãos (Martinez; Kraievski, 2017).
A incontinência urinária versa acerca da eliminação involuntária da urina por meio do óstio uretral externo, ocasionada pela elevada pressão abdominal e inexistência do espasmo do detrusor. É um fenômeno que poderá afetar indivíduos de diversas faixas etárias. Por se tratar de um episódio constrangedor, acarreta inúmeras mazelas, tais como: frustrações psicossociais, redução da autoestima, alta morbidade. Destaca-se ainda que a incontinência urinária é subdividida em conformidade como sintomas apresentados, sendo os mais habituais a incontinência urinária de esforço(IUE), de urgência(IUU), e mista(IUM) (Martinez; Kraievski,2017).
O processo da incontinência pode ser interpretado como uma redução da pressão de resistência, ou seja, de oclusão uretral em um cenário em que a pressão vesical se apresenta dentro dos padrões normais. A diminuição do mecanismo de resistência pode ser incitada por alguns fatores, tais como: alterações anatômicas, pressões de coaptação e da compreensão da linha de saída ou incorreção no esfíncter intrínseco da uretra. O débito de estrogênio oportuniza a redução da vascularização periuretral, a atrofia muscular, ligamentar e da submucosa, que poderá desencadear a manifestação de vários tipos de incontinência (Carneiro et al., 2017).
De acordo com Pinheiro (2014), a incontinência urinária – IU deverá ser derivada da fraqueza anatômica derivada do progresso da posição horizontal para vertical. É sabido que são inúmeros os fatores que contribuem na manifestação do quadro de incontinência urinária, a saber: idade avançada, cirurgias prévias, levantamento frequente de peso, sedentarismo, constipação, infecções do trato urinário, obesidade e tabagismo. Nesse ínterim, Santos et al.,(2022), aponta que são inúmeros os motivos que colaboram para a incontinência urinária, que são classificados como mecânicos, hormonais, hereditários e obstétricos.
Para o diagnóstico da incontinência urinária, deve ser pautado na história da paciente, na realização de exame físico, no reconhecimento do tipo de incontinência, dentre outros aspectos. A anamnese agrega a história clínica da paciente com registro das principais queixas, antecedentes gineco-obstétricos, afecções prévias, cirurgias anteriores, hábitos de vida, uso de fármacos contínuos, etc., além de exame físico, diário miccional, uroanálise, medida de resíduo pós-miccional, exames urodinâmicos, (Cândido et al., 2017). Os episódios de incontinência são assentes em associação com as tarefas que promovam o aumento de pressão intra-abdominal.
Deverá também ser realizado exame físico que se baseia na observação da característica física da vulva e vagina, o nível de atrofia do epitélio vaginal e do meato uretral, aparecimento de cistocele e retocele, ações cicatriciais severas, motilidade da vagina quando é realizado algum esforço e integridade anatômica dos arcabouços. Deve também realizar o teste de força muscular do assoalho pélvico, que é realizado com a introdução dos dois dedos no eixo vaginal, com prolongamento do antebraço, seguido do distanciamento dos dois dedos, sendo organizados em formato de gancho sobre os músculos elevadores do ânus (Martinez; Kraievski, 2017).
4.4 Tipos de Incontinência urinária
A Incontinência é um problema que atinge 5% da população mundial, que envolve perda involuntária de urina, que poderá ser mais complexa se manifestar de formas distintas e diferenciar nas causas que lhe dão origem. Tomando como referência a quantidade de urina perdida, por meio do peso dos protetores e fraldas, os valores são considerados segundo uma média adotada em estudos nacionais e internacionais, que seriam: Grau 1-Leve–perda de menos de 150g de urina em 24 horas; Grau 2- Moderada –perda entre 155g e 390g de urina em 24 horas; Grau 3-Severa– perda acima de 400g de urina em 24horas (Martinez;Donzela,2024).
Existe uma grande variedade de tipos de incontinência urinária, havendo discordância na literatura a respeito da melhor classificação. Para fins diagnósticos faz-se necessário subdividir a incontinência urinária em quatro principais tipos: incontinência de esforço que consiste na perda de urina durante atividades que aumentam a pressão abdominal; incontinência de urgência, sendo caracterizada pelo súbito desejo urgente de urinar, difícil de adiar e pode resultar em perdas involuntárias; incontinência mista na qual, cursa com quadro de sobreposição entre a incontinência de urgência e a incontinência de esforço (Alves,2018).
Por fim, ainda existe na literatura, a incontinência de transbordamento na qual ocorre devido esvaziamento incompleto da bexiga, causando sensação de gotejamento após tentativa de urinar (Bergoetal.,2024;Alves,2018). A incontinência urinária pode ser repentina e temporária ou duradoura (crônica), sendo que essa condição pode ter um impacto significativo na qualidade de vida, levando a desconforto emocional e social. Complementa o entendimento, o estudo de Silva, quando elenca os principais tipos de incontinência de forma didática, como resta demonstrado abaixo:
Incontinência de Esforço: Ocorre quando há perda de urina ao realizar atividades que aumentam a pressão abdominal, como tossir, espirrar, rir ou levantar objetos pesados.
Incontinência de Urgência: Caracterizada por uma necessidade súbita e intensa de urinar, seguida de uma perda involuntária de urina.Pode ser causada por infecções, distúrbios neurológicos ou outras condições que afetam a bexiga.
Incontinência por Transbordamento: Acontece quando a bexiga não se esvazia completamente, resultando em gotejamento constante ou frequente de urina.É mais comum em homens e pode ser causada por obstruções ou problemas neurológicos.
Incontinência Funcional: Decorre de incapacidades físicas ou mentais que impedem a pessoa de chegar ao banheiro a tempo.
IncontinênciaMista:Combinamaisdeumtipodeincontinência,geralmente a de esforço e a de urgência (Silva, 2023,p.22).
A incontinência causa diversas limitações físicas e psicológicas na vida da mulher e, por essa razão, acaba alterando a rotina diária, modificando o comportamento no que diz respeito à ingestão de líquidos fazendo com que esta seja diminuída, o uso de medicamentos, limitações na vida sexual, dificultando também a socialização e os momentos de lazer, pois o problema acaba gerando constrangimento, além de acarretar gastos com absorvente se, por vezes, dificuldade de trabalho remunerado fora de casa e por consequência faz o convívio social menos prazeroso, tímido e desconfortante (Carvalho et al., 2014).
A incontinência de esforço tem como causa a redução da pressão uretral, gerando um enfraquecimento da musculatura de sustentação da uretra e/ou danificação do colo vesical, além da dificuldade na vascularização na mucosa da uretra, pois não ocorrerá o fechamento uretral. O diagnóstico pode ser fechado através da história clínica, relatórios miccionais, questionários sobre a qualidade de vida, exame físico, testes de esforço e aferição do resíduo pós-miccional. Ademais, tem os exames de análise e urocultura que são feitos para afastar o quadro de infecção urinária e para preparar a mulher para a avaliação urodinâmica (Alves,2018).
A incontinência urinária de urgência ocorre porque a bexiga para de apresentar sua função normal e começa a produzir uma contração involuntária do músculo detrusor durante a fase de enchimento (Bergoetal.,2024). Esse tipo de incontinência constitui a mais importante e com maior número de casos encontrado nas pessoas com mais de 75 anos, sendo que, se torna ainda mais frequentes nas pessoas de sexo feminino. Pode também ocorrer à necessidade de urinar muito frequentemente, sendo considerado a necessidade de urinar por mais de oito vezes por dia e/ou noctúria com uma vez ou mais por noite (Carvalho et al., 2014).
Ainda é possível observar a incontinência urinária de transbordamento, que é caracterizadapelafaltadedesejomiccionaldaspacientes.Suacausaémuitasvezes por obstrução infravesical com dilatação do trato urinário e exclusão da função renal. O diagnóstico é através da história clínica, com realização dos exames de creatinina, potássio e ultrassom de rins e vias urinárias. E, por último, a incontinência urinária mista, que é a combinação dos sintomas presentes nas incontinências de urgência e de esforço, sendo, dessa forma, uma insuficiência uretral em associação com um quadro de hiperatividade do músculo detrusor (Bergo et al., 2024).
4.5 Técnicas Terapêuticas
Em relação ao tratamento, é necessário levar em consideração o grau da insuficiência, pois, a depender, o tratamento pode ser de caráter conservador ou cirúrgico. As mulheres com o diagnóstico de incontinência urinária de esforço, devem ser tratadas preferencialmente por método conservador, devido probabilidade quase nula de efeitos adversos. Por essa razão, logo, a fisioterapia é uma área capaz de realizar tal intervenção através de novos métodos de assistência eficazes na promoção da saúde. Algumas pessoas podem se beneficiar de terapias complementares, como acupuntura ou biofeedback (Alencar, 2015).
A fisioterapia pélvica apresenta diversas técnicas com objetivo de promover mudanças no estilo de vida, treinamento vesical, treinamento do assoalho pélvico como método para proporcionar uma reeducação perineal do assoalho pélvico e aumento da força de contração das fibras musculares, desenvolvendo a coordenação e, consequentemente, regredindo a condição de incontinência. Dentre os benefícios da fisioterapia pélvica incluem melhora na qualidade de vida, reduzindo a incontinência e a dor; aumento da satisfação sexual e do prazer; prevenção de problemas futuros relacionados à saúde pélvica (Baracho, 2018; Fitz et al., 2020).
Dentre as opções de tratamento, está o biofeedback que tem o objetivo de monitorar através de aparelhos, o funcionamento fisiológico do indivíduo que não esteja em condições normais para perceber por si próprio alterações no sistema urinário. O procedimento a ser realizado é o reconhecimento da musculatura esquelética, presentes no repouso e contração da uretra durante a micção, mais especificamente estabelecendo uma pré-contração dos músculos pélvicos, com uso de recursos que possibilita ao indivíduo respostas eletrofisiológicas da região pélvica e acordo com a sua percepção para melhorar o quadro clínico (Olivetto et al.,2021).
O tratamento com cones vaginais é um procedimento para completar o desenvolvimento dos resultados obtidos em conjunto com outras técnicas de fortalecimento da musculatura do assoalho pélvico, pois é um recurso com um grau de dificuldade baixo e de baixo custo. Nessa maneira, o tratamento cirúrgico tem se tornado de pouca utilização, sendo um método conservador, com pouca eficácia. Existem várias técnicas cirúrgicas, cada uma adequada a diferentes tipos de incontinência, a saber: cirurgia de sling, injeção de bulking agents, esfíncter urinário artificial (Martinez; Donzella, 2024).
Dentre as principais categorias clínicas de tratamento da incontinência urinária, a cinesioterapia pélvica, que é considerada uma prática simples, de acesso facilitado e baixo custo com métodos que agregam movimentos corporais com exercícios de alongamento, propriocepção e fortalecimento, os quais devem ser realizados de forma correta e conectados a uma respiração rítmica, sendo efetivo não apenas ao tratamento, mas também a prevenção, uma vez que favorece a conservação das estruturas que estão ligadas à continência urinária (Pereiraetal.,2021; Brandenburg et al., 2017).
Por essa razão, a cinesioterapia tem sido amplamente utilizada graças aos seus resultados positivos, promovendo reeducação abdominal e pélvica e estabilização de estruturas. Brandenburg et al., (2017) comprovou melhora na força de contração muscular após intervenção com eletroterapia e cinesioterapia, verificando-se uma melhora de até 90% em consciência e controle da contração. A intervenção fisioterapêutica ajuda a diminuir a perda de urina, controle e a força do assoalho pélvico e, melhora da qualidade de vida das mulheres acometidas pelo problema, que se tornam mais confiantes e seguras (Carvalho et al., 2014).
4.5.1 Abordagens conservadoras no tratamento da incontinência urinária- Cinesioterapia
A cinesioterapia do assoalho pélvico compreende a realização dos exercícios de Kegel, que objetiva trabalhar a musculatura perineal para o tratamento da hipotonia do assoalho pélvico. Kegel e Powell foram os primeiros pesquisadores nos Estados Unidos a prescrever exercícios específicos para o fortalecimento dos músculos do assoalho pélvico.
O objetivo básico dos exercícios para fortalecimento da musculatura pélvica é o reforço da resistência uretral e a melhora dos elementos de sustentação dos órgãos pélvicos. Os programas de exercícios devem ter uma prescrição apropriada e que resulte em melhora da função muscular (Guerra et al., 2014).
A terapia através de exercícios físicos, é uma abordagem importante no tratamento da incontinência urinária, especialmente nas formas de incontinência de esforço e nas disfunções relacionadas ao assoalho pélvico. A prática regular de exercícios específicos pode ajudar a fortalecer os músculos responsáveis pelo controle da bexiga, melhorar a coordenação muscular e aumentar a resistência do assoalho pélvico. Dentre os objetivos da cinesioterapia, tem-se o fortalecimento dos músculos do assoalho pélvico, melhora do controle motor e a percepção corporal, previne a perda urinária, melhora a função sexual (Olivetto et al., 2021).
Os exercícios de treinamento de resistência da cinesioterapia, são realizados com o objetivo de aumentar a resistência dos músculos do assoalho pélvico ao esforço, em que envolve séries de contrações de longa duração e com a adição de resistência, como o uso de bolas ou dispositivos específicos, como cones vaginais. Ademais, a técnica de treinamento de coordenação, ensina o paciente a coordenar a contração e o relaxamento dos músculos do assoalho pélvico em resposta aos sinais do corpo, em que incluem o treinamento para contrair os músculos do assoalho pélvico durante o aumento da pressão abdominal (Brandenburg et al., 2017).
Embora eficaz no tratamento da incontinência urinária, a adesão ao programa de exercícios é fundamental para alcançar resultados satisfatórios. A orientação de um profissional especializado, como um fisioterapeuta especializado em disfunções do assoalho pélvico, é importante para garantir que os exercícios sejam realizados corretamente e para ajustar o plano de tratamento conforme necessário. Em casos de incontinência urinária mais grave, a abordagem por cinesioterapia pode ser combinada com outras abordagens terapêuticas, como medicação, intervenção cirúrgica ou outros tratamentos mais avançados (Baracho, 2018; Fitz et al., 2020).
A cinesioterapia é uma abordagem eficaz no tratamento da incontinência urinária, especialmente em mulheres. A cinesioterapia envolve exercícios específicos que visam fortalecer os músculos do assoalho pélvico. Isso é crucial, pois músculos mais fortes podem ajudar a melhorar o controle da bexiga e reduzir episódios de incontinência. A realização de exercícios de Kegel corresponde a uma parte fundamental da cinesioterapia, em que consistem em contrair e relaxar os músculos do assoalho pélvico, ajudando a aumentar a força muscular e a resistência, o que pode levar a uma redução significativa na perda urinária (Martinez; Donzella, 2024).
Além dos exercícios de Kegel, a cinesioterapia pode incluir métodos como eletroestimulação e biofeedback, que ajudam a monitorar e melhorar a função do assoalho pélvico, sendo úteis para pacientes que têm dificuldade em realizar os exercícios corretamente. Nota-se que a cinesioterapia não apenas melhora os sintomas de incontinência, mas também tem um impacto positivo na qualidade de vida dos pacientes, reduzindo a ansiedade. A cinesioterapia pode ser adaptada às necessidades individuais de cada paciente, levando em consideração fatores como idade, tipo de incontinência e condições de saúde subjacentes (Ferro; Silva, 2022).
4.5.2 Impactos do tratamento da incontinência na qualidade de vida
O tratamento da incontinência urinária pode ter um impacto na qualidade de vida dos pacientes. Dentre os efeitos positivos, tem-se a melhora na saúde mental, aumento da mobilidade e atividade física, melhoria na vida sexual, redução do estigma social, maior qualidade de vida. O tratamento pode reduzir a ansiedade e a depressão associadas à incontinência, permitindo que os pacientes se sintam mais confiantes e menos envergonhados em situações sociais. Com a redução dos sintomas, muitos pacientes se sentem mais à vontade para se envolver em atividades físicas e sociais, o que contribui para uma vida mais ativa e saudável (Bergo et al., 2024).
O tratamento pode levar a uma maior satisfação sexual e a um relacionamento mais próximo com o parceiro. Ao tratar a condição, os pacientes frequentemente relatam uma diminuição do estigma, permitindo que se sintam mais confortáveis em ambientes sociais e familiares. Segundo Olivetto et al., (2021) mostram que a qualidade de vida dos pacientes melhora significativamente após o tratamento, refletindo em avaliações positivas da saúde e bem-estar. Esses impactos demonstram a importância de buscar tratamento para a incontinência, não apenas para aliviar os sintomas, mas também para melhorar a qualidade de vida de forma abrangente.
4.6 Papel da Estomoterapia na prevenção e tratamento de casos de incontinência urinária
A incontinência urinária é uma condição prevalente que compromete a qualidade de vida, repercutindo nos aspectos físicos, psicológicos e sociais das pessoas acometidas. O tratamento conservador é considerado a primeira linha de intervenção por apresentar baixo risco, custos reduzidos e bons resultados clínicos. Nesse contexto, a Estomaterapia assume papel central, integrando ações educativas e terapêuticas que envolvem exercícios do assoalho pélvico, uso de cones vaginais, biofeedback e eletroestimulação (Silva; Freitas; Oliveira, 2022).
A UI é um problema que vai muito além da perda involuntária de urina. Ela traz impactos diretos no corpo, na autoestima e no convívio social. Uma consequência bastante comum, mas muitas vezes negligenciada, é o surgimento de lesões na pele, como a dermatite associada à incontinência (DAI). Esse tipo de lesão ocorre quando a pele permanece em contato frequente com a urina, tornando-se irritada, inflamada e, em situações mais graves, até ulcerada (Morais; Andrade; Lopes, 2023).
É nesse cenário que a estomaterapia ganha destaque. O estomaterapeuta não se limita apenas a ajudar no controle da perda urinária, mas também atua na prevenção e no tratamento das complicações cutâneas. Seu olhar é amplo:ao mesmo tempo em que orienta os pacientes no uso de exercícios e tecnologias para fortalecer o assoalho pélvico, também ensina como proteger a pele e promover a cicatrização de feridas já existentes.
Os tratamentos conservadores — como os exercícios do assoalho pélvico, os cones vaginais, o biofeedback e a eletroestimulação — têm uma importância dupla. Por um lado, ajudam o paciente a recuperar a função da musculatura, reduzindo os episódios de perda urinária. Por outro, diminuem a exposição constante da pele à umidade, prevenindo o aparecimento de lesões (Fonseca et al., 2021; Pereira; Almeida; Santos, 2020).
Quando as lesões já estão presentes, o trabalho do estomaterapeuta passa também por cuidados específicos com a pele: indicar produtos de barreira, orientar o uso de absorventes adequados, reforçar a importância da higienização suave e, em casos de pacientes acamados, pensar em estratégias de posicionamento para evitar o agravamento das feridas.
Essa abordagem integrada mostra como o cuidado com a incontinência urinária precisa ir além da contenção das perdas. Ele deve olhar para a pessoa de forma global, pensando no conforto, na auto estima e na reinserção social. Ao unir o manejo da incontinência ao cuidado de feridas, a estomaterapia consegue reduzir complicações, melhorar a qualidade de vida e devolver dignidade ao paciente (Carvalho; Barbosa; Santos, 2020).
A abordagem conservadora envolve uma variedade de exercícios e técnicas que visam reeducar e fortalecer a musculatura do assoalho pélvico, em que incluem o uso de cones vaginais e eletroestimulação neuromuscular para auxiliar no fortalecimento muscular. Nota-se ainda que a fisioterapia também pode ajudar a modificar comportamentos inadequados relacionados à micção, promovendo hábitos mais saudáveis e adaptados às necessidades individuais (Olivetto et al.,2021). Essas abordagens tornam a estomoterapia uma opção segura e eficaz, frequentemente recomendada como tratamento de primeira linha para a incontinência urinária.
5. CONSIDERAÇÕES FINAIS
A incontinência urinária constitui importante problema de saúde pública. Por essa razão, é de extrema importância que haja um aprofundamento dos estudos relacionados à melhor abordagem terapêutica para melhorar a qualidade de vida das pessoasafetadas.Aaboradagemconservadoraconstituemmétodosdebaixocusto e com alto benefício, capaz de reestabelecer a força muscular e melhor a qualidade de vida de mulheres acometidas com esse problema. Portanto, é de grande importância que haja revisões sistemáticas de temas que envolvem problemas de saúde pública e as inovações tecnológicas já existentes, a fim de diminuir o impacto negativo na saúde.
Pode-se concluir essas técnicas de tratamento da incontinência urinária é positiva para obter melhoras reais e significativas, atuando na prevenção e reabilitação da musculatura do assoalho pélvico, no alívio dos sinais e sintomas referidos, bem como na qualidade de vida de mulheres portadoras de IU, pois traz benefícios nos principais tipos de incontinência urinária que são: IU de esforço, de urgência e mista que apresenta sinais e características dos dois tipos citados, promovendo o fortalecimento, alongamento e propriocepção da musculatura do assoalho pélvico.
Observou-se que embora não haja um protocolo padronizado universalmente aceito, a cinesioterapia em geral envolve sessões regulares de exercícios supervisionados, que podem incluir exercício de Kegel e eletro estimulação, com foco no fortalecimento dos músculos do assoalho pélvico, que são essenciais para o controle da micção, sendo uma opção segura e eficaz para o tratamento da incontinência urinária de esforço, principalmente em mulheres, com elaboração de um plano de tratamento personalizado e supervisionado.
Concluiu-se que o tratamento da incontinência urinária com abordagem conservadora, é positiva para obter melhoras reais e significativas, atuando na prevenção e reabilitação da musculatura do assoalho pélvico, no alívio dos sinais e sintomas referidos, bem como na qualidade de vida. A atuação do estomoterapeuta, assim como do fisioterapeuta é essencial para a prevenção e tratamento da incontinência urinária em pessoas acometidas, proporcionando uma abordagem holística que combina educação, exercícios e suporte emocional, em que tal intervenção não apenas melhora a função urinária, mas também contribui para a qualidade de vida das pacientes.
Em suma, a estomoterapia tem demonstrado bastante eficiência na saúde com ênfase na prevenção de lesões promovidas pela incontinência urinária. Com tudo se faz necessário estudos futuros sobre a implementação de boas práticas e melhor divulgação nas diversas fases da vida tanto do homem quanto da mulher com finalidade de prevenir e tratar as incontinências urinárias. Reconhecer a importância do conhecimento sobre a incontinência urinária é crucial, pois essa condição, embora comum, muitas vezes não é devidamente diagnosticada, o que pode ter um impacto significativo na qualidade de vida dos indivíduos afetados.
REFERÊNCIAS
ALENCAR, P. D. C.; VENTURA, P. L Benefícios do treinamento da musculatura do assoalho pélvico no tratamento de mulheres com incontinência urinária de esforço: revisão de literatura. Revista Interdisciplinar Ciências e Saúde, v. 2, n. 3, 2015.
ALMEIDA,A.L.R.Ainfluênciadafisioterapiaaplicadanotratamentodaincontinência urináriadeesforçoemmulheres:estudodaeficáciadacinesioterapia.Revistavisão universitária, v. 3, n. 1, 2015.
ALMEIDA,M.J.S.etal.Terapiacognitivo-comportamentalemgrupoparaadisfunção sexual na pós-menopausa. J Bras Psiquiatr. 2018;68(4):231-8.
ALVES, A. O vaginismo na ótica fisioterapêutica: revisão da literatura. Revista Perspectivas Online: Biológicas e Saúde – Anais do VI CICC V. 08, Nº 27, 2018.
ALVES, R. A., et al. Perfil clínico de mulheres com incontinência urinária de esforço em centro de referência. Revista Pesquisa em Fisioterapia, v. 11, n. 2, p. 351-360, 2021.
BARACHO, E. Fisioterapia aplicada à saúde da mulher. 6ª ed. Rio de Janeiro: Guanabara Koogan, 2018.
BELUSHI, Z. I.; et al. Effects of home‐based pelvic floor muscle training on decreasingsymptomsofstressurinaryincontinenceandimprovingthequalityoflifeof urbanadultOmaniwomen:Arandomizedcontrolledsingle‐blindstudy.Neurourology and Urodynamics, v. 39, n. 5, p. 1557-1566, 2020.
BRANDENBURG, C., et al. Cinesioterapia e eletroestimulação na incontinência urinária feminina. Ciênc. Cuid. Saúde, v. 16, n. 3, p. 1-7, 2017.
BUZO, D.F.; CRUZ, N.C.D.; GARBIN, R.D.F. A importância do fortalecimento da musculatura do assoalho pélvico na satisfação sexual feminina. Faculdades Integradas de Fernandópolis, 2017.
CÂNDIDO, F.J.L.; et al. Incontinência Urinária em Mulheres: breve revisão de fisiopatologia,avaliação e tratamento.Visão Acadêmica,Curitiba,v.18,set/2017,67- 77.
CARNEIRO, J.; et al. Prevalência e fatores associados à incontinência urinária em idosos não institucionalizados.Cad.Saúde Colet.[online].2017,vol.25,n.3,pp.268- 277.
CARVALHO,K.B.;IBIAPINA,F.T.O.;MACHADO,D.D.C.D. Força muscular do assoalho pélvico em mulheres com queixas de disfunção pélvica.Fisioterapia Brasil, v.22, n.3,p. 425-441, 2021.
CARVALHO, M. Â. C. R.; FREITAS, M. M. S. de. Aspectos conceituais da incontinência urinária de esforço, incontinência urinária de urgência e incontinência urinária mista. 1 ed. Rio de Janeiro: Guanabara Koogan, 2011.
CARVALHO, M. P., et al. O impacto da incontinência urinária e seus fatores associadosemidosas.RevistaBrasileiradeGeriatriaeGerontologia,v.17,p.721- 730, 2014.
FERRO,T.N.;SILVA,M.A.Kinesiotherapyinthetreatmentofurinaryincontinencein the elderly: Narrative review.Research, Society and Development,[S. l.], v. 11, n. 2, p. e1111225023, 2022.
GUERRA,T.E.C.;etal.Atuaçãodafisioterapianotratamentodeincontinênciaurinaria de esforço. Femina, v.42, n.6, p. 251-254, 2014.
HEXSEL, F; et al. Pelve – Anatomia Sistêmica e Radiológica. 2ª Ed. Porto Alegre. Editora Alcance; 2019.
MARTINEZ, Mônica; KRAIEVSKI, Elaine da Silva. O advento da fisioterapia no tratamentodaincontinênciaurináriadeesforço.RevistaConexãoEletrônica,vol.14, n. 1, 2017
OLIVEIRA, G. Análise da incontinência urinária na qualidade de vida de idosas frequentadoras de um grupo de convivência social em MURIAÉ-MG. Revista Pesquisa em Fisioterapia. 2014 Abr; v.4, n.1, p.7-15.
PALMA, P.; et al. Urofisioterapia- Aplicações Clínicas das Técnicas Fisioterapeutas nas Disfunções Miccionais do Assoalho Pélvico. 2ª Ed. São Paulo-SP; Personal Link Comunicações; 2014.
PEREIRA, É.R.; et al. A influência da cinesioterapia no tratamento da incontinência urinária em mulheres: revisão.Brazilian Journal of Development, 2021, v.7, n.1, p. 9734–9748.
SIAHKAL, S.F.; et al. Investigating the association of the dimensions of genital hiatus andlevatorhiatuswithpelvicorganprolapse:asystematicreview.IntUrogynecolJ. 2021, Aug; v.32, n.8, p. 2095-2109.
SILVA, E.O.; Intervenção fisioterapêutica em mulheres com Incontinência Urinária: umarevisãodeliteratura.Brazilian Journal ofHealth Review, Curitiba, v. 6, n. 1, p. 4363-4374, jan./feb., 2023.
