THE USE OF THE BAYLEY-III SCALES AS AN PROTOCOL INTERVENTIVE GUIDE IN THE TREATMENT OF A CHILD WITH CEREBRAL PALSY AND AUTISM SPECTRUM DISORDER: A CASE STUDY
REGISTRO DOI: 10.5281/zenodo.7366775
Milene Regina Scheidt(1)
Nadia C Valentini(2)
RESUMO
A Paralisia Cerebral (PC) e o Transtorno do Espectro Autista (TEA), são condições do neurodesenvolvimento que se manifestam com alterações motoras, de linguagem, cognitivas e comportamentais desde o nascimento da criança. É necessária uma adequada avaliação para que o melhor planejamento interventivo seja realizado dentro da necessidade de cada criança. O instrumento Bayley Scales of Infant and Toddler Development, 3a edição (Bayley-III) utiliza escalas que avaliam os domínios Cognitivo, da Linguagem e Motor, sendo padrão-ouro para uma avaliação do neurodesenvolvimento. O presente estudo de caso descreve o desenvolvimento cognitivo, de linguagem e motor resultante do uso do instrumento BSITD-III como guia para a implementação de um protocolo interventivo no tratamento de uma menina com PC e TEA, entre o 1º e o 3º ano de vida. Conclui-se que as intervenções baseadas nas atividades específicas de cada domínio do instrumento Bayley-III, foram positivas para o neurodesenvolvimento da criança, pois ao utilizar brincadeiras, exercícios, técnicas, atividades, jogos e outros recursos que estimulam as funções do cérebro do bebê, propiciando amadurecimento neuronal, independência, aprendizagem e habilidades de sobrevivência, favorece o desenvolvimento das respostas da criança, dentro das suas reais capacidades físicas e mentais.
Palavras-chave: BSITD-III, estudo de caso, paralisia cerebral, transtorno do espectro do autismo
ABSTRACT
Cerebral Palsy (CP) and Autism Spectrum Disorder (ASD) are neurodevelopmental conditions that manifest with motor, language, cognitive and behavioral changes since the child’s birth. An adequate evaluation is necessary so that the best interventional planning is carried out within the needs of each child. The instrument Bayley Scales of Infant and Toddler Development, 3rd edition (Bayley-III) uses scales that assess the Cognitive, Language and Motor domains, being the gold standard for an assessment of neurodevelopment. The present case study describes the effect of the use of the Bayley instrument – III in the interventional planning of the treatment of a child with CP and associated ASD, from 13 months to 42 months of age. It is concluded that the interventions based on the specific activities of each domain of the Bayley-III instrument were positive for the neurodevelopment of the child studied, because when using games, exercises, techniques, activities, games and other resources that stimulate the baby, providing neuronal maturation, independence, learning and survival skills, favors the development of the child’s responses, within their real physical and mental capabilities.
Keywords: BSITD-III, case study, cerebral palsy, autism spectrum disorder.
INTRODUÇÃO
O desenvolvimento refere-se a adaptações físicas, socioculturais e cognitivas que acontecem desde o início da vida uterina, e envolvem aspectos como a maturação neurológica, o crescimento físico, os avanços da linguagem, as mudanças no raciocínio lógico, entre outros, diretamente associados à adequada condição de saúde do indivíduo em formação (OLIVEIRA, 2017). Quando esta condição de saúde é afetada, por intercorrências como lesões cerebrais ou alterações epigenéticas, pode resultar em diagnósticos patológicos como a Paralisia Cerebral (PC) e o transtorno do espectro do autismo (TEA). A Paralisia Cerebral (PC) e o transtorno do espectro autista (TEA), são condições do neurodesenvolvimento que se manifestam com alterações motoras, de linguagem, cognitivas e comportamentais desde o nascimento da criança.
A PC abrange um grupo de desordens permanentes do desenvolvimento do cérebro fetal ou infantil, decorrentes de uma lesão cerebral que afeta a capacidade do cérebro de controlar movimentos e funções, prejudicando a manutenção da postura e do equilíbrio (ROSENBAUM, 2007). A localização e a gravidade da lesão podem também causar, além dos distúrbios motores, outros distúrbios como deficiência cognitiva e intelectual, convulsões, distúrbios de linguagem, transtornos de aprendizagem, problemas de visão e audição (CANS, 2007; ROSENBAUM, 2007; ROTTA, 2002). Se estima uma incidência mundial de crianças diagnosticadas de 1,5 a 5,9/1000 nascidos vivos nos países desenvolvidos e de 7/1000 nos países em desenvolvimento. No Brasil, existe insuficiência de estudos que investiguem a prevalência da PC, entretanto, com base nos países em desenvolvimento, estima-se prevalência semelhante de 30 a 40 mil novos casos de PC por ano (SANTOS, 2019; MANDAL, 2019).
O TEA é reconhecido como um transtorno do neurodesenvolvimento complexo com origem multicausal, combinando fatores genéticos e ambientais. Seu diagnóstico requer a presença de padrões restritos, repetitivos e estereotipados de comportamento, interesses e ou atividades, podendo ser reconhecido por prejuízos na fala/comunicação/linguagem, dificuldades em estabelecer e manter a interação social em diferentes contextos, dificuldades e inabilidade para interpretar e compreender comportamentos não verbais. Crianças dentro do TEA podem apresentar atrasos/déficits na aquisição e ou desenvolvimento dessas habilidades (OLIVEIRA et al, 2019). Estima-se que aproximadamente 30% das crianças com autismo têm perda moderada a grave de tônus muscular. Elas podem apresentar uma postura inadequada, dificuldade em executar tarefas motoras fina e ampla adequadas à idade, consciência corporal deficiente, dificuldade em mastigar e problemas de fala. (LOPEZ-PISON et al, 2014).
Tanto no PC quanto no TEA, a avaliação e o tratamento interventivo com profissionais de saúde especializados são essenciais. Primeiramente uma adequada avaliação é necessária para que o melhor planejamento interventivo seja realizado dentro da necessidade de cada criança. Um dos instrumentos que tem sido usado nas avaliações de crianças com PC e TEA é o Bayley Scales of Infant and Toddler Development, 3a edição (BSITD-III) (BAYLEY, 2018; WEISS et al, 2017). O BSITD-III utiliza escalas que avaliam os domínios Cognitivo, da Linguagem e Motor, sendo padrão-ouro para uma avaliação do neurodesenvolvimento. Ele permite a comparação do desenvolvimento infantil nos domínios avaliadas com as normas estabelecidas para cada faixa etária. Trata-se de um instrumento lúdico, flexível, de fácil aplicação, com excelentes índices de validade e confiabilidade, extensivamente utilizado em pesquisas. Além disso, mostra-se útil para a identificação do momento do desenvolvimento em que a criança demonstra o atraso, para a elaboração de projetos interventivos, bem como para fornecer orientações aos pais e mostrar a eles sobre a evolução da criança em domínios e tarefas específicas ao longo da intervenção. O BSITD-III indica os pontos fortes, fracos e as competências do bebê ou da criança para o planejamento adequado de uma intervenção terapêutica e acompanhamento da evolução das intervenções, sendo fundamental para um trabalho consistente em equipe interdisciplinar. Também permite maior envolvimento dos pais, que participam da avaliação e podem recebem um relatório de dicas de estímulos e atividades que deverão ser realizadas em casa complementando as intervenções terapêuticas (BAYLEY, 2018).
As intervenções com crianças com PC e TEA são extremamente importantes para que com os movimentos ativos gerados estimulem o córtex motor, levando a conexões corticais e funcionalidade (NOVAK et al, 2017). Além disso, quando existe um comportamento muscular inadequado (como a espasticidade que ocorre na PC), disfunções sensoriais ou alterações nos comportamentos motores (que ocorrem na PC e no TEA) a intervenção de um profissional é essencial para que seja possível controlar o crescimento e o desenvolvimento dos músculos, ligamento e ossos, proporcionando ao corpo um crescimento em alinhamento e funcionalidade, além de impulsionar o desenvolvimento contínuo do sistema neuromotor (SHEPHERD, 2014). Crianças com estas disfunções e alterações podem desenvolver encurtamentos e/ou rigidez articular, prejudicando nas aquisições de suas habilidades funcionais e nas práticas específicas das tarefas, dificultando assim, sua independência e autonomia.
Por fim, esse estudo de caso longitudinal tem como objetivo descrever o desenvolvimento cognitivo, de linguagem e motor resultante do uso do instrumento BSITD-III como guia interventivo no tratamento de uma menina com PC e TEA, entre o 1o e o 3o ano de vida.
MÉTODO
Descrição do caso
Este estudo caracteriza-se como um estudo de caso de uma menina de nome fictício Joana, nascida dia 31 de julho de 2017, atualmente com 5 anos de idade, moradora da cidade de Porto Alegre/RS, Brasil. O consentimento livre e esclarecido do responsável legal pela criança foi obtido. Joana tem o diagnóstico clínico de Paralisia Cerebral, com paresia unilateral à direita e hipotonia global, nível I de GMFCS (Gross Motor Function Classification System) associado ao Transtorno do Espectro do Autismo, nível 1 de suporte.
A história clínica da Joana iniciou aos 4 meses de idade quando a mesma começou a ter crises convulsivas, as quais foram concluídas apenas aos 7 meses, onde após um eletroencefalograma que constou alterações cerebrais, sendo necessário o uso de medicamentos para controle. O primeiro diagnóstico, foi de Síndrome de West, onde o paciente tem crises convulsivas de difícil controle. A crise convulsiva são distúrbios nas funções elétricas cerebrais normais, que podem afetar a consciência da pessoa e provocar movimentos corporais ou sensações por curtos períodos de tempo. Condições cerebrais que produzem estes episódios podem estar presentes desde o nascimento, ou podem se desenvolver mais tarde devido a traumatismos, infecções, anormalidades estruturais, exposição a agentes tóxicos, ou por razões que ainda não são bem entendidas. Joana iniciou intervenção fisioterapêutica com uma profissional especializada assim que teve o diagnóstico, ao longo deste período o foco de intervenção fisioterapêutica foi estimulação do desenvolvimento neuropsicomotor. Com 1 ano de idade, esta profissional encaminhou Joana para outra fisioterapeuta, a qual passou a ser a profissional responsável, iniciando então o processo de avaliação e intervenção e este estudo de caso.
Um Termo de Consentimento Livre e Esclarecido (TCLE) foi assinado pela mãe de Joana (nome fictício), autorizando o uso dos dados das avaliações e o uso das fotos para o atual estudo de caso.
Instrumento
A BSITD-III é considerada uma avaliação eclética, que aborda os conceitos tanto da teoria como é uma medida válida e confiável acerca das habilidades da criança (BAYLEY, 2018). Os itens de cada escala e subescala foram criados baseados nos estudos sobre o desenvolvimento infantil, onde identificaram comportamentos que tipificam importantes marcos no desenvolvimento da criança (WEISS et al, 2017). A base para a escala cognitiva é fundamentada nas teorias clássicas do desenvolvimento cognitivo da criança, assim como dos estudos da inteligência pré-verbal (BSITD-III, 2006). O domínio da linguagem, na subescala receptiva, apresenta 49 itens que abrange a compreensão verbal receptiva e o vocabulário, e na subescala expressiva, 48 itens que abrange a comunicação verbal expressiva, gestos e elocuções (WEISS et al, 2017; (BSITD-III, 2006).). As tarefas fazem o uso de brinquedos como mediadores do aprendizado e do desenvolvimento infantil.
A escala cognitiva apresenta 91 itens com atividades ou observacionais que enfatizam o desenvolvimento mental por meio de métodos que minimizam a linguagem envolvendo o desenvolvimento sensório-motor, exploração e manipulação, relacionamento com o objeto, formação de conceito, memória e resolução simples de problemas (BAYLEY, 2018).
A escala da linguagem apresenta 97 itens que analisa a comunicação receptiva (49 itens) e expressiva (48 itens), que avaliam o comportamento pré-verbal e o desenvolvimento do vocabulário na criança envolvendo a identificação de objetos e fotos que fazem parte do cotidiano infantil. Também na linguagem é avaliado o desenvolvimento morfológico envolvendo a compreensão de pronomes, preposições, plural e possessivo (BAYLEY, 2018).
E por fim, a escala motora avalia marcos básicos identificáveis e universais de desenvolvimento fino e grosso. A subescala motora fina apresenta 66 itens que avaliam a preensão, integração perceptivo-motora, planejamento motor, velocidade, alcance, habilidades manuais funcionais e resposta a informações táteis. E, a escala motora ampla tem 72 itens que avaliam o controle de cabeça, as posturas sentado, de gatas e de pé, assim como as transferências, o andar, o correr e o pular (BAYLEY, 2018; WEISS et al, 2017).
Os escores brutos (número de itens que a criança conseguiu realizar com sucesso), levam à obtenção de escores compostos e percentis, através de tabelas específicas desenvolvidas pelos criadores do instrumento. E, a partir dos escores compostos, são encontradas as seguintes classificações: “Extremamente Baixo” (pontuação abaixo de 69), “Limítrofe” (entre 70 e 79 pontos), “Média Baixa” (entre 80 e 89 pontos), “Média” (entre 90 e 109), “Média Elevada” (entre 110 e 119), “Superior” (entre 120 e 129) e por fim, “Muito Superior” (acima de 130 pontos) (WEISS et al, 2017). A BSITD-III também oferece ainda o escore de crescimento, utilizado para traçar o desenvolvimento da criança ao longo do tempo. Para cada subteste administrado, um escore de crescimento pode ser calculado baseado no escore bruto da mesma. O escore de crescimento varia de 200-800, sendo a média 500 e o intervalo de confiança, 100. Junto do gráfico do desenvolvimento de cada subteste ainda é possível verificar em qual percentil a criança se encontra. (BAYLEY, 2018).
Procedimentos
Aos 13 meses, em agosto de 2018, Joana realizou a 1a avaliação com a BSITD-III. Joana na avaliação inicial apresentava hipotonia de base, sutis movimentos discinéticos (incoordenação dos movimentos), dificuldades na comunicação e interação com o brincar e com o outro, discreta paresia em hemicorpo direito. Nesta fase, Joana realizou 3 sessões de fisioterapia por semana. Foram realizadas 9 avaliações até os 42 meses de idade de Joana.
Os resultados das avaliações sempre eram entregues aos pais, os quais acompanhavam e estimulavam a menina em casa como orientado pela profissional. As atividades que Joana não conseguia realizar e que já deveria estar realizando pela idade cronológica, eram informadas aos pais descritivamente, assim como dicas de brincadeiras e atividades que eles poderiam estimular em casa simultaneamente as sessões fisioterapêuticas. Joana aceitava bem as atividades ofertadas e sempre mostrou evolução nas aquisições das habilidades treinadas. A figura 1 apresenta um exemplo do relatório entregue aos pais com a descrição dos resultados da avaliação realizada aos 27 meses e 10 dias de idade cronológica, com orientação de tarefas cognitivas, de linguagem e motoras para os pais e cuidadores realizarem em casa concomitantemente às terapias.

Até o final de 2019, a fisioterapeuta era a única profissional que intervinha no desenvolvimento de Joana. Durante o 2o semestre de 2019, a mesma conversou com a família sobre a possibilidade de Joana frequentar uma escola de educação infantil para incrementar a exposição aos estímulos neuropsicomotores e sociais. A família iniciou a busca pela escola que julgavam ser mais adequada para Joana, e quando Joana iniciou, em fevereiro de 2020, conseguiu frequentar apenas 2 semanas, pois em março de 2020 iniciou a pandemia pelo COVID-19 no Brasil. A família foi morar na praia, e as sessões de fisioterapia começaram a ser virtuais. Ao longo deste período constatou-se que as intervenções estavam sendo realizadas sem muito sucesso, e percebendo a dificuldade da família na condução das intervenções, Joana e sua família passaram a realizar algumas sessões presenciais (1 ou 2x ao mês).
Ao perceber a falta de progresso e inclusive declínios em algumas habilidades, como na preensão do lápis, onde Joana regrediu na aquisição, voltando a uma preensão mais imatura, a fisioterapeuta solicitou à família que Joana também fosse acompanhada por uma terapeuta ocupacional (T.O.) especializada em integração sensorial e que pudesse agregar os treinos da motricidade fina, juntamente com a fisioterapeuta. Joana iniciou tratamento com a T.O. em setembro de 2020, a qual solicitou uma nova avaliação com outra neurologista para a confirmação e detalhamento do diagnóstico anterior, de Síndrome de West, pois a mãe não estava muito confiante no primeiro diagnóstico. A avaliação foi conduzida por uma neurologista e por uma neuropsicóloga, e após avaliações e exames complementares, Joana teve o diagnóstico modificado para Paralisia Cerebral associado ao TEA. Com este diagnóstico, foi iniciado atendimento também com uma fonoaudióloga (em outubro de 2020 – Joana com 38 meses de idade), sendo assim, a equipe multidisciplinar estava completa.
As avaliações longitudinais já realizadas com o BSIDT-III foram entregues às novas profissionais que passaram a integrar a equipe multidisciplinar, para uma compreensão integral do desenvolvimento de Joana em cada área específica e organização das estratégias interventivas em diferentes domínios do neurodesenvolvimento. Cada profissional foi responsável por traçar estratégias um domínio específico do desenvolvimento, porém sempre trabalharam de forma interdisciplinar, integrando as diferentes estratégias durante as intervenções, porém, focando mais significativamente em suas áreas de especialidade.
Intervenção
Após a 1ª avaliação, a intervenção foi direcionada para tarefas lúdicas de segurar e transferir objetos pequenos em diferentes posturas (enfatizando a prono), esconder o rosto e encontrar; tirar e colocar objetos pequenos dentro de potes, nomear objetos, expressar sons e gestos comunicativos (ex: “oi”, “tchau”), manipular copos com alça, virar páginas de livros, extensão do tronco com apoio dos braços à frente, abdominais como elevação pélvica e trazer as mãos na linha média, levar o pé na boca. Figura 2 apresenta alguns exemplos dessas atividades.

Entre a 1a (13 meses) e a 2a avaliação (15 meses), Joana apresentou evolução na linguagem expressiva e na motricidade ampla; não foram observadas mudanças nas habilidades cognitiva, de linguagem receptiva e motricidade fina. O avanço na motricidade ampla permitiu a introdução de tarefas de maior demanda de controle postural, como por exemplo alcançar brinquedos para liberação de uma das mãos durante postura de prono, rolar para ambos lados de prono para supino e de supino para prono. Figura 3 apresenta exemplos dessas tarefas.

Entre a 2a e a 3a avaliação, 4 meses se passaram, e Joana apresentou aquisições cognitivas e de linguagem migrando da classificação cognitiva Extremamente Baixo para a Limítrofe, e na Linguagem do Limítrofe para a Média Baixa. Joana adquiriu habilidades de compreensão do objeto permanência, guardar objetos em um pote, responder a pedidos de interações sociais (mandar beijo), identificação de 1 objeto no ambiente, imitar palavras e o uso apropriado de 2 palavras. Na motricidade, Joana aprendeu a arrastar-se e em seguida engatinhar. Figura 4 apresenta exemplos dessas tarefas.

Após a 3a avaliação, aos 19 meses (1 ano 7 meses), o foco dos estímulos em casa e nas terapias foram as tarefas de construção (blocos, caixas, cubos), entendimento de profundidade (pinos/buracos), encaixar objetos dentro de outros, imaginação com teatrinho e esconder e achar objetos. Nas aquisições da linguagem onde Joana já se encontrava na classificação de Média Baixa, as tarefas incluíram nomear objetos, vestimentas e as imagens em livros, imitar onomatopéias (sons animais, de barulhos, de vibração positiva, etc.), aguardar uma resposta expressiva de Joana (sim ou não) antes de finalizar uma conversa, e reforçar as aquisições verbais da criança com palavras e gestos motivadores. Na motricidade fina, forma utilizadas tarefas de manipular mais de 2 objetos ao mesmo tempo, pegar objetos menores (estimulando a preensão em pinça dupla), usar giz de cera para desenhos, colocar objetos dentro de potes e caixas grandes e pequenas, apertar botões e encaixar blocos de montar. Na motricidade ampla, o foco foi transferir o peso para o lado direito (maior dificuldade), fazer escaladas no banco/cadeira/sofá (apoio horizontal) e na parede (apoio vertical), ganho de força de membros inferiores, marcha lateral no sofá e na parede, sentar e levantar tipo agachamento, experienciar subir e descer degraus com auxílio, e equilíbrio. Figura 5 apresenta alguns exemplos.
Após a 4ª avaliação, aos 22 meses (1 ano e 10 meses) o planejamento para as sessões de fisioterapia e em casa se mantiveram, com atividades que fortalecesse as habilidades já adquiridas, mas acrescentando o treino de abrir tampas de diferentes garrafas e potes e encaixar formas geométricas. Na linguagem, o foco das tarefas foi nomear objetos, vestimentas e imagens em livros, aguardar expressão verbal da criança antes de finalizar uma conversa (que ela ainda não estava fazendo), e manutenção dos estímulos verbais e expressivos. E, no domínio da motricidade, forma mantidas as tarefas anteriores, e acrescentando o desafio de montar torres com objetos, jogar bola à frente, e equilíbrio ajoelhada e semi-ajoelhada, treino de marcha independente (inicialmente sem desvios e após com desvios), e levantar-se do chão sem apoio a frente. Joana adquiriu a marcha independente com 23 meses de idade (1 ano e 11 meses). As figuras 6 e 7 são exemplos dessas tarefas.


A partir desta 5a avaliação, aos 27 meses, nas tarefas cognitivas foram acrescentadas tarefas imaginárias com objetos e pessoas. Na linguagem, aos 2 anos e 3 meses, Joana tinha aprendido a responder “sim” e “não” para as perguntas. Ainda na classificação de Média Baixa, foi planejado reforçar nomear figuras de ação corretamente usando o gerúndio (ex: caminhando, comendo, bebendo, lendo), responder a instruções de 2 comandos (difícil pois ela respondia apenas ao primeiro comando), nomear a função de objetos, vocalizar com 2 palavras, usar pronomes, e esperar pela resposta verbal da criança. Na motricidade fina, foi reforçado manipular com mais de 2 objetos ao mesmo tempo, utilizar objetos menores para fazer a preensão em pinça com diferentes demandas de força (ex: moedas em cofrinho, fincar palitos em massinha, pegar com pinça e levar a boca pequenos pedaços de comida), imitar desenhos simples usando giz de cera (linhas, formas geométricas), montar torres e outras formas e quebra-cabeças. Na motricidade ampla, tarefas de transferências de peso para as pernas, equilíbrio e desequilíbrio para estimular respostas posturais reativas, subir e descer escadas com 1 degrau sem apoio, subir e descer rampas, sentar e levantar de bancos de diferentes alturas, caminhar seguindo um trajeto em linha reta e chutar uma bola. Figura 8 apresenta alguns exemplos.

Após sua 7a avaliação, aos 31 meses (fevereiro/2020), o Brasil entrou em quarentena e isolamento social por consequência da pandemia do COVID-19. Joana e a família foram morar na praia e por isso, o planejamento e as orientações foram conduzidos em casa. Durante a moradia na praia, Joana teve muito próximos sua babá e seus avós maternos, além de seus pais e seu irmão. Foi tentado sessões de fisioterapia virtual (3 vezes), mas foi muito difícil para Joana realizar atividades propostas no momento da sessão. Foi planejado e orientado que se mantivesse nas tarefas cognitivas, de linguagem e motoras da última avaliação, porém, com dicas de incorporá-la no ambiente amplo e externo da casa na praia (em Porto Alegre eles moram em um apartamento pequeno, sem tantas oportunidades exploratórias). Neste momento, a orientação à família e aos cuidadores foi crítica, pois foram meses em que eles foram os terapeutas da Joana.
Durante seus 6 meses de permanência na moradia da praia, a exploração motora ampla foi intensa, reforçando as aquisições motoras dos meses anteriores. Porém, Joana não se arriscava em oportunidades motoras novas e diferentes de sua rotina, demonstrando pouco comportamento exploratório; nenhuma evolução motora ampla foi observada neste período – detectadas na 8a avaliação. Na motricidade fina, mesmo com toda orientação de como treinar a pinça tripla para uso do giz de cera, Joana não conseguiu manter a preensão mais sofisticada (pinça tripla no uso do lápis) que recentemente já realizava. A falta de evolução na motricidade ampla e a regressão na motricidade fina, levou a migração para categorias inferiores na classificação motora, retornando para Limítrofe.
Após a 8a avaliação, realizada aos 37 meses, as tarefas interventivas cognitivas envolveram construção com blocos, caixas e cubos em 2 etapas, contagem de objetos, teatrinho com bonecos e jogos simbólicos, agrupar objetos por cores, mudar a função de objetos (ex: usar uma peça de brinquedo como sabonete para dar banho na boneca), montar quebra-cabeças de diferentes formas e compreensão de conceitos de tamanho, peso, quantidade, posicionamento/espaço. Para a linguagem as tarefas envolveram nomear ações e funções e criar estórias usando imagens, reforçar o uso da expressão “sim” antes de finalizar uma conversa ou no alcance de objetos, responder a perguntas “onde”, “o quê”, “quem”, “quando” e relacionadas à funcionalidade de objetos, usar frases e expressões necessárias para a comunicação funcional e social. As tarefas motoras envolveram retirar tampas de garrafas ou potes, transferência de peso e equilíbrio para a perna direita, subir e descer degraus sem apoio, caminhar pra frente e pra trás seguindo um trajeto em linha reta (inicialmente a orientação visual foram riscos no tatame, e a dificuldade ia aumentando, até chegarmos na caminhada em linha reta em uma superfície elevada, equilíbrio em 1 pé só, principalmente apoiado na perna direita (ex: chutar uma bola com o pé esquerdo, passar por cima de elásticos e saltos. Figura 9 apresenta alguns exemplos.

Joana sempre apresentou sintomas de disfunções sensoriais como aversão a texturas (objetos e alimentação) e medo de altura. Em conversas com a família foi considerada a necessidade de uma avaliação de uma terapeuta ocupacional especialista em Integração Sensorial para iniciar a intervenção com Joana. Logo após, foi realizada uma reunião de equipe, onde a neurologista e a neuropsicóloga responsáveis reportaram os diagnósticos de PC e TEA. Durante a reunião, foi decidido também introduzir na equipe 1 horário de fonoaudiologia com profissional especializado, iniciando o tratamento no mês seguinte. Também ficou estabelecido o retorno às terapias presencialmente. Então, iniciou T.O e fonoaudiologia, aos 39 meses de idade.
Na 9ª avaliação, aos 42 meses de idade, Joana mostrou que tinha aprendido o encaixe de objetos, o agrupamento por cor e a brincar de forma imaginária. Com relação à linguagem, aprendeu algumas figuras de ação, e a responder a perguntas de “Onde?” e “O que?”. Evoluiu na motricidade, fazendo agora traços horizontais, verticais e circulares. E na motricidade ampla, aprendeu a subir degraus sem apoio e alternando os pés. Após a 9ª avaliação, as tarefas e as orientações à família foram reforçar as habilidades aprendidas recentemente e intensificar esforços nas aquisições que Joana apresentava ainda dificuldades nos três domínios. Na linguagem, foram acrescentadas tarefas com pronomes pessoais e funções de objetos utilizados no dia a dia e na motora o treinamento dos saltos.
Como a BSITD-II apresenta escores padronizados somente até os 42 meses de idade, portanto os escores compostos não foram contabilizados após esta idade, somente os escores brutos passaram a ser utilizados. Portanto, aos 5 anos de idade, foi realizada uma nova avaliação com o objetivo de analisar quais habilidades cognitivas, de linguagem e motora Joana ainda não tinha adquirido e implementar novas estratégias interventivas. O enfoque interventivo foi na contagem de objetos, montar quebra-cabeças, memória espacial, padrões de sequenciamento (também relacionados a memória e a flexibilidade cognitiva), a compreensão e expressão de verbos no passado, a pinça dinâmica (ainda tem muita dificuldade em seguir um padrão para segurar o lápis), construção de formas e imagens, o abotoar, a corrida, os saltos horizontais e verticais, o equilíbrio em 1 pé só e o pedalar. O padrão proficiente nas habilidades motoras fundamentais de locomoção e manipulação também passaram a ser o foco das sessões de fisioterapia. Joana está na fase inicial de algumas habilidades, e em outras já demonstra mais eficiência; sendo o foco do tratamento terapêutico no momento. A figura 10 apresenta o exemplo do arremesso.

RESULTADOS
Os resultados das avaliações longitudinais são apresentados considerando os escores brutos para cada domínio do neurodesenvolvimento. Os escores brutos são obtidos pela soma dos itens em qual a criança realizou a tarefa com sucesso, acrescidos na soma dos itens com crédito das idades anteriores; sendo o escore máximo bruto para cognitivo 91, Linguagem Receptiva 49, linguagem expressiva 48, motricidade fina 66, motricidade ampla 72.
A figura 11 apresenta os escores longitudinais de crescimento em cada domínio do neurodesenvolvimento. Pode-se perceber o progresso em realizar com sucesso diferentes tarefas ao longo do tempo, e os períodos de maior estabilidade e poucas mudanças no desenvolvimento.
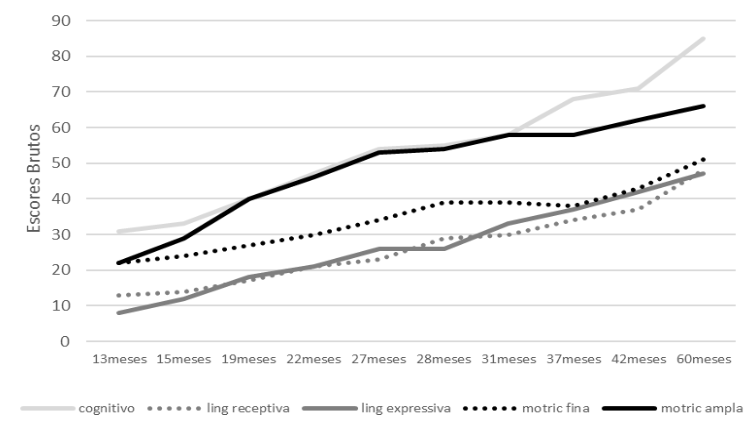
Na 1a avaliação cognitiva, quando Joana tinha 13 meses de idade, ela apresentou um desempenho categorizado como desempenho Extremamente Baixo, pois realizou com sucesso apenas 31 tarefas de BSITD-III. Neste momento a intervenção foi iniciada com enfoque em fortalecer as capacidades e superar as principais dificuldades de Joana. Após 2 meses de intervenção Joana foi novamente avaliada e se manteve na mesma categorização de desempenho pois aumentou os escores de sucesso em apenas mais 2 tarefas. Após 6 meses de intervenção, nos quais foram intensificados os esforços e estratégias com a cooperação com a família, na 3a avaliação (aos 19 meses), Joana realizou com sucesso 40 tarefas da BSITD-III, elevando a categorização do desempenho cognitivo para Límítrofe. Joana, se manteve na classificação Limítrofe até a 7a avaliação aos 31 meses, realizando com sucesso 58 tarefas cognitivas. Aos 37 meses, na 8a avaliação, realizou 68 itens cognitivos, desempenho categorizado como na Média Baixa e assim se manteve até a 9a avaliação aos 42 meses de idade, embora realizando 71 tarefas das 91 propostas neste domínio. Aos 5 anos de idade, Joana com maestria realizou 85 das 91 tarefas da escala.
Na 1a avaliação da linguagem, aos 13 meses de idade, o desempenho de Joana se encontrava na classificação Limítrofe, realizando com sucesso 13 tarefas de linguagem receptiva e 8 de expressiva. O desempenho de Joana evoluiu para a classificação Média Baixa após 6 meses de intervenção (3a avaliação), realizando 17 tarefas de linguagem receptiva e 18 de expressiva; assim se manteve até a 6a avaliação aos 28 meses, realizando 29 tarefas receptivas e 26 expressivas. Na 7a avaliação (31 meses de idade), o desempenho de Joana migrou para a classificação Média, assim permanecendo a última avaliação aos 42 meses de idade, onde realizou com sucesso 37 das 49 tarefas de linguagem receptiva e 42 das 48 da expressiva. Aos 5 anos, Joana realizou com maestria 48 das 49 tarefas da linguagem receptiva, e 47 dos 48 da expressiva.
Na 1a avaliação motora, aos 13 meses de idade, o desempenho de Joana se foi Extremamente Baixo, pois conseguiu realizar com sucesso apenas 22 tarefas da subescala motor fino e 22 do motor amplo. O desempenho de Joana migrou para a classificação Limítrofe, após 9 meses de intervenção (4a avaliação, aos 22 meses de idade), realizando 30 tarefas de motor fino e 46 de motor amplo. O desempenho foi categorizado como Média Baixa, após mais 6 meses de intervenção (6a avaliação, aos 28 meses de idade), onde Joana realizou com sucesso 39 tarefas de motor fino e 54 de motor amplo. Aos 37 meses (8a avaliação) observou-se regressão do desempenho, não conseguindo mais realizar 1 das tarefas da motricidade fina e se manteve nos 58 sucessos nas tarefas de motricidade ampla. Aos 42 meses de idade, após intensificação interventiva, o desempenho foi categorizado como Média Baixa, com Joana realizando 43 das 66 tarefas de motor fino e 62 das 72 de motor ampla. E, aos 5 anos, Joana realizou com maestria 51 das 66 tarefas na motricidade fina, e se manteve realizando 66 das 72 tarefas de motricidade ampla.
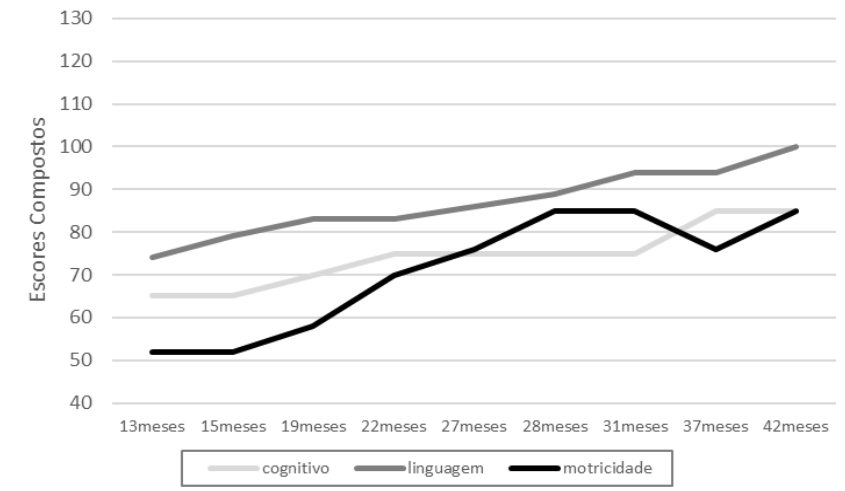
A figura 12 apresenta os escores compostos de desempenho de Joana para os domínios cognitivos, linguagem e motor ao longo do tempo. Esses escores levam em consideração o sucesso nas tarefas (dados brutos), a idade da criança (dados escalares), o somatório das subescalas de expressiva e receptiva compõem um único escore de linguagem, os escores fino e amplo compõem um único escore motor. Os dados compostos são apresentados somente até os 42 meses, com. Pontos de corte de extremamente baixo, menos de 69; limítrofe entre 70 e 79; abaixo da média de 80 a 89; média de 90 a 109; acima da média de 110 a 119; superior de 120 a 129; e muito superior acima de 130.
Os percentis de desenvolvimento que Joana apresentou ao longo do tempo estão retratados na Figura 13. Na escala cognitiva, percentis abaixo de 5 foram observados nas primeiras 4 avaliações, da 5a a 7a avaliação alcançou o percentil 5. Um incremento considerável no desempenho cognitivo foi obtido após sua permanência de 6 meses na praia com a família, na 8a avaliação o desempenho esteve entre os percentis 10 e 25.
Na linguagem receptiva, se manteve entre os percentis 10 e 25 até seus 27 meses (5a avaliação), aos 28 meses na 6a avaliação ficou próxima do percentil 50, onde se manteve entre percentis 25 e 50 até a última avaliação, aos 42 meses. Na linguagem expressiva, Joana iniciou abaixo do percentil 5 e foi evoluindo gradativamente, ficando entre os percentis 10 e 25 na 3a avaliação até a 6a avaliação; na 7a avaliação, com 31 meses, evoluiu para os percentis entre 25 e 50, alcançando o percentil 50 aos 42 meses.
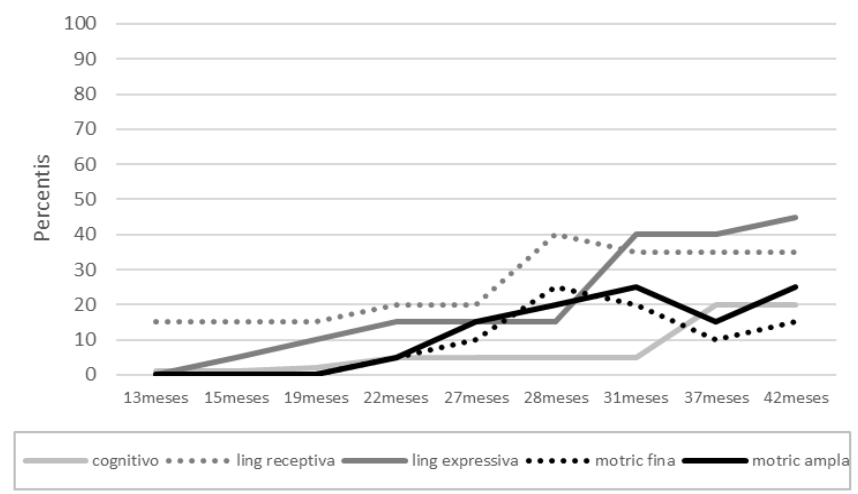
Na motricidade fina, Joana iniciou abaixo do percentil 5, alcançando-o somente na 4a avaliação (22 meses) e evoluindo para o percentil 25 na 6a avaliação, aos 28 meses, observou-se declínios no desempenho para o percentil 10 com o isolamento pela pandemia, e se manteve até seus 42 meses. E por fim, na motricidade ampla Joana estava muito abaixo do percentil 5 na 1a avaliação. Foi evoluindo gradativamente, e alcançou o percentil 5 na 4a avaliação, aos 22 meses de idade. Alcançou os percentis 10 e 25 na 5a avaliação, onde se manteve até a última avaliação, aos 42 meses.
DISCUSSÃO
Nas duas primeiras avaliações, não foi realizada uma devolutiva aos pais, com a descrição das inabilidades e dificuldades de Joana pois a família estava muito abalada com todo histórico e diagnóstico da filha. Oferecer um acolhimento adequado aos pais e respeitar o tempo de aceite do diagnóstico de seu filho, é de extrema importância, podendo facilitar o enfrentamento do mesmo e permitindo uma passagem mais rápida pelos estágios de luto previsível nesta fase (MAIA et al, 2016). Foi informado aos pais as capacidades da criança, e os mesmos foram orientados nas tarefas para serem realizadas em casa. A intervenção é considerada mais eficaz quando a contribuição dos pais maximiza o trabalho implementado na clínica, uma vez que o cuidado é inserido na rotina familiar (BARBOSA, 2021). O lar é um contexto afetivo e seguro para a exploração motora, sensorial e perceptual; o envolvimento dos pais neste contexto potencializa as conquistas da criança e envolve a família no processo de compreender as dificuldades e capacidades da criança (VALENTINI et al, 2020).
Após a 1ª avaliação, Joana estava com 13 meses de idade cronológica e aproximados 7 meses de idade de desenvolvimento global, com a intervenção Joana obteve aquisições importantes de motricidade ampla e de linguagem expressiva. Ao longo do processo de desenvolvimento o movimento exploratório intencional no espaço-tempo, promovem novas sensações e percepções, a memória, a afetividade, a emoção, o raciocínio, as diferentes formas de interação da criança com objetos e pessoas, e a expressão gestual, verbal e cênico (KOLYNIAK FILHO, 2010), afetando positivamente o desenvolvimento global. As habilidades motoras aos 6 meses são de tamanha relevância para o desenvolvimento que prediz a própria linguagem expressiva aos 30 e 36 meses de vida (LEBARTON & LANDA, 2019; PANCERI et al, 2022) ou a partir do 10º mês de idade (MACHADO et al, 2017). Esta relação direta entre as habilidades de linguagem e o funcionamento motor também tem sido reportada em crianças com TEA, indicando as conexões potenciais entre as deficiências motoras e fonoaudiológicas (WU et al, 2021).
Pelas novas aquisições motoras e de linguagem, Joana se mostrava muito mais interessada em interagir com o meio externo, claramente evidenciado no engajamento em brincadeiras de esconder e encontrar objetos. A compreensão da permanência do objeto foi essencial para o avanço cognitivo. A conquista deste marco cognitivo desempenha um papel significativo no desenvolvimento cognitivo da criança (BREMNER et al, 2015) uma vez que possibilita a compreensão dos símbolos e as primeiras formas de representação mental. Este marco é e essencial para o desenvolvimento o que pode ser observado nos incrementos cognitivos subsequentes.
Ao longo dos dois primeiros anos de vida as crianças aprendem sobre si mesmos e sobre seu ambiente, por meio do movimento, do tato, da visão do paladar (PAPALIA et al, 2006). A aquisição de novas habilidades motoras, ao longo dos seis meses iniciais de intervenção contribuíram para as aquisições cognitivas, onde é possível visualizar nas figuras 11 e 12 que os incrementos motores amplos e cognitivos ocorreram de forma síncronas; as mesmas áreas do cérebro são coativados durante as tarefas motoras e cognitivas (neocerebelo e córtex pré-frontal) (VELDMAN et al, 2019) o que explica os resultados observados.
Após meses de intervenção a evolução na compreensão de comandos verbais foi muito perceptível durante as sessões de fisioterapia e no convívio com a família estas mudanças positivas foram observadas após Joana aprender a responder o “sim” e o “não” para diferentes perguntas; e paralelo a linguagem receptiva a motricidade fina também teve incrementos importantes; essas habilidades são interdependentes também com a cognição (BEN-ITZCHAK et al, 2014); esta tendência pode ser observadas nas figuras com as mudanças ocorrendo de forma gradual e global. A linguagem receptiva envolve respostas discriminadas condicionais a estímulos verbais antecedentes, sendo de grande importância para proporcionar a aprendizagem de habilidades sociais e verbais relevantes na vida de crianças com autismo (COSTA, 2014). Por este fato, acredita-se que a evolução na linguagem receptiva teve como consequência a significativa evolução da linguagem expressiva de Joana aos 31 meses de idade; o treinamento receptivo deve ser visto como um pré-requisito para o treinamento da linguagem expressiva (PETURSDOTTIR & CARR, 2011).
No início de 2020, com a quarentena pela pandemia do COVID-19, e Joana foi morar na praia com sua família. Durante sua permanência na praia, onde era oferecido um vasto espaço de exploração motora ampla com pracinha, pátio amplo com desníveis e degraus para serem explorados e até cama-elástica (em Porto Alegre a família morava em um apartamento pequeno) o progresso motor amplo foi claramente afetado pelas oportunidades do contexto. Entretanto, Joana não conseguia se concentrar e ter atenção à terapeuta virtualmente, consequentemente as sessões eram mais voltadas a orientações aos cuidadores e familiares, em como utilizar o espaço oferecido para um promover o desenvolvimento de novas habilidades.
Após 6 meses, Joana voltou para a capital e retornou suas sessões presenciais. Na 8ª avaliação onde foi possível verificar o quão importante foi a exploração do contexto amplo para o desenvolvimento motor e cognitivo. Joana teve uma significativa evolução cognitiva, conseguindo desempenhar com maestria diferentes tarefas em que anteriormente tinha dificuldades. As diversas possibilidades de ação percebidas e construídas pela experiência motora, ofertadas pelo ambiente no qual a criança está inserida, possibilitam a liberdade para a exploração de espaços, materiais e de interações familiares (SOARES et al, 2015; ZOGHI et al, 2019; PEREIRA et al, 2016a, 2016b; VALENTINI et al, 2020). A exploração do ambiente caracteriza-se como desencadeadora de diversas estratégias adaptativas e resoluções de problemas que permitem à criança a interação com o meio e o desenvolvimento de novas habilidades.
Entretanto neste mesmo período Joana apresentou uma regressão na motricidade fina, principalmente habilidade de preensão; retratando como a descontinuidade interventiva tem um efeito danos muito rápido em crianças com deficiências. Antes de ir morar na praia, Joana estava com a habilidade da preensão intermediária reforçada, repetindo-a diversas vezes durante as terapias. Porém, durante a permanência na praia, afastada das terapias presenciais, não foi possível manter em treinamento dessa habilidade pela família e cuidadores, pois Joana não aceitava ajuda dos mesmos. No retorno às sessões, mostrou ter regredido na função da preensão, realizando a preensão transicional ou até mesmo, às vezes, a preensão imatura com toda palma da mão. A retenção da aprendizagem é dependente da intensidade e frequência do treinamento (ALMEIDA & VALENTINI, 2010) e a descontinuidade do mesmo afetou o desempenho de Joana.
Destaca-se também que por mais participativa que seja a família a especificidade de tarefas de motricidade fina é difícil de ser implementada no convívio diário. As funções motoras finas exigem integração e funcionamento adequado do sistema nervoso central, sendo habilidades mais difíceis de serem aprendidas (BURR & PARICHITA, 2022). São resultantes de múltiplas funções que atuam conjuntas e coordenadamente, desde o sistema nervoso central até músculos, articulações e tendões, ou seja, necessitam de uma capacidade de controlar um conjunto de atividades de movimentos de certos segmentos do corpo, com uso de força mínima, a fim de atingir uma resposta precisa à tarefa (TREVISAN et al, 2008; CANDIDO et al, 2005); portanto requer treino persistente o que muitas vezes é difícil para a criança com deficiência e seus pais na rotina diária. Entretanto este treinamento é vital para crianças com deficiência, pois as alterações relacionadas a essa função podem ocasionar falhas no desenvolvimento da habilidade de escrita (FEDER & MAJNEMER, 2007).
Ainda mais, áreas neuroanatômicas, como o córtex motor e pré-motor, cerebelo, gânglios da base, tratos corticais-descendentes, nervos periféricos, processamento visuoespacial, sensorial e as funções executivas, desempenham papéis cruciais no controle motor fino (BURR & PARICHITA, 2022); são áreas comprometidas em crianças com PC e TEA. Em contrapartida, muitas vezes os atrasos cognitivos levam a instabilidades emocionais as quais afetam a execução de motora finas (CAMERON et al, 2012). Joana insistia em uma pinça ainda imatura, provavelmente pela falta da repetição do treinamento profissional e dos treinamentos de força dos membros superiores. O uso da força ampla de membros superiores faz com que ocorra melhor organização da musculatura responsável pela escrita, pelo recortar, pelo desenhar, entre outros, assim como por melhor orientação espaço-temporal e pela execução das habilidades motoras fundamentais e especializadas, as quais são essenciais ao desenvolvimento infantil (TECKLIN, 2002; SCHEIDT et al, 2010). Esta combinação de fatores ressalta a importância da não interrupção do tratamento intensivo para essas crianças. A habilidade motora fina é o domínio de maior dificuldade de Joana, o que encontra suporte na literatura em crianças com PC (CAMERON et al, 2012) e TEA (LLOYD et al, 2013).
As habilidades motoras fundamentais encontram-se presentes em várias atividades do quotidiano do seu humano. Este tipo de habilidade é adquirido durante a infância e constitui uma fase do desenvolvimento motor humano, sendo que a aprendizagem destas habilidades condicionará a aprendizagem de outras habilidades com níveis de complexidade superior e, naturalmente, o desenvolvimento motor de crianças e jovens (VALENTINI et al, 2018; ANDRADE et al, 2018). As habilidades motoras fundamentais, foram treinadas com Joana desde dos 2 anos e 6 meses quando apresentava controle postural para a realização das mesmas. Joana ainda não se tornou proficiente em diversas habilidades como saltar com 1 e 2 pés, receber, chutar e arremessar; embora execute essas habilidades com funcionalidade suficiente para brincar e envolver-se em pequenos jogos. Crianças com GMFCS I e II são capazes de demonstrar incrementos importantes as suas habilidades motoras ao longo do seu desenvolvimento (CLUTTERBUCK et al, 2019; SOUSA JÚNIOR, 2019, 2020), o que foi observado ao longo do acompanhamento de Joana. Joana com GMFCS I, ainda não atingiu a maestria em nenhuma das habilidades fundamentais, porém, está em constante treinamento para a conquista de padrões mais eficientes e estáveis.
Por fim, crianças com deficiência, no presente estudo uma criança com PC e nível de GMFCS I e TEA, devem receber intervenção continuada e intensiva conduzida por de profissionais especializados até atingirem o potencial máximo de suas capacidades e habilidades, para que possam integrar-se e interagir nos diferentes espaços de desenvolvimento ao longo da infância. Joana está em constante evolução, e continuará com as intervenções e as avaliações padronizadas de neurodesenvolvimento. A funcionalidade da criança com PC e/ou TEA é relevante para a construção e a manutenção de sua saúde física, mental e afetiva, assim como para a sua participação na sociedade.
CONCLUSÕES
O desenvolvimento de uma criança com PC e autismo demanda um suporte especializado para que possa acontecer da melhor forma possível. Instrumentos avaliativos validados e normatizados podem ser utilizados como ferramentas no auxílio do planejamento terapêutico, direcionando as estratégias implementadas na clínica e/ou no contexto familiar. Utilizar um instrumento avaliativo do neurodesenvolvimento é uma forma assertiva de planejar quais componentes e habilidades do neurodesenvolvimento estão sendo necessárias à intervenção, e quais as habilidades necessárias para a funcionalidade e autonomia da criança, fatores essenciais para o seu desenvolvimento.
REFERÊNCIAS BIBLIOGRÁFICAS
- ANDRADE, J. et al. Educação física e promoção das habilidades motoras. Journal of Sport Pedagogy and Research, 2018; 4(1):4-7.
- ALMEIDA, C.; VALENTINI, N. Integração de informação e reativação da memória: impacto positivo de uma intervenção cognitivo-motora em bebês. Revista Paulista de Pediatria [online], 2010; 28 (1):15-22.
- BARBOSA, R. Abordagem centrada na família. In: TUDELLA, E; FORMIGA, C. (org.) Fisioterapia Neuropediátrica – abordagem biopsicossocial. Santana de Parnaíba (Sp): Editora Manole, 2021. Cap. 5:50-55.
- BAYLEY, N. Bayley – escalas de desenvolvimento do bebê e da criança pequena – terceira edição: manual de administração. São Paulo: Pearson Clinical Brasil, 2018.
- BEN-ITZCHAK, E. et al. Cognitive ability is associated with different outcome trajectories in autism spectrum disorders. J Autism Dev Disord, 2014; 44(9):2221-9.
- BREMNER, J. et al. Perception of Object Persistence: The Origins of Object Permanence in Infancy. Child development perspectives, 2015; 9 (1):7–13.
- BURR, P.; PARICHITA, C. Fine Motor Disability. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022.
- CAMERON, C. et al. Fine motor skills and executive function both contribute to kindergarten achievement. Child Dev., 2012; 83(4):1229-44.
- CANDIDO, R. et al. Avaliação motora de pré-escolares: relações entre idade motora e idade cronológica. Lecturas: Educación Física y Deportes, 2005;(83):1-5.
- CLUTTERBUCK, G. et al. Performance of school-aged children with cerebral palsy at GMFCS levels I and II on high-level, sports-focussed gross motor assessments. Disabil Rehabil., 2019; 21:1-9.
- COSTA, G. Ensino de linguagem receptiva para crianças com autismo: comparando dois procedimentos. Orientador: Carlos Barbosa Alves de Souza. Dissertação (Mestrado) – Universidade Federal do Pará, Núcleo de Teoria e Pesquisa do Comportamento, Programa de Pós-Graduação em Teoria e Pesquisa do Comportamento, Belém, 2014.
- FEDER, K.; MAJNEMER, A. Handwriting development, competency, and intervention. Dev Med Child Neurol., 2007;49(4):312-7.
- KOLYNIAK FILHO, C. Motricidade e aprendizagem: algumas implicações para a educação escolar. Constr. psicopedag., 2010; 18 (17): 53-66.
- LEBARTON, E.; LANDA, R. Infant motor skill predicts later expressive language and autism spectrum disorder diagnosis. Infant Behavior Developmental, 2019; 54:37-47.
- LLOYD, M. et al. Motor skills of toddlers with autism spectrum disorders. Autism., 2013;17(2):133-46
- LOPEZ-PISON, J. et al. Our experience with the a etiological diagnosis of global developmental delay and intellectual disability: 2006-2010. Neurology., 2014; 29(7):402-7.
- MACHADO, D. et al. Desenvolvimento motor, cognição e linguagem em lactentes que frequentam creches. Scientia Medica, 2017: 27(4):ID279993.
- MAIA, F. et al. Importância do acolhimento de pais que tiveram diagnóstico do transtorno do espectro do autismo de um filho. Cadernos Saúde Coletiva, 2016; 24 (2): 228-234.
- NOVAK I. et al. Early, Accurate Diagnosis and Early Intervention in Cerebral Palsy: Advances in Diagnosis and Treatment. JAMA Pediatr. 2017 Sep 1;171(9):897-907. doi: 10.1001/jamapediatrics.2017.1689. Erratum in: JAMA Pediatr. 2017; 171(9):919.
- OLIVEIRA, J. Desenvolvimento Infantil: O que desenvolve? 1ª ed. Brasília: Instituto Alfa e Beto, 2017.
- OLIVEIRA, M. et al. Rastreamento precoce dos sinais de autismo infantil: Um estudo na atenção primária à saúde. Revista Arquivos Científicos, 2019; 2 (2):48-53.
- PANCERI, C. et al. Motor development in the first year of life predicts impairments in cognition and language at 3 years old in a Brazilian preterm cohort of low-income families. Front Neurosci., 2022; 16:1034616.
- PAPALIA, D. et al. Desenvolvimento Humano. 8ºed. Porto Alegre: ARTMED, 2006.
- PEREIRA, K. et al. Brazilian infant motor and cognitive development: Longitudinal influence of risk factors. Pediatr Int. 2016a; 58(12):1297-1306.
- PEREIRA, K. et al. Cognição e ambiente são preditores do desenvolvimento motor de bebês ao longo do tempo. Fisioterapia e Pesquisa [online]. 2016b; 23(1):59-67.
- PETURSDOTTIR, A.; CARR, J. A review of recommendations for sequencing receptive and expressive language instruction. J Appl Behav Anal., 2011; 44(4):859-76.
- SCHEIDT, M. et al. O impacto interventivo nas habilidades motoras fundamentais, na escrita e no autoconceito: um estudo de caso. Temas sobre Desenvolvimento, 2010; 17(100):183-91.
- SHEPHERD, R. Cerebral Palsy in Infancy: Targeted Activity to Optimize Early Growth and Development. Oxford, England: Elsevier Health Sciences; 2014.
- SOARES, E. et al. Análise das oportunidades de estimulação motora em ambientes domiciliares na região central do Rio Grande do Sul. Revista Brasileira de Educação Física e Esporte [online], 2015; 29 (2):279-288.
- SOUSA JUNIOR, R. Tradução e Avaliação das propriedades psicométricas do teste challenge pra crianças e adolescentes com paralisia cerebral. [Dissertação]. Belo Horizonte: Universidade Federal de Minas Gerais; 2019.
- SOUSA JUNIOR, R. et at. Avaliação e intervenção fisioterapêutica em crianças com paralisia cerebral e alto nível de mobilidade. In: associação Brasileira de Fisioterapia Neurofuncional: Faria, C.; Leite, H. (org) PRÓFISIO Programa de Atualização em Fisioterapia Neurofuncional: Ciclo 7. Porto Alegre: Artmed Panamericana; 2020. P 117-66. (Sistema de Educação Continuada a Distância, v.4).
- TECKLIN, J. Fisioterapia pediátrica. 3. ed. Porto Alegre: Artmed; 2002
- TREVISAN, J. et al. Avaliação da função motora fina, sensorial e perceptiva em escolares com dificuldades de aprendizagem. Temas Desenvol. 2008; 16(94):183-7.
- VALENTINI, N. et al. The development of a short form of the Test of Gross Motor Development-2 in Brazilian children: Validity and reliability. Child Care Health Dev., 2018; 44(5):759-765.
- VALENTINI, N. et al. Effectiveness of a home-based early cognitive-motor intervention provided in daycare, home care, and foster care settings: Changes in motor development and context affordances.” Early human development, 2020; 151: 105223.
- VELDMAN, S. et al. Associations between gross motor skills and cognitive development in toddlers. Early Hum Dev. 2019; 132:39-44.
- WEISS, L. et al. Bayley-III. Uso Clínico e Interpretação. 1ª.ed. São Paulo: Pearson, 2017.
- WU, Y. et al. Relationship Between Motor Skills and Language Abilities in Children With Autism Spectrum Disorder, Physical Therapy, Volume 101, Issue 5, 2021, pzab033
- ZOGUI, A. et al. The Impact of Home Motor Affordances on Motor, Cognitive and Social Development of Young Children. Iran J Child Neurol. 2019;13(2):61-69.
(1) Fisioterapeuta Especialista em Motricidade Infantil e mestranda em Ciências do Movimento Humano na Escola Superior de Educação Física, Fisioterapia e Dança (ESEFID) da Universidade Federal do Rio Grande do Sul
(2) Ph.D. Health and Human Performance. Professora titular da Escola de Educação Física da Universidade Federal do Rio Grande do Sul.
