DRESS SYNDROME VERSUS SEPSIS: THE DIAGNOSTIC CHALLENGE IN CLINICAL PRACTICE – A CASE REPORT
REGISTRO DOI: 10.69849/revistaft/ma10202601241346
Mariana Serapião Rebelin1
Guilherme Rodrigues Fonseca2
RESUMO
A Síndrome de DRESS (Drug Reaction with Eosinophilia and Systemic Symptoms) é uma reação adversa medicamentosa grave, potencialmente fatal, caracterizada por envolvimento multissistêmico. Seu diagnóstico permanece desafiador, especialmente em pacientes hospitalizados e expostos à polifarmácia, nos quais o quadro pode mimetizar infecções graves, como a sepse, resultando em atraso terapêutico e aumento da morbimortalidade. Relata-se o caso de um paciente submetido a tratamento cirúrgico e antibioticoterapia prolongada devido abscesso retrofaríngeo e mediastinite, secundário a faringoamigdalite bacteriana, que evoluiu após a alta hospitalar com febre persistente, exantema maculopapular difuso, eosinofilia, alterações hematológicas e disfunção hepática e renal. Inicialmente manejado como sepse, porém apresentou piora após introdução de antibioticoterapia. A aplicação dos critérios do RegiSCAR e a exclusão de causas infecciosas sustentaram o diagnóstico de DRESS. A suspensão dos antimicrobianos e o início de corticoterapia sistêmica resultaram em melhora clínica e laboratorial significativa, confirmando o diagnóstico. Nesse contexto, a distinção entre sepse e DRESS mostrou-se crítica, uma vez que ambas as condições cursam com risco elevado de mortalidade. Esse caso clínico ilustra a importância de uma avaliação clínica criteriosa, multidisciplinar e dinâmica, com reavaliação contínua das hipóteses diagnósticas, a fim de reduzir sua morbimortalidade.
Palavras-chave: Síndrome de DRESS; reação adversas a medicamentos; eosinofilia; sepse.
ABSTRACT
Drug Reaction with Eosinophilia and Systemic Symptoms (DRESS) is a severe and potentially fatal adverse drug reaction characterized by multisystem involvement. Its diagnosis remains challenging, particularly in hospitalized patients exposed to polypharmacy, in whom the clinical presentation may mimic severe infections such as sepsis, leading to therapeutic delay and increased morbidity and mortality. We report the case of a patient who underwent surgical treatment and prolonged antibiotic therapy for a retropharyngeal abscess and descending mediastinitis secondary to bacterial pharyngotonsillitis, and who, after hospital discharge, developed persistent fever, diffuse maculopapular rash, eosinophilia, hematological abnormalities, and hepatic and renal dysfunction. The patient was initially managed as having sepsis but showed clinical deterioration after the reintroduction of antibiotic therapy. The application of the RegiSCAR criteria and the exclusion of infectious causes supported the diagnosis of DRESS. Discontinuation of antimicrobial agents and initiation of systemic corticosteroid therapy resulted in significant clinical and laboratory improvement, confirming the diagnosis. In this context, distinguishing between sepsis and DRESS proved to be critical, as both conditions are associated with a high risk of mortality. This case highlights the importance of a careful, multidisciplinary, and dynamic clinical evaluation, with continuous reassessment of diagnostic hypotheses, in order to reduce associated morbidity and mortality.
Keywords: DRESS syndrome; Adverse drug reactions; Eosinophilia; sepsis.
1 INTRODUÇÃO
A Síndrome de Dress (DRESS) ou Síndrome de Hipersensibilidade Medicamentosa é uma emergência clínica dermatológica de reação adversa medicamentosa potencialmente fatal pelo risco de múltiplas disfunções orgânicas associadas1,2,8. O quadro clínico se manifesta essencialmente por sinais e sintomas sistêmicos decorrentes da resposta inflamatória adversa à exposição medicamentosa. A reação inflamatória multissistêmica é frequentemente precedida por um período de latência, que em sequência se manifesta com pródromos, como febre, e classicamente manifestações cutâneas. A condição se torna mais crítica quando há manifestações em outros sistemas orgânicos, que invariavelmente aumentam a morbidade e mortalidade da doença8,16.
Estima-se que a real epidemiologia de DRESS é prejudicada, visto não ser uma doença de notificação compulsória, além de inúmeros subdiagnósticos. Sua ocorrência depende do tipo de medicação e estado imune da paciente, e mesmo assim, há imprevisibilidade da reação e potencial de gravidade. Estima-se que ocorra 1 caso a cada 10.000 pacientes, classificando-a como uma doença rara2,5. Foi observada uma correlação com história prévia de doença reumatológica ou doença vascular do tecido conectivo, sendo presente em 8,5% dos pacientes que manifestaram-se com Síndrome de Dress4. Além disso, não há clara predileção por gênero, porém Kardaum et al. descreve leve predominância em mulheres (taxa homens: mulheres 0,80)³. A taxa de mortalidade específica da DRESS varia de 3% a 20%. Entre os pacientes diagnosticados, há necessidade de internação hospitalar em aproximadamente 94% dos casos3,18.
A compreensão da patogênese de DRESS ainda é controversa, justamente pela variedade de fármacos que podem desencadear a síndrome. Atualmente, sabe-se que mais de 60 drogas estão correlacionadas, principalmente os: anticonvulsivantes aromáticos (fenitoína, carbamazepina, fenobarbital, lamotrigina); as sulfonamidas; sulfonas (dapsona); anti-inflamatórios (ibuprofeno, diclofenaco); paracetamol; antibióticos beta-lactâmicos, vancomicina; alopurinol e os antiretrovirais2,5,7. Atualmente, há três componentes que devem ser considerados na patogênese de DRESS, sendo eles: presença de suscetibilidade genética em relação a determinados alelos do antígeno leucocitário humano (HLA); alterações nas vias de metabolismo de fármacos; e reativação de vírus da família Herpesviridae (principalmente herpes vírus humano 6), o que conduz a resposta inflamatória mediada por linfócitos T que resulta em dano tecidual variado4,5. É classificada como reação de hipersensibilidade tardia do tipo IVb (às vezes IVc) – pela classificação de Gel & Coombs, ampliado por Pichler6.
DRESS manifesta-se inicialmente como sintomas inespecíficos, como mal estar, febre, linfadenopatia (50-75%) e até mesmo sintomas gripais14. Evolui, na maioria dos casos, com manifestação dermatológica de exantema maculopapular difuso. Esse acometimento pode se estender por mais de 50% da superfície corporal, poupando palmas das mãos e plantas dos pés, com progressão craniocaudal3,17. As manifestações são iniciadas entre duas semanas a dois meses após o início de medicamento, sendo mais precoce quando correlacionado com antibioticoterapia e radiocontraste; e mais tardio quando exposto a antiepilépticos9,20. A recidiva de DRESS ocorre em 4,8% dos casos9.
Deve-se atentar para acometimento sistêmico, o qual, pode acometer até 91% dos casos, aumentando a morbimortalidade. A manifestação mais comum é a alteração hepática, que pode evoluir para hepatite fulminante5,10. O segundo órgão mais envolvido é o rim, ocorrendo lesão renal aguda leve a nefrite intersticial grave, podendo evoluir para terapia substitutiva renal. Em seguida, é o acometimento pulmonar como pneumonite intersticial, e posteriormente, cardíaco que se manifesta como miocardite ou pericardite (após 70 dias dos sintomas iniciais). Ainda que menos frequentes, há relato na literatura de pancreatite, colite, colangite e encefalite3,14. Existem alterações laboratoriais que são características da síndrome, como eosinofilia (presente em até 95% dos casos), leucocitose com linfócitos atípicos, proteína C reativa elevada e elevação de enzimas hepatocelulares2,5,10.
Considerando a complexidade e a heterogeneidade clínica da síndrome, diferentes sistemas de critérios diagnósticos foram propostos, destacando-se os de Bocquet et al., o europeu RegiSCAR (Registro de Reações Cutâneas Graves a Medicamentos) e o japonês J-SCAR (Reação Cutâneas Graves Japonesa)3,12,16. No RegiSCAR são considerados os seguintes parâmetros: presença de exantema cutâneo; febre ≥ 38 °C; linfadenomegalia em pelo menos dois sítios distintos; alterações hematológicas, incluindo eosinofilia (≥ 700/µL ou ≥ 10% dos leucócitos), presença de linfócitos atípicos ou leucocitose; e envolvimento sistêmico10,13. Adicionalmente, avalia-se a duração prolongada dos sintomas após a suspensão da droga suspeita e a exclusão de outras causas infecciosas, neoplásicas ou autoimunes que possam justificar o quadro clínico. A partir da pontuação desses critérios, o RegiSCAR classifica os casos como prováveis (2 a 3 pontos), possíveis (4 a 5 pontos) e definitivo (acima 5 pontos)3,11,12,13. Recentemente, estudo retrospectivo mostrou que o RegiSCAR foi mais acurado no diagnóstico da DRESS, classificando mais de 98% dos casos incluídos como provável ou definitivo, enquanto o J-SCAR foi menos sensível12,13.
Neste relato, é descrito um caso de Síndrome de Dress em paciente previamente submetido a tratamento cirúrgico e a antibioticoterapia prolongada para abscesso retrofaríngeo com mediastinite associada, cujo quadro clínico simulou persistência infecciosa, representando importante desafio diagnóstico.
2 RELATO DE CASO
Paciente, masculino, 48 anos, portador de diabetes mellitus tipo 2 e dislipidemia, tabagista de longa data, interna a nível hospitalar por quadro de faringoamigdalite bacteriana complicada com abscesso retrofaríngeo e mediastinite. Visualizado em tomografia computadorizada imagens compatíveis com abscessos coalescentes nos espaços profundos do pescoço, estendendo-se até o mediastino superior. Diante da complexidade e extensão da infecção, foi proposto cobertura antimicrobiana ampla com piperacilina-tazobactam e vancomicina inicialmente por 14 dias e abordagem cirúrgica. O paciente foi submetido à cervicotomia para drenagem de abscesso cervical e toracotomia direita exploratória e de drenagem como tratamento cirúrgico da mediastinite. A despeito das hemoculturas e cultura de secreção negativas, a antibioterapia foi mantida conforme proposta inicial.
Durante a internação, o paciente apresentou intercorrências clínicas, incluindo episódio de injúria renal aguda, atribuída ao uso de antibioticoterapia de amplo espectro, com melhora progressiva após medidas clínicas, além de tromboflebite superficial em membro superior direito, sem complicações associadas. Na fase final da hospitalização, evoluiu com episódios isolados de febre, sem manifestações cutâneas ou outros sinais infecciosos evidentes, tendo sido aventada a hipótese de síndrome gripal. Diante da resolução espontânea da febre, ausência de novos focos infecciosos, melhora clínica e laboratorial sustentada nas últimas 24 horas, e tomografia de controle demonstrando resolução dos abscessos cervicais e mediastinais, foi considerada resolvida a intercorrência viral e indicada alta hospitalar após 14 dias de exposição contínua à piperacilina-tazobactam e vancomicina.
Retorna após 2 dias da alta, com relato de febre, taquicardia e surgimento de exantema maculopapular pruriginoso difuso (Figura 1). Em exames laboratoriais apresentou leucocitose importante com eosinofilia e linfocitose, ascensão de PCR (proteína C reativa), alteração de função renal e aumento de enzimas hepatocelulares. Considerando o histórico recente de infecção grave com necessidade de abordagem cirúrgica e antibioticoterapia prolongada, bem como a presença de critérios clínicos e laboratoriais compatíveis com resposta inflamatória sistêmica, a sepse foi inicialmente considerada a principal hipótese diagnóstica. Diante deste cenário, optou-se por início imediato de antibioticoterapia de amplo espectro com daptomicina e meropenem, visando cobertura para possível foco infeccioso persistente ou disseminação hematogênica. Na investigação etiológica, foi realizado ecocardiograma transtorácico, o qual não evidenciou sinais de endocardite infecciosa.
Após dois dias de reintrodução da antibioticoterapia, o paciente apresentou piora do exantema e persistência de episódios febris. Além de manter alteração laboratorial com piora de enzimas hepatocelulares e leucocitose. Realizado ultrassom de abdome com visualização de linfonodomegalia em hilo hepático. Discutido com equipe da clínica médica em conjunto com infectologia, optado por suspender antibioticoterapia, visto hipótese principal estar mais relacionada com Síndrome de Dress, portanto, iniciado corticoterapia oral. Após a suspensão do antibiótico e início do corticoide, houve melhora importante do exantema, assim como dos exames laboratoriais (Figura 2). Hemoculturas fecharam negativas. Evoluiu em bom estado geral com alta médica. Retornou ambulatorialmente após algumas semanas com melhora completa do quadro.
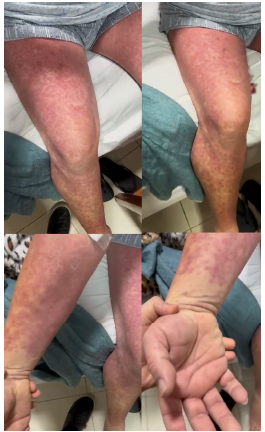
Figura 1 – Imagem demonstrando exantema maculopapular difuso do paciente do caso clínico.
Observa-se o não acometimento palmar.
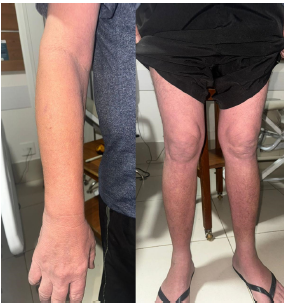
Figura 2 – Imagem demonstrando resolução quase completa do exantema maculopapular após corticoterapia.
3 DISCUSSÃO
A síndrome de Dress constitui uma reação adversa medicamentosa grave de apresentação heterogênea e diagnóstico frequentemente desafiador, sobretudo em pacientes hospitalizados, expostos à polifarmácia e com história recente de infecção grave. A sepse é definida como uma disfunção orgânica com risco de vida resultante de uma resposta desregulada do hospedeiro a uma infecção. DRESS pode mimetizar sepse de forma significativa, constituindo um dos mais importantes diagnósticos diferenciais na prática clínica, sendo fonte frequente de erro diagnóstico e atraso terapêutico. Ambas as condições podem cursar com febre persistente, instabilidade hemodinâmica, elevação de marcadores inflamatórios, alterações hematológicas e disfunção de múltiplos órgãos 2,3,11.
Entretanto, determinados achados clínicos e laboratoriais favorecem o diagnóstico de DRESS, como a ausência de foco infeccioso ativo, culturas microbiológicas persistentemente negativas e resposta clínica insatisfatória à antibioticoterapia empírica. A presença e progressão de exantema cutâneo associadas à eosinofilia e à identificação de linfócitos atípicos constituem elementos fundamentais para a suspeição diagnóstica. Além disso, a relação temporal com a exposição prévia a fármacos e curso clínico mais prolongado são características que auxiliam na distinção entre DRESS e sepse, embora essas condições não sejam mutuamente excludentes e possam coexistir em determinados cenários clínicos13,15.
No caso apresentado, o desafio diagnóstico foi intensificado pelo antecedente recente de infecção grave, tratado cirurgicamente e com antibioticoterapia de amplo espectro. A recorrência de febre associada ao surgimento de exantema maculopapular difuso, eosinofilia progressiva, alterações hepáticas e renais, na ausência de evidências microbiológicas de infecção ativa, direcionou a investigação para síndrome de DRESS. Esse cenário ilustra de forma clara a dificuldade clínica em diferenciar entre uma resposta inflamatória infecciosa persistente e uma reação adversa medicamentosa grave, ambas associadas a risco significativo de morbimortalidade¹¹.
A utilização sistemática de critérios diagnósticos estruturados, como o escore do RegiSCAR, desempenha papel fundamental nesse contexto, permitindo uma avaliação objetiva da probabilidade diagnóstica, da gravidade e da evolução clínica. A aplicação desses critérios contribui para decisões terapêuticas mais precoces e assertivas, reduzindo o risco de manutenção inadvertida do agente causal e o atraso na suspensão do fármaco suspeito²,¹⁰,¹¹.
Estudos prévios demonstram que o RegiSCAR apresenta elevada acurácia diagnóstica quando comparado a outros sistemas de classificação, reforçando sua utilidade na prática clínica¹²,¹³.
A identificação do medicamento causal representa etapa fundamental no manejo da DRESS, tanto para interrupção da reação quanto para prevenção de reexposição futura. Contudo, não há algoritmo específico validado para determinação de causalidade, sendo a anamnese detalhada e análise temporal rigorosa dos fármacos utilizados, o principal instrumento diagnóstico3,10,15. Métodos complementares, como o teste de contato com leitura tardia, testes intradérmicos e o teste de proliferação linfocitária podem auxiliar em casos selecionados, porém não são mandatórios para confirmação diagnóstica2,10.
O reconhecimento precoce da síndrome e a suspensão imediata do fármaco suspeito são determinantes para o prognóstico. Em casos com envolvimento sistêmico moderado a grave, a corticoterapia sistêmica permanece o pilar do tratamento, com resposta clínica frequentemente rápida após sua introdução. O atraso no diagnóstico, especialmente quando confundido com sepse, pode postergar a retirada do agente causal e o início da imunossupressão adequada, impactando negativamente a evolução clínica e aumentando o risco de desfechos desfavoráveis5,19.
Por fim, este relato evidencia a complexidade do manejo clínico em situações nas quais o risco infeccioso coexistente deve ser cuidadosamente ponderado frente à possibilidade de toxicidade medicamentosa grave. A manutenção inadvertida da antibioticoterapia, especialmente com fármacos reconhecidamente associados à DRESS, como vancomicina e beta-lactâmicos, pode agravar o quadro clínico; por outro lado, a suspensão precoce dos antimicrobianos em presença de infecção ativa pode resultar em desfecho fatal. Assim, ressalta-se a importância de uma abordagem clínica multidisciplinar, criteriosa e dinâmica, com reavaliação contínua das hipóteses diagnósticas, visando equilibrar segurança infecciosa e toxicidade medicamentosa¹¹.
4. CONCLUSÃO
A sobreposição clínica entre DRESS e sepse representa um desafio diagnóstico relevante, exigindo alto grau de suspeição, análise temporal detalhada da exposição a fármacos e reavaliação contínua da resposta terapêutica. Este caso reforça a necessidade de considerar DRESS diante de quadros sistêmicos inexplicados, com culturas negativas e ausência de resposta à antibioticoterapia, sobretudo quando associados a manifestações cutâneas e hematológicas. O tratamento precoce é determinante para redução da morbimortalidade, destacando a importância de uma abordagem clínica integrada e vigilante em ambientes hospitalares de alta complexidade.
É importante ressaltar que o predomínio crescente das faixas etárias mais avançadas, aumento das comorbidades e da polifarmácia, aliados à introdução contínua de novos medicamentos, sugerem um provável aumento da incidência da síndrome de DRESS. Esse cenário reforça a necessidade de alto grau de suspeição clínica, sobretudo em pacientes com quadro sistêmico persistente sem foco infeccioso definido, para garantir diagnóstico oportuno e reduzir morbimortalidade2.
REFERÊNCIAS
- FLEMING, P.; MARIK, P. E. The DRESS syndrome: the great clinical mimicker. Pharmacotherapy, Hoboken, v. 31, n. 3, p. 332, mar. 2011. DOI: 10.1592/phco.31.3.332.
- CRIADO, P. R. et al. DRESS syndrome: an interaction between drugs, latent viruses, and the immune system. Anais Brasileiros de Dermatologia, Rio de Janeiro, v. 100, p. 104–120, 2025.
- KARDAUN, S. H. et al. Drug reaction with eosinophilia and systemic symptoms (DRESS): an original multisystem adverse drug reaction. Results from the prospective RegiSCAR study. British Journal of Dermatology, Oxford, v. 169, p. 1071–1080, 2013.
- SHIOHARA, T.; KANO, Y. Drug reaction with eosinophilia and systemic symptoms (DRESS): incidence, pathogenesis and management. Expert Opinion on Drug Safety, London, v. 16, p. 139–147, 2017.
- CALLE, A. M. et al. DRESS syndrome: a literature review and treatment algorithm. World Allergy Organization Journal, Milwaukee, v. 16, p. 100673, 2023.
- PICHLER, W. J. et al. Pathogenesis of drug-induced exanthems. Allergy, Copenhagen, v. 57, p. 884–893, 2002.
- STIRTON, H.; SHEAR, N. H.; DODIUK-GAD, R. P. Drug reaction with eosinophilia and systemic symptoms (DReSS)/drug-induced hypersensitivity syndrome (DiHS): readdressing the DReSS. Biomedicines, Basel, v. 10, p. 999, 2022.
- CRIADO, P. R. et al. Drug reaction with eosinophilia and systemic symptoms (DRESS): a complex interaction of drugs, viruses and the immune system. Israel Medical Association Journal, Tel Aviv, v. 14, p. 577–582, 2012.
- HAMA, N. et al. Drug-induced hypersensitivity syndrome (DIHS)/drug reaction with eosinophilia and systemic symptoms (DRESS): clinical features and pathogenesis. Journal of Allergy and Clinical Immunology: In Practice, New York, v. 10, p. 1155–1167.e5, 2022.
- CABANAS, R. et al. Spanish guidelines for diagnosis, management, treatment, and prevention of DRESS syndrome. Journal of Investigational Allergology and Clinical Immunology, Barcelona, v. 30, p. 229–253, 2020.
- KROSHINSKY, D.; CARDONES, A. R. G.; BLUMENTHAL, K. G. Drug reaction with eosinophilia and systemic symptoms. New England Journal of Medicine, Boston, v. 391, p. 2242–2254, dez. 2024.
- KIM, D. H.; KOH, Y. I. Comparison of diagnostic criteria and determination of prognostic factors for drug reaction with eosinophilia and systemic symptoms syndrome. Allergy, Asthma & Immunology Research, Seoul, v. 6, p. 216–221, 2014.
- SASIDHARANPILLAI, S. et al. RegiSCAR DRESS validation scoring system and Japanese consensus group criteria for atypical drug-induced hypersensitivity syndrome (DiHS): a comparative analysis. Indian Dermatology Online Journal, Mumbai, v. 13, p. 40–45, 2022.
- CACoub, P. et al. The DRESS syndrome: a literature review. The American Journal of Medicine, New York, v. 124, n. 7, p. 588–597, jul. 2011.
- MARTINEZ-CABRIALES, S. A.; RODRIGUEZ-BOLANOS, F.; SHEAR, N. H. Drug reaction with eosinophilia and systemic symptoms (DReSS): how far have we come? American Journal of Clinical Dermatology, Auckland, v. 20, p. 217–236, 2019.
- BOCQUET, H.; BAGOT, M.; ROUJEAU, J. C. Drug-induced pseudolymphoma and drug hypersensitivity syndrome (drug rash with eosinophilia and systemic symptoms: DRESS). Seminars in Cutaneous Medicine and Surgery, Philadelphia, v. 15, p. 250–257, 1996.
- CRIADO, P. R. et al. Drug reaction with eosinophilia and systemic symptoms (DRESS)/drug-induced hypersensitivity syndrome (DIHS): a review of current concepts. Anais Brasileiros de Dermatologia, Rio de Janeiro, v. 87, p. 435–449, 2012.
- ALOTAIBI, M. Drug-induced reaction with eosinophilia and systemic symptoms: a review. Cureus, Palo Alto, v. 15, e35701, 2023.
- MARCOMBES, C. et al. Retrospective study on the association of human herpesvirus reactivation with severe DRESS. Journal of the European Academy of Dermatology and Venereology, Oxford, v. 37, p. 2550–2557, 2023.
- MOMEN, S. E. et al. Discriminating minor and major forms of drug reaction with eosinophilia and systemic symptoms: facial edema aligns to the severe phenotype. Journal of the American Academy of Dermatology, St. Louis, v. 85, p. 645–652, 2021.
1Médica Residente em Clínica Médica do Hospital Evangélico de Vila Velha.
E-mail: serapiaomariana@gmail.com
2Médico Coordenador do Serviço de Medicina Hospitalar do Hospital Evangélico de Vila Velha.
E-mail: medicina.fonseca@gmail.com
