DIABETES MELLITUS AND ITS IMPLICATIONS ON THE SUCCESS OF DENTAL IMPLANTS
REGISTRO DOI: 10.69849/revistaft/cl10202509301440
Leticia Rodrigues Rocio1
Marcel Paes2
Bruno Machado de Carvalho3
Jimmy de Oliveira Araújo4
Lorenzo Benetti Maia5
Vanessa Cordeiro Silva Borges6
Gustavo Cordeiro Silva Borges7
Resumo
O Diabetes Mellitus (DM) é uma condição metabólica crônica caracterizada pela hiperglicemia persistente, associada a alterações na secreção ou ação da insulina, que impacta diretamente diversos sistemas do organismo, incluindo a cavidade oral. Entre as terapias odontológicas, os implantes dentários representam uma alternativa de reabilitação funcional e estética, porém a presença da doença pode comprometer a osseointegração e aumentar o risco de complicações, como peri-implantite e falhas precoces. Este estudo tem como objetivo analisar, por meio de revisão da literatura dos últimos cinco anos, as implicações do DM no sucesso e na manutenção de implantes dentários, relacionando o nível de controle glicêmico aos resultados clínicos. A pesquisa foi conduzida em bases de dados nacionais e internacionais, selecionando estudos que incluíram pacientes diabéticos e controles não diabéticos. Os resultados evidenciam que as taxas de sobrevivência dos implantes em pacientes com diabetes variam de 83,5% a 100%, sendo semelhantes às de indivíduos não diabéticos quando há adequado controle da hemoglobina glicada, mas significativamente piores em situações de descontrole metabólico. Observou-se ainda que fatores como tabagismo, bruxismo e localização dos implantes podem potencializar a perda óssea marginal, sobretudo em pacientes com DM tipo 1. Conclui-se que a presença da doença não constitui contraindicação absoluta à terapia implantodôntica, desde que haja manejo clínico individualizado, protocolos rigorosos de avaliação pré-operatória e acompanhamento conjunto entre equipe médica e odontológica, o que assegura maior previsibilidade e sucesso dos tratamentos.
Palavras-chave: Diabetes Mellitus. Implantes dentários. Osseointegração. Complicações. Controle glicêmico.
1. INTRODUÇÃO
O Diabetes Mellitus (DM) é uma condição metabólica crônica caracterizada pela hiperglicemia persistente, decorrente de defeitos na secreção, na ação da insulina ou em ambos os mecanismos. A insulina, produzida pelas células beta pancreáticas, é fundamental para o metabolismo da glicose, regulando seus níveis no sangue e promovendo sua utilização celular como fonte de energia. Entre as formas clínicas, destacam-se o diabetes tipo 1 (DM1), de natureza autoimune e frequentemente diagnosticado em fases precoces da vida, e o tipo 2 (DM2), que corresponde à maior parte dos casos, associado à resistência insulínica e à deficiência relativa desse hormônio, geralmente em adultos e fortemente relacionado a fatores de estilo de vida, como obesidade, sedentarismo e hábitos alimentares inadequados (WAGNER et al., 2022; AYELE et al., 2023; COSTA et al., 2023). Enquanto o DM1 requer o uso contínuo de insulina exógena, o DM2 pode, em estágios iniciais, ser controlado com mudanças de comportamento e medicamentos orais, mas tende a demandar insulina com a progressão da doença.
O impacto do diabetes na saúde pública é expressivo. Estimativas globais apontam que em 2019 havia 463 milhões de adultos diabéticos, com projeções de crescimento para 700 milhões em 2045 (ENTEGHAD et al., 2024). No Brasil, entre 2017 e 2022, registraram-se mais de 659 mil casos confirmados, com maior prevalência em homens idosos da região Sudeste, além de 29.280 óbitos no período (SEGUNDO et al., 2023).
No Espírito Santo, observou-se que dos mais de 64 mil pacientes diabéticos acompanhados, a maior parte apresentava associação com hipertensão arterial, reforçando o caráter multifatorial e de risco aumentado dessa condição (COSTA et al., 2023). Esses números evidenciam o crescimento da doença e suas implicações sistêmicas e sociais, impondo desafios constantes ao sistema de saúde.
Além das repercussões sistêmicas, o DM apresenta consequências relevantes para a saúde bucal. Na odontologia, o destaque recai sobre a implantodontia, área que depende da capacidade de regeneração óssea e da resposta cicatricial do organismo para o sucesso terapêutico. Implantes dentários, usualmente confeccionados em titânio, têm a função de substituir dentes perdidos e restabelecer a função mastigatória e estética, baseando-se no processo de osseointegração, em que o tecido ósseo se integra diretamente ao implante (ABERTI et al., 2020; ANSARI et al., 2022).
Contudo, a hiperglicemia crônica característica do DM compromete funções imunológicas, retarda a cicatrização e reduz a qualidade da regeneração óssea, fatores que podem resultar em falhas na osseointegração, infecções peri-implantares e perdas precoces dos implantes (JUNCAR et al., 2020). Esses riscos tornam o manejo odontológico de pacientes diabéticos uma questão desafiadora, demandando estratégias individualizadas e interdisciplinares.
Nesse contexto, a integração entre cuidados médicos e odontológicos é indispensável para otimizar o prognóstico dos tratamentos implantodônticos em diabéticos. Protocolos clínicos que incluam uma avaliação pré-operatória detalhada, controle rigoroso da glicemia, profilaxia antibiótica quando indicada e acompanhamento contínuo são fundamentais para minimizar complicações (TAN et al., 2022; SHARMA et al., 2023). A literatura aponta que o controle metabólico adequado é determinante para o sucesso dos implantes, podendo aproximar os resultados em pacientes diabéticos daqueles observados em indivíduos não diabéticos, desde que seguidas as recomendações específicas.
A relevância dessa temática justifica a necessidade de investigações aprofundadas sobre a relação entre DM e implantodontia. A crescente incidência do diabetes na população mundial e brasileira reforça a importância de compreender suas implicações na prática odontológica, uma vez que pacientes diabéticos representam um grupo expressivo que necessita de reabilitação oral.
Os implantes dentários têm se consolidado como tratamento de eleição para a reposição de dentes perdidos, mas seu sucesso pode ser diretamente impactado pelo descontrole glicêmico. Assim, identificar os fatores de risco, compreender as limitações impostas pela doença e estabelecer protocolos personalizados de manejo clínico são medidas que contribuem para a melhora da prática odontológica e para a qualidade de vida dos pacientes.
Diante disso, este estudo tem como objetivo principal investigar as implicações do DM no sucesso e na manutenção de implantes dentários, analisando a relação entre a doença e o processo de osseointegração, os riscos e complicações associados e o papel do controle glicêmico na taxa de sucesso dos implantes. Ao abordar essas questões, busca-se não apenas contribuir para o avanço do conhecimento científico, mas também oferecer subsídios para a prática clínica, possibilitando a construção de abordagens terapêuticas integradas e mais seguras para pacientes diabéticos.
2. FUNDAMENTAÇÃO TEÓRICA
Maurício et al. (2019) avaliaram as evidências disponíveis sobre a associação entre o Diabetes Mellitus (DM) e complicações relacionadas a implantes dentários. Foram incluídas revisões sistemáticas e meta-análises que investigaram a relação entre DM e desfechos como falha de implantes, taxas de sobrevivência, perda óssea marginal, doenças peri-implantares e infecções pós-cirúrgicas. As taxas de sobrevivência variaram entre 83,5% e 100%, enquanto as taxas de falha oscilaram de 0% a 14,3% em pacientes com DM. Nas três meta-análises que avaliaram especificamente o evento “falha do implante”, não foram observadas diferenças estatisticamente significativas entre diabéticos e não diabéticos. No entanto, verificou-se uma tendência de maior risco de peri-implantite em indivíduos com DM. Quanto à qualidade metodológica, segundo a classificação AMSTAR 2, 50% das revisões foram classificadas como de qualidade “criticamente baixa”, 25% como “baixa” e apenas 25% como “moderada”. As evidências, de modo geral, sugerem altos índices de sobrevivência e baixos índices de falha em implantes instalados em pacientes diabéticos. Contudo, a maioria dos estudos avaliou o DM de forma global, sem considerar detalhadamente o impacto do grau de controle glicêmico. Dessa forma, a influência real da hiperglicemia sobre a sobrevivência ou falha dos implantes permanece incerta. Os autores concluíram que o DM, especialmente quando associado à hiperglicemia, parece estar ligado a um risco aumentado de peri-implantite.
Zahrani e Mutairi (2019) investigaram a perda óssea crestal (CBL) e a estabilidade de implantes dentários submersos e não submersos em pacientes sauditas com DM tipo 2 (DM2), distinguindo indivíduos com bom e mau controle glicêmico. O estudo incluiu 35 pacientes com DM2 bem controlado (24 homens e 11 mulheres) e 32 pacientes com DM2 mal controlado (19 homens e 13 mulheres), totalizando 124 implantes instalados. A CBL foi avaliada por meio de radiografias digitais, enquanto a estabilidade foi mensurada pela análise de frequência de ressonância (RFA), realizada tanto no momento da instalação do componente protético quanto três meses após a cirurgia. Os resultados mostraram diferenças estatisticamente significativas nos valores médios de RFA entre a linha de base e três meses, evidenciando melhor estabilidade em pacientes com controle glicêmico adequado. Quanto à perda óssea, observou-se que, no primeiro, segundo, terceiro e sétimo anos de acompanhamento, os pacientes com DM2 mal controlado apresentaram valores de CBL significativamente maiores em comparação aos pacientes com bom controle glicêmico. Além disso, a CBL ao redor de implantes não submersos mostrou diferenças estatisticamente significativas em todos os períodos avaliados, reforçando o impacto negativo do descontrole metabólico. Os autores concluíram que pacientes com DM2 mal controlado exibem resultados ósseos peri-implantares menos favoráveis e que a previsibilidade do sucesso da terapia com implantes depende diretamente da manutenção de níveis ideais de hemoglobina glicada (HbA1c).
Juncar, Precup e Juncar (2020) avaliaram a viabilidade da reabilitação dentária imediata em pacientes com Diabetes Mellitus tipo 2 (DM2) por meio da instalação de quatro implantes dentários com carga imediata. O estudo prospectivo incluiu quatro pacientes, cada um submetido à colocação de quatro implantes maxilares carregados em até 24 horas após a cirurgia. Foram registradas características demográficas e parâmetros de saúde sistêmica e bucal na linha de base, com nova avaliação seis meses após a instalação dos implantes. O nível médio de hemoglobina glicada (HbA1c) dos pacientes foi de 7,05%, variando entre 6,8% e 7,3%, indicando controle metabólico relativamente adequado. A média do Quociente de Estabilidade do Implante (ISQ) foi de 74,5, com variação entre 67 e 85, valores compatíveis com boa estabilidade primária. A evolução pós-operatória foi favorável, sendo registrada apenas uma ocorrência de inflamação leve no coto protético. Os autores concluíram que a reabilitação imediata com implantes maxilares em pacientes com DM2 pode ser considerada uma modalidade de tratamento eficaz e segura, desde que haja controle glicêmico adequado. Ressaltaram, entretanto, a necessidade de estudos com amostras maiores e maior tempo de acompanhamento para confirmar a generalização desses resultados.
Alberti et al. (2020) investigaram a influência do Diabetes Mellitus (DM) na ocorrência de peri-implantite e na falha de implantes dentários. O estudo retrospectivo incluiu 204 pacientes submetidos a um total de 929 implantes, acompanhados em média por 5,7 ± 3,82 anos após a carga protética. Foram coletadas informações sobre status tabágico, histórico de doença periodontal, presença e tipo de diabetes, modalidade terapêutica adotada e níveis glicêmicos no momento da cirurgia. Entre os participantes, 19 eram diabéticos, sendo que a maioria apresentava bom controle metabólico. A prevalência geral de peri-implantite em nível de paciente foi de 11,3%. No grupo de diabéticos, apenas um indivíduo desenvolveu periimplantite e outro apresentou falhas múltiplas em implantes. As análises de razão de chances (ORs), ajustadas para tabagismo e histórico de periodontite, não mostraram associação estatisticamente significativa entre a presença de DM e a ocorrência de peri-implantite ou falha de implantes. Os resultados, portanto, estão em consonância com achados prévios da literatura, sugerindo que o diabetes, quando bem controlado, não compromete de forma significativa a longevidade dos implantes. Os autores concluíram que a influência específica da hiperglicemia na falha de implantes ainda permanece incerta e destacaram a necessidade de novos estudos, com maior número de pacientes e acompanhamento prolongado, para esclarecer essa relação.
Jiang et al. (2021) realizaram uma revisão sistemática da literatura com o objetivo de investigar a possível associação entre o Diabetes Mellitus (DM) e complicações relacionadas a implantes dentários. A pesquisa foi conduzida em diferentes bases de dados (PubMed/MEDLINE, Web of Science, Cochrane Library e EMBASE), incluindo estudos publicados até fevereiro de 2020. Foram selecionados 10 estudos que apresentavam como desfecho primário a perda óssea marginal e, como desfechos secundários, a profundidade de sondagem e o sangramento à sondagem. Os resultados demonstraram diferenças estatisticamente significativas entre pacientes diabéticos e não diabéticos, com estes últimos apresentando menores taxas de complicações. A análise de subgrupos evidenciou que a carga imediata esteve mais associada ao aumento da profundidade de sondagem, especialmente em indivíduos com níveis elevados de hemoglobina glicada (HbA1c). Além disso, verificou-se que o aumento do HbA1c também se correlacionou diretamente com maior sangramento dos tecidos peri-implantares, sugerindo que o controle glicêmico exerce influência relevante sobre a saúde peri-implantar. De forma geral, a revisão concluiu que os implantes dentários são uma opção viável para pacientes diabéticos; entretanto, esses indivíduos apresentam maior probabilidade de desenvolver complicações clínicas, como perda óssea marginal aumentada, inflamação gengival e sangramento, quando comparados a pacientes sem DM.
Sultana et al. (2021) investigaram a associação entre o Diabetes Mellitus (DM) e as taxas de falha de implantes dentários. O estudo incluiu 46 participantes, sendo 26 não diabéticos e 20 diabéticos, estes últimos subdivididos em dois grupos de acordo com os níveis de hemoglobina glicada (HbA1c): diabéticos controlados e não controlados. A análise revelou que os pacientes diabéticos não controlados apresentaram a maior taxa de falhas de implantes, indicando uma relação direta entre o descontrole metabólico e piores resultados clínicos. Por outro lado, os indivíduos diabéticos com bom controle glicêmico apresentaram taxas de sucesso e falha semelhantes às observadas no grupo de não diabéticos, sugerindo que o adequado manejo da glicemia minimiza os riscos associados ao tratamento implantodôntico. Os autores concluíram que o controle glicêmico adequado permite que pacientes diabéticos alcancem resultados comparáveis aos de indivíduos saudáveis, reforçando que o fator crítico para a previsibilidade do sucesso não é a presença do diabetes em si, mas o nível de controle metabólico.
Andrade et al. (2022) realizaram uma revisão sistemática e meta-análise para avaliar a taxa de sobrevivência, a taxa de sucesso e as alterações biológicas peri-implantares de implantes dentários com carga imediata (ILs) em pacientes com Diabetes Mellitus tipo 2 (DM2). A busca foi conduzida em diversas bases de dados eletrônicas, incluindo MEDLINE via PubMed, Cochrane, BVS, Web of Science, Scopus, LIVIVO e literatura cinzenta. Após a triagem inicial de 3.566 títulos e resumos, sete estudos foram incluídos na síntese qualitativa e cinco na análise quantitativa. A avaliação do risco de viés foi realizada por meio do instrumento do Instituto Joanna Briggs, garantindo a qualidade metodológica dos trabalhos selecionados. Os resultados da meta-análise revelaram que, em indivíduos com DM2, a carga imediata não apresentou diferenças estatisticamente significativas em relação aos controles não diabéticos quanto à taxa de sobrevivência dos implantes, mesmo em situações de controle glicêmico deficiente. Da mesma forma, a comparação entre perda óssea marginal em implantes com carga imediata e carga convencional em pacientes diabéticos também não indicou diferenças significativas. Os autores concluíram que o DM2 não representa, por si só, um fator de risco para insucesso em implantes com carga imediata, desde que o nível glicêmico seja adequadamente monitorado, a higiene bucal mantida e as etapas técnicas do procedimento seguidas de maneira rigorosa.
Ansari et al. (2022) investigaram o impacto do DM nas taxas de falha de implantes dentários e na perda óssea marginal (MBL) por meio de uma revisão sistemática acompanhada de meta-análises e meta-regressões. A busca foi realizada em três bases de dados eletrônicas, complementada por pesquisa manual em periódicos especializados, resultando na inclusão de 89 publicações. No total, foram analisados 5.510 implantes colocados em pacientes diabéticos e 62.780 em indivíduos não diabéticos. Os resultados da meta-análise demonstraram que os implantes em pacientes diabéticos apresentaram risco significativamente maior de falha quando comparados aos controles saudáveis, sendo as falhas mais frequentes em indivíduos com DM1 do que em portadores de DM2. A análise por localização revelou que a diferença entre os grupos foi estatisticamente significativa na maxila, mas não na mandíbula, sugerindo influência da qualidade óssea no risco de insucesso. Em relação à perda óssea marginal, a diferença média entre os grupos foi de 0,776 mm, com aumento estimado de 0,032 mm para cada mês adicional de acompanhamento. A meta-regressão também apontou redução de 0,007 na razão de chances (OR) a cada mês de seguimento, indicando que o risco relativo tende a diminuir ao longo do tempo. Os autores concluíram que os implantes em pacientes diabéticos apresentam um risco 77,7% maior de falha em comparação aos não diabéticos, evidenciando a importância do controle metabólico e da avaliação individualizada para o sucesso a longo prazo.
Tan et al. (2022) realizaram uma revisão de escopo sistemática com o objetivo de avaliar os efeitos de medicamentos antidiabéticos sobre os resultados de implantes dentários e explorar a validade preditiva dos estudos em modelos animais para aplicação clínica, considerando tanto o Diabetes Mellitus tipo 1 (DM1) quanto o tipo 2 (DM2). A busca foi conduzida nas bases MEDLINE, EBSCOHost e Cochrane, seguindo as diretrizes do PRISMA-ScR. A qualidade metodológica e o risco de viés dos estudos incluídos foram avaliados por meio da ferramenta SYRCLE Risk-of-Bias (RoB). No total, 21 artigos preencheram os critérios de inclusão, envolvendo seis classes diferentes de medicamentos. Dos estudos analisados, 15 utilizaram modelos animais com DM1 e apenas seis investigaram modelos de DM2. Entre os experimentos com DM1, quatro empregaram fármacos não insulínicos, enquanto 11 utilizaram insulina. Nos modelos de DM2, cinco estudos testaram medicamentos não insulínicos e apenas um avaliou o uso de insulina, sendo que apenas em um caso a insulina foi administrada localmente. Os resultados indicaram que somente a insulina, nos estudos com DM1, demonstrou efeito consistentemente positivo sobre o contato osso-implante (BIC), o conteúdo mineral ósseo e os valores de torque de remoção. Os autores destacaram que a inadequada seleção de medicamentos, o controle glicêmico insuficiente e o alto risco de viés limitam a aplicabilidade dos resultados, revelando um descompasso entre os achados experimentais e sua tradução para a prática clínica. Concluíram ainda que persiste uma lacuna significativa de conhecimento sobre os efeitos de terapias no contexto do DM2, dada a escassez de estudos, sendo necessários mais dados sobre implantes intraorais e o desempenho de implantes osseointegrados em pacientes com diabetes de início tardio.
Wagner et al. (2022) apresentaram uma atualização sobre os efeitos do pré-diabetes e do DM no sucesso dos implantes dentários por meio de uma revisão sistemática conduzida de acordo com as diretrizes PRISMA. A questão norteadora (PICO) foi: “Pacientes diabéticos com implantes dentários apresentam maior taxa de complicações em comparação com indivíduos saudáveis?”. A revisão incluiu 40 estudos clínicos e 16 revisões de literatura agregada. Os resultados mostraram que pacientes com DM mal controlado são mais suscetíveis ao desenvolvimento de peri-implantite, sobretudo no período pós-cirúrgico, e apresentam maiores taxas de perda de implantes em longo prazo quando comparados a controles saudáveis. Em contrapartida, em condições de bom controle glicêmico, as taxas de sucesso foram semelhantes às de indivíduos sem diabetes, indicando que o fator determinante é o nível de controle metabólico e não a presença da doença em si. A revisão também destacou que a adoção de medidas preventivas, como o uso de antibióticos de cobertura e soluções de clorexidina no período perioperatório, representa atualmente o padrão de cuidado e está associada a melhores desfechos clínicos. No que se refere ao pré-diabetes, os autores observaram um número reduzido de estudos disponíveis, sugerindo que essa condição pode ter impacto negativo no desenvolvimento de doenças peri-implantares, embora não tenha demonstrado efeito relevante sobre a taxa de sobrevivência dos implantes. Os autores concluíram que os implantes dentários constituem uma alternativa segura de reabilitação oral em pacientes com pré-diabetes ou diabetes mellitus, desde que as devidas precauções sejam observadas. Dessa forma, não há contraindicação absoluta ao uso dessa modalidade terapêutica em indivíduos com distúrbios metabólicos, desde que o tratamento seja realizado sob monitoramento rigoroso e protocolos clínicos adequados.
Ayele, Sharo e Chrcanovic (2023) realizaram um estudo retrospectivo, baseado em registros odontológicos, com o objetivo de comparar a perda óssea marginal (MBL) ao redor de implantes dentários em pacientes diabéticos e não diabéticos. A amostra incluiu 180 pacientes atendidos em uma clínica especializada em Malmö, Suécia, totalizando 710 implantes instalados. Foram analisados 90 pacientes diabéticos (21 com DM1 e 69 com DM2), portadores de 349 implantes, e 90 pacientes não diabéticos, com 361 implantes. Para reduzir vieses, foram excluídos indivíduos com histórico de periodontite ou tratamento periodontal prévio. A idade média dos participantes foi de 60,3 ± 13,0 anos. Os resultados demonstraram que a perda óssea marginal foi significativamente maior em pacientes diabéticos em comparação com os não diabéticos, com impacto mais acentuado em indivíduos com DM1 do que em portadores de DM2. Além do diabetes, outros fatores também apresentaram influência significativa na MBL: implantes instalados na maxila apresentaram maior perda óssea em comparação à mandíbula; pacientes com bruxismo exibiram níveis mais elevados de reabsorção óssea ao redor dos implantes; e o tabagismo, tanto em fumantes ativos quanto em ex-fumantes, esteve associado a maior MBL ao longo do tempo. Os autores concluíram que o diabetes está relacionado a uma maior perda óssea marginal em longo prazo, sendo os pacientes com DM1 os mais afetados. Além disso, fatores comportamentais (bruxismo e tabagismo) e anatômicos (localização do implante na maxila) potencializam a reabsorção óssea, devendo ser considerados no planejamento clínico para aumentar a previsibilidade e a longevidade dos implantes dentários.
Costa et al. (2023) analisaram a prevalência do pé diabético (DF) e os fatores de risco associados em pacientes com DM residentes no Estado do Espírito Santo, Brasil. O estudo, de caráter transversal, descritivo e com desenho de série temporal, utilizou dados secundários provenientes do Sistema de Cadastramento e Monitoramento de Hipertensos e Diabéticos. A amostra total foi composta por 64.196 indivíduos diagnosticados com diabetes, dos quais 3,9% eram portadores de DM tipo 1, 10,9% de DM tipo 2 e 85,2% apresentavam concomitantemente hipertensão arterial sistêmica. Os resultados mostraram que a prevalência de DF foi de 2,9% entre os pacientes com DM tipo 1, 3,3% no grupo com DM tipo 2 e 4,5% nos indivíduos com diabetes associado à hipertensão. Observou-se maior concentração de casos no sexo masculino, especialmente em indivíduos com idade acima de 60 anos nos grupos DM1 e DM2, enquanto entre os pacientes com diabetes associado à hipertensão a maior prevalência foi identificada em indivíduos até 19 anos. Fatores como tabagismo, sedentarismo, infarto agudo do miocárdio (IAM), acidente vascular cerebral (AVC) e doença renal crônica (DRC) estiveram significativamente associados ao desenvolvimento de DF. Em relação ao sobrepeso, verificou-se prevalência mais elevada apenas em pacientes com DM1. Os autores concluíram que a prevalência do pé diabético no Espírito Santo é relevante e apresenta forte associação com variáveis clínicas e comportamentais, como sexo masculino, idade avançada, tabagismo, sedentarismo, IAM, AVC e DRC. Destacaram ainda que, embora algumas variáveis, como sobrepeso em ambos os tipos de DM, sedentarismo e AVC no DM1, não tenham mostrado associação estatisticamente significativa, os achados reforçam a importância do monitoramento contínuo dos fatores de risco para reduzir complicações associadas ao diabetes na população estudada.
Segundo et al. (2023) investigaram o perfil epidemiológico do Diabetes Mellitus (DM) no Brasil no período de 2017 a 2022. O estudo, de caráter epidemiológico e descritivo, baseou-se em dados anuais disponibilizados pelo Sistema de Informações Hospitalares (SIH). No total, foram registrados 659.639 casos confirmados de DM no país, sendo os homens o sexo mais acometido e os idosos o grupo etário com maior prevalência da doença. A análise regional evidenciou que o Sudeste concentrou o maior número de casos, além de apresentar o maior índice de óbitos e a mais elevada taxa de mortalidade associada ao diabetes. No intervalo de cinco anos avaliados, foram contabilizados 29.280 óbitos atribuídos ao DM, reforçando a relevância da doença como problema de saúde pública no cenário nacional. Os autores destacaram que o diabetes apresenta múltiplas nuances e particularidades, tanto nos fatores desencadeadores quanto nas complicações decorrentes, o que exige estratégias abrangentes de prevenção e manejo. Concluíram que a promoção de hábitos de vida mais saudáveis, incluindo alimentação equilibrada e prática regular de atividade física, bem como a implementação de políticas de diagnóstico precoce e tratamento adequado, são medidas fundamentais para reduzir o impacto da doença, minimizar complicações e contribuir para a mitigação de sua prevalência no Brasil.
Sharma et al. (2023) avaliaram o desempenho de implantes dentários em pacientes com DM, correlacionando as taxas de sucesso e falha com os níveis de hemoglobina glicada (HbA1c). O estudo incluiu 30 participantes, com idades entre 40 e 60 anos, sendo 8 homens e 22 mulheres. Os pacientes foram acompanhados e estratificados de acordo com seus níveis de HbA1c. Os resultados mostraram que o controle glicêmico exerceu influência direta sobre a taxa de sobrevivência dos implantes. Entre os indivíduos com HbA1c entre 8,0% e 8,9%, a taxa de falha atingiu 90,91%, com dois implantes perdidos. Já os pacientes com HbA1c entre 11,0% e 11,9% apresentaram taxa de sobrevivência de 75%. Em contrapartida, aqueles com níveis mais baixos de HbA1c registraram taxa de sucesso de 100%, sem complicações relacionadas aos implantes. Os autores concluíram que existe correlação significativa entre níveis elevados de HbA1c e maiores índices de falha, reforçando a importância do monitoramento metabólico rigoroso para a previsibilidade do tratamento implantodôntico. Apesar do número limitado de participantes, os achados indicam que pacientes diabéticos podem alcançar taxas de sobrevivência elevadas e resultados favoráveis quando apresentam bom controle glicêmico, enquanto o descontrole metabólico compromete de forma evidente a estabilidade e a longevidade dos implantes dentários.
Enteghad et al. (2024) investigaram a relação epidemiológica entre o DM e as doenças periodontal e peri-implantar, com foco na caracterização dos mecanismos patobiológicos subjacentes a essa associação. A revisão bibliográfica foi conduzida nas bases PubMed, Web of Science, Scopus e Google Scholar, incluindo estudos publicados até janeiro de 2024. Para reduzir vieses decorrentes de duplicidade, optou-se por incluir revisões sistemáticas em detrimento dos artigos originais já contemplados nelas. Os resultados apontaram uma relação bidirecional entre DM e doenças periodontal/peri-implantar, sugerindo que tal associação não apenas é consistente, mas também apresenta caráter causal. Essa constatação implica que o controle adequado do diabetes pode contribuir para reduzir a incidência e a gravidade das doenças periodontais e peri-implantares, e, inversamente, o manejo dessas condições orais pode auxiliar no equilíbrio metabólico do paciente diabético. Observou-se ainda que a gravidade das manifestações periodontais e peri-implantares está diretamente relacionada ao nível de controle glicêmico. Embora pacientes diabéticos bem controlados possam alcançar taxas de sucesso em implantes semelhantes às de indivíduos saudáveis, foi evidenciado risco aumentado de peri-implantite entre os portadores da doença. Os autores concluíram que a associação entre DM e doenças periodontal/peri-implantar é robusta e bidirecional, sendo mais forte quando o diabetes é considerado como fator de exposição. Além disso, reforçaram que o DM deve ser reconhecido como um importante fator de risco para essas condições, destacando a necessidade de controle glicêmico rigoroso e manutenção de uma higiene bucal adequada como medidas essenciais para minimizar complicações e assegurar o sucesso a longo prazo dos implantes dentários.
3. METODOLOGIA
Este estudo consiste em uma revisão da literatura com o objetivo de analisar e sintetizar as evidências disponíveis nos últimos cinco anos acerca das complicações associadas a implantes dentários em pacientes portadores de DM. A pesquisa foi conduzida nas bases de dados PubMed, MEDLINE, Cochrane Library, Embase, Scopus e Web of Science, utilizando termos de busca como “diabetes mellitus”, “implantes dentários”, “complicações”, “osseointegração”, “cicatrização óssea” e “infecção”. A partir dessa busca, foram definidos critérios de inclusão e exclusão para garantir a seleção de estudos relevantes e metodologicamente consistentes.
Foram incluídos estudos que abordaram complicações em implantes dentários em pacientes com DM tipo 1 e tipo 2, que apresentaram grupo controle com indivíduos não diabéticos e que foram conduzidos exclusivamente em populações humanas. Por outro lado, foram excluídos artigos envolvendo pacientes pediátricos ou adolescentes, estudos de opinião, cartas ao editor, resumos de conferências, relatos de casos clínicos isolados, pesquisas laboratoriais ou experimentais, além de investigações que incluíssem pacientes com comorbidades relevantes, fumantes ou portadores de diabetes gestacional, a fim de evitar vieses que pudessem comprometer a interpretação dos resultados.
O processo de análise foi estruturado em duas etapas principais. Na primeira, procedeu-se à leitura de títulos e resumos, etapa em que os estudos foram triados de acordo com a pertinência ao tema e a adequação aos critérios previamente estabelecidos. Em seguida, na segunda etapa, realizou-se a leitura integral dos artigos selecionados, com a finalidade de extrair informações detalhadas e comparáveis entre os trabalhos. Os aspectos analisados incluíram ano de publicação, título, autoria, tipo de estudo, tamanho da amostra, objetivo da pesquisa, intervenção proposta, formas de controle glicêmico relatadas e conclusões apresentadas pelos autores.
A adoção dessa metodologia possibilita uma avaliação crítica e sistematizada das evidências disponíveis, permitindo compreender de forma mais abrangente os riscos, complicações e resultados associados à utilização de implantes dentários em pacientes diabéticos. Além disso, contribui para identificar lacunas de conhecimento, fortalecer a prática clínica baseada em evidências e subsidiar futuras pesquisas voltadas à melhoria da previsibilidade dos tratamentos implantodônticos nesse grupo específico de pacientes.
4. RESULTADOS E DISCUSSÕES
4.1 Caracterização dos estudos incluídos
Nesta seção são apresentados e discutidos os principais achados da revisão da literatura realizada sobre as complicações associadas a implantes dentários em pacientes com DM. Os estudos selecionados, publicados nos últimos cinco anos, foram analisados de acordo com critérios metodológicos que permitiram a síntese das evidências disponíveis, contemplando aspectos como taxas de sobrevivência e falha dos implantes, perda óssea marginal, influência do controle glicêmico, risco de peri-implantite e demais complicações perioperatórias (Quadro 1).
Quadro 1 – Síntese dos estudos incluídos na revisão.
| Ano | Autor(es) | Tipo de estudo | Amostra | Objetivo | Intervenção proposta | Controle glicêmico | Principais conclusões |
| 2019 | MAURÍCIO et al. | Umbrella review (12 revisões sistemáticas) | Revisões sistemáticas e metanálises | Avaliar evidências sobre DM e complicações em implantes | Comparação entre DM e não DM | Não especificado | Alta sobrevivência (83,5–100%); falha até 14,3%. Sem diferenças significativas; risco aumentado de peri-implantite em DM. |
| 2019 | ZAHRANI & MUTAIRI | Estudo prospectivo (7 anos) | 67 pacientes / 124 implantes | Avaliar perda óssea crestal em DM2 controlado e não controlado | Implantes submersos vs. não submersos | HbA1c ≤6% (controlado) e >8% (não controlado) | DM2 mal controlado apresentou pior perda óssea em todos os períodos; controle glicêmico adequado aumenta previsibilidade. |
| 2020 | JUNCAR; PRECUP; JUNCAR | Estudo prospectivo | 4 pacientes DM2 / 16 implantes | Avaliar reabili-tação imediata em DM2 | Implantes maxilares com carga em 24h | HbA1c médio 7,05% | Resultados satisfatórios; apenas 1 inflamação leve. Carga imediata viável em DM2 controlado. |
| 2020 | ALBERTI et al. | Estudo retrospectivo | 204 pacientes / 929 implantes | Avaliar influência do DM em peri-implantite e falha | Implantes convencionais | Maioria bem controlada | Não houve associação significativa entre DM e falha/periimplantite. Influência da hiperglicemia ainda incerta. |
| 2021 | JIANG et al. | Revisão sistemática | 10 estudos | Verificar associação entre DM e complicações | Comparação DM x não DM | HbA1c considerado | DM associado a maior perda óssea marginal, profundidade de sondagem e sangramento; complicações maiores em diabéticos. |
| 2021 | SULTANA et al. | Estudo clínico comparativo | 46 pacientes (20 DM / 26 não DM) | Comparar taxa de sucesso e perda óssea em DM x não DM | Implantes unitários (TiUnite®) | HbA1c <8 controlado / ≥8 não controlado | Não DM e DM controlados semelhantes; DM não controlado apresentou maior taxa de falha. |
| 2022 | ANDRADE et al. | Revisão sistemática e meta-análise | 7 estudos qualitativos / 5 quantitativos | Avaliar carga imediata em pacientes DM2 | Carga imediata vs. convencional | Incluiu DM2 controlado e não controlado | Não houve diferença significativa em sobrevivência e perda óssea; DM2 não é fator de risco se controlado. |
| 2022 | ANSARI; SHAHWAN; CHRCANOVIC | Revisão sistemática e meta-análise | 89 estudos (5.510 implantes DM / 62.780 não DM) | Avaliar falhas e perda óssea marginal (MBL) | Implantes em DM1 e DM2 | Controlados e não controlados | DM aumenta risco de falha em 77,7%; maior em DM1; dife-rença significativa na maxila. |
| 2022 | TAN et al. | Scoping review (estudos em animais) | 21 estudos (modelos animais) | Avaliar efeito de fármacos antidiabéticos em implantes | Insulina e outros hipoglicemiantes | T1DM e T2DM em animais | Insulina em T1DM teve efeito positivo em osseointegração; lacuna de evidências em T2DM; necessidade de mais estudos. |
| 2022 | WAGNER et al. | Revisão sistemática | 40 estudos clínicos / 16 revisões | Atualizar literatura sobre DM, pré-DM e implantes | Implantes em DM e pré-DM | HbA1c avaliado em parte dos estudos | DM mal controlado associado a mais peri- implantite e falhas; sob controle, taxas semelhantes a não DM. Pré-diabetes pode aumentar risco de doença periimplantar. |
| 2023 | AYELE; SHA-RO; CHRCANOVIC | Estudo retrospectivo | 180 pacientes / 710 implantes | Comparar perda óssea marginal entre DM e não DM | Implantes convencionais | Incluiu DM1 e DM2 | Maior perda óssea em DM, especialmente DM1; bruxismo, tabagismo e maxila também influenciaram. |
| 2023 | SHARMA et al. | Estudo clínico | 30 pacientes / 48 implantes | Avaliar prognóstico de implantes em DM | Implantes com seguimento de 2 anos | Estratificação por HbA1c | DM com HbA1c elevado teve maior taxa de falha; periimplantite e mucosite prevalentes; sucesso possível em DM controlado. |
| 2023 | COSTA et al. | Estudo transversal (série temporal) | 64.196 pacientes diabéticos (ES – Brasil) | Prevalência de pé diabético e fatores associados | Não aplicável | HbA1c não discriminado | Pé diabético mais prevalente em homens >60 anos, tabagistas, sedentários e com comorbidades cardiovasculares. |
| 2023 | SEGUNDO et al. | Estudo epidemiológico descritivo | Dados Brasil (2018–2022) – 659.639 casos | Perfil epidemiológico do DM no Brasil | Não aplicável | Não especificado | Maior prevalência em idosos e homens; região Sudeste com mais casos e óbitos; 29.280 mortes em 5 anos. |
| 2024 | ENTEGHAD et al. | Revisão narrativa/atualização | Síntese até 2024 | Revisar relação DM e doença periodontal/periimplantar | Não aplicável | Ênfase no controle glicêmico | Relação bidirecional DM–periimplantite; risco aumentado em DM; controle glicêmico e higiene oral são fundamentais. |
Fonte: Elaborado pelos autores (2025).
A análise dos estudos incluídos na revisão evidencia uma grande diversidade metodológica, contemplando desde ensaios clínicos prospectivos até revisões sistemáticas, meta-análises, estudos retrospectivos e epidemiológicos. Essa heterogeneidade reflete a complexidade em se investigar a relação entre o DM e os implantes dentários, uma vez que cada delineamento fornece um tipo distinto de evidência. Por exemplo, as revisões sistemáticas e meta-análises (MAURÍCIO et al., 2019; JIANG et al., 2021; ANDRADE et al., 2022; ANSARI et al., 2022; WAGNER et al., 2022) oferecem uma visão ampla e agregada, reunindo diferentes resultados e sugerindo padrões de associação entre o controle glicêmico e a osseointegração. No entanto, a qualidade metodológica variou consideravelmente, com algumas revisões classificadas como de baixo rigor, o que pode comprometer a robustez das conclusões.
Os estudos prospectivos e clínicos (JUNCAR et al., 2020; ZAHRANI & MUTAIRI, 2019; SULTANA et al., 2021; SHARMA et al., 2023) forneceram evidências mais diretas sobre a evolução de implantes em pacientes com DM, mas a maioria apresentou amostras reduzidas e períodos de acompanhamento limitados, o que restringe a generalização dos resultados. Apesar disso, mostraram de forma consistente que o controle glicêmico, avaliado por valores de HbA1c, é um fator determinante para o sucesso dos implantes, com resultados semelhantes aos de pacientes não diabéticos quando o DM está bem controlado, e piores desfechos em casos de descontrole metabólico.
Os estudos retrospectivos (ALBERTI et al., 2020; AYELE et al., 2023) contribuíram ao reunir grandes amostras e longos períodos de acompanhamento, permitindo observar a evolução clínica de implantes em diferentes contextos. Contudo, a ausência de padronização no acompanhamento e a dependência de registros clínicos limitam a precisão das informações. Já os estudos epidemiológicos (COSTA et al., 2023; SEGUNDO et al., 2023) trouxeram um panorama mais amplo sobre a prevalência do DM e suas complicações sistêmicas, reforçando a magnitude do problema e sua relevância para a prática odontológica, ainda que não tenham foco direto nos implantes.
Essa diversidade metodológica, embora enriquecedora, impõe desafios para a comparação direta dos achados. Enquanto estudos clínicos oferecem dados específicos sobre o comportamento dos implantes em diferentes condições glicêmicas, revisões e meta-análises sintetizam essas informações, mas sofrem com a heterogeneidade dos desenhos incluídos. Isso explica por que alguns trabalhos apontam forte associação entre DM e falhas implantodônticas, enquanto outros indicam resultados semelhantes entre diabéticos e não diabéticos.
4.2 Taxas de sobrevivência e falha de implantes
Os resultados dos estudos analisados apontam para uma variação nas taxas de sobrevivência dos implantes dentários em pacientes com DM, oscilando entre 83,5% e 100%, enquanto as taxas de falha variaram de 0% a 14,3%. Essa amplitude está diretamente relacionada ao tipo de estudo, ao tempo de acompanhamento e, sobretudo, ao nível de controle glicêmico dos pacientes. Mauricio et al. (2019), em uma umbrella review, relataram que não houve diferenças estatisticamente significativas entre indivíduos diabéticos e não diabéticos quanto às falhas, embora tenham identificado um risco maior de peri-implantite em pacientes diabéticos. Esse achado converge com a revisão de Wagner et al. (2022), que também destacou que, em condições de bom controle glicêmico, as taxas de sucesso são equivalentes às de indivíduos saudáveis, mas em diabéticos mal controlados há maior prevalência de falhas tardias e doenças peri-implantares.
Nos estudos clínicos, os resultados reforçam esse padrão. Sultana et al. (2021) observaram que pacientes com DM controlado apresentaram taxas de sucesso de implantes semelhantes às de não diabéticos, ao passo que aqueles com HbA1c ≥ 8% (não controlados) tiveram as maiores taxas de falha. Da mesma forma, Sharma et al. (2023) verificaram que níveis elevados de hemoglobina glicada estavam diretamente associados ao aumento das falhas implantodônticas e complicações peri-implantares. Já Zahrani e Mutairi (2019), em um acompanhamento de sete anos, confirmaram que pacientes com DM2 mal controlado tiveram maior perda óssea crestal e pior desempenho dos implantes, especialmente em protocolos não submersos.
Por outro lado, estudos retrospectivos como o de Alberti et al. (2020) não identificaram associação estatisticamente significativa entre DM e falhas de implantes ou peri-implantite, ressaltando que a influência da hiperglicemia ainda permanece incerta quando outros fatores de risco, como tabagismo e periodontite, são considerados. Entretanto, Ayele, Sharo e Chrcanovic (2023) reforçaram que pacientes com DM, principalmente do tipo 1, apresentaram maior perda óssea marginal ao longo do tempo, confirmando a influência negativa do descontrole metabólico.
A Figura 1 apresenta, de forma comparativa, as taxas médias de sobrevivência e falha relatadas pelos diferentes autores, discriminando os grupos de não diabéticos, diabéticos controlados e diabéticos não controlados. Nota-se que os índices de sobrevivência se mantêm elevados e próximos entre não diabéticos e diabéticos bem controlados, enquanto em diabéticos mal controlados as falhas aumentam de forma significativa.
Figura 1 – Taxas médias de sobrevivência e falha de implantes em pacientes com e sem DM.
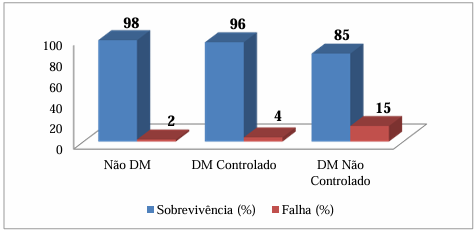
Fonte: Fonte: Elaborado pelos autores (2025), com base em Mauricio et al. (2019), Sultana et al. (2021), Sharma et al. (2023) e Wagner et al. (2022). Valores ilustrativos representativos da literatura revisada.
Esses resultados, portanto, reforçam que o fator determinante para a longevidade dos implantes não é a presença do DM em si, mas o grau de controle glicêmico. A literatura converge para a ideia de que, com manejo clínico adequado, pacientes diabéticos podem alcançar taxas de sucesso semelhantes às da população geral.
4.3 Perda óssea marginal (MBL/CBL) e estabilidade dos implantes
A análise da literatura demonstra que a perda óssea marginal (MBL) e a perda óssea crestal (CBL) em pacientes diabéticos apresentam resultados distintos a depender do tipo de diabetes e do nível de controle glicêmico. Zahrani e Mutairi (2019), em um estudo prospectivo de sete anos com pacientes portadores de DM2, verificaram que indivíduos com controle glicêmico inadequado apresentaram progressão significativamente maior da CBL, tanto no primeiro ano quanto ao longo do acompanhamento. Esse achado reforça a ideia de que a hiperglicemia persistente compromete a remodelação óssea ao redor dos implantes.
Por outro lado, Ayele, Sharo e Chrcanovic (2023) observaram que pacientes com DM1 tiveram resultados ainda menos favoráveis quando comparados aos portadores de DM2, apresentando maior perda óssea marginal ao longo do tempo. Isso sugere que a natureza autoimune do DM1, somada ao início precoce da doença, pode gerar impacto mais negativo na manutenção óssea peri-implantar.
Além do fator metabólico, a literatura também destaca outras variáveis associadas ao aumento da perda óssea. No estudo retrospectivo de Ayele, Sharo e Chrcanovic (2023), o bruxismo foi apontado como fator relevante, uma vez que as cargas excessivas durante a função mastigatória podem potencializar a reabsorção óssea. O tabagismo também foi relatado como elemento agravante, interferindo na cicatrização e reduzindo a vascularização dos tecidos, o que compromete a osseointegração. Ademais, a localização dos implantes na maxila se mostrou mais crítica em comparação com a mandíbula, em razão da menor densidade óssea maxilar, fator que pode amplificar os efeitos deletérios do descontrole glicêmico.
4.4 Influência do controle glicêmico (HbA1c)
A literatura revisada é consistente ao demonstrar que o nível de controle glicêmico, medido pela hemoglobina glicada (HbA1c), exerce papel determinante nos desfechos de implantes dentários em pacientes diabéticos. Em termos gerais, indivíduos com HbA1c bem controlado apresentam taxas de sucesso e longevidade dos implantes comparáveis às de pacientes não diabéticos, enquanto aqueles com valores elevados de HbA1c tendem a apresentar taxas de falha significativamente maiores, além de maior risco de complicações como peri-implantite e perda óssea marginal.
Sultana et al. (2021) mostraram que pacientes com HbA1c inferior a 8% tiveram resultados semelhantes aos controles não diabéticos, enquanto os diabéticos com HbA1c ≥ 8% apresentaram as maiores taxas de falha. Em consonância, Sharma et al. (2023) verificaram que níveis crescentes de HbA1c estavam diretamente associados a maior incidência de falhas implantodônticas e de complicações peri-implantares, incluindo peri-implantite e mucosite. Esses resultados reforçam que o descontrole glicêmico atua como fator agravante na resposta cicatricial e no processo de osseointegração.
Do mesmo modo, Zahrani e Mutairi (2019) relataram que pacientes com DM2 mal controlado (HbA1c > 8%) apresentaram pior desempenho na preservação da crista óssea ao longo de sete anos de acompanhamento, especialmente em implantes não submersos. Em contrapartida, Wagner et al. (2022) destacaram que, sob condições controladas, os pacientes diabéticos alcançam resultados bastante semelhantes aos não diabéticos, sugerindo que a presença do DM, quando bem gerida, não compromete a previsibilidade da reabilitação implantodôntica.
O quadro a seguir resume a relação entre os valores de HbA1c e os principais desfechos relatados nos estudos, evidenciando o impacto do controle metabólico na manutenção dos implantes dentários:
Quadro 2 – Relação entre níveis de HbA1c e complicações em implantes dentários.
| Nível de HbA1c | Taxa de falha | Complicações associadas | Autores |
| ≤ 7% (bom controle) | 0% – 5% | Resultados semelhantes a não diabéticos | SULTANA et al. (2021); WAGNER et al. (2022) |
| 7,1 – 8% (controle moderado) | 5% – 10% | Casos isolados de mucosite e perda óssea discreta | SHARMA et al. (2023) |
| ≥ 8% (descontrole) | 10% – 25% | Maior risco de peri-implantite, falha e perda óssea marginal | ZAHRANI & MUTAIRI (2019); SHARMA et al. (2023) |
Fonte: Elaborado pelos autores (2025), com base na literatura revisada.
4.5 Complicações associadas: peri-implantite e infecção
Os estudos revisados apontam que a peri-implantite e as infecções perioperatórias ocorrem com maior frequência em pacientes diabéticos, sobretudo naqueles com controle glicêmico inadequado. Mauricio et al. (2019), em sua umbrella review, identificaram um risco aparentemente aumentado de peri-implantite em indivíduos com DM, ainda que as taxas de falha dos implantes não tenham apresentado diferenças estatisticamente significativas em relação aos não diabéticos. De forma semelhante, Wagner et al. (2022) relataram que pacientes diabéticos mal controlados apresentam maior prevalência de peri-implantite, enquanto aqueles com níveis adequados de hemoglobina glicada (HbA1c) alcançam resultados semelhantes aos indivíduos saudáveis.
Outros estudos clínicos corroboram essa tendência. Sharma et al. (2023) evidenciaram que pacientes com HbA1c elevado apresentaram não apenas maior taxa de falhas de implantes, mas também maior incidência de mucosite peri-implantar e peri-implantite. Zahrani e Mutairi (2019) reforçaram esses achados, ao demonstrarem que indivíduos com DM2 mal controlado apresentaram maior perda óssea crestal e resultados peri-implantares piores ao longo do tempo, indicando que a infecção local e a inflamação crônica estão diretamente relacionadas ao descontrole metabólico.
Em contrapartida, Alberti et al. (2020) não encontraram associação estatisticamente significativa entre o DM e a ocorrência de peri-implantite ou falhas, ressaltando que outros fatores como tabagismo e histórico de periodontite podem exercer papel relevante. Essa discrepância na literatura pode ser explicada pela heterogeneidade metodológica dos estudos, pela variabilidade no tempo de acompanhamento e pelas diferenças nos critérios diagnósticos de peri-implantite.
Do ponto de vista biológico, a hiperglicemia crônica interfere na resposta imunológica e inflamatória, reduz a capacidade de cicatrização tecidual e compromete a regeneração óssea, fatores que aumentam a suscetibilidade a infecções e dificultam a osseointegração. Além disso, o excesso de glicose circulante favorece a formação de produtos finais da glicação avançada (AGEs), que alteram a função dos fibroblastos e osteoblastos, prejudicando a defesa local contra microrganismos.
4.6 Carga imediata em pacientes com DM
A literatura recente tem mostrado que a carga imediata de implantes dentários em pacientes com DM tipo 2 (DM2) pode ser considerada uma alternativa viável, desde que haja um rigoroso controle glicêmico. Juncar, Precup e Juncar (2020), em estudo prospectivo, avaliaram quatro pacientes portadores de DM2 submetidos a implantes maxilares com carga imediata em 24 horas. Após seis meses de acompanhamento, os resultados foram satisfatórios, com estabilidade adequada e apenas um caso de inflamação leve, sugerindo que, sob controle metabólico, a técnica apresenta boas perspectivas de sucesso.
Esses achados são corroborados por análises mais abrangentes. Andrade et al. (2022), em uma revisão sistemática e meta-análise, investigaram a taxa de sobrevivência e as alterações biológicas peri-implantares de implantes com carga imediata em pacientes com DM2. Os resultados mostraram que não houve diferenças estatisticamente significativas quando comparados aos indivíduos não diabéticos, tanto em termos de taxa de sobrevivência quanto de perda óssea marginal. Esses dados reforçam a hipótese de que, com protocolos adequados, o DM2 controlado não constitui fator de risco adicional para o insucesso da carga imediata.
Entretanto, deve-se considerar que a previsibilidade da técnica depende diretamente de protocolos rigorosos de seleção de pacientes e de acompanhamento clínico. Isso inclui a avaliação prévia dos níveis de hemoglobina glicada (HbA1c), a verificação de fatores sistêmicos associados (como hipertensão, tabagismo e hábitos parafuncionais) e a adoção de medidas preventivas no período pós-operatório. Além disso, o sucesso da carga imediata está condicionado à qualidade óssea, ao torque de inserção adequado e à manutenção da higiene oral pelo paciente.
Dessa forma, a literatura indica que a presença do DM2, quando bem controlado, não deve ser considerada uma contraindicação absoluta para a carga imediata, mas sim um fator que exige cautela e manejo individualizado. O planejamento interdisciplinar, envolvendo a integração entre cirurgião-dentista e equipe médica, é essencial para aumentar a previsibilidade do tratamento, reduzindo riscos e assegurando maior longevidade aos implantes em pacientes diabéticos.
4.7 Aspectos moleculares e farmacológicos
A compreensão dos mecanismos moleculares relacionados ao DM e à osseointegração tem avançado com base em estudos experimentais e revisões recentes. Wagner et al. (2022) destacam que a hiperglicemia crônica, característica do DM, promove o acúmulo de produtos finais da glicação avançada (AGEs), que se ligam a receptores específicos (RAGE), ativam o fator nuclear NF-κB e aumentam a liberação de citocinas pró-inflamatórias, como TNF-α e IL-6. Esses processos afetam a diferenciação de osteoblastos, favorecem a degradação da matriz extracelular e comprometem a cicatrização óssea, tornando o ambiente peri-implantar mais suscetível à falha.
Do ponto de vista farmacológico, Tan et al. (2022) realizaram uma revisão de escopo em modelos animais de DM1 e DM2, avaliando o efeito de diferentes fármacos antidiabéticos na osseointegração. Entre os medicamentos analisados, apenas a insulina demonstrou benefícios consistentes em animais com DM1, promovendo aumento do contato osso implante (BIC), do conteúdo mineral ósseo e do torque de remoção. Já os demais fármacos apresentaram resultados heterogêneos e pouco conclusivos, revelando a carência de estudos bem delineados, sobretudo em modelos de DM2.
Em termos clínicos, Wagner et al. (2022) e Tan et al. (2022) enfatizam a importância de protocolos anti-infecciosos perioperatórios, como a administração de antibióticos e soluções de clorexidina, os quais se associam a melhores taxas de sucesso em implantes, especialmente em pacientes com controle glicêmico limítrofe.
4.8 Implicações clínicas e recomendações
Os estudos analisados convergem para a compreensão de que o DM não constitui uma contraindicação absoluta para a instalação de implantes dentários, mas exige protocolos clínicos específicos e rigoroso controle glicêmico. Mauricio et al. (2019) observaram que, apesar de altas taxas de sobrevivência em pacientes diabéticos, houve tendência de maior risco para peri-implantite, o que reforça a necessidade de cuidados preventivos no perioperatório. De modo semelhante, Wagner et al. (2022) ressaltaram que pacientes diabéticos bem controlados obtêm resultados comparáveis aos não diabéticos, enquanto aqueles com descontrole metabólico apresentam maiores taxas de falhas e complicações tardias.
Nos estudos clínicos, a relação entre controle glicêmico e sucesso dos implantes também foi evidente. Sultana et al. (2021) demonstraram que diabéticos controlados apresentaram taxas de falha semelhantes às de pacientes sem DM, ao passo que os não controlados tiveram piores desfechos. Sharma et al. (2023) confirmaram esse achado, relatando maior prevalência de falhas, mucosite e peri-implantite em pacientes com níveis elevados de hemoglobina glicada (HbA1c). Já Zahrani e Mutairi (2019) reforçaram que o DM2 mal controlado leva a perda óssea crestal mais acentuada, o que compromete diretamente a estabilidade dos implantes.
Por outro lado, estudos retrospectivos, como o de Alberti et al. (2020), não encontraram associação estatisticamente significativa entre DM e falhas de implantes, destacando que fatores adicionais, como tabagismo e histórico de periodontite, também precisam ser considerados no prognóstico. Contudo, Ayele, Sharo e Chrcanovic (2023) mostraram que o DM1, em especial, esteve associado a maior perda óssea marginal, indicando que o tipo da doença também pode impactar os resultados clínicos.
5. CONCLUSÃO
O presente estudo conclui que o DM exerce influência significativa sobre os desfechos dos implantes dentários, mas não constitui contraindicação absoluta para sua realização. Os objetivos propostos foram atingidos, uma vez que se identificaram as principais implicações da doença na osseointegração, nas taxas de sobrevivência dos implantes e na ocorrência de complicações associadas. Observou-se que pacientes com controle glicêmico adequado apresentam resultados semelhantes aos indivíduos não diabéticos, confirmando a hipótese de que o fator determinante não é a presença do diabetes em si, mas o nível de controle metabólico.
Verificou-se ainda que níveis elevados de hemoglobina glicada estão associados a maior prevalência de peri-implantite, perda óssea marginal e falhas de implantes, enquanto valores controlados permitem maior previsibilidade clínica. A análise dos resultados também evidencia que protocolos de manejo clínico, incluindo avaliação pré-operatória detalhada, monitoramento contínuo da glicemia e uso de profilaxia antibiótica, contribuem para o sucesso do tratamento em pacientes diabéticos.
As contribuições deste estudo reforçam a necessidade de abordagem multidisciplinar, integrando profissionais da odontologia e da medicina, para assegurar maior longevidade e funcionalidade aos implantes em indivíduos com diabetes. Reconhece-se, entretanto, a limitação decorrente da heterogeneidade metodológica dos estudos analisados, o que aponta para a importância de novas pesquisas com maior padronização e amostras mais amplas.
REFERÊNCIAS
ALBERTI, A. et al. Influence of diabetes on implant failure and peri-implant diseases: a retrospective study. Dentistry Journal, v. 8, n. 70, p. 1-8, 2020. DOI: https://doi.org/10.3390/dj8030070.
ANDRADE, C. A. S. et al. Survival rate and peri-implant evaluation of immediately loaded dental implants in individuals with type 2 diabetes mellitus: a systematic review and metaanalysis. Clinical Oral Investigations, v. 26, n. 3, p. 1797-1810, 2022. DOI: https://doi.org/10.1007/s00784-021-04154-6.
ANSARI, Y. A.; SHAHWAN, H.; CHRCANOVIC, B. R. Diabetes mellitus and dental implants: a systematic review and meta-analysis. Materials, v. 15, n. 9, p. 3227, 2022. DOI: https://doi.org/10.3390/ma15093227.
AYELE, S.; SHARO, N.; CHRCANOVIC, B. R. Marginal bone loss around dental implants: comparison between diabetic and non-diabetic patients—a retrospective clinical study. Clinical Oral Investigations, v. 27, n. 2833–2841, 2023. DOI: https://doi.org/10.1007/s00784-023-04872-z.
COSTA, W. J. T. et al. Prevalence of diabetic foot and its risk factors in the State of Espírito Santo, Brazil. Journal of Human Growth and Development, v. 33, n. 1, p. 33-43, 2023. DOI: https://doi.org/10.36311/jhgd.v33.14295.
ENTEGHAD, S. et al. Relationship between diabetes mellitus and periodontal/peri-implant disease: a contemporaneous review. International Dental Journal, v. 74, n. 2, p. 426-445, 2024. DOI: https://doi.org/10.1016/j.identj.2024.03.010.
JIANG, X. et al. Association between diabetes and dental implant complications: a systematic review and meta-analysis. Acta Odontologica Scandinavica, v. 79, n. 1, p. 9-18, 2021. DOI: https://doi.org/10.1080/00016357.2020.1761031.
JUNCAR, R. I.; PRECUP, A. I.; JUNCAR, M. Immediate implant-prosthetic dental rehabilitation of patients with diabetes using four immediately loaded dental implants: a pilot study. Journal of International Medical Research, v. 48, n. 3, p. 1-9, 2020. DOI: https://doi.org/10.1177/0300060519897195.
MAURÍCIO, J. M. E. et al. An umbrella review on the effects of diabetes on implant failure and peri-implant diseases. Brazilian Oral Research, v. 33, supl., e070, p. 1-12, 2019. DOI: https://doi.org/10.1590/1807-3107bor-2019.vol33.0070.
SEGUNDO, A. E. S. et al. Epidemiologia da diabetes mellitus no Brasil de 2018 a 2022. Revista de Patologia do Tocantins, v. 10, n. 1, p. 67-76, 2023. DOI: https://doi.org/10.20873/uft.2446-6492.2023v10n1p67.
SHARMA, A. et al. Assessment of prognosis of dental implants in diabetic patients: a clinical study. Journal of Pharmacy and Bioallied Sciences, v. 15, supl. 2, p. S920-S922, 2023. DOI: https://doi.org/10.4103/jpbs.jpbs_35_23.
SULTANA, R. et al. A comparative study evaluating implant success and bone loss in diabetes and nondiabetes. Journal of Pharmacy and Bioallied Sciences, v. 13, supl. 2, p. S1410-S1413, 2021. DOI: https://doi.org/10.4103/jpbs.jpbs_229_21.
TAN, S. J. et al. Effect of anti-diabetic medications on dental implants: a scoping review of animal studies and their relevance to humans. Pharmaceuticals, v. 15, n. 12, p. 1518, 2022. DOI: https://doi.org/10.3390/ph15121518.
WAGNER, J. et al. Systematic review on diabetes mellitus and dental implants: an update. International Journal of Implant Dentistry, v. 8, n. 1, p. 1-16, 2022. DOI: https://doi.org/10.1186/s40729-021-00399-8.
ZAHRANI, S. A.; MUTAIRI, A. A. Crestal bone loss around submerged and non-submerged dental implants in individuals with type-2 diabetes mellitus: a 7-year prospective clinical study. Medical Principles and Practice, v. 28, p. 75-81, 2019. DOI: https://doi.org/10.1159/000495111.
1Discente do Curso Superior de especialização em Implantodontia do Instituto Essence de Odontologia Campus Vila Velha. E-mail: leticiarodrigues.rocio@hotmail.com
2Docente do Curso Superior de especialização em Implantodontia do Instituto Essence de Odontologia Campus Vila Velha. E-mail: marcel.paes@yahoo.com.br
3Professor adjunto da Universidade Federal do Espírito Santo – Campus Goiabeiras. Doutor em Odontologia pelo Centro de Pesquisas Odontológicas São Leopoldo Mandic. E-mail: bruno.carvalho@ufes.br
4Docente do Curso Superior de especialização em Implantodontia do Instituto Essence de Odontologia Campus Vila Velha. E-mail: jimmy_dental@hotmail.com
5Docente do Curso Superior de especialização em Implantodontia do Instituto Essence de Odontologia Campus Vila Velha. E-mail: lorenzobenetti01@gmail.com
6Docente do Curso Superior de especialização em Implantodontia do Instituto Essence de Odontologia Campus Vila Velha. E-mail: vcordeiro.silva@gmail.com
7Docente do Curso Superior de especialização em Implantodontia do Instituto Essence de Odontologia Campus Vila Velha. E-mail: gustavaoaugusto@hotmail.com
