REGISTRO DOI: 10.69849/revistaft/pa10202506150854
Vanessa Patrícia Xavier Batista; Adolfo Luiz Reubens da Cunha; Carla Menêses Hardman; Flávio Kreimer; Paulo Roberto Cavalcanti Carvalho
RESUMO:
A cirurgia bariátrica promove perda ponderal de peso corporal no período entre 18 e 24 meses de pós-operatório, porém, comportamentos de risco à saúde são determinantes para essa perda ou para o reganho de peso corporal pós-cirurgia. O período de pandemia de COVID-19 e o isolamento social podem ocasionar piora nos comportamentos de risco à saúde. Desta forma, o estudo tem como objetivo verificar a associação dos fatores de risco para o reganho de peso de pacientes pós-cirurgia se mostraram mais determinantes no período da pandemia do COVID-19. Estudo de coorte, com 46 obesos, de ambos os sexos, expostos a cirurgia bariátrica, de 2017 a 2019, cadastrados no Programa de Cirurgia Bariátrica do Hospital das Clínicas da Universidade Federal de Pernambuco. As variáveis analisadas foram idade, sexo, escolaridade, classe econômica, tempo de pós-operatório, IMC, estilo de vida, nível de atividade física, qualidade de vida e aspectos bioquímicos. A maioria da amostra foi composta por mulheres (84,8%) com idade de 50 a 64 anos (45,7%), o maior percentual (47,8%) foi submetido a cirurgia no ano de 2017. O peso médio foi 127,63 ± 34,23 kg e 34,72 ± 6,91 kg/m2 no momento da operação. O peso mínimo atingido foi 81,26 ± 21,35 kg, e o peso atual médio em pandemia foi 89,99 ± 23,16kg. O aumento de peso maior foi observado em pacientes que se operarão em 2017 com uma média de 12,39 ± 10,01kg, no entanto pacientes de 2018 e 2019 também demonstraram aumento de peso de 6,66 ± 4,45 kg e 3,56 ± 4,40kg, respectivamente. O aspecto geral de saúde, vitalidade e aspectos sociais foram o que apresentaram significância estatística para o reganho de peso. A cirurgia bariátrica promove redução adequada do excesso de peso corporal, podendo ter reganho ponderal do peso após alguns anos; aspectos gerais de saúde se mostraram determinantes para a ocorrência do reganho de peso.
Palavras-Chave: Obesidade; Fator de risco; cirurgia Bariátrica; perda de peso após a cirurgia bariátrica; Infecção por Coronavírus.
ABSTRACT:
Bariatric surgery promotes weight loss in the period between 18 and 24 months after surgery, however, health risk behaviors are determinant for this loss or for the regain of body weight after surgery. The COVID-19 pandemic period and social isolation can cause health risk behaviors to worsen. In this way, the study aims to verify the association of risk factors for weight regain in post-surgery patients proved to be more decisive in the period of the COVID-19 pandemic. Cohort study, with 46 obese individuals, of both sexes, exposed to bariatric surgery, from 2017 to 2019, enrolled in the Bariatric Surgery Program of the Hospital das Clínicas of the Universidade Federal de Pernambuco. The variables analyzed were age, sex, schooling, economic class, postoperative period, BMI, lifestyle, level of physical activity, quality of life and biochemical aspects. Most of the sample was composed of women (84.8%) aged between 50 and 64 years (45.7%), the highest percentage (47.8%) underwent surgery in 2017. The average weight was 127.63 ± 34.23 kg and 34.72 ± 6.91 kg/m2 at the time of the operation. The minimum weight reached was 81.26 ± 21.35 kg, and the current average weight in a pandemic was 89.99 ± 23.16 kg. The greatest weight gain was observed in patients who will undergo surgery in 2017 with an average of 12.39 ± 10.01 kg, however patients from 2018 and 2019 also showed a weight increase of 6.66 ± 4.45 kg and 3, 56 ± 4.40 kg, respectively. The general aspect of health, vitality and social aspects were what presented statistical significance for weight regain. Bariatric surgery promotes adequate reduction of excess body weight, with the possibility of weight regain after a few years; general aspects of health proved to be determinant for the occurrence of weight regain.
Key words: Obesity; Risk Factore; Bariatric Sugery; Weight loss surgery; Coronavirus Infections
Introdução
A obesidade é uma doença relacionada com fatores genéticos, alterações físicas e psicológicas, qualidade de vida e estilo de vida 1,2, caracterizada pelo acúmulo excessivo de gordura corporal 3 e está associada ao aumento das taxas de comorbidades, como diabete melito tipo 2, hipertensão arterial sistêmica, dislipidemias, doença arterial coronariana, inflamações metabólicas, contribuindo para uma maior vulnerabilidade para infecções, como a forma grave de COVID 19, além de interferir diretamente na qualidade de vida do indivíduo 4,5,6.
Dentre os principais tratamentos para a obesidade, destacam-se mudanças no estilo de vida, auxílio de técnicas cognitivo-comportamentais e intervenções com prática de exercício físico, dietas, tratamento farmacológico e o procedimento cirúrgico 7, 8. Esse último, é, atualmente, a estratégia terapêutica de primeira escolha no manejo da obesidade mórbida, para perda de peso, condição na qual os tratamentos clínicos convencionais apresentam baixa eficácia em reduzir o peso corporal a curto e longo prazos, e redução das comorbidades associadas ao excesso de peso, melhora na qualidade de vida, assim como, uma menor taxa de admissão hospitalar e mortalidade por SARS-CoV-2 9,10,11.
A cirurgia bariátrica induz uma redução média de 60 a 75% do excesso de peso corporal, definido como o peso pré-operatório menos o peso ideal 9. Entretanto, o reganho ponderal de peso corporal pode ocorrer a partir de dois anos após a operação, sendo relacionado a alguns fatores dos comportamentos de risco à saúde como, hábitos alimentares inadequados, redução da atividade física, adaptações hormonais e estilo de vida inadequado 12,13. A forma como o conjunto de fatores relacionados ao processo de emagrecimento interage é o que determina os resultados da operação sobre o peso corporal, em curto e em longo prazo 14. Com a pandemia do COVID 19, causada pela rapidez no contágio do Corona vírus – 19 (SARS-CoV-2) um homólogo, menos letal, do vírus corona (SARS-CoV), mas com sintomas similares, podendo desenvolver a síndrome respiratória aguda grave (SARS) 15, 16 , o isolamento social surgiu como estratégia para reduzir a velocidade da disseminação do vírus COVID 19 17, no entanto observou-se um comprometimento das atividades do dia a dia e da prática de exercícios físicos 18 , fatores que influenciam no estilo de vida das pessoas podendo contribuir para o aumento do estresse, ansiedade, depressão e obesidade, assim como, a aceleração no reganho de peso corporal pós-cirurgia bariátrica 19,20,21,22.
A relação entre o estilo de vida e o reganho de peso corporal pós-cirurgia bariátrica já foi relatada na literatura 10,13,23,24,25,26, entretanto, a relação dos comportamentos de risco à saúde e o reganho de peso corporal nos pacientes pós-cirurgia bariátrica em pandemia, precisa ser investigada, levando em consideração o aumento do isolamento social e os comprometimentos nos hábitos saudáveis. Desta forma, o objetivo deste estudo foi verificar a associação dos fatores de risco à saúde e o reganho de peso de pacientes pós-cirurgia no período da pandemia do COVID-19. Tendo como hipótese que os fatores de risco à saúde podem ter sido potencializados pela pandemia do COVID 19 contribuindo com o reganho de peso pós-cirurgia bariátrica.
Métodos
Trata-se de um estudo de Coorte, que foi aprovado pelo Comitê de Ética e Pesquisa da Universidade Federal de Pernambuco do Hospital das clínicas e foi aprovado com o CAAE 03784818.6.0000.8807, parecer 3.117.241, seguindo as normas para a realização das avaliações em pessoas conforme a resolução 466/2012 do Conselho Nacional de saúde de 10/10/96. Os indivíduos foram convidados a participar da pesquisa e após os devidos esclarecimentos e estando de acordo, assinaram o Termo de Consentimento Livre e Esclarecido.
A população alvo do estudo é composta por adultos de ambos os sexos, com idades entre 18 e 60 anos, inseridos no Programa de Cirurgia Geral do Hospital das Clínicas da Universidade Federal de Pernambuco, submetidos à cirurgia bariátrica, nos anos de 2017 à 2019. Com base nas estimativas de realizações de cirurgia, foi conduzido o dimensionamento amostral, empregando os seguintes parâmetros: intervalo de confiança de 95%; poder de 80%; prevalência de casos entre não expostos de aproximadamente 30%; risco relativo arbitrado em 1,5. A amostra necessária numa razão de um para um entre expostos e não expostos foi de 91 adultos. A fim de minimizar possíveis perdas e recusas foram acrescidos 20% ao tamanho da amostra, sendo necessário recrutar 109 adultos.
Destes foram incluídos os adultos (18 a 60 anos) de ambos os sexos obesos cadastrados no Programa de Cirurgia Bariátrica do Hospital das Clínicas da Universidade Federal de Pernambuco, que realizaram a cirurgia bariátrica no período de 2017 a 2019 e não apresentavam limitações para responder os questionários e protocolo da pesquisa. Foram excluídos os óbitos, as gestantes, os indivíduos não localizados, aqueles que não concordaram em participar da pesquisa, os que não tinham capacidade de deslocamento até o local de coleta por problemas de saúde e os que não tinham capacidade de responder os questionários propostos pela pesquisa.
Os pacientes foram contactados através de ligações e mensagens para marcação de uma consulta presencial, no laboratório de promoção a saúde e qualidade de vida do Hospital das Clínicas de Pernambuco, para responder os questionários propostos pelo estudo e ser coletadas as seguintes variáveis: idade, sexo, escolaridade, classe econômica , tempo de pós- operatório, Índice de Massa Corporal (IMC), doença crônica, altura, peso antes da cirurgia, menor peso após a cirurgia, peso atual, análise bioquímica, estilo de vida (Fantastic estilo de vida), nível de atividade física (IPAQ) e qualidade de vida (SF-36).
Para a coleta do IMC, os voluntários foram pesados na balança mecânica antropométrica da marca filiservice e a altura foi determinada na posição em pé, com auxílio de estadiômetro disponível na mesma balança de pesagem. A partir dessas medidas foi realizado o cálculo do IMC (peso/estatura2). O peso antes da cirurgia e o menor peso após a cirurgia foram obtidos através de autorrelato do paciente.
A escolaridade foi investigada por níveis de estudo, classificada em: analfabeto, fundamental (completo e incompleto), médio (completo e incompleto) e superior (completo e incompleto). Para a caracterização socioeconômica será utilizado o questionário de estratificação da Associação Brasileira de Empresas de Pesquisas (ABEP), o qual considera a quantidade de itens que possui em casa e o nível de escolaridade do chefe da família 27.
O estilo de vida foi avaliado através do questionário denominado “Estilo de vida fantástico” (FEV) que tem por objetivo mensurar os principais elementos que caracterizam o estilo de vida adequado para a saúde. O instrumento consiste em um questionário padronizado com 25 questões fechadas que exploram nove domínios sobre os componentes físicos, psicológicos e sociais do estilo de vida 28.
A avaliação da qualidade de vida foi realizada por meio do Medical OutcomesStudy 36 – Iten Short FormHealthySurvey (SF-36). Trata-se de um questionário genérico, multidimensional, formado por 36 itens que podem ser agrupados em dois grandes componentes: físico e mental, cujos resultados são transformados em uma escala de 0 a 100, cujo zero corresponde ao pior estado geral de saúde e 100 ao melhor estado de saúde para cada domínio 29.
Para avaliar o nível de atividade física foi utilizado o questionário Internacional de atividade física (IPAQ) que permite estimar o tempo semanal gasto em atividades físicas de intensidade moderada e vigorosa, em diferentes contextos do cotidiano, como: trabalho, transporte, tarefas domésticas e lazer 30.
Através da coleta de sangue realizada no Hospital das Clínicas, encaminhada por um dos profissionais envolvido no estudo, foram realizadas as determinações bioquímicas como glicose, triglicerídeos, colesterol total, colesterol de baixa densidade – LDL-C, alta densidade – HDL-C, hemograma completo, ferro sérico, ferritina, uréia, ácido úrico, Transaminase Oxalacética – TGO, Transaminase Glutâmico Pirúvica – TGP, gama glutamil transferase – GAMA – GT e bilirrubina.
Os dados foram analisados descritivamente por meio de frequências absolutas e percentuais para as variáveis categóricas e das medidas: média, desvio padrão, valor mínimo, P25, mediana, P75 e valor máximo para as variáveis numéricas. Para a comparação entre as duas avaliações em relação aos exames bioquímicos foi utilizado o teste t-Student ou teste de Wilcoxon pareado 31. No estudo do ganho de peso entre anos da cirurgia e as categorias das escalas IPAQ e FEV foi utilizado o teste de Kruskal-Wallis no caso de três categorias e o teste t-Student no caso de duas categorias. No caso da diferença significativa pelo teste de Kruskal- Wallis foram utilizados testes de comparações múltiplas de Conover 31,32.
Na avaliação do grau da relação entre duas variáveis numéricas foi obtido o coeficiente de correlação de Spearman e o teste t-Student específico para a hipótese de correlação nula 31,32.
A escolha do testes t-Student pareado e t-Student ocorreu nas situações que os dados mostraram normalidade o teste de Wilcoxon pareado e Kruskal-Walis e correlação de Spearman foi devido ausência de normalidade 31,32. A verificação da normalidade foi realizada pelo teste de Shapiro-Wilk e a igualdade de variâncias pelo teste F de Levene.
A margem de erro utilizada na decisão dos testes estatísticos foi de 5%. Os dados foram digitados na planilha EXCEL e o programa utilizado para obtenção dos cálculos estatísticos foi o IMB SPSS na versão 23.
Resultados
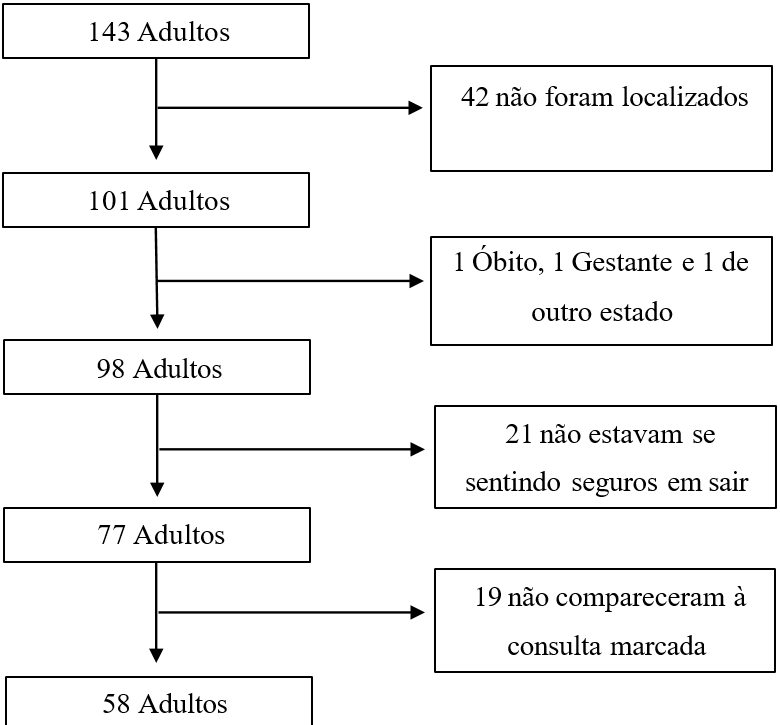
Dentre os 143 pacientes cadastrados de 2017 a 2019, 42 não foram localizados, 1 morreu, 1 estava grávida, 1 foi morar em outro estado, 21 não estavam se sentindo seguros em sair de casa para realizar a consulta pela exposição ao COVID-19, 11 não queriam participar da pesquisa 19 não compareceram ao agendamento marcado para aplicação dos questionários e coleta de sangue, totalizando 96 exclusões (Figura 1).
Figura 1 Fluxograma

Na Tabela 1 se apresenta os resultados relativos ao perfil sociodemográfico e clínico. Nesta tabela é possível observar que: o maior percentual (45.7%) correspondeu aos pacientes que tinham 50 a 64 anos e o restante tinha 27 a 39 anos (26,1%) e 40 a 39 anos (28,2%); a maioria (84,8%) era do sexo feminino; o maior percentual (41,3%) correspondeu aos que tinham ensino médio, seguido de 23,9% que tinha ensino fundamental II e 15,2% ensino fundamental I e os percentuais das outras duas categorias variaram de 8,7% a 10,9%; as comorbidades mais prevalentes foram: hipertensão arterial (26,1%) e anemia (23,9%) e os percentuais das outras três comorbidades listadas variaram de 10,9% a 15,2%; o maior percentual (47,8%) foi submetido a cirurgia no ano de 2017, 30,4% no ano de 2018 e 21,7% restante no ano de 2019; a maioria tinha obesidade, sendo 45,7% com obesidade grau I, 21,7% grau II e 17,4% grau III; as 4 categorias da classe social mais frequentes foram: C2 (32,6%), B2 (21,7%), C1 (19,6%) e D e E (19,6%) e o restante era da classe A (2,2%) ou B1 (4,3%); um pouco mais da metade (52,2%) foi classificado como ativo pelo IPAQ, 34,8% como muito ativo e os 13,0% demais como sedentários; pela classificação FEV um pouco mais de metade (52,2%) foi classificado como muito bom, 34,8% como bom e as categorias excelente e regular tiveram percentuais iguais a 6,5% cada.
Tabela 1– Avaliação do perfil sociodemográfico e clínico


Legenda: IMC ( Índice de Massa Corporal); IPAQ (Questionário Internacional de Atividade Física); FEV ( Fantástico Estilo de Vida).
Na Tabela 2 se apresenta as estatísticas das variáveis numéricas e pelos valores do coeficiente de variação se verifica que com exceção das variáveis peso recuperado, limitação física, limitação emocional e dor que apresentaram a referida medida superior a 50% nas demais variáveis a variabilidade foi reduzida (CV < 33,3%) ou não elevada (CV < 50%).
Tabela 2 – Estatística dos dados antropométricos, SF-36 e FEV
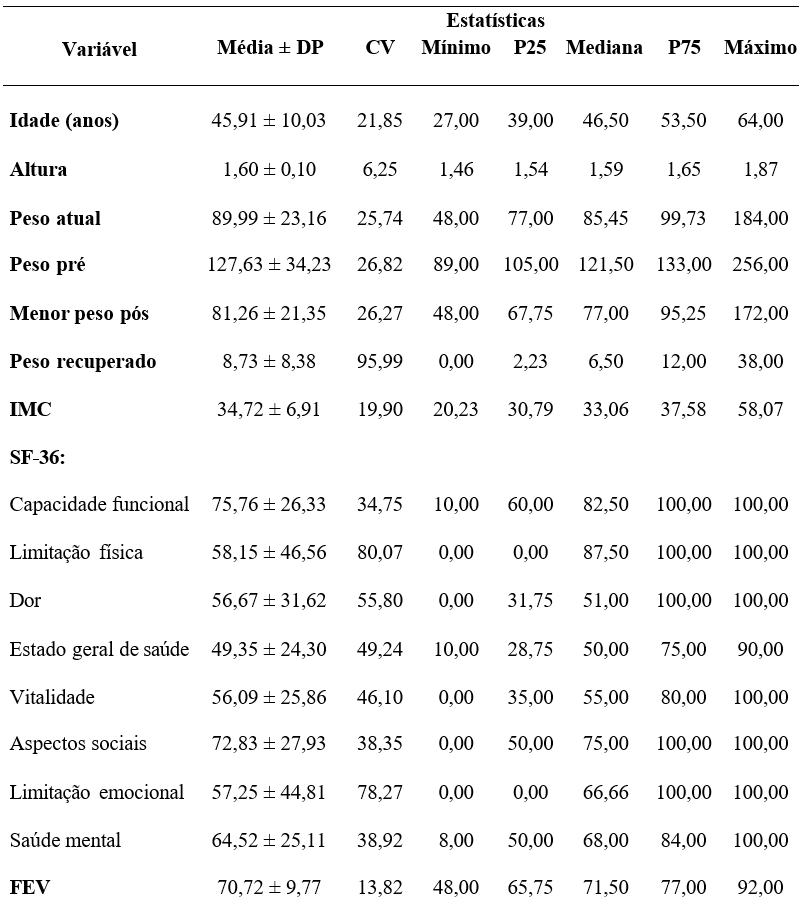
Legenda: IMC ( Índice de Massa Corporal); SF-36 (Medical OutcomesStudy 36 – Iten Short FormHealthySurvey , Questionário Qualidade de Vida); FEV ( Fantástico Estilo de Vida).
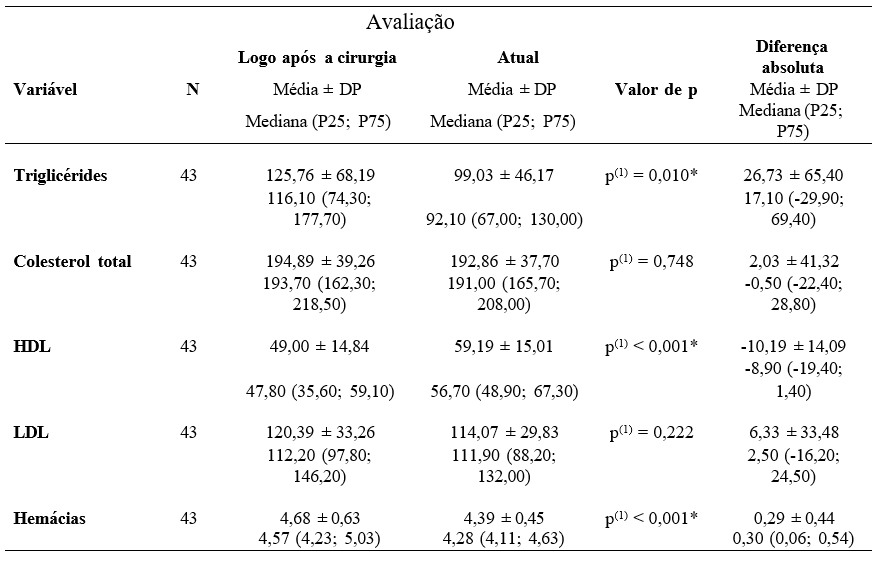
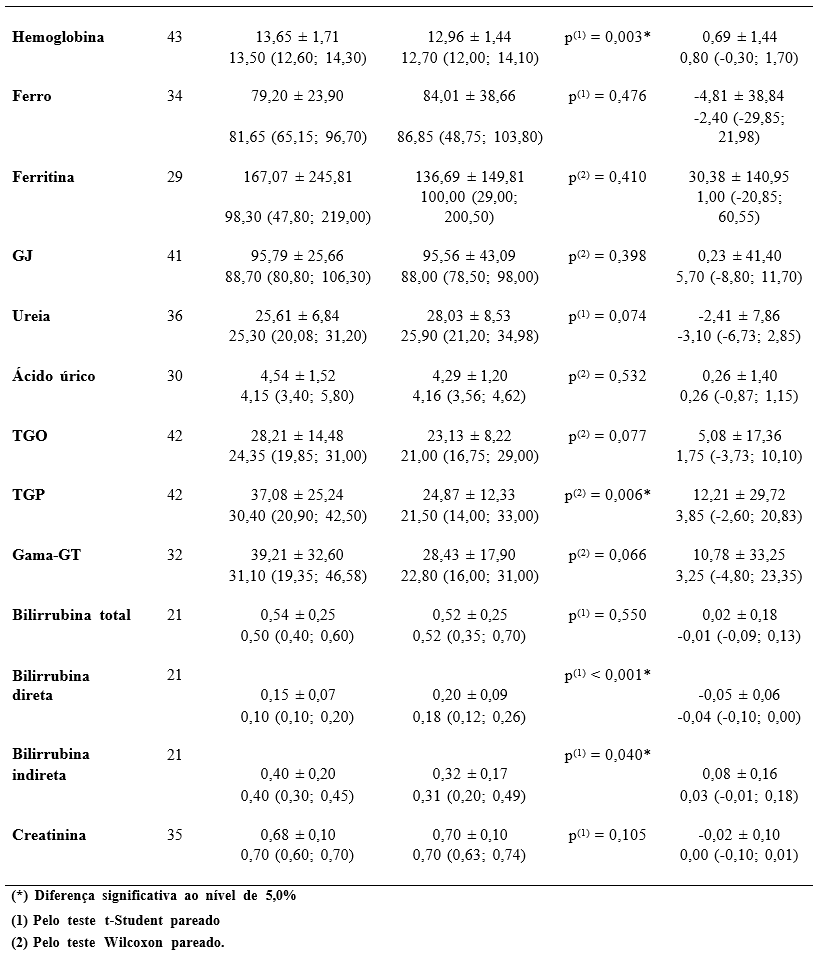
Na Tabela 3 se apresenta as estatísticas das variáveis bioquímicas por tempo de avaliação: logo após a cirurgia ou atual. Para a margem de erro fixada (5%) se verifica diferenças significativas entre as duas avaliações nas variáveis: triglicerídeos, HDL, hemácias, hemoglobina, TGP, bilirrubina direta e bilirrubina indireta e para as variáveis com diferenças significativas se destaca que: as médias e medianas foram correspondentemente mais elevadas na avaliação logo após a cirurgia, do que na avaliação atual nas variáveis: triglicerídeos (médias de 125,78 e 99,03 e medianas 116,10 e 92,10), hemácias (médias de 4,68 e 4,39 e medianas 4,57 e 4,28); na variável hemoglobina as médias foram 13,65 e 12,98 e medianas 13,50 e 12,70; na TGP as médias foram: 37,08 e 24,87 e as medianas iguais a 30,40 e 21,50; na bilirrubina indireta as médias foram 0,40 e 0,32 e as medianas 0,40 e 0,31. As médias e medianas foram correspondentemente mais elevadas no exame atual nas variáveis: HDL (médias de 59,19 e 49,00 e medianas 56,70 e 47,80) e bilirrubina direta com médias de 0,20 e 0,15 e medianas iguais a 0,18 e 0,10.
Tabela 3 – Estatística dos dados bioquímicos segundo a avaliação
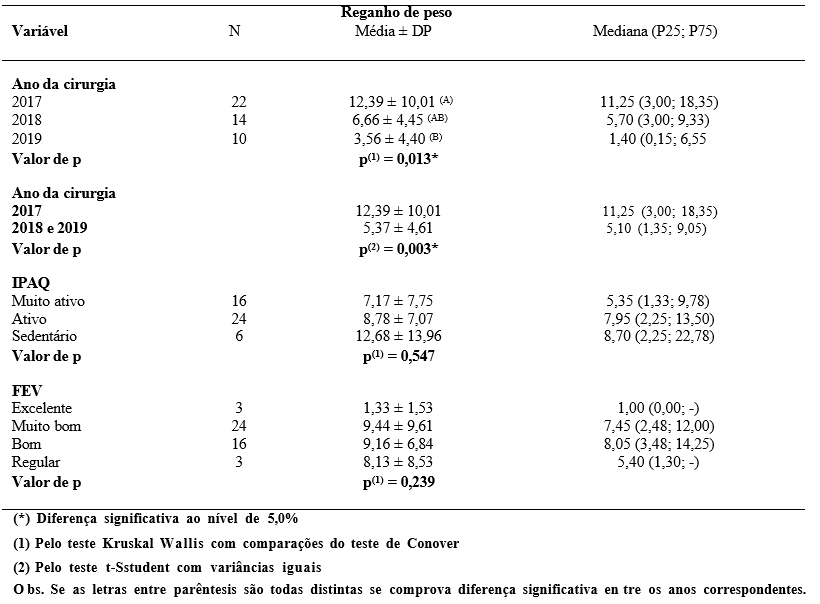
Na Tabela 4 se apresenta as estatísticas do peso recuperado segundo o ano de cirurgia, atividade física pelo IPAQ e as categoria do FEV onde se observa que a única diferença ocorreu entre os anos. Quando se considerou os três anos observa que a média e mediana reduziram com o ano da cirurgia (médias de 12,39 kg, 6,66 kg e 3,56 kg e medianas 11,25 kg, 5,70 kg e 1,40 kg) e os testes de comparações múltiplas se verificam diferenças significativas entre o ano de 2017 e 2019; quando se considerou o ano de 2017 versus o período dos outros dois anos, a média e mediana dos dois anos juntos foram respectivamente 5,37 kg e 5,10 e diferença foi significativa.
Tabela 4 – Estatística do peso recuperado segundo o ano da cirurgia, IPAQ e FEV
A Tabela 5 se apresenta os coeficientes de correlação entre o valor do peso recuperado e cada um dos domínios da qualidade de vida (SF-36) e os escores do FEV. Nesta tabela as únicas correlações estatisticamente diferentes de zero ocorreram com estado geral da saúde, vitalidade e aspectos sociais, sendo estas correlações negativas, o que indicam relação inversa com o peso recuperado. A correlação mais elevada correspondeu ao estado geral da saúde (- 0,509) e variou de – 0,310 a – 0,341 nas outras duas variáveis.
Tabela 5 – Correlação de Spearman entre o peso recuperado, SF-36 e FEV
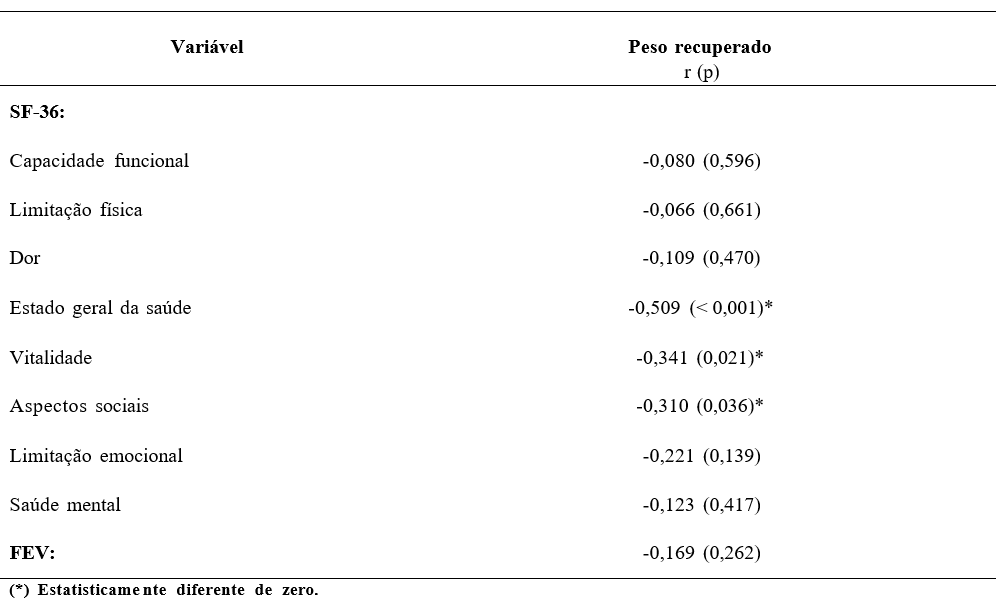
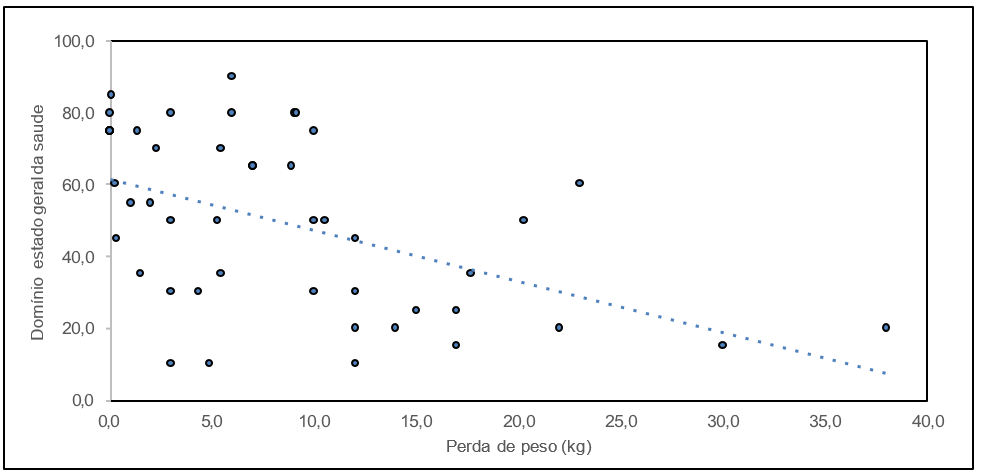
Gráfico 1 – Dispersão de perda de peso e estado geral da saúde
Discussão
O presente estudo buscou verificar a associação entre os comportamentos de risco à saúde e o reganho de peso em pacientes pós-cirurgia bariátrica no período da pandemia do COVID 19. Dentre os achados, verificou-se: (i) o reganho de peso entre 21 e 29% do peso perdido; (ii) comorbidades entre os pacientes; (iii) o estilo de vida e o nível de atividade física não mostraram correlação significativa com o reganho de peso; (iv) houve correlação significativa nos domínios de vitalidade, aspectos sociais e estado geral de saúde do SF-36 com o reganho de peso pós-cirurgia bariátrica durante a pandemia do COVID 19; (v) no geral os aspectos bioquímicos mantiveram melhoras, aspectos como triglicerídeos, TGP e bilirrubina indireta se mostraram melhor atualmente comparado com os exames realizados logo após a cirurgia, assim como também teve um aumento do HDL em comparação com os exames realizados logo após a cirurgia.
Um dos maiores desafios para os cirurgiões bariátricos é o controle do ganho de peso após a cirurgia bariátrica33. Segundo Cooper et al. (2015) o ganho de peso é uma complicação comum após a cirurgia bariátrica 33. Apesar da porcentagem de perda de peso no primeiro ano, todos os grupos de pacientes da coorte recuperaram em média entre 21 e 29% do peso perdido. O ganho de peso excessivo foi experimentado por mais de um terço dos pacientes33. No presente estudo, pacientes com mais de dois anos de cirurgia mostraram um aumente de uma média de 12,39kg.
Identificar os fatores de risco para o reganho de peso pode permitir melhores cuidados pós-operatórios e suporte para pacientes em risco, uma vez que a recuperação de peso muitas vezes resulta em uma qualidade de vida mais baixa e recorrência de comorbidades, estilo de vida inadequados e desequilíbrio metabólico 25. Hipertensão arterial e anemia foram as comorbidades mais presentes entre a amostra do presente estudo, aspectos como um bom estado geral de saúde, avaliado no questionário de qualidade de vida, se mostrou como mais relevante para que os pacientes não vivenciassem o reganho de peso nesse período de pandemia.
Segundo Oved et al. (2021) examinou o estilo de vida e os hábitos alimentares de longo prazo e suas associações com os resultados de peso após a cirurgia bariátrica constatou que em longo prazo após a cirurgia bariátrica, aproximadamente metade atingiu excesso de perda de peso de ≥50%, e atividade física, certos padrões alimentares e patologias alimentares foram relacionados aos resultados de peso 26. Observando que esses fatores influenciam na relação dos resultados de peso em alguns estudos, em pandemia quando houve uma necessidade maior de isolamento, esses fatores poderiam ser ainda mais acentuados. Segundo Di Renzo et al. (2020) observou que a percepção de ganho de peso foi observada em 48,6% da população, em período de pandemia do COVID 19, fatores como estilo de vida e hábitos alimentares esteve presente como indicadores para esses achados 20. No entanto, um estudo realizado com 596 pacientes que realizaram cirurgia bariátrica numa instituição acadêmica nos EUA, onde foi avaliado como se comportou a perda de peso em um ano de pacientes submetidos a cirurgia em pandemia (janeiro de 2020 à março de 2020) e pacientes que fizeram cirurgia em tempos normais (janeiro de 2018 à março de 2020 e janeiro de 2019 à março de 2019) não houve diferença na meta de perda de peso em 1 ano em uma coorte que foi submetida à cirurgia bariátrica antes da pandemia , ou seja a pandemia e a mudança em alguns hábitos desses pacientes não influenciaram na perda de peso desses pacientes 34. Fatores como estilo de vida e nível de atividade física também não se mostraram determinantes para o aumento de peso entre a amostra do presente estudo.
A cirurgia bariátrica, além de contribuir para perda de peso, tem como objetivos melhorar perfil lipídico dos pacientes. Estudos mostram uma melhora significativa no triglicerídeo e no HDL, independentemente do tipo de cirurgia que o paciente tenha sido submetido 35. Corroborando com os achados do presente estudo que obteve resultados semelhantes com relação a melhora do triglicerídeo e do HDL, comparando os exames dos pacientes logo após a cirurgia e atualmente.
A presente pesquisa apresenta viés na seleção da amostra, por estar vivendo em pandemia, muitos pacientes não se sentiam a vontade para sair de casa e se expor visto que eram pacientes que se encaixavam no grupo de risco para o COVID e muitos não tinham como se deslocar até o local da pesquisa, pois o governo não estava disponibilizando transporte para pacientes que moravam distante do local de coleta, contribuindo para o baixo número da amostra de estudo. Além desse possível viés, a utilização de questionários longos pode ter gerado viés de memória e raciocínio, porém foi minimizado pela utilização de questionários validados e amplamente utilizados em outros estudos 23,36.
Entre os pontos positivos do estudo destaca-se que pode ser observador alguns fatores que mostraram associação com o reganho de peso, podendo servir base para novos estudos que consigam uma aderência maior da amostra para ter resultados mais expressivo.
Diante disso, sugere-se que novas investigações sobre temáticas semelhantes adotem estratégias de coletas através de questionários menores e com utilização de recursos tecnológicos para facilitar e minimizar as perdas por não conseguir ir até o local da pesquisa.
Conclusão
Verificou-se reganho de peso corporal nos pacientes pós-cirurgia bariátrica sendo potencializado e associado com a piora nos domínios do SF-36, questionário de qualidade de vida, envolvendo a vitalidade, aspectos sociais e o estado geral de saúde, onde a Pandemia do Covid 19 pode ter contribuído para influenciar nesses aspectos. Esses achados são importantes para novos estudos para que se possa minimizar os fatores que contribuem para o reganho de peso de pacientes pós-cirurgia bariátrica.
Referências
1. ABESO. Associação Brasileira para o Estudo da Obesidade e da Síndrome Metabólica. Disponível em: https://abeso.org.br/wp-content/uploads/2019/12/Diretrizes-Download- Diretrizes-Brasileiras-de-Obesidade-2016.pdf. Acesso em: 15 de abril 2021.
2. Klauck, Caroline Maliska, et al. Comorbities associated with obesity in patients candidate to bariatric surgery Revista Brasileira de Obesidade, Nutrição e Emagrecimento, vol. 13, no. 79, 2019,p.351+.
3. World Health Organization (WHO). Obesity and overweight. Fact sheet 2016. http://www.who.int/mediacentre/factsheets/fs311/en/
4. Freitas WR Jr, Oliveira LVF, Perez EA, Ilias EJ, Lottenberg CP, Silva AS, Urbano JJ, Oliveira MC Jr, Vieira RP, Ribeiro-Alves M, Alves VLS, Kassab P, Thuler FR, Malheiros CA. Systemic Inflammation in Severe Obese Patients Undergoing Surgery for Obesity and Weight-Related Diseases. Obes Surg. 2018 Jul;28(7):1931-1942. doi: 10.1007/s11695-017-3104-9. PMID: 29497960; PMCID: PMC6018580.
5. Michalakis K, Ilias I. SARS-CoV-2 infection and obesity: Common inflammatory and metabolic aspects. Diabetes Metab Syndr. 2020 Jul-Aug;14(4):469-471. doi: 10.1016/j.dsx.2020.04.033. Epub 2020 Apr 29. PMID: 32387864; PMCID: PMC7189186.
6. Petrakis D, Margină D, Tsarouhas K, Tekos F, Stan M, Nikitovic D, Kouretas D, Spandidos DA, Tsatsakis A. Obesity – a risk factor for increased COVID-19 prevalence, severity and lethality (Review). Mol Med Rep. 2020 Jul;22(1):9-19. doi: 10.3892/mmr.2020.11127. Epub 2020 May 5. PMID: 32377709; PMCID: PMC7248467.
7. Chapman N, Hill K, Taylor S, Hassanali M, Straker L, Hamdorf J. Patterns of physical activity and sedentary behavior after bariatric surgery: an observational study. Surg Obes Relat Dis. 2014 May-Jun;10(3):524-30. doi: 10.1016/j.soard.2013.10.012. Epub 2013 Oct 25. PMID: 24462340.
8. Masood A, Alsheddi L, Alfayadh L, et al. Dietary and lifestyle factors serve as predictors of successful weight loss maintenance postbariatric surgery. J Obes. 2019;2019:7295978. doi: 10.1155/2019/7295978.
9. Diamantis T, Apostolou KG, Alexandrou A, Griniatsos J, Felekouras E, Tsigris C. Review of long-term weight loss results after laparoscopic sleeve gastrectomy. Surg Obes Relat Dis. 2014 Jan-Feb;10(1):177-83. doi: 10.1016/j.soard.2013.11.007. Epub 2013 Nov 21.PMID: 24507083.
10. Lauti M, Kularatna M, Hill AG, MacCormick AD. Weight Regain Following Sleeve Gastrectomy-a Systematic Review. Obes Surg. 2016 Jun;26(6):1326-34. doi: 10.1007/s11695-016-2152-x. PMID: 27048439.
11. Aminian A, Tu C. Association of Bariatric Surgery with Clinical Outcomes of SARS- CoV-2 Infection: a Systematic Review and Meta-analysis in the Initial Phase of COVID- 19 Pandemic. Obes Surg. 2021
12. Shoar S, Mahmoudzadeh H, Naderan M, Bagheri-Hariri S, Wong C, Parizi AS, Shoar N. Long-Term Outcome of Bariatric Surgery in Morbidly Obese Adolescents: a Systematic Review and Meta-Analysis of 950 Patients with a Minimum of 3 years Follow-Up. Obes Surg. 2017 Dec;27(12):3110-3117. doi: 10.1007/s11695-017-2738-y. PMID: 28573535.
13. Athanasiadis DI, Martin A, Kapsampelis P, Monfared S, Stefanidis D. Factors associated with weight regain post-bariatric surgery: a systematic review. Surg Endosc. 2021 Mar 1. doi: 10.1007/s00464-021-08329-w. Epub ahead of print. PMID: 33650001.
14. Odom J, Zalesin KC, Washington TL, et al. Behavioral predictors of weight regain after bariatric surgery. Obes Surg. 2010;20(3):349–356. doi: 10.1007/s11695-009-9895-6.
15. Chiappetta S, Sharma AM, Bottino V, Stier C. COVID-19 and the role of chronic inflammation in patients with obesity. Int J Obes (Lond). 2020 Aug;44(8):1790-1792. doi: 10.1038/s41366-020-0597-4. Epub 2020 May 14. PMID: 32409680; PMCID: PMC7224343.
16. Yi Y, Lagniton PNP, Ye S, Li E, Xu RH. COVID-19: what has been learned and to be learned about the novel coronavirus disease. Int J Biol Sci. 2020 Mar 15;16(10):1753- 1766. doi: 10.7150/ijbs.45134. PMID: 32226295; PMCID: PMC7098028.
17. Szwarcwald CL, Souza Júnior PRB, Damacena GN, Malta DC, Barros MBA, Romero DE, Almeida WDS, Azevedo LO, Machado ÍE, Lima MG, Werneck AO, Silva DRPD, Gomes CS, Ferreira APS, Gracie R, Pina MF. ConVid – Behavior Survey by the Internet during the COVID-19 pandemic in Brazil: conception and application methodology. Cad Saude Publica. 2021 Apr 30;37(3):e00268320. English, Portuguese. doi: 10.1590/0102- 311X00268320. PMID: 33950078.
18. Pellegrini M, Ponzo V, Rosato R, Scumaci E, Goitre I, Benso A, Belcastro S, Crespi C, De Michieli F, Ghigo E, Broglio F, Bo S. Changes in Weight and Nutritional Habits in Adults with Obesity during the “Lockdown” Period Caused by the COVID-19 Virus Emergency. Nutrients. 2020 Jul 7;12(7):2016. doi: 10.3390/nu12072016. PMID: 32645970; PMCID: PMC7400808.
19. Almandoz JP, Xie L, Schellinger JN, Mathew MS, Gazda C, Ofori A, Kukreja S, Messiah SE. Impact of COVID-19 stay-at-home orders on weight-related behaviours among patients with obesity. Clin Obes. 2020 Oct;10(5):e12386. doi: 10.1111/cob.12386. Epub 2020 Jul 12. PMID: 32515555; PMCID: PMC7300461.
20. Di Renzo L, Gualtieri P, Pivari F, Soldati L, Attinà A, Cinelli G, Leggeri C, Caparello G, Barrea L, Scerbo F, Esposito E, De Lorenzo A. Eating habits and lifestyle changes during COVID-19 lockdown: an Italian survey. J Transl Med. 2020 Jun 8;18(1):229. doi: 10.1186/s12967-020-02399-5. PMID: 32513197; PMCID: PMC7278251.
21. Khan MA, Menon P, Govender R, Samra A, Nauman J, Ostlundh L, Mustafa H, Allaham KK, Smith JEM, Al Kaabi JM. Systematic review of the effects of pandemic confinements on body weight and their determinants. Br J Nutr. 2021 Mar 12:1-74. doi: 10.1017/S0007114521000921. Epub ahead of print. PMID: 33706844.
22. Kriaucioniene V, Bagdonaviciene L, Rodríguez-Pérez C, Petkeviciene J. Associations between Changes in Health Behaviours and Body Weight during the COVID-19 Quarantine in Lithuania: The Lithuanian COVIDiet Study. Nutrients. 2020 Oct 13;12(10):3119. doi: 10.3390/nu12103119. PMID: 33065991; PMCID: PMC7599784.
23. Alexandrino EG, Marçal DFDS, Antunes MD, Oliveira LP, Massuda EM, Bertolini SMMG. Physical activity level and lifestyle perception in prebariatric surgery patients. Einstein (Sao Paulo). 2019 Jun 27;17(3):eAO4619. doi: 10.31744/einstein_journal/2019AO4619. PMID: 31271609; PMCID: PMC6611082.
24. Karmali S, Brar B, Shi X, Sharma AM, de Gara C, Birch DW. Weight recidivism post- bariatric surgery: a systematic review. Obes Surg. 2013 Nov;23(11):1922-33. doi: 10.1007/s11695-013-1070-4. PMID: 23996349.
25. Bastos EC, Barbosa EM, Soriano GM, dos Santos EA, Vasconcelos SM. Determinants of weight regain after bariatric surgery. Arq Bras Cir Dig. 2013;26 Suppl 1:26-32. English, Portuguese. doi: 10.1590/s0102-67202013000600007. PMID: 24463895.
26. Oved I, Endevelt R, Mardy-Tilbor L, Raziel A, Sherf-Dagan S. Health Status, Eating, and Lifestyle Habits in the Long Term Following Sleeve Gastrectomy. Obes Surg. 2021 Apr 7. doi: 10.1007/s11695-021-05336-7. Epub ahead of print. PMID: 33829384.
27. ABEP Critério de Classificação Social Brasil<http://www.abep.org/ codigosguias/Criterio_Brasil_2008.7 de mar. de 2008.
28. Rodriguez Añez CR, Reis RS, Petroski EL. Brazilian version of a lifestyle questionnaire: translation and validation for young adults. Arq Bras Cardiol. 2008 Aug;91(2):92-8. English, Portuguese. doi: 10.1590/s0066-782×2008001400006. PMID: 18709260.
29. Campolina AG, Bortoluzzo AB, Ferraz MB, Ciconelli RM. Validação da versão brasileira do questionário genérico de qualidade de vida short-form 6 dimensions (SF-6D Brasil) [Validation of the Brazilian version of the generic six-dimensional short form quality of life questionnaire (SF-6D Brazil)]. Cien Saude Colet. 2011 Jul;16(7):3103-10. Portuguese. doi: 10.1590/s1413-81232011000800010. PMID: 21808898.
30. Matsudo S, Araújo T, Matsudo V, Andrade D, Andrade E, Oliveira LC, Braggion G. Questionário internacional de atividade física (ipaq): estudo de validade e reprodutibilidade no brasil. Revista Brasileira de Atividade Física & Saúde, [S. l.], v. 6, n. 2, p. 5–18, 2012. DOI: 10.12820/rbafs.v.6n2p5-18.
31. W. J. Conover; Second Edition. Practical Nonparametric Statistics. Editora John Wiley & Sons – New York Texas Tech University, 1980, 495 pg.
32. Douglas GA, Chapman and Hall. Practical Statistics for Medical Research. 1991, Great Britain, London, 611 pg.
33. Cooper TC, Simmons EB, Webb K, Burns JL, Kushner RF. Trends in Weight Regain Following Roux-en-Y Gastric Bypass (RYGB) Bariatric Surgery. Obes Surg. 2015 Aug;25(8):1474-81. doi: 10.1007/s11695-014-1560-z. PMID: 25595383.
34. Pereira X, Romero-Velez G, Skendelas JP, Rodriguez-Quintero JH, Grosser R, Lima DL, Moran-Atkin E, Choi J, Camacho D. The COVID-19 Pandemic Did Not Affect Target Weight Loss 1 Year Post Bariatric Surgery. Obes Surg. 2021 Nov;31(11):4926-4932. doi: 10.1007/s11695-021-05672-8. Epub 2021 Aug 21. PMID: 34417939; PMCID: PMC8380004.
35. Cunha FM, Oliveira J, Preto J, Saavedra A, Costa MM, Magalhães D, Lau E, Bettencourt- Silva R, Freitas P, Varela A, Carvalho D. The Effect of Bariatric Surgery Type on Lipid Profile: An Age, Sex, Body Mass Index and Excess Weight Loss Matched Study. Obes Surg. 2016 May;26(5):1041-7. doi: 10.1007/s11695-015-1825-1. PMID: 26220239.
36. Romagna, E.C., Lopes, K.G., Mattos, D.M.F. et al. Physical Activity Level, Sedentary Time, and Weight Regain After Bariatric Surgery in Patients Without Regular Medical Follow-up: a Cross-Sectional Study. OBES SURG 31, 1705–1713 (2021)
