REGISTRO DOI:10.5281/zenodo.11169472
Beatriz Mendes Nobrega Gomes 1
Emelise de Souza Santos 2
Larissa Lorenzon 3
Lucca de Souza Garcia 4
Rodrigo Araújo de Castro 5
Simone Medeiros Possi 6
Orientadora: Profa. Ma. Paula Juliani Nascimento Rodrigues 7
Resumo
No Brasil, o envelhecimento populacional é uma realidade. Nesse contexto é importante ressaltar. Que a senescência é um processo fisiológico de alterações físicas, comportamentais sociais e metabólicas de um indivíduo, associado a isso temos fatores genéticos e ambientais. Essa combinação contribui para o surgimento não só de doenças crônicas, mas também de queixas referentes à adaptação do organismo ao envelhecimento. Sendo a dor a reclamação mais significativa e responsável pelo uso indiscriminado de anti-inflamatórios sem prescrição médica, aumentando a probabilidade de associação indevida de medicamentos. Dessa forma, as interações medicamentosas constituem um problema de saúde pública, principalmente quando tratando-se de idosos, devido a fisiologia e a polifarmácia. Diante disso, o presente trabalho teve como objetivo caracterizar a população idosa, identificar as principais doenças crônicas dessa população, investigar os medicamentos prescritos para essas doenças, descrever os anti- inflamatórios não esteroidais não prescritos mais usados pelos idosos e analisar as principais interações medicamentosas por automedicação, considerando a população das Unidades Básicas de Saúde de Campo Grande: Iracy Coelho, Nova Lima, Azaleia e o Centro de Especialidades Médicas (CEMED). Foram entrevistados 100 idosos, sendo 63,6% do sexo feminino e 36,4% do sexo masculino. A faixa etária mais prevalente foi a de 60 a 65 anos, com 28% do total. Em relação à escolaridade, 44,4% dos pacientes relataram possuir ensino fundamental incompleto. Quanto aos dados sobre automedicação, 55,7% dos pacientes relataram ter prescrição médica dos anti- inflamatórios, sendo que 31% desse total eram prescrições antigas, das quais continuaram fazendo uso. O anti-inflamatório mais utilizado foi a Dipirona, com 81,3% do total, seguido por Paracetamol (39,6%) e Ibuprofeno (35,4%). 39,2% do entrevistados possuíam hipertensão arterial sistêmica e 20,3% diabetes mellitus. Dentre os medicamentos de uso contínuo, os mais utilizados foram Losartana, Hidroclorotiazida e Metformina.
Palavras-Chave: Envelhecimento. Anti-inflamatórios. Poli farmácia. Interação medicamentosa.
Introdução
A população idosa tem crescido em todo o mundo devido ao aumento da expectativa de vida. Segundo o último censo do IBGE publicado em julho de 2021, no Brasil há 213,3 milhões de pessoas, sendo destas 14% maiores de 60 anos. Atualmente, o Brasil é o sexto país do ranque mundial com maior população idosa (Brasil, 2022).
O envelhecimento é um processo fisiológico onde ocorrem alterações motoras e metabólicas que variam conforme fatores genéticos e ambientais. Esses fatores ocasionam um aumento no quadro de doenças crônicas e diferentes queixas referentes ao funcionamento inadequado do organismo. Sendo assim inúmeros fármacos são prescritos para a melhora da qualidade de vida, fazendo deste idoso um adepto a polifarmácia (Campolina et al., 2013; Sales et al., 2017).
Além dessas modificações, os idosos também passam por transformações em processos farmacocinéticos, devido a mudanças na concentração de alguns receptores, os quais envolvem absorção, distribuição, metabolismo e excreção. Os órgãos mais afetados são fígado e rins, mas há também modificação em outros sistemas, como, por exemplo, a diminuição da produção salivar ou da dentição, as quais absorvem desde a absorção até a excreção. Alguns fármacos podem causar lesão gástrica devido a sua adesão à mucosa ou absorção de maneira ineficiente por diminuição da secreção de ácido clorídrico, do peristaltismo esofágico e gástrico, da perfusão do trato digestivo, da superfície absortiva. Cabe ressaltar que a diminuição do peristaltismo digestivo do idoso favorece o aumento do contato do fármaco com a mucosa de absorção (Oliveira; Corradi, 2018).
As alterações hepáticas incluem redução do número de hepatócitos e massa hepática, gerando diminuição do fluxo sanguíneo, que justifica o declínio da depuração hepática, da diminuição do metabolismo de oxidação e conjugação. Essas modificações também são responsáveis pela diminuição de proteínas, principalmente albumina, essa alteração sérica gera problemas no transporte de substâncias, aumentando a fração livre de fármacos e o risco de intoxicação medicamentosa (Oliveira; Corradi, 2018).
Além dos fármacos metabolizados e excretados via hepato-intestinal, há outros apenas de via renal. Por consequência da senescência há perda de massa renal, diminuição de glomérulos, queda do fluxo sanguíneo, envelhecimento da cápsula glomerular, espessamento da parede dos túbulos renais, diminuição do clearence creatinina, queda da taxa de filtração glomerular. Sendo a redução da TFG a principal alteração farmacocinética do envelhecimento. Em relação aos fatores descritos acima, a eliminação de fármacos em idosos fica prejudicada e seu efeito é prolongado. Logo, é necessário ajuste de doses por causa da deterioração funcional dos rins (Oliveira; Corradi, 2018).
As alterações do envelhecimento e as doenças crônicas comuns da terceira idade, fazem do idoso um usuário da polifarmácia. Sendo esta, definida como exposição a múltiplos fármacos simultaneamente e é prática crescente na conduta clínica, devido ao aumento das comorbidades. Entre as razões que explicam essa prática estão: o uso de terapias combinadas, a inovação crescente do mercado farmacêutico, a prescrição simultânea por vários médicos sem conciliação terapêutica e automedicação (Bushart, 2008; Pereira, 2017).
O grande número de fármacos prescritos e o uso inadequado de medicamentos sem prescrição, resulta numa maior probabilidade de interação medicamentosa. Nesse contexto, existe um problema de saúde pública, considerando que há associações farmacológicas de risco potencial para reações adversas, sendo estas ainda mais perigosas para terceira idade, devido a maior sensibilidade aos efeitos terapêuticos e adversos dos medicamentos. Isso por causa das alterações farmacocinéticas citadas acima (Marin et al., 2010; Tulner et al., 2009; Pereira et al., 2017).
Segundo a Agência Nacional de Vigilância Sanitária (ANVISA), interação medicamentosa é a alteração do efeito farmacológico por combinação de dois ou mais medicamentos, que resulta no aumento ou na diminuição de sua eficácia terapêutica, efeitos adversos e/ou até mesmo surgimento de novos efeitos que podem ser benéficos ou não (Jacaúna; Rodrigues Jùnior, 2021).
Quanto à natureza das interações medicamentosas, podem ser farmacocinéticas, farmacodinâmicas ou ambas. Sendo as farmacocinéticas as que alteram a velocidade, extensão da absorção, distribuição, metabolismo e/ou excreção resultando em aumento ou diminuição da concentração do fármaco no local de ação. Já as farmacodinâmicas ocorrem no sítio de ação do fármaco, envolvendo os mecanismos os quais os efeitos desejados ao medicamento acontecem, podendo um fármaco aumentar o efeito do agonista por estimular receptividade de receptores celulares ou inibir enzimas que inativam o local de ação. Para alguns autores ainda existem incompatibilidades físico- químicas entre os constituintes dos fármacos (Oliveira, 2021).
A maior susceptibilidade dos idosos a efeitos adversos leva a necessidade de avaliar cuidadosamente o risco-benefício de cada medicamento. Sendo assim, alguns medicamentos são classificados como potencialmente inapropriados para idosos (MPI), pois aumentam números de quedas, fraturas, hospitalizações e mortalidade, sendo os riscos dos efeitos adversos maiores que os benefícios (AGS, 2015; Nascimento et al., 2017).
Com o decorrer dos anos foi banalizado o uso de medicamentos sem orientação já que existem os medicamentos isentos de prescrição (MIPs). Sendo a prática da automedicação um forma leiga e arriscada de autocuidado, pois leva em conta apenas experiências positivas. Diante disso e do conhecimento acerca dos MPI, os idosos que se automedicam estão mais propensos a intoxicação ou situações extremas como óbito acidental (Oliveira, et al., 2012; Silva, et al., 2015).
Este trabalho é relevante pois, a automedicação é uma prática nociva à saúde, principalmente para os idosos, os medicamentos sem indicação podem trazer danos diversos. Além disso, o alívio momentâneo dos sintomas provocados pelo uso de MIPs pode mascarar a progressão de doenças de base. A classe de maior uso é a dos Anti- inflamatórios não esteroidais (Barroso et al., 2017).
Os anti-inflamatórios não esteroidais (AINES) possuem propriedades anti- inflamatórias, antipiréticas e analgésicas, pois simulam a ação do cortisol, auxiliando no alívio de dores decorrentes de inflamações agudas e crônicas nos indivíduos. Esse medicamento é um MIP, o que influencia ainda mais seu uso (Rankel, et al., 2016; Da Silva, et al., 2016; Lima, et al., 2016).
O mecanismo de ação dos AINES inicia com ativação da fosfolipase A2, como resposta a diferentes estímulos. Há então a liberação de ácido araquidônico no citosol, onde é substrato para atividade das ciclo-oxigenases (COX) e lipoxigenases (LOX), dando origem as prostaglandinas e leucotrieno, respectivamente (Pinheiro; Wannmacher, 2012; Batlouni, 2010; Rang; Dale, 2016).
Existem 3 isoformas das COX, sendo as principais 1 e 2, sendo uma fisiológica e outra induzida em processos inflamatórios (Carvalho; Carvalho; Rio-Santos, 2004).
Assim, o objetivo do presente trabalho foi analisar as interações medicamentosas envolvendo AINE’s em idosos usuários das Unidades Básicas de Saúde Iracy Coelho, Nova Lima, Azaleia e Centro de Especialidades Médicas (CEMED) de Campo Grande- MS.
Para isso, foi traçado um perfil desta população, identificando as principais morbidades que os acometem. Além disso, investigou-se os medicamentos prescritos para tais agravos e descreveu-se os AINES em uso.
Metodologia
Trata-se de um estudo quantitativo descritivo de caráter transversal, onde os locais da coleta das amostras foram escolhidos por conveniência e as amostras são do tipo probabilística aleatória. A pesquisa foi realizada nas Unidades Básicas de Saúde Iracy Coelho, Nova Lima, Azaleia e Centro de Especialidades Médicas da Universidade Anhanguera Uniderp (CEMED) em Campo Grande, Mato Grosso do Sul. A coleta de dados foi realizada com indivíduos voluntários e aleatórios presentes nas Unidades Básicas de Saúde e CEMED no momento da visita do pesquisador em uma entrevista individual. Durante a entrevista, após assinatura do Termo de Consentimento Livre Esclarecido (TCLE), um formulário foi aplicado pelos pesquisadores. No total, foram realizadas 100 entrevistas individuais.
Para a realização das pesquisas, os alunos se reuniram previamente e realizaram um treinamento para aplicação uniforme do questionário.
Neste estudo, os critérios de inclusão foram pacientes com idade igual ou maior que 60 anos, que estiveram presentes nas Unidades de Saúde e CEMED no momento da pesquisa, que faziam uso de AINES e, por fim, com capacidade cognitiva para responder às perguntas feitas pelo entrevistador. Já como critério de exclusão, entraram os idosos impossibilitados de se comunicar verbalmente, que se recusaram a participar da pesquisa ou que não assinaram o TCLE.
Antes da entrevista, foi explicado o objetivo e a importância da pesquisa ao entrevistado, bem como a relevância de sua participação cooperativa. Ao mesmo foi garantido total anonimato, privacidade e liberdade no direito de se recusar a participar ou retirar seu consentimento em qualquer fase da pesquisa, segundo sua própria vontade. Existia risco de constrangimento, devido à exposição dos medicamentos não prescritos que faz uso, porém o anonimato reduziu tal sentimento. Foi assegurado a confidencialidade e a privacidade, a proteção da imagem e a não estigmatização do conteúdo revelado, garantindo a não utilização das informações em prejuízo das pessoas e/ou comunidades, inclusive em termos de autoestima, prestígio e/ou econômico- financeiro. Teve risco de invasão de privacidade, porém a garantia do local reservado e a liberdade para não responder questões que os pacientes consideraram constrangedoras foi assegurada. Os benefícios deste trabalho são alertar sobre as interações medicamentosas e agravos através de uma cartilha de orientação, sendo a população usuária do Sistema Único de Saúde (SUS) a maior beneficiada de tal pesquisa, além de minimizar as interações medicamentosas no público-alvo.
Após a coleta de dados, os mesmos foram tratados e tabulados utilizando o programa Excel.
O presente trabalho possui aprovação do Comitê de Ética em Pesquisa (CEP) sob o número 60212522.7.0000.0199.
Resultados
No período estudado foram acompanhados 100 idosos, sendo 64 (63,6%) do sexo feminino e 36 (36,4%) do sexo masculino, conforme mostrado pelo Gráfico 1, com prevalência maior nas faixas etárias de 60 a 65 anos (28%) e 66 a 70 anos (28%), demonstrado na Tabela 1. Quanto à escolaridade, 44,4% dos pacientes possuíam ensino fundamental incompleto, seguidos por 18,2% com ensino fundamental completo e 14,1% com ensino médio completo, conforme dados da Tabela 2.

Gráfico 1. Gênero
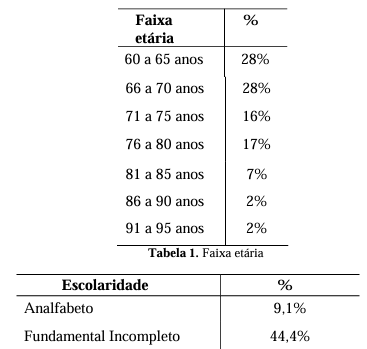

Tabela 2. Escolaridade
Quanto ao uso de anti-inflamatórios e dados sobre a automedicação, evidenciados nas Tabelas 3 e 4, 55,7% dos usuários relataram que o medicamento havia sido prescrito, enquanto que 40,2% informaram não ter prescrição médica. 37,5% dos entrevistados relataram ter tido indicação para o uso de anti-inflamatórios por outros profissionais que não médicos. Dos 55,7% que informaram ter prescrição médica, 31% eram prescrições antigas, as quais continuavam sendo utilizadas devido ao fato de que a compra desta classe de medicamentos pode ser feita sem a necessidade de receita médica. 24,1% dos entrevistados alegaram que a indicação para o uso de AINE’s foi feita por leigos.
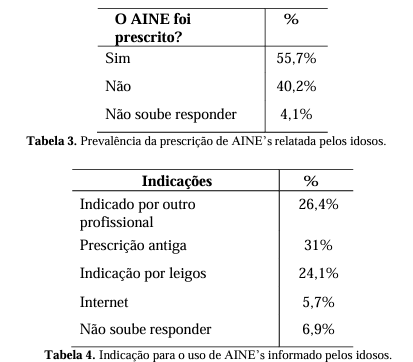
De acordo com a Tabela 5, foram descritos 10 diferentes anti-inflamatórios utilizados pelos pacientes, além de formulações contendo AINE’s em associação com outros fármacos, as quais foram todas consideradas em apenas 1 categoria. O anti- inflamatório mais utilizado foi a Dipirona (81,3%), seguido de Paracetamol (39,6%) e Ibuprofeno (35,4%). Conforme demonstrado pela tabela 6 com relação a frequência de uso, 43,2% dos usuários relataram que utilizavam esta classe sempre que apresentavam dor, mesmo sem orientação médica para a queixa atual, 20% raramente e 15,8% em caso de dor ou inflamação mediante acompanhamento de outro profissional.
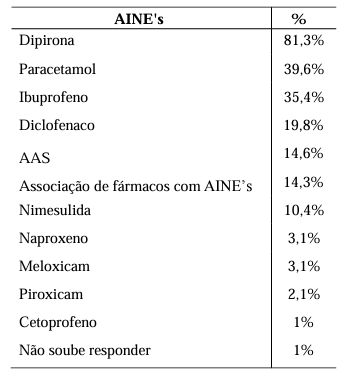
Tabela 5. AINE’s mais utilizados relatados pelos idosos.
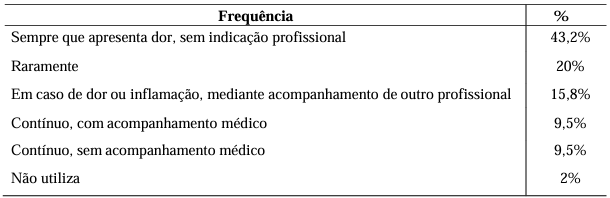
Tabela 6. Frequência do uso de AINE’s relatadas pelos idosos.
De acordo com o demonstrado no gráfico 2, 83% dos entrevistados realizam tratamento médico contínuo. 39,2% realizam acompanhamento para tratamento de Hipertensão Arterial Sistêmica, 20,3% para Diabetes Mellitus e 7,24% para Hipercolesterolemia, conforme identificado na tabela 7.
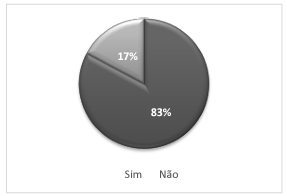
Gráfico 2. Realiza tratamento contínuo para alguma doença


Tabela 7. Prevalência das doenças de base mais relatadas pelos idosos.
Dentre os medicamentos de uso contínuo, 40 pacientes referiram uso de Losartana, seguidos de 26 pacientes em uso de Hidroclorotiazida, 24 pacientes de Metformina e 10 pacientes de Sinvastatina. Isso corrobora com o perfil das doenças crônicas encontradas (Tabela 8).


Tabela 8. Medicamentos de uso contínuo relatados pelos idoso
Discussão
Dentre os pacientes entrevistados, encontrou-se mais mulheres, o que corrobora com o descrito por Pinheiro et al (2002), os quais afirmam que estas buscam mais atendimento médico do que os homens. As faixas etárias de 60 a 65 anos e 66 a 70 anos foram as mais prevalentes. A maior parte dos pacientes apresentou ensino fundamental incompleto. Tais dados estão dentro do esperado, haja vista que os locais de coleta fazem parte da rede do Sistema Único de Saúde (SUS), dessa forma, a população mais prevalente é de indivíduos com poder aquisitivo e escolaridade menores.
Além disso, 75% dos pacientes entrevistados encontravam-se em unidades básicas de saúde, as quais fazem parte da rede de atenção primária. Dessa forma, há o predomínio de morbidades como Hipertensão Arterial Sistêmica, Hipercolesterolemia e Diabetes Melitus. Seguindo esta linha, os medicamentos mais prescritos são os de distribuição gratuita, tanto em unidades básicas, quanto no programa de farmácia popular.
Neste estudo foi observado que os anti-hipertensivos representam a classe de medicamentos mais utilizados pelos pacientes entrevistados, seguido dos hipoglicemiantes e estatinas. O uso de AINE’s em pacientes com hipertensão arterial gera um risco no controle da pressão arterial, uma vez que os AINE’s aumentam os níveis pressóricos em até 5mmHg devido a diferentes mecanismos, tais como: inibição da ação vasodilatadora de prostaglandinas, aumento na reabsorção de sódio, promoção de disfunção endotelial por meio do estresse oxidativo, sendo esta última relacionada principalmente ao uso de paracetamol (Forman et al. 2007).
De maneira geral, as interações medicamentosas entre agentes hipotensores e AINE’s decorrem, principalmente, do efeito deste último sobre as prostaglandinas. As prostaglandinas são importantes na proteção da mucosa gástrica, na modulação da dilatação vascular renal e sistêmica, na secreção tubular de sódio e água, na neurotransmissão adrenérgica e no sistema renina-angiotensina-aldosterona (SRAA).
Dessa forma, todos os AINE’s, ao inibirem o efeito dessas prostaglandinas, podem interferir na terapia anti-hipertensiva (Sousa; Pestana; Araújo, 2019).
Ao observar de maneira mais aproximada as interações medicamentosas entre AINE’s e as diferentes classe de medicamentos anti-hipertensivos, pode-se observar os inúmeros efeitos que estas produzem. O uso concomitante de Antagonistas dos receptores de Angiotensina II – ARA (losartana) com AINE’s resulta em uma inibição de seu mecanismo de ação, uma vez que os AINE’s atuam inibindo a vasodilatação renal e reduzem os níveis de aldosterona e vasopressina. (Cavalcante, 2020).
Os IECA’s (enalapril e captopril) atuam reduzindo a pressão arterial através da interrupção da cascata para a formação da angiotensina II. A administração concomitante de AINE’s e IECA’s resulta em uma eventual falha da terapêutica anti-hipertensiva, uma vez que os AINE’s inibem a síntese de prostaglandinas renais, necessárias para que o mecanismo de ação dos IECA’s ocorra de forma eficaz. O mesmo acontece para a classe dos betabloqueadores (atenolol e propranolol). Além disso, pode ocorrer interação do tipo farmacodinâmica relacionada ao uso concomitante de betabloqueadores e AINE’s (Mota, 2010; Gomez-Moreno, 2009).
Diuréticos de alça (furosemida) agem através da inibição do co-transporte de sódio e cloro na alça de henle, sendo muito utilizados em associação para o tratamento da hipertensão arterial, assim como os Tiazídicos (hidroclotiazida), os quais agem através do bloqueio dos mesmos eletrólitos na parte inicial do tubo contorcido distal. A administração simultânea de diuréticos e AINE’s resulta na redução da excreção de sódio e alteração na atividade da renina. Como resultado, ocorre uma alteração na dinâmica intrarenal, podendo ocorrer nefrotoxicidade e hipercalemia, além da perda da eficácia antihipertensiva. Esta interação parece estar mais relacionada ao uso de ibuprofeno em pacientes de controle difícil da pressão (Morais et al, 2022).
De acordo com a literatura, não é possível identificar interações clinicamente relevantes entre os agentes hipoglicemiantes e os AINES. Contudo, em doses elevadas, foram descritos alguns casos de interação com potenciação do efeito hipoglicemiante e risco de acidose lática, principalmente relacionadas ao uso concomitante entre AAS e metformina. A indução de hipoglicemia ocorre devido à influência que os AINE’s exercem sobre canais iônicos nas células beta secretoras de insulina. O risco de acidose lática ocorre devido a diminuição da perfusão renal induzida pelos AINES e consequente aumento das concentrações plasmáticas de metformina. Conforme já mencionado, os AINES, inibem a vasodilatação mediada pelas prostaglandinas (PGE-2), impedindo uma perfusão renal adequada, gerando diminuição da excreção renal das biguanidas e potencializando o possível desenvolvimento de acidose lática (Beirão, 2016; Li et al., 2007; Castel-Branco et al., 2013).
Há poucas interações documentadas relacionadas ao uso de AINE’s e Estatinas (sinvastatina), a principal foi descrita por Gumbrevičius et al (2012), a qual relatou um aumento da hepatotoxicidade relacionada ao uso concomitante de paracetamol e sinvastatina, devido a indução a enzima CYP3A4 causada pelo uso deste último fármaco.
Conclusão
Por se tratarem de uma classe de medicamentos amplamente conhecida e utilizada, os AINE’s constituem uma das principais classes de medicamentos utilizados como automedicação pela população idosa. Além disso, são medicamentos que não necessitam de receituário médico para sua compra, o que facilita seu acesso.
No presente estudo, os anti-hipertensivos foram a classe de maior representatividade, seguida de hipoglicemiantes e estatinas. Estas medicações quando em uso concomitante com os AINE’s, apresentam risco de falha terapêutica.
Ademais, o uso contínuo de AINE’s apresenta risco para a saúde, principalmente da população idosa, uma vez que esta apresenta mudanças decorrentes do processo de envelhecimento.
Dessa forma, cabe aos profissionais orientarem os pacientes quanto aos perigos relacionados a seu uso e as autoridades delimitarem a venda e distribuição desta classe terapêutica, a fim de se evitar o aumento da morbimortalidade.
Referências
AMERICAN GERIATRICS SOCIETY (AGS). American Geriatrics Society 2015 updated Beers Criteria for Potentially Inappropriate Medication Use in Older Adults. Journal of the American Geriatrics Society, v. 63, n. 11, p. 2227-46, 2015.
BARROSO, R. et al., Automedicação em idosos de estratégicas de saúde da família. Revista de enfermagem UFPE, v. 11, n. 2, p. 890-897, 2017.
BATLOUNI, M. Anti-inflamatórios não esteroides: Efeitos cardiovasculares, cérebro- vasculares e renais. Arquivos Brasileiros de Cardiologia, v. 94, p.556-63, 2010.
BEIRÃO, A. C. T. V. Interações medicamentosas dos Anti- inflamatórios não esteroides (AINEs). Trabalho de Mestrado (Mestrado integrado em medicina dentária) – Faculdade de Medicina Dentária, Universidade do Porto, 2016. 21 p.
BRASIL. Ministério da Saúde. Saúde do Idoso, vol. 2. Brasília, 2022
BUSHARDT, R.L. et al. Polypharmacy: misleading, but manageable. Clinical Interventions in Aging, v.2, n. 3, p. 383-389, 2008.
CAMPOLINA, A. G. et al. A transição da saúde e as mudanças na expectativa de vida saudável da população idosa: possíveis impactos da prevenção de doenças crônicas. Caderno de Saúde Pública, v. 29, n. 6, p. 1217-1229, 2013.
CARVALHO, W. A.; CARVALHO, R. D. S.; RIOS-SANTOS, F. Analgésicos inibidores específicos da cicloxigenase-2: avanços terapêuticos. Revista Brasileira de Anestesiologia, v. 54, n. 3, 2004.
CASTEL-BRANCO, M. M. et al. As bases farmacológicas dos cuidados farmacêuticos: o caso dos AINEs. Acta Farmacêutica Portuguesa, v. 2, n. 2, p. 19-27, 2013.
CAVALCANTE, G.L., et al. Investigation of possible drug interactions of angiotensin II receptor antagonists used in thetreatment of hypertension. Research, Society and Development, v. 9, n. 7, p. 1-15, 2020.
DA SILVA, F. A.; DUARTE, H. K. O. S.; RAIMUNDO, R.J.S. Estudo sobre automedicação no uso de antiinflamatórios não esteroídes na cidade de Valparaíso de Goiás. Revista Saúde e Desenvolvimento, v. 9, n. 5 2016.
FORMAN, J. P.; RIMM, E. R.; CURHAN, G. C. Frequency of analgesic use and risk of hypertension among men. Revista Brasileira de Hipertensão, v. 14, n. 3, p. 192-193, 2007.
GOMEZ-MORENO, G. et al. Pharmacological interactions of anti- inflamatory-analgesics in odontology. Medicina Oral, Patología Oral y Cirugía Bucal, v. 14, p. 81-89,2009.
GUMBREVIČIUS, G. et al. Paracetamol and simvastatin: a potential interaction resulting in hepatotoxicity. Medicina, v. 48, n. 7, p. 379-81, 2012.
JACAÚNA, J. S. P.; RODRIGUES JUNIOR, O. M. Cuidados farmacológicos na interação medicamentosa: clonazepam com álcool. Pesquisa, Sociedade e Desenvolvimento, v. 10, n. 15, p. 1-7, 2021.
LI, J. et al. Non-steroidal anti-inflammatory drugs in crease insulin release from beta cellsby inhibiting ATP-sensitive potassium channels. British Journal of Pharmacology, v. 151, n. 4, p. 483-493, 2007.
LIMA, T. A. M., et al. Análise de potenciais interações medicamentosas e reações adversas a anti-inflamatórios não esteroidais em idosos. Revista Brasileira de Geriatria e Gerontologia, v. 19, n. 3, p. 533-544, 2016.
MARIN, M.J.S. et al. Caracterização do uso de medicamentos entre idosos de uma unidade do programa saúde da família. Caderno de. Saúde Pública, v. 24, n. 7, 1545-1555, 2010.
MORAIS, K. B. et al. Interações medicamentosas com anti-hipertensivos. Research, Society and Development, v. 11, n. 2, p. 1-21, 2022.
MOTA, P. M. et al. Estudo sobre a utilização de anti-inflamatórios não esteroidais prescritos em receitas para idosos da região Noroeste Paulista. Revista Ciências Farmacêutica Básica e Aplicada, v. 31, n. 2, p. 157- 163, 2010.
NASCIMENTO, M. M. G. et al. Potentially inappropriate medications: predictor for mortality in a cohort of community-dwelling older adults. Journal of Clinical Pharmacology, v. 73, n. 5, p. 61521, 2017.
OLIVEIRA M. A. et al. Automedicação em idosos residentes em Campinas, São Paulo, Brasil: prevalência e fatores associados. Caderno de saúde pública, v. 28, n. 2, p. 335-345, 2012.
OLIVEIRA, A. R. P. F. Interações medicamentosas potenciais: uma análise exploratória em farmácia de oficina. 2021. 42 f. Dissertação (Mestrado) – Curso de Farmácia, Farmacoterapia e Farmacoepidemiologia, Escola Superior de Saúde do Instituto Politécnico do Porto, Porto – Portugal, 2021.
OLIVEIRA, H. S. B.; CORRADI, M. L. G. Aspectos farmacológicos no idoso: uma revisão integrativa da literatura. Revista de Medina de São Paulo, v. 97, n. 2, p. 165-76, 2018.
PEREIRA, K. et al. Polifarmácia em idosos: um estudo de base populacional. Revista Brasileira de Epidemiologia, v. 20, n. 2, p. 335- 344, 2017.
PINHEIRO, R. S. et al. Gênero, morbidade, acesso e utilização de serviços de saúde no Brasil. Revista Ciência e Saúde Coletiva, v. 7, n. 4, p. 687-707, 2002.
PINHEIRO, R. M.; WANNMACHER, L. Uso racional de
antiinflamatórios não esteroides. In: Ministério da Saúde (BR), Secretaria de Ciência, Tecnologia e Insumos Estratégicos. Uso racional de medicamentos: Temas selecionados. Brasília/DF; 2012.
RANG, H.P.; DALE, M.M. Farmacologia. 8ª ed. Rio de Janeiro: Elsevier; 2016.
RANKEL, S.A.O. et al. Uso irracional dos antiinflamatórios não esteroidais no município de Tijucas do Sul, Paraná, Brasil. Visão Acadêmica, v.17, n.4, 2016.
SALES, A. S.; SALES, M. G. S.; CASOTTI, C. A. Perfil farmacoterapêutico e fatores associados à polifarmácia entre idosos de Aiquara, Bahia, em 2014. Epidemiologia e Serviços de Saúde, v. 26, p. 121-132, 2017.
SILVA, P. A. et al. Aspectos relevantes da farmacoterapia do idoso e os fármacos inadequados. InterScience, v. 3, n. 1, p. 31-47, 2015.
SOUSA, I. T. C.; PESTANA, A. M.; ARAUJO, M. A. R. Implicações clínicas do uso de AINE’s em pacientes hipertensos: interações medicamentosas na odontologia. Revista Brasileira de Hipertensão, v. 26, n. 3, p. 91-96, 2019.
TULNER, L.R. et al. Discrepancies in Reported Drug Use in Geriatric Outpatients: Relevance to Adverse Events and Drug-Drug Interactions.Journal of Geriatric Pharmacotherapy, v 7, n. 2, p. 93-104, 2009.
1 Universidade Anhanguera Uniderp http://lattes.cnpq.br/5404268097794753 beatriz_mng@outlook.com
2 Universidade Anhanguera Uniderp http://lattes.cnpq.br/3379673964627996 emelise_santos@hotmail.com
3 Universidade Anhanguera Uniderp http://lattes.cnpq.br/1820615071687840 larissa_lorenzon@hotmail.com
4 Universidade Anhanguera Uniderp http://lattes.cnpq.br/1693023092711563 luccaxsouza@hotmail.com
5 Universidade Anhanguera Uniderp http://lattes.cnpq.br/9753418237362804 email: contatorodrigoacc@hotmail.com
6 Universidade Anhanguera Uniderp http://lattes.cnpq.br/2615475542296042 simone_possi@hotmail.com
7 Orientadora – Universidade Anhanguera Uniderp http://lattes.cnpq.br/5788784559263470
