REGISTRO DOI: 10.5281/zenodo.10783356
Flavio Martins da Silva¹, Guilherme Omizzolo², Ricardo José Barbosa Cabral³, Elvis Ribeiro Junior⁴, Leopoldo Luiz Rocha Fujii⁵, Ester Luciano Gomes Aita6, Valmir Nunes Coelho⁷, Amanda Cristina Garcia Martins⁸, Chimene Kuhn Nobre⁹
RESUMO:
Este artigo apresenta um relato de caso detalhado de um paciente idoso submetido à mandibulectomia total devido a uma infecção grave na mandíbula, seguida pela substituição com uma prótese integral mandibular. O objetivo é fornecer uma descrição abrangente da técnica cirúrgica, desde o planejamento inicial até o acompanhamento de seis meses após a intervenção. Após uma revisão da literatura sobre a mandibulectomia total e as opções de reconstrução disponíveis, o paciente foi selecionado e submetido ao procedimento. O planejamento pré-operatório incluiu avaliação cuidadosa da extensão da infecção e análise detalhada da anatomia mandibular. Durante a cirurgia, foram enfrentados desafios técnicos, como a remoção completa do osso afetado e a instalação adequada da prótese integral mandibular. Estratégias foram adotadas para minimizar complicações e garantir uma reconstrução estável e funcional da mandíbula. Após a intervenção, o paciente foi acompanhado de perto durante seis meses. Os resultados mostraram uma recuperação satisfatória, com melhora significativa da função mastigatória e estabilidade da prótese mandibular. No entanto, são necessários estudos adicionais para avaliar a durabilidade e os resultados a longo prazo dessa técnica em uma amostra maior de pacientes. Este relato de caso destaca a eficácia da mandibulectomia total com prótese integral mandibular como uma opção viável para o tratamento de condições graves da mandíbula, proporcionando resultados promissores em um período de acompanhamento de seis meses.
PALAVRAS-CHAVE: Mandibulectomia, Prótese Mandibular, Reabilitação protética.
INTRODUÇÃO
A reconstrução total da mandíbula representa uma das vertentes mais desafiadoras dentro do âmbito da Cirurgia e Traumatologia Bucomaxilofacial, uma vez que implica na reabilitação das faculdades de mastigação, deglutição, fala, articulação e demais competências da cavidade oral, Nesse contexto, o alcance de desfechos ideais não é sempre garantido. A orientação central do planejamento para essa abordagem deve ser a minimização de danos, a restauração completa da funcionalidade mandibular e a melhoria da qualidade de vida do paciente. (Govoni et al., 2023)
A reconstrução bicondilar da mandíbula se destaca como uma intervenção excepcionalmente rara no âmbito da Cirurgia Bucomaxilofacial devido à complexidade anatômica e funcional envolvida. A mandíbula é uma estrutura crucial que suporta diversas funções, como mastigação, fala e articulação e a necessidade de reconstrução bicondilar surge em casos de perda significativa de osso mandibular e lesões graves envolvendo as regiões condilares, a possivel raridade dessa abordagem reside em sua delicada natureza, exigindo uma compreensão profunda da anatomia mandibular, das técnicas de fixação óssea, das considerações funcionais e das complexas interações da articulação temporomandibular (ATM). (Chernohorskyi, 2021)
Grande parte dos trabalhos publicados até o presente momento, relatam a enxertos ósseos como uma prática comum, geralmente sem proceder à reconstrução da ATM. Isso resultava na formação de uma condição conhecida como pseudoartrose nas extremidades do enxerto ósseo. Essa técnica conseguia proporcionar resultados aceitáveis tanto em termos de estética quanto de funcionalidade, permitindo a inserção de implantes dentários e uma reabilitação protética adequada, no entanto, os autores destacam diversos desafios e restrições associados ao uso de enxertos ósseos microvasculares em casos de defeitos totais na mandíbula, incluindo o risco de comprometimento do suprimento sanguíneo para a região inferior do rosto e a possível ausência de vasos receptores convencionais, especialmente quando a osteonecrose está relacionada a medicamentos ou radioterapia. (CHIESA-ESTOMBA et al., 2023)
A reabilitação basilar intraoral é conseguida com um dispositivo protético, instalada após o processo de ressecção mandibular. O momento e a eficácia da prótese intraoral são altamente dependentes do planejamento pré operatório, da interdisciplinaridade e coordenação do cuidado (Tarsitano et al., 2015.)
O tratamento se baseia em escolher a melhor terapêutica, com a menor taxa de morbidade, reduzindo sequelas e promovendo a restauração rápida das funções. Nesse ponto a literatura mostra o tratamento com enxerto ósseo autógeno, (costo-condral, crista ilíaca ou fíbula) e placas de reconstrução. Os enxertos apresentam taxas de infeção e falhas da osteo-integração, o que pode comprometer a resolução do caso. Por outro lado, as placas de reconstrução do tipo load bearing, aliadas aos enxertos, são a maioria das escolhas de tratamento citadas na literatura, onde existem muito poucos relatos documentados na literatura sobre substituição mandibular total biarticular (Govoni et al., 2023)
DESCRIÇÃO DO CASO
O paciente em questão, um homem de 74 anos, apresentava-se já comprometido sistemicamente devido a um tratamento oncológico para neoplasia de cabeça e pescoço. Infelizmente, desenvolveu uma infecção significativa na mandíbula, causada por Actynomices, que se disseminou devido à baixa imunidade induzida pelo tratamento anterior, culminando em uma perda substancial de osso e uma fratura patológica desfavorável na região do corpo mandibular direito. Essa complicação, aliada à condição sistêmica do paciente, inviabilizou uma abordagem conservadora, levando à consolidação espontânea com pseudoartrose.
Diante desse cenário desafiador, a equipe médica optou por uma Mandibulectomia total, removendo completamente o osso afetado para eliminar o foco infeccioso. Para restaurar a função mastigatória e a estética facial do paciente, planejou-se a colocação de uma prótese total bicondilar em metal titânio, customizada para se adequar às medidas e características anatômicas específicas do paciente.
A cirurgia, realizada em julho de 2023 no Hospital das Clínicas em Porto Velho, Brasil, exigiu uma meticulosa preparação e execução. Preocupados com o risco de contaminação, os profissionais médicos adotaram medidas rigorosas de assepsia e mantiveram a cadeia asséptica durante todo o procedimento. As incisões extra e intraorais foram cuidadosamente planejadas para garantir acesso adequado e preservar as estruturas circundantes.
Após a remoção do segmento mandibular afetado e a instalação da prótese, foram realizados testes para garantir a estabilidade e o correto funcionamento da articulação temporomandibular. Cuidadosas suturas foram aplicadas para fechar as incisões, enquanto curativos compressivos foram colocados para promover a cicatrização adequada e prevenir infecções secundárias.
O paciente foi monitorado de perto durante o período pós-operatório para garantir uma recuperação tranquila e livre de complicações. Essa abordagem cirúrgica complexa visava não apenas tratar a infecção grave na mandíbula, mas também restaurar a qualidade de vida e a função oral do paciente, proporcionando-lhe uma segunda chance de bem-estar e normalidade após enfrentar uma série de desafios médicos.
Após a cirurgia complexa de Mandibulectomia total seguida pela colocação de prótese total bicondilar, o paciente demonstrou uma notável recuperação. Os cuidados intensivos e a atenção dedicada durante o procedimento cirúrgico foram fundamentais para garantir um resultado bem-sucedido.
No follow-up realizado 12 horas após a cirurgia, o paciente foi avaliado quanto à sua estabilidade hemodinâmica e estado geral. Não foram observadas complicações imediatas, como sangramento excessivo ou dificuldades respiratórias. O paciente foi capaz de tolerar a dieta líquida e a dor foi controlada com medicação analgésica adequada. Os sinais vitais permaneceram estáveis, indicando uma boa resposta inicial ao procedimento.
Quinze dias após a cirurgia, o paciente foi submetido a uma avaliação mais detalhada. As incisões cirúrgicas foram inspecionadas e constatou-se uma cicatrização satisfatória, sem evidências de infecção ou deiscência. A função mastigatória estava começando a ser restaurada gradualmente, e o paciente relatou uma melhoria significativa na qualidade de vida. Os sintomas de dor foram reduzidos e o paciente conseguiu retomar uma dieta mais variada, incluindo alimentos semissólidos.
No acompanhamento de seis meses, o paciente apresentou uma recuperação ainda mais pronunciada, com aspectos foneticos preservados. A cicatrização completa das incisões foi observada, com uma integração bem-sucedida da prótese. A função mastigatória estava completamente restaurada. O paciente expressou satisfação com os resultados do procedimento e relatou uma significativa melhoria na sua qualidade de vida em comparação ao período pré-operatório. A equipe odontológica considerou o caso um sucesso, destacando a importância do cuidado interdisciplinar e da abordagem individualizada para alcançar resultados tão positivos.

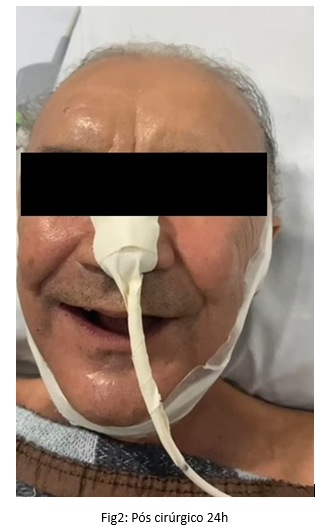
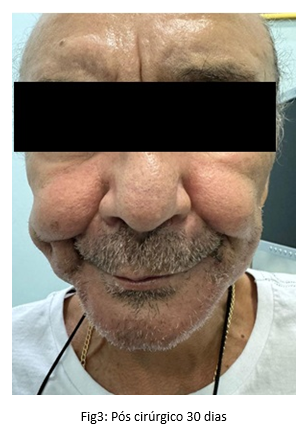
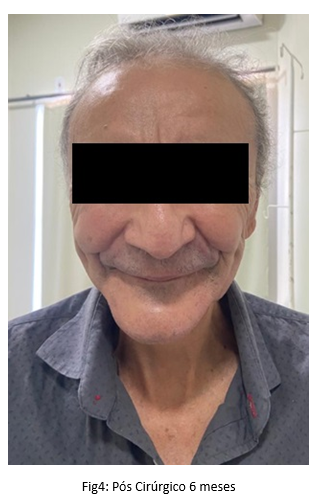
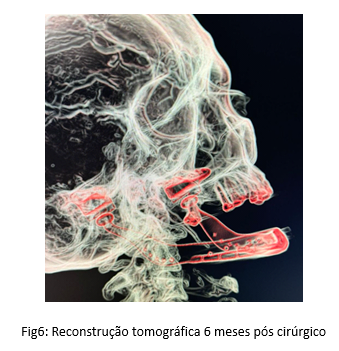
DISCUSSÃO
Segundo Zhang, L.Y.H (2019), a reconstrução da articulação temporomandibular e mandíbula parcial, por meio de prótese, é uma forma eficaz de tratar a anquiloses, degenerações da ATM sem côndilos residuais e mandíbulas parciais comprometidas, onde esta modalidade de tratamento, tem mostrado resultados superiores aos enxertos ósseos autógenos.
Zheng, J. (2019), relata que uma grande variedade de tecnologias de impressão 3D, tem sido defendida na área médica ao longo das últimas três décadas, especialmente para a fabricação de próteses articulares de quadril e joelho na cirurgia ortopédica. A impressão 3D, como método de fabricação aditiva para a prótese da ATM, mostrou-se um ponto inovador no tratamento de próteses de ATM, quando comparado ao tratamento com próteses de estoque (padrão).
Petrovic, I. et al (2019), no seu trabalho envolvendo 111 reabilitações de mandibulectomia, cita que o tempo de reabilitação variou nos pacientes, com uma média de 8 meses. No presente artigo, os autores não possuem uma data exata, para a reabilitação do paciente, pois um caso como este, ainda não foi executado no Brasil e nas américas, não possuído quesitos para sua comparação.
Por não ter parametros a serem seguidos, é importante compreender que acompanhamento pós-operatório, conhecido como follow-up, desempenha um papel fundamental na avaliação da eficácia e no sucesso a longo prazo de procedimentos cirúrgicos De Souza e Saraiva (2014).
Portanto, tratando-se de um estudo inedito, sem parametros de comparação, o acompanhamento permite monitorar de perto a recuperação do paciente, detectar precocemente quaisquer complicações ou problemas surgidos após a cirurgia e realizar ajustes no plano de tratamento conforme necessário. Além disso, o follow-up oferece uma oportunidade para avaliar o impacto do procedimento na qualidade de vida do paciente e fornecer suporte contínuo para sua reabilitação física e emocional.
CONCLUSÃO
A mandibulectomia total com substituição de prótese integral mandibular emerge como uma abordagem crucial no tratamento de condições graves da mandíbula, como infecções ósseas extensas e tumores malignos. Este procedimento oferece uma solução eficaz para restaurar a função mastigatória, a estética facial e a qualidade de vida dos pacientes. Além disso, o acompanhamento cirúrgico a longo prazo desempenha um papel fundamental na avaliação contínua dos resultados, na detecção precoce de complicações e na adaptação do plano de tratamento conforme necessário. É imperativo que os profissionais de saúde reconheçam a importância do seguimento cuidadoso desses pacientes para garantir resultados satisfatórios e duradouros. O monitoramento regular, tanto funcional quanto estético, permite uma intervenção precoce em caso de problemas, promovendo uma recuperação mais eficaz e melhorando a qualidade de vida pós-operatória. Assim, a combinação de um procedimento cirúrgico bem-sucedido com um acompanhamento cuidadoso destaca-se como um aspecto essencial na abordagem integral do tratamento das condições mandibulares graves.
REFERÊNCIAS
Zhang, L. Y. H. et al. Simultaneous treatment of temporomandibular joint ankylosis with severe mandibular deficiency by standard TMJ prosthesis. Cientific reports, P. 1 – 9, mar 2019.
Zheng, J. et al. An innovative total temporomandibular joint prosthesis with customized design and 3D printing additive fabrication: a prospective clinical study. Journal of Translational Medicine, v. 17, a. 4, p. 1 – 10, (2019)
Petrovic, I. et al. Oral rehabilitation for patients with marginal and segmental mandibulectomy: A retrospective review of 111 mandibular resection prostheses. J Prosthet Dent. V.122, p. 82–87, 2019
DE SOUSA, B. J. N.; SARAIVA, M.C.B. O Follow-up e as Complicações Pós-Operatórias em Cirurgia de Ambulatório. 2014.
GOVONI, Flavio Andrea et al. Total mandible and bilateral TMJ reconstruction combining a customized jaw implant with a free fibular flap: a case report and literature review. Maxillofacial Plastic and Reconstructive Surgery, v. 45, n. 1, p. 1-13, 2023.
Chernohorskyi D.M., et al. Total mandibular defect reconstruction by total titanium patient-specific implant: clinical efficacy and long term follow up: clinical case. Wiad Lek. 2021
CHIESA-ESTOMBA, C.M. et al. Marginal versus Segmental Mandibulectomy in the Treatment of Oral Cavity Cancer: A Systematic Review and Meta-analysis. International Archives of Otorhinolaryngology, 2023.
Tarsitano A et al. Mandibular reconstructions using computer-aided design/computer-aided manufacturing: A systematic review of a defect-based reconstructive algorithm. J Craniomaxillofac Surg. 2015
¹Cirurgião-dentista, Doutorado em Cirurgia Bucomaxilofacial pela Pontifícia Universidade Católica do Rio Grande do Sul – PUC-RS, Coordenador da filial do Estado de Rondônia da Sociedade Brasileira de Cirurgia e Traumatologia Bucomaxilofacial – SOBRACIBU, e da Liga Nacional de Cirurgia e Traumatologia Bucomaxilofacial – LNCTBMF da Sociedade Brasileira de Cirurgia e Traumatologia Bucomaxilofacial – SOBRACIBU. Coordenador do Programa de Odontologia no Centro Universitário Aparício Carvalho em Rondônia e Coordenador do Departamento de Cirurgia Bucomaxilofacial no Hospital das Clínicas em Porto Velho, Rondônia.
²Cirurgião-dentista, Doutorado em Cirurgia Bucomaxilofacial pela Pontifícia Universidade Católica do Rio Grande do Sul – PUC-RS, Membro Titular do Colégio Brasileiro de Cirurgia e Traumatologia Bucomaxilofacial – CTBMF. Membro da Associação Internacional de Cirurgiões Bucomaxilofaciais – IAOMS. Membro da Sociedade Americana de Cirurgiões da Articulação Temporomandibular – ASTMJS. Membro da Sociedade Latino-Americana de Cirurgiões da Articulação Temporomandibular – LASTMJS. Chefe do Departamento de Cirurgia Bucomaxilofacial no Hospital José Athanazio em Campos Novos, SC, e no Hospital São Miguel em Joaçaba. Coordenador do Programa de Residência em Cirurgia Bucomaxilofacial na Bionep/Uningá – Hospital São Lucas em Pato Branco, PR.
³Cirurgião-dentista, aluno do nível R3 no curso de especialização em Cirurgia e Traumatologia Bucomaxilofacial no IOA Blumenau – SC.
⁴Cirurgião-dentista, aluno e Fellow do Dr. Guilherme Omizzolo – Instituto de Cirurgia da Articulação Temporomandibular (ICATM).
⁵Cirurgião Dentista, Mestrado em Estomatologia e Patologia Oral e Maxilofacial – SLMandic, Especialista em estomatologia, professor titular de patologia oral e estomatologia no Centro Universitário Aparício Carvalho – FIMCA e Coordenado da Clinica escola da Faculdade Metropolitana e Centro Universitario Aparicio Carvalho – FIMCA
⁶Medica pelo Centro Universitario Aparício Carvalho – FIMCA. e Pós Graduação em Infectologia, Diretora Tecnica-Cemetron (2016-2018), coordenadora Comitê de enfretamento a pandemia Covid-19 – Cemetron (2020). E Médica plantonista PA – Cemetron; Médica plantonista do Hospital Das Clinicas; Médica assistente Clinica Médica e Infectologia do Hospital Das Clinicas; Médica assistente Serviços atendimento especial do Municipio de Porto Velho; Preceptora Residência Medica em Infectologia – Cemetron e Professora do Centro Universitario Aparicio Carvalho – FIMCA
⁷Medico, Residencia em anestesiologia, responsável pela equipe de anestesistas do Hospital das clinicas, Porto Velho, RO.
⁸Cirurgiã-Dentista pelo Centro Universitario Aparicio Carvalho – FIMCA. Possui Pós Graduação em Docencia do Ensino Superior e Atua profissionalmente no Hospital das Clínicas de Porto Velho na area da odontologia hospitalar e HOF. Docente do curso de Pós Graduação do curso de Cirurgia e Traumatologia Bucomaxilofacial (UNIFACCAMP) e sócia acadêmica da Sociedade Brasileira de Cirurgia e Traumatologia Bucomaxilofacial.
⁹Professora Mestre no curso de Odontologia no Centro Universitário Aparício Carvalho – FIMCA. Professora e orientadora de iniciação científica e TCC.
