REGISTRO DOI: 10.5281/zenodo.10124752
Gabriele Barreto De Menezes1
. Onetício Batista dos Santos Neto2
RESUMO
O presente estudo visou analisar a violência obstétrica e suas características, fomentando sua invisibilidade no ordenamento jurídico brasileiro. E são objetivos específicos: descrever como se deu o surgimento da violência obstétrica e suas definições; evidenciar os tipos de violência obstétricas e as medidas legais existentes no ordenamento jurídico brasileiro para o combate; e identificar como ocorre o processo de reparação dos dados decorrentes da violência obstétrica, discorrendo da crítica sobre a invisibilidade desse delito. A metodologia de pesquisa constitui-se por pesquisa bibliográfica abrangendo o método dedutivo. Os resultados apontam para uma complexa rede de causas e consequências que permeiam a violência obstétrica, indicando que apesar de sua prevalência, há uma marcante insuficiência na caracterização e no tratamento jurídico do tema no Brasil. Os resultados evidenciaram que a violência obstétrica é uma realidade persistente no sistema de saúde brasileiro, caracterizada por uma série de práticas abusivas e desumanizadoras que ocorrem durante o parto e o pós-parto. Essas práticas incluem desde a falta de consentimento informado até a realização de procedimentos desnecessários e muitas vezes prejudiciais. Foi constatado que a falta de informação e a desvalorização do relato feminino contribuem para a persistência e normalização deste tipo de violência. Além disso, apesar de existirem leis e recomendações que objetivam garantir o respeito aos direitos das mulheres durante o parto, como as Leis nº 11.108/2005 (Lei do Acompanhante), 11.340/2006 (Lei Maria da Penha) e 13.718/2018, que tipifica a importunação sexual e o assédio sexual, há uma lacuna significativa na aplicação prática dessas medidas e na proteção específica contra a violência obstétrica. A pesquisa também revelou que o processo de reparação dos danos é complexo e muitas vezes ineficaz, evidenciando a necessidade de um olhar mais atento do sistema judiciário para a problemática e a criação de mecanismos mais eficientes para a garantia de justiça às vítimas. Conclui-se que, apesar dos avanços legislativos e de políticas públicas direcionadas à saúde da mulher, a violência obstétrica ainda é uma questão pouco visível e insuficientemente endereçada pelo ordenamento jurídico brasileiro, exigindo ações concretas para sua prevenção, combate e reparação.
Palavras-chave: Direitos das Mulheres. Invisibilidade Jurídica. Violência Obstétrica.
ABSTRACT
The present study aimed to analyze obstetric violence and its characteristics, promoting its invisibility in the Brazilian legal system. And they are specific objectives: describe how obstetric violence emerged and its definitions; highlight the types of obstetric violence and the legal measures existing in the Brazilian legal system to combat it; and identify how the process of repairing data resulting from obstetric violence occurs, discussing the criticism about the invisibility of this crime. The research methodology consists of bibliographical research covering the deductive method. The results point to a complex network of causes and consequences that permeate obstetric violence, indicating that despite its prevalence, there is a marked insufficiency in the characterization and legal treatment of the issue in Brazil. The results showed that obstetric violence is a persistent reality in the Brazilian health system, characterized by a series of abusive and dehumanizing practices that occur during childbirth and the postpartum period. These practices include everything from a lack of informed consent to carrying out unnecessary and often harmful procedures. It was found that the lack of information and the devaluation of women’s reports contribute to the persistence and normalization of this type of violence. Furthermore, although there are laws and recommendations that aim to guarantee respect for women’s rights during childbirth, such as Laws nº 11,108/2005 (Companion Law), 11,340/2006 (Maria da Penha Law) and 13,718/2018, which typifies sexual harassment and sexual harassment, there is a significant gap in the practical application of these measures and in specific protection against obstetric violence. The research also revealed that the process of repairing damages is complex and often ineffective, highlighting the need for a closer look by the judicial system at the problem and the creation of more efficient mechanisms to guarantee justice to victims. It is concluded that, despite legislative advances and public policies aimed at women’s health, obstetric violence is still a barely visible issue and insufficiently addressed by the Brazilian legal system, requiring concrete actions to prevent, combat and repair it.
Keywords: Women’s Rights. Legal Invisibility. Obstetric Violence.
1. INTRODUÇÃO
A violência obstétrica ocorre quando se agride a mulher durante o período gestacional, parto e pós-parto. Isso pode ocorrer por meio de violência verbal, física ou sexual, através de procedimentos dolorosos, desnecessários e sem o conhecimento da paciente. Além disso, há terrível violência psicológica, com a uso de técnicas inadequadas às gestantes e puérperas, assim como o uso de gritos, xingamentos e humilhações, direcionados às mesmas, por quem realiza a assistência obstétrica.
A presença dessa violência é algo que acontece tanto nas instituições de saúde públicas, quanto nas instituições de saúde privadas. Para 25% das mulheres brasileiras, um dos momentos mais especiais da vida é eclipsado por um trauma. Uma em cada quatro mulheres já sofreram violência obstétrica no Brasil (ONU, 2017). Os danos psicológicos decorrentes desse tipo de violência podem sobrecarregar e modificar o estilo e qualidade de vida dessas mulheres, assim, possibilita o acometimento por transtornos mentais como ansiedade e depressão pós-parto, prejudicando a vivência dessa mãe com seu filho e família, além de outra experiência com a maternidade.
Diante disso, têm-se a seguinte indagação: “Como a violência obstétrica é definida, documentada e tratada no sistema jurídico brasileiro, e quais são os principais fatores que contribuem para sua invisibilidade e falta de ação legal eficaz?”
A invisibilidade da violência obstétrica no ordenamento jurídico brasileiro pode ser atribuída a uma combinação de fatores, incluindo a falta de clareza na definição legal desse tipo de violência, a falta de conscientização entre profissionais de saúde e gestantes, bem como a relutância em denunciar casos devido ao estigma associado à maternidade e à cultura de submissão às autoridades médicas.
É importante ressaltar que a discussão sobre a violência obstétrica é de extrema importância, uma vez que tendo como base a igualdade e dignidade humana, e pressupondo a vulnerabilidade da mulher frente a essa situação, se faz necessário discutir a responsabilização dos profissionais de saúde que de algum modo realizou atos agressivos que tenham prejudicado a gestante.
No contexto acadêmico, o estudo contribui para o avanço do conhecimento no campo do direito, saúde e ciências sociais. Ela aborda um tema complexo e multifacetado que tem implicações diretas na saúde das gestantes e na qualidade da assistência obstétrica no Brasil. Além disso, a pesquisa pode fornecer parâmetros importantes para a reforma das leis e políticas de saúde, bem como para a formação de profissionais de saúde.
Ademais, no contexto social, considerando a violência obstétrica afeta diretamente a vida de mulheres grávidas e parturientes, contribuindo para experiências traumáticas e danos à saúde física e mental, compreender as causas da invisibilidade dessa violência no sistema jurídico é fundamental para promover a proteção dos direitos das mulheres e a melhoria da qualidade dos cuidados de saúde materna no Brasil.
Diante do exposto, o objetivo geral visa analisar a violência obstétrica e suas características, fomentando sua invisibilidade no ordenamento jurídico brasileiro. E são objetivos específicos: descrever como se deu o surgimento da violência obstétrica e suas definições; evidenciar os tipos de violência obstétricas e as medidas legais existentes no ordenamento jurídico brasileiro para o combate; e identificar como ocorre o processo de reparação dos dados decorrentes da violência obstétrica, discorrendo da crítica sobre a invisibilidade desse delito.
A metodologia de pesquisa constitui-se por pesquisa bibliográfica abrangendo o método dedutivo, com estudos teóricos e qualitativos, por meio de leituras das leis, o uso de artigos científicos, publicações literárias, estudos acadêmicos, análises dissertativas e entrevistas veiculadas em mídias impressas e digitais, relacionados ao tema proposto.
Desta forma, o Capítulo 1 mergulha na história e nas definições da violência obstétrica, explorando o surgimento da discussão, a definição e contextualização, e os direitos humanos e fundamentais das mulheres durante o parto. O Capítulo 2, dos tipos de violência obstétrica, analisa as legislações pertinentes como as Leis nº 11.108/2005, 11.340/2006 e 13.718/2018 e examina as medidas legais existentes para enfrentar tais violências. O Capítulo 3 é dedicado ao processo de reparação dos danos e à análise da notável invisibilidade da violência obstétrica no Brasil, investigando as formas de reparação e oferecendo uma crítica aprofundada sobre a invisibilidade do delito.
1.1 A VIOLÊNCIA OBSTÉTRICA – HISTÓRIA E DEFINIÇÕES
A violência obstétrica é um tema de crescente importância no campo da saúde materna e dos direitos das mulheres. Para compreendermos esse fenômeno complexo, é fundamental investigar sua história e definições, a fim de lançar luz sobre um problema que afeta a experiência de gestantes e parturientes em todo o mundo, inclusive no Brasil.
Historicamente, a violência obstétrica tem suas raízes profundamente arraigadas nas práticas médicas tradicionais, que frequentemente subjugavam a autonomia e a dignidade das mulheres durante o parto. No passado, as mulheres eram frequentemente desprovidas de voz e controle sobre seu próprio corpo durante o processo de dar à luz, sendo submetidas a procedimentos invasivos, desnecessários ou até mesmo violentos sem seu consentimento informado. Essas práticas muitas vezes eram justificadas sob o pretexto de “proteger” a saúde da mãe e do bebê, mas ignoravam os direitos fundamentais das mulheres (Tonin et al., 2019; Souza; Silva, 2023).
Hoje, a violência obstétrica é reconhecida como uma violação dos direitos humanos das mulheres. Segundo a Organização Mundial da Saúde (2019), a violência obstétrica abarca uma ampla gama de práticas, desde tratamentos desumanos e degradantes até intervenções médicas injustificadas, como episiotomias e cesarianas realizadas sem justificativa clínica adequada, além da negação de acesso a métodos de alívio da dor durante o parto. Tais procedimentos podem ocasionar sérios danos físicos e psicológicos às mulheres, comprometendo significativamente sua saúde e bem-estar.
No contexto brasileiro, Tempesta e França (2021) discorrem que, a violência obstétrica é uma preocupação significativa, apesar de não ter sido totalmente reconhecida e combatida até recentemente, a falta de clareza na legislação e a falta de conscientização sobre esse tipo de violência têm contribuído para sua invisibilidade no ordenamento jurídico brasileiro. No entanto, a crescente conscientização e os esforços de defensores dos direitos das mulheres estão levando a mudanças importantes, com leis e políticas sendo reformuladas para proteger melhor as gestantes e parturientes de práticas prejudiciais e desumanas.
Desta maneira, a violência obstétrica é um problema complexo com raízes históricas profundas, que só agora está começando a receber a atenção e a ação necessárias para proteger os direitos e a dignidade das mulheres durante o processo de dar à luz (Body et al., 2022). Logo, a compreensão das definições e da história desse fenômeno é fundamental para promover mudanças significativas na assistência obstétrica e para garantir que todas as mulheres tenham uma experiência de parto segura, respeitosa e digna.
Nesse capítulo, iremos discutir sobre o surgimento da discussão acerca da violência obstétrica, fomentando as suas definições e contextualizações bem como dos direitos humanos da mulher sobre o parto.
1.1.1 O surgimento da discussão da violência obstétrica
A discussão em torno da violência obstétrica emergiu nas últimas décadas como parte de um movimento mais amplo de conscientização sobre os direitos das mulheres, especialmente no contexto da saúde reprodutiva. Embora suas raízes estejam fundamentadas em práticas históricas e culturais, sua crescente visibilidade se deve a várias influências contemporâneas (De Almeida et al., 2020).
O Movimento pelos Direitos das Mulheres, que ganhou destaque ao longo do século XX, foi uma força impulsionadora fundamental na conscientização e na busca pela igualdade de gênero em diversas esferas da sociedade, incluindo a saúde (De Almeida et al., 2020). De acordo com Souza (2020), as feministas e defensoras dos direitos das mulheres desempenharam um papel crucial em expor e combater a desigualdade e o desrespeito que as mulheres frequentemente enfrentavam nos sistemas de saúde, particularmente no contexto do parto.
No início do século XX, a medicina e a obstetrícia eram dominadas por homens, e as decisões sobre o parto e a saúde reprodutiva das mulheres eram frequentemente tomadas sem o consentimento informado ou a participação ativa das pacientes (Souza, 2020). Conforme Milena Neres e Rocha Martins (2021), as práticas médicas invasivas e prejudiciais eram realizadas sem questionamentos, muitas vezes resultando em traumas físicos e emocionais para as mulheres.
Os movimentos feministas destacaram a necessidade de uma abordagem mais centrada na mulher e nos direitos das pacientes em relação ao parto e à saúde reprodutiva, no qual, argumentava-se que, as mulheres deveriam ter o direito de tomar decisões informadas sobre seu próprio corpo e sua saúde, incluindo o direito de escolher o tipo de parto que desejam e de receber tratamento respeitoso e digno por parte dos profissionais de saúde (Souza, 2020).
Segundo Cavalcanti et al (2021), à medida que o movimento feminista cresceu e ganhou força, as discussões sobre a violência obstétrica, consentimento informado e autonomia das pacientes se tornaram cada vez mais proeminentes. O movimento pressionou por mudanças significativas nos sistemas de saúde, incluindo a introdução de políticas que protegem os direitos das mulheres durante o parto e garantem que a experiência seja mais centrada na paciente, respeitosa e livre de abusos.
Hoje, em grande parte devido ao ativismo e à influência do Movimento pelos Direitos das Mulheres, as preocupações com a violência obstétrica são levadas a sério em muitos países, com esforços contínuos para promover a dignidade e os direitos das mulheres durante o parto e em toda a jornada reprodutiva. Essa luta contínua representa um passo importante na busca pela igualdade de gênero e pela melhoria dos cuidados de saúde para todas as mulheres (Tonin; Roque, 2019).
Mugabe e Mariano (2021) enfatizam que, a disseminação da informação e o advento das mídias sociais deram voz às experiências das mulheres, permitindo que compartilhassem suas histórias e levantassem preocupações sobre tratamentos inadequados durante o parto. Esse movimento trouxe à tona a necessidade de uma mudança nos sistemas de saúde para garantir que as gestantes fossem tratadas com respeito e dignidade. Além disso, a pesquisa científica começou a analisar a prevalência e os impactos da violência obstétrica, fornecendo evidências sólidas que sustentam a necessidade de reformas nos cuidados obstétricos.
Contudo, a problemática da violência obstétrica tem recebido crescente destaque nos últimos anos, sobretudo no contexto brasileiro, onde as taxas de ocorrência são alarmantes. Trata-se de uma flagrante violação dos direitos humanos das mulheres, afetando aspectos como sua integridade física, psicológica, autonomia e privacidade.
Em 2018, um estudo realizado pela Agência Nacional de Saúde Suplementar (ANS) em colaboração com o Instituto de Estudos de Saúde Suplementar (IESS) revelou que a violência obstétrica também afeta mulheres que utilizam planos de saúde privados. De acordo com essa pesquisa, 23% das mulheres que deram à luz por meio de planos de saúde relataram ter experimentado algum tipo de violência obstétrica durante o período de gestação, parto ou pós-parto (ANS, 2018).
A Pesquisa Nacional de Saúde, realizada pelo Instituto Brasileiro de Geografia e Estatística (IBGE) em 2019, incluiu perguntas relacionadas à violência obstétrica. De acordo com os dados dessa pesquisa, cerca de 25% das mulheres que tiveram parto nos cinco anos anteriores à pesquisa relataram ter sofrido algum tipo de violência obstétrica.
Segundo a Organização Mundial da Saúde (OMS) em 2014, mulheres grávidas ao redor do mundo enfrentam abusos, desrespeito, negligência e maustratos durante o processo de parto em instituições de saúde, o que pode acarretar consequências adversas tanto para a mãe quanto para o bebê, especialmente em um momento de grande vulnerabilidade para a mulher. No entanto, a OMS (2014) ressalta que, apesar da disseminação dessas experiências, não há consenso internacional quanto à definição e à medida científica desses problemas. Como resultado, a prevalência e o impacto na saúde, no bem-estar e nas escolhas das mulheres ainda não são completamente compreendidos.
1.1.2 Definição e contextualização da violência obstétrica
A problemática da violência obstétrica tem adquirido notoriedade nos últimos anos, particularmente no Brasil, onde as estatísticas referentes a essa forma de violência são alarmantes. Este fenômeno constitui uma violação dos direitos humanos das mulheres, comprometendo tanto sua integridade física como psicológica, bem como sua autonomia e privacidade.
Um estudo conduzido em 2018 pela Agência Nacional de Saúde Suplementar (ANS) em colaboração com o Instituto de Estudos de Saúde Suplementar (IESS) revelou que a violência obstétrica é uma questão que também afeta mulheres que recorrem aos serviços de saúde privados por meio de planos de saúde. Conforme indicado pela pesquisa, aproximadamente 23% das mulheres que deram à luz através de planos de saúde relataram ter sido vítimas de algum tipo de violência obstétrica durante o período que envolve a gestação, o parto ou o pós-parto (ANS, 2018).
A Organização Mundial da Saúde (OMS), em 2014, destacou que mulheres grávidas em todo o mundo enfrentam abusos, desrespeito, negligência e maustratos durante o processo de parto em instituições de saúde, o que pode acarretar em consequências adversas tanto para a mãe como para o bebê, especialmente em um momento em que a mulher se encontra em uma situação de grande vulnerabilidade. Entretanto, a OMS também ressaltou que, apesar da disseminação dessas experiências, não existe um consenso internacional sobre a definição precisa e métodos científicos de mensuração desses problemas. Consequentemente, a prevalência e o impacto na saúde, bem-estar e nas escolhas das mulheres ainda carecem de uma compreensão completa (OMS,2014, p. 1).
Deste modo, a violência obstétrica constitui uma séria violação dos direitos humanos das mulheres, ocorrendo durante os momentos cruciais do parto e do pós-parto. Sua manifestação abrange diversas formas, desde a negação do atendimento médico adequado até a realização de procedimentos invasivos sem o devido consentimento ou informação apropriada. Importante ressaltar que, essa violência não se limita apenas à conduta de profissionais de saúde, mas também pode estar enraizada em práticas culturais arraigadas na sociedade.
Conforme destacado por Gomes e Alencar (2018), essa forma de violência pode ser definida como ações ou omissões que desrespeitam os direitos das mulheres ao longo das fases de gestação, parto e pós-parto. Isso engloba negligência, abuso físico e psicológico, coerção, humilhação e até mesmo violência sexual. A violência obstétrica, portanto, emerge como um sério problema de saúde pública, acarretando impactos significativos na saúde física e emocional das mulheres, com potenciais efeitos duradouros em suas vidas.
Esse fenômeno requer uma resposta abrangente e efetiva por parte das autoridades de saúde e legisladores para garantir que as mulheres tenham um ambiente seguro e respeitoso durante o parto, bem como para assegurar a observância de seus direitos humanos fundamentais ao longo desse processo.
A violência obstétrica não é apenas uma questão de saúde, mas também uma violação dos direitos humanos das mulheres. O acesso a cuidados de saúde de qualidade durante o parto e o pós-parto é um direito humano fundamental, protegido por diversos instrumentos internacionais de direitos humanos, como a Convenção sobre a Eliminação de Todas as Formas de Discriminação contra a Mulher (CEDAW), a Convenção sobre os Direitos da Criança (CRC) e a Declaração Universal dos Direitos Humanos (DUDH).
Apesar dessas proteções legais, a violência obstétrica persiste como um problema generalizado em todo o mundo, afetando principalmente as mulheres em situação de vulnerabilidade socioeconômica, como aquelas que residem em áreas rurais, têm baixa escolaridade ou pertencem a minorias étnicas ou raciais. Isso levanta sérias preocupações sobre a igualdade de acesso aos cuidados de saúde e o tratamento digno durante o parto, independente da origem étnica, social ou econômica das mulheres.
Tornar efetiva a proteção dos direitos humanos das mulheres durante o parto requer ações coordenadas em âmbito internacional e nacional. É imperativo que governos e organizações de saúde adotem medidas para conscientizar profissionais de saúde, desenvolver políticas de saúde baseadas em evidências e promover uma cultura de respeito e dignidade no atendimento obstétrico. Somente assim podemos avançar em direção a um cenário em que todas as mulheres tenham acesso a cuidados de saúde maternos de qualidade, livres de qualquer forma de violência e discriminação.
1.1.3 Os direitos humanos e fundamentais das mulheres durante o parto
Conforme afirmado por Diniz (2018), a violência obstétrica se apresenta em diversas facetas, abrangendo desde a desconsideração pela autonomia da mulher até a realização de procedimentos invasivos sem seu consentimento, passando pela falta de informações apropriadas acerca do processo de parto e das intervenções médicas. Este é um problema de natureza complexa e multifacetada, cujas raízes se estendem por fatores culturais, sociais, econômicos e políticos. Portanto, a escassez de informações e a excessiva medicalização do parto se posicionam como dois dos principais contribuintes para a persistência da violência obstétrica no Brasil (DINIZ, 2016).
A violência obstétrica, compreendida como uma prática que viola a dignidade e a integridade física e psicológica da mulher durante os períodos de parto e pós-parto, claramente constitui uma transgressão aos Direitos Humanos. Ela contradiz o que é estabelecido na Constituição Federal de 1988, a qual garante direitos fundamentais como o direito à vida, à saúde, à liberdade, à igualdade, à não discriminação e à proteção contra a violência (BRASIL, 1988).
A violência obstétrica, quando examinada à luz dos direitos fundamentais consagrados na Constituição Federal de 1988, revela-se como uma questão de extrema relevância e preocupação. A Constituição Federal brasileira estabelece uma série de direitos fundamentais que são aplicáveis a todas as pessoas, incluindo as mulheres durante o processo de gestação, parto e pós-parto.
Primeiramente, a Constituição estabelece o direito à dignidade da pessoa humana como um dos fundamentos da República Federativa do Brasil, conforme o artigo 1º, III (Brasil, 1988). A violência obstétrica, que frequentemente envolve tratamento desrespeitoso, abuso verbal ou físico, e procedimentos médicos invasivos sem consentimento, representa uma violação evidente da dignidade das mulheres durante um momento tão importante de suas vidas.
Além disso, o artigo 196 da Constituição garante o direito à saúde como um direito fundamental de todos, “garantido mediante políticas sociais e econômicas que visem à redução do risco de doença e de outros agravos e ao acesso universal e igualitário às ações e serviços para sua promoção, proteção e recuperação”, o que inclui o acesso a cuidados de saúde de qualidade durante a gravidez, parto e pós-parto (Brasil, 1988). A violência obstétrica, ao comprometer a integridade física e psicológica das mulheres, também configura uma afronta a esse direito fundamental.
E ainda, o princípio da igualdade, consagrado no artigo 5º, I, e a proibição de discriminação com base em gênero (Brasil, 1988), confrontam-se diretamente com a violência obstétrica. Essa prática, que frequentemente afeta de forma desproporcional as mulheres, representa uma forma de discriminação de gênero e uma clara violação do princípio da igualdade.
Além disso, vai de encontro aos princípios da Declaração Universal dos Direitos Humanos promulgada pela Convenção de 1948, que preconiza a proteção dos direitos humanos em escala global.
Os direitos humanos das mulheres durante o parto, à luz da Convenção de 1948 sobre os Direitos Humanos, estabelecem os princípios fundamentais que devem guiar o respeito pelos direitos fundamentais de todas as pessoas, independentemente de sua raça, religião, sexo ou origem. Essa Convenção, de 1948, proclama que todas as pessoas têm direito à dignidade, à liberdade, à igualdade e a um padrão de vida adequado para sua saúde e bem-estar. Esses princípios devem ser plenamente aplicados ao contexto do parto, assegurando que as mulheres sejam tratadas com respeito, dignidade e igualdade durante o processo de dar à luz (ONU, 1948).
Adicionalmente, o direito à não discriminação, conforme estabelecido na Convenção de 1948, implica que todas as mulheres devem receber tratamento igualitário durante o parto, independentemente de sua origem étnica, religião ou condição social. Além disso, o direito à integridade pessoal e à proteção contra tratamento cruel, desumano ou degradante também é reconhecido. Isso implica que todas as mulheres têm o direito de receber cuidados de saúde respeitosos e sensíveis durante o parto, sem estar sujeitas a abusos físicos ou emocionais.
A Convenção de 1948 também reconhece o direito à saúde, incluindo cuidados pré-natais e obstétricos adequados. Isso significa que as mulheres têm o direito de receber cuidados de qualidade durante a gravidez e o parto, com acesso a informações adequadas sobre seu estado de saúde e opções disponíveis. Portanto, os profissionais de saúde devem respeitar a autonomia das mulheres e garantir que elas possam tomar decisões informadas sobre seu próprio corpo e o cuidado de seus bebês (ONU, 1948). Esses princípios fundamentais da Convenção de 1948 estabelecem as bases para a proteção dos direitos humanos das mulheres durante o processo de parto e pós-parto.
O enfoque de Piovesan (2017) sobre a violência obstétrica, sob a ótica dos direitos humanos, enfatiza a importância da erradicação de todas as formas de violência contra as mulheres, incluindo aquelas que ocorrem durante o parto. A autora ressalta que a proteção dos direitos humanos das mulheres durante esse processo é um elemento essencial para promover a igualdade de gênero e a justiça social, devendo estar em consonância com os princípios constitucionais do Brasil.
Nesse contexto, os direitos humanos das mulheres durante o parto estão intrinsecamente vinculados aos princípios estabelecidos na Convenção de 1948 sobre os Direitos Humanos. Assegurar que as mulheres sejam tratadas com dignidade, igualdade e respeito durante o parto não é apenas uma obrigação legal, mas também uma questão de justiça e direitos fundamentais.
Portanto, é imperativo que os governos, os profissionais de saúde e a sociedade em geral trabalhem de forma colaborativa para garantir que as mulheres tenham uma experiência de parto que esteja em total conformidade com seus direitos humanos, conforme delineado na Convenção de 1948 e em outros tratados internacionais relevantes. Essa abordagem reforça a importância de promover a igualdade de gênero e o respeito aos direitos humanos em todos os aspectos da assistência ao parto.
2. TIPOS DE VIOLÊNCIA OBSTÉTRICAS E AS MEDIDAS LEGAIS EXISTENTES NO ORDENAMENTO JURÍDICO BRASILEIRO
A violência obstétrica é um fenômeno que vem ganhando atenção crescente no Brasil e em todo o mundo. Trata-se de uma série de violações dos direitos das mulheres durante o processo de gestação, parto e pós-parto, comprometendo não apenas sua integridade física e psicológica, mas também sua autonomia e dignidade (Brun et al., 2021).
Esse tipo de violência pode se manifestar de diversas maneiras, abrangendo desde agressões verbais e psicológicas por parte de profissionais de saúde até o uso de força física desnecessária, procedimentos médicos invasivos sem consentimento informado e desrespeito às escolhas da mulher. Além disso, a violência obstétrica não se limita apenas às ações individuais de profissionais de saúde, mas também inclui aspectos institucionais, como práticas hospitalares que desrespeitam a dignidade da gestante.
No contexto brasileiro, embora haja avanços legais e normativos, como a Lei Federal nº 11.108, de 7 de abril de 2005 ou Lei do Acompanhante e resoluções do Ministério da Saúde que visam proteger os direitos das gestantes, ainda existem desafios significativos na prevenção e punição da violência obstétrica. Muitas vezes, a falta de conscientização, a dificuldade em comprovar casos e a necessidade de uma reforma mais abrangente no sistema de saúde contribuem para a persistência desse problema.
A Constituição Federal de 1988 estabelece princípios fundamentais, como a dignidade da pessoa humana, a igualdade e o direito à saúde, que são diretamente aplicáveis à proteção dos direitos das mulheres durante o parto
(Brasil, 1988). Além disso, normas e resoluções específicas, bem como o Código Penal, podem ser invocados para combater a violência obstétrica (brasil, 1940).
No entanto, para efetivamente erradicar a violência obstétrica, é necessária uma abordagem abrangente que inclua conscientização, educação, capacitação de profissionais de saúde e mudanças institucionais. É preciso assegurar que todas as mulheres tenham o direito de vivenciar o parto de forma respeitosa, informada e digna, em conformidade com os princípios dos direitos humanos e as normas constitucionais.
Logo, a legislação brasileira, em seu esforço contínuo de garantir a segurança e o respeito aos direitos fundamentais das mulheres, especialmente no contexto do parto e da assistência obstétrica, enfrenta desafios significativos no combate à violência obstétrica. Este capítulo abordará, os tipos de violência obstétrica, bem como as medidas legais existentes no enfrentamento à violência obstétrica.
2.2. Tipos da violência obstétrica
A violência obstétrica assume diversas formas, que vão desde a negação de atendimento médico adequado até a realização de procedimentos invasivos sem consentimento ou informação adequada (vide Figura 1). É fundamental destacar que essa forma de violência não se restringe apenas às ações dos profissionais de saúde, podendo estar enraizada em práticas culturais profundamente arraigadas na sociedade.
Figura 1 – Exemplos de violência obstétrica
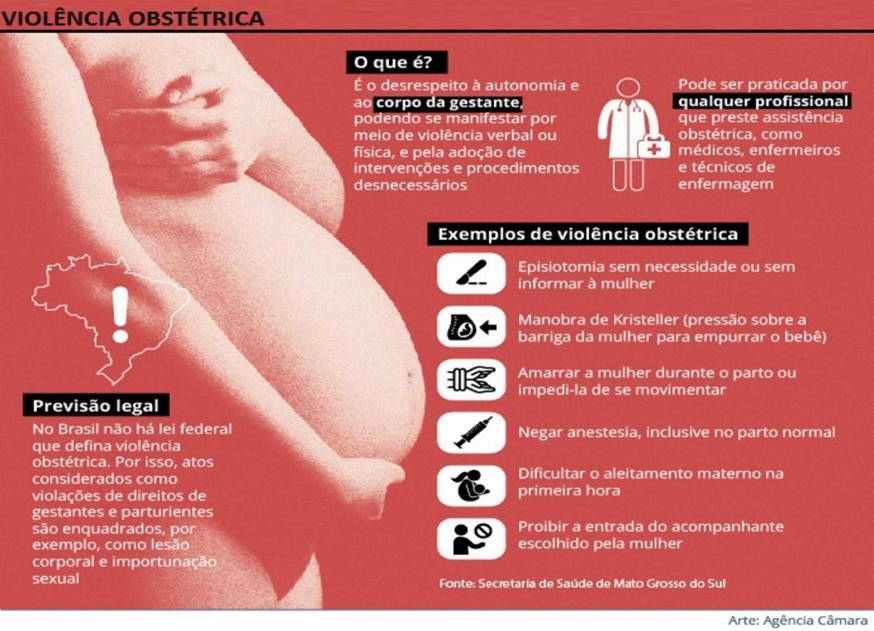
Fonte: Agência Câmara, 2022.
De acordo com Biroli (2016), a violência obstétrica é uma forma de violência de gênero, uma vez que afeta somente mulheres e decorre de uma relação de poder desigual entre homens e mulheres na sociedade, sendo, portanto, um reflexo da forma como a medicina e a sociedade em geral tratam as mulheres e sua capacidade de gestar e dar à luz. Para isso, faz-se necessário uma abordagem interseccional para compreender as múltiplas formas de violência e discriminação que as mulheres enfrentam, considerando aspectos como raça, classe e orientação sexual (BIROLI, 2016).
Segundo Diniz (2018), a violência obstétrica se manifesta de diversas maneiras, como o não respeito à autonomia da mulher, a realização de procedimentos invasivos sem consentimento, a falta de informação adequada sobre o processo de parto e as intervenções médicas, entre outras formas de violação de direitos. Trata-se de um problema complexo e multifacetado, que envolve fatores culturais, sociais, econômicos e políticos, logo, a falta de informação e a medicalização excessiva do parto são alguns dos principais fatores que contribuem para a ocorrência da violência obstétrica no Brasil (DINIZ, 2016).
Conforme De Castro (2020), a violência obstétrica se dá de formas múltiplas, sendo elas: violência física, psicológica verbal, negligência médica e obstétrica, abuso sexual, falha na comunicação e consentimento sobre os procedimentos a serem realizados durante o parto, separar a mãe do bebê, estigmatização e discriminação da mulher por sua natureza, raça e gênero, pressão para realização de procedimento cirúrgico (cesariana), falta de privacidade e intimidade, e desrespeito ao método de escolha do parto.
A violência obstétrica de natureza física envolve a prática de procedimentos médicos invasivos sem o consentimento adequado da mulher. Isso pode incluir episiotomias (cortes no períneo), exames pélvicos invasivos e até mesmo cesarianas desnecessárias. Esses procedimentos, quando realizados sem a devida justificação clínica ou sem o consentimento informado da paciente, constituem uma forma de abuso. O que vai contra o artigo 5º, inciso III da Constituição Federal de 1988 que garante o direito à integridade física e moral da pessoa, os artigos 129, 146 e 146-A do Código Penal;
A violência obstétrica psicológica e verbal envolve ações ou palavras que desvalorizam, humilham, assustam ou menosprezam a mulher durante o parto, incluindo gritos, xingamentos, ameaças e a utilização de linguagem intimidadora por parte dos profissionais de saúde que podem causar danos emocionais graves às mulheres. O que vai contra o artigo 5º, inciso III da Constituição Federal de 1988 que garante o direito à integridade física e moral da pessoa, os artigos 129, 146 e 146-A do Código Penal e a a Lei nº 11.340/2006 (Lei Maria da Penha).
No que tange a negligência obstétrica, Da Cunha et al. (2020) enfatizam que, ocorre quando a mulher não recebe a devida atenção e cuidado durante o parto e o pós-parto, e pode se manifestar na falta de monitoramento adequado da saúde da mãe e do bebê, na recusa de métodos de alívio da dor, na demora para responder a emergências médicas ou na omissão de informações relevantes para a tomada de decisões informadas.
Em relação ao abuso sexual, embora seja menos comum, casos de abuso sexual durante procedimentos médicos obstétricos são relatados envolvendo a realização de toques ou procedimentos invasivos sem consentimento ou de maneira sexualmente inapropriada, causando danos emocionais e psicológicos graves (Ribeiro et al., 2020). O que vai contra o artigo 215-A e 2016-A do Decretolei nº 2.848, de 7 de dezembro de 1940, posto Código Penal brasileiro, em que pondera-se a importunação sexual e o assédio sexual.
O Artigo 215-A, que trata da importunação sexual, é especialmente relevante ao abordar casos em que ocorre abuso sexual durante procedimentos médicos obstétricos, como toques ou procedimentos invasivos, sem o consentimento ou de maneira sexualmente inapropriada (Brasil, 1940). Este artigo reconhece que tais práticas são inaceitáveis e estabelece penas significativas para os infratores. Ele enfatiza a importância de obter o consentimento informado e respeitar a integridade física e emocional das mulheres durante o parto e procedimentos obstétricos
Por sua vez, o Artigo 216-A, que trata do assédio sexual, também é relevante no contexto da violência obstétrica. Ele visa proteger as mulheres contra o constrangimento com o intuito de obter vantagem ou favorecimento sexual, o que pode ocorrer quando um profissional de saúde se aproveita de sua posição de superioridade hierárquica (Brasil, 1940) no ambiente hospitalar. Este artigo reforça a importância de garantir que as gestantes sejam tratadas com respeito e dignidade durante o processo de parto, sem serem submetidas a pressões ou abusos de natureza sexual.
Em suma, esses artigos legais contribuem para a proteção dos direitos das mulheres no contexto da violência obstétrica, estabelecendo um quadro legal que responsabiliza aqueles que cometem abusos sexuais ou assédio durante procedimentos médicos obstétricos. Eles são instrumentos importantes para promover um ambiente seguro e respeitoso no atendimento à saúde materna e para combater a violência obstétrica.
Outro fator, refere-se a falta de comunicação adequada e de obtenção de consentimento informado por parte dos profissionais de saúde é uma forma de violência obstétrica. Conforme Dos Santos Silva et al. (2021), as mulheres têm o direito de serem informadas sobre os procedimentos que serão realizados, seus riscos e benefícios, e de dar ou recusar seu consentimento de maneira livre e informada.
Em alguns casos, a prática de separar a mãe do bebê imediatamente após o parto, sem uma justificativa médica válida, pode ser considerada uma forma de violência obstétrica, interferindo no início do vínculo entre mãe e filho, que é crucial para o bem-estar de ambos (Assunção, 2021).
Na vertente da estigmatização e discriminação, mulheres de diferentes origens étnicas, culturais, sociais e econômicas podem enfrentar estigmatização e discriminação durante o parto. Essa forma de violência obstétrica ocorre quando profissionais de saúde têm atitudes preconceituosas ou discriminatórias com base na origem étnica, religião, classe social ou outros aspectos da identidade da mulher (Menezes, 2020).
Outro fator, refere-se à pressão para realizar cesarianas, dado pela imposição ou pressão excessiva para que uma mulher faça uma cesariana, mesmo quando não há indicação médica clara, é uma forma de violência obstétrica (MENEZES, 2020). A decisão de realizar uma cesariana deve ser baseada em Critérios médicos e no consentimento informado da paciente, conforme a Resolução do Conselho Federal de Medicina (CFM) nº 2.144/2016.
A falta de privacidade e a exposição indevida durante o parto são exemplos de violência obstétrica. A mulher tem o direito à sua privacidade e à preservação de sua dignidade durante o processo de parto (Souza et al., 2019).
O desrespeito à escolha da mulher em relação ao tipo de parto desejado, seja ele vaginal ou cesariana, quando clinicamente viável, constitui uma forma de violência obstétrica. As mulheres devem ser respeitadas em suas decisões e ter suas escolhas respeitadas, desde que não coloquem em risco sua saúde ou a do bebê, conforme a Resolução do Conselho Federal de Medicina (CFM) nº 2.144/2016.
Logo, a violência obstétrica, entendida como uma prática que desrespeita a dignidade, a integridade física e psicológica da mulher durante o processo de parto e pós-parto, logo, é uma violação dos Direitos Humanos, contrariando a questão regulamentada pela Constituição Federal de 1988, que assegura o direito à vida, à saúde, à liberdade, à igualdade, à não discriminação e à proteção contra a violência (BRASIL, 1988).
2.3. Lei nº 11.108/2005, 11.340/2006 e 13.718/2018 e em face a violência obstétrica
No Brasil, a Lei nº 11.108/2005 garante às gestantes o direito de ter acompanhante durante o trabalho de parto, o parto e o pós-parto imediato. Essa norma, dispõe sobre a obrigação dos hospitais públicos e privados de permitir a presença de acompanhante durante todo o período de internação da mulher em trabalho de parto, parto e pós-parto imediato (BRASIL, 2005).
Nesse contexto, a presença do acompanhante é um direito da gestante, desde que seja de sua livre escolha, e o acompanhante deve ser pessoa por ela indicada, que não interfira nos procedimentos técnicos e que esteja em boas condições de saúde (BRASIL, 2005). A Lei nº 11.108/2005 também determina que os hospitais devem orientar as gestantes sobre o direito de ter um acompanhante e garantir as condições adequadas de higiene e conforto para sua permanência.
Além disso, a Lei nº 13.718/2018 não está diretamente relacionada à violência obstétrica, mas é uma legislação que introduziu importantes alterações no Código Penal Brasileiro relacionadas a crimes sexuais e à proteção dos direitos das mulheres. Embora essa lei não trate especificamente da violência obstétrica, ela faz parte do contexto mais amplo de leis e regulamentações destinadas a garantir a proteção e o respeito aos direitos das mulheres, tipificando condutas como a realização de procedimentos invasivos sem consentimento ou a indução do parto sem indicação médica. Na qual, acrescentou-se o artigo 215A ao Código Penal Brasileiro, tipificando o crime de importunação sexual e estabelecendo pena de reclusão de 1 a 5 anos para quem praticá-lo. O crime é caracterizado por atos libidinosos cometidos contra alguém, sem seu consentimento, com o objetivo de satisfazer a própria lascívia ou a de terceiro (BRASIL, 2018).
A Lei nº 13.718/2018 também alterou o artigo 61 da Lei de Contravenções Penais, incluindo a importunação ofensiva ao pudor como contravenção penal, com pena de multa. A nova lei ampliou a proteção à integridade sexual das mulheres e reconheceu a importância de coibir a violência sexual em todas as suas formas (BRASIL, 2018).
Vale destacar que está em curso, o Projeto de Lei 422/23 que inclui a violência obstétrica entre os tipos de violência previstos na Lei Maria da Penha. Essa iniciativa reconhece que a violência obstétrica é uma violação dos direitos das mulheres que pode ocorrer em um contexto de relações familiares ou conjugais, especialmente durante o período de gestação e parto. Ao incorporar a violência obstétrica na Lei Maria da Penha, as mulheres terão um instrumento legal adicional para buscar proteção e justiça quando forem vítimas desse tipo de violência (CAMARA LEGISLATIVA, 2023).
Conforme Decarli, (2022), absolutamente, a violência obstétrica é, inegavelmente, uma forma de violência de gênero que afeta diretamente as mulheres em um momento particularmente vulnerável de suas vidas: o processo de gestação, parto e pós-parto, englobando práticas abusivas, desrespeitosas e, às vezes, até mesmo violentas cometidas contra mulheres durante esse período, muitas vezes por profissionais de saúde.
Ao caracterizar a violência obstétrica como violência de gênero, ela se encaixa perfeitamente no escopo da Lei Maria da Penha (Lei nº 11.340 de 7 de agosto de 2006), que foi promulgada para coibir e prevenir a violência doméstica e familiar contra a mulher (BRASIL, 2006). A inclusão da violência obstétrica nessa lei reconhece que as mulheres têm o direito de serem tratadas com respeito e dignidade durante o parto, e que qualquer forma de violência ou abuso nesse contexto deve ser punida e enfrentada legalmente.
Essa abordagem legal fortalece a proteção das mulheres contra a violência obstétrica e reforça a mensagem de que nenhuma forma de abuso ou desrespeito deve ser tolerada em qualquer fase da vida de uma mulher. Portanto, a inclusão da violência obstétrica na Lei Maria da Penha é um passo importante em direção à garantia dos direitos e da segurança das mulheres durante a maternidade.
2.4. Medidas legais existentes no enfrentamento à violência obstétrica
Além das principais leis que fomentam parcialmente a violência obstétrica, ainda há leis e políticas públicas, que indiretamente conseguem abranger essa problemática tão recorrente no mundo das mulheres. Nesse contexto, pode-se mencionar a lei dos planos de saúde de o estatuto da criança e do adolescente, as políticas da rede Cegonha e a política nacional de atenção obstétrica e neonatal, a política de humanização, bem como o código civil e o código penal.
Todavia é interessante reconhecer que apesar da legislação ter respaldo sobre a conduta errônea que abrange a violência obstétrica, ainda não há legislação diretiva para essa problemática.
A Lei dos Planos de Saúde (Lei nº 9.656/1998), por exemplo, embora não mencione explicitamente a violência obstétrica, estabelece a obrigatoriedade dos planos de saúde de cobrir a assistência ao parto, abrangendo pré-natal, parto e pós-parto. O cumprimento rigoroso dessa lei é essencial para garantir que as mulheres tenham acesso a uma assistência de qualidade e livre de violência ao longo desse processo fundamental em suas vidas. O respaldo legal proporcionado por essa legislação contribui para a promoção de um ambiente de cuidado que respeite os direitos e a dignidade das gestantes. Além disso, por meio da Lei 10.778/2003, as mulheres que enfrentam violência obstétrica têm o direito de requerer a notificação obrigatória às autoridades competentes sobre a violência sofrida, resultante da assistência à saúde, tanto em serviços públicos quanto privados (BRASIL, 2003; CARVALHO, 2017).
O Estatuto da Criança e do Adolescente (ECA – Lei nº 8.069/1990) desempenha um papel relevante indiretamente relacionado à violência obstétrica, uma vez que assegura os direitos das crianças e dos adolescentes. A violência obstétrica, quando ocorre, pode afetar diretamente a saúde do recém-nascido. Portanto, o ECA, ao garantir a proteção das crianças desde o seu nascimento, também contribui para a prevenção de danos decorrentes de práticas obstétricas inadequadas ou abusivas que possam afetar a saúde dos bebês.
Em conjunto, esses dispositivos legais proporcionam um quadro regulatório e ético que busca proteger os direitos das mulheres e dos recém-nascidos durante o processo de parto e atendimento obstétrico. Eles destacam a importância de um ambiente de assistência ao parto digno, respeitoso e de alta qualidade, em linha com os princípios dos direitos humanos e da promoção da saúde maternoinfantil.
É fundamental destacar as importantes iniciativas implementadas pelo Ministério da Saúde do Brasil, como a Rede Cegonha e a Política Nacional de Atenção Obstétrica e Neonatal, que desempenham um papel crucial na promoção de um atendimento humanizado durante o ciclo gravídico-puerperal e na prevenção da violência obstétrica.
A Rede Cegonha, lançada em 2011, representa uma estratégia abrangente do Sistema Único de Saúde (SUS) que tem como objetivo central assegurar o direito de todas as mulheres a um planejamento reprodutivo adequado e à assistência humanizada durante a gravidez, parto e puerpério. Essa iniciativa envolve uma série de ações que abrangem desde o acompanhamento ao longo do ciclo gravídico-puerperal até a realização de partos seguros e a redução da mortalidade materna e neonatal. Além disso, promove a prática do parto humanizado, incentiva a presença do acompanhante e busca reduzir intervenções médicas desnecessárias, contribuindo assim para a prevenção e o combate à violência obstétrica (Brasil, 2011).
A Política Nacional de Atenção Obstétrica e Neonatal é outra peça fundamental no esforço do Ministério da Saúde para melhorar a assistência à saúde materno-infantil em todo o país. Ela estabelece diretrizes abrangentes que guiam a organização da rede de atendimento, protocolos clínicos, capacitação de profissionais, infraestrutura e equipamentos necessários. Essa política coloca ênfase na garantia de atendimento qualificado, integral e humanizado, com o objetivo de promover a saúde das mães e recém-nascidos, ao mesmo tempo em que previne riscos e complicações. Através de ações concretas, essa política contribui para a construção de um ambiente de assistência ao parto que respeita os direitos das mulheres e a dignidade das gestantes (Brasil, s.d.).
Essas iniciativas demonstram o compromisso do governo brasileiro em melhorar a qualidade da assistência obstétrica e combater a violência obstétrica, promovendo boas práticas baseadas em evidências científicas e respeito às mulheres. Elas representam passos significativos em direção a uma assistência ao parto mais humanizada e segura, alinhada com os princípios dos direitos humanos e da saúde materno-infantil.
A Política Nacional de Atenção Obstétrica e Neonatal, em relação à violência obstétrica, desempenha um papel fundamental ao promover práticas baseadas em evidências científicas que respeitam as escolhas das mulheres, reduzem intervenções desnecessárias e enfatizam a importância da comunicação efetiva e respeitosa entre profissionais de saúde e pacientes. Essa abordagem é essencial para a prevenção dessa forma de violência (Brasil, 2005).
Além disso, a Política Nacional de Humanização (PNH), também conhecida como “HumanizaSUS”, representa um pilar significativo no combate à violência obstétrica no Brasil. Lançada em 2003, essa política busca aprimorar a gestão e o atendimento no Sistema Único de Saúde (SUS), aplicando de maneira mais eficaz os princípios de universalidade, integralidade e equidade do SUS de forma humanizada. A PNH valoriza os diversos envolvidos no processo de cuidados de saúde, incluindo usuários, trabalhadores e gestores (Brasil, 2004).
No contexto da violência obstétrica, a Política de Humanização desempenha um papel crucial, incentivando a adoção de práticas de atendimento mais acolhedoras e respeitosas. Ela reconhece e respeita as individualidades, direitos e necessidades específicas das mulheres ao longo do ciclo gravídicopuerperal. A HumanizaSUS promove a escuta ativa e a co-construção de planos terapêuticos, incentivando a criação de ambientes de cuidado que fortaleçam a autonomia e a co-responsabilização entre pacientes e profissionais (Brasil, 2004).
Nesse sentido, a Política de Humanização contribui diretamente para o combate à violência obstétrica ao capacitar profissionais de saúde para lidar com questões emocionais, culturais, sociais e éticas envolvidas no parto e no nascimento. Ela promove a utilização de abordagens de cuidado que respeitam o tempo e o espaço de cada mulher, reduzindo a medicalização excessiva e desnecessária, e priorizando métodos menos invasivos e mais integrados ao contexto de vida das mulheres. Assim, a PNH desempenha um papel essencial na construção de um SUS mais humanizado e eficiente, capaz de enfrentar os desafios impostos pela violência obstétrica e de garantir um atendimento de qualidade centrado nas necessidades das mulheres.
Os órgãos reguladores das profissões de saúde no Brasil, como o Conselho Federal de Medicina (CFM) e o Conselho Federal de Enfermagem (COFEN), são instituições fundamentais para o estabelecimento de normas de conduta ética. Esses conselhos criam e mantêm códigos de ética detalhados, que estipulam diretrizes a serem seguidas por médicos e enfermeiros, respectivamente. Esses códigos são ferramentas vitais para assegurar que os profissionais da saúde atuem de acordo com os mais altos padrões éticos e profissionais. Quando há violações dessas normativas éticas, o profissional pode estar sujeito a uma gama de sanções disciplinares, as quais podem variar desde advertências até a perda da licença para praticar a medicina ou enfermagem.
Especificamente, a Resolução CFM nº 2.217/18, publicada pelo Conselho Federal de Medicina em 2019, não especifica diretamente o que constitui “violência obstétrica”. No entanto, ela proíbe claramente práticas que possam ser interpretadas como tal. Isso inclui a realização ou recomendação de procedimentos médicos que sejam desnecessários ou explicitamente proibidos pela legislação, além de falhar na obtenção do consentimento informado do paciente ou de seu representante legal antes de procedimentos. A resolução também proíbe qualquer comportamento que possa ser considerado tortuoso, assim como qualquer procedimento que seja degradante, desumano ou cruel, princípios esses que são fundamentais para prevenir a violência obstétrica e proteger a dignidade das pacientes.
Além do âmbito ético-profissional, o Código Civil brasileiro, no seu Artigo 186, define de forma clara a responsabilidade civil dos indivíduos, inclusive profissionais de saúde, que cometam violência obstétrica. Este artigo do Código Civil, de acordo com a interpretação jurídica de Teixeira e Rodrigues (2020), estabelece que qualquer pessoa que, por ação ou omissão intencional, negligência ou imprudência, viole direitos alheios e cause dano a outra pessoa, inclusive dano moral, está cometendo um ato ilícito. Assim, este dispositivo legal não só estabelece um padrão de cuidado e respeito no trato com as pacientes, como também atribui responsabilidade direta aos profissionais de saúde, incluindo os que cometem atos de violência obstétrica. Essa medida legal serve para reforçar a proteção à mulher durante o parto e o processo obstétrico, assegurando que ela receba cuidado respeitoso e livre de abuso, negligência ou práticas desumanas.
Complementando as normativas dos conselhos profissionais e do Código Civil, o Código Penal brasileiro também aborda a violência obstétrica de maneira a tipificar como crime determinados atos que possam ser cometidos durante o atendimento obstétrico. O Artigo 18 do referido código aborda a questão do dolo eventual, o qual pode ser aplicado no contexto de práticas associadas à violência obstétrica, cujo caput “Art. 18, inc. I – Entende-se o crime: […] quando o agente deseja o resultado ou assume o risco de produzi-lo” (Brasil, 1940).
De acordo com a interpretação desse artigo, profissionais de saúde que optarem por condutas arriscadas, tendo consciência dos potenciais prejuízos que essas possam causar, poderão ser responsabilizados penalmente. A legislação é clara ao definir que há crime quando o agente, não necessariamente desejando o resultado, assume o risco de produzí-lo (Teixeira; Rodrigues, 2020).
Adentrando mais profundamente no Código Penal, nos deparamos com o Artigo 121, que pode qualificar como homicídio os casos mais graves resultantes de violência obstétrica, configurando-se quando a conduta do profissional de saúde resulta na morte da paciente. Por sua vez, o Artigo 129 pode ser invocado em situações onde procedimentos como a episiotomia ou a manobra de Kristeller, se realizados sem a devida indicação ou consentimento, resultem em lesões corporais à mãe (Brasil, 1940).
Além disso, condutas verbais ou psicológicas intimidadoras ou coercitivas durante o atendimento podem ser enquadradas como crime de ameaça, conforme tipificado no Artigo 147. O Artigo 136, por sua vez, aborda os maus-tratos, os quais podem se estender tanto à mãe quanto ao recém-nascido, configurando-se quando há exposição a condições vexatórias ou desumanas (Brasil, 1940). Estas disposições legais sublinham a seriedade das consequências da violência obstétrica e a necessidade de medidas rigorosas para sua prevenção e punição.
O crescente reconhecimento da violência obstétrica no âmbito jurídico é refletido em decisões judiciais que começam a estabelecer precedentes importantes, responsabilizando não apenas os profissionais de saúde, mas também as instituições onde tais práticas ocorrem. Essas decisões são passos fundamentais para uma mudança efetiva e possuem o potencial de incentivar uma cultura de maior responsabilidade e cuidado no atendimento obstétrico.
Contudo, é imperativo reconhecer que a batalha contra a violência obstétrica no Brasil ainda enfrenta diversos desafios. A prevenção efetiva e o combate a essas práticas nocivas exigem uma conscientização constante, treinamento adequado dos profissionais da saúde e a implementação firme das leis em vigor. Somente através de uma abordagem holística, que envolve educação, conscientização e aplicação de leis, poderemos assegurar que o direito ao atendimento obstétrico respeitoso e sem violência seja uma realidade acessível a todas as mulheres no país.
3. PROCESSO REPARAÇÃO E A NOTÁVEL INVISIBILIDADE DA VIOLÊNCIA OBSTÉTRICA NO BRASIL
A violência obstétrica no Brasil é uma realidade muitas vezes oculta, marcada por uma série de práticas desumanas ou degradantes durante o atendimento à gestante, parturiente ou puérpera. Este fenômeno, apesar de suas graves consequências, permanece notavelmente invisível em muitos aspectos da sociedade e no sistema de saúde. A reparação desses atos não só é necessária, mas também é um direito das mulheres que sofrem com essa forma de violência. O processo de reparação é complexo e enfrenta numerosos desafios, tanto na esfera legal quanto na cultural e social.
Conforme a concepção de Dias (2018), a violência obstétrica é um problema de saúde pública que precisa ser enfrentado, uma vez que, é fundamental o respeito aos direitos das mulheres durante o parto, pois a mulher encontra-se em um momento de vulnerabilidade. Contudo, existe no panorama atual, uma necessidade de aprimoramento da legislação brasileira para garantir a proteção dos direitos das mulheres durante o parto.
No entanto, essas leis não são suficientes para prevenir e punir adequadamente a violência obstétrica. E acontece que, a falta de punição para os casos de violência obstétrica ocorre, em parte, devido à dificuldade em comprovar as agressões e responsabilizar os agressores (FERRAZ; SILVA, 2019). Muitas vezes, as vítimas não denunciam as violências sofridas por medo de retaliação ou por desconhecimento dos seus direitos, o que contribui para a perpetuação desses abusos (FERRAZ; SILVA, 2019). Além disso, muitos profissionais de saúde não estão capacitados para lidar com a questão da violência obstétrica e, muitas vezes, perpetuam essas práticas em seu trabalho.
Nesse contexto, este capítulo irá abordar as formas de reparação dos danos decorrentes da violência obstétrica de acordo com jurisprudências, bem como analisar criticamente a notável invisibilidade da violência obstétrica no Panorama legislativo brasileiro.
3.1 Formas de reparação dos dados decorrentes da violência obstétrica
A reparação dos danos decorrentes da violência obstétrica no Brasil pode assumir diversas formas, abrangendo aspectos legais, psicológicos, médicos e sociais. A fim de restaurar a dignidade e justiça às vítimas, é necessário um conjunto de medidas que considerem a complexidade e a gravidade deste tipo de violência.
A reparação legal e a compensação financeira constituem aspectos fundamentais na correção dos danos sofridos pelas vítimas de violência obstétrica. No âmbito jurídico, as vítimas têm o direito de buscar ressarcimento por meio de ações civis contra os profissionais de saúde e as instituições envolvidas. Sanseverino (2018) defende que a violência obstétrica configura dano moral, passível de reparação. Segundo o autor, a proteção dos direitos humanos das mulheres durante o parto deve ser encarada como uma obrigação do Estado e dos profissionais de saúde.
Neste sentido, vejamos algumas jurisprudências relevantes:
APELAÇÃO CÍVEL. RESPONSABILIDADE CIVIL OBJETIVA DO ESTADO. ERRO MÉDICO. MANOBRA DE KRISTELLER. VIOLÊNCIA OBSTÉTRICA. ERRO MÉDICO. DANO MORAL CONFIGURADO. QUANTUM INDENIZATÓRIO. OBSERVÂNCIA AOS PARÂMETROS DA RAZOABILIDADE E DA PROPORCIONALIDADE. JUROS DE MORA. TERMO INICIAL. SÚMULA 54 DO SJT. ADEQUAÇÃO. SENTENÇA REFORMADA EM PARTE. RECURSO CONHECIDO E PARCIALMENTE
PROVIDO. 1. A Manobra de Kristeller é proibida pelo Ministério da Saúde, sendo sua prática considerada violência obstétrica, principalmente pelo risco de danos neurológicos irreversíveis no feto e danos ginecológicos na mãe; 2. Configurada a responsabilidade civil estatal, há o dever de indenizar e o valor da indenização por danos morais deve ser arbitrado com razoabilidade e proporcionalidade para cumprir a dupla finalidade compensatória e pedagógica, considerando as circunstâncias do caso concreto; 3. A indenização pelo dano moral não tem o objetivo de reparar a dor, mas de compensá-la de alguma forma, minimizando o sofrimento da apelada que sofre em razão do falecimento precoce de seu filho e pela violência obstétrica sofrida quando da prática de manobra proibida; 4. Quanto ao termo inicial dos juros de mora e da correção monetária, aplica-se, respectivamente, as Súmulas n.º 362 e 54 do Superior Tribunal de Justiça. No caso dos juros, a data do evento danoso é o dia do cometimento do erro médico, razão pela qual modifico a sentença nesse ponto; 4. Recurso conhecido e parcial provimento.
(TJ-AM – AC: 06196137320178040001 Manaus, Relator: Airton Luís Corrêa Gentil, Data de Julgamento: 28/04/2022, Terceira Câmara Cível, Data de Publicação: 28/04/2022)
A jurisprudência em questão destaca a responsabilidade civil objetiva do
Estado em casos de erro médico, especificamente referindo-se à prática da Manobra de Kristeller, que é proibida pelo Ministério da Saúde do Brasil por ser considerada uma forma de violência obstétrica devido aos seus riscos de danos irreversíveis ao feto e à mãe. O tribunal reconhece a ocorrência de dano moral, enfatizando que o dever de indenizar não busca reparar a dor em si, que é irremediável, mas sim oferecer uma forma de compensação. Isso é
particularmente significativo no direito brasileiro, onde a responsabilidade civil do Estado é invocada em situações onde o serviço público falha em proteger os cidadãos contra atos de violência obstétrica, configurando-se como um poderoso mecanismo de accountability (TJ-AM, 2022).
A compensação por danos morais assume, portanto, uma função dupla: primeiramente serve como um reconhecimento da dor e sofrimento causados e, em segundo lugar, atua como uma ferramenta pedagógica, incentivando as instituições públicas de saúde a melhorar seus serviços e protocolos para prevenir futuras ocorrências (TJ-AM, 2022).
Além disso, a decisão enfatiza a importância da adequação do quantum indenizatório, respeitando os princípios da razoabilidade e da proporcionalidade. Este ponto é crucial, pois reflete a necessidade de equilibrar a compensação devida à vítima com a capacidade econômica do Estado, assegurando que a indenização seja justa sem impor um ônus excessivo sobre os recursos públicos. A jurisprudência também esclarece o termo inicial para a aplicação dos juros de mora, com base nas Súmulas do Superior Tribunal de Justiça, estipulando que devem ser contados a partir da data do evento danoso, ou seja, o dia em que o erro médico foi cometido. Isso demonstra a intenção do tribunal de garantir uma compensação justa e tempestiva à vítima, aliviando o impacto financeiro do evento traumático e reafirmando a responsabilidade do Estado pela conduta de seus agentes (TJ-AM, 2022).
APELAÇÃO E REMESSA NECESSÁRIA – AÇÃO ORDINÁRIA – RESPONSABILIDADE CIVIL DO ESTADO – DANOS MORAIS – DANOS MATERIAIS – ERRO MÉDICO – OCORRÊNCIA. Pretensão jurisdicional voltada ao recebimento de indenização por dano moral e material, em decorrência de erro médico. Sentença de procedência. RESPONSABILIDADE CIVIL DA ADMINISTRAÇÃO – Teoria do risco administrativo em caso de obrigação de meio – Exigência de prova inequívoca – Atividade médica que não garante resultados ou cura – Acervo probatório suficiente para demonstrar a falha no serviço público de saúde – Comprovação de prestação de serviço público defeituoso – Responsabilidade do réu na modalidade subjetiva, em razão da conduta culposa de seus prepostos. ERRO MÉDICO – Configurado – Laudo pericial que atestou a ocorrência de nexo de causalidade entre o erro médico e o dano causado ao paciente – Presença de falha na prestação do serviço médico – Conduta médica culposa evidenciada
Pressupostos existentes para a configuração de responsabilidade civil. DANO MATERIAL – Laudo pericial que constatou condutas inadequadas nos procedimentos realizados por parte dos prepostos dos corréus – Negligência no atendimento médico prestado – Em se tratando de família de baixa renda, é devido o pensionamento aos pais pela morte de filho menor, sem a necessidade de comprovação da dependência econômica entre as partes – Precedentes do STJ e do TJSP – Inteligência da Súmula nº 471, do STF – Pensão mensal alimentícia devida – Sentença que merece reforma neste ponto. DANO MORAL – Configurado – Caráter pedagógico da reparação por danos morais – Observância da proporcionalidade e da razoabilidade na fixação dos valores, atendidas as condições do ofensor, ofendido e do bem jurídico lesado – Sentença que não merece reforma neste tema. Sentença parcialmente reformada. Remessa necessária e recurso de apelação improvidos. Recurso adesivo parcialmente provido.
(TJ-SP – AC: 10085595320188260565 SP 1008559-53.2018.8.26.0565, Relator: Leonel Costa, Data de Julgamento: 04/04/2022, 8ª Câmara de Direito Público, Data de Publicação: 04/04/2022)
A jurisprudência em questão trata de um caso de responsabilidade civil do Estado devido a um erro médico, o qual resultou em danos morais e materiais ao paciente. A ação ordinária foi julgada procedente em primeira instância, e tanto a apelação quanto a remessa necessária foram consideradas na decisão do Tribunal de Justiça do Estado de São Paulo (TJ-SP).
O fundamento da responsabilidade civil do Estado, nesse caso, é a teoria do risco administrativo, que estabelece que o Estado é responsável pelos danos que seus agentes, nesse caso profissionais da saúde, causarem a terceiros no exercício de suas funções ou em razão delas. A teoria do risco administrativo é uma modalidade de responsabilidade objetiva, porém, o acórdão aponta para uma responsabilidade subjetiva devido à necessidade de demonstração da conduta culposa (negligência, imprudência ou imperícia) dos prepostos do Estado.
O erro médico foi confirmado por meio de laudo pericial, que atestou a existência de nexo causal entre a atuação médica e o dano sofrido pelo paciente, configurando-se, assim, a falha na prestação do serviço público de saúde. A conduta médica culposa foi evidenciada, satisfazendo os pressupostos para a configuração da responsabilidade civil.
Quanto ao dano material, o tribunal reconheceu que houve condutas inadequadas nos procedimentos médicos e negligência no atendimento. Em decorrência disso, foi concedida uma pensão mensal alimentícia aos pais pelo falecimento de um filho menor, com base no entendimento de que, em famílias de baixa renda, presume-se a dependência econômica sem a necessidade de comprovação. Tal entendimento está alinhado com precedentes do Superior Tribunal de Justiça (STJ) e do próprio TJ-SP, bem como com a Súmula nº 471 do Supremo Tribunal Federal (STF).
Por fim, os danos morais foram reconhecidos, enfatizando o caráter pedagógico da reparação e a necessidade de observância dos princípios da proporcionalidade e razoabilidade na fixação do valor indenizatório. A sentença nesse ponto foi mantida sem reformas, demonstrando que o tribunal considerou adequada a compensação estipulada para os danos morais sofridos.
O resultado foi a manutenção da sentença que condenou o Estado a indenizar os danos, com a reforma parcial referente ao pensionamento. O recurso de apelação e a remessa necessária foram improvidos, e o recurso adesivo foi parcialmente provido, indicando que algumas das reivindicações dos apelantes foram atendidas.
Confome de Brito et al. (2020), a indenização por danos morais visa a compensar o sofrimento psíquico e a dor emocional, enquanto a indenização por danos materiais cobre as despesas médicas, tratamentos de reabilitação e outras perdas financeiras diretas decorrentes do ato de violência obstétrica. Além disso, o sistema legal brasileiro permite que as vítimas movam ações penais, as quais podem resultar em sanções aos responsáveis, incluindo multas e até mesmo a perda do direito de exercer a profissão, dependendo da gravidade do caso. Essa via de reparação legal serve não apenas para compensar as vítimas, mas também para reforçar a responsabilização dos profissionais e instituições de saúde, desencorajando práticas abusivas e elevando o padrão de cuidado.
No entanto, enfrentar o sistema judiciário pode ser uma tarefa árdua para as vítimas de violência obstétrica, muitas vezes exigindo uma batalha legal longa e desgastante. A dificuldade de coletar provas concretas, a complexidade dos procedimentos legais e a lentidão na tramitação dos processos podem ser desencorajadoras. Por isso, a atuação de advogados especializados e o suporte de organizações de defesa dos direitos das mulheres são cruciais para orientar as vítimas através deste labirinto legal. A compensação financeira obtida, além de reconhecer o sofrimento vivido, tem o propósito prático de facilitar o acesso a serviços que possam contribuir para a recuperação integral da vítima, tanto no aspecto físico quanto no emocional, e de estabelecer um precedente para a não repetição desses atos, promovendo assim uma mudança cultural e estrutural no atendimento obstétrico.
3.2 Análise crítica sobre a invisibilidade do delito
Culturalmente, existe uma espécie de aceitação tácita da dor e do sofrimento como partes inevitáveis do processo de dar à luz. Essa percepção, muitas vezes, máscara episódios de violência obstétrica, fazendo com que práticas abusivas sejam minimizadas ou completamente ignoradas. A falta de informação e a educação limitada em saúde reprodutiva contribuem para essa invisibilidade, impedindo que as mulheres reconheçam seus direitos e saibam quando eles são violados.
A violência obstétrica é cultural. Profissionais de saúde atendem a mulher grávida, na maioria das vezes, de acordo com a sua experiência pessoal, e de forma despadronizada. Existem os grupos de riscos, aqueles que tem tendência a sofrerem mais do que o comum neste período gestacional, que são as negras, as pobres, as indígenas, as mais velhas e as que estão sozinhas (De Sousa et al., 2021, p.01)
Ainda de acordo com De Sousa (2021), mulheres que se manifestam frequentemente enfrentam descrédito e são acusadas de exagerar suas experiências ou de serem insensíveis às necessidades dos profissionais de saúde. Essa dinâmica é agravada por normas de gênero que historicamente relegaram as mulheres a uma posição de menor autoridade em relação ao seu próprio corpo, especialmente em contextos médicos.
No sistema de saúde, a violência obstétrica frequentemente não é reconhecida ou reportada, em parte devido à normalização de práticas invasivas e não consensuais. Contudo, a falta de protocolos claros, a formação deficiente em humanização do parto entre os profissionais de saúde e a baixa adoção de práticas baseadas em evidências científicas são barreiras adicionais (Santos et al., 2023).
Legalmente, apesar da existência de mecanismos de responsabilização civil e penal, como os artigos do Código Civil e Penal mencionados anteriormente, o caminho para a reparação é repleto de obstáculos. As vítimas de violência obstétrica enfrentam dificuldades em ter seus casos levados adiante devido a desafios como a necessidade de provas, a morosidade do sistema judiciário e a falta de conhecimento específico sobre o tema por parte dos operadores do direito.
Além disso, as políticas públicas são muitas vezes insuficientes ou ineficazes para prevenir a violência obstétrica e promover a reparação adequada para as vítimas. Embora haja uma crescente conscientização e iniciativas como a humanização do parto sejam incentivadas, as ações são ainda incipientes e enfrentam resistência dentro do próprio sistema de saúde.
O processo de reparação para as vítimas de violência obstétrica deve ser multifacetado. Ele deve incluir a compensação adequada para o dano sofrido, o que pode abranger danos morais e físicos. Também é essencial que haja um reconhecimento formal do dano causado pelas instituições e profissionais envolvidos, o que pode vir através de um pedido de desculpas ou uma declaração pública.
No entanto, a reparação não é apenas um ato de justiça individual. É também um passo crucial na prevenção de futuras ocorrências. Portanto, é necessário que haja mudanças estruturais no atendimento obstétrico, incluindo a implementação de políticas de educação e treinamento para profissionais da saúde, a criação de protocolos de atendimento que respeitem a autonomia e a dignidade das mulheres, e a promoção de uma cultura de não violência no atendimento obstétrico.
Deste modo, a luta contra a violência obstétrica no Brasil e o caminho para a reparação desses atos exigem uma abordagem holística que considere as dimensões culturais, sociais, legais e de saúde. É imperativo que as vozes das mulheres sejam ouvidas e que a sociedade reconheça a gravidade deste problema, promovendo mudanças que garantam o direito de cada mulher a um atendimento obstétrico digno e sem violência.
Ademais a jurisprudência brasileira, não é encontrado casos em primeira, segunda e nem terceira instância com o termo violência obstétrica, mas é encontrado casos com o termo erro médico. No entanto, acontece que muitos desses casos, esse erro médico teve violências que estão de forma camufladas sobre o termo “erro”, sendo assim, a mulher somente pode de fato, ingressar com ações cíveis. É de extrema importância relatar que atualmente existe o projeto de lei nº422/23 que inclui a violência obstétrica entre os tipos de violência previstos na Lei Maria da Penha, mas não é possível ter uma punição a determinados tipos de conduta na obstetrícia.
Entende-se que seja necessária uma legislação especifica para sanar essas dificuldades, e o código penal pode ser visto como meio para isso, não só para uma recriminação, mas sim uma prevenção para reduzir o número de delitos, assim, cada vez mais agressores serão punidos e responsabilizados pelos seus atos, fazendo com que a cada dia se diminua os dados decorrentes da violência subsidiário para responsabilizar o agente.
Conclui-se, portanto, que a violência obstétrica ainda é um desafio para o ordenamento jurídico e para a sociedade brasileira como um todo. É imperativo que se desenvolvam políticas públicas efetivas, acompanhadas de educação e treinamento dos profissionais de saúde, para assegurar o respeito aos direitos das mulheres e para promover uma assistência obstétrica livre de violência. Além disso, é fundamental que o sistema judiciário se aproprie da temática, visando a uma efetiva aplicação das leis existentes e, quando necessário, a criação de novas normativas específicas que garantam a proteção integral à saúde e à dignidade da mulher durante o ciclo gravídico-puerperal.
4. CONSIDERAÇÕES FINAIS
Com base nos objetivos específicos delineados pela pesquisa, pode concluir que a violência obstétrica é um fenômeno complexo, multifacetado e profundamente enraizado nas práticas médicas e estruturas sociais e legais no Brasil.
Primeiramente, o surgimento do conceito de violência obstétrica está ligado à evolução das discussões sobre os direitos das mulheres, especialmente em relação à autonomia corporal e à qualidade da assistência à saúde reprodutiva. A violência obstétrica, historicamente normalizada, começa a ser definida à medida que se amplia a compreensão sobre as nuances da violação dos direitos humanos no parto e pós-parto. Essas definições são essenciais para reconhecer a existência do problema e para delinear estratégias de enfrentamento e políticas públicas.
No que diz respeito aos tipos de violência obstétrica, foi possível evidenciar que ela pode se manifestar de diversas formas, desde a negação de atendimento digno, uso de linguagem desrespeitosa, até procedimentos realizados sem consentimento informado e o uso desnecessário de intervenções médicas. Essas manifestações reiteram a necessidade de uma escuta qualificada dos relatos das mulheres e de um entendimento mais amplo sobre a saúde feminina e seus direitos.
Em relação às medidas legais existentes no ordenamento jurídico brasileiro para o combate à violência obstétrica, identificamos que, apesar de haver uma lacuna específica na legislação que tipifique a violência obstétrica como crime, há dispositivos legais gerais que podem ser aplicados, como os que garantem a integridade física e psicológica dos pacientes. No entanto, a aplicabilidade dessas medidas esbarra na falta de conhecimento e de aplicação prática, o que reforça a invisibilidade e a impunidade diante das ocorrências de violência obstétrica.
Quanto ao processo de reparação dos danos decorrentes da violência obstétrica, percebe-se que ele é marcado por obstáculos e por um sistema judiciário que nem sempre está preparado para lidar com as especificidades desses casos, o que contribui para a perpetuação do ciclo de violência e invisibilidade. A reparação efetiva ainda é um desafio que exige não apenas o reconhecimento jurídico do problema mas também uma mudança cultural e estrutural nas práticas de atendimento à gestante e parturiente.
Ao abordar o projeto de lei nº 422/23, que busca enfrentar a violência obstétrica e suas ramificações no sistema de saúde, é recomendável que a legislação seja elaborada com base em uma compreensão ampla e detalhada das realidades enfrentadas pelas mulheres nos ambientes de saúde. Deve-se considerar a inclusão de medidas específicas para a educação continuada dos profissionais de saúde, enfatizando a importância do consentimento informado, da humanização do parto e do respeito à autonomia da mulher.
Além disso, seria proveitoso que o projeto incluísse protocolos claros de atendimento que proíbam práticas desatualizadas e prejudiciais, estabelecendo procedimentos padrão baseados em evidências científicas e melhores práticas internacionais. A implementação de canais de denúncia acessíveis e eficientes também é crucial, bem como a garantia de apoio psicológico para as vítimas de violência obstétrica. Essas recomendações visam não somente a proteção das mulheres mas também a promoção de um ambiente de saúde mais seguro e acolhedor.
Em relação a futuras pesquisas, é essencial que haja um compromisso contínuo com a coleta de dados e análise de casos de violência obstétrica para alimentar constantemente o corpo legislativo com informações atualizadas sobre a eficácia das medidas adotadas. Estudos longitudinais poderiam ser realizados para avaliar os impactos de longo prazo das políticas implementadas sobre as experiências de parto e saúde das mulheres. Ademais, seria pertinente investigar as raízes culturais e estruturais que sustentam a perpetuação da violência obstétrica, assim como realizar comparações com sistemas de saúde internacionais que tenham lidado com sucesso com essas questões. Isso ajudaria a identificar lacunas nas práticas atuais e a desenvolver intervenções mais direcionadas para erradicar a violência obstétrica, contribuindo para a evolução de uma sociedade mais justa e igualitária.
REFERÊNCIAS
AGÊNCIA NACIONAL DE SAÚDE SUPLEMENTAR; INSTITUTO DE ESTUDOS DE SAÚDE SUPLEMENTAR. Parto e nascimento: percepções e experiências de beneficiárias de planos de saúde. Rio de Janeiro: ANS, 2018.
AGÊNCIA NACIONAL DE SAÚDE SUPLEMENTAR; INSTITUTO DE ESTUDOS DE SAÚDE SUPLEMENTAR. Parto e nascimento: percepções e experiências de beneficiárias de planos de saúde. Rio de Janeiro: ANS, 2018.
ALVES, Laiza Soares Leal Moreira; CARREIRO, Marcela Eduarda Alves; DE SOUSA PESSOA, Andréia Nadia Lima. VIOLÊNCIA OBSTÉTRICA: DE QUE FORMA SE POSITIVA A DETURPAÇÃO DOS DIREITOS FUNDAMENTAIS DAS MULHERES À LUZ DA CONSTITUIÇÃO FEDERAL. RECIMA21-Revista Científica MultidisciplinarISSN 2675-6218, v. 4, n. 1, p. e453225-e453225, 2023.
BIROLI, Flávia. Gênero, violência e direitos humanos: a violência obstétrica como violência de gênero. Cadernos Pagu, n. 47, 2016, p. 219-237.
BIROLI, Flávia. Gênero, violência e direitos humanos: a violência obstétrica como violência de gênero. Cadernos Pagu, n. 47, 2016, p. 219-237.
BODY, M. Y. et al. MEU CORPO, DE QUEM SÃO AS REGRAS? PARTEIRAS TRADICIONAIS E A INSTITUCIONALIZAÇAO DO PARTO NO BRASIL: UMA QUESTÃO DE GÊNERO E EDUCAÇÃO. Revista de Estudos em Educação e
Diversidade. v, v. 3, n. 9, p. 1-20, 2022.
BRASIL. Constituição (1988). Constituição da República Federativa do Brasil. Brasília, DF: Senado Federal, 1988.
BRASIL. Constituição (1988). Constituição da República Federativa do Brasil. Brasília, DF: Senado Federal, 1988.
BRASIL. Constituição da República Federativa do Brasil, de 5 de outubro de 1988. Brasília: Subchefia para Assuntos Jurídico da Casa Civil, 1988. Brasília: Subchefia para Assuntos Jurídico da Casa Civil, 1988.
BRASIL. Decreto-lei n. 2.848/1940 – Código Penal. Brasília: Coordenação de Edições Técnicas do Senado Nacional, 1940. BRASIL. Lei n. 11.340/06 de 07 de agosto de 2006 – Lei Maria da Penha. Brasília: Subchefia para Assuntos Jurídicos da Casa Civil, 2006.
BRASIL. Lei nº 10.406, de 10 de janeiro de 2002. Institui o Código Civil. Brasília: Subchefia para Assuntos Jurídicos da Casa Civil, 2002.
BRASIL. Lei nº 11. 634, de 27 de Dezembro de 2007. Dispõe sobre o direito da gestante ao conhecimento e a vinculação à maternidade onde receberá assistência no âmbito do Sistema Único de Saúde. Brasília: Subchefia para Assuntos Jurídicos da Casa Civil, 2007.
BRASIL. Lei nº 11.108/2005 – Altera a Lei no 8.080, de 19 de setembro de 1990, para garantir às parturientes o direito à presença de acompanhante durante o trabalho de parto, parto e pós-parto imediato, no âmbito do Sistema Único de Saúde – SUS. Disponível em: http://www.planalto.gov.br/ccivil_03/_Ato2004-
2006/2005/Lei/L11108.htm. Acesso em: 10 out 2023.
BRASIL. Lei nº 13.718/2018 – Altera o Decreto-Lei no 2.848, de 7 de dezembro de 1940 (Código Penal), para tipificar os crimes de importunação sexual e de divulgação de cena de estupro, e para aumentar a pena do crime de estupro; e o Decreto-Lei no 3.688, de 3 de outubro de 1941 (Lei das Contravenções Penais), para modificar a pena da contravenção de importunação ofensiva ao pudor, e dá outras providências.
Disponível em: http://www.planalto.gov.br/ccivil_03/_Ato2015-
2018/2018/Lei/L13718.htm. Acesso em: 10 maio 2023. BRASIL. Lei nº 8069, de 13 de julho de 1990. Estatuto da Criança e do Adolescente. Rio de Janeiro: Imprensa Oficial, 2002. BRASIL.
BRASIL. Lei nº 9.656, de 3 de junho de 1998. Dispõe sobre os planos e seguros privados de assistência à saúde. Brasília, 1998. Disponível em:
https://www2.camara.leg.br/legin/fed/lei/1998/lei-9656-3-junho-1998-353439publicacaooriginal-1-pl.html. Acesso em: 15 out 2023.
BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Política Nacional de Humanização – PNH. Brasília: 2004.
BRASIL. Rede Cegonha. Ministério da Saúde, 2012. Disponível em: https://bvsms.saude.gov.br/bvs/folder/rede_cegonha.pdf. Acesso em: 08 nov 2023.
BRUN, Camila; MALACARNE, Fernanda; GIONGO, Marina Luiza. Violência Obstétrica, uma Herança Histórica Refletida na Falta de Legislação. Anuário Pesquisa e Extensão Unoesc São Miguel do Oeste, v. 6, p. e27808-e27808, 2021.
CAVALCANTI, Natália Conceição Silva Barros; NAUAR, Ana Lídia; ALMEIDA, Márcia Victoria Carvalho. Educação e empoderamento feminino: estratégias pedagógicas de grupos de humanização do parto e nascimento em Belém do Pará. Educ. Form., Fortaleza, v. 6, n. 2, e4159, maio 2021.
DA CUNHA, Adriana Loureiro et al. Produção de conhecimento sobre violência obstétrica: o lado invisível do parto. Nursing (São Paulo), v. 23, n. 260, p. 3529-3532, 2020.
DA SILVA MONTEIRO, Bianca et al. Violência obstétrica no contexto do cuidado gravídico-puerperal. Research, Society and Development, v. 12, n. 6, p. e26312642294-e26312642294, 2023.
DE ALMEIDA, Natalie Maria de Oliveira; RAMOS, Edith Maria Barbosa. O direito da parturiente ao acompanhante como instrumento de prevenção à violência obstétrica. Cadernos Ibero-Americanos de Direito Sanitário, v. 9, n. 4, p. 12-27, 2020.
DE BRITO, Cecília Maria Costa; OLIVEIRA, Ana Carolina Gondim de A.; DE ALBUQUERQUE COSTA, Ana Paula Correia. Violência obstétrica e os direitos da parturiente: o olhar do Poder Judiciário brasileiro. Cadernos ibero-americanos de direito sanitário, v. 9, n. 1, p. 120-140, 2020.
DE CASTRO, Thamis Dalsenter Viveiros. Violência Obstétrica Em Debate. Lumen Juris: Rio de Janeiro, 2020.
DE MELO, Janinne Santos et al. Relatos de puérperas sobre vivências de violência obstétrica: Um estudo qualitativo. Research, Society and Development, v. 10, n. 8, p. e12310817081-e12310817081, 2021.
DE PAULA ALVES, Franciely; PORTES, Cíntia Regina. Violência obstétrica: o desrespeito à autonomia privada e aviolação do princípio da dignidade da pessoa humana. Revista de Trabalhos Acadêmicos da FAM, v. 6, n. 1, 2021.
DECARLI, Mariana Oliveira. O PARTEJAR E A VIOLÊNCIA OBSTÉTRICA: silenciosa violência e a violência do silêncio. Brazil Publishing: São Paulo, 2022.
DELLA SANTA, Luísa. VIOLÊNCIA OBSTÉTRICA: UMA ANÁLISE PRINCIPIOLOGICA PARA PROTEÇÃO DA MULHER. Revista Brasileira de Educação e Inovação da Univel (REBEIS), v. 1, n. 3, p. 119-132, 2023.
DIAS, Maria Berenice. Violência Obstétrica: uma violação dos direitos humanos das mulheres. São Paulo: Editora Revista dos Tribunais, 2018.
DINIZ, Débora. O que é violência obstétrica?. Cadernos de Saúde Pública, Rio de Janeiro, v. 34, n. 9, 2018, e00074418.
DINIZ, Simone et al. Violência obstétrica como questão de saúde pública no Brasil: origens, definições, tipologia, impactos sobre a saúde materna, e propostas para sua prevenção. Revista Brasileira de Ginecologia e Obstetrícia, v. 38, n. 5, 2016, p. 264272.
DOS SANTOS SILVA, Rayane et al. REFLEXÕES SOBRE A VIOLÊNCIA OBSTÉTRICA NO BRASIL: UMA ANÁLISE À LUZ DOS DIREITOS HUMANOS. Caderno de Graduação-Ciências Humanas e Sociais-UNIT-SERGIPE, v. 7, n. 1, p. 189-203, 2021.
DOS SANTOS SILVA, Rayane et al. REFLEXÕES SOBRE A VIOLÊNCIA OBSTÉTRICA NO BRASIL: UMA ANÁLISE À LUZ DOS DIREITOS HUMANOS. Caderno de Graduação-Ciências Humanas e Sociais-UNIT-SERGIPE, v. 7, n. 1, p. 189-203, 2021.
DOS SANTOSI, Vanessa Cedraz et al. Violência Obstétrica na Perspectiva de Raça/Cor: Uma Revisão Integrativa. Rev Paul Enferm [Internet], p. 31, 2020.
FERRAZ, Carolina; SILVA, Daniele. Violência obstétrica: a falta de impunidade na legislação brasileira. Revista Eletrônica do Curso de Direito da UFSM, v. 14, n. 2, p. 568-583, 2019.
FUNDACAO PERSEU ABRAMO; SESC. Mulheres brasileiras e gênero nos espaços público e privado: uma década de mudanças na opinião pública. São Paulo: Fundação Perseu Abramo, 2010.
GIL, A.C. Métodos e técnicas de pesquisa social. Editora Atlas, 2019.
GOMES, Romeu; ALENCAR, Rayssa. Violência obstétrica como violação dos direitos humanos das mulheres. Ciência & Saúde Coletiva, v. 23, n. 7, p. 2251-2260, 2018.
GOMES, Romeu; ALENCAR, Rayssa. Violência obstétrica como violação dos direitos humanos das mulheres. Ciência & Saúde Coletiva, v. 23, n. 7, p. 2251-2260, 2018. MARCONI, M.A.; LAKATOS, E.M. Fundamentos de Metodologia Científica. Editora Atlas, 2019.
MARQUES, Silvia Badim et al. Violência obstétrica no Brasil: um conceito em construção para a garantia do direito integral à saúde das mulheres. Cadernos iberoamericanos de direito sanitário, v. 9, n. 1, p. 97-119, 2020.
MENEZES, F. R. de et al. O olhar de residentes em Enfermagem Obstétrica para o contexto da violência obstétrica nas instituições. Revista Interface-Comunicação, Saúde, Educação, v. 24, n. 1, p. 1-14, 2020.
MILENA NERES, P.; ROCHA MARTINS, G. . Violência obstétrica: uma análise constitucional do tratamento dado à mulher no momento do parto. Revista Vianna Sapiens, [S. l.], v. 12, n. 2, p. 29, 2021.
MINISTÉRIO DA SAÚDE. Portaria nº. 1.067, de 4 de julho de 2005. Institui a Política Nacional de Atenção Obstétrica e Neonatal, e dá outra providências. MS, 2005.
MUGABE , E. .; MARIANO, E. . RELAÇÕES DE PODER E EXPERIÊNCIAS DE VIOLÊNCIA NOS SERVIÇOS DE PARTO NA CIDADE DE MAPUTO. Revista
Científica da UEM: Série Letras e Ciências Sociais, v. 2, n. 1, 14 Abr. 2021.
OLIVEIRA, Igor do Vale et al. VIOLÊNCIA OBSTÉTRICA NO BRASIL:: OFENSA VELADA À GARANTIA DO DIREITO À SAÚDE DAS MULHERES. Revista Multidisciplinar do Nordeste Mineiro, v. 9, n. 1, 2023. PENA, Júlio César Veiga et al. Relação dos determinantes psicossociais com a prevalência da violência obstétrica.
Revista CPAQV–Centro de Pesquisas Avançadas em Qualidade de Vida| Vol, v. 12, n. 2, p. 2, 2020.
ORGANIZAÇÃO MUNDIAL DA SAÚDE. Prevenção e eliminação de abusos, desrespeito e maus-tratos durante o parto em instituições de saúde. – OMS, 2014. Disponível em:
<http://apps.who.int/iris/bitstream/10665/134588/3/WHO_RHR_14.23_por.pdf>. Acesso em: 10 mai 2023.
PARDIN, Edinho Pereira et al. Pré-Natal como estratégia de prevenção à violência obstétrica. Brazilian Journal of Implantology and Health Sciences, v. 5, n. 4, p. 872882, 2023.
PIOVESAN, Flávia. Direitos Humanos e Justiça Internacional. São Paulo: Saraiva, 2017. RIBEIRO, Deise de Oliveira et al. A violência obstétrica na percepção das multíparas.
Revista Gaúcha de Enfermagem, v. 41, 2020.
SANSEVERINO, Paulo de Tarso Vieira. O dano moral no direito brasileiro. São Paulo: Atlas, 2018.
SOUZA, Ana Clara Alves Tomé de et al. Violência obstétrica: uma revisão integrativa. Rev. enferm. UERJ, p. e45746-e45746, 2019.
SOUZA, JENNIFER RAQUEL SANTOS; SILVA, LUCIANO PATENTE. VIOLÊNCIA OBSTÉTRICA: Reflexões sob a perspectiva dos direitos humanos, da responsabilidade jurídica e do biodireito no contexto brasileiro. Revista Multidisciplinar do Nordeste Mineiro, v. 12, n. 1, 2023.
SOUZA, Juliana Borges. “Parto humanizado e o direito da escolha”: análise de uma audiência pública no Rio de Janeiro. História, Ciências, Saúde-Manguinhos [online], v. 27, n. 4, p. 1169-1186, 2020.
TEIXEIRA, Gabriela Ramos; RODRIGUES, Isabella Ramalho. Violência Obstétrica: Uma análise ótica da responsabilidade penal e garantia de direitos fundamentais. Jus Navigandi, 24 de novembro de 2020, 22:33.
TEMPESTA, Giovana Acacia; FRANÇA, Ruhana Luciano de. Nomeando o inominável. A problematização da violência obstétrica e o delineamento de uma pedagogia reprodutiva contra-hegemônica. Horizontes Antropológicos, v. 27, p. 257-290, 2021.
TONIN, Lara De Souza; ROQUE, Luísa Costa Teixeira. A colonização do parto e a configuração da violência obstétrica: uma abordagem histórico-crítica para uma intervenção profissional propositiva. In: Congresso Brasileiro de Assistentes Sociais 2019. 2019.
TRIBUNAL DA JUSTIÇA DO AMAZONAS. AC: 06196137320178040001 Manaus, Relator: Airton Luís Corrêa Gentil, Data de Julgamento: 28/04/2022, Terceira Câmara
Cível, Data de Publicação: 28/04/2022. Disponível em: https://www.jusbrasil.com.br/jurisprudencia/tj-am/1715690462.Acesso em: 08 nov 2023.
TRIBUNAL DA JUSTIÇA DE SÃO PAULO. AC: 10085595320188260565 SP 1008559-53.2018.8.26.0565, Relator: Leonel Costa, Data de Julgamento: 04/04/2022, 8ª Câmara de Direito Público, Data de Publicação: 04/04/2022. Disponível em: https://www.jusbrasil.com.br/jurisprudencia/tj-sp/1453261054. Acesso em: 08 nov 2023.
