REGISTRO DOI: 10.5281/zenodo.8336826
Caio Diego Barroso de Oliveira1,, Ezequias Alexandre Mendes da Silva 2, Myllena Beatriz Moura de Lira Lima3, Sandra Carolina Farias de Oliveira4, Maria Luiza Tavares Castro5, Donato da Silva Braz Júnior6, Roberto Bezerra da Silva7
RESUMO
Introdução: A Síndrome do Desconforto Respiratório Agudo (SDRA) é uma forma de insuficiência respiratória que se manifesta com baixos níveis de oxigênio no sangue, colapso alveolar e resistência pulmonar elevada. O uso da manobra de recrutamento alveolar (MRA) e do ajuste da pressão positiva ao final da expiração são técnicas aplicadas em tais situações. A tomografia de bioimpedância elétrica (TIE) surge como um método não invasivo para monitorização em tempo real da ventilação pulmonar. Objetivo: Investigar como o TIE pode ser eficaz na avaliação de parâmetros durante o MRA e na configuração da pressão expiratória em adultos com SDRA. Metodologia: Realizamos uma revisão sistemática, consultando as bases de dados Cochrane, PubMed e BVS. Incluímos artigos em inglês e português publicados nos últimos cinco anos e relacionados ao tema. Artigos repetidos ou não pertinentes foram descartados após uma análise inicial do título e resumo. Resultados: Dos 262 artigos identificados, 18 foram escolhidos para análise completa. Os dados indicam que o TIE é útil para avaliar a distribuição de nossos pulmões, servindo como um guia seguro para a aplicação de pressão e volumes elevados. Ela ajuda a determinar, em tempo real, a melhor adequação pulmonar e minimizar a heterogeneidade pulmonar, além de reduzir atelectasias e hiperdistensão pulmonar. Conclusão: A TIE oferece um auxílio valioso na MRA e no ajuste da pressão expiratória final em pacientes com SDRA, favorecendo os melhores estudos clínicos imediatos.
Palavras-chave: Síndrome do Desconforto Respiratório Agudo; Ventilação com Pressão Positiva; Tomografia; Ventilação Pulmonar; Impedância Elétrica.
ABSTRACT
Introduction: Acute Respiratory Distress Syndrome (ARDS) is a form of respiratory failure that manifests itself with low levels of oxygen in the blood, alveolar collapse and high pulmonary resistance. The use of the alveolar recruitment maneuver (ARM) and the adjustment of positive pressure at the end of expiration are techniques applied in such situations. Bioelectrical impedance tomography (EIT) emerges as a non-invasive method for real-time monitoring of pulmonary ventilation. Objective: To investigate how EIT can be effective in assessing parameters during ARM and setting expiratory pressure in adults with ARDS. Methodology: We performed a systematic review, consulting the Cochrane, PubMed and VHL databases. We included articles in English and Portuguese published in the last five years and related to the topic. Repeated or non-relevant articles were discarded after an initial analysis of the title and abstract. Results: Of the 262 articles identified, 18 were chosen for full analysis. The data indicate that EIT is useful for assessing the distribution of our lungs, serving as a safe guide for the application of pressure and high volumes. It helps to determine, in real time, the best pulmonary adequacy and minimize pulmonary heterogeneity, in addition to reducing atelectasis and pulmonary hyperdistension. Conclusion: EIT offers a valuable aid in ARM and end-expiratory pressure adjustment in patients with ARDS, favoring the best immediate clinical trials.
Keywords: Acute Respiratory Distress Syndrome; Ventilation with Positive Pressure; Tomography; Pulmonary ventilation; Electrical Impedance.
Introdução
A Síndrome do Desconforto Respiratório Agudo (SDRA) manifesta-se como uma situação clínica aguda e iminente, impactando o tecido pulmonar. Ela causa inflamação nas áreas alveolares, atelectasias e vazamento de fluido devido ao aumento da permeabilidade dos vasos nos pulmões. A condição é categorizada em níveis de hipoxemia refratária: leve (PaO2 entre 300 e 201 mmHg), moderada (PaO2 entre 200 e 101 mmHg), e grave (PaO2 abaixo de 100 mmHg), de acordo com o consenso de Berlim. Em termos de diagnóstico por imagem, é comum encontrar opacidades em ambos os lados dos pulmões, diminuindo significativamente no interstício pulmonar. Isso leva a uma redução na complacência pulmonar e no volume corrente (VC), resultando em uma alta taxa de mortalidade em pacientes críticos com essa síndrome (BACHMANN et al, 2018).
As causas que levam ao surgimento da Síndrome do Desconforto Respiratório Agudo (SDRA) podem variar e ser categorizadas como pulmonares, como no caso de pneumonia, ou extrapulmonares, como ocorre com uma sepse. Devido à gravidade da proteção respiratória associada ao SDRA, muitos pacientes são selecionados para suporte de ventilação mecânica invasiva (VMI) para manter suas funções específicas e estabilizar o estado clínico. Contudo, a própria ventilação mecânica pode acabar exacerbando o problema ao causar danos ao tecido alveolar, levando a um maior desequilíbrio clínico. As pesquisas têm ajudado a esclarecer os riscos associados ao uso de altos volumes e pressão na ventilação mecânica, levando à adoção de abordagens ventilatórias mais seguras com a intenção de minimizar danos adicionais aos pulmões (SILVERSIDES; FERGUSON, 2013).
Para complementar a ventilação mecânica protetora em pacientes com SDRA com grave hipoxemia resistente ao tratamento, são frequentemente empregadas manobras de recrutamento alveolar (MRA). O objetivo dessas manobras é reabrir alvéolos colapsados, aumentando de forma gradual a pressão positiva ao final da expiração (PEEP) para melhorar tanto a oxigenação do sangue (PaO2/FiO2) quanto a eficiência da circulação de nossos pulmões. Contudo, mesmo quando a abertura e expansão alveolar são bem-sucedidas, esses efeitos são de curta duração. Isso torna necessário encontrar uma PEEP ideal, geralmente determinada por uma redução gradual de 2 em 2 cmH2O após uma ARM, de modo que se alcance a melhor complacência e menor resistência pulmonar (AMATO et al, 2007; KEENAN et al, 2014; ROSA et al, 2007; KEENAN et al, 2014; ROSA et al, 2007; KEENAN et al, 2014; ROSA et al, 2007; al, 2015).
Assim, a Tomografia de Impedância Elétrica (TIE) se apresenta como um método de avaliação não invasivo e livre de radiação que emprega uma corrente elétrica de alta frequência e baixa amplitude, transmitida por eletrodos colocados em ambos os lados do tórax. Isso permite gerar imagens em tempo real da estrutura pulmonar. Utilizada diretamente no leito do paciente com Síndrome do Desconforto Respiratório Agudo (SDRA), essa tecnologia é benéfica para examinar o tecido pulmonar durante as manobras de recrutamento alveolar. Essa avaliação é crucial para aprimorar a relação entre ventilação e perfusão pulmonar e para otimizar as configurações do ventilador (BARBAS et al, 2014; BACHMANN et al, 2018).
Além disso, a TIE possibilita observar a distribuição do ar nos pulmões através de quadrantes divididos em anterior e posterior, permitindo saber a porcentagem das regiões mais ventiladas. As imagens também podem ser seccionadas em áreas gravitacionais, tornando maior a monitorização da ventilação e favorecendo a escolha da PEEP ideal mais assertiva após a MRA, levando em consideração a relação entre colapso e hiperdistensão através da uma corrente elétrica que não se propaga com facilidade pelo ar, formando uma imagem através da impedância gerada nas regiões ventiladas do pulmão (FRERICHS et al, 2003; FRANCHINEAU et al, 2020).
Neste contexto, a tomografia por impedância elétrica (TIE) pode ser uma ferramenta promissora na avaliação e escolha de parâmetros durante a manobra de recrutamento alveolar e titulação de PEEP em pacientes com SDRA, utilizando na imagem do monitor, cores que podem variar de azul claro (zonas de maior ventilação), azul escuro (zonas de menor ventilação) e cinza (zonas onde não há ventilação). Sendo observado durante a incrementação e decrementação da PEEP, a relação entre hiperdistensão e colapso das unidades alveolares (FRERICHS et al, 2003; BACHMANN et al, 2018).
Diante do exposto, a presente revisão tem por objetivo identificar os efeitos da aplicabilidade da tomografia de impedância elétrica como ferramenta de avaliação durante a manobra de recrutamento alveolar e titulação da pressão expiratória final em pacientes adultos com SDRA.
Materiais e Métodos
Designação e seleção dos estudos
A fase de seleção e identificação dos artigos foi realizada por dois pesquisadores. A escolha dos estudos que entraram na amostra foi realizada nas bases de dados Medical Literature Analysis and Retrieval System Online- MEDLINE via PUBMED, Biblioteca Virtual em Saúde- BVS e Cochrane Library- COCHRANE.
Os Descritores em Ciências da Saúde (DeCS) utilizados na língua portuguesa foram os seguintes: Síndrome do Desconforto Respiratório Agudo, Ventilação com Pressão Positiva, Tomografia, Ventilação Pulmonar e Impedância Elétrica, e de acordo com o Medical Subject Headings (Mesh) seriam: Respiratory Distress Ventilation, Positive Pressure Respiration, Tomography, Pulmonar Ventilation, Electric Impedance, tais descritores foram utilizados através de combinações para melhor objetivar a pesquisa. Foi utilizado também o operador booleano AND em todas as bases de dados utilizadas, conforme descrito no Quadro 1.
Quadro 1: Estratégia de busca nas bases de dados
MEDLINE via PUBMED ((Tomography) AND (Electric Impedance)) AND (Respiratory Distress Ventilation) ((Tomography) AND (Electric Impedance)) AND (Positive Pressure Respiration) BVS ((Tomography) AND (Electric Impedance)) AND (Respiratory Distress Ventilation) ((Tomography) AND (Electric Impedance)) AND (Positive Pressure Respiration) COCHRANE ((Tomography) AND (Electric Impedance)) AND (Respiratory Distress Ventilation) ((Tomography) AND (Electric Impedance)) AND (Positive Pressure Respiration) ((Tomography) AND (Electric Impedance)) AND (Positive Pressure Respiration)
Critérios de elegibilidade
Para inclusão, os critérios foram artigos publicados na íntegra, com restrição temporal de cinco anos e linguística para português e inglês, que abordassem a tomografia de bioimpedância elétrica como ferramenta na manobra de recrutamento alveolar em pacientes adultos em ventilação mecânica invasiva com Síndrome do Desconforto Respiratório Agudo e titulação da Pressão Positiva Expiratória Final, em uso ou não de ECMO (Oxigenação Extracorpórea por Membrana).
Foram excluídos artigos com amostras que não incluíssem pacientes com SDRA pulmonar ou extrapulmonar, maiores de 18 anos e/ou que apresentassem instabilidade hemodinâmica, além de serem removidos artigos incompletos e duplicados.
Características dos estudos incluídos e avaliação do risco de viés
Os estudos elegíveis englobaram a natureza de relato e série de casos, estudo prognóstico, guia de prática clínica, estudo de coorte, ensaio clínico controlado e randomizado.
Os resultados encontrados foram analisados por dois pesquisadores independentes (I e II), que seguiram as mesmas estratégias de buscas, porém revisaram e selecionaram de forma isolada. Baseados nos critérios de inclusão e exclusão a fim de garantir um maior rigor metodológico, em um segundo momento, após comparação dos estudos selecionados aqueles excluídos ou incluídos por apenas um dos pesquisadores foram revisados por um terceiro avaliador (III) que interceptaria na decisão de inclusão ou exclusão do artigo, levando em consideração os critérios de elegibilidade, e só após isso pode ser realizada a extração dos resultados.
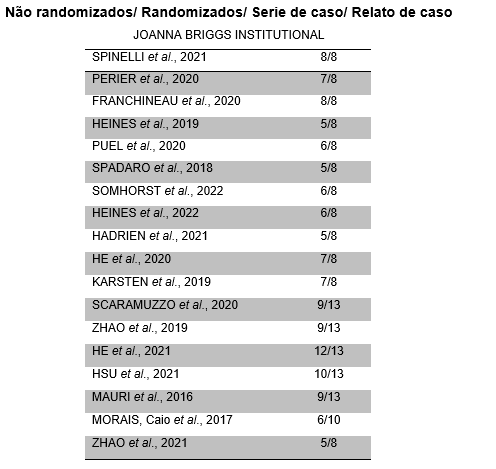
Essa revisão sistemática foi baseada no protocolo COCHRANE, onde foi avaliado o risco de viés individualmente de acordo com a característica de estudo, utilizando a ferramenta de avaliação crítica JOANNA BRIGGS INSTITUTIONAL para estudos não randomizados, randomizados, série de caso e relato de caso.
Resultados
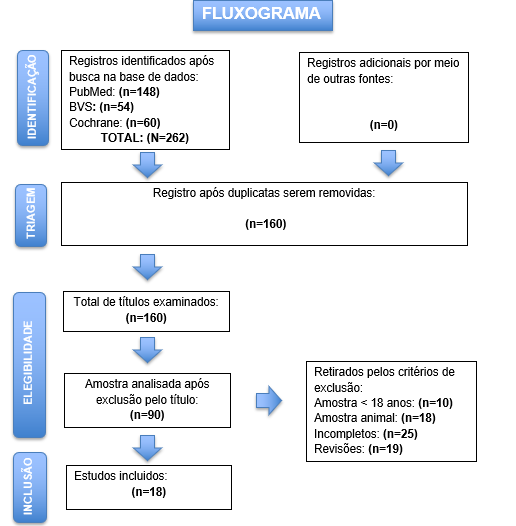
Após pesquisa realizada nas bases de dados, foram encontrados um total de 262 artigos, onde houve remoção das duplicatas restando 160 artigos que foram triados pela leitura do título 90, em sequência foram eliminados 72 a partir dos critérios de inclusão e exclusão. Foram selecionados 18 artigos levando em consideração da leitura na íntegra, conforme o fluxograma de seleção exposto na Figura 1. Para exposição dos resultados foi utilizado o Quadro 2, que permitiu a organização das informações obtidas em coluna, o nome dos autores e ano de publicação, título, tipo de estudo, amostra, objetivos, resultados e conclusão. O Quadro 3 apresenta informações dos protocolos seguidos em cada estudo e o Quadro 4 traz informações sobre o risco de viés de cada estudo utilizado nessa revisão sistemática.
Figura 1 – Fluxograma de seção de estudos para revisão sistemática.
Quadro 2 – Descrição dos estudos selecionados.
AUTOR E ANO TÍTULO TIPO DE ESTUDO N OBJETIVOS RESULTADOS CONCLUSÃO SPINELLI et al., 2021 Unmatched ventilation and perfusion measured by electrical impedance tomography predicts the outcome of ARDS estudo observacional prospectivo N=50 Quantificar ventilação e perfusão à beira do leito por TIE Maior porcentagem de unidades apenas perfundidas foi correlacionada com menor ventilação dorsal e com menor PaO2/FiO 2 razão.
Maior PEEP foi associada a maior razão de unidades somente ventiladas/somente perfundidas no subgrupo de pacientes com complacência
maior que o valor mediano de 41 ml/cmH2O, mas não no subgrupo com menor complacência.TIE permite a avaliação à beira do leito de ventilação e perfusão incomparáveis em pacientes ventilados mecanicamente com SDRA. PERIER et al., 2020 Electrical impedance tomography to titrate positive end-expiratory pressure in COVID-19 acute respiratory distress syndrome observacional transversal prospectivo N=30 Descrever o efeito PEEP na mecânica respiratória em pacientes C-ARDS em posição supina e prona, e em comparação com NC-ARDS. Em comparação com NC-ARDS, C-ARDS exibiu uma melhor PEEP mediana mais alta, mais colapso na PEEP baixa e menos hiperdistensão na PEEP alta. Um nível intermediário de PEEP parece apropriado em metade de nossos pacientes com C-SDRA. Não há evidências sólidas de que a adesão em PEEP baixa possa predizer a resposta à PEEP. SCARAMUZZO et al.,
2020Personalized Positive End-Expiratory Pressure in Acute Respiratory Distress Syndrome: Comparison Between Optimal Distribution of Regional Ventilation and Positive Transpulmonary Pressure Estudo prospectivo fisiológico cruzado N=20 Comparar os efeitos fisiológicos da pressão expiratória final positiva guiada por tomografia de impedância elétrica versus pressão transpulmonar em pacientes afetados pela síndrome do desconforto respiratório agudo. PEEPEIT e PEEPPL diferiram em todos os pacientes. A PEEPTIE determinou uma distribuição mais homogênea da ventilação com menor porcentagem de Espaços Silenciosos dependentes, enquanto a PEEPPL foi caracterizada por pressão de acionamento das vias aéreas inferiores, mas não transpulmonar. A PEEPPL está associada a um menor estresse dinâmico, enquanto a PEEPEIT pode ajudar a otimizar o recrutamento pulmonar e a homogeneidade da ventilação. HE et al., 2021 Early individualized positive end-expiratory pressure guided by electrical impedance tomography in acute respiratory distress syndrome: a randomized controlled clinical trial estudo controlado randomizado, prospectivo N=117 Determinar se a titulação individualizada precoce da PEEP com TIE. Não houve diferença estatística no valor da PEEP entre o grupo TIE e o grupo controle, mas a combinação de PEEP e FiO 2 foi diferente entre os grupos. No grupo controle, foi encontrada uma correlação significativamente positiva entre o valor da PEEP e a FiO2 correspondente. Nosso estudo mostrou uma redução absoluta de 6% na mortalidade no grupo TIE: um resultado estatisticamente não significativo, mas clinicamente não negligenciável. FRANCHINEAU et al.,
2020Prone positioning monitored by electrical impedance tomography in patients with severe acute respiratory distress syndrome on veno-venous ECMO Estudo monocêntrico N=21 Descrever, por meio TIE, o impacto da PP na ventilação global e regional e no nível ideal de PEEP. A PEEP ótima baseada na TIE foi significativamente menor em PP do que na posição supina. A PEEP ótima mediana diminuiu de 14 para 10 cmH 2 O. Treze pacientes aumentaram sua complacência estática em ≥ 3 mL/cmH2O após PP em ECMO. Embora a distribuição do volume corrente basal na TIE possa prever a melhora da complacência estática após PP na ECMO, nossos resultados suportam os benefícios fisiológicos da PP em todos os pacientes com ECMO, modificando a mecânica pulmonar e potencialmente reduzindo o VILI. HSU et al., 2021 Positive end-expiratory pressure titration with electrical impedance tomography and pressure-volume curve: a randomized trial in moderate to severe ARDS ensaio randomizado N=87 Comparar a titulação da pressão expiratória final positiva (PEEP) com a tomografia de impedância elétrica (TIE) e com a alça pressão-volume (PV). Após a otimização, a PEEP foi significativamente maior no grupo PV. A mecânica pulmonar e a oxigenação foram melhores no grupo TIE, mas não diferiram estatisticamente entre os grupos. A taxa de sobrevivência foi menor no grupo PV. Na SDRA moderada a grave, a titulação da PEEP guiada com TIE, em comparação com a curva PV, pode estar associada à melhora da pressão motriz e da taxa de sobrevida. HEINES et al., 2019 Clinical implementation of electric impedance tomography in the treatment of ARDS: a single centre experience observacional retrospectivo N=39 Relatar nossa experiência clínica inicial com o uso da TIE para individualizar a configuração da PEEP em pacientes com SDRA. Após o ajuste da PEEP guiada pela TIE, tanto PaO2/FiO2 e Cdyn aumentaram significativamente em ambos os grupos. No entanto, para ambos os parâmetros, não houve diferenças significativas no tamanho do efeito entre os dois grupos. Nossa experiência em um único centro mostra que a EIT pode ser usada no ambiente clínico. ZHAO et al., 2021 The use of electrical impedance tomography for individualized ventilation strategy in COVID-19: a case report relato de caso N=1 Relatar o uso da TIE para personalizar as estratégias de ventilação em vários estágios durante o tratamento da síndrome do desconforto respiratório agudo (SDRA) associada ao COVID-19. A TIE possibilitou uma manobra de recrutamento com PEEPs mais baixas, sendo possivel ser observado a hiperdistenção máxima e não acrescentar mais valores de PEEP após esse achado, dando início a uma titulação com menores riscos de barotrauma O EIT fornece informações exclusivas que podem auxiliar no gerenciamento da ventilação na pandemia de COVID-19. PUEL et al., 2020 Assessment of electrical impedance tomography to set optimal positive end-expiratory pressure for veno-venous ECMO-treated severe ARDS patients prospectivo observacional N=14 Avaliar a capacidade da tomografia por impedância elétrica (TIE) de escolher a melhor PEEP para esses pacientes. Níveis elevados de PEEP foram significativamente associados a mais hiperdistensão, enquanto a diminuição da PEEP levou a mais zonas colapsadas. A TIE pode ser uma técnica útil de monitoramento em tempo real para otimizar o nível de PEEP em pacientes com SDRA grave sob ECMO. ZHAO et al., 2019 The incidence and interpretation of large differences in EIT-based measures for PEEP titration in ARDS patients ensaio clínico N=30
SDRA
MODERADA
GRAVEExaminar o desempenho de diferentes medidas de TIE durante os ensaios de PEEP com o objetivo de identificar a PEEP “ótima”. A estimativa de superdistensão e colapso com base no Creg tendeu a selecionar PEEP mais baixa, enquanto o índice GI e a tendência de EELI sugeriram configurações de PEEP mais altas. A PEEP “ótima” selecionada por várias medidas baseadas na TIE pode diferir significativamente em alguns pacientes com SDRA. A existência de diferenças entre as medidas de TIE analisadas e a seleção de PEEP “ótima” recomendada pode ser um indicador de pulmões não recrutáveis e resistências heterogêneas das vias aéreas. SPADARO et al., 2018 Variation of poorly ventilated lung units (silent spaces) measured by electrical impedance tomography to dynamically assess recruitment estudo intervencional prospectivo N=14 Comparar, em pacientes intubados com insuficiência respiratória hipoxêmica aguda (IRAH) e síndrome do desconforto respiratório agudo (SDRA), o recrutamento pulmonar medido pela análise da curva PV, com alterações dinâmicas em unidades mal ventiladas do pulmão dorsal (espaços silenciosos dependentes [DSSs]) avaliados por tomografia de impedância elétrica (TIE). As alterações da PEEP induziram o recrutamento alveolar avaliado pelo método da curva PV e alterações na quantidade de DSS. O volume recrutado medido pelas curvas PV correlacionou-se significativamente com a mudança no DSS. A complacência regional do pulmão dependente aumentou significativamente com o aumento da PEEP, enquanto a complacência regional do pulmão não dependente diminuiu de PEEP 5 cmH2O para PEEP 15 cmH2O. A variação dos DSSs medidos dinamicamente pela TIE correlaciona-se bem com o recrutamento pulmonar medido pela técnica da curva P-V. O EIT pode fornecer informações úteis para titulação da PEEP personalizada. SOMHORST et al., 2022 PEEP-FiO 2 table versus EIT to titrate PEEP in mechanically ventilated patients with COVID-19-related ARDS análise retrospectiva de um estudo de coorte N=75 Comparar a PEEP inicial de acordo com a tabela de PEEP-FiO 2 alta e a PEEP personalizada após um estudo de PEEP guiado por EIT. A PEEP estava diminuída ≥ 2 cmH 2 O, e em 24 pacientes, a PEEP estava aumentada
≥ 2 cmH2O. Os pacientes nos quais a PEEP estava diminuída apresentaram melhora
na mecânica respiratória e mais hiperdistensão na região pulmonar não dependente em
níveis mais elevados de PEEP.Um estudo PEEP guiado por EIT resultou em uma mudança relevante na PEEP em 63% dos pacientes. Esses resultados sustentam a hipótese de que a PEEP deve ser personalizada em pacientes com SDRA. HEINES et al., 2022 The global inhomogeneity index assessed by electrical impedance tomography overestimates PEEP requirement in patients with ARDS: an observational study estudo observacional N=45 Avaliar o efeito de um estudo PEEP em ODCL, GI e complacência dinâmica em pacientes com e sem SDRA. Em segundo lugar, os níveis de PEEP de abordagens de “PEEP ideal” por ODCL, GI e complacência dinâmica são comparados. A PEEP ótima média, de acordo com a melhor adesão, foi de 10,3 cmH 2 O na SDRA comparada a 9,8 cmH 2 O em pacientes de cirurgia cardiotorácica. A PEEP ótima de acordo com o ODCL foi de 10,9 na SDRA e 9,6 nos pacientes de cirurgia cardiotorácica. A PEEP ótima de acordo com o GI foi de 17,1 na SDRA comparada a 14,2 nos pacientes de cirurgia cardiotorácica. Atualmente, nenhum padrão-ouro para titulação da PEEP está disponível. Mostramos que, ao usar o GI, os requisitos de PEEP são maiores em comparação com o ODCL e melhor complacência dinâmica durante um teste de PEEP em pacientes com e sem SDRA. HADRIEN et al., 2021 Electrical Impedance Tomography to Detect Airway Closure Heterogeneity in Asymmetrical Acute Respiratory Distress Syndrome. estudo prospectivo fisiológico N=7 A TIE foi usada para avaliar e medir a AOP regional de cada pulmão na SDRA assimétrica com base
na pressão das vias aéreas na qual a impedância regional aumentou em cada pulmão.
Também particionamos cada pulmão em três regiões ao longo de um eixo verticalUsando a curva PV derivada da TIE, descobrimos que o fechamento das vias aéreas foi significativamente diferente entre cada pulmão. AOP foi 1,9 vezes maior no pulmão mais lesionado do que no outro, e os pulmões com os AOPs mais baixos tiveram complacências regionais significativamente maiores, 20 versus 9. A AOP medida pela curva PV do ventilador não foi significativamente diferente da AOP EIT baixa. Quando a PEEP foi aumentada da linha de base da PEEP para a PEEP Final de 8 para 10 cmH2O, PaO2/FiO2 aumentou em +30%. O uso da TIE para titulação da PEEP limitou o risco de hiperdistensão no pulmão menos lesado, a pressão de platô ficou abaixo de 30 cm H2O e a complacência permaneceu estável nesse pulmão. MORAIS et al., 2017 Monitoring of Pneumothorax Appearance with Electrical Impedance Tomography during Recruitment Maneuvers. relato de casos N=15 Monitorar as mudanças no conteúdo aéreo local durante as manobras de recrutamento à beira do leito. Detectamos a ocorrência de um episódio de barotrauma. Nas 25 manobras de recrutamento restantes (96%) realizadas em 14 pacientes, a imagem de TIE não detectou nenhum caso de barotrauma. Na ausência de ventilação de informação regional, não havia indicação clínica clara para reduzir os níveis substanciais de PEEP; de fato, PEEP poderia até ter sido aumentado e aumentar a oxigenação como tentativa de aumentar a Crs. HE et al., 2020 Influence of overdistension/recruitment induced by high positive end-expiratory pressure on ventilation-perfusion matching assessed by electrical impedance tomography with saline bolus estudo prospectivo N=30 Investigar a associação entre hiperdistensão pulmonar/recrutamento induzido por PEEP e VQMatch por tomografia de impedância elétrica (TIE). O aumento da PEEP resultou em recrutamento principalmente nas regiões dorsais e hiperdistensão principalmente nas regiões ventrais. Pacientes no grupo de razão O/R baixa tiveram % de Shunt significativamente maior e % VQMatch menor do que aqueles no grupo de razão O/R alta em ZEEP, mas não em PEEP alta. Uma PEEP alta causou uma melhora significativa do VQMatch%, DeadSpace %, Shunt % e GI no grupo de razão O/R baixa, mas não no grupo de razão O/R alta. A alteração da correspondência ventilação-perfusão foi associada à hiperdistensão regional e ao recrutamento induzido pela PEEP. Uma relação O/R baixa induzida por PEEP alta pode indicar uma ventilação mais homogênea e melhora do VQMatch. KARSTEN et al., 2019 Determination of optimal positive end-expiratory pressure based on respiratory compliance and electrical impedance tomography: a pilot clinical comparative trial estudo piloto N=15 Investigar as diferenças potenciais na PEEP ideal sugerida (BestPEEP) conforme derivado pela complacência respiratória e parâmetros derivados da TIE. Resultados mostraram uma diferença clinicamente relevante nos níveis ideais de PEEP sugeridos ao usar diferentes parâmetros para titulação de PEEP. O nível de PEEP derivado de conformidade revelou uma proporção maior de atelectasia regional residual em comparação com PEEP baseada em EIT. A análise de Bland-Altman indicou uma falta de concordância aceitável entre diferentes abordagens de melhor PEEP, enquanto ODCL parece ser o método mais robusto em nosso conjunto de dados e forneceu o melhor compromisso entre hiperdistensão e colapso. MAURI et al., 2016 Bedside assessment of the effects of positive end-expiratory pressure on lung inflation and recruitment by the helium dilution technique and electrical impedance tomography ensaio clínico controlado randomizado N=20 A tomografia de impedância elétrica foi utilizada para avaliar os efeitos da pressão expiratória final positiva nos determinantes regionais da lesão pulmonar induzida pelo ventilador. Maior recrutamento regional induzido por PEEP avaliado por TIE tanto no pulmão não dependente quanto no dependente, com as regiões não dependentes apresentando valores não significativamente maiores A pressão expiratória final positiva mais alta exerce efeitos mistos sobre os determinantes regionais da lesão pulmonar induzida pelo ventilador.
Quadro 3 – Descrição dos métodos e protocolos dos estudos selecionados.
AUTOR E ANO PARÂMETROS VENTILADOR APLICAÇÃO DA TIE TÉCNICA DE MR TITULAÇÃO DE PEEP SEDAÇÃO INTERVENÇÃO VS CONTROLE SPINELLI et al., 2021. MODO/MODALIDADE: VCV
VC: NC
PEEP BASE: NC
FR: NC
FiO2: NC
PC: NCELETRODOS: 16
LOCALIZAÇÃO: 5° ou 6° EIC
TAXA DE QUADROS: 50 HzNC NC MEDICAMENTOS: NC
RASS: -4 e -5Amostra investigada pela TIE PERIER et al., 2020. MODO/MODALIDADE: VCV
VC: 6ml/kg de peso predito
PEEP BASE: NC
FR: NC
FiO2: NC
PC: NCELETRODOS: 32
LOCALIZAÇÃO: 5° ou 6° EIC
TAXA DE QUADROS: NCNC PEEPtie, partindo de uma PEEP de 18 cmH2O (se a pressão de platô permane-cesse abaixo de 35 cmH2O) com decréscimo de 3 cmH2O a cada 2 minutos, até atingir 6 cmH2O. MEDICAMENTOS: NC
RASS: -4 e -5Amostra investigada pela TIE SCARAMUZZO et al.,
2020.MODO/MODALIDADE: VCV
VC: 6ml/kg de peso predito
PEEP BASE: NC
FR: NC
FiO2: NCELETRODOS: 32 LOCALIZAÇÃO: 4° a 5° EIC TAXA DE QUADROS: NC PEEP incremental de 5 a 23 cmH2O (etapas de 2min e de 3cm H2O). NC MEDICAMENTOS: NC
RASS: -4 e -5I: Configuração da PEEP pela TIE
C: Configuração de PEEP pela pressão transpulmonarHE et al., 2021 MODO/MODALIDADE: PCV
VC: 6 ml/kg de peso predito
PEEP BASE: NC
FR: 12 a 15 irpm
FiO2: NC
PC: 12 a 15 CmH2OELETRODOS: 16
LOCALIZAÇÃO: 4° EIC
TAXA DE QUADROS: NCA PEEP foi aumentada para 21 cmH2O ou 15 cmH2O por 5 min a partir da linha de base. A PEEP era aumentada para 21 cmH2O, se a PEEP basal fosse superior a 10 cmH2O e o paciente tolerasse o aumento. Caso contrário, utilizou-se PEEP de 15 cmH2O. A PEEPtie foi diminuída
gradualmente de 21 (ou 15)
cmH2O para 0 cmH2O
em etapas de 3 cmH2O
a cada 2 min, com base na
hiperdistensão e colapsoMEDICAMENTOS: Midazolam, propofol, fentanil/remifentanil/sufentanil e/ou atracurium
RASS: –4 e -5I: Configuração da PEEP pela TIE
C: Configuração de PEEP pela tabela PEEP/FiO2 baixaFRANCHINEAU et al.,
2020MODO/MODALIDADE: PCV
VC: NC
PEEP BASE:
FR: 20irpm FiO2: NC
PC: 14CmH2OELETRODOS: 16
LOCALIZAÇÃO: 4° EIC
TAXA DE QUADROS: 20 HzAplicando 40 cmH2O por 40 s PEEP decremental foi
realizada a partir de 20 e
diminuindo para 6 cmH2O em etapas de 2 min de 2 cmH2O.MEDICAMENTOS: Propofol, sufentanil e Atracurium
RASS: ≤ -2Amostra investigada pela TIE HSU et al., 2021 MODO/MODALIDADE: VCV
AUTOFLOW
VC: 4 a 6 ml/kg de peso predito
PEEP BASE: 5CmH2O
FR: NC
FiO2: 100%ELETRODOS: 16
LOCALIZAÇÃO: 5° EIC
TAXA DE QUADROS: 20 HzPEEP incremental foi realizado a partir de uma pressão de 5–8 cmH2O com etapas de 2 cmH2O e duração de 2 min por etapa até que a pressão de platô atingisse 35 cmH2O ou pressão arterial instável fosse observada. PEEP decremental com passos de 2 cmH2O e duração de 2 min
por passo (de volta para
5–8 cmH2O).MEDICAMENTOS: Fentanil, Loraze-pam, midazolam, Atracurium, Cisa-tracurim ou a combinação deles
RASS: -4 e -5I: Configuração da PEEP pela TIE
C: Configuração de PEEP pela curva de loop Pressão-VolumeHEINES et al., 2019 MODO/MODALIDADE: PCV
VC: 6 a 8 ml/kg de peso predito
PEEP BASE: NC
FR: NC
FiO2: NCELETRODOS: 16
LOCALIZAÇÃO: 4° ou 5° EIC
TAXA DE QUADROS: 20 HzPEEP incremental para um nível médio de 18 a 20 cmH2O. PEEP decremental, usando
etapas de 2 cm H2O.MEDICAMENTOS: NC
RASS: -4 e -5I: configuração da PEEP pela TIE
C: configuração de PEEP pelo médico assistente baseando-se em parametros como hemodinamica,
saturação e etc.ZHAO et al., 2021 MODO/MODALIDADE: VCV
VC: 400ml/kg
PEEP BASE: 12CmH2O
FR: 20irpm
FiO2: 100%ELETRODOS: NC
LOCALIZAÇÃO: NC
TAXA DE QUADROS: NCPEEP minima de 8 CmH2O até uma PEEP de 20 CmH2O, sendo incrementado valores de 2 em 2 Cm2O em intervalos de 2 minutos até o valor alvo de 20 CmH2O Diminuir de 2 em 2 CmH2O,
onde durante o ato de
decrementação da PEEP era levado em consideração áreas de colapso e hiperdistenção até que chegassem a intersecção entre as mesmas.MEDICAMENTOS: NC
RASS: NCAmostra investigada pela TIE PUEL et al., 2020 MODO/MODALIDADE: PCV
VC: NC
PEEP BASE: NC
FR: NC
FiO2: NCPC: 9,5 CmH2OELETRODOS: 16
LOCALIZAÇÃO: 4° a 6° EIC
TAXA DE QUADROS: 20 HzManobra de recrutament alveolar
máxima mantendo uma
pressão de 40 CmH2O
por 40 sgds,e uma PEEP de
20 CmH2O.Decrementação da PEEP de 20 até 5 CmH2O de 5 em 5 CmH2O a cada 30 min, sendo interrompida se houvesse queda da saturação <85% e instabili- dade hemodinâmica. MEDICAMENTOS: NC
RASS: -4 e -5Amostra investigada pela TIE ZHAO et al., 2019 MODO/MODALIDADE: NC
VC: NC
PEEP BASE: NC
FR: NC
FiO2: NCELETRODOS: 16
LOCALIZAÇÃO: 5° EIC
TAXA DE QUADROS: 20 HzPEEP de 5-8 CmH2O, com in-
cremento de 2 CmH2O
a cada 2 minutos até se atingir uma pressão de platô de 35 CmH2O ou se o paciente apresentasse hemodinâmica instavel.PEEP decremental de 2 CmH2O com intervalos
de 2 minutos sendo avaliado com a TIE.MEDICAMENTOS: NC
RASS: NCAmostra investigada pela TIE SPADARO et al., 2018 MODO/MODALIDADE: VCV
VC: 6 a 8 ml/kg do peso predito
PEEP BASE: NC
FR: NC
FiO2: NCELETRODOS: 32
LOCALIZAÇÃO: NC
TAXA DE QUADROS: 48 HzPEEP 5 cmH2O (fase incremental PEEP5). PEEP 10 cmH2O (fase incremental PEEP10). Manobra de recrutamento (RM) + PEEP 15
cmH2O atingindo uma pressão
de PICO de 40 CmH2O por 40 segundosPEEP 10 cmH2O (fase decremental PEEP10) PEEP 5 cmH2O (fase decrescente de PEEP5). MEDICAMENTOS: propofol, morfina e brometo de rocurônio
RASS: –4 e -5Amostra investigada pela TIE SOMHORST et al., 2022 MODO/MODALIDADE: PCV
VC: NC
PEEP BASE: NC
FR: NC
FiO2: NCELETRODOS: NC
LOCALIZAÇÃO: 4° a 5° EIC TAXA DE QUADROS: NCA pressão das vias aéreas foi aumentada até que a PEEP estivesse 10 cmH 2 O acima da base da PEEP com um mínimo de 24 cmH 2 O, correspondendo à PEEP máxima preconizada
pela tabela de PEEP-FiO 2 alta.A PEEP foi reduzida em etapas de 2 cmH 2 O a cada 30s até que o monitoramento contínuo da TIE mostrasse colapso evidente em comparação com a PEEP máxima. MEDICAMENTOS: propofol, rocurônio, midazolam e/ou opiáceos.
RASS: –5Amostra investigada pela TIE HEINES et al., 2022 MODO/MODALIDADE: PCV
VC: 6 a 8 ml/kg de peso predito
PEEP BASE: NC
FR: NC
FiO2: NCELETRODOS: 16
LOCALIZAÇÃO: 4° ou 5° EIC
TAXA DE QUADROS: 20 HzForam utilizados passos de 2 em 2 CmH2O de PEEP para incrementação. Foram utilizados passos de 2 em 2 CmH2O de PEEP para decrementação. MEDICAMENTOS: Miorrelaxantes
RASS: NCAmostra investigada pela TIE HADRIEN et al., 2021 MODO/MODALIDADE: NC
VC: 6 ml/kg de peso predito
PEEP BASE: NC
FR: NC
FiO2: NCELETRODOS: NC
LOCALIZAÇÃO: NC
TAXA DE QUADROS: NCNC NC MEDICAMENTOS: NC
RASS: NCAmostra investigada pela TIE MORAIS et al., 2017 MODO/MODALIDADE: PCV
VC: NC
PEEP BASE: NC
FR: NC
FiO2: NC
PC: 15 CmH2OELETRODOS: NC
LOCALIZAÇÃO: NC
TAXA DE QUADROS: NCManobra de recrutamento consistiu em três etapas incrementais de PEEP de 25, 30 e 35 cmH2O com uma pressão motriz fixa de 15 cmH2O, ate um platô máximo de 50 cmH2O. NC MEDICAMENTOS: NC
RASS: NCAmostra investigada pela TIE HE et al., 2020 MODO/MODALIDADE: PCV
VC: 6 a 8 ml/kg de peso predito
PEEP BASE: NC FR: NC
FiO2: NCELETRODOS: 16
LOCALIZAÇÃO: 4° EIC
TAXA DE QUADROS: 20 HzA PEEP foi aumentada para um nível alto de PEEP (preferencialmente 15 cmH 2 O)
por mais 10 min em uma única etapa. Se o paciente não fosse capaz de tolerar 15 cmH2O conforme avaliado pelo médico, PEEP de 12 cmH 2 O era usada.NC MEDICAMENTOS: NC
RASS: -4Amostra investigada pela TIE KARSTEN et al., 2019 MODO/MODALIDADE: VCV
VC: 7 ml/kg peso predito
PEEP BASE: NC
FR: NC
FiO2: NCELETRODOS: NC
LOCALIZAÇÃO: 4° EIC
TAXA DE QUADROS: 40 HzPEEP incremental, a PEEP foi aumentada em 5 até 15 mbar a cada 4min, se os pacientes não atingissem um pico de pressão inspiratória de 40 mbar, outras etapas de PEEP eram executadas (20 e 25 mbar, período de 10 a 15 respirações/min) para obter recrutamento pulmonar clinicamente adequado. PEEP decremental, A PEEP
foi reduzida em passos de 2
mbar de 15 mbar para 5 mbar (intervalos de 4 min).MEDICAMENTOS: NC
RASS: NCI: Configuração da PEEP pela TIE
C: Configuração de PEEP pela com-placência do pulmãoMAURI et al., 2016 MODO/MODALIDADE: VCV
VC: 6 a 8 ml/kg de peso predito
PEEP BASE: NC
FR: NC
FiO2: NCELETRODOS: 16
LOCALIZAÇÃO: 5° ou 6°
TAXA DE QUADROS: 20 HzPEEP clínico (PEEP baixo)
PEEP clínico + 5 cmH 2 O (PEEP alto)NC MEDICAMENTOS: NC
RASS: NCAmostra investigada pela TIE
Com base na análise literária realizada, observou-se que a Tomografia por Impedância Elétrica (TIE) possibilita a aplicação de pressão expiratória finais mais baixas, bem como a redução da pressão motriz durante as Manobras de Recrutamento Alveolar (MRA). Isso contribui para a minimização do risco de barotrauma e atua como um método eficaz para detectar pneumotórax. Além disso, foram identificados vários benefícios associados ao ajuste da Pressão Positiva Expiratória Final (PEEP) usando a Tomografia por Impedância Elétrica (TIE). Estes incluem aprimoramento na flexibilidade pulmonar e na eficiência da relação entre ventilação e perfusão (V/Q), transparência com a pressão necessária para abrir as vias aéreas (OAP), redução nos indicadores de irregularidades pulmonares (GI) e espaços de baixa ventilação ( DSS). A técnica também facilita a seleção mais precisa da PEEP ideal, através da medida da impedância pulmonar ao final da expiração (EELI), o que otimiza o equilíbrio entre hiperdistensão e distúrbio pulmonar (ORDL), além de melhorar a ventilação nas áreas menos dependentes do ventilação.
Quadro 4 – Descrição do risco de viés.
Discussão
Esta análise destacou o papel significativo da Tomografia por Impedância Elétrica (TIE) na condução de manobras de recrutamento alveolar e na seleção de uma Pressão Positiva Expiratória Final (PEEP) mais baixa em comparação com outras abordagens tradicionais. O estudo de HSU et al (2021) examinou 87 pacientes com Síndrome do Desconforto Respiratório Agudo (SDRA) grave (PaO2/FiO2 < 100). Os pacientes foram distribuídos aleatoriamente em dois grupos: um grupo de controle que utilizou a técnica de curva pressão-volume (PV) para a manobra de recrutamento alveolar, e um grupo experimental que empregou no TIE. Os resultados mostraram que o grupo que apresentou o TIE teve valores estatisticamente mais baixos de PEEP e pressão motriz após a seleção do PEEP ideal. Notavelmente, esse grupo também apresentou uma taxa de mortalidade menor em comparação com o grupo que utilizou a técnica de curva PV. Essas diferenças foram ainda mais pronunciadas quando os pacientes submetidos à ECMO foram excluídos do grupo que utilizou o TIE.
Complementando essas descobertas, o estudo de FRANCHINEAU et al (2017) descreveu um ensaio de PEEP decremental que usou uma PEEP máxima de 20 CmH2O aplicada durante 20 minutos, seguida de reduções de 5 CmH2O. Eles observaram que manter interrupções de ventilação com volume corrente e pressão motriz baixa em pacientes com SDRA submetidos a ECMO levou a melhores resultados de sobrevivência. A TIE foi empregada para ajustar a PEEP ideal, equilibrando o risco de hiperdistensão com o colapso pulmonar.
Por outro lado, o TIE também se mostrou crucial na identificação rápida de riscos como pneumotórax, que pode ocorrer devido a um excesso de pressão durante as manobras de recrutamento alveolar. Isso permite intervenções corretivas imediatas para mitigar complicações.
No estudo de MORAIS et al (2017), que envolveu uma amostra de 15 pacientes, foi possível detectar um caso de pneumotórax durante uma manobra de recrutamento alveolar graças ao TIE. Sem essa monitorização em tempo real ao lado do leito, não seria viável identificar sinais clínicos sólidos para interromper imediatamente o aumento da PEEP. Complementando essas informações, o trabalho de ZHAO et al (2021) destacou o TIE como uma técnica que permite o recrutamento alveolar com pressão mais baixa. Isso torna possível identificar o ponto de hiperdistensão máxima e iniciar a fase de redução da pressão sem necessidade de aplicar níveis pressóricos altos, minimizando assim o risco de barotrauma.
Com base em seus resultados, o ensaio clínico planejado de CAVALCANTI et al (2017), que incluiu 1.010 pacientes com SDRA de gravidade moderada a alta, indicou que as manobras de recrutamento alveolar estão associadas a um aumento nos riscos de barotrauma, necessidade de desvio por pneumotórax e mortalidade dentro do hospital. A hipótese para esses resultados negativos inclui um aumento na hiperdistensão pulmonar, efeitos adversos sobre a circulação sanguínea e níveis de pressão motriz desproporcionalmente elevados.
No que tange à complacência pulmonar, o TIE permitiu uma avaliação personalizada sob vários níveis de pressão. No estudo de PUEL et al (2020), descobriu-se que a complacência pulmonar era maior ao utilizar PEEPs de 15 e 10 CmH2O. Em contrapartida, uma PEEP de 20 CmH2O resultou em menor complacência, algo atribuído à hiperdistensão dos alvéolos..
Complementando essas descobertas, o estudo de ZHAO et al (2019) revelou variações na Complacência Regional (Creg) em diferentes níveis de PEEP, utilizando diversas informações fornecidas pelo TIE. Notou-se que o Índice de Não Homogeneidade (GI) foi significativamente afetado pelos níveis de PEEP inicial e final. Além disso, outros indicadores como a Impedância Pulmonar Expiratória Final (EELI), o Volume Corrente (VC) e as Regiões de Interesse mostraram que, com níveis mais altos de PEEP, a ventilação era melhorada nas regiões dependentes da imunidade em isenção com níveis mais baixos de PEEP, ao passo que a ventilação em regiões não dependentes diminui.
No estudo de LIU et al (2015), o objetivo foi examinar como a distribuição regional de gases nos pulmões de 18 pacientes com SDRA foi afetada durante um ajuste da PEEP usando TIE durante uma ventilação mecânica. Constatou-se que a MRA e o ajuste subsequente da PEEP tiveram um impacto especial na distribuição de gases nas áreas de circulação monitoradas, ressaltando a utilidade do TIE na otimização da configuração da PEEP.
Por outro lado, os dados relacionados à oxigenação não mostraram mudanças significativas no índice PaO2/FiO2, independentemente do método usado para determinar a PEEP ideal. Esta observação foi confirmada pelo estudo de SOMHORST et al (2022), que analisou 75 pacientes adultos com SDRA. O estudo comparou os efeitos da PEEP alta, conforme sugerido por uma tabela de PEEP-FiO2, com uma PEEP personalizada usando TIE. Embora nenhuma melhoria na relação P/F tenha sido observada em nenhum dos grupos, um teste de aviso de PEEP resultou em uma melhoria notável na oxigenação, mas também em um aumento na pressão de platô (Pplatô).
Para aprimorar a oxigenação via manobra de recrutamento alveolar, HSU et al (2016) relataram um estudo com 19 pacientes adultos com SDRA. Eles observaram uma diminuição na relação P/F quando obtiveram uma PEEP mais baixa, enquanto essa relação melhorou com uma PEEP mais alta. Isso foi confirmado por medidas elevadas tanto de oxigenação arterial quanto de impedância pulmonar expiratória final (EELI). O estudo mostrou que o uso de uma PEEP é mais altamente ampliado significativamente em áreas de regiões de circulação que não são dependentes da gravidade, destacando a utilidade da TIE como um instrumento eficaz para avaliação durante uma manobra de recrutamento alveolar. Isso auxilia na otimização da oxigenação e permite uma seleção mais precisa da PEEP ideal.
Em seu estudo de 2020, HE et al se propuseram a exploração da relação entre a hiperdistensão pulmonar e a manobra de recrutamento alveolar causada por PEEP, utilizando o TIE para esta investigação. Os resultados do estudo indicaram que uma PEEP elevada resulta em uma melhora na relação ventilação-perfusão (V/Q), bem como uma redução no espaço morto (Dead Space), no índice de inomogeneidade global (GI) e no Shunt. Tudo isso foi alcançado mantendo um equilíbrio excessivo entre hiperdistensão e colapso pulmonar.
Assim, com base nas informações apresentadas, a tomografia de impedância elétrica é recomendada pelos pesquisadores como uma ferramenta valiosa de avaliação clínica ao lado do leito. Ela auxilia durante a manobra de recrutamento alveolar e na definição da PEEP ideal em pacientes com SDRA. O método visa não apenas aprimorar a oxigenação, mas também minimizar os riscos de atelectasias e de hiperdistensão pulmonar. Além disso, é útil na identificação de riscos e na detecção de pneumotórax.
Conclusão
De acordo com as constatações deste estudo, a tomografia de impedância elétrica mostrou-se promissora no contexto da manobra de recrutamento alveolar em pacientes com SDRA. Ela se destacou por seu papel na determinação do PEEP ideal, favorecendo melhores resultados terapêuticos em relação a outras estratégias existentes. Notou-se sua eficácia na melhoria da oxigenação, na redução de atelectasias e da hiperdistensão pulmonar, minimizando também o risco de pneumotórax ao ajustar a PEEP. Além disso, permite avaliar a complacência pulmonar em regiões específicas e identificar áreas de inconsistência, ajudando a evitar restrições específicas no pulmão.
No entanto, é crucial observar que a tomografia de impedância elétrica ainda é uma tecnologia pouco acessível em muitos centros médicos que atendem pacientes com esse perfil. Isso torna essencial a formação adequada para o uso e compreensão desta técnica, assim como a divulgação de seus benefícios nos resultados clínicos e na redução da mortalidade.
Em conclusão, a realização de novos estudos com maior rigor na metodologia faz necessidade, com a intenção de padronizar os protocolos utilizados. Além disso, é importante que haja um treinamento eficaz das equipes médicas em técnicas de recrutamento alveolar e ajuste da PEEP.
REFERÊNCIAS
BARBAS, C. V. Diretrizes Brasileiras de Ventilação Mecânica.: Associação de Medicina Intensiva Brasileira e Sociedade Brasileira de Pneumologia e Tisiologia, 2013.
BECKHAUS, A. A.; VILLARROEL M, G. Fisiología respiratoria: circulación pulmonar. Neumologia pediátrica (En línea), v. 17, n. 2, p. 41–45, 2022.
BOS, L. D. J.; WARE, L. B. Acute respiratory distress syndrome: causes, pathophysiology, and phenotypes. Lancet, v. 400, n. 10358, p. 1145–1156, 2022.
BRONCO, A. et al. Clinical Value of Electrical Impedance Tomography (EIT) in the Management of Patients with Acute Respiratory failure: a Single Centre Experience. Physiological Measurement, v. 42, n. 7, 2021.
CAVALCANTI, A. B. et al. Effect of Lung Recruitment and Titrated Positive End-Expiratory Pressure (PEEP) vs Low PEEP on Mortality in Patients with Acute Respiratory Distress Syndrome. JAMA, v. 318, n. 14, p. 1335, 2017.
COSTA, D. C.; ROCHA, E.; RIBEIRO, T. F. Associação das Manobras de Recrutamento Alveolar e Posição Prona na Síndrome do Desconforto Respiratório Agudo. Revista Brasileira de Terapia Intensiva, v. 21, n. 2, p. 197–203, 2009.
COSTA, E. L. V.; LIMA, R. G.; AMATO, M. B. P. Electrical Impedance Tomography.Current Opinion in Critical Care, v. 15, n. 1, 2009.
FIORETTO, J. R.; DE CARVALHO, W. B. Temporal Evolution of Acute Respiratory Distress Syndrome Definitions. Jornal de Pediatria, v. 89, n. 6, p. 523–530, 2013.
FRANCHINEAU, G. et al. Prone Positioning Monitored by Electrical Impedance Tomography in Patients with Severe Acute Respiratory Distress Syndrome on veno-venous ECMO. Annals of Intensive Care, v. 10, n. 1, 2020.
GALHARDO, F. P. L.; MARTINEZ, J. A. B. Síndrome do Desconforto Respiratório Agudo. Medicina (Ribeirão Preto), v. 36, n. 2/4, p. 248–256, 2003.
GRAGOSSIAN, A.; SIUBA, M. T. Acute Respiratory Distress Syndrome. Emergency Medicine Clinics of North America, v. 40, n. 3, p. 459–472, 2022.
HE, H. et al. Influence of overdistension/recruitment Induced by High Positive end-expiratory Pressure on ventilation-perfusion Matching Assessed by Electrical Impedance Tomography with Saline Bolus. Critical Care (London, England), v. 24, n. 1, p. 586, 2020.
HE, H. et al. Early Individualized Positive end-expiratory Pressure Guided by Electrical Impedance Tomography in Acute Respiratory Distress syndrome: a Randomized Controlled Clinical Trial. Critical Care, v. 25, n. 1, 2021.
HEINES, S. J. H. et al. Clinical Implementation of Electric Impedance Tomography in the Treatment of ARDS: a Single Centre Experience. Journal of Clinical Monitoring and Computing, v. 33, n. 2, p. 291–300, 2019.
HEINES, S. J. H. et al. The Global Inhomogeneity Index Assessed by Electrical Impedance Tomography Overestimates PEEP Requirement in Patients with ARDS: an Observational Study. BMC Anesthesiology, v. 22, n. 1, p. 258, 2022.
HSU, C. F. et al. Electrical impedance tomography monitoring in acute respiratory distress syndrome patients with mechanical ventilation during prolonged positive end-expiratory pressure adjustments. Journal of the Formosan Medical Association, v. 115, n. 3, p. 195-202, 2016.
HSU, H.-J. et al. Positive end-expiratory Pressure Titration with Electrical Impedance Tomography and pressure-volume curve: a Randomized Trial in Moderate to Severe ARDS. Physiological Measurement, v. 42, n. 1, p. 014002, 2021.
KARSTEN, J. et al. Determination of Optimal Positive end-expiratory Pressure Based on Respiratory Compliance and Electrical Impedance tomography: a Pilot Clinical Comparative Trial. Biomedical Engineering / Biomedizinische Technik, v. 64, n. 2, p. 135–145, 2018.
MATOS, G. F. J.; BARBAS, C. S. V. Importância da Tomografia Computadorizada de Tórax na Avaliação de Pacientes com Síndrome do Desconforto Respiratório Agudo. Pulmäo RJ, v. 20, n. 3, p. 13–17, 2011.
MAURI, T. et al. Bedside Assessment of the Effects of Positive end-expiratory Pressure on Lung Inflation and Recruitment by the Helium Dilution Technique and Electrical Impedance Tomography. Intensive Care Medicine, v. 42, n. 10, p. 1576– 1587, 2016.
MORAIS, C. C. A. et al. Monitoring of Pneumothorax Appearance with Electrical Impedance Tomography during Recruitment Maneuvers. American Journal of Respiratory and Critical Care Medicine, v. 195, n. 8, p. 1070–1073, 2017.
PERIER, F. et al. Electrical Impedance Tomography to Titrate Positive end-expiratory Pressure in COVID-19 Acute Respiratory Distress Syndrome. Critical Care, v. 24, n. 1, 2020.
PUEL, F. et al. Assessment of Electrical Impedance Tomography to Set Optimal Positive end-expiratory Pressure for veno-venous ECMO-treated Severe ARDS Patients. Journal of Critical Care, v. 60, p. 38–44, 2020.
RANIERI, V. M. et al. Acute Respiratory Distress Syndrome. JAMA, v. 307, n. 23, 2012.
ROSA, R. G. et al. Uso da Tomografia por Impedância Elétrica Torácica Como Ferramenta de Auxílio às Manobras de Recrutamento Alveolar na Síndrome do Desconforto Respiratório agudo: Relato de Caso e Breve Revisão da Literatura. Revista Brasileira de Terapia Intensiva, v. 27, n. 4, 2015.
ROY, T. K.; SECOMB, T. W. Theoretical analysis of the determinants of lung oxygen diffusing capacity. Journal of Theoretical Biology, v. 351, p. 1–8, 2014.
ROZÉ, H. et al. Electrical Impedance Tomography to Detect Airway Closure Heterogeneity in Asymmetrical Acute Respiratory Distress Syndrome. American Journal of Respiratory and Critical Care Medicine, v. 203, n. 4, p. 511–515, 2021.
SAGUIL, A.; FARGO, M. V. Acute Respiratory Distress Syndrome: Diagnosis and Management. American Family Physician, v. 101, n. 12, p. 730–738, 2020.
SCARAMUZZO, G. et al. Personalized Positive End-Expiratory Pressure in Acute Respiratory Distress Syndrome: Comparison between Optimal Distribution of Regional Ventilation and Positive Transpulmonary Pressure. Critical Care Medicine, v. 48, n. 8, p. 1148–1156, 2020.
SELLA, N. et al. Positive end-expiratory Pressure Titration in COVID-19 Acute Respiratory failure: Electrical Impedance Tomography vs. PEEP/FiO2 Tables. Critical Care, v. 24, n. 1, 2020.
SOMHORST, P. et al. PEEP-FiO2 Table versus EIT to Titrate PEEP in Mechanically Ventilated Patients with COVID-19-related ARDS. Critical Care, v. 26, n. 1, 2022.
SPADARO, S. et al. Variation of Poorly Ventilated Lung Units (silent spaces) Measured by Electrical Impedance Tomography to Dynamically Assess Recruitment. Critical Care, v. 22, n. 1, 2018.
SPINELLI, E. et al. Unmatched Ventilation and Perfusion Measured by Electrical Impedance Tomography Predicts the Outcome of ARDS. Critical Care, v. 25, n. 1, 2021.
TOMASINO, S. et al. Electrical Impedance Tomography and Prone Position During Ventilation in COVID-19 Pneumonia: Case Reports and a Brief Literature Review. Seminars in Cardiothoracic and Vascular Anesthesia, v. 24, n. 4, 2020.
ZHAO, Z. et al. The Incidence and Interpretation of Large Differences in EIT-based Measures for PEEP Titration in ARDS Patients. Journal of Clinical Monitoring and Computing, v. 34, n. 5, p. 1005–1013, 2020.
ZHAO, Z. et al. The Use of Electrical Impedance Tomography for Individualized Ventilation Strategy in COVID-19: a Case Report. BMC Pulmonary Medicine, v. 21, n. 1, 2021.
¹Fisioterapeuta, Hospital Getúlio Vargas (HGV).
2 Fisioterapeuta e pós-graduando em terapia intensiva, Centro de Formação e Aperfeiçoamento Pessoal (CEFAPP)
3Graduanda em Fisioterapia, Centro Universitário Brasileiro (UNIBRA)
4Psicóloga, Cooperativa de Ensino Superior Politécnico e Universitário (CESPU).
5 Graduanda em Medicina, Afya Faculdade de Ciências Médicas,
6 Fisioterapeuta, Cooperativa de Ensino Superior Politécnico e Universitário (CESPU).
7 Enfermeiro, Hospital do Câncer de Pernambuco (HCP).
