REGISTRO DOI: 10.5281/zenodo.8225322
Emídio Almeida Tavares Júnior1
INTRODUÇÃO
Insuficiência cardíaca (IC) é uma síndrome clínica complexa, na qual o coração é incapaz de bombear sangue de forma a atender às necessidades metabólicas tissulares, ou pode fazê-lo somente com elevadas pressões de enchimento. Tal síndrome pode ser causada por alterações estruturais ou funcionais cardíacas e caracteriza-se por sinais e sintomas típicos, que resultam da redução no débito cardíaco e/ou das elevadas pressões de enchimento no repouso ou no esforço.
Diagnóstico da insuficiência cardíaca é clínico, através da história contada pelo paciente de intolerância aos esforços, falta de ar ao deitar e inchaço nos membros inferiores ou abdome, aliado aos achados do exame físico de acúmulo de sangue nos pulmões e no organismo como um todo. O exame que confirma a insuficiência cardíaca é o ecocardiograma e substâncias produzidas pelo coração insuficiente também podem auxiliar no diagnóstico, como o peptídeo natriurético tipo B, conhecido como BNP. Parte fundamental do diagnóstico é tentar estabelecer a causa, uma vez que pode implicar em tratamentos específicos.
Por se tratar de uma doença que leva ao acúmulo de líquido nos pulmões e no organismo como um todo, o uso de diuréticos e orientação de restrição de ingesta de sal e líquidos para os pacientes sintomáticos é parte fundamental para alívio dos sintomas. Nos pacientes compensados em relação ao acúmulo de líquido, a atividade física orientada deve ser estimulada e melhora a qualidade de vida e tolerância ao exercício.
Clinicamente, paciente com insuficiência cardíaca tende a apresentar dispneia, astenia, edema de membros inferiores, entre outros sintomas, que normalmente, respondem bem quanto o tratamento clínico começa, porém, nos casos em que não se obtém boa resposta, apesar de tratamento clínico otimizado, existe a possibilidade do implante de um marcapasso para melhora e controle dos sintomas decorrentes da evolução clínica da doença.
Undersensing é um fenômeno visualizado no eletrocardiograma, em que há uma perda da sensibilidade do marcapasso, decorrente de uma despolarização intrínseca (atrial ou ventricular) que não é sentida pelo marcapasso, a qual pode ocorrer devido diversos fatores, tais como: programação inadequada de sensibilidade, posicionamento incorreto de eletrodo, tempo de implante do eletrodo, mudança do sinal intracardíaco intrínseco, sinais de baixa amplitude e hipercalemia. Identificar tais alterações é essencial para orientar a terapêutica.
RELATO DE CASO
1. Identificação: W. F. O., sexo feminino, 66 anos, viúva.
2. Queixa principal: “inchaço e falta de ar”
3. História da Doença Atual: Paciente dá entrada novamente neste serviço (última internação há 2 meses com duração aproximada de 1 mês) com piora do quadro de dispnéia e anasarca nas duas últimas semanas, de caráter progressivo. Encontra-se, no momento da admissão, com dispneia aos pequenos esforços e plenitude pós-prandial. Queixa-se ainda de prurido em região proximal de MMSS, que irradiada para dorso desde alta hospitalar anterior. Nega dor abdominal, diarreia, êmese, febre, vertigem. Funções fisiológicas preservadas. Faz acompanhamento ambulatorial com cardiologista em Araújo Lima e Hospital Francisca Mendes, onde realizou implante de marcapasso em abril/2019.
4. História Patológica Pregressa: Diabetes Mellitus tipo 2 e hipertensão há mais de 10 anos. (apresentou emergência hipertensiva em 2016). Insuficiência Cardíaca Congestiva há 5 anos. Histerectomia, colecistectomia e apendicectomia há 5 anos. Anemia crônica. Cirrose hepática. Hérnia abdominal.
5. História Familiar: Filho com história de Acidente Vascular Encefálico isquêmico aos 43 anos. Nega história familiar de Diabetes Mellitus, Hipertensão, hepatopatia, cardiopatia e neoplasia. Desconhece a história familiar paterna.
Exame físico
Peso: 74kg/ Pressão arterial: 150/90mmHg/ Frequência Cardíaca: 73bpm/ Frequência Respiratória: 28 irpm/ saturação de oxigênio: 97%/ Circunferência abdominal: 116,5cm
● Somatoscopia: Regular estado geral, Glasgow 15, sem déficits neurológicos focais, taquidispneia, hipocorada (+/4+), anasarcada, afebril ao toque, anictérica, acianótica
● Cabeça e pescoço: Turgência jugular em lado esquerdo. Sem adenomegalias
● Oroscopia: Ausência de hiperemia, hipertrofia, foco infeccioso e demais alterações
● Tórax: atípico, sem abaulamentos ou retrações. Presença de marcapasso em lado direito.
Manchas e pápulas com crostas hemáticas, associadas a prurido, em dorso.
Ausculta pulmonar: Murmúrio Vesicular com crepitações em terço médio e bases pulmonares bilateralmente.
Ausculta cardíaca: Ritmo Cardíaco Regular em 2 Tempos, bulhas hipofonéticas.
● Abdome: Globoso, cicatriz umbilical centralizada, cicatriz de laparotomia (centralizada e na vertical), presença de hérnia abdominal. Máculas hipercrômicas difusas e esparçadas. Presença de ascite importante (Piparote +). Presença de edema de parede abdominal. Palpação de fígado e baço dificultada devido ascite. Ausência de massas palpáveis. Abdome indolor à palpação superficial e doloroso à palpação profunda em hipocôndrio direito. Circunferência abdominal de 116,5 cm
● Extremidades: Edema em membros inferiores 4+/4+, cacifo presente. Ausência de edema em membros superiores.
EXAMES COMPLEMENTARES:
Ecodopplercardiograma a cores (10/06/16): Cardiopatia isquêmica/hipertensiva, com disfunção sistólica grave.
Cineangiocoronariografia (21/09/16): Cardiopatia dilatada VE com função sistólica deprimida em grau acentuado. Disfunção diastólica grau II do ve – Padrão pseudonormal. Alteração senil da valva aórtica. Insuficiência mitral e aórtica de grau leve. Hipertensão pulmonar de grau moderado.
Eletrocardiograma (15/02/19): Bloqueio de ramo esquerdo
Laboratoriais (10/05/19): Ferritina:24,6 (11-306) / Folato 20,24 (>3,1) / Vit D 21,3 (>30-60) / B12 214 (>180)
Laboratoriais (05/06/19): Hb: 8,977 Ht: 30,89 Leuco: 337 Linf: 698 Mono: 342 Eos: 3 Bas: 16 Seg: 2296 Plaquetas: 182500 TAP: 17,2” INR: 1,47 TS: 1 min 15 seg TGO: 25 TGP: 15 FA: 1223 BT: 0,61 BD:0,34 BI:0,27 GLI: 48 Ur: 88 Cr: 1,1 Ác úrico: 8,9 Na: 140 DHL: 429 GGT: 421 ALbu: 3,3 HBsAg: não reagente Anti-HBs: reagente HCV: não reagente Anti-HIV teste rápido: SNR
EAS: Hb ++ Cél: numerosas, 20 piócitos/campo, 10 hemácias/campo, muco presente, bacteriúria aumentada
Laboratoriais (29/07/19): Hb: 10,3 Ht: 34,8 Leuco: 4227 Linf: 637 Neutro: 3155 Mono: 426 Eos: 1 Baso: 8 Seg: 3155 Plaquetas: 235300 BT: 0,4 BD: 0,2 BI: 0,2 Ur: 70 Cr: 1,1 Albumina: 2,9 Globulina: 5,2 Pt totais: 8,1
Laboratoriais (17/08/19): Hb: 10,4 Ht: 32,0 Leuco: 3873 Linf: 857 Mono: 451 Eos: 1 Baso: 13 Seg: 2551 Plaquetas: 150800 Ur: 61 Cr: 0,87 Na: 138 K: 4
USB Abdome Total (15/05/19): Pâncreas: ecotextura homogênea, forma e contornos anatômicos, sem sinais de lesões focais. Fígado: de contornos regulares, textura homogênea, dimensões aumentadas, sem evidência de lesões císticas ou nodulares em seu parênquima. Vesícula biliar tópica, de paredes finas, conteúdo límpido, sem cálculos em seu interior. Vias biliares de calibres normais. Rim direito tópico, ecogenicidade normal, contornos regulares, relação córtico medular preservada, sem cálculos em seu interior. Rim esquerdo tópico, ecogenicidade normal, contornos regulares, relação córtico medular preservada, sem cálculos em seu interior. Baço com ecotextura homogênea, contornos regulares, dimensões aumentadas. Aorta e veia cava inferior de calibres normais, sem evidência de linfonomegalia adjacente. Bexiga cheia, conteúdo anecóico, paredes regulares, sem cálculos em seu interior. Presença de ascite moderada. Conclusão: hepato esplenomegalia e ascite moderada.
Ecodoppler venoso do membro inferior direito (30/07/19): sistema venoso superficial e profundo do membro inferior direito pérvio e competente. Edema de TCS importante em coxa e predominantemente em perna.
Tomografia computadorizada do abdome (21/08/19): Fígado com contornos discretamente irregulares, bordos rombos, proeminência do caudado. Hérnia na região do epigastro na linha média da parede anterior. O cólon mede cerca de 3,7cm, notando-se protrusão de gordura abdominal. Vesícula biliar não identificada. Vasos proeminentes no hilo esplênico. Volumosa ascite. Linfonodos no retroperitônio em número um pouco maior que o habitual e dentro dos limites da normalidade.
Ecocardiografia transtorácica (25/09/19): Hipertrofia ventricular esquerda excêntrica com miocárdio não compactado. Disfunção ventricular esquerda moderada. Dupla lesão aórtica leve. Insuficiência mitral leve. Hipertensão Pulmonar Importante. Aumento biatrial. Derrame pericárdico leve, Disfunção diastólica tipo I. Presença de cabo de marca passo em cavidade direita.
Exames Bioquímicos:
-Eletroforese de Proteínas (14/10/19): 39%, Aumento Policlonal na região das Gamaglobulinas.
Exames de imagem
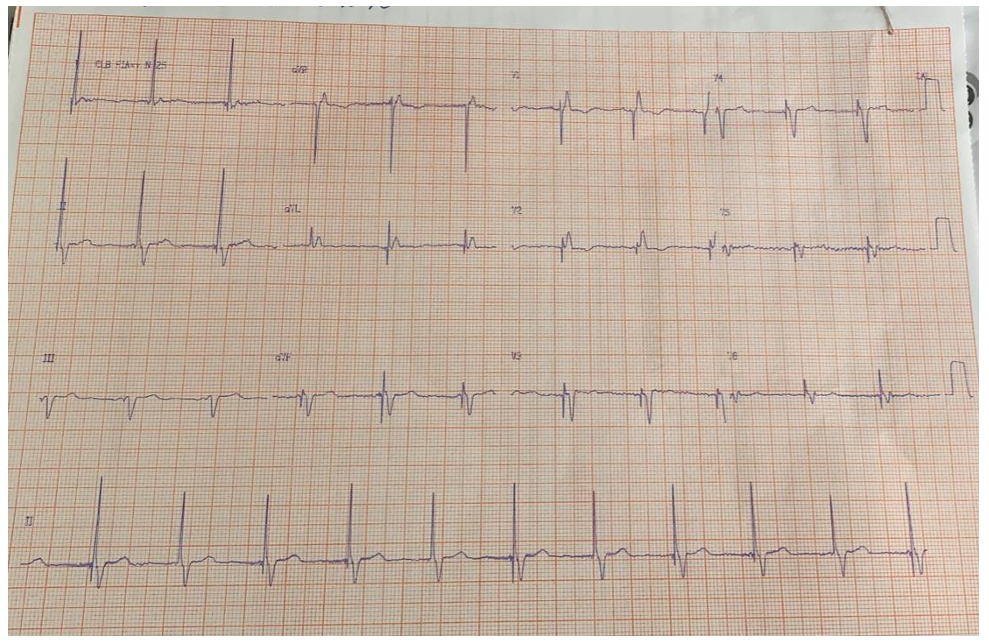
Eletrocardiograma (19/12/19) evidenciando o undersensing
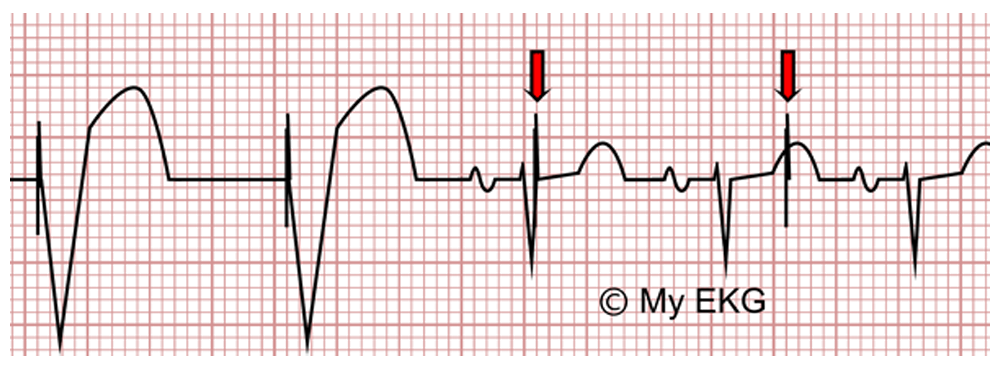
Fonte: https://pt.my-ekg.com/marcapasso-ecg/alteracoes-marcapasso-ecg.html
Exames de imagem
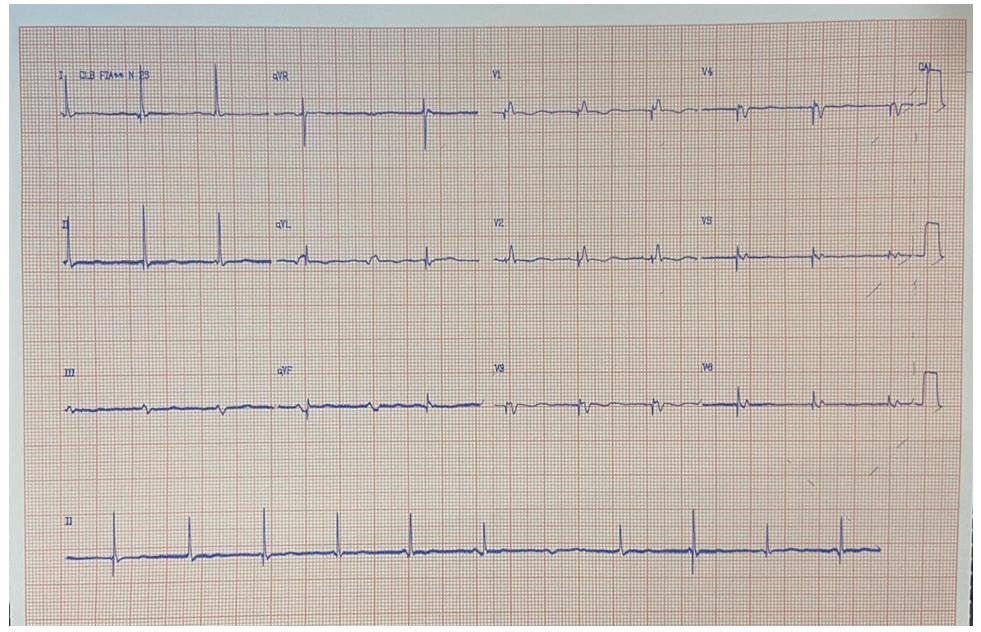
Eletrocardiograma (08/01/20) após ajuste do undersensing
EVOLUÇÃO
Paciente internada devido descompensação da insuficiência cardíaca, apresentou quadro de undersensing (alteração da perda de sensibilidade) do marcapasso definitivo ressincronizador, com melhora gradativa do quadro. Fez uso de dobutamina, dose inicial de 5mcg/kg/min, sendo aumentada a dose até 10mcg/kg/min. Com a melhora do quadro, foi realizado o desmame da droga vasoativa. Manteve-se estável, com boa resposta clínica à terapêutica. Recebeu alta melhorada, sem edema de MMII, mantendo bons níveis pressóricos. Estável do ponto de vista cardiovascular. Funções fisiológicas preservadas.
DISCUSSÃO
Paciente internada pela cardiologia, com quadro de insuficiência cardíaca, estava em uso de dobutamina, com melhora após reajuste do marcapasso em interconsulta com arritmologia no Ambulatório Francisca Mendes, estava com apresentando quadro de undersensing no marcapasso definitivo ressincronizador ao eletrocardiograma, obtendo boa resposta após ajuste da ressincronização, após tal procedimento foi realizado desmame de dobutamina gradualmente, com cerca de 1 ml/h por dia até paciente ficar sem uso da medicação, com níveis pressóricos estáveis, tendo alta hospitalar e permanecendo em acompanhamento com a cardiologia do Hospital Universitário Getúlio Vargas em conjunto com a arritmologia do Hospital Universitário Francisca Mendes.
REFERÊNCIAS
1. BOCCHI, Edimar Alcides et al . III Diretriz Brasileira de Insuficiência Cardíaca Crônica. Arquivos Brasileiros de Cardiologia, São Paulo, v. 93, n. 1, supl. 1, p. 3-70, 2009.
2. ROHDE, L. E. P. et al. Diretriz Brasileira de Insuficiência cardíaca crônica e aguda. Arquivos Brasileiros de Cardiologia, 2018; 111(3):436-539.
3. Implante de marcapasso ressincronizador. Disponível em:<https://www.hcor.com.br/especialidades/servicos/especialidades/cardiologia/arritmia/ implante-de-marca-passo-ressincronizador/>
1HOSPITALUNIVERSITÁRIO GETÚLIOVARGAS-MANAUS/AM
