PHARMACOLOGICAL TREATMENT OF MAJOR DEPRESSION IN THE BINOMIUM OF PHARMACEUTICAL CARE IN FAMILY HEALTH: A NARRATIVE REVIEW
REGISTRO DOI: 10.5281/zenodo.8037744
Sarah Albarado Flexa1
Omero Martins Rodrigues Junior2
RESUMO
Objetivo: Descrever o tratamento farmacológico da depressão maior no binômio da assistência farmacêutica da rede saúde da família. Metodologia: Estudo de revisão narrativa, qualitativo e exploratório, tendo como base de dados: BVS (Biblioteca Virtual em Saúde) e Google Acadêmico, utilizando-se os termos: “depressão maior”; “tratamento farmacológico”; “medicamentos”; “saúde da família”, no período de 2013 a 2023, nos idiomas português, inglês e espanhol. Nos critérios de exclusão foram definidas as publicações que não correspondiam ao tema, trabalhos fora do tempo proposto, sem relação com os termos de busca e repetidos nas bases de dados. Resultados: Identificou-se um total de 55 publicações, após o uso dos critérios de exclusão e inclusão, se estabeleceu 25 publicações para esta revisão. Verificou se que pacientes com depressão maior fazem uso contínuo de psicofármacos como antidepressivos tricíclicos, e é neste cenário que o profissional farmacêutico no atendimento em saúde da família se faz necessária, principalmente aliado as equipes multiprofissionais, na orientação, esclarecimentos e ênfase na adesão do tratamento farmacológico aos pacientes nestas redes de saúde. Conclusão: Devido os antidepressivos tricíclicos serem utilizados para tratar pacientes com depressão maior, tais fármacos podem causar dependência, efeitos adversos e interações, aspectos que podem dificultar a adesão ao tratamento. Nisto, o consumo destes fármacos requer uma assistência farmacêutica que contemple a orientação, o acompanhamento, o esclarecimento da administração e prazo de consumo definido pelo médico responsável do paciente, promovendo assim o uso racional e seguro do medicamento.
Palavras-chave: Transtorno Depressivo Maior. Antidepressivos Tricíclicos. Assistência farmacêutica.
ABSTRACT
Objective: To describe the pharmacological treatment of major depression in the pharmaceutical assistance binomial of the family health network. Methodology: Narrative, qualitative and exploratory review study, based on: VHL (Virtual Health Library) and Google Scholar, using the terms: “major depression”; “pharmacological treatment”; “medicines”; “family health”, from 2013 to 2023, in Portuguese, English and Spanish. In the exclusion criteria, publications that did not correspond to the theme, works outside the proposed time, unrelated to the search terms and repeated in the databases were defined. Results: A total of 55 publications were identified, after using the exclusion and inclusion criteria, 25 publications were established for this review. It was found that patients with major depression make continuous use of psychotropic drugs such as tricyclic antidepressants, and it is in this scenario that the pharmaceutical professional in family health care is necessary, especially in conjunction with multidisciplinary teams, in guidance, clarification and emphasis on adherence to the pharmacological treatment to patients in these health networks. Conclusion: Because tricyclic antidepressants are used to treat patients with major depression, such drugs can cause dependence, adverse effects and interactions, aspects that can hinder adherence to treatment. In this regard, the consumption of these drugs requires pharmaceutical assistance that includes guidance, follow-up, explanation of the administration and period of consumption defined by the doctor in charge of the patient, thus promoting the rational and safe use of the drug.
Keywords: Major Depressive Disorder. Tricyclic Antidepressants. Pharmaceutical care.
1 INTRODUÇÃO
O transtorno depressivo maior, também conhecido por depressão maior ou depressão unipolar é um distúrbio mental afetivo de curso variável, que pode impactar os sentimentos, pensamentos, comportamentos e relacionamentos. De acordo com a Classificação Internacional de Doenças (CAMPOS e FEITOSA, 2017), os indivíduos afetados são caracterizados por tristeza, baixa autoestima, depressão e pessimismo, definido por sua vez no código para episódios depressivos no CID F32.
A saúde mental da população global nos últimos anos, período de 2020 a 2023, tem sido fortemente impactada pelo estresse e ansiedade, devido a instalação da pandemia causada pelo novo coronavírus (Covid-19), representando com um aumento de equivalência global de 25%, conforme dita a Organização Pan Americana da Saúde (OPAS, 2021).
No Brasil, de acordo com a Pesquisa Nacional em Saúde (PNS), aproximadamente 16,3 milhões de pessoas apresentam essa condição psicológica, diante o crescimento de casos diagnosticados nos últimos anos. Ainda, a depressão afeta principalmente mulheres e pessoas com mais de 60 anos, com maior prevalência no público idoso (IBGE, 2020).
As manifestações visuais do transtorno depressivo maior incluem lacrimejamento, rugas na testa, cantos da boca caídos, introversão, pouco contato visual, perda de expressão facial, pouco movimento corporal, voz mais suave, perda de ritmo, uso de palavras monossilábicas e incapacidade de sentir emoções. Em algumas pessoas com depressão, o humor deprimido ou a perda de interesse e prazer é persistente (MSD, 2022).
No rol dos transtornos mentais, a depressão maior é considerada um dos problemas mais recorrentes de saúde pública, devido o seu aumento expressivo na população mundial, afetando aproximadamente 350 milhões de pessoas, sendo considerado como o “mal do século XXI”, ressaltando a necessidade de medidas para a prevenção (SOARES e DE OLIVEIRA, 2017).
O diagnóstico é realizado pelo médico psiquiatra por meio da anamnese completa para diferenciá-la de outras condições psiquiátricas. Devido os sintomas cognitivos de episódios maníacos com irritabilidade ou humores mistos são comuns em pacientes com transtorno depressivo maior; distúrbio do humor devido a outro transtorno; depressão induzida por substância ou droga ou transtorno bipolar; TDAH (Transtorno de Déficit de Atenção e Hiperatividade); transtorno de adaptação, durante um período de tempo de quatorze dias (BOLONHEZI, 2022).
O tratamento se constitui em uma série de intervenções multifacetadas, como a inserção farmacológica. O acompanhamento farmacológico tem por base o uso de antidepressivos de classes farmacológicas associadas, sendo uma minoria tratável por monoterapia antidepressiva. Os medicamentos propiciam a remissão completa dos sintomas utilizando o esquema monoterapêutico, conforme os sintomas persistentes e as disfunções cognitivas que possam comprometer a função cognitiva do paciente e o retorno adequado a suas funções cotidianas (LIMA, 2015).
A Estratégia de Saúde da Família conta com o apoio da sua Atenção Primária à Saúde (APS) na busca, manejo inicial, coordenação do cuidado e acompanhamento longitudinal dos casos de depressão em diferentes graus, além de intervenções psicossociais e assistência farmacêutica em farmacoterapia, quando se faz necessário (MINISTÉRIO DA SAÚDE, 2022).
Diante do expresso, a pesquisa propõe adotar a seguinte indagação: Como as intervenções do tratamento farmacológico podem ser importantes para a modificação do quadro de depressão maior na rede saúde da família? Com temática definida e limitada, o estudo se justifica apresentar grau de importância para a área da saúde e demais campos científicos, pois o propósito é contribuir com a difusão de novos dados na vasta literatura, promover o conhecimento às pessoas leigas, e colaborar com os profissionais de saúde, em especial da rede de saúde da família, que lidam no tratamento farmacológico e não-farmacológico destes pacientes.
O intuito é evidenciar a atuação do profissional farmacêutico na rede saúde da família em buscar e possibilitar novas abordagens, de um tratamento efetivo e eficaz com esses pacientes de maneira a contribuir de forma positiva na reabilitação mental do paciente depressivo, evitando qualquer tipo de agravo.
Por fim, o estudo tem por objetivo descrever o tratamento farmacológico da depressão maior no binômio da assistência farmacêutica da rede saúde da família.
2 METODOLOGIA
Trata-se de um estudo de revisão narrativa com caráter qualitativo, por meio da análise de dados da literatura, utilizando a técnica exploratória pela análise do conteúdo de livros, revistas e outros materiais publicados, descrevendo as singularidades de uma população, um fenômeno ou experiência (GIL, 2019).
Na seleção dos estudos que foram realizados no intervalo de tempo de fevereiro a abril de 2023, nas bases de dados BVS (Biblioteca Virtual em Saúde) e Google Acadêmico, utilizando-se os termos de busca em saúde (DECS): “depressão maior”; “tratamento farmacológico”; “medicamentos”; “saúde da família”; isolados e posteriormente combinados entre eles, publicados na língua portuguesa, inglesa e espanhola, compreendendo o período de 2013 a 2023.
No Quadro 1, a seguir, tem-se o cenário geral de busca nas bases de dados.
Quadro 1 – Levantamento geral na base de dados Google acadêmico e BVS.
DESCRITORES BASE DE DADOS RESULTADOS Depressão Maior, Tratamento Farmacológico, Medicamentos e Saúde da Família Google Acadêmico 25 BVS 30
Fonte: Elaborada pela autora (2023).
Considerou-se por critérios de inclusão: artigos publicados em português, inglês e espanhol; artigos científicos contendo um dos termos de busca; acesso integral ao conteúdo de estudo e estudos publicados na faixa temporal estabelecida.
Em relação aos critérios de exclusão foram definidas as publicações que não correspondiam ao tema, não se relacionavam a critérios como, trabalhos fora do tempo proposto (2013 a 2023), sem se relacionarem com os descritores de busca e repetidos em diversas bases de dados, não obedecendo os critérios de inclusão supracitado.
Na análise dos dados, os resultados dos estudos foram sintetizados, procurando cobrir sua relevância. Os dados foram reunidos e sistematizados, caracterizando a análise crítica com o objetivo de gerar novos entendimentos sobre as intervenções do tratamento farmacológico para a modificação do quadro de depressão maior na rede saúde da família, se criando um panorama para o desenvolvimento textual do estudo.
3 RESULTADOS
Inicialmente identificou-se um total de 55 publicações, que abrangeram artigos, monografia, dissertações e sites da internet, entre os anos de 2013 a 2023, que se relacionaram com os termos de busca nas bases de dados definidas, após o uso dos critérios de exclusão e inclusão, se estabeleceu 25 publicações para esta revisão, sendo 07 artigos analisados a luz deste referencial (Figura 1).
Figura 1 – Fluxograma de buscas e seleção dos estudos elencados.
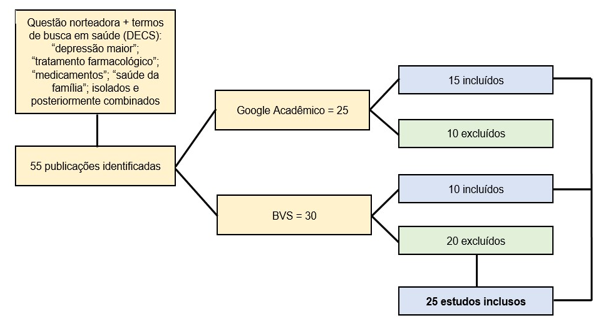
Fonte: Elaborada pela autora (2023).
O fluxograma tem como objetivo apresentar a busca e a seleção das publicações de cunho científico que constituíram a amostra deste estudo, portanto, na amostra constitui-se de 25 publicações, sendo 15 artigos periódicos do Google Acadêmico e 10 periódicos da BVS.
A tabela 1 sintetiza 07 artigos principais que foram analisados de forma escritiva para este estudo, destacando dados quanto autor(es)/ano, título, periódico, objetivo, e resultados do estudo na faixa temporal de 2013 a 2023, conforme abaixo.
Tabela 1 – Artigos principais analisados ao Corpus da Pesquisa.
Autor (es)/Ano Título do estudo Periódico Objetivo Resultados Rocha e Werlang, 2013 Psicofármacos na Estratégia Saúde da Família: perfil de utilização, acesso e estratégias para a promoção do uso racional Ciência & Saúde Coletiva Verificar a prevalência e o padrão de consumo de psicofármacos por usuários de uma Unidade de Saúde da Família (USF) do município de Porto Alegre (RS). A média de medicamentos e psicofármacos prescritos por usuário foi de 3,56 (DP = 2,36) e 1,66 (DP = 0,90), respectivamente. A classe mais utilizada foi a de antidepressivos, seguida de antiepiléticos, ansiolíticos e antipsicóticos Malta et al., 2015 A vigilância e o monitoramento das principais doenças crônicas não transmissíveis no Brasil – Pesquisa Nacional de Saúde, 2013. Revista Brasileira de Epidemiologia Descrever as principais doenças crônicas não transmissíveis (DCNT) no país segundo as informações coletadas em indivíduos de 18 anos ou mais de idade. Do total de entrevistados, 45,1% referiram ter pelo menos uma DCNT. A Região com maior prevalência de DCNT foi a Sul (52,1%). A hipertensão arterial apresentou a maior prevalência dentre as DCNT, com 21,4%, seguida por problema crônico de coluna (18,5%), depressão (7,6%), artrite (6,4%) e diabetes (6,2%). O grau de limitação intenso/ muito intenso apresentou maiores prevalências para outra doença mental (37,6%) e acidente vascular cerebral (AVC) (25,5%) Lopes, 2020 Como está a saúde mental dos brasileiros? A importância das coortes de nascimento para melhor compreensão do problema Cadernos de Saúde Pública Incluir dados de uma gama de transtornos mentais avaliados por meio de instrumentos padronizados e validados para a nossa realidade Tais achados reforçam a urgência de maiores investimentos em saúde mental no Brasil, de uma forma geral, mas, principalmente, uma maior atenção para os primeiros anos de vida e da adolescência, cujo aparecimento de tais transtornos podem, além de acarretar prejuízos na vida social e escolar, levar a um ciclo crônico de adversidades ao longo da vida. Quemel et al., 2021 Revisão integrativa da literatura sobre o aumento no consumo de psicotrópicos em transtornos mentais como a depressão Brazilian Applied Science Review Realizar uma revisão integrativa da com apoio da análise documental de Bardin, cuja pergunta norteadora foi “Quais os motivos do consumo de Psicotrópicos em doenças como a Depressão?” Este estudo pode-se perceber a relevância dos medicamentos psicotrópicos para o tratamento dos pacientes portadores de transtorno mental como a depressão, um mal que atinge o ser humano independente de raça, cor, gênero, sexo, idade e classe econômica, assim como o aumento do consumo dessa classe de medicamentos, que podem causar dependência química e efeitos colaterais Do Nascimento e De Castro Freitas, 2022 O papel do farmacêutico junto a estratégia da saúde da família (ESF) no atendimento ao paciente com depressão: uma revisão integrativa Brazilian Journal of Development Analisar depressão, elucidando o papel do profissional farmacêutico no atendimento de pacientes com referida patologia quando imerso na Estratégia da Saúde da Família (ESF) O papel do profissional farmacêutico no atendimento de pacientes com depressão quando imersos em ESF recai sob o ato de: 1) garantir que a terapia indicada ao uso é conveniente, segura, adequada e efetiva; 2) instruir/ educar acerca do Uso Racional de Medicamentos (URM), dos Problemas Relacionados a Medicamentos (PRM) e de meios a minimizar agravos em saúde vide uma maior e mais assertiva autonomia no autocuidado; 3) garantir a aplicação, ampla e correta, da farmacovigilância na dispensação de psicofármacos, e 4) ceder meios a que o tratamento psicofarmacológico prescrito possa deter o melhor resultado possível. Neto et al., 2022 Aplicação dos antidepressivos tricíclicos na enxaqueca: uma revisão bibliográfica RECIMA21- Revista Científica Multidisciplinar- ISSN 2675- 6218 Analisar artigos de pesquisas e revisões de bibliografias voltados aos efeitos de antidepressivos tricíclicos sobre a enxaqueca Os antidepressivos tricíclicos são mais eficazes na prevenção da enxaqueca que os inibidores seletivos de reabsorção de serotonina, embora com efeitos adversos maiores, além de aumentar a sua eficácia com o passar do tempo Silva et al., 2022 Depressão em idosos: um estudo de revisão bibliográfica de 2013 a 2020 Research, Society and Development Analisar a depressão no idoso e discutir os fatores desencadeastes e agravantes. Programas de exercícios físicos parecem apresentar uma resposta positiva na diminuição desses sintomas. A redução dos sintomas de depressão por meio da prática do exercício físico pode estar relacionada pelo aumento da libertação de hormônios como endorfina, dopamina, serotonina propiciando um efeito tranquilizante e sensação de bem estar, obtendo um resultado relaxante pós exercício
Fonte: Elaborada pela autora (2023).
O corpus de análise acima representado contemplou 07 publicações que explicitaram em suas definições aspectos característicos quanto ao objetivo do tema, permitindo identificar no âmbito clínico a importância do tratamento farmacológico para a modificação do quadro de depressão maior em pacientes da rede saúde da família.
Neste contexto, verificou-se que nos estudos de Malta et al. (2015), Lopes (2020) e Silva et al. (2022) que a depressão maior faz parte do conjunto de doenças crônicas não transmissíveis (DCNT), presente em indivíduos das mais variadas idades, que pode ser associada a uma gama de transtornos mentais, cujo propósito de seus estudos é discutir os fatores desencadeantes e agravantes.
Por sua vez, nos estudos de Quemel et al. (2021) e Neto et al. (2022) especificam que é necessário no tratamento farmacológico da depressão maior ser fundamentada no consumo ativo de psicotrópicos e antidepressivos tricíclicos, visto que são medicamentos que tratam além da depressão outros tipos de doenças neurológicas, como a enxaqueca.
Neste sentido, os estudos de Rocha e Werlang (2013) e Do Nascimento e De Castro Freitas (2022) apontam que nas Unidade de Saúde da Família (USF) é prevalente um quantitativo considerado de pacientes que fazem uso continuo de psicofármacos e antidepressivos tricíclicos como via terapêutica, e é neste cenário que se insere a atuação do profissional farmacêutico no atendimento destes pacientes com tal patologia, principalmente quando se faz presente nas equipes multiprofissionais que tratam desta problemática na rede de Saúde da Família.
4 DISCUSSÃO
4.1 Fatores pré-determinastes do desenvolvimento da Depressão Maior (DM)
Dentre as múltiplas doenças crônicas neurológicas existentes, a DM é um distúrbio heterogêneo e de etiologia multifatorial, que considera fatores de risco, períodos de latência, curso prolongado, origem de natureza não infecciosa e também casos de associação com deficiências e incapacidades de aspecto funcional para sua manifestação.
Com isso, sua ocorrência é mais caracterizada pelas condições de vida, desigualdades sociais e modo de viver que os indivíduos com tal patologia vivenciam, despertando na atenção primária através da rede de saúde da família uma abordagem sistemática com estratégias que atendam tal demanda nos serviços de saúde (MALTA et al., 2015).
Segundo Lopes (2020) os fatores de risco supracitados favorecem a eminência da incidência deste tipo específico de doença mental, pois a maioria das populações apresentam perfis e condições de vida e saúde com adversidade socioeconômica, social, socioambientais, de mobilidade social, incluindo o uso indevido de substâncias que comprometem a saúde mental destes sujeitos.
Desta maneira, sintomas cognitivos, afetivos e somáticos desta patologia são complexos, pois se inserem em aspectos psicológicos, biológicos e ambientais que cursam os estados de cronicidade e remissão da patogênese da doença, influindo na funcionalidade e no modo de viver (ATHIRA et al., 2020).
Nisto, Da Família (2022) apresenta através de um levantamento realizado no período de 2013 a 2019, a incidência da depressão no Brasil, vista no gráfico 1.
Gráfico 1. Pessoas diagnosticadas com depressão maior no Brasil.
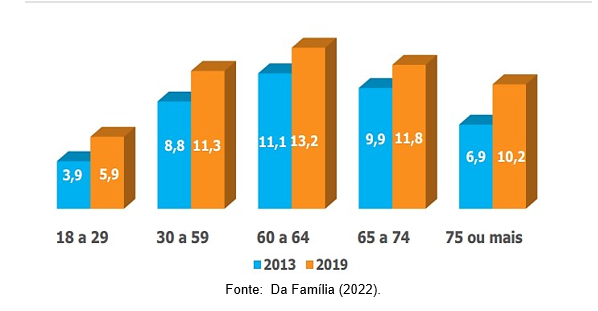
Fonte: Da Família (2022).
O gráfico demonstra que no ano de 2019, o público idoso com idade de 60 e 64 anos eram a faixa etária mais afetada: 13,2% tinham sido diagnosticados com depressão. Já o percentual, de 5,9%, foi observado em jovens e adultos de 18 a 29 anos de idade. No período analisado, a proporção de pessoas diagnosticadas com depressão foi mais pertinente entre os adultos de 18 a 29 anos (51% de aumento), seguido de idosos de 75 anos ou mais (48% de aumento).
Diante este cenário, Silva et al. (2022) expressa que é da natureza da DM incapacitar a pessoa a buscar ajuda, interferindo em suas energias e autoestima. Em idosos, que tem por entendimento que a depressão é uma enfermidade estigmatizada e mal compreendida, não acreditando que se trata de uma doença real, por orgulho ou vergonha não pedem ajuda ou temem se tornar um fardo para suas famílias. Em adultos e jovens, a depressão se instaura no início na vida adulta.
Neste sentido, Brasil (2023) reforça a necessidade da intervenção médica ofertada a população em unidades de saúde da família, como via tratável através de terapia medicamentosa e psicoterápica, com uso de antidepressivos para a adesão e realização terapêutica, que pode ser realizado na Atenção Primária, nos Centros de Atenção Psicossocial (CAPS) e ambulatórios especializados.
4.2 Singularidades do tratamento farmacológico da Depressão Maior (DM)
O tratamento farmacológico em pacientes portadores da depressão maior, tem por uso inicial a classe de medicamentos antidepressivos, que por mais de seis meses podem ocasionar a dependência química e efeitos adversos. A terapia medicamentosa é fundamentada em medicamentos psicotrópicos por antidepressivos tricíclicos, de forma segura e racional (QUEMEL et al., 2021).
Desta maneira, Moraczewski (2021) afirma que os antidepressivos tricíclicos são umas das principais vias de escolha, comercialmente conhecidos com os nomes de Imipramina, Clomipramina, Amitriptilina, Nortriptilina, Maprotilina, Doxepina. O antidepressivo tricíclico, tem por estrutura três anéis com uma amina secundária ou terciária anexada. Essas aminas terciárias tendem a ter maior bloqueio da recaptação da serotonina, enquanto as aminas secundárias têm maior bloqueio da recaptação da norepinefrina, como demonstradas na Figura 2.
Figura 2. Estrutura química do antidepressivo tricíclico em algumas formulações.
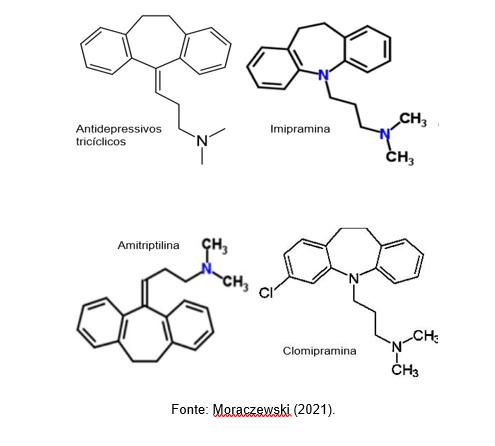
Segundo Sthal (2014) o mecanismo de ação deste tipo de antidepressivo está relacionada com o aumento direto da concentração de neurotransmissores na fenda sináptica por inibição do metabolismo, bloqueio das bombas de recaptação de noradrenalina ou simultaneamente de noradrenalina e serotonina, em auto receptores pré-sinápticos, como mostra a figura 3.
Figura 3. Processo de Sinapse em neurotransmissores da fenda sináptica.
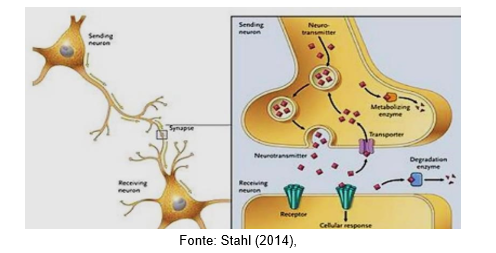
Na imagem acima, se observa que um processo de sinapse na fenda sináptica, com atividade serotonérgica onde os neurônios da região são estimulados, ocorrendo a liberação de neurotransmissores, resultando na recaptação direta destes para as células nervosas, por em auto receptores pré-sinápticos, localizados na membrana da célula, voltando à condição de repouso e passam a ser estimulados novamente.
De acordo com Katzung (2014) os antidepressivos tricíclicos têm boa absorção no organismo do indivíduo, com biodisponibilidade de 40% a 50%, e meias-vidas longas, fazendo assim com que sua prescrição seja restrita a administração seja de uma dose ao dia, preferencialmente à noite, por seus efeitos sedativos.
Entretanto, Neto et al. (2022) enfatiza que apesar dos efeitos benéficos que o medicamento tricíclico age sob o sistema nervoso central, para tratar a depressão maior, existem efeitos indesejáveis como a ação anti-histamínica, com bloqueio dos receptores de histamina H1, resultando na sedação e ganho de peso; a ação anticolinérgica, com bloqueio dos receptores colinérgicos muscarínicos M1, provocando boca seca, visão turva, retenção urinária e constipação intestinal; o bloqueio dos receptores α1 adrenérgicos provoca hipotensão ortostática e tontura; o bloqueio de poucos canais de sódio sensíveis à voltagem no coração e no cérebro, em superdosagem, pode causar coma e convulsões, bem como arritmias cardíacas, parada cardíaca e morte.
Portanto, os efeitos colaterais dos antidepressivos tricíclicos podem ser positivos para pacientes em condições de baixo déficit de massa corporal e que apresentem quadros de insônia e dificuldades persistentes para iniciar o sono, pois a ação histamínica favorece a sedação e o ganho de peso, assim se faz necessário a orientação do uso farmacológico do medicamento pelo profissional farmacêutico.
4.3 O papel da assistência farmacêutica na saúde da família a pacientes com DM
A indústria farmacêutica exerce papel fundamental na criação de novos medicamentos a serem ofertados aos serviços de saúde. Assim, a Lei nº 1.077 de 1999, contempla os serviços de farmácia, visando garantir o acesso a medicamentos aos usuários dos serviços ambulatoriais de saúde pública no tratamento da depressão. Por consequência, a assistência farmacêutica em saúde mental, foi recomendada no ano de 2010 pelo Conselho Federal de Farmácia, a participação dos profissionais farmacêuticos em ações técnico-assistenciais, com foco no paciente, e não apenas no medicamento cuja ação seja integrada as outras práticas de atenção em saúde mental (SANTOS, 2018).
Neste viés, a assistência farmacêutica, passou a envolver a prestação de serviços, uso racional de substâncias psicotrópicas, atualização de listas de medicamentos de acordo com protocolos clínicos baseados em evidências para atender as estimativas epidemiológicas das condições mais prevalentes nos serviços de saúde da família (ROCHA e WERLANG, 2013).
Conforme Do Nascimento e De Castro Freitas (2022) o atendimento do profissional farmacêutico na estratégia de saúde da família a pacientes com depressão maior, tem a sua atuação fundamentada nos seguintes atos (Tabela 2).
Tabela 2. Ações do farmacêutico no atendimento de pacientes com DM.
1 Garantir que a terapia indicada ao uso é conveniente, segura, adequada e efetiva 2 Instruir/ educar acerca do Uso Racional de Medicamentos (URM), dos Problemas Relacionados a Medicamentos (PRM) e de meios a minimizar agravos em saúde vide uma maior e mais assertiva autonomia no autocuidado 3 Garantir a aplicação, ampla e correta, da farmacovigilância na dispensação de psicofármacos 4 Ceder meios a que o tratamento psicofarmacológico prescrito possa deter o melhor resultado possível.
Pupo et al. (2014) afirma em seu estudo que esta assistência farmacêutica tem se tornado importante na atenção primária a saúde da família, pois a promoção deste conjunto de ações, resultará na proteção e recuperação da saúde tanto individual como coletiva dos pacientes em potencial, tendo o medicamento como insumo essencial, garantindo a segurança do uso racional e responsável dos medicamentos antidepressivos.
Em síntese, o farmacêutico desempenha um papel importante no manejo da depressão, focado no contato direto com o paciente para responder às suas queixas através de ações de orientação, educação em saúde, fornecimento de materiais explicativos, a fim de adesão ao tratamento com segurança e eficácia, sendo desenvolvido por um plano de cuidados, entre paciente e a equipe de saúde aliado ao farmacêutico o estabelecimento de uma rotina inclusiva de etapas e fases com metas e prazos, objetivando a efetividade do tratamento (PEIXOTO et al., 2021).
Em suma, nos estudos de Garske et al. (2016) explicitam ainda que a farmácia clínica tem impacto positivo nestes serviços de saúde a família, por reconhecer o uso adequado dos medicamentos antidepressivos, os problemas relacionados a medicamentos (PRMs) em decorrência da frequência dos efeitos colaterais que podem vir a ocorrer no consumo dos fármacos, e ainda trabalhar com a equipe de saúde nas intervenções medicamentosas para promover a melhora clínica nos pacientes no processo farmacoterapêutico precavendo possíveis ocorrências de interações medicamentosas e a não adesão da terapia farmacológica.
Notavelmente, se observa que os farmacêuticos devem informar aos pacientes no início do tratamento, a observância de melhora ou não nas primeiras semanas do uso do medicamento, para que os pacientes não desejem interromper a abordagem farmacológica, guiando assim a importância da intervenção medicamentosa no tempo determinado pelo médico.
5 CONSIDERAÇÕES FINAIS
Este estudo possibilitou o alcance do objetivo proposto quanto a descrever o tratamento farmacológico da depressão maior no binômio da assistência farmacêutica da rede saúde da família. Porém, como limitações destacam-se poucas análises bibliográficas sob a atuação do profissional farmacêutico na rede de atenção primária a saúde de família no período de 2013 a 2023.
Através deste estudo, pode-se perceber a relevância dos medicamentos tricíclicos usados para tratar pacientes com depressão maior. No entanto, esses fármacos podem causar dependência, efeitos adversos e interações, tais aspectos podem dificultar a adesão dos pacientes ao tratamento. O uso destes medicamentos requer cuidados especiais, se fazendo necessário a intervenção farmacêutica quanto a orientação, o acompanhamento, o esclarecimento de dúvidas de administração e prazo de consumo definido pelo médico responsável do paciente, em unidades de saúde da família, que atendem grande parte da população.
Neste contexto, o papel do farmacêutico visa promover a melhoria de qualidade de vida dos pacientes, pois pode esclarecer como funcionará os efeitos esperados em relação a doença, tendo por estratégia métodos para adesão aos medicamentos, promovendo o uso adequado e racional destes medicamentos.
Vale ressaltar a importância do cuidado e atenção farmacoterapêutica na depressão maior, que tem por objetivo não apenas o consumo do medicamento, mas tratar o paciente como um todo. Essa ligação entre farmacêutico e paciente, ajuda o indivíduo acometido a entender sua condição, sua medicação, produzindo um efeito terapêutico eficaz, respeitando assim sua singularidade e sua subjetividade, chegando à cura.
Por fim, sugere-se que este estudo contribua na elaboração de pesquisas futuras que relacionem o tratamento farmacológico da depressão maior na saúde da família, dando ênfase a percursos metodológicos e faixas temporais diferentes que aprimorem estratégias da intervenção do profissional farmacêutico aplicada a efetividade do tratamento da depressão maior nas unidades de saúde da família.
REFERÊNCIAS
ATHIRA, K. V. et al. An overview of the heterogeneity of major depressive disorder: current knowledge and future prospective. Current neuropharmacology, v. 18, n. 3, p. 168-187, 2020.
BOLONHEZI, B. Transtorno Depressivo Maior (TDM): como diagnosticar?. Medway, 2022. Disponível em: <https://www.medway.com.br/conteudos/transtornodepressivo-maior-tdm-como-diagnosticar/>. Acesso em: 02 abr 2023.
BRASIL. Ministério da Saúde. Depressão, 2023. Disponível em:<https://www. gov.br/saude/pt-br/assuntos/saude-de-a-a-z/d/depressao>. Acesso em: 27 mai. 2023.
CAMPOS, F. A. A. C.; FEITOSA, F. B. Creating a Protocol for Diagnosis of Depression. Enfermería: Cuidados Humanizados, v. 6, n. 2, p. 21-31, 2017.
DO NASCIMENTO, D. F.; DE CASTRO FREITAS, R. M. C. O papel do farmacêutico junto a estratégia da saúde da família (ESF) no atendimento ao paciente com depressão: uma revisão integrativa. Brazilian Journal of Development, v. 8, n. 6, p. 44143-44160, 2022.
DA FAMÍLIA, Observatório Nacional. Saúde Mental:Depressão. Ministério da Mulher, da Família e dos Direitos Humanos, Secretaria Nacional da Família, Boletim Fatos e Números, Brasília, Vol.1, 2022.
GARSKE, C. C. D. et al. Acompanhamento farmacoterapêutico de pacientes atendidos em pronto atendimento em um hospital de ensino. Saúde (Santa Maria), p. 114-119, 2016.
GIL, A. C. Métodos e técnicas de pesquisa social. 7ª. ed. Atlas, 2019. 248p.
IBGE. Instituto Brasileiro de Geografia e Estatística. Pesquisa Nacional de Saúde. Acervo IBGE, 2020. Disponível em: <https://biblioteca.ibge.gov.br/visualizacao/ livros/liv101764.pdf>. Acesso em: 02 abr 2023.
KATZUNG, B. G. Farmacologia básica e clínica. 12ª edição. Porto Alegre: AMGH, 2014. 1242 p.
LIMA, M. B. S. Disfunção cognitiva na depressão maior antes e após tratamento farmacológico, em pacientes acompanhados em hospital de referência em Salvador, Bahia – Brasil. 53f. Monografia, Curso de Graduação em Medicina, Universidade Federal da Bahia, Salvador – BH, Brasil, 2015.
LOPES, C. de S. Como está a saúde mental dos brasileiros? A importância das coortes de nascimento para melhor compreensão do problema. Cadernos de Saúde Pública, v. 36, 2020.
MALTA, D. C. et al. A vigilância e o monitoramento das principais doenças crônicas não transmissíveis no Brasil-Pesquisa Nacional de Saúde, 2013. Revista Brasileira de Epidemiologia, v. 18, p. 03-16, 2015.
MINISTÉRIO DA SAÚDE. Planejamento terapêutico. Linhas de cuidado, 2022. Disponível em: <https://linhasdecuidado.saude.gov.br/portal/depressao/ unidadede-atencao-primaria/planejamento-terapeutico/>. Acesso em: 04 abr 2023.
MORACZEWSKI, J.; AEDMA, K. K. Tricyclic antidepressants. In: StatPearls [Internet]. StatPearls Publishing, 2022.
MSD, Manual. Diagnóstico dos transtornos depressivos. 2022. Disponível em: < https://www.msdmanuals.com/pt-br/casa/dist%C3%BArbios-de-sa%C3%BAdemental/transtornos-do-humor/depress%C3%A3o>. Acesso em: 06 abr 2023.
NETO, J. K. F.; MESQUITA, P. D. P.; TRÉVIA, J. M. B. Aplicação dos antidepressivos tricíclicos na enxaqueca: uma revisão bibliográfica. RECIMA21Revista Científica Multidisciplinar-ISSN 2675-6218, v. 3, n. 1, p. e351568e351568, 2022.
OPAS – Organização Pan-Americana da Saúde. Depressão. 2021. Disponível em: <https://www.paho.org/pt/topicos/depressao>. Acesso em: 06 abr 2023.
PEIXOTO, T. A. et al. O papel do profissional farmacêutico no manejo do paciente com depressão.40f. Trabalho de Conclusão de Curso, Bacharelado em Farmácia, Instituto de Ciências Farmacêuticas, Universidade Federal de Alagoas (UFAL), Maceió – AL, 2021.
PUPO, G. D. et al. A assistência farmacêutica na rede de atenção à saúde. 8f. Universidade Federal de Santa Catarina, Centro de Ciências da Saúde. Departamento de Ciências Farmacêuticas. Gestão da Assistência Farmacêutica–EaD. FlorianópolisSC, 2014.
QUEMEL, G. K. C. et al. Revisão integrativa da literatura sobre o aumento no consumo de psicotrópicos em transtornos mentais como a depressão. Brazilian Applied Science Review, v. 5, n. 3, p. 1384-1403, 2021.
ROCHA, B. S. da; WERLANG, M. C. Psicofármacos na Estratégia Saúde da Família: perfil de utilização, acesso e estratégias para a promoção do uso racional. Ciência & Saúde Coletiva, v. 18, p. 3291-3300, 2013.
SANTOS, A. M. A atuação do farmacêutico na saúde mental após a reforma psiquiátrica: uma revisão da literatura. 24f. Trabalho de conclusão de Residência, Especialista em Saúde Mental, Programa de Residência Multiprofissional em Saúde, Uberlândia – MG, 2018.
SILVA, C. K. A. et al. Depressão em idosos: um estudo de revisão bibliográfica de 2013 a 2020. Research, Society and Development, v. 11, n. 7, p. e47611730429e47611730429, 2022.
SOARES, M. M.; DE OLIVEIRA, T. G. D.; BATISTA, E. C. O uso de antidepressivos por professores: uma revisão bibliográfica. Revista de Educação da Universidade Federal do Vale do São Francisco, v. 7, n. 12, 2017.
STAHL, S. M. Psicofarmacologia: bases neurocientíficas e aplicações práticas. 4ª edição. Rio de Janeiro: Guanabara Koogan, 2014. 648p.
1Graduanda do curso de Farmácia. E-mail: sarahalbarado31@gmail.com
2Prof. Esp. Orientador do curso de Farmácia. E-mail: omeromartins.farma@gmail.com
