REGISTRO DOI: 10.5281/zenodo.7764479
João Carlos Vicente de Barros Junior1
Miriam Kemper2
Victor Vinicius Barros Soares3
Marco Antonio Alves Rocha Jr4
Candissy Felicio Cruz5
Patrícia dos Santos Nogueira6
Denise Francielly da Silva Szezerbicki Erpen7
Andressa Custódio Erpen8
Resumo
As fraturas bilaterais de mandíbula são achadas com frequência em traumatismo facial, podendo ter como etiologia acidentes automobilísticos e agressões. O objetivo deste trabalho é apresentar um relato de caso no qual uma paciente vítima de acidente de moto apresentou – se em um hospital militar do Exército Brasileiro, com fratura bilateral de mandíbula, em parassínfise e corpo, que necessitava de tratamento cirúrgico para redução e fixação. As fraturas foram tratadas cirurgicamente, sob anestesia geral, com fixação interna rígida, sistema 2,0 mm, em ambas as fraturas. A paciente evoluiu bem no pós-operatório, sem intercorrências. O tratamento cirúrgico com fixação interna rígida em ambas as fraturas, em casos de fratura bilateral mandibular, provou ser bem sucedido, por ser estável e previsível.
Palavras-chave: Fratura bilateral, fixação interna, trauma facial
Abstract
Bilateral mandibular fractures are common findings in facial trauma, which main etiology are assaults and vehicle accidents. The aim of this paper is to report a clinical case in which a female patient, who suffered from motorcycle accident, presented to a Brazilian Army hospital with bilateral mandibular fracture (body and parasymphysis), with surgical indication for reduction and fixation. Those fractures were treated surgically under general anesthesia with 2.0 mm system rigid fixation in both fractures. The patient evolved uneventfully post operatively. The rigid fixation protocol in bilateral fractures has proven to be successful as it provides stability and predictability.
Keywords: Bilateral fracture, internal fixation, facial trauma
Introdução
O trauma de face representa uma parcela significativa das ocorrências em hospitais de emergência (HOLLIER et al, 2010). Dentre as fraturas faciais, as fraturas mandibulares são as mais comuns, compreendendo de 36 a 70 por cento de todas as fraturas de face (MUNANTE-CARDENAS et al, 2015). Uma explicação para isto pode ser a sua anatomia, pois é um osso móvel e possui pouco suporte ósseo para impacto, em comparação a outros ossos do esqueleto facial (MUNANTE-CARDENAS et al, 2015). As fraturas mandibulares envolvendo duas áreas anatômicas distintas correspondem a mais da metade dos casos de fraturas neste osso, sendo o padrão mais encontrado a combinação de fratura de ângulo e sínfise ou corpo contralateral (RUGHUBAR et al, 2020).
Podemos considerar como a principal causa de fraturas mandibulares os acidentes automobilísticos, seguido de agressão, sendo que, dentro do universo de acidentes automobilísticos, os acidentes com motocicletas são os de maior prevalência (MUNANTE-CARDENAS et al, 2015). O principal perfil de pacientes acometidos são pacientes do sexo masculino, entre 25 e 34 anos (PICKRELL & HOLLIER, 2017).
Clinicamente, os pacientes, ao exame extra oral, podem apresentar lacerações e abrasões, edema de face, assimetria e perda de projeção ântero posterior do mento (GOODDAY, 2013). Ao exame intraoral, os achados podem incluir maloclusão, trismus, dentes soltos ou fraturados, laceração na mucosa e equimose em assoalho bucal. Ademais, os pacientes podem relatar dificuldades ou mastigar, engolir, parestesia em lábio e mento e dor ao realizar movimentos excursivos (CHUKWULEBE & HOGREFE, 2019).
Os exames imagiológicos são de grande valia para se fechar o diagnóstico de fratura, podendo ser utilizadas radiografias extra orais ou Tomografia Computadorizada, tendo esta última preferência, pela sua riqueza de detalhes (HOLLIER et al, 2010).
As fraturas mandibulares podem trazer como complicação: comprometimento de vias aéreas, sangramento, infecção, maloclusão, mais união dos cotos mandibulares, não união da fratura, comprometimento de dentes nos traços de fratura e lesões nervosas, especialmente no nervo alveolar inferior (ZWEIG, 2009).
O tratamento para fraturas de mandíbula pode variar entre simples bloqueio intermaxilar e osteossíntese, com fixação através de fio de aço ou placas e parafusos (ELLIS III, 2013). O acesso cirúrgico pode ser extra ou intraoral (MUNANTE-CARDENAS et al, 2015).
Relato de caso
Paciente do sexo feminino, 20 anos, vítima de queda de moto, apresentou-se ao Hospital de Guarnição de Porto Velho (Porto Velho/RO) com ferida em mento, edema de face, abertura bucal limitada, mordida cruzada lateral no lado esquerdo e diastema entre os elementos 41 e 42 (figuras 1 a 5). Os exames radiográficos intra orais revelaram fratura bilateral em mandíbula, mais especificamente, em parassínfise, lado direito e corpo, lado esquerdo (figuras 6 e 7). Pelo quadro clínico e radiográfico apresentado, planejou-se para o caso redução e fixação interna rígida das fraturas mandibulares, em ambiente hospitalar, sob anestesia geral. O acesso cirúrgico de escolha foi intraoral. A paciente foi operada três dias após o acidente de moto.
No ato cirúrgico, após aposição de campos, antissepsia extra oral e colocação de tampão orofaríngeo, infiltrou-se bupivacaína 0,5% com epinefrina 1:200.000 UI, cujo objetivo é, além da vasoconstrição no local da incisão, auxiliar na analgesia pós-operatória, dado o maior tempo de duração deste anestésico.
Realizou-se uma incisão em fundo de vestíbulo, da região do elemento 37 até o elemento 43. Após incisão e descolamento, realizou-se dissecção no nervo mentual, lado esquerdo, para relaxamento do retalho. As fraturas foram identificadas e reduzidas. Para o bloqueio intermaxilar, utilizaram-se fios de aço e o aparelho ortodôntico fixo que a paciente já tinha (figuras 8 a 10).
Para a osteossíntese, empregou-se um sistema de placas e parafusos de 2,0 mm no seguinte esquema: nas fraturas parassinfisária e de corpo, utilizou-se 1 placa reta com 4 parafusos monocorticais na zona de tensão e 1 placa reta com 6 parafusos bicorticais na zona de compressão (figuras 11 e 12). As fixações foram feitas de anterior para posterior, ou seja, iniciou-se com a fixação em fratura parassinsária para em seguida fixar-se a fratura de corpo.
Após remoção de bloqueio intermaxilar, checagem de oclusão e hemostasia, a ferida cirúrgica foi suturada com vicryl 4-0 (figura 13).
A paciente recebeu alta hospitalar no dia seguinte à cirurgia, com orientações e com medicação pós-operatória, consistindo em Amoxicilina 500 mg v.o., de 8/8 horas, por 7 dias, Nimesulida 100 mg v.o., de 12/12 horas por 5 dias e dipirona 500 mg v.o., de 6/6 hs, por 3 dias. Na consulta de controle de 30 dias, a paciente já se apresentava com abertura bucal, oclusão e movimentos excursivos satisfatórios (figuras 14 a 16). Na ocasião, ela relatou distúrbio sensorial em lábio inferior, lado esquerdo, mas já em remissão.
Discussão
Entende-se como corpo de mandíbula a região compreendida entre a distal do canino até a borda anterior do músculo masseter. Já a região parassinfisária, o espaço compreendido entre os dentes caninos (GOODDAY, 2013).
As fraturas mandibulares bilaterais ocorrem diretamente no lado afetado e indiretamente na região contralateral. Fatores anatômicos como ausência de dentes, curvatura óssea e presença de forames deixam o osso mandibular mais suscetível às fraturas em caso de trauma (MOURA et al, 2018).
Em casos de fraturas mandibulares incompletas, nos quais não haja mobilidade à palpação, um tratamento não cirúrgico, consistindo em um período de 4 a 6 semanas de dieta líquida poderá ser instituído; no entanto, se houver mobilidade nas fraturas, o tratamento necessariamente precisará consistir em fixação (PICKRELL & HOLLIER, 2017).
No que diz respeito ao tratamento cirúrgico das fraturas mandibulares, houve uma grande evolução ao longo do tempo, passando de bloqueio intermaxilar, com ou sem fixação óssea com fio de aço, à fixação interna rígida com placas e parafusos de titânio (ELLIS III, 2013).
As primeiras placas para tratamento de fraturas faciais foram desenvolvidas no final dos anos 1960, a partir de estudos de fixação interna de fraturas ortopédicas, e eram volumosas, com o objetivo de tratar somente fraturas mandibulares. As miniplacas foram desenvolvidas nos anos 70 do século passado e aperfeiçoadas desde então (GEAR et al, 2005), (MUKERJI et al, 2006). O primeiro material utilizado para a confecção de placas e parafusos foi o aço inoxidável, tendo evoluído para o vitalium e posteriormente o titânio. Hoje em dia temos à disposição também materiais reabsorvíveis como o ácido polilático reforçado (MUKERJI et al, 2006).
O sistema de fixação na mandíbula pode variar entre parafusos de 2,0 mm, com placas de perfil mais suave, até parafusos de 2,7 mm, com placas mais robustas (HOLLIER et al, 2010).
A fixação interna obedece a duas filosofias distintas: Load bearing e Load sharing. Ao passo que no primeiro caso as cargas oclusais são totalmente suportadas pelo sistema de fixação, no segundo a carga oclusal é dividida entre o osso e o sistema de fixação. A filosofia load bearing é utilizada para os seguintes casos: fratura com cominuição, mandíbula bem reabsorvida ou em casos em que há solução de continuidade no osso, como em casos de ressecção mandibular. Nos casos restantes, a filosofia Load Sharing estará bem indicada. Para o Load Bearing, é necessário um sistema de fixação de 2,4 ou 2,7 mm. Já para o Load Sharing, o sistema é de 2,0 mm (PICKRELL & HOLLIER, 2017).
Cabe ressaltar que, para o Load bearing, além da placa de reconstrução, que são compressivas, há também o sistema locking, cuja configuração entre as cabeças de parafusos e a placa não provoca compressão no tecido ósseo (PICKRELL & HOLLIER, 2017).
A fixação interna pode ser classificada como rígida ou clinicamente estável. No primeiro caso, os cotos ósseos estão rigidamente fixados e a eles não é permitido nenhum caso de movimentação, havendo consequentemente uma cicatrização óssea primária. Já no segundo caso, a fixação interna permite micro movimentações entre os cotos, criando uma cicatrização secundária, com calo ósseo; no entanto esta fixação, no ponto de vista clínico, é totalmente estável, levando à resolução da fratura com o mesmo sucesso (ELLIS, 2013).
É válido mencionar que, além do sistema de fixação rígida com placa e parafusos, há também a fixação rígida somente com parafusos, a qual denominamos técnica de lag screw, na qual utiliza-se pelo menos dois parafusos para a fixação compressiva dos cotos fraturados (ELLIS III, 2012). Este tipo de fixação provou ser tão efetiva quanto a mencionada anteriormente, mas é tecnicamente mais difícil de ser realizada, demandando maior experiência do cirurgião (ELLIS III, 2012).
A grande vantagem do sistema de fixação interna, seja rígida ou clinicamente estável é o breve retorno do paciente às suas atividades normais, sem necessidade de bloqueio pós-operatório (PICKRELL & HOLLIER, 2017) e (OMEJE et al, 2014).
A fixação interna é instalada nas zonas de compressão e tensão existentes na mandíbula. Tais zonas existem devido à dinâmica criada pelos músculos que se inserem neste osso. A zona de tensão, da linha média até o ângulo mandibular, está compreendida na área alveolar e abaixo dos periápices dentais. Já a zona de compressão está localizada adjacente à basilar da mandíbula (GEAR et al, 2005), (MADSEN et al, 2008) e (GOODDAY, 2013). A placa instalada na zona de tensão recebe parafusos monocorticais, ao passo que na zona de compressão, a placa recebe parafusos bicorticais (MUNANTE-CARDENAS et al, 2015).
A fixação rígida demanda fixação em dois pontos do traço de fratura: na zona de tensão e na zona de compressão, com sistema 2,0 mm, ou somente na zona de compressão, quando se utilizam placas de reconstrução ou de sistema locking. Diferentemente, a fixação clinicamente estável demanda fixação somente na zona de tensão, com sistema 2,0 mm (ELLIS III, 2011), (ELLIS III, 2013) e (PICKRELL & HOLLIER, 2017).
A fixação clinicamente estável pode ser empregada nas regiões de corpo e ângulo, ao passo que nas regiões parassinfisárias, a fixação indicada é a rígida, pois nesta região anatômica, além das forças de tensão e compressão, temos também força de torção (GOODDAY, 20013).
O acesso cirúrgico intraoral oferece vantagem sobre o extraoral, pois além de oferecer acesso direto ao local da fratura ao mesmo tempo em que se inspeciona a oclusão, redução e fixação, oferece menos chance de dano nervoso, além de se evitar uma cicatriz visível (GOODDAY, 20013) e (MUNANTE-CARDENAS et al, 2015).
Entre as complicações do tratamento cirúrgico podemos elencar: fratura do material de fixação, maloclusão, parestesia, infecção, fístula cutânea, disfunção têmporo-mandibular, cicatriz hipertrófica e deiscência de sutura (MUNANTE-CARDENAS et al, 2015).
De acordo com ELLIS III (2013) e MOURA et al (2018), numa fratura bilateral, os dois locais de fratura não necessariamente precisam ser tratados com fixação interna rígida. Basta que um traço de fratura seja tratado desta forma para que o outro seja tratado com fixação clinicamente estável, desde que este seja favorável, sem deslocamento, ou com deslocamento mínimo.
ELLIS III (2011), em seu estudo com 682 pacientes, concluiu que, no que diz respeito a fraturas em parassínfise e corpo mandibular, ao se comparar dois métodos distintos de tratamento: 2 placas de sistema 2,0 mm com parafusos e 1 placa 2,0 mm sistema locking, mais robusta, instalada na zona de compressão, os índices de sucesso foram os mesmos. O fator preponderante na escolha de qual método utilizar, é a preferência e familiaridade do cirurgião com um determinado método.
VASHISTHA et al (2017) comparou o tratamento de fraturas parassinfisárias com 2 placas 2,0 mm e 1 placa 2,0 mm sistema locking. Este estudo envolveu o tratamento em fraturas de 40 pacientes. A conclusão foi a de que a estabilidade alcançada foi a mesma, tanto para um sistema de fixação quanto para o outro.
Conclusão
No caso relatado neste artigo, utilizou-se fixação interna rígida tanto na parassínfise quanto no corpo mandibular. A razão para tal é que, além de um deslocamento grande na fratura de corpo, nesta região observamos dois traços de fratura. Fosse uma fratura única e com deslocamento mínimo, ou sem deslocamento, a fixação clinicamente estável poderia ter sido empregada.
A fixação interna, tanto rígida, quanto clinicamente estável, associada a um acesso intraoral, oferece vantagens para o paciente, no que diz respeito à estabilidade da fixação da fratura, retorno mais rápido às atividades normais do paciente, já que não é necessário bloqueio intermaxilar no período pós-operatório, e uma ferida cirúrgica sem cicatriz visível.
Em fraturas mandibulares bilaterais, para se alcançar êxito no resultado, é interessante que se faça a fixação interna rígida nos dois sítios fraturados, ou uma fixação rígida em um lado, com fixação clinicamente estável contralateral, desde que as condições locais assim permitam.
Figuras
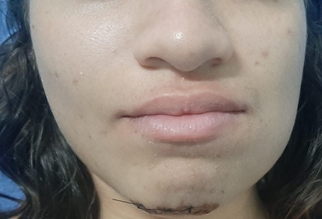
Fig. 1 – Aspecto inicial extraoral com edema facial em terço inferior e ferida em mento
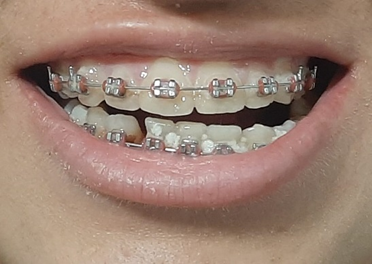
Fig. 2 – Maloclusão em máxima intercuspidação
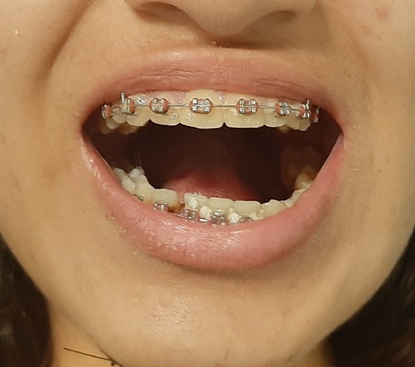
Fig 3 – Trismus moderado e desvio bucal no movimento de abertura
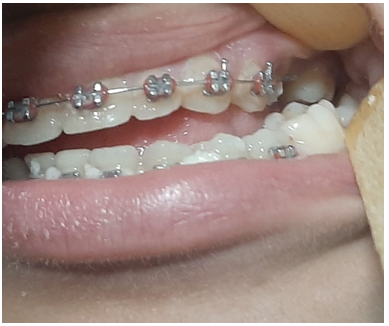
Fig 4 – mordida cruzada lateral, lado esquerdo
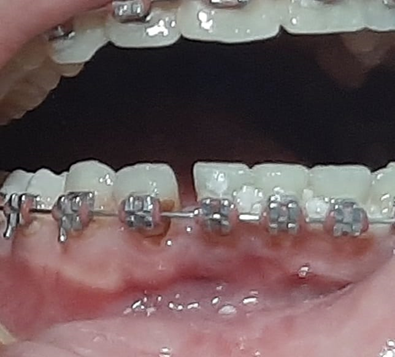
Fig 5 – Diastema entre os elementos 42 e 41.
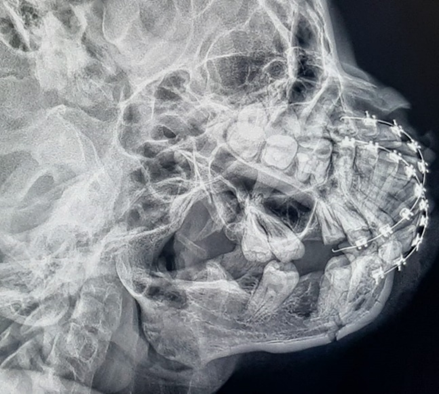
Fig 6 – Radiografia lateral oblíqua de mandíbula, lado esquerdo. Observar 2 traços de fratura em borda inferior.
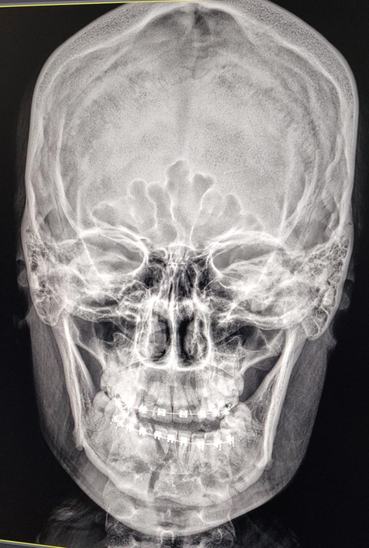
Fig 7 – Radiografia P.A. Fronto-naso. Observar fratura parassinfisária, lado direito e dois traços de fratura na região de corpo, lado esquerdo.
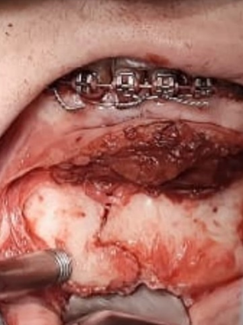
Fig 8 – Fratura parassinfisária exposta com acesso cirúrgico intraoral.
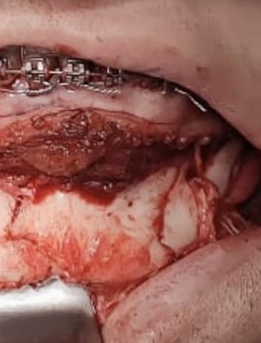
Fig 9 – Acesso cirúrgico intraoral expondo as fraturas de corpo. Observar o nervo mentual dissecado para relaxamento do retalho.
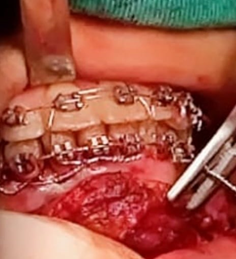
Fig 10 – Bloqueio intermaxilar transoperatório com fios de aço, com a ajuda do aparelho ortodôntico fixo já usado pela paciente.
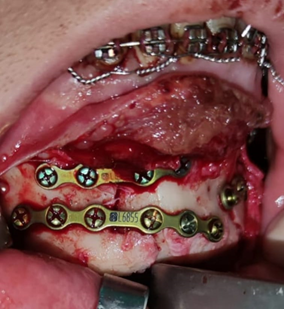
Fig 11 – Fixação interna rígida em parassínfise, com 1 placa de 4 furos e 4 parafusos monocorticais, na zona de tensão, e 1 placa de 6 furos e 6 parafusos bicorticais na zona de compressão.
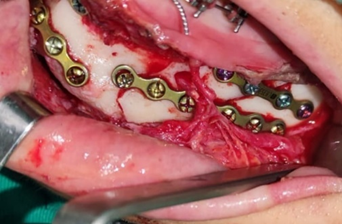
Fig 12 – Fixação interna rígida nos 2 traços de fratura de corpo de mandíbula, com 1 placa de 4 furos e 4 parafusos monocorticais, na zona de tensão, e 1 placa de 6 furos e 6 parafusos bicorticais na zona de compressão, logo abaixo do nervo mentual dissecado.
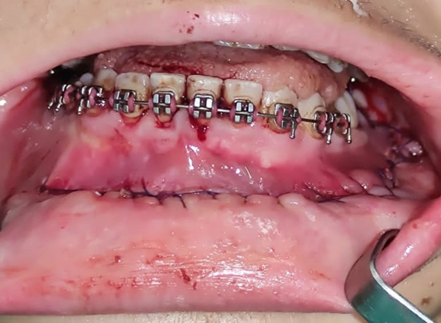
Fig 13 – Ferida cirúrgica fechada com vicryl 4-0, após hemostasia, remoção de bloqueio e checagem de oclusão.
Fig 14 – Radiografia panorâmica pós operatória, para controle, evidenciando fraturas alinhadas.
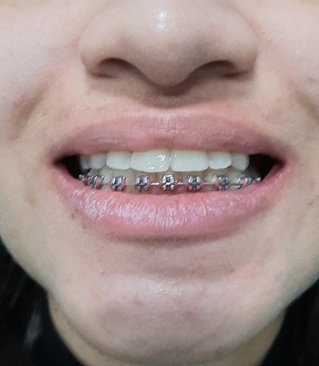
Fig 15 – Oclusão satisfatória em máxima intercuspidação no pós-operatório
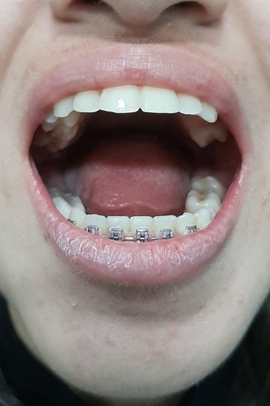
Fig 16 – Abertura bucal satisfatória no pós-operatório, sem desvio. Notar ausência de diastema entre os elementos 41 e 42.
Bibliografia
CHUKWULEBE, S.; HOGREFE, C. The Diagnosis and Management of Facial Bone Fractures. Emerg Med Clin N Am, v. 37, p. 137–151, 2019.
ELLIS III, E. A Study of 2 Bone Plating Methods for Fractures of the Mandibular Symphysis/Body. J Oral Maxillofac Surg, v. 69, p.1978-1987, 2011.
ELLIS III, E. Is Lag Screw Fixation Superior to Plate Fixation to Treat Fractures of the Mandibular Symphysis? J Oral Maxillofac Surg, v. 70, p. 875-882, 2012.
ELLIS III, E. Open Reduction and Internal Fixation of Combined Angle and Body/Symphysis Fractures of the Mandible: How Much Fixation Is Enough? J Oral Maxillofac Surg, v. 71, p. 726-733, 2013.
GEAR, A.J. et al. Treatment Modalities for Mandibular Angle Fractures. J Oral Maxillofac Surg, v. 63, p. 655-663, 2005.
GOODDAY, R. Management of Fractures of the Mandibular Body and Symphysis. Oral Maxillofacial Surg Clin N Am, v. 25, p. 601–616, 2013.
HOLLIER, L. et al. Facial trauma: general principles of management. The Journal of Craniofacial Surgery, v. 21, p. 1051-1053, 2010.
MADSEN, M.J. et al. A Biomechanical Evaluation of Plating Techniques Used for Reconstructing Mandibular Symphysis/ Parasymphysis Fractures. J Oral Maxillofac Surg, v. 66, p. 2012-2019, 2008.
MOURA, L. B. et al. Double unilateral, bilateral, and multiple mandibular fractures: an observational study. Oral Maxillofac Surg, v. 22, p. 315-321, 2018.
MUKERJI, R. et al. Mandibular fractures: Historical perspective. British Journal of Oral and Maxillofacial Surgery, v. 44, p. 222–228, 2006.
MUNANTE-CARDENAS, J. L. et al. Etiology, Treatment, and Complications of Mandibular Fractures. The Journal of Craniofacial Surgery, v. 26, p. 611-615, 2015.
OMEJE, K. et al. Quality of life in treatment of mandibular fractures using closed reduction and maxillomandibular fixation in comparison with open reduction and internal fixation – A randomized prospective study. Journal of Cranio-Maxillo-Facial Surgery, v. 48, p. 1821-1826, 2014.
PICKRELL, B.; HOLLIER JR, L. Evidence-Based Medicine: Mandible Fractures. Plastic and Reconstructive Surgery, v. 140, p. 192e-200e, 2017.
RUGHUBAR, V. et al. Combination of rigid and nonrigid fixation versus nonrigid fixation for bilateral mandibular fractures: A multicenter randomized controlled trial. Journal of Oral and Maxillofacial Surgery, v. 78, p. 1781-1794, 2020.
VASHISTHA, A. et al. Comparison of 2 mm single locking miniplates versus 2 mm two non-locking miniplates in symphysis and parasymphysis fracture of mandible. J Oral Biol Craniofac Res, v. 7, p. 42-48, 2017.
ZWEIG, B. Complications of Mandibular Fractures. Atlas Oral Maxillofacial Surg Clin N Am, v. 17, p. 93–10, 2009.
1Capitão – Hospital de Guarnição de Porto Velho
2Major – Hospital de Guarnição de Porto Velho
3Primeiro Tenente – Hospital de Guarnição de Porto Velho
4Primeiro Tenente – Hospital de Guarnição de Porto Velho
5Primeiro Tenente – Hospital de Guarnição de Porto Velho
6Primeiro Tenente – Hospital de Guarnição de Porto Velho
7Cirurgiã-dentista
8Acadêmica de Odontologia
