ABDOMINAL RECONSTRUCTION AFTER CHRONIC INFECTION OF POLYPROPYLENE MESH: CASE REPORT
REGISTRO DOI: 10.69849/revistaft/ch10202503251441
Ludgero Lauar Rodes1; Eduardo Arantes do Santos Resende1; Maria Luísa Mirelle Duarte2; Thaís Fernanda Faria Moreira2; Daniella Silva Mena3; Joaquim Martins Canaan Junior3
RESUMO
Objetivo: Relatar um caso clínico de infecção crônica de sítio cirúrgico superficial, em paciente portadora de tela de polipropileno profilática para hérnia incisional, que necessitou de abordagem cirúrgica para retirada da mesma e posterior reconstrução abdominal. Discussão: Uso da tela de polipropileno profilática para hérnias incisionais tem sido cada vez mais aceito, contudo, possui inúmeras complicações, destacando infecção crônica como uma das prevalentes. Dentre os principais fatores de risco, está o IMC > 30 kg/m², e os microrganismos mais preponderantes são os gram-positivos. Encontra-se diferentes relatos de tratamentos na literatura médica, como antissépticos tópicos, antibioticoterapia e por fim, retirada cirúrgica da tela infectada. Conclusão: As evidências disponíveis sobre o uso profilático da tela de polipropileno nos revelam recomendações contraditórias, haja visto que seu uso não é isento de adversidades. Para o distúrbio apresentado, o uso da antibioticoterapia como plano terapêutico conservador é a primeira linha de ação e a retirada cirúrgica da tela fica reservada aos casos de infecção refratária e recorrente. Contudo, novos tratamentos têm sido encontrados na literatura médica. Assim, é necessário ponderar o uso da tela, considerando os fatores de risco pré-operatórios, mitigando possíveis complicações. O manejo da infecção de ferida operatória em cirurgia com uso de telas remanesce como um desafio à prática da cirurgia geral.
Palavras-chave: tela de polipropileno; profilaxia; complicação pós-operatória; infecção de tela; reconstrução abdominal;
ABSTRACT
Objective: To report a case of chronic superficial surgical site infection in a patient with prophylactic polypropylene mesh for incisional hernia, who required surgical removal and subsequent abdominal reconstruction. Discussion: The use of prophylactic polypropylene mesh for incisional hernias has been increasingly accepted; however, it has numerous complications, with chronic infection being one of the prevalent. Among the main risk factors is BMI > 30 kg/m², and the most prevalent microorganisms are gram-positive. There are different reports of treatments in the medical literature, such as topical antiseptics, antibiotic therapy, and finally, surgical removal of the infected mesh. Conclusion: The available evidence on the prophylactic use of polypropylene mesh reveals contradictory recommendations, since its use is not free from complications. For the disorder presented, the use of antibiotic therapy as a conservative therapeutic plan is the first line of action and surgical removal of the mesh is reserved for cases of refractory and recurrent infection. However, new treatments have been found in the medical literature. Therefore, it is necessary to reflect on the use of mesh, considering preoperative risk factors, mitigating possible complications. The management of surgical wound infection in surgery using mesh remains a challenge to the practice of general surgery.
Keywords: polypropylene mesh; prophylaxis; postoperative complication; mesh infection; abdominal reconstruction;
INTRODUÇÃO
O uso de telas de polipropileno em cirurgias abdominais, especialmente em hernioplastias, é comum, pois é quimicamente inerte e apresenta características como estabilidade, não imunogenicidade, flexibilidade e alta resistência à tração (PANDE; NAIDU, 2020). O reparo da parede abdominal deve gerar mínimas reações inflamatórias e aderências, boa vascularização e resistência à infecção (PÉREZ-KÖHLER, BAYON, BÉLLON, 2016). A despeito dos benefícios do polipropileno, existem riscos, como a infecção a longo prazo, que é definida como ocorrente em menos de um ano após a cirurgia e pode incluir abscessos e infecções (SAN MIGUEL, C. et al, 2018).
No cenário específico do uso profilático, segundo o estudo de San Miguel (2018), há falta de dados sobre qual é a composição ideal da tela, melhor posição anatômica da mesma ou método de fixação. Há risco de sequelas a longo prazo, como seroma crônico, dor crônica, infecção ou extrusão da tela.
Os sintomas podem ser discretos, dentre eles febre e eritema. Sendo assim, cabe ao cirurgião avaliar identificar fatores preditores de infecção, como obesidade e diabetes (PANDE; AIDU, 2020). Logo, deve-se ponderar os riscos e benefícios ao se fazer uso profilático de telas, uma vez que as complicações de sua colocação podem levar a readmissão hospitalar, reoperações e recorrências de hérnia e, consequentemente, em alta utilização de recursos de saúde (SAN MIGUEL, C. et al, 2018).
No estudo de BORAB; et al (2017), a formação de seroma com o uso profilático de tela em laparotomias medianas é quase três vezes mais comum na posição onlay e quase 50% maior na posição pré-peritoneal, em comparação ao fechamento primário sem uso de tela. Ademais, a dor crônica de da cicatriz operatória foi um achado secundário significativo.
O objetivo deste estudo é relatar um caso clínico de infecção crônica de sítio cirúrgico superficial em paciente portadora de tela de polipropileno profilática para hérnia incisional, que necessitou de abordagem cirúrgica para retirada da mesma e posterior reconstrução abdominal, baseando-se em entrevista, revisão de prontuário, registros fotográficos perioperatórios e revisão de literatura.
CASO CLÍNICO
Paciente de 45 anos, sexo feminino, portadora de diabetes tipo II, hipertensão aterial e obesidade grau II (IMC 39,24 kg/m²), submetida a histerectomia e salpingooforectomia esquerda, devido a leiomiomas uterinos e cistoadenofibroma ovariano, por incisão de Pfannenstiel há 9 meses da admisão. Utilizou-se uma tela de polipropileno onlay, com intenção profilática, para hérnia incisional. Ao longo desse período, evoluiu com drenagem intermitente de secreção seropurulenta pela ferida operatória, sem odor, febre ou leucocitose, tratada através de antibioticoterapia oral e curativos.
Na entrada, apresentou deiscência da ferida operatória de Pfannenstiel em seu terço lateral direito com sinais de infecção local. Portava ultrassonografia de parede abdominal (USG) que demonstrava dobradura de tela em região de cicatriz cirúrgica na fossa ilíaca direita, penetrando o subcutâneo local e promovendo solução de continuidade no leito cirúrgico. Apresentou, ainda, uma tomografia computadorizada (TC) de abdome total sem contraste com evidência de coleção heterogênea no subcutâneo na linha média da parede abdominal baixa, medindo 13 x 4,2 x 6,2 cm (vol.: 50 cm³).
Prosseguiu-se a investigação com a realização de ressonância magnética (RNM) de abdome total com contraste, que evidenciou edema subcutâneo difuso na região hipogástrica, com estriações de aspecto retrátil, possivelmente fibrocicatriciais e coleção líquida subcutânea na região hipogástrica, medindo 8,5 x 4,1 cm, apresentando conteúdo heterogêneo no seu interior de aspecto inespecífico. Realizado tratamento através de intervenção cirúrgica para retirada da tela, considerando-se a intratabilidade do quadro infeccioso recorrente. Após incisão e abertura da cicatriz operatória, identificada tela de polipropileno pouco aderida ao tecido subcutâneo, revestida por fibrina e secreção purulenta (Fig. 1) . Procedida a exérese do corpo estranho e desbridamento do tecido subcutâneo (Fig. 2).
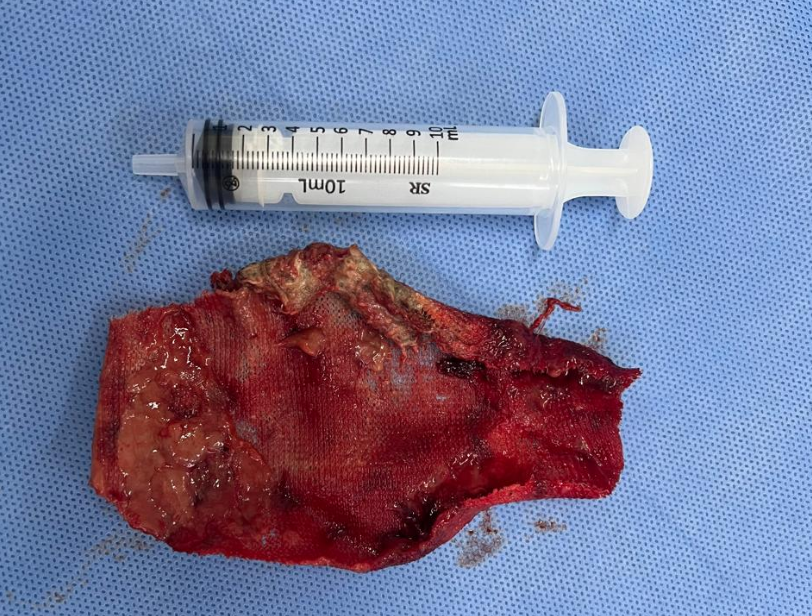
Fig. 1 Tela de polipropileno retirada no intraoperatório
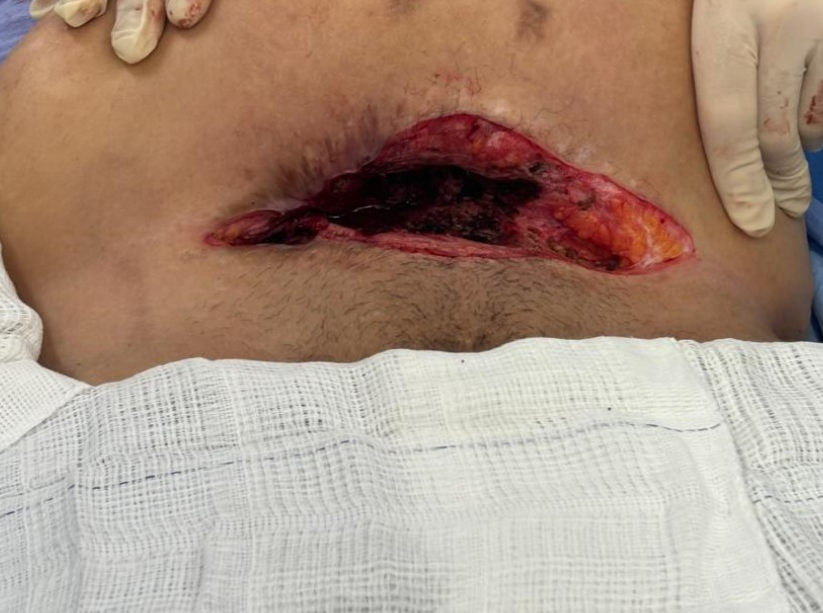
Fig. 2 Aspecto final após drenagem de abscesso e retirada da tela
Optou-se por não realizar a reconstrução imediata da parede abdominal, sendo o tratamento instituído a dieta hiperproteica; curativo diário com alginato de cálcio; cultura de secreção do abscesso, colhida durante o procedimento cirúrgico, antibioticoterapia endovenosa empírica com ceftriaxone associado a metronidazol. Observou-se boa evolução pós-operatória com controle da infecção dos tecidos locais e equilíbrio da umidade na ferida. O paciente recebeu alta no 6º dia pós operatório em bom estado geral, sem drenagem de secreção purulenta pela ferida operatória com prescrição de cloridrato de ciprofloxacino por via oral durante 7 dias, guiado pelo resultado da cultura, que identificou Enterobacter cloacae.
No 14º dia pós-operatório, procedeu-se à reconstrução da parede abdominal por planos, caracterizando a cicatrização por terceira intenção.
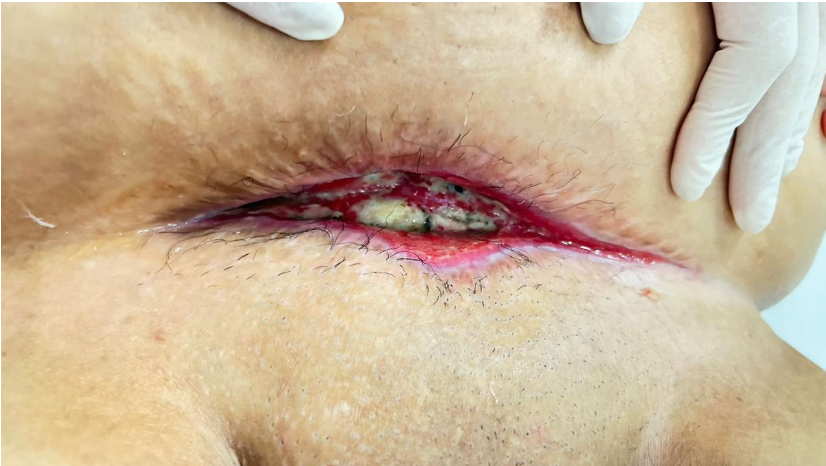
Fig. 3 Aspecto da ferida antes da ressíntese
Após anestesia e infiltração das bordas da ferida com solução anestésica contendo ropivacaina 7,5% e vasoconstritor na proporção de 1:250.000UI; foi procedida remoção mecânica do tecido de granulação do assoalho da ferida, ressecção de 5mm de todas as bordas da ferida, descolamento dos retalhos superior e inferior da ferida no nível supra-aponeurótico e drenagem da ferida através de dreno de sucção 4.8mm. Procedeu-se a síntese da ferida por planos, utilizando pontos de adesão na profundidade (pontos de Baroudi), por meio de fio nylon 2-0 e suturas subdérmica e simples de pele utilizando fios nylon 3-0 e 4-0, respectivamente.
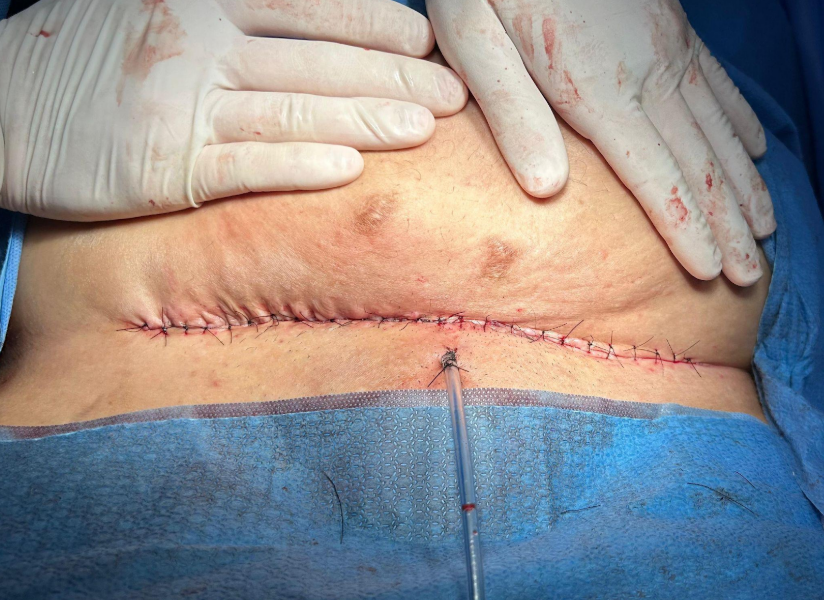
Fig. 4 Aspecto final após ressíntese da parede abdominal
Após novo curso de ciprofloxacino e evolução satisfatória, paciente recebeu alta no 6º dia pós-operatório, com retorno ambulatorial no 33º dia pós-operatórios, seguindo-se a avaliação seriada da ferida operatória.
Instituída antibioticoterapia pós-operatória com cloridrato de ciprofloxacino com evolução clínico-cirúrgica satisfatória. A paciente recebeu alta no 6º dia pós-operatório após remoção de dreno de sucção com programação de seguimento ambulatorial a cada 2 semanas ou antes, se necessário.
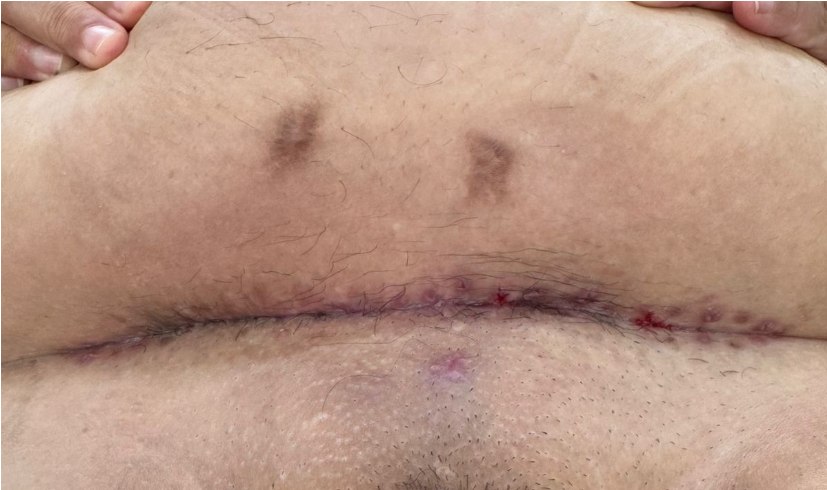
Fig. 5 Aspecto da ferida após retirada de pontos.
DISCUSSÃO
Evidências mais recentes discorrem acerca do uso de tela profilática, podendo ser superior ao fechamento por somente sutura da parede abdominal, em pacientes com alto risco de hérnias incisionais, embasando a decisão tomada no procedimento do paciente (JAKOB et al, 2023). Sabe-se que a incidência de hérnia incisional é verificada entre 5% a 20% na população geral. Em pacientes de alto risco, a incidência pode passar de 30%, como em portadores de IMC ≥ 30 kg/m², semelhante ao da paciente do caso descrito, ou IMC ≥ 27 kg/m² com laparotomia mediana (JAIRAM et al, 2017). Além disso, a implantação de tela profilática é possível em pacientes com contaminação intraperitoneal diminuindo o risco de hérnias incisionais, bem como de cirurgias revisionais e necessidade de internação hospitalar em unidade de terapia intensiva (JAKOB et al, 2023).
Um estudo realizado no Primeiro Hospital Afiliado da Universidade Médica de Chongqing, na China, as taxas de infecção de tela no pós-operatório dependem do tipo de hérnia, do posicionamento da malha e da via de acesso da cirurgia, alcançando taxas de 2,2% em pacientes com hérnia ventral, 7,3% para pacientes submetidos ao reparo de hérnia ventral aberta sublay, 3,6% para reparo laparoscópico e de 10% para os procedimentos abertos (HE et al, 2022).
Um estudo retrospectivo unicêntrico realizado no Inselspital, Hospital Universitário de Berna, Suíça, investigou preditores para Infecção de Sítio Cirúrgico (ISC) em pacientes submetidos à implantação de tela intra-abdominal onlay (IPOM). Esse estudo revelou que são preditores independentes para ISC: hospitalização de emergência, laparotomia prévia, duração da operação, laparotomia, bem como cirurgia bariátrica, colorretal e de emergência, classe de ferida mais elevada e telas não de polipropileno. Outros estudos também definiram preditores além dos estabelecidos no estudo de Berna, possuem itens em comum, são eles: uso de esteroides, obesidade, tabagismo, diabetes mellitus tipo 2, ASA 3 e 4 e posicionamento da malha onlay (HE et al, 2022).
Dentre esses fatores discutidos, é possível identificar que a paciente do caso descrito apresenta alguns quesitos para aumento da chance de ISC, como duração da operação, cirurgia laparotômica, estado de obesidade e posicionamento de tela onlay.
No estudo de HE et al, 2022, foi detectado que as bactérias mais envolvidas na infecção de tela são gram-positivas, sendo o Staphylococcus aureus o patógeno mais comum, principalmente os sensíveis à meticilina (MSSA) em detrimento dos Staphylococcus aureus resistente à meticilina (MRSA) e há, ainda, as infecções causadas por bactérias gram-negativas como Escherichia coli e a Pseudomonas aeruginosa, sendo estas menos prevalentes. O trabalho de Birolini et al, 2023, avaliou a microbiota de telas infectadas explantadas de 100 pacientes, onde somente 17% foram gram-negativas e entre elas o complexo Enterobacter cloacae multirresistente. Apesar da cultura da paciente identificar Enterobacter cloacae, pouco comum de acordo com os estudos citados, esta se apresentava sensível a múltiplos antimicrobianos, e foi optado pelo ciprofloxacino devido ao preço acessível e facilidade de troca de via de administração para oral.
Um estudo chinês, o intervalo médio entre a cirurgia inicial de hérnia e o diagnóstico de infecção foi de 19,4 meses (intervalo: 1 semana a 12 anos), com 41 pacientes sendo diagnosticados em menos de 3 meses, 14 pacientes sendo diagnosticados entre 3 meses e 1 ano após a cirurgia e 19 pacientes sendo diagnosticados >1 ano após o procedimento primário. A média pós-operatória de duração da hospitalização foi de 29 dias (HE et al, 2022).
O caso descrito apresenta em prontuário os primeiros relatos de saída de secreção sero-purulenta 24 dias após a abordagem cirúrgica e drenagem de secreção purulenta 2 meses após essa internação, o que demonstra compatibilidade com os dados encontrados na literatura.
O uso de antibioticoprofilaxia no momento da cirurgia demonstra alta eficácia para evitar complicações (COLLINS et al, 2022). Seguindo o mesmo raciocínio, para He et al (2022), pacientes com infecções agudas (especialmente aqueles submetidos a reparo de Lichtenstein ou IPOM, ou reparo com adesivos biológicos) foram tratados com antibióticos intravenosos, drenagem percutânea e terapia de pressão negativa para feridas, sendo a administração intravenosa de antibióticos realizada com base nos resultados da cultura e nos testes de sensibilidade.
Ultrassonografia ou tomografia computadorizada (TC) foram usadas para avaliar a cicatrização da ferida. A remoção cirúrgica da tela ficou reservada para os pacientes que apresentaram resposta ao tratamento conservador por mais de um mês (HE et al, 2022).
Uma série de casos conduzida por Jezupovs (2020) descreveu 3 casos de tratamento minimamente invasivos para telas de polipropileno onlay infectadas realizados com sucesso. Os pacientes foram tratados de acordo com o protocolo stepwise que consistia em punção percutânea do pus, irrigação da cavidade do abscesso através da mesma agulha com um agente antisséptico aquoso e após drenagem de retorno limpo, reenchimento da cavidade do abscesso com o agente no mesmo volume aspirado primeiramente. Em seguida, esse procedimento é repetido a cada 6-24h por 2 a 4 dias e algumas aspirações por punção poderão ser realizadas nas próximas semanas para fins de controle.
O estudo define que é necessário que seja uma tela de polipropileno monofilamentar e de poros grandes em um espaço fechado para permitir uma concentração e tempo suficiente para o antisséptico tópico agir. Um total de cinco a seis procedimentos foram necessários em um período de até vinte dias e demonstrou que a iodopovidona é eficaz na infecção da tela de hérnia. A recuperação da tela foi alcançada, e o resultado a longo prazo não demonstra nem a recorrência da infecção nem da hérnia (JEZUPOVS, 2020).
Apesar do uso de antibioticoprofilaxia intraoperatória, a paciente do caso apresentou a infecção do sítio cirúrgico e da tela. Foi realizada tentativa de tratamento conservador com antibioticoterapia venosa e oral associado à curativos. A evolução desfavorável, levou a necessidade de abordagem cirúrgica aberta para retirada da tela de polipropileno e controle da infecção, descrito como possibilidade final de tratamento pelo protocolo stepwise de Jezupovs (2020).
CONCLUSÃO
O caso estudado retrata a infecção crônica de sítio cirúrgico superficial em paciente portadora de tela de polipropileno, que tem se tornado um quadro emergente, acompanhando o estabelecimento na literatura que o uso profilático da tela reduz o risco de hérnias incisionais e a difusão dessa prática cirúrgica.
Desta maneira, as evidências disponíveis sobre o uso profilático da tela de polipropileno nos revelam diversos dados, incluindo recomendações conflitantes e há falta de protocolos clínicos para essa prática em cirurgias abdominais, especialmente em paciente sem hérnia prévia. Faz-se necessário novos estudos sobre o tema.
Para o distúrbio apresentado, o uso da antibioticoterapia como plano terapêutico conservador é a primeira linha de ação, com resultados satisfatórios na maioria dos casos. A indicação de cirurgia e retirada da tela fica reservada aos casos de infecção refratária e recorrente. Contudo, novos tratamentos passíveis de discussão acerca do manejo das múltiplas complicações possíveis têm sido encontrados na literatura médica.
Assim, é necessário ponderar o uso da tela, principalmente no caráter de urgência, considerando os fatores de risco pré-operatórios, mitigando possíveis complicações. O manejo da infecção de ferida operatória em cirurgia com uso de telas remanesce como um desafio à prática da cirurgia abdominal.
REFERÊNCIAS BIBLIOGRÁFICAS
BIROLINI, et al. Microbiology of chronic mesh infection. Hernia 27, 1017–1023 (2023). https://doi.org/10.1007/s10029-023-02747-6
BORAB, Z. M. et al. Does prophylactic mesh placement in elective, midline laparotomy reduce the incidence of incisional hernia? A systematic review and meta-analysis. Surgery, v. 161, n. 4, p. 1149–1163, 2017.
COLLINS, M. M. et al. Practical Mouse Model to Investigate Therapeutics for Staphylococcus aureus Contaminated Surgical Mesh Implants. Journal of Surgical Research, v. 283, p. 428-437, mar. 2023
HE, L. et al. Hernia mesh infection treatment following the repair of abdominal wall hernias: A single-center experience. Frontiers in surgery, v. 9, p. 993855, 2022.
JAIRAM, et al. Prevention of incisional hernia with prophylactic onlay and sublay mesh reinforcement versus primary suture only in midline laparotomies (PRIMA): 2-year follow-up of a multicentre, double-blind, randomised controlled trial. Lancet. 2017;390:567–576. doi: 10.1016/S0140-6736(17)31332-6.
JAKOB, M. O. et al. Predictors for surgical site infection in patients undergoing therapeutic or prophylactic intra-abdominal onlay mesh (IPOM) implantation in clean and contaminated surgical fields. Surgical endoscopy, v. 37, n. 9, p. 6885–6894, 2023.
JEZUPOVS, A. Minimally invasive mesh salvaging technique on treatment of hernia mesh infection: A case series. Int J Surg Case Rep. 2020;70:78-82. doi: 10.1016/j.ijscr.2020.04.055. Epub 2020 May 11. PMID: 32413773; PMCID: PMC7226635.
PANDE, T.; NAIDU, C. S. Mesh infection in cases of polypropylene mesh hernioplasty. Hernia: the journal of hernias and abdominal wall surgery, v. 24, n. 4, p. 849–856, 2020.
PÉREZ-KÖHLER, B.; BAYON, Y.; BELLÓN, J. M. Mesh infection and hernia repair: A review. Surgical infections, v. 17, n. 2, p. 124–137, 2016.
SAN MIGUEL, C. et al. Long-term outcomes after prophylactic use of onlay mesh in midline laparotomy. Hernia: the journal of hernias and abdominal wall surgery, v. 22, n. 6, p. 1113–1122, 2018.
1Médico Residente de cirurgia do Hospital Regional do Gama
2Estudante de medicina do Centro Universitário do Planalto Central Apparecido dos Santos
3Médico(a) Cirurgião(ã) Staff do Hospital Regional do Gama
