WHAT IS THE ROLE OF THE CLINICAL PHARMACIST IN THE RATIONAL USE OF ANTIMICROBIALS IN INTENSIVE CARE UNITS?
REGISTRO DOI: 10.69849/revistaft/ma1020260021913
Sarah de Melo Viana Teixeira
Orientadora: M.Sc. Hellen Karoline Maniero
RESUMO
A resistência microbiana representa um desafio nas unidades de terapia intensiva (UTIs), exigindo estratégias eficazes para otimizar o uso racional de antimicrobianos. O objetivo deste trabalho é identificar o papel do farmacêutico clínico nesse contexto. por meio de uma revisão integrativa da literatura realizada nas bases PubMed e LILACS, entre 2015 e 2024, incluíram-se 34 estudos científicos que atenderam aos critérios de elegibilidade. Os resultados demonstraram que a atuação do farmacêutico clínico impacta positivamente na segurança do paciente, com destaque para a revisão de prescrições, monitoramento terapêutico, ajustes de dose conforme parâmetros farmacocinéticos, e participação em equipes multiprofissionais. Tais ações contribuíram para redução de infecções por microrganismos multirresistentes, otimização da terapia antimicrobiana, redução de custos e menor tempo de internação. A alta taxa de aceitação das recomendações pela equipe médica reforça a credibilidade e relevância da atuação farmacêutica. Como barreiras, identificaram-se a ausência de farmacêuticos em tempo integral nas UTIs, sobrecarga de trabalho e limitações estruturais. Conclui-se que o farmacêutico clínico desempenha papel estratégico na UTI, sendo essencial para práticas seguras e custo-efetivas, contribuindo diretamente para a eficácia terapêutica, prevenção da resistência microbiana e melhoria dos desfechos clínicos.
Palavras-chave: farmacêutico clínico. Antimicrobianos. Programas de Stewardship
ABSTRACT
Antimicrobial resistance poses a challenge in intensive care units (ICUs), requiring effective strategies to optimize the rational use of antimicrobials. This study aimed to identify the role of the clinical pharmacist in this context through an integrative literature review conducted in the PubMed and LILACS databases between 2015 and 2024. Thirty-four scientific studies that met the eligibility criteria were included. The results demonstrated that the clinical pharmacist’s role positively impacts patient safety. particularly through prescription review, therapeutic monitoring, dose adjustments based on pharmacokinetic parameters, and participation in multidisciplinary teams. These actions contributed to reducing infections caused by multidrug-resistant microorganisms, optimizing antimicrobial therapy, reducing costs, and shortening hospital stays. The high rate of acceptance of recommendations by the medical team reinforces the credibility and relevance of pharmaceutical practice. Barriers identified include the lack of full-time pharmacists in ICUs, work overload, and structural limitations. It is concluded that the clinical pharmacist plays a strategic role in the ICU, being essential for safe and cost-effective practices, contributing directly to therapeutic efficacy, prevention of microbial resistance and improvement of clinical outcomes.
Keywords: Clinical pharmacist. Anti-Bacterial Agents. Antimicrobial Stewardship
1 INTRODUÇÃO
A resistência a antimicrobianos (AMR), é amplamente reconhecida como uma das maiores ameaças à saúde pública global. Nos Estados Unidos da América, infecções por bactérias multirresistentes causaram cerca de 35.000 mortes anuais, com custos estimados em mais de US$ 4, 6 bilhões anuais. Segundo o Relatório de Ameaças da Resistência aos Antibióticos, publicado pelo CDC, ocorrem anualmente mais de 2, 8 milhões de infecções causadas por bactérias resistentes a antibióticos nos Estados Unidos (CDC, 2019).
De acordo com a Organização Mundial da Saúde (OMS), a resistência aos antimicrobianos (AMR) é definida como a capacidade de microrganismos — como bactérias. fungos, vírus e parasitas — de sofrerem modificações ao serem expostos a antimicrobianos, tornando esses medicamentos ineficazes (WHO, 2017).
As unidades de terapia intensiva (UTIs) apresentam elevada prevalência de microrganismos multirresistentes, fator que contribui para a ocorrência de infecções graves nos pacientes críticos. Diversos fatores, como a morbidade grave, presença de vários dispositivos de suporte e a alta exposição a antibióticos podem contribuir com a transmissão desses microrganismos. (PLANTINGA et al., 2015). Diante desse cenário, torna-se imprescindível a presença de um serviço de farmácia clínica nas UTIs (COSTA, 2014).
No Brasil, esse reconhecimento foi fortalecido por dois importantes marcos regulatórios que consolidaram a atuação clínica do farmacêutico no cuidado ao paciente. A Resolução nº 585. de 29 de agosto de 2013, do Conselho Federal de Farmácia (CFF), regulamenta as atribuições clínicas do profissional farmacêutico, enquanto a Resolução nº 586, de 29 de agosto de 2013, estabelece diretrizes para a prescrição farmacêutica, ampliando e formalizando suas competências no contexto da atenção à saúde (CFF, 2013).
Além disso, o Conselho Federal de Farmácia publicou a Resolução da Diretoria Colegiada (RDC) Nº 675. de 31 de outubro do ano de 2019, que representou um marco nacional para o fortalecimento das atribuições clínicas do farmacêutico especificamente no ambiente das Unidades de Terapia Intensiva, reconhecendo seu papel fundamental na equipe multiprofissional e incentivando sua atuação direta nas decisões terapêuticas (CFF, 2019).
Entre os diversos serviços prestados pelo farmacêutico no contexto da farmácia clínica, destaca-se a revisão da farmacoterapia. Esta Atividade consiste em uma análise estruturada e crítica sobre os medicamentos utilizados pelo paciente, com os objetivos de minimizar a ocorrência de problemas relacionados à farmacoterapia, promover a adesão ao tratamento e otimizar os resultados clínicos, bem como reduzir o desperdício de recursos em saúde (CFF, 2016).
No âmbito específico dos antimicrobianos, a atuação do farmacêutico clínico se torna ainda mais estratégica. Suas intervenções incluem o escalonamento e descalonamento de antibióticos, além da revisão cuidadosa da dose e da duração do tratamento, sempre com base em parâmetros clínicos e farmacocinéticos. Tais ações têm se mostrado eficazes na redução da prevalência de infecções causadas por microrganismos resistentes, além de contribuírem para melhor desfecho clínico dos pacientes (BARLAM, 2013).
Sabe-se que um importante componente no plano de ação para o combate a esses micro-organismos e qualidade na prescrição e utilização de antimicrobianos são os Programas de Stewardship (WUNDERINK et al., 2020).
Um dos principais componentes no combate à resistência microbiana e na promoção da prescrição adequada de antimicrobianos são os Programas de Stewardship (WUNDERINK et al., 2020). Também conhecidos como Programas de Gerenciamento de Antimicrobianos (PGA), esses programas são definidos pela Infectious Diseases Society of America (IDSA) como um conjunto de ações coordenadas, baseadas em evidências, com o objetivo de otimizar o uso de antimicrobianos, garantir melhores desfechos clínicos, promover o custo-benefício, reduzir eventos adversos e conter a resistência microbiana (ANVISA, 2021).
Essas iniciativas têm se mostrado eficazes na melhoria do cuidado ao paciente, na redução de falhas terapêuticas, dos eventos adversos e na racionalização de recursos, configurando-se como estratégias indispensáveis no cuidado intensivo (ANVISA, 2021). Nesse contexto, o farmacêutico clínico assume papel essencial, sendo corresponsável pela prevenção da resistência e pela revisão crítica e contínua das prescrições, especialmente em UTIs, onde sua atuação contribui para a adesão a diretrizes e boas práticas clínicas.
Assim, este estudo tem como objetivo avaliar o papel do farmacêutico clínico na promoção do uso racional de antimicrobianos em unidades de terapia intensiva.
2 METODOLOGIA
Trata-se de uma revisão integrativa da literatura com o objetivo de se responder a seguinte pergunta: “Qual o papel do farmacêutico clínico no uso racional de antimicrobianos em unidades de terapia intensiva?”. Este tipo de estudo permite realizar uma avaliação crítica e uma síntese de evidências disponíveis sobre o tema proposto, proporcionando uma organização do estado atual do conhecimento e reflexões para a implementação de novas intervenções em nossa prática (Mowbray et al. 2015).
Para a realização do estudo, seleção e síntese das evidências foi elaborada a seguinte estratégia de busca utilizada na base de dados PubMed/Medline e Lilacs BVS. Foram utilizadas as seguintes palavras para busca: “ pharmacist. antimicrobial e intensive care”. Na tabela a seguir foram apresentados os descritores utilizados na pesquisa:

Quadro 1. Descritores utilizados para a pesquisa
Foram incluídos neste estudo trabalhos que investigaram o papel do farmacêutico no uso racional de antimicrobianos em unidades de terapia intensiva adulto e pediátrico, com os seguintes delineamentos metodológicos: revisões sistemáticas. metanálises, estudos clínicos controlados e randomizados; estudo experimentais; estudos quase-experimentais e estudos descritivos não-experimentais. Como critério de inclusão, consideraram-se apenas estudos publicados entre 2015 e 2025, com textos completos disponíveis online em inglês, português ou espanhol. Foram excluídos estudos que abordassem intervenções farmacêuticas fora do ambiente de terapia intensiva, bem como estudos do tipo survey.
A triagem dos artigos identificados nas bases de dados foi realizada de forma independente por dois pesquisadores, utilizando o software Rayyan. As divergências entre os avaliadores foram resolvidas por consenso. O processo de seleção e exclusão dos estudos foi apresentado de acordo com o fluxograma PRISMA.
Para organização e análise dos dados, foi elaborada uma planilha no software Excel. contendo as seguintes informações: título do artigo, ano de publicação, autores, objetivo do estudo, tipo de estudo, sujeito e/ou amostra, atividades desempenhadas pelo farmacêutico, impacto destas intervenções, barreiras e facilitadores para o trabalho do farmacêutico e por fim as principais fraquezas do estudo.
A avaliação da qualidade metodológica das revisões sistemáticas foi realizada com base no checklist PRISMA. Para os demais desenhos de estudo — como ensaios clínicos randomizados, estudos qualitativos. coortes, casos-controle e transversais —, foram utilizadas as ferramentas do Critical Appraisal Skills Programme (CASP), adequadas a cada tipo de investigação.
Por se tratar de uma revisão integrativa da literatura, este projeto não requer aprovação do comitê de ética em pesquisa. Contudo, todas as etapas seguiram as recomendações do PRISMA, a fim de manter a fidedignidade e transparência das informações coletadas.
3 RESULTADOS E DISCUSSÃO
Na base de dados pesquisada, foram identificados 246 artigos científicos relacionados aos descritores utilizados, sendo 130 artigos na PubMed e 116 artigos no LILACS. Em seguida, foi feita leitura dos títulos e resumos dos artigos, e posteriormente lido o texto completo, com aplicação dos critérios de inclusão e exclusão de forma a selecionar aqueles artigos que respondiam à pergunta norteadora do presente estudo. Ao final, incluíram-se 34 artigos científicos. Todos os artigos destacaram a importância do farmacêutico no gerenciamento do uso e da administração de antimicrobianos, evidenciando seu papel fundamental no controle da disseminação da resistência microbiana.
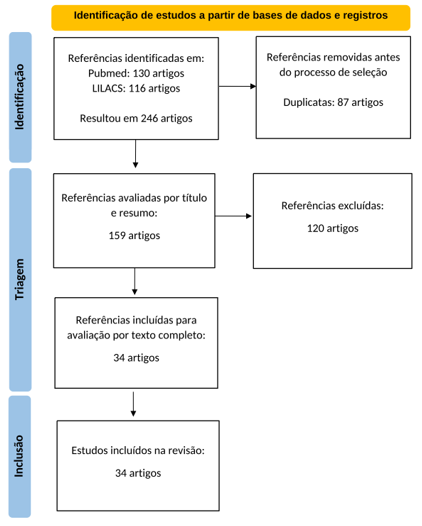
A fim de facilitar a compreensão do levantamento bibliográfico e a discussão do tema proposto, os artigos selecionados foram organizados em um quadro, visando otimizar a visualização e análises dos resultados. Assim, os 34 artigos incluídos nas bases SCIELO e LILACS são apresentados no Quadro 2, contendo informações como título e autores.


Quadro 2. Artigos selecionados sobre as principais intervenções farmacêuticas relacionadas ao uso de antimicrobianos em unidade de terapia intensiva, organizados por título, autoria ano de publicação
Foram incluídos e analisados 34 estudos científicos publicados entre os anos de 2015 e 2024, os quais investigaram a atuação do farmacêutico clínico na promoção do uso racional de antimicrobianos em Unidades de Terapia Intensiva (UTIs).
Em relação aos estudos encontrados, observou-se uma predominância de estudos de coorte (n = 12). seguidos por estudos quase-experimentais do tipo antes e depois (n = 10), estudos descritivos não experimentais (n = 5), séries de casos (n = 2), séries temporais interrompidas (n = 2), um estudo comparativo entre grupos, um quase-experimental com intervenção controlada e um com grupo controle paralelo.
A atuação do farmacêutico clínico em Unidades de Terapia Intensiva (UTIs) mostrou-se como uma prática essencial para garantir a segurança, eficácia e racionalidade do uso de antimicrobianos. Dentre as intervenções mais frequentemente relatadas na literatura, destacou-se a revisão criteriosa das prescrições antimicrobianas, conforme evidenciado por Li et al. (2017) e Park et al. (2015). Além disso, diversos estudos relataram ajustes de dose individualizados com base em parâmetros farmacocinéticos, como a depuração de creatinina, prática fundamental observada nas análises de Cvikl et al. (2020) e Chiang et al. (2021). O monitoramento terapêutico de antimicrobianos com estreita margem terapêutica, a exemplo da vancomicina e amicacina, também foi recorrente, conforme apontado por Masaharu Imaura (2017) e Gu et al. (2023).
No campo da pediatria e neonatologia, Hamdy et al. (2020) e Dramowski et al. (2024) demonstraram que os farmacêuticos reduziram o tempo de uso da vancomicina em UTIs neonatais e, consequentemente, a taxa de lesão renal aguda. No estudo NeoAMS, houve uma redução de 24% na duração do uso de antibióticos, especialmente nos casos de sepse com cultura negativa.
Em relação à eficiência terapêutica, Laine et al. (2018) relataram que a intervenção de farmacêuticos em resposta à sepse reduziu em mais de duas horas o tempo até a administração de antibiótico apropriado. Essa atuação precoce foi crucial para a redução de complicações infecciosas.
Yu et al. (2023) e Kim et al. (2021) em seus estudos documentaram uma redução significativa na taxa de detecção de microrganismos multirresistentes, como Pseudomonas aeruginosa e Acinetobacter baumannii, após a adoção de Antimicrobial Stewardship Programs (ASP) com participação farmacêutica. Isso reforça o papel central do farmacêutico no combate à resistência antimicrobiana.
O uso inadequado de antimicrobianos está diretamente relacionado ao aumento da resistência microbiana, prolongamento de internações, ocorrência de eventos adversos e, consequentemente, elevação significativa dos custos hospitalares. Nesse cenário, a atuação do farmacêutico clínico, por meio de intervenções direcionadas à otimização da terapia antimicrobiana, tem demonstrado uma estratégia eficaz não apenas do ponto de vista clínico, mas também econômico.
No estudo de Gu et al. (2023), observou-se uma redução de 56,7% no custo de antibióticos por internação e de 32, 3% no custo total com medicamentos, como resultado direto das intervenções farmacêuticas voltadas ao uso racional de antimicrobianos. De forma semelhante, Babiarz et al. (2024) demonstraram que a aceitação das intervenções por parte da equipe médica resultou em redução do tempo de internação, queda de 11% na mortalidade em unidades de terapia intensiva (UTIs) e uma economia hospitalar superior a US$ 7 milhões. Esses achados internacionais evidenciam o impacto positivo da atuação farmacêutica na redução dos custos com medicamentos e com a assistência hospitalar como um todo.
A atuação do farmacêutico clínico na solicitação de exames laboratoriais é uma prática respaldada pela Resolução CFF nº 586/2013, que regulamenta a prescrição farmacêutica no Brasil. e pela Resolução CFF nº 640/2017, que estabelece diretrizes para a atuação clínica do farmacêutico, incluindo a solicitação de exames laboratoriais como parte das atribuições clínicas quando estes forem necessários para acompanhamento farmacoterapêutico. (CFF, 2013; CFF, 2017).
Apesar do respaldo legal, essa prática ainda é pouco explorada na realidade brasileira, principalmente nos serviços públicos de saúde, nos quais há uma divisão tradicional e hierarquizada entre prescritores e demais membros da equipe multiprofissional. No entanto, estudos demonstram o potencial clínico e de impacto na segurança do paciente quando o farmacêutico participa ativamente da solicitação e interpretação de exames.
No estudo de Bianchini et al. (2019), farmacêuticos clínicos atuaram na solicitação de exames como painéis virais, antígeno urinário para Legionella pneumophila, hemoculturas e culturas respiratórias em pacientes com pneumonia adquirida na comunidade. Essa abordagem possibilitou maior precisão diagnóstica e otimização da terapêutica antimicrobiana, evitando tratamentos empíricos desnecessários e contribuindo para o uso racional de antimicrobianos.
De forma semelhante, Diep et al. (2021) demonstraram que a solicitação de teste PCR nasal para MRSA por farmacêuticos permitiu a interrupção precoce da vancomicina em pacientes com PCR negativo, reduzindo a exposição desnecessária ao antimicrobiano, além de diminuir a incidência de lesão renal aguda de 24% para 13%. Esses achados reforçam o papel do farmacêutico clínico não apenas como um promotor do uso racional de antimicrobianos, mas também como um profissional capaz de prevenir eventos adversos graves, como a nefrotoxicidade associada à vancomicina.
Dessa forma, promover a incorporação sistemática dessa prática no Brasil é fundamental. A solicitação de exames laboratoriais por farmacêuticos clínicos., especialmente no contexto de infecções e uso de antimicrobianos, representa uma estratégia eficaz de Stewardship, favorecendo o diagnóstico precoce e preciso, o descalonamento terapêutico, e contribuindo para a redução da resistência microbiana – um dos maiores desafios da saúde pública contemporânea (GOLF, 2017; WHO, 2015).
A aceitação das intervenções farmacêuticas pela equipe médica variou de 80% a 97%, indicando alta confiabilidade e relevância clínica das recomendações. (Ali et al., 2024; AlKhanbashi et al., 2024).
Entre os fatores facilitadores para o trabalho farmacêutico, destacaram-se a integração precoce do farmacêutico nas equipes (Hashimoto et al. 2022), apoio institucional das comissões de infecção hospitalar (Ryder et al., 2024), uso de softwares clínicos e protocolos atualizados, que favorecem a análise terapêutica em tempo real das prescrições (Sadeq et al., 2021), além da capacitação técnica continuada, que resultou em intervenções mais assertivas e tecnicamente embasadas (Cvikl et al., 2020; Leache et al., 2019).
Entretanto, os principais obstáculos encontrados foram a ausência de farmacêuticos clínicos em tempo integral nas UTIs (Schmid et al., 2022), falta de sistemas informatizados para prescrição e monitoramento (Ji et al., 2019), e sobrecarga de trabalho (Kim et al., 2021).
Por fim, é importante considerar as limitações metodológicas presentes em alguns estudos analisados, como o tamanho amostral reduzido, ausência de grupos controles, viés de seleção e relato além da falta de clareza na descrição das intervenções, o que dificulta a reprodutibilidade dos achados. Mesmo diante dessas limitações, os dados analisados reforçam de maneira consistente o papel estratégico do farmacêutico clínico nas UTIs, especialmente no que se refere à eficácia terapêutica, segurança do paciente e controle da resistência microbiana.
4 CONCLUSÕES
Esta revisão integrativa mostrou a importância da atuação do farmacêutico clínico no uso racional de antimicrobianos em unidades de terapia intensiva. As intervenções farmacêuticas, como a revisão de prescrições. ajustes de dose, descalonamento terapêutico, monitoramento terapêutico e participação ativa em equipes multiprofissionais, contribuíram para otimizar a terapia antimicrobiana, reduzir eventos adversos, controlar a resistência microbiana e promover maior eficiência econômica no ambiente hospitalar.
Além dos benefícios clínicos e microbiológicos, a presença do farmacêutico na UTI demonstrou impacto positivo sobre os indicadores de qualidade assistencial, como redução do tempo de tratamento, maior adequação da terapia empírica e racionalização no uso de antimicrobianos de amplo espectro. Em vários estudos, observou-se também diminuição na mortalidade hospitalar e nos custos com medicamentos e internação.
Apesar dos avanços, ainda existem barreiras a serem superadas como a ausência de farmacêuticos em tempo integral, sobrecarga de trabalho, limitações estruturais e resistência de parte da equipe médica às intervenções propostas. Contudo, os facilitadores identificados, como protocolos clínicos bem estabelecidos, apoio institucional e uso de sistemas informatizados, reforçam o potencial transformador da atuação clínica farmacêutica na UTI.
Diante dos resultados apresentados, conclui-se que o farmacêutico clínico é um agente estratégico nos Programas de Stewardship de Antimicrobianos sendo fundamental sua atuação para a promoção de uma assistência segura, eficaz e economicamente sustentável em pacientes críticos. Recomenda-se a ampliação da presença desse profissional nas UTIs e o fortalecimento de políticas institucionais que assegurem sua integração plena às equipes multiprofissionais de cuidados intensivos.
REFERÊNCIAS
AGÊNCIA NACIONAL DE VIGILÂNCIA SANITÁRIA. Nota técnica GVIMS/GGTES/ANVISA nº 06/2021 – Implementação do Programa de Gerenciamento do Uso de Antimicrobianos (PGA) pelos hospitais. Brasília, 2021. Disponível em: https://www.gov.br/anvisa/ptbr/centraisdeconteudo/publicacoes/servicosdesaude/publicacoes/DiretrizGerenciamentoAntimicrobianosANVISA2023FINAL.pdf.
ALMEIDA-BASTOS, Angelina et al. Reduction of antimicrobial treatment time in intensive care units in Fortaleza, Brazil. Ars Pharm [online], v. 64, n. 3, p. 243-255, 18 dez. 2023. Epub 18-dez-2023. ISSN 2340-9894. Disponível em: https://dx.doi.org/10.30827/ars.v64i3.27830.
ALSAYED, Ali Hussain; SAHEB SHARIF-ASKARI, F.; SAHEB SHARIF-ASKARI, N.; HALWANI, R. Clinical pharmacist interventions in an intensive care unit reduces ICU mortality at a tertiary hospital in Dubai, United Arab Emirates. Explor Res Clin Soc Pharm, v. 14, 9 mar. 2024, 100431. doi:10.1016/j.rcsop.2024.100431.
BABIARZ, T.; SCHMETTERER, J.; MERRICK, K.; JELIC, T.; ROBERTS, T. Benefits of Accepting Infectious Diseases Pharmacist Recommendations: A 5-Year Outcome Study in a Multihospital System. Hosp Pharm, v. 59, n. 3, p. 300-309, jun. 2024. doi:10.1177/00185787231213807.
Bianchini, M. L.; Mercuro, N. J.; Kenney, R. M.; Peters, M. A.; Samuel, L. P.; Swiderek, J.; Davis, S. L. Improving care for critically ill patients with community-acquired pneumonia. Am J Health Syst Pharm, v. 76, n. 12, p. 861-868, 3 jun. 2019. doi:10.1093/ajhp/zxz068.
CDC – CENTERS FOR DISEASE CONTROL AND PREVENTION. 2019 AR Threats Report. Disponível em: https://www.cdc.gov/drugresistance/biggest-threats.html.
CFF – CONSELHO FEDERAL DE FARMÁCIA. Conselho Federal de Farmácia. Serviços farmacêuticos diretamente destinados ao paciente, à família e à comunidade: contextualização e arcabouço conceitual. Brasília: Conselho Federal de Farmácia, 2016.
CFF – CONSELHO FEDERAL DE FARMÁCIA. Resolução da diretoria colegiada – RDC nº 585, de 29 de agosto de 2013. Regulamenta as atribuições clínicas do farmacêutico e dá outras providências. Disponível em: https://www.cff.org.br/userfiles/file/resolucoes/585.pdf. Acesso em: 21 jan. 2025 a.
CFF – CONSELHO FEDERAL DE FARMÁCIA. Resolução da diretoria colegiada – RDC nº 586, de 26 de setembro de 2013. Regulamenta a prescrição farmacêutica e dá outras providências. Disponível em: https://www.cff.org.br/userfiles/file/resolucoes/586.pdf. Acesso em: 21 jan. 2025 b.
CFF- CONSELHO FEDERAL DE FARMÁCIA. Resolução nº 640, de 29 de abril de 2017. Regulamenta as atribuições clínicas do farmacêutico e dá outras providências. Brasília: CFF, 2017. Disponível em: https://www.cff.org.br/userfiles/file/resolucoes/640.pdf.Acesso em: 30 jul. 2025.
CFF – CONSELHO FEDERAL DE FARMÁCIA. Resolução CFF nº 675, de 31 de outubro de 2019. Regulamenta as atribuições do farmacêutico clínico em unidades de terapia intensiva, e dá outras providências. Disponível em: https://abmes.org.br/legislacoes/detalhe/2955/resolucao-cff-n-675. Acesso em: 21 jan. 2025.
CHIANG, L. H.; HUANG, Y. L.; TSAI, T. C. Clinical pharmacy interventions in intensive care unit patients. J Clin Pharm Ther, v. 46, n. 1, p. 128-133, fev. 2021. doi:10.1111/jcpt.13265.
COLLINS, C. D.; WEST, N.; SUDEKUM, D. M.; HECHT, J. P. Perspectives from the frontline: A pharmacy department’s response to the COVID-19 pandemic. Am J Health Syst Pharm, v. 77, n. 17, p. 1409-1416, 20 ago. 2020. doi:10.1093/ajhp/zxaa176.
CVIKL, M.; SINKOVIČ, A. Interventions of a clinical pharmacist in a medical intensive care unit – A retrospective analysis. Bosn J Basic Med Sci, v. 20, n. 4, p. 495-501, 10 fev. 2020. doi:10.17305/bjbms.2020.4612.
Dramowski, A. et al.; NeoAMS Study Team. Prospective antimicrobial stewardship interventions by multidisciplinary teams to reduce neonatal antibiotic use in South Africa: The Neonatal Antimicrobial Stewardship (NeoAMS) study. Int J Infect Dis, v. 146, set. 2024, p. 107158. doi:10.1016/j.ijid.2024.107158.
Diep, C.; Meng, L.; Pourali, S.; Hitchcock, M. M.; Alegria, W.; Swayngim, R.; Ran, R.; Banaei, N.; Deresinski, S.; Holubar, M. Effect of rapid methicillin-resistant Staphylococcus aureus nasal polymerase chain reaction screening on vancomycin use in the intensive care unit. Am J Health Syst Pharm, v. 78, n. 24, p. 2236-2244, 9 dez. 2021. doi:10.1093/ajhp/zxab296.
HAMDY, R. F. et al. Reducing Vancomycin Use in a Level IV NICU. Pediatrics, v. 146, n. 2, e20192963, ago. 2020. doi:10.1542/peds.2019-2963.
HASEGAWA, S. et al. Antimicrobial Time-Out for Vancomycin by Infectious Disease Physicians Versus Clinical Pharmacists: A Before-After Crossover Trial. Open Forum Infect Dis, v. 8, n. 6, ofab125, 14 mar. 2021. doi:10.1093/ofid/ofab125.
HASEGAWA, S. Already used; sort duplicates.
Hashimoto, M.; Asai, S.; Umezawa, K.; Kohara, K.; Miyazawa, M.; Suzuki, Y.; Miyachi, H. Impacto da administração de antimicrobianos liderada por farmacêuticos de enfermaria em unidades de terapia intensiva. Journal of Chemotherapy, v. 35, n. 3, p. 188-197, 2022. doi:10.1080/1120009X.2022.2087652.
Goff DA, Kullar R, Bauer KA. Antimicrobial stewardship: A call to action for infectious diseases pharmacists to lead. Clin Infect Dis. 2017;64(4):564–571. doi:10.1093/cid/ciw841
Gu, H.; Sun, L.; Sheng, B.; Gu, X.; Wang, S.; Liu, L.; Dai, B.; Chen, W. Benefits of pharmacist intervention in the critical care patients with infectious diseases: A propensity score matching retrospective cohort study. Aust Crit Care, v. 36, n. 6, p. 933-939, nov. 2023. doi:10.1016/j.aucc.2022.12.011.
Gu Y, Zhang Y, Chen L, et al. Impact of clinical pharmacist interventions on antibiotic costs and consumption in hospitalized patients: A retrospective study. Int J Clin Pharm. 2023;45(2):347–355. doi:10.1007/s11096-022-01475-1
Ji, H.; Zhang, Y. The Role of Pharmacist in Scientific Antimicrobial Management Strategy in the ICU. Crit Care Med, v. 47, n. 8, e718-e719, ago. 2019. doi:10.1097/CCM.0000000000003770.
Kim, S. H.; Yoon, J. G.; Park, H. J.; Won, H.; Ryoo, S. S.; Choi, E.; Park, E. K.; Huh, K.; Park, C. M. Effects of a comprehensive antimicrobial stewardship program in a surgical intensive care unit. Int J Infect Dis, v. 108, p. 237-243, jul. 2021. doi:10.1016/j.ijid.2021.02.082.
Laine, M. E.; Flynn, J. D.; Flannery, A. H. Impact of Pharmacist Intervention on Selection and Timing of Appropriate Antimicrobial Therapy in Septic Shock. J Pharm Pract, v. 31, n. 1, p. 46-51, fev. 2018. doi:10.1177/0897190017696953.
Leache, L.; Aquerreta, I.; Aldaz, A.; Monedero, P.; Idoate, A.; Ortega, A. Clinical and economic impact of clinical pharmacist interventions regarding antimicrobials on critically ill patients. Res Social Adm Pharm, v. 16, n. 9, p. 1285-1289, set. 2020. doi:10.1016/j.sapharm.2019.07.006.
Leguelinel-Blache, G.; Nguyen, T. L.; Louart, B.; Poujol, H.; Lavigne, J. P.; Roberts, J. A.; Muller, L.; Kinowski, J. M.; Roger, C.; Lefrant, J. Y. Impact of Quality Bundle Enforcement by a Critical Care Pharmacist on Patient Outcome and Costs. Crit Care Med, v. 46, n. 2, p. 199-207, fev. 2018. doi:10.1097/CCM.0000000000002827.
Li, Z.; Cheng, B.; Zhang, K.; Xie, G.; Wang, Y.; Hou, J.; Chu, L.; Zhao, J.; Xu, Z.; Lu, Z.; Sun, H.; Zhang, J.; Wang, Z.; Wu, H.; Fang, X. Pharmacist-driven antimicrobial stewardship in intensive care units in East China: A multicenter prospective cohort study. Am J Infect Control, v. 45, n. 9, p. 983-989, set. 2017. doi:10.1016/j.ajic.2017.02.021.
Mowbray, P. K.; Wilkinson, A.; Tse, H. H. An integrative review of employee voice: Identifying a common conceptualization and research agenda. International Journal of Management Reviews, v. 17, n. 3, p. 382-400, 2015.
Park, T. Y.; Lee, S. M.; Kim, S. E.; Yoo, K. E.; Choi, G. W.; Jo, Y. H.; Cho, Y.; Hahn, H. J.; Lee, J.; Kim, A. J. Pharmacotherapeutic Problems and Pharmacist Interventions in a Medical Intensive Care Unit. Acute Crit Care, v. 30, n. 2, p. 82-88, 2015. doi:10.4266/kjccm.2015.30.2.82.
Pawluk, S.; Jaam, M.; Hazi, F. et al. A description of medication errors reported by pharmacists in a neonatal intensive care unit. Int J Clin Pharm, v. 39, p. 88-94, 2017. doi:10.1007/s11096-016-0399-x.
Ryder, J. H.; Preusker, J.; Watkins, A. B.; Tigh, J.; Schroeder, D.; Ashraf, M. S.; Van Schooneveld, T. C. In-depth assessment of critical access hospital stewardship program adherence to the CDC Core Elements in Iowa and Nebraska. Infect Control Hosp Epidemiol, v. 45, n. 1, p. 123-126, jan. 2024. doi:10.1017/ice.2023.179.
Sadeq, A. A.; Shamseddine, J. M.; Babiker, Z. O. E.; Nsutebu, E. F.; Moukarzel, M. B.; Conway, B. R.; Hasan, S. S.; Conlon-Bingham, G. M.; Aldeyab, M. A. Impact of Multidisciplinary Team Escalating Approach on Antibiotic Stewardship in the United Arab Emirates. Antibiotics (Basel), v. 10, n. 11, 22 out. 2021, 1289. doi:10.3390/antibiotics10111289.
PLANTINGA, N. L. et al. Fighting antibiotic resistance in the intensive care unit using antibiotics. Future Microbiology, v. 10, n. 3, p. 391-406, 2015.
Turner, R. B.; Valcarlos, E.; Loeffler, A. M.; Gilbert, M.; Chan, D. Impact of an Antimicrobial Stewardship Program on Antibiotic Use at a Nonfreestanding Children’s Hospital. J Pediatric Infect Dis Soc, v. 6, n. 3, e36-e40, set. 2017. doi:10.1093/jpids/piw059.
WORLD HEALTH ORGANIZATION. Antimicrobial Resistance fact sheets – What is antimicrobial resistance? [Genebra]: WHO; [acesso em 22 jan. 2025]. Disponível em: https://www.who.int/features/qa/75/en/.
WORLD HEALTH ORGANIZATION. Draft global action plan on antimicrobial resistance [Genebra]: WHO; [2015]. [acesso em 22 jan. 2025]. Disponível em: http://apps.who.int/gb/archive/.
WORLD HEALTH ORGANIZATION (WHO). Global action plan on antimicrobial resistance. Geneva: WHO, 2015. Disponível em: https://www.who.int/publications/i/item/9789241509763. Acesso em: 30 jul. 2025.
WUNDERINK, R. G. et al. Antibiotic stewardship in the intensive care unit: An official American Thoracic Society workshop report in collaboration with the AACN, CHEST, CDC, and SCCM. Annals of the American Thoracic Society, v. 17, n. 5, p. 531-540, 2020.
