PROTOCOL FOR ASSESSING HEAD CIRCUMFERENCE IN NEONATES AND INFANTS AS A PREDICTOR OF CRANIAL DEFORMITIES AND ALTERATIONS IN CHILD DEVELOPMENT
REGISTRO DOI: 10.69849/revistaft/ar10202502091022
Kátya Coeli da Costa Loiola¹; Ana Flávia Machado de Carvalho²; Juliana Magalhães Gomes Silva³; Jandson Vieira Costa⁴; Marcello de Alencar Silva⁵; Alexsander Frederick Viana do Lago⁶; Helen Diana dos Santos Luz Rolim⁷.
Resumo
A antropometria é muito utilizada para avaliar o crescimento infantil, sinalizando o crescimento deficiente e facilitando uma intervenção clínica adequada. O Perímetro Cefálico (PC) é um dos indicadores utilizados para realizar essa monitorização. O objetivo desse estudo foi elaborar um protocolo de avaliação do perímetro cefálico em neonatos e lactentes em internação prolongada, para auxiliar na identificação de deformidades cranianas e alterações precoces do desenvolvimento infantil. Trata-se de uma pesquisa exploratória, quantitativa, descritiva e longitudinal, realizada em uma maternidade pública de referência. A amostra foi composta por 60 recém-nascidos e lactentes com idade variando de 29 dias a seis meses, peso ≥ 1000g, em progressão de dieta e estáveis hemodinamicamente. A pesquisa foi dividida em três etapas: preenchimento de uma ficha de coleta de dados materno-infantil; aferição do PC e das dimensões cranianas; por fim, a aplicação de testes validados para avaliação do desenvolvimento infantil global. Os dados coletados foram analisados através do software SPSS (Statistical Package for Social Sciences), com um nível de significância de p < 0,05. O perfil neonatal foi composto em sua maioria por bebês pré-termos ou prematuros, com muito baixo peso, idade gestacional inferior a 32 semanas e internação superior a 15 dias. O protocolo desenvolvido facilitou o monitoramento de medidas cefalométricas e de perimetria cefálica, identificando anormalidades no formato do crânio, como Plagiocefalia e Braquicefalia, sem associação com anormalidades do desenvolvimento infantil. Todavia, houve associação estatisticamente significativa entre malformações e assimetrias cranianas. Não foi identificado na amostra fatores preditores de atraso no desenvolvimento motor, comportamental e cognitivos, alguns fatores podem ter contribuído para esse resultado, como os aspectos funcionais do ambiente e a baixa idade corrigida da amostra.
Palavras-chave: Desenvolvimento infantil. Plagiocefalia. Perímetro cefálico. Neonatos.
1 INTRODUÇÃO
O uso de monitoramento do crescimento infantil por meio de medidas antropométricas funciona como um alarme para o crescimento deficiente de crianças, sinalizando a necessidade de uma intervenção adequada e oportuna. Os três principais parâmetros utilizados para monitorar o crescimento em crianças desde o nascimento até a primeira infância incluem peso, comprimento/altura e o perímetro cefálico (PC) (SINDHU et al., 2019).
O volume do encéfalo duplica nos primeiros 6 meses de vida e atinge 50% de seu volume total até essa idade. O aumento total da circunferência e do diâmetro da cabeça de uma criança até o 1ª ano de vida é de cerca de 11-13 cm, onde qualquer desvio ou anormalidade do crescimento causado pelo fechamento precoce das suturas cranianas ou por alterações no formato do crânio podem levar a alterações importantes no formato da cabeça, ocasionando as assimetrias cranianas, determinadas clinicamente por medições da cabeça utilizando-se um paquímetro (MEYER-MARCOTTY et al., 2018).
A microcefalia e macrocefalia são anormalidades do desenvolvimento e crescimento do crânio que se traduzem por um decréscimo/aumento isolado ou proporcional do PC (PERENC et al., 2022). Na craniosinostose ocorre a fusão precoce das suturas cranianas, determinando o crescimento restrito do crânio e de toda estrutura cerebral; já na plagiocefalia posicional (PP) a cabeça e, às vezes, o rosto do bebê podem ser deformados como efeito das forças de modelagem externas pré e/ou pós-natal devido a maleabilidade do crânio em desenvolvimento (BREAKEY et al., 2018; WU et al., 2021).
Alguns estudos mostraram que o PC é um ótimo preditor do volume cerebral na primeira infância e está relacionado ao aprendizado, memória, armazenamento e habilidades visuoespaciais, onde a diminuição da circunferência da cabeça occipital-frontal é frequentemente associada a lesões cerebrais, bem como a condições de neurodesenvolvimento mais difusas. Também, pode estar associado a alterações do desenvolvimento neuropsicológico, comportamental e no neurodesenvolvimento de crianças típicas e atípicas (LEONG et al., 2021). Devemos enfatizar que esses distúrbios visíveis do desenvolvimento infantil podem contribuir para a estigmatização de indivíduos acometidos por doenças e síndromes associadas a neurodisfunções, onde a implementação de medidas diagnósticas e terapêuticas eficazes podem reduzir a gravidade dos distúrbios (AAGAARD et al., 2018; FERRER et al., 2019).
Diante desse contexto, o presente estudo justifica-se visto a necessidade da realização de protocolo de avaliação do perímetro cefálico em recém-nascidos (RNs), podendo contribuir para a prevenção e tratamento das doenças infantis que podem afetar o seu desenvolvimento físico, cognitivo e comportamental, de forma simples, prática e barata aos cofres públicos. Facilitando assim o olhar diferenciado e a criação de medidas de suporte para os profissionais, que atuam no aspecto secundário da atenção básica em saúde.
Tem-se como objetivo geral, elaborar um protocolo de avaliação do perímetro cefálico em neonatos e lactentes em internação prolongada, para auxiliar na identificação de deformidades cranianas e alterações do desenvolvimento infantil. Especificamente se pretende identificar através desse protocolo o risco de atrasos do desenvolvimento infantil durante o processo de crescimento de neonatos e lactentes em internação prolongada, ademais, traçar o perfil materno-infantil da amostra selecionada.
2 FUNDAMENTAÇÃO TEÓRICA
2.1 Perímetro Cefálico Como Medida Antropométrica
Medidas de rotina do perímetro cefálico ao nascimento são realizadas em vários países devido a sua confiabilidade avaliativa de prognóstico do desenvolvimento do Sistema Nervoso Central (SNC) (AAGAARD et al., 2020). A utilização de medidas antropométricas em crianças são usadas para avaliar os processos maturacionais de desenvolvimento e crescimento durante a infância. Embora a altura e o peso sejam rotineiramente medidos em clínicas pediátricas gerais, as medições do PC nem sempre são realizadas de forma consistente, apesar de indicar ainda na primeira infância alterações do volume e do crescimento cerebral (KOSHY et al., 2021).
O volume do cérebro mais que dobra durante o primeiro ano de vida e atinge quase o tamanho adulto aos 2 anos de idade. Uma ampla gama de métodos está disponível para avaliar o crescimento cerebral durante a infância, mas os médicos e pesquisadores concordam que a medição da circunferência da cabeça (CC) é a ferramenta mais simples, rápida e barata. O crescimento cerebral particularmente intenso que ocorre durante os primeiros meses pós-natais é acompanhado por um aumento igualmente intenso do perímetro cefálico (DUPONT et al., 2018).
Embora o PC meça o tamanho do crânio, estudos genéticos mostraram que ele está altamente correlacionado com o volume intracraniano, que reflete de perto o volume cerebral durante a infância. Portanto, mais conhecimento sobre como os desvios na trajetória de crescimento do PC se relacionam com o desenvolvimento na primeira infância e traços comportamentais específicos pode melhorar os cuidados de saúde pediátricos (DUPONT et al., 2018).
2.2 Anormalidades do Perímetro Cefálico e Anomalias Cranianas
As deformidades cranianas são queixas comuns em unidades pediátricas, afetando 25% das crianças de gestações únicas e 50% dos gemelares. Em geral, os pais reconhecem essas alterações nas primeiras semanas ou nos primeiros meses de vida. No entanto, em alguns cenários, o diagnóstico pode ser negligenciado pela família (GHIZONI et al., 2016).
O aumento de deformidades cranianas pode estar associado à recomendação da posição supina para dormir, estratégia para reduzir a síndrome da morte súbita do recém-nascido (SIDS), sendo a permanência prolongada nesta posição uma possível explicação para o desenvolvimento de plagiocefalia deformacional (DP). Há também o uso abusivo de dispositivos como carrinho, bebê-conforto e cadeirinhas de carro que também pode contribuir. Determinando entre as assimetrias resultantes, a Plagiocefalia (o crânio em forma de um paralelograma com achatamento occipital e anterior contralateral) e a Braquicefalia (o achatamento occipital bilateral). Pesquisas indicam que cerca de 15 a 20% das crianças de 4 a 6 meses são afetadas por achatamento simétrico ou assimétrico do crânio posterior (BIALOCERKOWSKI, VLADUSIC & WEI NG, 2008; RENZ-POLSTER & DE BOCK, 2018).
O índice cefálico (IC) é um parâmetro comum para avaliar as anormalidades, ele corresponde a razão entre a maior distância ântero-posterior (AP) e os diâmetros transversais do crânio. O maior diâmetro AP é do opistocrânio, ou ponto occipital máximo, tipicamente acima da protuberância occipital externa, até a glabela. Já o diâmetro transversal, ou medida biauricular, apresenta como pontos de referência a inserção das orelhas, passando a fita métrica ao longo da sutura coronal (WU et al., 2021).
Figura 1. Representação de plagiocefalia posicional e plagiocefalia posterior verdadeira (sinostótica).
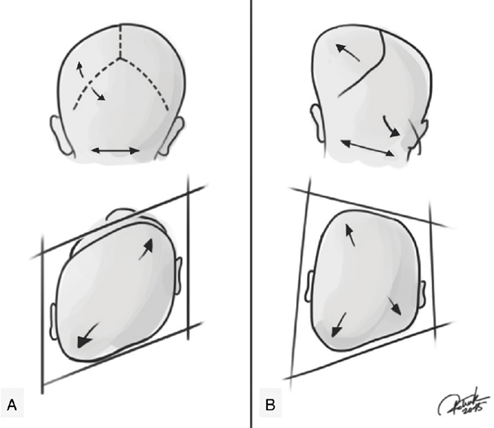
Fonte: Patrick Braga.
2.3 Perimetria Cefálica e Alterações do Desenvolvimento Infantil
Medidas de crescimento e desenvolvimento pré-natal do cérebro, destacaram-se como possíveis determinantes das funções infantis relacionadas ao desenvolvimento. A circunferência da cabeça ao nascer é uma medida que reflete o crescimento do cérebro fetal durante o período intraútero (BACH et al., 2020). O PC tem sido considerado um marcador sensível do neurodesenvolvimento, a Academia Americana de Pediatria recomenda medir o PC oito vezes durante os primeiros 2 anos de vida. No entanto, há locais em países de baixa e média renda onde as medições não são realizadas regularmente, e há controvérsia sobre a utilidade de medir o PC para vigilância em crianças saudáveis além do período neonatal (NICOLAOU et al., 2020).
A maioria dos recém-nascidos de muito baixo peso (MBP) recebe alta da unidade de terapia intensiva neonatal (UTIN) sem nenhuma complicação aguda grave. No entanto, eles geralmente experimentam problemas de desenvolvimento subsequentes. Vários fatores podem estar envolvidos com essa morbidade, mesmo que a avaliação radiológica não mostre evidências de lesão intracraniana. A restrição de crescimento durante a internação na UTIN provavelmente será um problema significativo (EGASHIRA et al., 2019).
Estudos relataram associações entre circunferência da cabeça pequena no nascimento e pior desempenho intelectual na idade adulta jovem (BACH et al., 2020). A associação entre tamanho pequeno ao nascer e pior desempenho intelectual medido como QI mais baixo é bem fundamentada na literatura existente. Grandes pesquisas de coorte mostraram uma associação entre baixo peso, menor comprimento e circunferência da cabeça ao nascer e pior desempenho intelectual na adolescência e no início da idade adulta (AAGAARD et al., 2020).
Além disso, bebês com plagiocefalia deformacional apresentam atraso no neurodesenvolvimento e função motora significativamente mais assimétrica na idade corrigida de seis meses. Portanto, não é apenas uma questão de estética, e sim de atraso no neurodesenvolvimento que impacta em funções motoras básicas, desde o controle de cabeça, rolar e sentar até a aquisição de uma marcha funcional e independente (UCHIO et al., 2020).
3 METODOLOGIA
Este é um estudo de natureza exploratória, de campo, experimental, quantitativa, descritiva, longitudinal e prospectiva. Realizado em uma maternidade pública estadual de referência, especializada em gestações de médio e alto risco. A amostra foi do tipo probabilística e intencional, composta por 60 crianças (RNs e lactentes) de ambos os gêneros, internadas nas unidades de cuidado intermediário neonatal (UCINCO) e enfermarias com alojamento conjunto (ALCONS) para mães e bebês.
Os critérios de inclusão foram recém-nascidos a termo, pré-termo e pós-termos, além de lactentes com idade entre 29 dias e 6 meses de vida, internados em UCINCO e ALCONS. Eles deveriam ter peso superior ou igual 1000g, estar em dieta oral e com curva de peso ascendente, manter a estabilidade hemodinâmica durante o manuseio para mensuração da perimetria cefálica e realização dos testes avaliativos.
Os critérios de exclusão foram RNs e lactentes com restrição de contato por risco infeccioso, indicação de manuseio mínimo, uso de ventilação mecânica invasiva e não invasiva, além daqueles que evoluíram para óbito durante o período da pesquisa. Ademais, foram excluídos RNs com cardiopatias complexas, como hipoplasia do ventrículo esquerdo, transposição das grandes artérias, estenose pulmonar e aórtica, síndrome de Shone, anomalia de Ebstein, tetralogia de Fallot, atresia das valvas atrioventriculares direita e esquerda, e drenagem anômala dos grandes vasos.
Os pais/responsáveis foram orientados sobre os objetivos da pesquisa e os benefícios que a mesma poderia oferecer através da leitura e assinatura do Termo de Consentimento Livre e Esclarecido (TCLE) para maiores de 18 anos e o Termo de Assentimento para assinatura e concordância na pesquisa de pais menores de 18 anos. Os dados foram coletados individualmente por meio de uma ficha semi-estruturada com questões objetivas retiradas dos prontuários dos RNs e lactentes, registrando informações materno-infantis, diâmetros cranianos e perímetro cefálico.
A pesquisa foi dividida em 3 etapas:
1ª ETAPA: Seleção dos pacientes elegíveis e das informações dos prontuários infantis: constou da seleção dos prontuários dos pacientes que obedeciam os critérios de inclusão e exclusão estabelecidos na pesquisa. As crianças não foram identificadas por nome, mas pela identificação do nome materno. Depois o pesquisador selecionou junto aos prontuários os dados relacionados ao histórico gestacional/clínico do paciente identificando aspectos como: histórico sócio-econômico materno (informações sobre escolaridade e profissão materna, renda familiar, idade materna, realização de pré natal, número de partos), história pré, peri e pós natal do RN; presença de malformações associadas, classificação do rn e necessidade de reanimação neonatal. Serão coletados ainda informações do rn sofre infecções congênitas, peso, via de parto), Apgar, Boletim de Silverman-andersen (BSA), suporte de oxigénio, uso de antibióticos e qualquer outra medicação, suporte ventilatório, período de internação.
2ª ETAPA: Avaliação clínica da perimetria cefálica e dos diâmetro cranianos: neste momento os pacientes elegíveis para realização da pesquisa passaram pela rotina de avaliação do perímetro cefálico (PC) e da razão entre os diâmetros cranianos, que correspondem respectivamente aos dados antropométricos que indicam o processo de crescimento do crânio e as suas alterações anatômicas. Os RNs e lactentes internos na UCINCO/UCINCA foram avaliados em seus leitos, dentro dos berços aquecidos e incubadoras evitando assim exposição ao meio e para preservar dispositivos como acessos, cateteres e sondas, já que necessitam de maiores cuidados. Os RNs e lactentes internos no ALCON foram avaliados em seus leitos, junto aos seus familiares. Os sinais vitais foram monitorizados, assim qualquer alteração acima dos padrões considerados dentro da normalidade, o procedimento foi interrompido imediatamente. Permaneceram utilizando suas vestimentas com exceção de mantas e cobertores.
Para essa avaliação o pesquisador utilizou como instrumento um dispositivo denominado craniômetro manual, que já mostrou alta confiabilidade para as medições com auxílio de uma faixa. Este dispositivo permite quantificar as medidas e diâmetros do crânio, o mesmo tem auxílio de uma faixa que é posicionada na cabeça do bebê, apresentando pontos de referência para identificação do local correto das medidas e que também permite que a faixa seja colocada na mesma posição repetidamente como demonstrado na Figura 2. A medida direta da região craniana, oferece um padrão usando pontos já descritos, sendo uma ferramenta de avaliação de fácil manuseio, útil, com validade e confiabilidade estabelecidas.
Figura 2. Demonstração de como é realizada as medidas obtidas pelo Craniômetro Manual e a colocação da faixa.
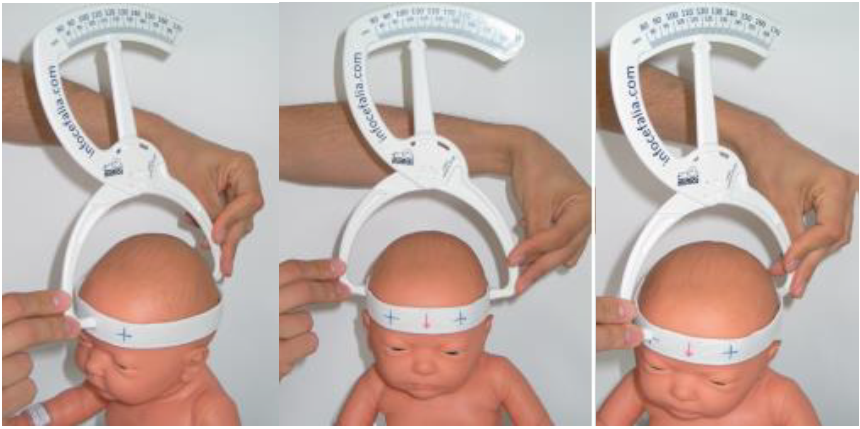
Na Figura 2, pode-se observar uma demonstração de como foram realizadas as medidas cranianas, analisando a colocação da faixa e a coleta das medidas do diâmetro anteroposterior (DAP) — distância entre a glabela e protuberância occipital externa —, do diâmetro lateral ou biauricular (DBA) — distância entre os pontos de implantação superior dos pavilhões auriculares que passa sobre a calvária — e das diagonais direita e esquerda. Na faixa, existem quatro marcas “X”: duas na região da testa (frontal) e duas na região posterior da cabeça (occipital), utilizadas para realização das medidas diagonais, além de uma seta centralizada na testa para alinhar com o nariz do bebê. Na região posterior, entre os dois “X”, há também um círculo, que auxilia na análise da medida anteroposterior. A razão DAP/DBA será obtida dividindo-se o DAP pelo DBA, sendo considerada normal quando igual a 1. Valores diminuídos ou aumentados serão considerados alterados.
Uma fita métrica convencional foi utilizada para medição do PC, como demonstrado na Figura 3. A criança permaneceu em posição dorsal, com a cabeça voltada para cima, e a fita métrica foi ajustada em torno da cabeça, em seu maior perímetro, logo acima da sobrancelha, passando sobre a linha supra-auricular até o polo occipital. A leitura da medida encontrada foi obtida no ponto de encontro da fita métrica.
Figura 3. Demonstração da realização da perimetria cefálica com fita métrica
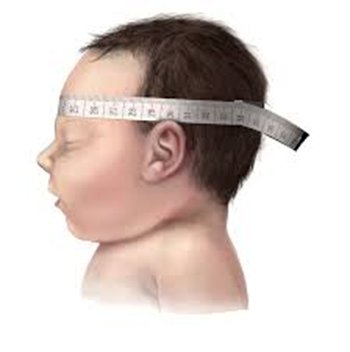
Os valores do perímetro cefálico foram avaliados pela curva da Organização Mundial da Saúde (OMS) para bebês termo e prematuros, separados em sexo e percentis. Estes procedimentos ocorreram com frequência de duas vezes e tiveram a duração média de 10 minutos, sendo realizados a cada 5 ou 7 (cinco ou sete) dias de intervalo entre a 1ª e a 2ª avaliação. Logo após a aferição as medidas foram anotadas em uma tabela própria, com informações de data, horário, PC, intercorrências.
3ª ETAPA: Aplicação da Escala HNNE para avaliação de desenvolvimento infantil
Esta etapa representou o último momento da pesquisa, no qual foi aplicada uma escala validada para avaliação do desenvolvimento infantil em bebês de risco com internação prolongada. As medições do crânio dos bebês ocorreram em sequência, com duração máxima de 25 minutos, observando-se intercorrências que pudessem estar associadas.
O conceito de risco está colocado na medida em que os bebês, em determinadas condições biológicas e/ou ambientais, têm maior probabilidade de apresentar distúrbios ou atrasos em seu desenvolvimento quando comparados a bebês que não sofreram a influência das mesmas variáveis.
Avaliação Neurológica Neonatal de Hammersmith (HNNE): é uma das principais ferramentas de diagnóstico precoce das alterações neurológicas de movimento, postura e tônus em neonatos. Foi aplicada na sua versão neonatal e contou com a avaliação de padrões de postura e tônus, reflexos, movimentos espontâneos quantitativos e qualitativos, padrões e sinais anormais, orientação e comportamento do bebê.
Consistiu na avaliação de 37 itens divididos em 3 seções:
– PRIMEIRA SEÇÃO: inclui 26 itens neurológicos que avaliaram postura e tônus, padrões de tônus, movimentos;
– SEGUNDA SEÇÃO: 8 itens que avaliaram o desenvolvimento das funções motoras;
– TERCEIRA SEÇÃO: avaliou o estado comportamental do bebê e da criança.
Os dados obtidos não foram pontuados de forma quantitativa como preconizado pelo manual devido à baixa idade gestacional corrigida da amostra. Os domínios avaliados foram interpretados de forma qualitativa, procurando-se observar padrões de movimentos, tônus e respostas reflexas semelhantes e prevalentes na população avaliada. Consideramos como resposta motora normal/anormal para análise dos dados as respostas que não são visualizadas no desenvolvimento normal de recém-nascidos, com padrões atípicos e exacerbação/ausência de resposta ao estímulo.
Os recém-nascidos foram avaliados de acordo com a sequência invariável priorizada no manual do instrumento, utilizando placas de estimulação visual e chocalho colorido, durante a avaliação da função auditiva e visual.
DESCRIÇÃO DO PROTOCOLO DE AVALIAÇÃO DO RN E LACTENTE EM INTERNAÇÃO PROLONGADA
– Escolha da criança de acordo com critérios de inclusão/exclusão;
– Explicação o procedimento a mãe/acompanhante;
– Promoção da privacidade;
– Lavagem e desinfecção das mãos;
– Utilização de equipamentos de proteção individual (gorro, máscara cirúrgica e óculos de proteção, avental ou capote não estéril) caso necessário;
– Criança confortável e segura no leito ou berço aquecido.
– Verificação dos sinais hemodinâmicos (saturação, frequência cardíaca, temperatura);
– Posicionamento da criança em posição dorsal, com a cabeça voltada para cima;
– Ajuste da fita do craniômetro e o craniômetro em torno da cabeça da criança para aferição dos DAP, DBA e diagonal;
– Ajuste da fita métrica em torno da cabeça, em seu maior perímetro, logo acima da sobrancelha, passando sobre a linha supra-auricular até o polo occipital. A leitura da medida encontrada foi obtida no ponto de encontro da fita métrica;
– Observação da fita métrica para não apertar a cabeça do RN;
– Desinfecção com álcool 70%; da fita e craniômetro após seu uso;
– Aplicação das escalas de desenvolvimento infantil partindo da observação e manipulação da criança;
– Descarte do material utilizado em local apropriado;
– Registro de dados nas planilhas.
Os riscos da pesquisa incluíram o extravio de questionários e prontuários avaliativos em algum momento, com a possibilidade de violação acidental do sigilo das informações, e possível incômodo ou irritabilidade do participante durante o processo de avaliação. O pesquisador interrompeu imediatamente a pesquisa diante de algum destes riscos ou danos à saúde do participante, prestando assistência integral (sem ônus) e imediata quando necessário. Como principal benefício, está o diagnóstico precoce das crianças avaliadas, possibilitando o tratamento oportuno de doenças que afetam a saúde e o desenvolvimento de RNs e lactentes submetidos a condições que exigiram hospitalização prolongada.
O estudo foi iniciado somente após a autorização para a coleta de dados da instituição participante, formalizada por meio da Declaração de Instituição e Infraestrutura, e após o parecer de aprovação do Comitê de Ética em Pesquisa (CEP) da Faculdade Integral Diferencial (FACIDWYDEN) atendendo as diretrizes éticas e científicas estabelecidas pela Resolução N°466/2012 do Conselho Nacional de Saúde.
Os dados coletados foram registrados em uma planilha do Microsoft Office Excel® e submetidos à análise com o software estatístico SPSS (Statistical Package for the Social Sciences). Os dados foram analisados utilizando estatísticas descritivas e inferenciais, conforme apropriado para cada tipo de variável. A análise descritiva foi realizada nas variáveis categóricas, apresentadas em frequências absolutas (n) e relativas (%), já as variáveis numéricas foram descritas por média, mediana, desvio padrão e valores mínimo e máximo.
Para avaliar as associações entre as variáveis categóricas, foi realizado o teste qui-quadrado de Pearson, verificando se havia dependência entre elas. Para tabelas com baixa frequência esperada, foi aplicado o teste exato de Fisher.
Para comparação de médias entre dois grupos independentes, foi realizado o teste t de Student (quando os dados apresentavam distribuição normal) e o teste de Mann-Whitney (para distribuições não normais). Além disso, foi empregado o coeficiente de correlação de Pearson para avaliar a relação entre variáveis numéricas normalmente distribuídas. Já para variáveis com distribuição não normal, utilizou-se o coeficiente de correlação de Spearman. Para todos os teste estatísticos, foi considerado estatisticamente significativo o valor de p<0,05.
4 RESULTADOS E DISCUSSÕES
Os resultados do estudo para melhor compreensão e interpretação dos dados apresentados, serão subdivididos em quatro (4) subtópicos. Serão apresentados em forma de tabelas e gráficos, com posterior discussão da sequinte forma: (4.1) Perfil do recém-nascido avaliado; (4.2) Perfil materno; (4.3) Assimetrias cranianas e (4.4) Avaliação do desenvolvimento infantil.
4.1 Perfil do Recém-Nascido Avaliado
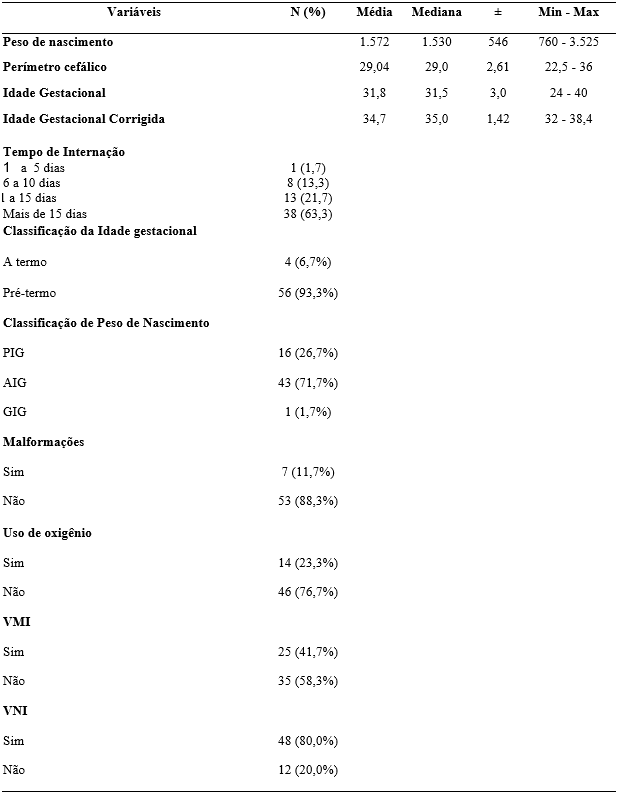
A Tabela 1 apresenta os dados referentes ao perfil dos RNs internos nas unidades neonatais selecionadas para a pesquisa, onde a amostra do estudo foi composta por 60 neonatos e lactentes, sendo 35 (58,3%) do sexo masculino e 25 (41,7%) do sexo feminino. O peso médio ao nascimento foi de 1.572 g ± 546 g, e o perímetro cefálico médio foi de 29,04 cm ± 2,61 cm. A idade gestacional média foi de 31,8 semanas ± 3 semanas, com 56 (93,3%) dos recém-nascidos classificados como pré-termo. A classificação do peso ao nascimento revelou que 43 (71,7%) tinham peso adequado para a idade gestacional (AIG). Além disso, 25 (41,7%) necessitaram de Ventilação Mecânica Invasiva (VMI), e 48 (80,0%) utilizaram Ventilação Não Invasiva (VNI). Quanto ao tempo de internação, 38 (63,3%) recém-nascidos permaneceram internados por mais de 15 dias.
Tabela 1. Perfil dos recém-nascidos internados em uma maternidade de alto risco (n=60)
Fonte: Banco de dados dos autores.
Na análise da associação entre as variáveis dos perfis dos recém-nascidos e as assimetrias cranianas, foi encontrado uma associação estatisticamente significativa (p < 0,001) entre a presença de malformações e deformidades cranianas. Entre as malformações mais prevalentes na amostra tivemos a hidrocefalia (8,33% da amostra), caracterizada pelo aumento muito rápido da circunferência da cabeça em bebês onde o atraso no desenvolvimento psicomotor costuma ser observado durante os primeiros anos de vida (ZAHL et al., 2019).
Estudos anteriores, como o de Egashira et al. (2018), mostraram que o crescimento alterado da cabeça é um preditor significativo de um mau resultado do neurodesenvolvimento, apresentando relação significativa entre o crescimento da cabeça pós-natal e o resultado do neurodesenvolvimento em bebês com muito baixo peso. Dado não observado na pesquisa realizada, com possível ausência sendo explicada pela presença de hemorragia periventricular nas primeiras 72 horas de vida de graus mais leves (grau 1 e 2), com melhor absorção do hematoma pelo tecido nervoso nas primeiras semanas de vida e sem repercussão neurológica.
A correlação de dados, como a idade gestacional inferior a 36 semanas, peso do nascimento e PC de bebês prematuros, para avaliar o desenvolvimento cognitivo e neuromotor de neonatos e lactentes ainda durante a hospitalização, indicou que o baixo peso ao nascer e a diminuição do PC após a idade corrigida foram preditores de déficits cognitivos, comportamentais e neurológicos dos 3 aos 24 meses (FORMIGA et al., 2017; FENTON et al., 2021). A idade gestacional média da amostra estudada encontrou-se abaixo da idade de um Rn a termo (40 semanas), limitando a avaliação desses aspectos do desenvolvimento infantil. O padrão de resposta motora observado como resposta aos testes foi considerado normal, porém sugerimos a necessidade de avaliações sequenciadas ao longo do primeiro ano de vida desses recém-nascidos para gerar dados mais fidedignos.
O estudo mostrou ainda que os dados coletados nos prontuários, convergiram em diversas variáveis associadas que incluem idade gestacional, peso ao nascer, perimetro cefálico, uso de oxigênio, uso de medicação e malformações na predição de alterações do desenvolvimento infantil e de assimetrias cranianas.
4.2 Perfil Materno
Com relação aos dados maternos, apresentados na Tabela 2, a idade das mães variou entre 18 e 43 anos, sendo que 31 delas (58,5%) tinham entre 19 e 30 anos. Em relação à escolaridade das mães, 27 (50,9%) completou o ensino médio, entretanto apenas 5 mães (9,4%) concluíram o ensino superior. O número de consultas de pré-natal variou, com 22 mães (41,5%) realizando de 4 a 6 consultas, enquanto um número igual de mães (41,5%) realizou 7 ou mais consultas.
Tabela 2. Perfil sociodemográfico e clínico das mães de recém-nascidos internados em uma maternidade de alto risco (n= 53).

Fonte: Banco de dados dos autores.
Segundo o estudo de Sania et al. (2019), um maior nível de escolaridade materna está associado a melhores resultados no desenvolvimento cognitivo e motor dos filhos, reforçando o papel da educação parental na promoção da saúde infantil. Esses dados corroboram com os encontrados na pesquisa, onde a baixa escolaridade pode determinar um cuidado pré-natal insuficiente, que se reflete na quantidade baixa de consultas de acompanhamento gestacional, com um percentil de 58,5% de gestantes que realizaram de 1-6 consultas de pré-natal, quando o preconizado por Brasil (2006) é de, no mínimo, 6 consultas.
Alguns trabalhos que analisaram a associação das variáveis socioeconômicas (escolaridade, idade materna), assistenciais (número de consultas de pré-natal) e obstétricas (infecções, medicação) apontaram a idade materna como um grande fator de óbito neonatal precoce, principalmente entre as mães adolescentes e as que apresentavam 35 anos ou mais, quando comparadas às mães de 20 a 34 anos; como também escolaridade inferior a sete anos de estudo (MIGOTO et al., 2018).
Beluzo et al. (2020) apresentou dados parecidos em sua publicação, que encontrou relação entre o número de consultas pré-natais (4 a 6 consultas) maternas e óbito neonatal nas primeiras 72 hs de vida de 38,02%, observando-se ainda que, dos recém-nascidos que sobreviveram, 78,46% das mães foram a mais de 7 consultas pre-natais. Os resultados encontrados na nossa pesquisa corroboram com os estudos, porém não foi realizado a relação entre óbitos e consultas do sequimento neonatal, devendo-se considerar, então, para definir o risco de óbito neonatal, os fatores demonstrados na Tabela 1, como prematuridade, baixo peso ao nascimento, uso de suporte ventilatório e tempo prolongado de internação.
4.3 Assimetrias Cranianas
A partir da implementação do protocolo de avaliação do Perímetro Cefálico (PC) foi possível observar que, conforme os dados expressos na Tabela 3, todos os neonatos e lactentes internados avaliados apresentaram algum grau de assimetria craniana. A maior prevalência de assimetria foi a plagiocefalia leve, identificada em 43 crianças (71,7%), com um índice de assimetria craniana de até 9 mm.
Gráfico 1. Associação entre tempo de internação por assimetria craniana
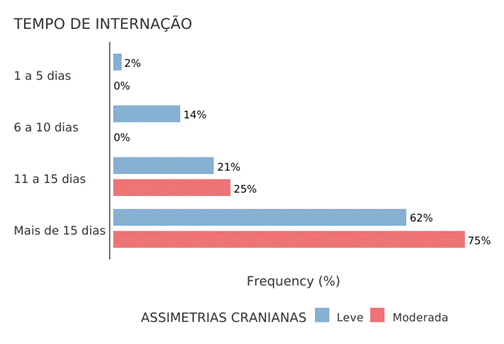
A prevalência global de plagiocefalia deformacional entre bebês de 1 mês a 1 ano varia de 6,8% a 40,5%. A identificação precoce das assimetrias cranianas não é apenas uma questão cosmética, mas está associada ao atraso do neurodesenvolvimento e da função motora, significativamente mais assimétrica na idade corrigida de seis meses (MISHRA, SATAPATHY & JOHN; UCHIOet al., 2020). Percentuais diferentes de DP foram encontradas em nosso estudo, com variação de 2-75% quando associada ao tempo de hospitalização e gravidade da deformidade. Os casos moderados merecem atenção especial, já que podem inferir alterações do desenvolvimento a curto prazo e longo prazo. As assimetrias de grau leve, na ausência de comorbidades, geralmente desaparecem até o 6ª mês de vida e não deixam sequelas aparentes para o processo da motricidade, comportamento e intelecto.
Estudos identificaram a associação entre plagiocefalia e atraso no neurodesenvolvimento. Crianças com assimetrias cranianas têm maior probabilidade de desenvolver uma série de condições, como compensações posturais, alterações na flexibilidade muscular e no equilíbrio, e disfunções visuais Associações entre desenvolvimento motor e desenvolvimento cognitivo-linguístico são relatadas em pacientes com DP em hospitalização prolongada, destacando que o desenvolvimento motor deficiente é preditivo de atraso no desenvolvimento intelectual (PASTOR-PONS et al., 2021; MOLINARI, MOLINA & MUFTOZ-SERRANO, 2024).
Embora não tenha sido evidenciada uma associação estatisticamente significativa na amostra pesquisada entre o tempo de internação e assimetrias cranianas, devemos enfatizar que a hospitalização prolongada funciona como um fator de risco associado, e não apenas isolado.
4.4 Avaliação do Desenvolvimento Infantil
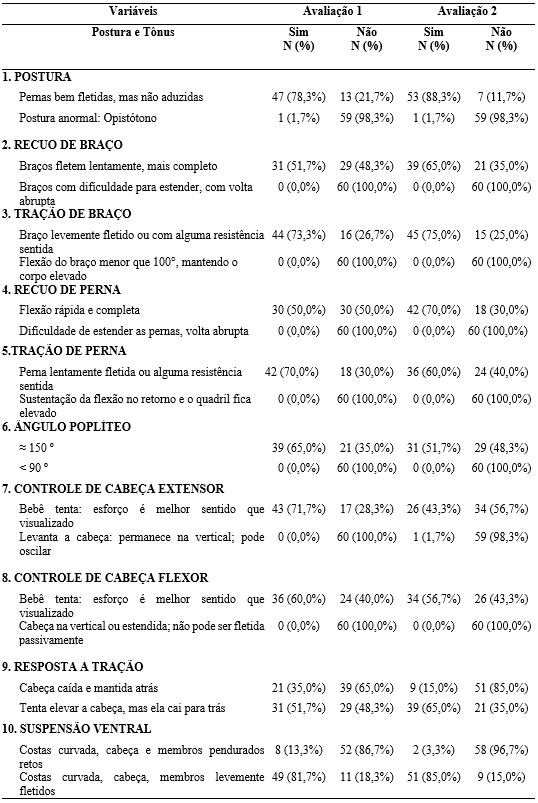
Os achados descritos na Tabela 4 exibem os resultados observados naavaliação e reavaliação neurológica neonatal de Hammersmith (HINNE) em seus vários domínios, identificando as respostas consideradas normais e as respostas patológicas.
Tabela 4 – Avaliação e reavaliação neurológica neonatal de Hammersmith – domínio postura e tônus (n= 60).
Fonte: Banco de dados dos autores.
Os percentis apresentados levam em consideração os dados obtidos na 2ª avaliação. O domínio ‘Postura e Tônus’, apresentou como posturas predominantes na postura “Pernas bem fletidas, mas não aduzidas de 53 (88,3%); o teste de recuo de braço o padrão mais frequente foi “Braços fletem lentamente, mas completo” de 39 (65,0%); tração de Braço de 45 (75,0%), apresentou “Braço levemente fletido ou com alguma resistência sentida”; recuo de perna, houve uma prevalência do padrão “Flexão rápida e completa”, de 42 (70,0%) ; tração de perna, a maioria apresentava “Perna lentamente fletida ou alguma resistência sentida”, de 36 (60,0%) e o ângulo poplíteo mais prevalente foi o de aproximadamente 150º de 31 (51,7%).
No Controle de Cabeça Extensor observamos cabeça caia para frente e para trás, em 32 (53,3%) casos. No Controle de Cabeça Flexor, verificou-se em 34 (56,7%), o padrão “Bebê tenta: esforço é melhor sentido que visualizado”. No teste de Resposta a Tração, observou-se que a maioria dos bebês, 39 (65,0%), tentava elevar a cabeça, mas ela caia para trás, demonstrando que apesar do esforço inicial para elevar a cabeça, ainda não possuíam força cervical capaz de sustentar a posição. Na Suspensão Ventral, foi evidenciado “Costas curvada, cabeça, membros levemente fletidos”, em 51 (85,0%) dos examinados.
Conforme sugere Khurana et al. (2020), a implementação de terapia neonatal dentro das unidades neonatais tem demonstrado eficácia, utilizando as intervenções de controle postural, posicionamento no leito, suporte postural e movimentos ativos e passivos em direção à linha média, na medida que são fornecidas, têm efeito positivo na promoção de ganhos de curto prazo no desenvolvimento motor. Mediante os dados, para qualificar e monitorar esses ganhos, a realização de avaliações práticas durante o período de internação pode ser benéfica, permitido investigar a eficiência de intervenção realizadas.
A HNNE tem confiabilidade inter e intraoperador confiável e é um bom preditor de resultados em bebês nascidos prematuros e a termo. Os itens relacionados à postura mostraram uma maturação progressiva das pontuações devido à obtenção de marcos como controle da cabeça e sentar; a maioria destes itens apresentaram melhora nas pontuações, especialmente entre 3 e 6 meses, com uma melhora adicional nos itens de tronco e pernas a partir dos 6 meses. No entanto, aos 12 meses, eles ainda eram mais baixos em comparação com bebês nascidos a termo (42% para tronco e 52% para pernas) (ROMEO et., 2022).
Estes achados apresentaram resultados similares aos encontrados no nosso trabalho e evidenciam uma curva de evolução maturacional do sistema neurológico nos bebês com o passar dos dias e semanas. Cuidados de neuroproteção, posicionamento adequado no leito, manuseio essencial, posição canguru, minimização dos ruídos e luminosidade e ventilação protetora são aspectos do cuidado humanizado implementados pela equipe ao RN e podem ter influência nos resultados obtidos.
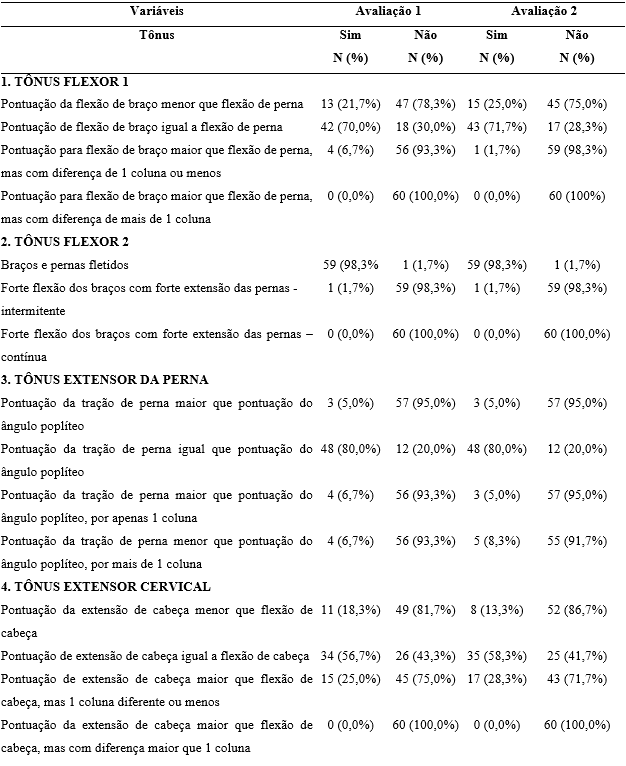
O domínio ‘Padrões de Tônus’ constatou que, na categoria Tônus Flexor, a “Pontuação de flexão de braço igual a flexão de perna” foi predominante em 43 dos neonatos/lactentes avaliados (71,7%), além disso, a maioria dos rn´s 59 (98,3%), manteve braços e pernas fletidos. Em relação ao Tônus Extensor da Perna, observou-se predominância da “Pontuação da tração de perna igual à pontuação do ângulo poplíteo” em 48 (80,0%). Enquanto no Tônus Extensor Cervical, a maioria, 35 (58,3%), obteve a “Pontuação de extensão de cabeça igual à flexão de cabeça”. No Tônus Extensor Aumentado, a “Pontuação para suspensão ventral igual a resposta à tração” foi a mais frequente, em 41 (68,3%) casos, dados apresentados na Tabela 5.
Tabela 5 – Avaliação e reavaliação neurológica neonatal de Hammersmith – domínio padrões de tônus (n= 60).

Fonte: Banco de dados dos autores.
Farmania, Sitaraman & Das (2017) afirmam que tônus flexor é um padrão esperado em neonatos saudáveis, com seu processo de maturação passiva ocorrendo no padrão caudocefálico. Durante o primeiro ano de vida, o tônus muscular varia de flexor (no RN a termo) para hipotônico (entre 6 e 8 meses), até atingir valores normais no fim do primeiro ano de vida, com importância significativa em qualquer avaliação neurológica.
Straathof et al. (2021), em seu estudo, afirmou que durante o primeiro ano de vida é comum uma proporção de bebês apresentar tônus muscular atípico em uma ou mais partes do corpo. No entanto, quando o tônus muscular atípico envolver três ou quatro partes do corpo, é um achado clinicamente relevante, devido à associação com risco aumentado de distúrbios no desenvolvimento motor, não evidenciado nos resultados da nossa pesquisa.
Como podemos observar na Tabela 5, a porcentagem entre a 1ª e a 2ª avaliação da amostra pesquisada não demonstrou mudanças significativas quanto aos padrões de tônus de braços e pernas. Os percentis se mantiveram com pequenas alterações, não apresentando nenhum resultado de alteração neurológica, como hipertonia e/ou espasticiadade, que são preditores de desenvolvimento motor atípico, podendo também estar associados a compromentimentos sensoriais, cognitivos e comportamentais. A presença simétrica desses padrões de tônus também descarta possíveis paresias/paralisias musculares e componentes de fraqueza muscular com repercussão clínica de curto prazo nos recém-nascidos envolvidos na pesquisa.
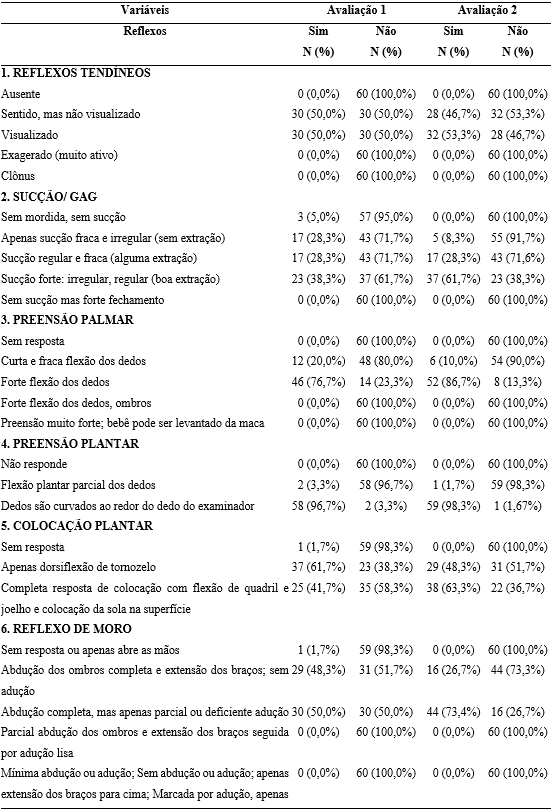
No domínio ‘Reflexos’, descritos na Tabela 6, os reflexos tendíneos foram visualizados em 32 (53,3%) RNs e lactentes. No reflexo de Sucção, foi observado um aumento significativo de sucção forte — irregular ou regular, com boa extração — durante as avaliações, passando de 23 (38,3%) para 37 (61,7%) na reavaliação. Pode-se inferir que, durante a internação e com o passar do tempo, os RNs obtiveram progresso na sucção. O reflexo de Pressão Palmar demonstrou que a maioria possuía uma forte flexão dos dedos, 52 (86,7%), e no de Preensão Plantar, a resposta mais obtida foi “Dedos são curvados ao redor do dedo do examinador” em 59 (98,3%). No teste de Colocação Plantar, inicialmente prevaleceu, em 37 (61,7%), “Apenas dorsiflexão de tornozelo”, já na reavaliação predominou a “Completa resposta de colocação com flexão de quadril e joelho e colocação da sola na superfície”, observada em 38 (63,3%). O reflexo de Moro foi caracterizado por “Abdução completa, mas apenas parcial ou deficiente adução”, presente em 44 (73,4%).
Tabela 6 – Avaliação e reavaliação neurológica neonatal de Hammersmith – domínio reflexos (n= 60).
Fonte: Banco de dados dos autores.
A função primária dos reflexos primitivos no desenvolvimento neurológico infantil é permitir que o bebê se mova e reaja ao seu ambiente, levando à maturação do sistema motor, com sua inibição acontecendo no primeiro ano. Crianças, adolescentes e adultos com atividade reflexa primitiva não inibida pode determinar a coexistência de um distúrbio neurocomportamental ou “dificuldade de aprendizagem”, dentre os quais temos o TDAH, autismo, Síndrome de Tourette, dislexia ou outros distúrbios neurocomportamentais persistentes (MELILO et al., 2022).
No estudo de Howard et al. (2023), foram avaliados a predição do desenvolvimento motor global de prematuros extremos aos 12 meses de vida, onde a subescala de reflexos da HNNE apresentou forte sensibilidade (86%) e especificidade (62%) na avaliação precoce dos achados patológicos do desenvolvimento motor infantil.
Dados similares foram encontrados na nossa pesquisa, onde percentis de atividades reflexas aumentados entre as duas avaliações com a escala HNNE sugere possível ausência de lesões neurológicas e de comprometimentos funcionais no momento da avaliação.
A avaliação da função do reflexo de sucção realizadas por Kalhoff et al. (2024) identificou a necessidade de um desenvolvimento neuromotor adequado como prognóstico para um desenvolvimento sensório motor oral. A sua ausência pode determinar a presença de disfagia e de comprometimento neurológico central, o que não foi evidenciado na nossa pesquisa.
O estudo encontrou respostas concordantes com a literatura, onde os recém-nascidos, embora apresentando um rítmo irregular na sucção, não tiveram prejuízo em seu crescimento entre os períodos de avaliação.
Referente ao domínio ‘Padrões e Sinais Anormais’, descritos na Tabela 7, a análise das posturas anormais dos pés e mãos revelou um predomínio da postura de “Mão fechada intermitente ou polegar aduzido” em 54 (90,0%) dos RNs avaliados. Ainda, identificou-se a presença de tremores ocasionais quando acordados em 39 (65,0%) e de 2 a 3 sustos espontâneos em 31 (51,7%).
Tabela 7 – Avaliação e reavaliação neurológica neonatal de Hammersmith – domínio padrões e sinais anormais (n= 60).
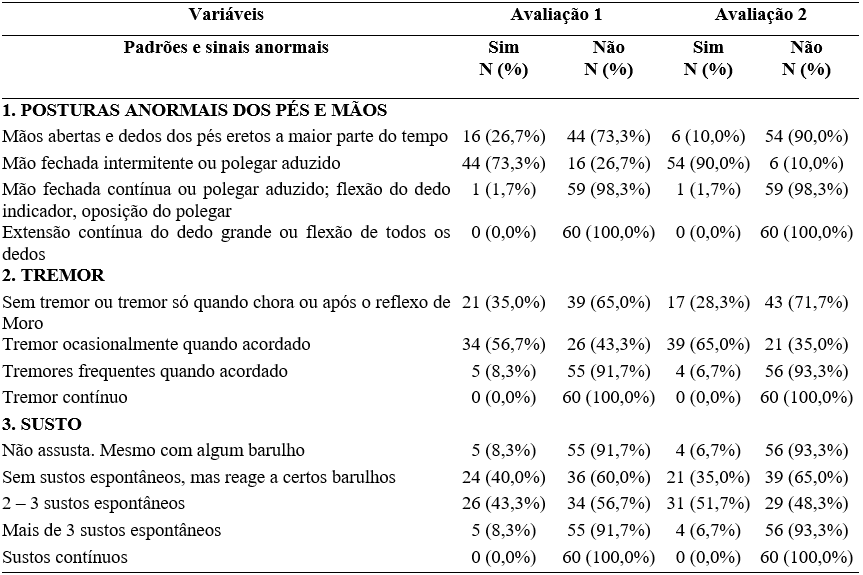
Fonte: Banco de dados dos autores.
São sinais de alerta na avaliação do desenvolvimento de um RN prematuro: o pouco interesse pelos estímulos visuais e auditivos; mãos cerradas e polegar incluso na palma da mão de forma persistente; exagero da hipertonia flexora dos membros superiores e inferiores, com muita dificuldade para a movimentação desses segmentos; hipotonia dos membros superiores e inferiores, com ausência de resistência durante a movimentação desses segmentos; reflexos exacerbados, ausentes ou com respostas assimétrica dentre outros observados (BRASIL, 2023).
Identificar precocemente os prematuros que estão em risco para o neurodesenvolvimento requer atenção dos profissionais quanto aos sinais de alerta, os quais podem se manifestar ainda nos primeiros meses de vida. Isso só é possível por meio do seguimento do prematuro mês a mês. Nesse sentido, a avaliação e a intervenção podem acontecer precocemente, ou seja, no primeiro ano de vida da criança, período este de maior plasticidade cerebral, aumentando, assim, as chances de reverter o quadro ou até mesmo de minimizar e prevenir agravamentos (RYDZ., 2005).
Estudos prévios demonstraram a HNNE como instrumento eficiente no exame neurológico de recém-nascidos e lactentes para a identificação de alterações motoras precoces que não se restrinja apenas na identificação da patologia em si, permitindo precocemente o encaminhamento para reabilitação (CORRER & PFEIFER, 2023; ROMEO et al., 2021).
Não encontramos na amostra estudada sinais prevalentes de padrões anormais do desenvolvimento, como tremores, sustos ou mãos cerradas. A ausência dessas respostas, mesmo em bebês tão prematuros, pode estar correlacionada a outros achados importantes na avaliação com HNNE, que em outros domínios, como o de tônus e postura e atividade reflexa, não apresentou desvio patológico. A hipertonia e/ou espasticidade e a presença de reflexos que não foram inibidos são oas principais causas de respostas motoras anormais.
A Tabela 8evidencia o domínio ‘Orientação e Comportamento’, onde uma das principais varáveis avaliadas é o choro. Percebeu-se que toda amostra composta por 60 RNs (100%) tinham movimentos completamente combinados dos olhos durante a segunda avaliação. O teste de Orientação Auditiva demonstrou a prevalência de “Susto auditivo; claro e quieto; sem orientação real” identificado em 30 (50,0%) dos avaliados.
Na Orientação Visual, verificou-se que a maioria dos bebês, 39 (65,0%), respondeu de modo “Quieto, focaliza, segue brevemente para o lado, mas perde o estímulo”. Destacando-se a variável referente ao de Estado de Alerta, que na sua maioria 42 (70,0%), mantinha-se acordado, olhando para o estímulo, mas o perdia. Identificou-se que o nível mais frequente de irritabilidade dos bebês correspondia a “Acordado, chora às vezes quando manuseado”, em 34 (56,7%).
A Consolabilidade foi variada, na primeira avaliação, 27 (45,0%) dos bebês que choraram ficaram quietos quando falava-se com eles, porém, na segunda avaliação, 20 (33,3%), ao chorar, necessitavam de colo para serem consolados. Sendo o choro de 45 (75,0%) em um tom normal, enquanto os outros não choraram durante a avaliação ou apenas choraminga.
Tabela 8 – Avaliação e reavaliação neurológica neonatal de Hammersmith – domínio orientação e comportamento (n= 60).
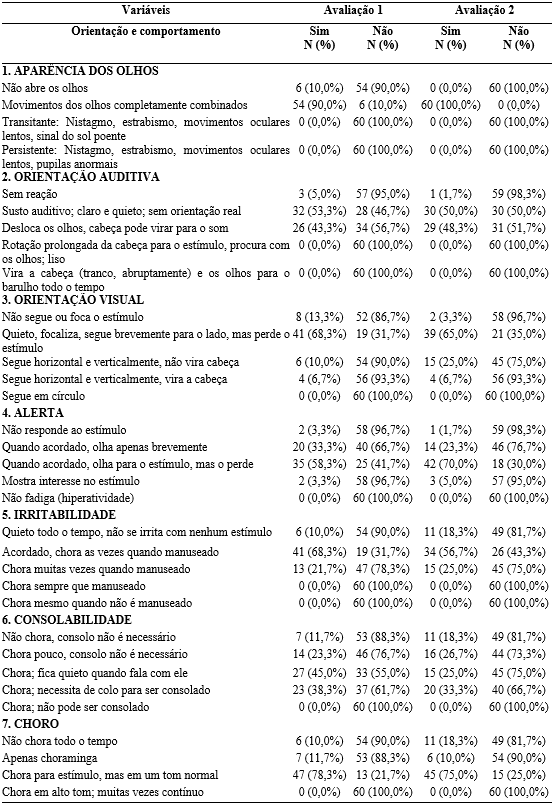
Fonte: Banco de dados dos autores.
O choro se traduz como uma expressão comportamental da dor, como também a cor da pele e a agitação psicomotora. As ferramentas de avaliação mais comumente usadas para avaliação clínica de dor em neonatos hospitalizados em unidades neonatais avaliam, não só a presença do choro, mas também as caretas faciais e aumento da atividade motora (agitação e irritabilidade), gerando efeitos adversos de curto e longo prazo (MCPERSON et al., 2020).
A restrição do sono e os seus distúrbios, causados pela manipulação de procedimentos dolorosos principalmente nos bebês prematuros, exacerbam a dor por meio da ativação de mediadores inflamatórios. As respostas emocionais adversas à dor (choro, palidez, apatia, agitação), além de promover uma aceleração crônica do sistema de dor no nível do tálamo, diminuem o limiar para que os sinais de dor sejam transmitidos, facilitando assim o processo de dor e desorganização neurológica (MORRIS et al., 2022).
Portanto, podemos traduzir que a presença do choro “comportado” presente em nossa pesquisa, se diferencia dos resultados encontrados na literatura estudada. Apesar da internação prolongada, dos procedimentos invasivos, da ventilação mecânica e do excesso de estímulo ambiental, os nossos rn´s apresentaram meios de auto regulação comportamental, dimuindo as chances de desenvolvimento de transtornos do desenvolvimento como TEA e TDAH, já que esse item na HNNE está diretamente associado com a evolução do desenvolvimento comportamental neonatal.
A aplicação da escala HNNE permitiu observar mudanças importantes nos padrões motores, de tônus e comportamentais ao longo do tempo nos recém-nascidos avaliados. Conseguimos visualizar de forma clara e objetiva a evolução dos bebês entre as avaliações, demonstrando um processo de maturação neurocomportamental viável para a aquisição de habilidades sócio-motoras. No entanto, em pesquisas futuras, é importante a sua aplicabilidade no contexto de seguimento pós-natal, para um melhor acompanhamento e individualização de protocolos assistenciais.
4 CONCLUSÃO
O protocolo desenvolvido para avaliação do perímetro cefálico em neonatos e lactentes em internação prolongada, facilitou o monitoramento de medidas cefalométricas de perimetria cefálica, que não identificou anormalidades no desenvolvimenro estrutural e em alterações anormais do desenvolvimento infantil. As principais assimetrias cranianas identificadas foram a plagiocefalia e a braquicefalia, que também não demonstraram associação com desenvolvimento infantil fora dos padrões de normalidade.Todavia, não houve associação estatisticamente significativa entre esses fatores, que pode ser justificada pelo tamanho da amostra e pela idade gestacional muito reduzida.
O perfil materno foi caracterizado por mulheres com nível médio de escolaridade, idade variando entre 18 e 30 anos, com mais de 4 consultas de pré-natal. Já o perfil neonatal foi composto em sua maioria por bebês pré-termos ou prematuros, com muito baixo peso, idade gestacional inferior a 32 semanas e tempo de internação acima de 15 dias.
A avaliação neurológica neonatal de Hammersmith (HNNE) foi utilizada para avaliação de alteração neurológicas e possiveis alterações do desenvolvimento infantil, funcionando como um instrumento de fácil e rápida aplicabilidade. Não identificamos em nossa amostra fatores preditores de atrasos do desenvolvimento motor, comportamental e cognitivos dos neonatos e lactentes avaliados. No entanto, um protocolo de avaliação do perímetro cefálico para neonatos e lactentes em internação prolongada pode influenciar o desenvolvimento de futuros trabalhos que explorem o processo de crescimento dentro desse contexto e a associação com atrasos do desenvolvimento infantil global, ampliando o escopo da pesquisa e fortalecendo sua praticabilidade.
REFERÊNCIAS
AAGAARD, K. et al. Head circumference at birth and childhood developmental disorders in a nationwide cohort in Denmark. Paediatric and perinatal epidemiology, v. 32, n. 5, p. 458-466, 2018. Disponível em: https://onlinelibrary.wiley.com/doi/abs/10.1111/ppe.12479. Acesso em: 6 de fevereiro de 2025.
AAGAARD, K. et al. Head circumference at birth and intellectual disability: a nationwide cohort study. Pediatric Research, v. 87, n. 3, p. 595-601, 2020. Disponível em: https://www.nature.com/articles/s41390-019-0593-3. Acesso em: 6 de fevereiro de 2025.
BACH, C. et al. Head circumference at birth and school performance: a nationwide cohort study of 536,921 children. Pediatric research, v. 87, n. 6, p. 1112-1118, 2020. Disponível em: https://www.nature.com/articles/s41390-019-0683-2. Acesso em: 6 de fevereiro de 2025.
BELUZO, C. E. et al. Towards neonatal mortality risk classification: A data-driven approach using neonatal, maternal, and social factors. Informatics in medicine unlocked, v. 20, p. 100398, 2020. Disponível em: https://www.sciencedirect.com/science/article/pii/S2352914820302112 Acesso em: 6 de fevereiro de 2025.
BIALOCERKOWSKI, A.; VLADUSIC, S.; WEI NG, C. Prevalence, risk factors, and natural history of positional plagiocephaly: a systematic review. Developmental Medicine & Child Neurology, v. 50, n. 8, p. 577-586, 2008. Disponível em: https://onlinelibrary.wiley.com/doi/full/10.1111/j.1469-8749.2008.03029.x. Acesso em: 6 de fevereiro de 2025.
BRASIL. Ministério da Saúde. Pré-natal e puerpério: atenção qualificada e humanizada-manual técnico. 2006. Disponível em: https://bvsms.saude.gov.br/bvs/publicacoes/manual_pre_natal_puerperio_3ed.pdf. Acesso em: 6 de fevereiro de 2025.
BRASIL. Ministério da Saúde. Desenvolvimento neuropsicomotor, sinais de alerta e estimulação precoce : um guia para profissionais de saúde e educação [recurso eletrônico] / Ministério da Saúde, Instituto do Câncer Infantil e Pediatria Especializada, Hospital da Criança de Brasília José Alencar. – Brasília : Ministério da Saúde, 2023. Acesso em: 6 de fevereiro de 2025.
BRASIL. Ministério da Saúde. Secretaria de Atenção Primária à Saúde. Departamento de Ações Programáticas Estratégicas. Método canguru : diretrizes do cuidado – 1ª ed. revisada – [recurso eletrônico] / Ministério da Saúde, Secretaria de Atenção à Saúde. Departamento de Ações Programáticas Estratégicas. – Brasília : Ministério da Saúde, 2018. Acesso em: 6 de fevereiro de 2025.
BREAKEY, R. et al. Intracranial volume and head circumference in children with unoperated syndromic craniosynostosis. Plastic and reconstructive surgery, v. 142, n. 5, p. 708e-717e, 2018. Disponível em: https://pubmed.ncbi.nlm.nih.gov/30113443/. Acesso em: 6 de fevereiro de 2025.
COLLETT, B. R. et al. Cognitive outcomes and positional plagiocephaly. Pediatrics, v. 143, n. 2, 2019. Disponível em: https://pubmed.ncbi.nlm.nih.gov/30635350/. Acesso em: 6 de fevereiro de 2025.
CORRER, M.; PFEIFER, L. Cultural adaptation and reliability assessment of the Hammersmith neonatal neurological examination for Brazilian newborns at risk of cerebral palsy. Arquivos de Neuro-psiquiatria, v. 81, n. 1, p. 47-54, 2023. Disponível em: https://doi.org/10.1055/s-0042-1758863. Acesso em: 6 de fevereiro de 2025.
DUPONT, C. et al. The predictive value of head circumference growth during the first year of life on early child traits. Scientific reports, v. 8, n. 1, p. 9828, 2018. Disponível em: https://pubmed.ncbi.nlm.nih.gov/29959368/. Acesso em: 6 de fevereiro de 2025.
EGASHIRA, T. et al. A longer body length and larger head circumference at term significantly influences a better subsequent psychomotor development in very-low-birth-weight infants. Brain and Development, v. 41, n. 4, p. 313-319, 2019. Disponível em: https://pubmed.ncbi.nlm.nih.gov/30527841/. Acesso em: 6 de fevereiro de 2025.
EINSPIELER, C.; PRAYER, D.; MARSCHIK, P. Fetal movements: the origin of human behaviour. Developmental Medicine & Child Neurology, v. 63, n. 10, p. 1142-1148, 2021. Disponível em: https://pubmed.ncbi.nlm.nih.gov/33973235/. Acesso em: 6 de fevereiro de 2025.
FARMANIA, R.; SITARAMAN, S.; DAS, R. Goniometric assessment of muscle tone of preterm infants and impact of gestational age on its maturation in Indian setting. Journal of neurosciences in rural practice, v. 8, n. Suppl 1, p. S44, 2017. Disponível em: https://pubmed.ncbi.nlm.nih.gov/28936071/. Acesso em: 6 de fevereiro de 2025.
FENTON, T. et al. Weight, length, and head circumference at 36 weeks are not predictive of later cognitive impairment in very preterm infants. Journal of Perinatology, v. 41, n. 3, p. 606-614, 2021. Disponível em: https://pubmed.ncbi.nlm.nih.gov/33037316/. Acesso em: 6 de fevereiro de 2025.
FERRER, M. et al. Head circumference and child ADHD symptoms and cognitive functioning: results from a large population-based cohort study. European child & adolescent psychiatry, v. 28, p. 377-388, 2019. Disponível em: https://pubmed.ncbi.nlm.nih.gov/30027417/. Acesso em: 6 de fevereiro de 2025.
FORMIGA, C. et al. Predictive models of early motor development in preterm infants: a longitudinal-prospective study. Journal of Human Growth and Development, v. 27, n. 2, p. 189-197, 2017. Disponível em: https://www.revistas.usp.br/jhgd/article/view/111288. Acesso em: 6 de fevereiro de 2025.
GHIZONI, E. et al. Diagnóstico das deformidades cranianas sinostóticas e não sinostóticas em bebês: uma revisão para pediatras. Revista Paulista de Pediatria, v. 34, p. 495-502, 2016. Disponível em: https://www.scielo.br/j/rpp/a/mdMzpVsNTzxLKMcCgjk7BnR/?format=pdf&lang=pt. Acesso em: 6 de fevereiro de 2025.
GRUNBERG, V. et al. A biopsychosocial model of NICU family adjustment and child development. Journal of perinatology, v. 43, n. 4, p. 510-517, 2023. Disponível em: https://pubmed.ncbi.nlm.nih.gov/36550281/. Acesso em: 6 de fevereiro de 2025.
GRUNBERG, V.; GELLER, P.; PATTERSON, C. Infant illness severity and family adjustment in the aftermath of NICU hospitalization. Infant mental health journal, v. 41, n. 3, p. 340-355, 2020. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32057129/. Acesso em: 6 de fevereiro de 2025.
HOWARD, G. et al. Diagnostic accuracy of the Hammersmith Neonatal Neurological Examination in predicting motor outcome at 12 months for infants born very preterm. Developmental Medicine & Child Neurology, v. 65, n. 8, p. 1061-1072, 2023. Disponível em: https://pubmed.ncbi.nlm.nih.gov/36683126/. Acesso em: 6 de fevereiro de 2025.
KALHOFF, H. et al. Development of eating skills in infants and toddlers from a neuropediatric perspective. Italian Journal of Pediatrics, v. 50, n. 1, p. 110, 2024. Disponível em: https://pubmed.ncbi.nlm.nih.gov/38831369/. Acesso em: 6 de fevereiro de 2025.
KHURANA, S. et al. Effect of neonatal therapy on the motor, cognitive, and behavioral development of infants born preterm: a systematic review. Developmental Medicine & Child Neurology, v. 62, n. 6, p. 684-692, 2020. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32077096/. Acesso em: 6 de fevereiro de 2025.
KOSHY, B. et al. Association between head circumference at two years and second and fifth year cognition. BMC pediatrics, v. 21, p. 1-8, 2021. Disponível em: https://pubmed.ncbi.nlm.nih.gov/33573614/. Acesso em: 6 de fevereiro de 2025.
LEONG, A. et al. Head circumference trajectory in children with perinatal stroke. Journal of Child Neurology, v. 36, n. 8, p. 680-685, 2021. Disponível em: https://pubmed.ncbi.nlm.nih.gov/33683972/. Acesso em: 6 de fevereiro de 2025.
MELILLO, R. et al. Retained primitive reflexes and potential for intervention in autistic spectrum disorders. Frontiers in Neurology, v. 13, p. 922322, 2022. Disponível em: https://pubmed.ncbi.nlm.nih.gov/35873782/. Acesso em: 6 de fevereiro de 2025.
MCPHERSON, Christopher et al. The influence of pain, agitation, and their management on the immature brain. Pediatric research, v. 88, n. 2, p. 168-175, 2020. Disponível em: https://pubmed.ncbi.nlm.nih.gov/31896130/. Acesso em: 7 de fevereiro de 2025.
MEYER-MARCOTTY, P. et al. Cranial growth in infants─ A longitudinal three-dimensional analysis of the first months of life. Journal of Cranio-Maxillofacial Surgery, v. 46, n. 6, p. 987-993, 2018. Disponível em: https://pubmed.ncbi.nlm.nih.gov/29709329/. Acesso em: 6 de fevereiro de 2025.
MIGOTO, M. T. et al. Early neonatal mortality and risk factors: a case-control study in Paraná State. Revista Brasileira de Enfermagem, v. 71, n. 5, p. 2527–2534, set. 2018. Disponível em: https://doi.org/10.1590/0034-7167-2016-0586. Acesso em: 6 de fevereiro de 2025.
MISHRA, N.; SATAPATHY, A.; JOHN, J. Occurrence and Severity of Deformational Plagiocephaly in Infants: A Single Center Experience. Indian Pediatrics, v. 61, n. 4, p. 343-347, 2024. Disponível em: https://pubmed.ncbi.nlm.nih.gov/38597101/. Acesso em: 6 de fevereiro de 2025.
MOLINARI, J.; MOLINA, G.; MUFTOZ-SERRANO, N. Positional plagiocephaly and neurodevelopment: a narrative review. Andes pediatrica: revista Chilena de pediatria, v. 95, n. 5, p. 620-628, 2024. Disponível em: https://pubmed.ncbi.nlm.nih.gov/39760633/. Acesso em: 6 de fevereiro de 2025.
MORRIS, E. et al. Pediatric sleep and pain: etiologies, consequences, and clinical considerations. Journal of Clinical Sleep Medicine, v. 18, n. 9, p. 2281-2289, 2022. Disponível em: https://pubmed.ncbi.nlm.nih.gov/35499282/. Acesso em: 6 de fevereiro de 2025.
NICOLAOU, L. et al. Factors associated with head circumference and indices of cognitive development in early childhood. BMJ global health, v. 5, n. 10, p. e003427, 2020. Disponível em: https://pubmed.ncbi.nlm.nih.gov/33115861/. Acesso em: 6 de fevereiro de 2025.
PASTOR-PONS, I. et al. Effectiveness of pediatric integrative manual therapy in cervical movement limitation in infants with positional plagiocephaly: a randomized controlled trial. Italian Journal of Pediatrics, v. 47, p. 1-12, 2021. Disponível em: https://pubmed.ncbi.nlm.nih.gov/33632268/. Acesso em: 6 de fevereiro de 2025.
PERENC, L. et al. Somatic development disorders in children and adolescents affected by syndromes and diseases associated with neurodysfunction and hydrocephalus treated/untreated surgically. International Journal of Environmental Research and Public Health, v. 19, n. 9, p. 5712, 2022. Disponível em: https://pubmed.ncbi.nlm.nih.gov/35565107/. Acesso em: 6 de fevereiro de 2025.
RENZ-POLSTER, H.; DE BOCK, F. Deformational plagiocephaly: The case for an evolutionary mismatch. Evolution, Medicine, and Public Health, v. 2018, n. 1, p. 180-185, 2018. Disponível em: https://pubmed.ncbi.nlm.nih.gov/30151193/. Acesso em: 6 de fevereiro de 2025.
ROMEO, D. et al. Hammersmith Infant Neurological Examination in low‐risk infants born very preterm: a longitudinal prospective study. Developmental Medicine & Child Neurology, v. 64, n. 7, p. 863-870, 2022. Disponível em: https://pubmed.ncbi.nlm.nih.gov/35298030/. Acesso em: 6 de fevereiro de 2025.
ROMEO, D. M. et al. Hammersmith Infant Neurological Examination for infants born preterm: predicting outcomes other than cerebral palsy. Developmental Medicine & Child Neurology, v. 63, n. 8, p. 939-946, 2021. Disponível em: https://pubmed.ncbi.nlm.nih.gov/33336801/. Acesso em: 6 de fevereiro de 2025.
RYDZ, David et al. Topical review: developmental screening. Journal of child neurology, v. 20, n. 1, p. 4-21, 2005. Disponível em: https://pubmed.ncbi.nlm.nih.gov/15791916/. Acesso em: 6 de fevereiro de 2025.
SANIA, A. et al. Early life risk factors of motor, cognitive and language development: a pooled analysis of studies from low/middle-income countries. BMJ open, v. 9, n. 10, p. e026449, 2019. Disponível em: https://pubmed.ncbi.nlm.nih.gov/31585969/. Acesso em: 6 de fevereiro de 2025.
SINDHU, K. et al. Low head circumference during early childhood and its predictors in a semi-urban settlement of Vellore, Southern India. BMC pediatrics, v. 19, p. 1-11, 2019. Disponível em: https://pubmed.ncbi.nlm.nih.gov/31170939/. Acesso em: 6 de fevereiro de 2025.
STRAATHOF, E. et al. Patterns of atypical muscle tone in the general infant population-Prevalence and associations with perinatal risk and neurodevelopmental status. Early human development, v. 152, p. 105276, 2021. Disponível em: https://pubmed.ncbi.nlm.nih.gov/33220644/. Acesso em: 6 de fevereiro de 2025.
UCHIO, Y. et al. Effects of continued positioning pillow use until a corrected age of six months on cranial deformation and neurodevelopment in preterm infants: A prospective case-control study.. Early human development, v. 148, p. 105137, 2020. Disponível em: https://www.sciencedirect.com/science/article/abs/pii/S037837822030270X. Acesso em: 6 de fevereiro de 2025.
WU, G. T. et al. Comparing caliper versus computed tomography measurements of cranial dimensions in children. The Laryngoscope, v. 131, n. 4, p. 773-775, 2021. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32918752/. Acesso em: 6 de fevereiro de 2025.
ZAHL, S. et al. Quality of life and physician-reported developmental, cognitive, and social problems in children with benign external hydrocephalus—long-term follow-up. Child’s Nervous System, v. 35, p. 245-250, 2019. Disponível em: https://pubmed.ncbi.nlm.nih.gov/30523438/. Acesso em: 6 de fevereiro de 2025.
¹Discente do Curso Superior de Mestrado Profissional em Biotecnologia e Atenção Básica de Saúde do Centro Universitário UNIFACID WYDEN, Teresina. Especialista em Fisioterapia Pediátrica e Neonatal. E-mail: katyacoeli@gmail.com.
²Docente do Curso Superior de Mestrado Profissional em Biotecnologia e Atenção Básica de Saúde pelo Centro Universitário UNIFACID WYDEN, Teresina. Doutora em Engenharia Biomédica. E-mail: ana.carvalho@professores.facid.edu.br.
³Bacharel em Fisioterapia pela Universidade Estadual do Piauí, Campus Torquato Neto. E-mail: julianamagalhaesgs@gmail.com.
⁴Docente do Curso Superior de Mestrado Profissional em Biotecnologia e Atenção Básica de Saúde pelo Centro Universitário UNIFACID WYDEN, Teresina. Doutor em Ciência Animal. E-mail: jandsonvc@gmail.com.
⁵Docente do Curso Superior de Fisioterapia da Instituição de Ensino FACID, Teresina. Doutor em Biotecnologia. E-mail: dr.marcelloalencar@outlook.com.
⁶Docente do Curso Superior de Farmácia do Instituto AESPI, Teresina. Mestre em Biotecnologia dos Produtos Naturais. E-mail: fredvianalago@gmail.com.
⁷Docente do Curso Superior de Medicina do Instituto UNIFACEMA, Caxias-MA. Mestre em Biotecnologia com Atenção à Saúde Básica. E-mail: helen_dhyanaluz@hotmail.com.
