REGISTRO DOI:10.69849/revistaft/th10247301621
Saulo Freitas do Ó
Janeth Paco Martínez
Adolfo Michael Patton Núñez Vela
Luana Harumi Aymoto
Mateus Castro de Souza
Wirla Maria Campos Yarzon
Brenda Saldanha de Lima
João Guilherme dos Santos Alves
Andressa Azevedo Gomes de Freitas
Breno Oliveira Gouveia
Pedro Henrique Costa de Castro
Eugênia Maria das Chagas Silva
Leonardo Buranello
Nyara de Pinho Caldeira Mourão
Alan Souza de Lima
RESUMEN
INTRODUCCIÓN: El dolor lumbar (LBP) es una causa muy frecuente de discapacidad y una de las condiciones de salud más costosas. Se clasifica la lumbalgia según el tiempo de duración del dolor, ya que de ello dependerá el manejo. Sin embargo, también puede clasificarse según sus síntomas y signos en: lumbalgia inespecífica, mecánica/radicular y específica con signos de alarma.
MÉTODO: Se trata de un estudio de corte transversal, retrospectivo, cuantitativo, observacional, de tipo descriptivo. Para la base de datos electrónicos, fue realizada una pesquisa en las plataformas de acceso a contenido académico como: PubMed, Scielo y Google Scholar. Se incluyeron todos los artículos pertinentes al tema, de cualquier idioma Para obtener datos al respecto de las patologías estudiadas en ese artículo, se realizó un análisis de los datos en las tablas de estadísticas de todos los servicios de consulta externa de la Caja Nacional de Salud, Hospital Obrero N° 9, Regional Pando.
DISCUSIÓN: Se evidencia la prevalencia de síndrome de dolor lumbar, de acuerdo al sexo, donde un total de 329 pacientes, 167 son mujeres (51%) y 162 son hombres (49%). Además, de acuerdo con la edad de los pacientes estudiados en la CNS HO°9. Se identifica que, entre el rango de 20 a 39 años, un total de 96 pacientes (29.18%) es la mayor prevalencia de todos los pacientes. Además, evidencia que de 40 a 49 pacientes corresponde a un total de 92 (27.96%). De 50 a 59 años, un total de 54 pacientes (16.41%) y finalizando con mayores de 60 años, que corresponde a un total de 76 pacientes (23.10%). De un total de 329 pacientes un total de 156 tenían lumbalgia, que tenemos 47.41%, 156 con lumbociatalgia, mismo valor que lumbalgia, con 47.41%. Además, que los servicios que los pacientes fueron diagnosticados con síndrome doloroso lumbar hay predominio en el servicio de Ortopedia y Traumatología con 140 pacientes, luego después de fisiatría con 127 pacientes.
CONCLUSIÓN: La prevalencia es mayor en mujeres. Además, se evidencia que el mayor grupo etario está entre 20 a 39 años. No se sabe el factor que predispone a que ese grupo esté más afectado por la patología estudiada.
En relación a los diagnósticos, la prevalencia es de lumbalgia y lumbociatalgia, Se concluye que en la mayoría de los pacientes acuden por consulta nueva, donde se puede atribuir a patologías agudas.
Por fin, se evidencia que los pacientes están orientados a cuál servicio acudir caso presente dolor lumbar, donde la prevalencia de servicios está entre Ortopedia y Traumatología en primero lugar, luego seguido por el servicio de Fisiatría.
Palabras clave: lumbalgia; prevalencia; traumatología;
ABSTRACT
INTRODUCTION: Low back pain (LBP) is a very common cause of disability and one of the costliest health conditions. Low back pain is classified according to the duration of the pain, since the management will depend on it. However, it can also be classified according to its symptoms and signs into: nonspecific, mechanical/radicular and specific low back pain with warning signs.
METHOD: This is a cross-sectional, retrospective, quantitative, observational, descriptive study. For the electronic database, a search was carried out on academic content access platforms such as: PubMed, Scielo and Google Scholar. All articles relevant to the topic, in any language, were included. To obtain data regarding the pathologies studied in that article, an analysis of the data was carried out in the statistical tables of all the outpatient services of the National Health Fund, Hospital Obrero No. 9, Pando Regional.
DISCUSSION: The prevalence of low back pain syndrome is evident, according to sex, where a total of 329 patients, 167 are women (51%) and 162 are men (49%). Furthermore, according to the age of the patients studied in the CNS HO°9. It is identified that, between the range of 20 to 39 years, a total of 96 patients (29.18%) is the highest prevalence of all patients. Furthermore, it shows that 40 to 49 patients correspond to a total of 92 (27.96%). From 50 to 59 years old, a total of 54 patients (16.41%) and ending with those over 60 years old, which corresponds to a total of 76 patients (23.10%). Of a total of 329 patients, a total of 156 had low back pain, which is 47.41%, 156 with low back pain, the same value as low back pain, with 47.41%. Furthermore, the services in which patients were diagnosed with lumbar pain syndrome predominated in the Orthopedics and Traumatology service with 140 patients, then after physiatry with 127 patients.
CONCLUSION: The prevalence is higher in women. Furthermore, it is evident that the largest age group is between 20 and 39 years old. The factor that predisposes this group to be more affected by the pathology studied is not known.
In relation to the diagnoses, the prevalence is low back pain and lumbosciatalgia. It is concluded that the majority of patients come for a new consultation, where it can be attributed to acute pathologies.
Finally, it is evident that patients are oriented towards which service to go to in case of low back pain, where the prevalence of services is between Orthopedics and Traumatology in the first place, then followed by the Physiatry service.
Keywords: low back pain; prevalence; traumatology
1. INTRODUCCIÓN
El dolor lumbar (LBP) es una causa muy frecuente de discapacidad y una de las condiciones de salud más costosas. Se ha convertido en la principal causa de años vividos con discapacidad tanto en países desarrollados como en desarrollo. (1). En 2020 la lumbalgia afectó a 619 millones de personas en todo el mundo y se estima que el número de casos aumente a 843 millones para 2050, debido en gran medida al aumento y envejecimiento de la población. (2)
La lumbalgia aguda puede irradiar a los miembros inferiores y limita la actividad diaria durante un período inferior a los tres meses, por lo general mejora en el 90% de los pacientes en las primeras seis semanas, aún sin tener un diagnóstico etiológico. El dolor lumbar crónico se extiende más allá de los 3 meses (3). Se clasifica la lumbalgia según el tiempo de duración del dolor, ya que de ello dependerá el manejo. Sin embargo, también puede clasificarse según sus síntomas y signos en: lumbalgia inespecífica, mecánica/radicular y específica con signos de alarma (4).
En el 60% de los casos de lumbalgia, puede haber dolor irradiado al miembro inferior, y a esta condición se le denomina dolor ciático lumbar, que puede ser de origen radicular (ejemplo: compresión por hernia discal) o referido (ejemplo: miofascial). dolor). (5) La ciática o ciática es un dolor a lo largo del trayecto del nervio ciático, generalmente como resultado de la afectación de la raíz nerviosa en la columna vertebral, pero también puede deberse a la compresión o inflamación del propio nervio. Cuando, además del dolor en el trayecto del nervio, el paciente presenta lumbalgia, se utiliza el término “dolor ciático lumbar”.(3).
De acuerdo a eso, las principales etiologías de la lumbociática son:(5)
1. Protuberancia del disco
2. Hernia de disco
3. Estenosis del canal espinal
4. Síndrome poslaminectomía
5. Síndrome del piriforme
Los síntomas aparecen a cualquier edad de repente o gradual, con un pico de incidencia en el tercer la cuarta década y generalmente se presenta con irradiación. La clínica depende del nivel. de la lesión, la hernia del núcleo pulposo ocurre el 90% de las veces en espacios L4-L5 y L5-S1. (6)
Hay autores que relacionan la presencia de lumbalgia con un conjunto de causas, como, por ejemplo, factores sociodemográficos (edad, sexo, ingresos y educación), estado de salud, estilo de vida o comportamiento (tabaquismo, alimentación y sedentarismo) y ocupación (trabajo físico pesado, movimientos repetitivos). (7)
Los estudios en animales de laboratorio han proporcionado un correlato neurofisiológico del dolor radicular. La compresión de las raíces nerviosas normales evoca solo una descarga momentánea, pero la compresión de un ganglio de la raíz dorsal o la compresión de una raíz dorsal inflamada provoca descargas en las fibras Ab, Ad y C. (8)
La radiculopatía es otra entidad distinta. Es un estado neurológico en el que se bloquea la conducción a lo largo de un nervio espinal o sus raíces. (8)
La incapacidad para distinguir el dolor radicular del dolor somático referido puede conducir a un diagnóstico erróneo y, por lo tanto, a una mala gestión. Dolor de espalda y el dolor referido somático son comunes, pero el dolor radicular no lo es. Cuando el dolor radicular ha sido estrictamente definido, su prevalencia es solo alrededor del 12% o menos. (8)
2. ANTECEDENTES
En los países desarrollados hay una epidemia de incapacidad asociada con el dolor lumbar, por ejemplo, en Estados Unidos aproximadamente causa 10 millones de incapacidades al año, en México es la séptima causa de ausentismo laboral y 13% de la población acude a consulta por lumbalgia. (9)
El trabajo “Prevalence of Low Back Pain in Latin America: A Systematic Literature Review”, nos mostra datos estadísticos de algunos países de la América Latina a respecto de la prevalencia de esa efermedad, donde en Cuba, de 300 pacientes, 11.3% presentan lumbalgia y en Peru, de 1,965 pacientes, 7.1% presentan lumbalgia. (10)
Según el artículo “Eficacia del tratamiento con radiofrecuencia en el control del dolor lumbar crónico”, en La Paz – Bolivia la prevalencia de consulta por “lumbalgia” es del 23% y del 10 % por “lumbociatalgia” aproximadamente. (11)
Según datos estadísticos del cuaderno de registros de consulta externa de Ortopedía y Traumatología de 2022 de la Caja Nacional de Salud, Hospital Obrero N° 9, Regional Pando, se observa un total de 172 pacientes (100%) diagnosticados con lumbalgia, donde 55% de 172 pacientes son del sexo masculino y el mayor rango de edad está entre 26 a 59 años, con un total de 69.77%.
3. JUSTIFICATIVA
En las sociedades occidentales, la incidencia de lumbalgia varía entre el 60 y el 90% y los datos advierten que entre el 55 y el 80% de las personas se verán incapacitadas al menos una vez en la vida debido al dolor lumbar.(8).
Entre un 80-90 % son lumbalgias agudas, y un 10-20 % la conforman las crónicas. La incidencia en un año del primer episodio de lumbalgia, se ha estimado en un rango entre 6,3 y 15,4 % y al menos un episodio cualquiera de dolor lumbar entre 1,5 y 36 %, fundamentalmente en la tercera década de vida. Se afirma que es un problema mayor en países en vías de desarrollo, ocasiona gran impacto económico, es la causa más frecuente de ausentismo laboral en menores de 45 años y se encuentra entre los cinco diagnósticos primeros en consultas de nivel primario. (12)
Teniendo en cuenta que la lumbalgia es un gran problema a nivel mundial, se hace necesario un estudio local para conocer las características sociodemográficas como sexo y edad de los pacientes que fueron diagnosticados con lumbalgia, determinar el porcentaje de consulta nueva y consulta repetida en este grupo de pacientes, que estudios complementarios se realizan en este grupo de pacientes y cuál es la especialidad que consultan con mayor frecuencia por lumbalgia en la Caja Nacional de Salud, Hospital Obrero Nº9. En resumen, el trabajo consiste determinar estimativas a respecto de la prevalencia de lumbalgia.
4. PLANTEAMIENTO DEL PROBLEMA
4.1. Delimitación del problema
En este estudio, se lleva a cabo los pacientes que acudieron a consulta externa de nuestras especialidades en los meses de enero a junio de 2023.
- Delimitación espacial: La presente investigación se realizó en el Hospital Obrero N° 9, en la Caja Nacional de Salud, en la ciudad de Cobija – Pando – Bolivia.
- Delimitación temporal: El presente estudio corresponde de manera retrospectiva, de enero a junio de 2023.
- Delimitación temática: Prevalencia de los casos de lumbalgia en los servicios de consulta externa.
4.2. Pregunta metodológica
De acuerdo a los análisis de la situación encontrada en nuestro nosocomio, planteamos la siguiente pregunta:
- ¿Cuál es la prevalencia de lumbalgia en pacientes afiliados a la caja nacional de salud que asisten al servicio de consulta externa del hospital obrero n° 9 – regional pando durante el primer semestre de la gestión 2023?
5. OBJETIVO GENERAL
- Determinar la prevalencia de lumbalgia en pacientes afiliados a la Caja Nacional de Salud que asisten al servicio de consulta externa del Hospital Obrero N° 9 – Regional Pando, durante el primer semestre de la gestión 2023.
5.1. OBJETIVOS ESPECIFICOS
- Identificar las características sociodemográficas como sexo y edad, de los pacientes que fueron diagnosticados con lumbalgia.
- Que estudios complementarios se realizan en este grupo de pacientes estudiados.
- Cuál es la especialidad que consultan con mayor frecuencia por lumbalgia en el Hospital Obrero N°9.
- Determinar el porcentaje de consultas nuevas y consultas repetidas en este grupo de pacientes.
6. MATERIALES Y MÉTODOS
Se trata de un estudio de corte transversal, retrospectivo, cuantitativo, observacional, de tipo descriptivo.
Para la base de datos electrónicos, fue realizada una pesquisa en las plataformas de acceso a contenido académico como: PubMed, Scielo y Google Scholar. Se incluyeron todos los artículos pertinentes al tema, de cualquier idioma, no tomando en consideración los conceptos de lumbalgia y lumbociatalgia que divergen entre los autores.
Para obtener datos al respecto de las patologías estudiadas en ese artículo, se realizó un análisis de los datos en las tablas de estadísticas de todos los servicios de consulta externa de la Caja Nacional de Salud, Hospital Obrero N° 9, Regional Pando.
Importante resaltar, que no se utiliza examen físico o expediente clínico de los pacientes en ese estudio, por análisis de datos que ya tenemos por estadística.
En los análisis de los datos, se llevó a cabo las características sociodemográficas de los pacientes que fueron diagnosticados con lumbalgia, como sexo y edad.
Como criterios de exclusión, tenemos edad menor a 10 años, pacientes no asegurados a la Caja Nacional de Salud y pacientes internados en el hospital.
7. MARCO TEÓRICO
7.1. Historia natural de la enfermedad
El dolor lumbar se caracteriza por la presencia de malestar en la zona lumbar, localizado entre el borde inferior de las últimas costillas y el pliegue inferior de la zona glútea, con o sin irradiación a una o ambas piernas; compromete estructuras osteomusculares y ligamentosas, con o sin limitación funcional que dificultan las actividades de la vida diaria y que puede causar ausentismo laboral. (13)
La historia natural del dolor lumbar es inespecífica, la mayoría de los pacientes no requieren estudios diagnósticos complejos antes de las 4 a 6 semanas de síntomas, ya que un alto porcentaje en este periodo mejoran; en otros casos se requiere una evaluación más profunda en donde se descubren tumores ocultos, infecciones, inestabilidad, cambios degenerativos u otra lesión seria. (13)
7.2. Epidemiología
El dolor lumbar afecta anualmente al 15-20% de la población, llegando al 50% en aquellos con actividad laboral. Un 1,5-2% se presenta como ciática. Se acepta que el 60- 80% de las personas tendrá al menos un episodio de lumbalgia en su vida, que será de ciática en el 40% de los casos. Es más frecuente en la edad media de la vida y en el sexo femenino. El 30% de los adolescentes ha padecido al menos un episodio de lumbalgia, pero es más frecuente la primera presentación de lumbalgia entre los 20 y los 40 años y de la ciática entre los 35 y los 50 años, aproximadamente. La explicación de este hecho se relacionaría con que el disco intervertebral es más resistente al estar bien hidratado en los jóvenes que en las personas de más edad, siendo difícil su lesión (en el supuesto de que hubiera relación etiopatogénica entre el dolor ciático y la lesión discal). A partir de los 35 años, la deshidratación y la fibrosis del disco facilitarían el prolapso y la herniación del mismo. En este sentido, es curioso que disminuyan las lumbalgias en la tercera edad, justamente cuando las alteraciones radiológicas y de imagen son más evidentes, lo que lleva a confirmar la hipótesis que pone en duda la relación entre lesión discal y dolor lumbar, con/sin irradiación. La evolución clínica de la lumbalgia es espontánea a la curación, en una semana, en la mitad de las mismas, y en el 90%, al mes. En el 10% persistirá el dolor a los 6 meses, y en un 50% recurrirá el dolor en los siguientes 4 años. En la ciática, aunque su curación es más dificultosa, el 50% está libre de síntomas al cabo de un mes. (14)
7.3. Clasificación de las lumbalgias de acuerdo al tipo de dolor
- Dolor lumbar no radicular: es regional, sin irradiación definida y sin evidencia de compromiso en el estado general del paciente. Generalmente se presenta posterior al levantamiento de objetos y cura sin secuelas al cabo de tres semanas, el dolor se reproduce al realizar esfuerzos o mantenerse en pie por mucho tiempo, cede al reposo.
- Dolor lumbar radicular (lumbociática): se acompaña de síntomas en el miembro inferior que sugieren un compromiso radicular. Presenta dolor intenso en la posición sentada y en ocasiones es insoportable al acostarse.
- Lumbalgia compleja o potencialmente catastrófica: aparece después de un accidente importante, con o sin lesión neurológica. (6)
7.4. Clasificación de lumbalgia de acuerdo al tiempo
Se define lumbalgia como dolor o malestar localizado entre el borde inferior de las últimas costillas y el pliegue inferior glúteo, con o sin irradiación a una o ambas extremidades inferiores, sin que ésta deba ser considerada de origen radicular. Según el tiempo de duración del dolor, la lumbalgia se clasifica en:
- Aguda: dolor de menos de 6 semanas.
- Subaguda: dolor de 6-12 semanas.
- Crónica: más de 12 semanas con dolor.
- Recurrente: lumbalgia aguda en paciente que ha tenido episodios previos de dolor lumbar en una localización similar, con periodos libres de síntomas de tres meses. (4)
7.5. Factores determinantes en la génesis de discopatía degenerativa:
- Predisposición Genética.
- Bipedestación Prolongada.
- Obesidad.
- Sedentarismo.
- Stress laboral.
- Posturas inadecuadas.
- Actos inseguros en actividades físicas (Laborales – Recreacionales) (6)
7.6. Signos de alarma de las lumbalgias
Los signos de alarma en la lumbalgia son: edad mayor a 50 años, antecedentes de neoplasia, síndrome constitucional sin mejoría con tratamientos habituales, dolor en reposo, fiebre, inmunodepresión, traumatismo previo, osteoporosis, toma de corticoides y síndrome de cauda equina. (14)
7.7. Maniobras exploratorias (Hoppenfeld, 1999):
- Observación: pérdida de la lordosis lumbar, escoliosis antiálgica, basculación pélvica, acortamiento de miembros inferiores, signos de Ramond (contractura muscular paravertebral uni o bilateral como defensa, consiste en escoliosis, descenso de las costillas, de la escápula y elevación de la cresta iliaca).
- Signo de timbre: palpación de las masas musculares para vertebrales desencadena dolor en la pierna.
- Puntos de valleux: Puntos dolorosos a lo largo del trayecto del nervio ciático, en la región posterior del miembro inferior, que se desencadenan por palpación, cuando existe una radiculopatía lumbosacra.
- Caminar de puntillas y oponerse a la extensión del pie (S1); caminar de talones y oponerse a la flexión del pie (L5).
- Verificar fuerza del cuádriceps (L3-L4), atrofias musculares y fasciculaciones.
- Reflejos osteotendinosos y sensibilidad.
- Lassegue: paciente en decúbito supino, al levantar la extremidad con la rodilla extendida, se reproduce o se incrementa el dolor, éste debe aparecer a menos de 60º.
- Lassegue cruzado: al levantar el miembro inferior no doloroso se induce el dolor en el miembro inferior afectado.
- Lassegue invertido: en decúbito dorsal al levantar el miembro inferior y ponerlo vertical, al bajarlo bruscamente provocará intenso dolor en lesiones de la cadera.
- Wasserman (femoral): paciente en decúbito ventral, se coloca la mano en la región poplítea y se flexiona la pierna sobre el muslo, provoca dolor en la parte anterior del muslo en relación a compromiso de raíces L2, L3 y L4.
- Maniobra de Fernández: paciente en decúbito dorsal, se coloca la mano en la región poplítea y se flexiona la pierna sobre el muslo, provoca dolor en la parte anterior del muslo en relación a compromiso de raíces L2, L3 y L4. Esta y la anterior valoran crurociáticas.
- Neri: paciente sentado se le levanta la pierna hasta la horizontal y provocará dolor en el miembro inferior.
- Patrick Bonette o Fabere: en decúbito dorsal se flexiona la pierna sobre el muslo, con el talón a nivel de la rodilla opuesta y se realizan movimientos de abducción y aducción de muslo, habrá dolor en caso de cadera y pelvis.
- Gaenslen: en decúbito dorsal con la rodilla flexionada sobre el muslo y el muslo sobre la pelvis. El médico ayuda con una mano, mientras que con la otra le hiper-extiende la cadera opuesta al borde de la camilla y provocará dolor en caso de lesión de la articulación sacroilíaca.
- Prueba de Hoover: establece si el enfermo está simulando, se le pide que eleve una pierna y el explorador coloca la mano en el talón de la otra pierna, si no siente presión sobre esa mano, es porque el paciente no está intentando hacer el movimiento.
- Kernig: en decúbito dorsal con las manos por detrás de la cabeza se le pide que haga flexión forzada de la misma hacia el tórax, pídale que señale el sitio del dolor.
- Braggard: Con el paciente en decúbito supino se realiza la elevación del miembro inferior y dorsiflexión pasiva del pie, se considera positivo cuando se reproduce el dolor ciático al realizar la maniobra.
- Signo de Cavazza: existe el signo de Cavazza interno y externo, el signo de Cavazza interno consiste en la presión en el primer espacio intermetatarseano del pie, lo cual es sugestivo de una radiculopatia L5 y el signo de Cavazza externo se realiza mediante la compresión en el cuarto espacio intermetatarseano, el cual es sugestivo de una radiculopatia S1. (6)
7.8. Diagnóstico
El diagnóstico debe ser preciso respecto a la exclusión de los procesos inflamatorios, infecciosos, traumáticos y neoplásicos, pero adecuado a la clínica del paciente, y tan sencillo como sea posible, para no medicalizar el proceso. En la mayoría de los casos basta y sobra con la historia y la exploración física. El uso de medios diagnósticos es muchas veces inútil, y depende más de la especialidad del médico que del cuadro clínico del paciente; por ejemplo, en un estudio se demostró que los reumatólogos doblaban la frecuencia de solicitudes de pruebas de laboratorio para procesos inflamatorios, los neurocirujanos doblaban la solicitud de estudios radiológicos y los neurólogos triplicaban las solicitudes de electromiogramas.
7.9. Historia clínica
Una buena historia clínica debe incluir preguntas que permitan valorar los siguientes aspectos:
- Enfermedades subyacentes potencialmente graves, neoplasia e infecciones de la columna (edad, historia anterior de cáncer, pérdida inexplicable de peso, estado de inmunosupresión, duración de los síntomas, tipo de respuesta al tratamiento, falta de respuesta o empeoramiento del dolor con el reposo (adicción a drogas por vía parenteral, o infecciones urinarias).
- Los síntomas: localización de dolor, lumbar y/o glúteo, y su irradiación a la pierna (dolor referido o radicular), características del mismo (mecánico o inflamatorio), maniobras que lo exacerban (maniobras de Valsalva, tos, estornudo, movilización de la columna, presión, etc.), contractura muscular, etc. El dolor que desaparece con el reposo y que se genera a partir de la movilización de la columna se denomina dolor mecánico. Aquel que, por el contrario, persiste con el reposo o la inmovilidad se considera de carácter inflamatorio. El que impide el sueño o se incrementa por la noche sugiere un origen tumoral. El dolor mecánico se exacerba o mejora según la posición de la columna, de manera que la extensión de ésta (hiperlordosis) empeorará los síntomas en la estenosis del canal raquídeo y en la afección interapofisaria, y no en la hernia discal lateral que empeorará con la flexión anterior. La posición sedente empeorará la sintomatología discal pero no la de la estenosis del canal raquídeo (estenosis central). Los síntomas de claudicación neurógena (deambulación limitada por el dolor en la pierna) sugieren una participación neurológica. La irradiación del dolor por debajo de la rodilla indica con más probabilidad una radiculopatía que aquel que sólo irradia a la cara posterior del muslo (dolor referido). El dolor radicular sensu stricto sería aquel que se distribuye por un dermatoma a la vez que presenta signos neurológicos concordantes con el mismo (parestesias, debilidad, afección de los reflejos osteotendinosos [ROTS]). Una historia de entumecimiento y persistente debilidad en las extremidades inferiores hace pensar en una afección neurológica.
- Los factores psicológicos o socioeconómicos, como la posición en la empresa, el tipo de trabajo, la educación, el ánimo rentista o litigante, el tipo de compensación económica, los tratamientos anteriores fracasados, el abuso de psicotropos y la depresión (v. el manejo).
- Historia de episodios similares. (15)
7.10. Pruebas complementarias
En el dolor lumbar agudo no se debe realizar pruebas diagnósticas. El 95% de los pacientes que consultan por lumbalgia no precisan pruebas diagnósticas y su problema se resuelve dentro del primer mes. Sólo se deberá practicar exámenes radiológicos en presencia de estos aspectos:
– Déficit motor evidente.
– Síntomas o signos sospechosos de enfermedad general.
– Dolor lumbar que no mejora con el reposo.
– Antecedentes de neoplasia maligna.
– Sospecha de espondiloartritis.
– Adicción a drogas por vía parenteral.
– Traumatismos.
– Alcoholismo.
– Corticoterapia prolongada, o inmunosupresión.
– Edad superior a 50 años.
– Problemas laborales (15)
7.11. Radiología ósea
Las radiografías están indicadas dentro de las 4 primeras semanas si existen signos de alarma, y en ausencia de éstos, 4-6 semanas después. En este último caso se debería individualizar la petición como parte del manejo y tratamiento del enfermo.
La radiología ósea, aunque está ampliamente difundida, debería utilizarse con cautela dado el bajo rendimiento que alcanza. Así, a partir de los 50 años de edad un 95% de los adultos tiene signos de estrechamiento del espacio discal, y calcificaciones o esclerosis marginales. La presencia radiológica de enfermedad degenerativa lumbar no puede interpretarse como la causa de la sintomatología que padece el paciente. (15)
La radiología proporciona información sobre enfermedades como fracturas, infecciones, alteraciones óseas, degenerativas, inflamatorias y tumorales. (15)
7.12. TC y TC helicoidal
Antes que la radiología simple, la TC (aunque suene extraño) es la técnica de primera elección en la patología lumbosacra, incluso por delante de la RM, siempre que esté bien indicada (en otro caso es una fuente importante de radiación innecesaria). Está indicada para descartar hernia discal o estenosis de canal raquídeo y, en menor grado, fracturas vertebrales, tumores, y evaluación posquirúrgica. La TC helicoidal es más resolutiva al objetivar la zona lumbosacra con imágenes tridimensionales. (15)
7.13. Resonancia magnética
Al contrario que la TC, no produce radiaciones ionizantes y permite observar con más precisión las partes blandas, como las hernias discales, y diagnosticar infecciones, tumores vertebrales, lesiones medulares y malformaciones congénitas. (15)
7.14. Mielografía
La RM ha dejado en un segundo plano esta prueba, que se realiza junto con la TC para la valoración preoperatoria de la estenosis del canal raquídeo. Es una técnica invasiva (punción lumbar) que consiste en la introducción en el fondo de saco dural de una sustancia radioopaca que permite observar las irregularidades del mismo en las vainas nerviosas. (15)
7.15. Estudios electrodiagnósticos
Los signos de denervación en los músculos de las extremidades inferiores se diagnostican mediante la electromiografía. Sin embargo, se tarda entre 14 y 35 días para detectar una actividad de denervación en éstos, de manera que no es útil en el período agudo. Tiene escasa especificidad. Es útil para discriminar entre el dolor radicular y el producido por una neuropatía periférica (p. ej., en diabéticos). En patología radicular lumbar la simple exploración física proporciona igual o mayor información. (15)
7.16. Tratamiento
El tratamiento del dolor lumbar utiliza fundamentalmente dos tipos de medidas terapéuticas.
- Medios farmacológicos, que por su importancia para el farmacéutico serán tratados en su correspondiente apartado.
- Medios físicos como: hidroterapia, crioterapia, tracciones vertebrales, cinesiterapia, manipulaciones, termoterapia, laser, electroterapia. (16)
7.17. Lumbalgia aguda y ciática aguda
En primer lugar, se establecerá una pauta de tratamiento conservador. Este tratamiento incluye:
- Reposo en cama durante 2-3 días, fisioterapia, relajantes musculares, AINE, educación del paciente y recomendación de actividades. Los pacientes con lumbalgia aguda deben estar activos y continuar con su actividad habitual, dentro de los límites permitidos por el dolor.
- Programa de rehabilitación, que incluye: manipulación vertebral de forma inmediata, crioterapia, masaje suave, reeducación postural (no deben permanecer mucho tiempo sentados), manipulaciones o tracciones, movilización analítica y movilización activa.
- La gimnasia se puede empezar desde el principio, con algunos ejercicios simples, en la medida que el dolor lo permita. Si apareciesen recidivas, la terapia mediante el ejercicio es imprescindible. El tratamiento mediante ejercicio debe ser proseguido durante largo tiempo, diariamente por el paciente, incluso después de la desaparición del dolor.
- Cuando los pacientes no mejoran a partir de 6 semanas de la visita inicial, se debe realizar una reevaluación valorando la posibilidad de realizar tratamiento para lumbalgia crónica. (16)
7.18. Lumbalgia y ciática crónicas
- Si el dolor de espalda limita la actividad durante cierto tiempo, aparece fácilmente una atrofia de la musculatura. La atrofia de la musculatura puede hacer más vulnerable la columna y dificultar que se adopten correctamente las posturas, lo que a su vez puede aumentar el riesgo de padecer nuevos episodios dolorosos.
- El tratamiento de la lumbalgia crónica debe asociar manipulaciones y gimnasia, aunque los ejercicios constituyen la parte más importante del tratamiento. (16)
7.19. Farmacoterapia
En la lumbalgia aguda o crónica, el dolor supone el componente principal de la afección, condiciona toda la enfermedad y la propia vida del paciente gira en torno a su dolor diario. El objetivo del tratamiento farmacológico es eliminar este síntoma. El paciente puede iniciar cuanto antes la terapia física y recuperar la capacidad funcional, para realizar una vida normal.
- Primer escalón. En este nivel el dolor es leve, el fármaco ha de administrarse lo antes posible y a dosis máxima. Se administrarán AINE (en la tabla V se relacionan los más frecuentemente utilizados). En este escalón, también es fármaco de referencia el paracetamol, a dosis de hasta 4 g/24 horas. El efecto secundario más frecuente con los AINE es de tipo gastrointestinal. Estudios recientes asocian también al paracetamol actividad gastrolesiva a dosis superiores a 2 g/día. Es necesario, por tanto, valorar la necesidad de protección gástrica.
- Segundo escalón. El dolor es de carácter leve-moderado. Se administran opioides débiles como la codeína o el tramadol, a los que se pueden sumar analgésicos del primer escalón. El efecto secundario más frecuente de los opioides es el estreñimiento, especialmente en las personas mayores, y ha de ser tratado.
- Tercer escalón. El dolor es de tipo moderado-severo y para paliarlo se administran opioides potentes como morfina, metadona, o fentanilo (este último en forma de parches transdérmicos). Se ha de tener especial precaución en pacientes con insuficiencia hepática, cuadros de vómitos o estreñimiento, que pueden verse agravados y requerir tratamiento.
- Cuarto escalón. El dolor en esta fase es severo y requiere ser tratado en unidades del dolor. Se utilizan técnicas específicas como bloqueos nerviosos a nivel espinal (epidural) o periférico, utilizándose infiltración de anestésicos locales, opioides, corticoides, etc. (16)
8. RESULTADOS
Gráfico N° 1: Prevalencia de lumbalgia en pacientes afiliados a la caja nacional de salud que asisten al servicio de consulta externa del Hospital Obrero N° 9 – Regional Pando durante el primer semestre de la gestión 2023.
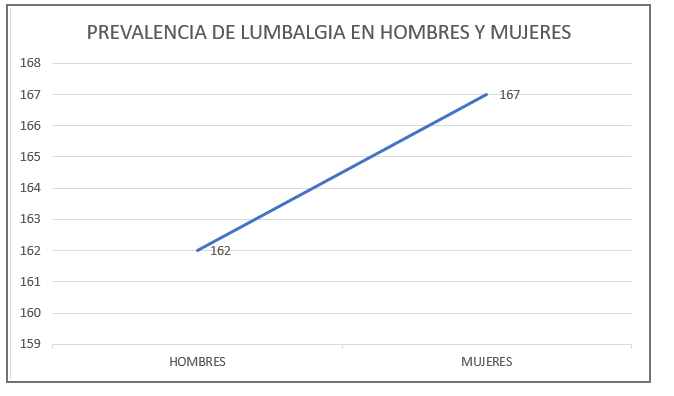
Fuente: Archivos de estadísticas. Caja Nacional de Salud – Regional Pando – Gestión 2023.
Gráfico N° 1: En ese gráfico, se identifica la prevalencia de lumbalgia de acuerdo al sexo, donde un total de 329 pacientes, 167 son mujeres (51%) y 162 son hombres (49%).
Gráfico N° 2: División de la lumbalgia de acuerdo a las patologías encontradas en las consultas externas de la CNS HO N°9.
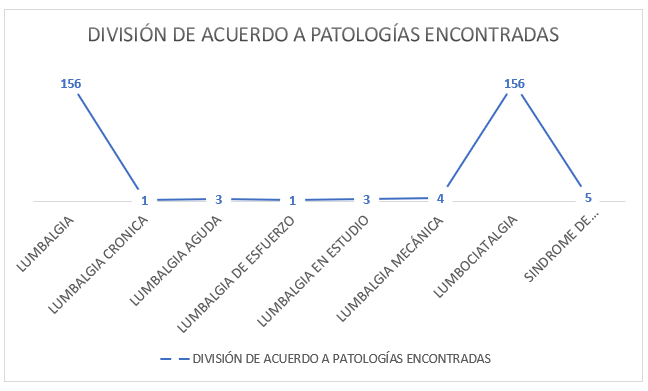
Fuente: Archivos de estadísticas. Caja Nacional de Salud – Regional Pando – Gestión 2023.
Gráfico N° 2: En ese gráfico, se identifica la división de las patologías investigadas en ese artículo. De un total de 329 pacientes un total de 156 tenían lumbalgia, 1 paciente con lumbalgia crónica e 1 paciente con lumbalgia de esfuerzo, 3 con lumbalgia aguda, 3 con lumbalgia en estudio, 4 con lumbalgia mecánica, 156 con lumbociatalgia y 5 con diagnóstico de síndrome de compresión radicular.
Gráfico N° 3: Prevalencia de lumbalgias acuerdo a la edad de los pacientes de la CNS HO N°9.
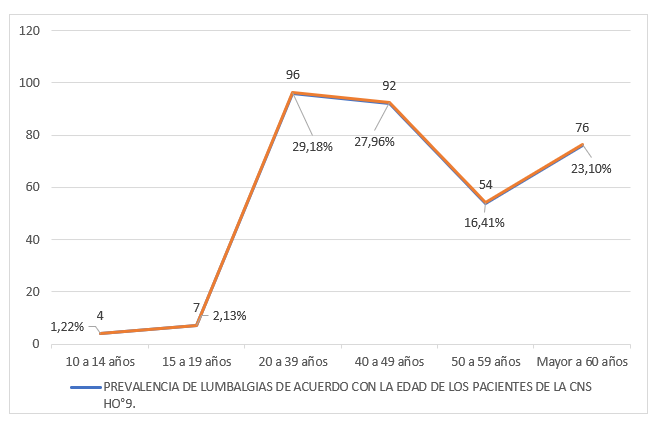
Fuente: Archivos de estadísticas. Caja Nacional de Salud – Regional Pando – Gestión 2023.
Gráfico N° 3: En ese gráfico, se identifica la prevalencia de lumbalgias, de acuerdo con la edad de los pacientes de la CNS HO°9. Se identifica que, en el rango de 10 a 14 años, se obtiene un total de 4 pacientes (1.22%). De 15 a 19 años, 7 pacientes (2.13%). De 20 a 39 años, un total de 96 pacientes (29.18%). Además, se evidencia que de 40 a 49 pacientes corresponde a un total de 92 (27.96%). De 50 a 59 años, un total de 54 pacientes (16.41%) y finalizando con mayores de 60 años, que corresponde a un total de 76 pacientes (23.10%).
Gráfico N° 4: Exámenes complementarios para los pacientes con lumbalgia en pacientes que acuden a consulta de fisiatría y traumatología de enero a julio de 2023
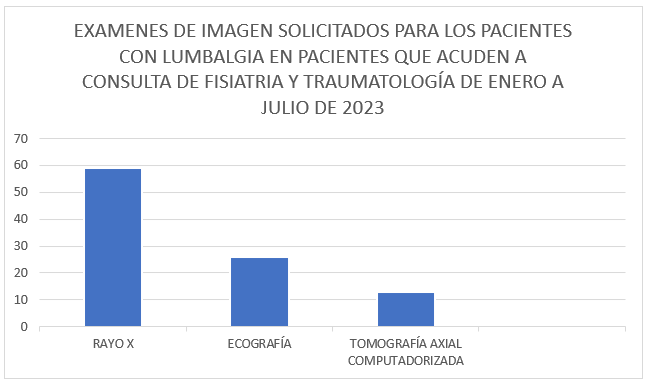
Fuente: Archivos de estadísticas. Caja Nacional de Salud – Regional Pando – Gestión 2023.
Gráfico N° 4: Se evidencia en ese gráfico los exámenes de imagen solicitados a los pacientes que acudieron a las consultas externas de los servicios estudiados, diagnosticados como lumbalgia, lumbociatalgia o síndrome de compresión radicular. Fueron solicitados a los 329 pacientes un total de 59 rayos X, un total de 26 ecografías y 13 TAC’s.
Gráfico N° 5: Servicio donde el paciente fue diagnosticado con las patologías estudiadas.
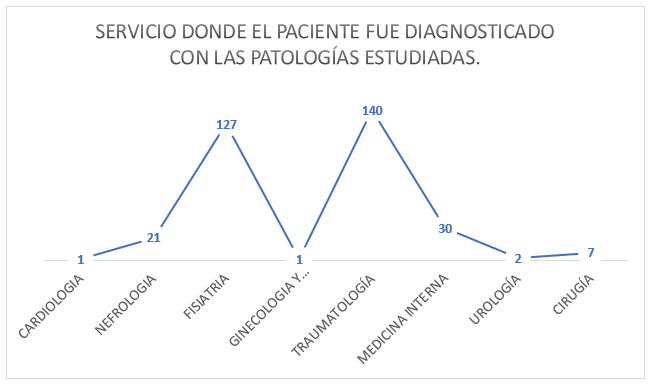
Fuente: Archivos de estadísticas. Caja Nacional de Salud – Regional Pando – Gestión 2023.
Grafico N° 5: En ese gráfico se observa cuáles fueron los servicios que los pacientes fueron diagnosticados con los síndromes de dolor lumbar. El servicio de Traumatología en primero lugar con 140 pacientes, luego después de fisiatría con 127 pacientes. Posterior, medicina interna con 30 pacientes, nefrología con 21 pacientes, cirugía con 7 pacientes, urología con 2 pacientes, cardiología y ginecología con 1 pacientes cada uno.
Gráfico N° 6: Porcentaje de consulta nueva y consulta repetida en este grupo de pacientes.
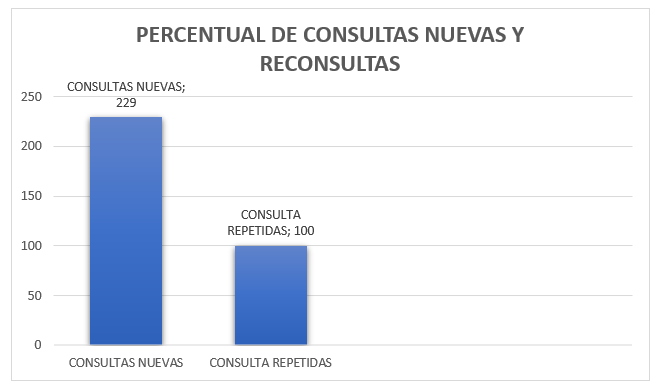
Fuente: Archivos de estadísticas. Caja Nacional de Salud – Regional Pando – Gestión 2023.
Gráfico N° 6: Se observa en ese gráfico el porcentual de consultas nuevas y repetidas. En consultas repetidas, tenemos un total de 100 pacientes, que corresponde a un 30%. Además, en consultas nuevas, tenemos 229, que corresponde a 70% de todos los pacientes estudiados.
9. DISCUSIÓN
Una revisión sistemática realizada sobre el comportamiento de la lumbalgia demostró que la prevalencia media de dolor lumbar fue mayor en las mujeres; de manera individual en rangos de edades entre 40 y 80 años, a su vez se plantea que puede estar influenciado por factores psicosociales, así como por el proceso hormonal del ciclo menstrual que hace a la mujer más sensible al dolor. (12)
En el trabajo “Frecuencia de lumbalgia y su tratamiento en un hospital privado de la Ciudad de México”, refiere que 53.7 % de los pacientes estudiados fueron mujeres y 46.3% hombres, lo que corrobora con nuestro trabajo. Además, la edad más frecuente fue de 31 a 45 años, con 37.3% de todos los pacientes estudiados. Por tiempo de evolución, la lumbalgia aguda tuvo una frecuencia de 54.1% (132 pacientes) y la crónica con 45.9%. (9)
En nuestro estudio, se evidencia la prevalencia de síndrome de dolor lumbar, de acuerdo al sexo, donde un total de 329 pacientes, 167 son mujeres (51%) y 162 son hombres (49%). Además, de acuerdo con la edad de los pacientes estudiados en la CNS HO°9. Se identifica que, entre el rango de 20 a 39 años, un total de 96 pacientes (29.18%) es la mayor prevalencia de todos los pacientes. Además, evidencia que de 40 a 49 pacientes corresponde a un total de 92 (27.96%). De 50 a 59 años, un total de 54 pacientes (16.41%) y finalizando con mayores de 60 años, que corresponde a un total de 76 pacientes (23.10%).
Nuestros datos corroboran con el estudio “Epidemiology of the low back pain”, donde habla que la prevalencia es mayor en mujeres y es mayor a 40 años de edad, donde tenemos una suma de 67.47% de todos los pacientes estudiados, que es un total de 329 pacientes.
Desde un punto de vista evolutivo, la lumbalgia, la lumbociática y la ciática se pueden caracterizar como agudas o lumbalgias, subagudas y crónicas. (17)
En el trabajo “Eficacia del tratamiento con radiofrecuencia en el control del dolor lumbar crónico”, de los pacientes estudiados, un total de 52% fueron mujeres y 48% hombres. La mayor prevalencia de la enfermedad por rango de edad fue de 41 a 50 años, con un total de 29%. El tiempo más frecuente con Dolor Lumbar Crónico fue de ≤1 año con 16 casos (52%). (11)
En nuestros datos estadísticos tenemos la división de las patologías de acuerdo a los diagnósticos de los especialistas de las distintas áreas de consulta externa. De un total de 329 pacientes un total de 156 tenían lumbalgia, que tenemos 47.41%. 1 paciente con lumbalgia crónica e 1 paciente con lumbalgia de esfuerzo. 3 con lumbalgia aguda (0.9%), 3 con lumbalgia en estudio, 4 con lumbalgia mecánica (1.22%), 156 con lumbociatalgia, mismo valor que lumbalgia, con 47.41%. Al final, 5 pacientes con diagnóstico de síndrome de compresión radicular, que corresponde a 1.51% de todos los pacientes estudiados.
El estudio radiológico convencional es de gran utilidad. Las alteraciones degenerativas de la articular interfacetaria pueden observarse en las proyecciones antero-posteriores; los procesos articulares aumentados de volumen se proyectan lateralmente a la corteza del cuerpo vertebral.
La TC es el método de diagnóstico que permite evaluar mejor las alteraciones del tejido óseo mineralizado. Se puede observar irregularidad de las superficies articulares, lesiones cistoídeas subcondrales, disminución de la amplitud del espacio articular, esclerosis y eburnación del hueso en la articulación interfacetaria. (18)
Los exámenes de imagen solicitados a los pacientes que acudieron a las consultas externas de los servicios estudiados, diagnosticados como síndrome doloroso lumbar. Fueron solicitados a los 329 pacientes un total de 59 rayos X, un total de 26 ecografías y 13 TAC’s.
Además, que los servicios que los pacientes fueron diagnosticados con síndrome doloroso lumbar hay predominio en el servicio de Ortopedia y Traumatología con 140 pacientes, luego después de fisiatría con 127 pacientes. Posterior, medicina interna con 30 pacientes, nefrología con 21 pacientes, cirugía con 7 pacientes, urología con 2 pacientes, cardiología y ginecología con 1 pacientes cada uno. Se observa que la mayoría de los pacientes acuden al servicio direccionado de Ortopedia y Traumatología para consultas a respecto de dolor lumbar.
10. CONCLUSIÓN
Se concluye que el dolor lumbar es un signo que lleva muchos pacientes acuden a los servicios de consulta externa de la Caja Nacional de Salud, Hospital Obrero N°9, Regional Pando, en los meses de enero a junio de la presente gestión.
La prevalencia es mayor en mujeres, donde tenemos en 329 pacientes estudiados, un 51% del total son del sexo femenino. Además, se evidencia que el mayor grupo etario está entre 20 a 39 años. No se sabe el factor que predispone a que ese grupo esté más afectado por la patología estudiada.
En relación a los diagnósticos, la prevalencia es de lumbalgia y lumbociatalgia, con un total de 312 pacientes de los 329 y el examen complementario más solicitado fue el rayo X de región lumbo-sacra, seguido de ecografía y de tomografía axial computadorizada.
Tenemos un total de 100 pacientes, que corresponde a un 30%. Además, en consultas nuevas, tenemos 229, que corresponde a 70% de todos los pacientes estudiados. Se concluye que en la mayoría de los pacientes acuden por consulta nueva, donde se puede atribuir a patologías agudas.
Por fin, se evidencia que los pacientes están orientados a cuál servicio acudir caso presente dolor lumbar, donde la prevalencia de servicios está entre Ortopedia y Traumatología en primero lugar, luego seguido por el servicio de Fisiatría.
11. RECOMENDACIONES
- Profundizar en el estudio y análisis crítico sobre factores de riesgo para desarrollo de lumbalgia en los afiliados de la Caja Nacional de Salud, Hospital Obrero N°9.
- Aprovechar la incorporación del servicio de electromiografía en el área de fisiatría para la determinación de las etiologías de las lumbalgias.
- Realizar campaña de promoción de actividades saludables para prevención de la patología. Se debe trabajar en informaciones a los asegurados de la Caja Nacional de Salud, como se puede prevenir el dolor lumbar en todas sus instancias
- Confeccionar y repartir bipticos que expliquen pautas de alarma para el manejo de pacientes con lumbalgia.
- Implementar protocolo de atención para pacientes con lumbalgia.
- Incentivar la actividad física en las consultas externas como un objeto de prevención del dolor lumbar.
- Inserir la escala visual análoga del dolor (EVA) en el manejo del dolor lumbar.
- Organizar con el servicio de fisioterapia y medicina, charlas educativas a respecto de lumbalgia
12. BIBLIOGRAFÍA
1. Bailly F, Trouvin AP, Bercier S, Dadoun S, Deneuville JP, Faguer R, et al. Clinical guidelines and care pathway for management of low back pain with or without radicular pain. Joint Bone Spine. dezembro de 2021;88(6):105227.
2. Ferreira ML, De Luca K, Haile LM, Steinmetz JD, Culbreth GT, Cross M, et al. Global, regional, and national burden of low back pain, 1990–2020, its attributable risk factors, and projections to 2050: a systematic analysis of the Global Burden of Disease Study 2021. Lancet Rheumatol. junho de 2023;5(6):e316–29.
3. Lombociatalgia, um desafio na prática clínica | Acta méd. (Porto Alegre);36: [8], 2015. | LILACS. (n.d.). Pesquisa.bvsalud.org. https://pesquisa.bvsalud.org/portal/resource/pt/biblio-879713
4. Carpio R, Goicochea-Lugo S, Chávez Corrales J, Santayana Calizaya N, Collins JA, Robles Recalde J, et al. Guía de práctica clínica para el diagnóstico y tratamiento de lumbalgia aguda y subaguda en el Seguro Social del Perú (EsSalud). An Fac Med. 30 de dezembro de 2018;79(4):351.
5. Stump PRNAG, Kobayashi R, Campos AWD. Low back pain. Rev Dor [Internet]. 2016 [citado 24 de abril de 2023];17. Disponível em: http://www.gnresearch.org/doi/10.5935/1806-0013.20160051
6. Legal De Costa, M. (2012). REVISIÓN BIBLIoGRÁFICA LUMBALGIAS. 29(2). https://www.scielo.sa.cr/pdf/mlcr/v29n2/art11.pdf
7. Nascimento, P. R. C. do ., & Costa, L. O. P.. (2015). Prevalência da dor lombar no Brasil: uma revisão sistemática. Cadernos De Saúde Pública, 31(6), 1141–1156. https://doi.org/10.1590/0102-311X00046114
8. Bogduk N. On the definitions and physiology of back pain, referred pain, and radicular pain. Pain. 2009 Dec 15;147(1-3):17-9. doi: 10.1016/j.pain.2009.08.020. Epub 2009 Sep 16. PMID: 19762151.
9. Smith BE, Littlewood C, May S. An update of stabilisation exercises for low back pain: a systematic review with meta-analysis. BMC Musculoskelet Disord. dezembro de 2014;15(1):416.
10. Garcia JBS. Prevalence of Low Back Pain in Latin America:A Systematic Literature Review. Pain Physician. 14 de setembro de 2014;5;17(5;9):379–91.
11. Tejeda-Barreras, M., Rodriguez-Celaya, C., & Santillana-Macedo, M. A.. (2010). Tratamiento de dolor lumbar crónico mediante radiofrecuencia pulsada y aplicación de esteroides em forma epidural: estudio comparativo. Coluna/columna, 9(1), 24–29. https://doi.org/10.1590/S1808-18512010000100006
12. García DJÁ, Valdés LG, Martínez TJC, et al. Epidemiología de la lumbalgia. Invierte Mediquir. 2014;6 (1):112-125.
13. Ministerio de Salud Pública. Dolor lumbar: Guía Práctica Clínica (GPC). Primera Edición. Quito: Dirección Nacional de Normatización; 2015. Disponible en: http://salud.gob.ec
14. Carpio, Ricardo, Goicochea-Lugo, Sergio, Chávez Corrales, José, Santayana Calizaya, Nieves, Collins, Jaime A, Robles Recalde, Jesús, Henández, Adrián V, Piscoya, Alejandro, Suárez Moreno, Víctor, & Timaná-Ruiz, Raúl. (2018). Guía de práctica clínica para el diagnóstico y tratamiento de lumbalgia aguda y subaguda en el Seguro Social del Perú (EsSalud). Anales de la Facultad de Medicina, 79(4), 351-359. https://dx.doi.org/10.15381/anales.v79i4.15643
15. Seguí Díaz, M., & Gérvas, J. (2002). El dolor lumbar. Medicina de Familia. SEMERGEN, 28(1), 21–41. https://www.elsevier.es/es-revista-medicina-familia-semergen-40-articulo-eldolor-lumbar-13025464
16. García, M. A. D., Mentxaca, I. B., & Erquíñigo, J. L. H. (2003). Lumbalgia y ciática, prevención. Farmacia Profesional, 17(9 (OCT)), 66–72. https://dialnet.unirioja.es/servlet/articulo?codigo=4583756
17. Brazil, A., Ximenes, A., Radu, A., Fernades, A., Appel, C., Maçaneiro, C., Ribeiro, C., Gomes, C., Meirelles, E., Puertas, E., Landin, E., Egypto, E., Appel, F., Dantas, F., Façanha, F. F., Furtado, G., Carneiro, F. G., Cecin, H., Defino, H., … Stump, X.. (2004). Diagnóstico e tratamento das lombalgias e lombociatalgias. Revista Brasileira De Reumatologia, 44(6), 419–425
18. Niederer D, Mueller J. Sustainability effects of motor control stabilisation exercises on pain and function in chronic nonspecific low back pain patients: A systematic review with meta-analysis and meta-regression. Claydon-Mueller LS, organizador. PLOS ONE. 15 de janeiro de 2020;15(1):e0227423.
