REGISTRO DOI: 10.5281/zenodo.10565578
Sabrina Arcanjo da Silva1
Mariana Machado Damas Paixão2
Orientadora: Vanessa Teles Felinto Mello3
Coorientadora: Janice Cardoso Silva4
Resumo
A desnutrição em ambiente hospitalar é considerada um problema de saúde pública, que pode ter origem prévia à internação hospitalar ou intra-hospitalar. O objetivo deste trabalho foi identificar o perfil nutricional e clínico de pacientes adultos e idosos internados no pronto-socorro de um hospital público do Distrito Federal. Trata-se de um estudo quantitativo, transversal, prospectivo, observacional e descritivo. Observou-se que os idosos apresentam maior risco nutricional (65%), se comparado com os adultos internados (25%) e a prevalência de sobrepeso em adultos (31%) e de excesso de peso entre os idosos (34%), achados que podem refletir no aparecimento de doenças crônicas não transmissíveis (DCNT). A desnutrição em idosos é muito presente no ambiente hospitalar e, associado à DCNT, aumenta a probabilidade de agravo/piora clínica
Palavras-chave: Desnutrição, antropometria, antropometria, terapia nutricional.
1 INTRODUÇÃO
Desnutrição é um termo utilizado para definir o estado resultante da falta de ingestão ou absorção de nutrientes que desencadeiam efeitos mensuráveis na composição tecidual e corporal, funcionalidade, dimensão física e mental, e no prognóstico clínico (TOLEDO et al, 2018). Entre os fatores que influenciam no desenvolvimento desse estado estão o aumento das necessidades associadas a um estado de doença (patologias agudas ou crônicas), complicações de uma doença subjacente, perdas excessivas de nutrientes ou a combinação desses fatores mencionados. Está associada a resultados negativos para os pacientes, entre eles a pior resposta imunológica, atraso no processo de cicatrização, risco elevado de complicações cirúrgicas e infecciosas, maior probabilidade de desenvolvimento de lesões por pressão, aumento no tempo de internação e risco de mortalidade (TOLEDO et al, 2018; Bottoni et al, 2014). Além disso, acarreta considerável aumento dos custos hospitalares (Bottoni et al, 2014).
A desnutrição pode ter início por diversas razões e aparece constantemente como uma condição prévia ou resultado de situações que induzem o estresse metabólico (infecções, queimaduras, traumatismos, cirurgias), integrando fatores de agressão para o organismo e causando uma sequência de alterações orgânicas e complexas que prejudicam a adaptação e recuperação do indivíduo. É importante mencionar que a definição de desnutrição engloba qualquer desordem do estado nutricional, desde os déficits nutricionais observados na sobrenutrição até a desnutrição vista em hospitais. O diagnóstico deve ser considerado quando, pelo menos, duas das seguintes características estiverem presentes: ingestão insuficiente de energia, perda de peso, perda de massa muscular, perda de gordura subcutânea, localizada ou generalizada e acúmulo de líquido (Bottoni,2014).
Trata-se de um dos maiores problemas de saúde pública em países subdesenvolvidos e, também, em nações desenvolvidas (TOLEDO et al, 2018). No momento da admissão, a desnutrição tem uma taxa de prevalência que varia de 20 a 60%. De acordo com o Inquérito Brasileiro de Avaliação Nutricional Hospitalar (IBRANUTRI, 1998), a incidência de desnutrição entre os pacientes hospitalizados adultos está estimada em torno de 48%.
Alguns aspectos podem interferir na aceitação da dieta do paciente hospitalizado: disgeusia, inapetência, mudança de hábitos, insatisfação com as preparações e o ambiente hospitalar (SOUSA et al., 2011). Em decorrência disso pode haver perda de peso e desenvolvimento de desnutrição intra-hospitalar ou agravamento de uma desnutrição prévia. Para determinar o diagnóstico nutricional são utilizados vários métodos, pois não há um instrumento único que possa ser adotado como excelência.
No âmbito hospitalar é fundamental identificar os pacientes em risco nutricional, por meio da triagem nutricional, assim pode-se realizar intervenções e medidas preventivas. Caso seja identificada a presença de risco nutricional, deverá ser realizada uma avaliação nutricional para obtenção ou não do diagnóstico de desnutrição e, se necessário, iniciar a implementação de uma terapêutica nutricional individualizada, de modo a melhorar o desfecho clínico.
2 METODOLOGIA
Este trabalho trata-se de um estudo quantitativo, transversal, prospectivo, observacional e descritivo. A amostra foi composta de adultos e idosos, admitidos no Pronto-socorro de Clínica Médica e Cardiologia, Pronto-socorro Clínica Cirúrgica e Ortopedia e Box Emergência de um hospital público da Secretaria de Saúde do Distrito Federal (SES-DF), durante o período de novembro de 2022 até junho de 2023, que atenderam aos seguintes critérios de inclusão: pacientes adultos e idosos, maiores de 18 anos, de ambos os sexos, internados no pronto socorro no período da coleta, que aceitaram participar da pesquisa a partir do preenchimento do TCLE ou que em caso de paciente incapaz de responder por si, o consentimento para realização do estudo foi assinado por acompanhante maior e capaz e que foram admitidos no período determinado da pesquisa. Foram excluídas gestantes e pacientes amputados.
Foram coletados dados de idade, sexo, comorbidades e os seguintes dados nutricionais: peso atual, altura, índice de massa corporal (IMC) atual, circunferência de braço (CB) e circunferência de panturrilha (CP), via da dieta e uso de suplementos. A presença de risco nutricional foi avaliada pela Nutritional Risk Screening, 2002 (NRS, 2002) e o diagnóstico nutricional foi obtido por meio dos critérios propostos por White, 2012. Esses dados foram coletados através do sistema de prontuário eletrônico da instituição (InterSystems TrakCare®) e de formulário elaborado pelo pesquisador.
O peso foi aferido em pacientes que deambulam por meio de balança digital, devidamente calibrada e em pacientes acamados foi utilizado o peso estimado pela fórmula preditiva de CHUMLEA et al (1988). A altura foi obtida por meio da aferição da altura recumbente (AR) ou foi estimada por meio da altura do joelho (CHUMLEA et al. 1988)
A aferição da medida da CB foi realizada com o paciente sentado ou deitado, no braço não dominante ou livre de curativos ou procedimentos. Com o braço flexionado em direção ao tórax, formando um ângulo de 90°, localizando o ponto médio entre o acrômio e o olécrano. Utilizando fita métrica, contornar no ponto marcado de forma ajustada, evitando-se a compressão da pele.
A CP foi aferida com o paciente sentado ou deitado, com a perna livre de curativo ou edema, formando um ângulo de 90° com o joelho. A medida foi realizada na maior porção da região da panturrilha, sem comprimi-la.
Para a classificação do IMC em adultos, foi considerada a referência da Organização Mundial de Saúde (OMS,2007): magreza < 18,5 kg/m2, normal entre 18,5 a 24,99 kg/m2, sobrepeso de 25,0 a 29,99 kg/m2, obesidade grau I de 30,0 a 34,9 kg/m2, obesidade grau II de 35,0 a 39,9 kg/m2, obesidade grau III acima de 40,0 kg/m2 . Nos idosos, a referência de Lipschitz, 1994: IMC < 22 kg/m2 baixo peso, IMC entre 22 e 27 kg/m2 eutrofia e IMC > 27 kg/m2 sobrepeso.
O NRS-2002 foi desenvolvido e validado por Reilly et al. em 1995, para pacientes hospitalizados de todas as faixas etárias e tem como objetivo a detecção de risco nutricional precoce. A avaliação acontece em duas etapas: a primeira é composta por quatro perguntas, referentes ao IMC inferior a 20,5 kg/m2, perda de peso nos três meses anteriores, redução da ingestão alimentar na semana anterior e presença de doença grave, mau estado geral ou internação em unidade de tratamento intensivo (UTI). Se uma das respostas for positiva, a próxima etapa é iniciada e o estado nutricional e a gravidade da doença do paciente são pontuados, juntamente com a idade. Se a idade for igual ou maior que 70 anos, um ponto é adicionado, são realizadas medidas antropométricas (peso e altura) e o IMC é calculado. A NRS 2002 tem os seguintes pontos de corte: Escore total ≥ 3: o paciente está em risco nutricional e o cuidado nutricional deve ser iniciado. Escore total < 3: reavaliar o paciente semanalmente.
Para se obter o diagnóstico nutricional foram considerados os critérios de White, 2012, cujos parâmetros são: consumo energético, interpretação de perda ponderal, perda de massa muscular e tecido adiposo, acúmulo de fluidos e por fim a redução do estado funcional medido pela força do aperto de mão. Um mínimo de duas das seis características é recomendado para o fechamento do diagnóstico nutricional.
A triagem e a antropometria foram realizadas em cada paciente, no mesmo momento, pelo mesmo pesquisador e nas primeiras 48 horas de internação. A avaliação foi realizada nos pacientes em risco nutricional nas primeiras 72 horas de internação.
Os dados foram digitados e armazenados no Microsoft Office Excel 2013 e as análises realizadas nos programas Stata (versão 13.0). Para a análise descritiva foram calculadas medidas de frequência absoluta e relativa, de tendência central e dispersão. Para a análise bivariada, aplicou-se o teste de Qui-Quadrado de Pearson, o Teste Exato de Fisher e o Qui-Quadrado de Tendência Linear.
Como medida de associação considerou-se a Razão de Prevalência Bruta (RP) com intervalo de confiança (IC) de 95% foi aplicada. A fim de retirar possíveis fatores de confundimento, realizou-se análise estatística multivariada por meio de Regressão de Poisson com variância robusta, considerando-se o número de variáveis independentes obtidas pela análise bivariada (p<0,20). Foram considerados significativos os testes que apresentaram p-valor inferior a 0,05..
O projeto de pesquisa foi submetido e aprovado pelo Comitê de Ética em Pesquisa (CEP) da Fundação de Ensino e Pesquisa em Ciências da Saúde (FEPECS) sob parecer n° 5.752.548.
3 RESULTADOS
A amostra foi composta por 200 pacientes: 85 adultos (42,5%) e 115 idosos (57,5%). A média de idade da população estudada foi de 62,01 ± 17,34 anos, com idade máxima de 100 anos.
De acordo com o formulário de coleta, as doenças mais prevalentes (comorbidades e motivo de internação) entre os pacientes eram: doenças cardiovasculares (n=114), doenças endócrinas (n=64), traumas (n = 41), doenças do aparelho respiratório (n=26), doenças do aparelho digestivo (n=22), neoplasias (n=20), doenças renais (n=18) e doenças do sistema nervoso (n=12).
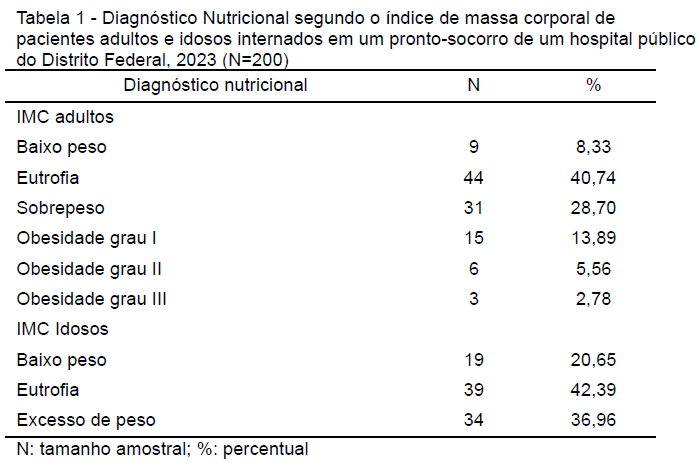
Após a realização da antropometria classificou-se o IMC, segundo OMS para adultos e Lipschitz para idosos, resultando na média de 25,85 ± 6,40 kg/m².
Encontravam com baixo peso 14% (n=28) e excesso de peso 44,5% (n=89) dos pacientes avaliados.
Tabela 1 – Diagnóstico Nutricional segundo o índice de massa corporal de pacientes adultos e idosos internados em um pronto-socorro de um hospital público do Distrito Federal, 2023 (N=200)
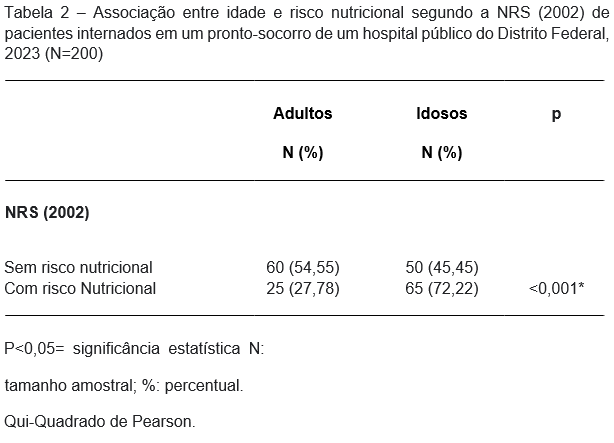
Ao avaliar o risco nutricional pela NRS, 2002 observou-se que a maioria dos idosos (72,22%) dos idosos apresentavam risco nutricional, em contrapartida, entre os adultos foi observado um percentual de 27,78% com a mesma classificação. Tal achado comprova a influência da idade na presença de risco nutricional (p<0001).
Após aplicação dos critérios de White para determinação do diagnóstico nutricional foi observado, entre os adultos, uma maior prevalência de “alto risco para desenvolvimento de desnutrição relacionada à doença aguda (11,76%), já para os idosos, o alto risco para desenvolvimento de desnutrição relacionada à doença crônica (12,17%), foi mais presente.
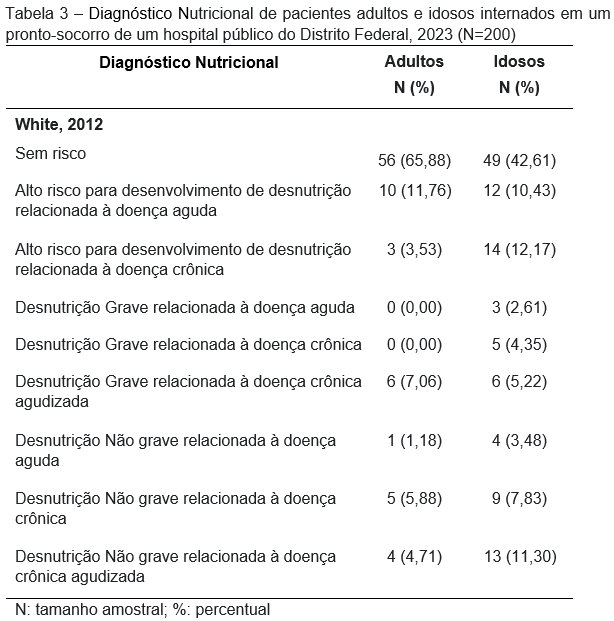
Ao associar o diagnóstico nutricional segundo White, 2012 e a faixa etária observou-se que os pacientes com alto risco para desnutrição e desnutrição grave/não grave eram em sua maioria idosos (57,39%, p<0,001).
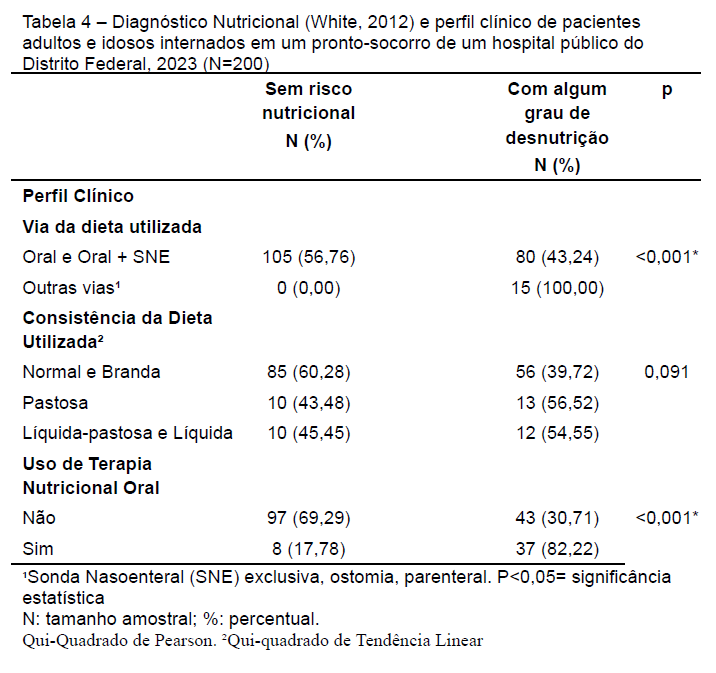
Ao relacionar o diagnóstico nutricional de adultos e idosos, observou que todos os pacientes classificados com alto risco ou com algum grau de desnutrição estavam utilizando vias alternativas para alimentação (SNE, ostomias e parenteral) (p<0,001), e que estes pacientes (82,22%) estavam em uso de terapia nutricional (p<0,001).
Tabela 4 – Diagnóstico Nutricional (White, 2012) e perfil clínico de pacientes adultos e idosos internados em um pronto-socorro de um hospital público do Distrito Federal, 2023 (N=200)
4 DISCUSSÃO
No processo de envelhecimento, os indivíduos têm maior probabilidade de apresentar doenças e/ou condições crônicas que necessitam de mais serviços médicos (FIRMO et al.,2003). A composição da amostra reflete a realidade desse processo, considerando que a desnutrição propende a ser mais prevalente nessa fase da vida, que pode ser justificada devido à alterações no metabolismo, menor ingestão alimentar ou presença de comorbidades crônicas (MONTEIRO et al., 2009).
Em pesquisa realizada por Teixeira, Miranda e Baptista (2016), com 148 pacientes, adultos e idosos, na Clínica Médica do Hospital de Clínicas da Universidade Federal do Paraná, 69,8% dos idosos avaliados por meio da NRS 2002, encontrava-se com risco nutricional, resultado semelhante ao encontrado nesta pesquisa (72,22%), o que demonstra a fragilidade desta população em específico.
A aplicação da WHITE para diagnóstico nutricional possibilitou observar que a desnutrição foi mais acentuada entre os idosos, o que corrobora os achados do estudo BRAINS (BRAzilian Investigation of Nutritional Status in hospitalized patients), realizado com 19.362 pacientes (BORGHI, R. et al., 2013) com participação de 110 instituições hospitalares, no qual a avaliação de idosos revelou que a maioria dos pacientes (69,2%) apresentava risco de desnutrição (38,4%) ou desnutrição (30,8%), de acordo com a Mini Avaliação Nutricional (MAN). Esses resultados são relevantes, pois justificam e reafirmam que os idosos tendem a ter maior susceptibilidade à desnutrição intra-hospitalar, sendo um público que necessita de atenção especial devido ao seu estado nutricional e funcional (NORMAN et al., 2008).
As doenças cardiovasculares foram predominantes no presente estudo, aliando-se à tendência global de aumento dessas condições. Atrelado a isso está o IMC médio de 25,85 kg/m2 que sugere uma amostra em sua maioria com sobrepeso, que é um fator de risco para doenças que se encaixam nessa categoria como, hipertensão arterial sistêmica (HAS) e infarto agudo do miocárdio (IAM), entre outras (PICHÉ et al., 2020).
A associação entre diagnóstico nutricional e utilização de outras vias de alimentação (SNE, ostomias e parenteral) e terapia nutricional reforça a importância de intervenções mais assertivas em pacientes com desnutrição. A identificação precoce desses casos pode guiar a conduta, a fim de implantar um suporte nutricional adequado (TOLEDO et al., 2018).
É fundamental entender as limitações do estudo, como o fato de que os dados foram coletados em apenas um pronto-socorro, o que pode limitar a generalização dos resultados. Além disso, a avaliação nutricional pode ser influenciada por fatores externos, como a aceitação do paciente ou acompanhantes para participar da pesquisa.
5 CONCLUSÃO
Este estudo examinou os perfis nutricionais de adultos e idosos que foram internados no pronto-socorro de um hospital público do Distrito Federal e revelou uma alta prevalência de desnutrição e risco nutricional, com implicações significativas para a abordagem clínica e intervenções terapêuticas.
A identificação de diferentes perfis de risco e diagnósticos nutricionais foi possibilitada por meio da aplicação de uma avaliação mais detalhada, que inclui ferramentas como NRS (2002) e WHITE (2012). A relação entre idade e risco nutricional é significativa, o que torna necessária a implementação de abordagens de intervenção nutricional específicas para pacientes mais idosos.
O estudo destaca a importância de abordagens individualizadas e estratégias preventivas para melhorar a situação nutricional em pronto-socorros. Os dados coletados são significativos para os profissionais de saúde porque mostram o quão importante é fazer avaliações nutricionais e criar protocolos de intervenção que se adaptem às necessidades únicas da população atendida.
Por fim, a pesquisa enfatiza a importância da nutrição como parte indispensável dos cuidados de saúde em ambientes hospitalares, conscientizando que pesquisas e intervenções constantes são fundamentais para melhorar a saúde nutricional dos pacientes.
REFERÊNCIAS
BORGHI, R. et al. Perfil nutricional de pacientes internados no Brasil: análise de 19.222 pacientes (Estudo BRAINS). Revista Brasileira de Nutrição Clínica, Porto Alegre, v.28, n.4, p.255-63, 2013.
Bottoni A, Hassan DZ, Nacarato A, Garnes SA, Bottoni A. Porque se preocupar com a desnutrição hospitalar?: revisão de literatura. J Health Sci Inst. 2014; 32(3): 314-7. Disponível em: <https://repositorio.unip.br/wp-content/uploads/tainacan-items/34088/36859/V32_n3_ 2014_p314a317.pdf> Acesso em: 22 de junho de 2022.
CORREIA, M. Isabel T. D e CAIAFFA, Waleska T e WAITZBERG, Dan Linetzky. Inquérito brasileiro de avaliação nutricional hospitalar (IBRANUTRI): metodologia do estudo multicêntrico. Revista Brasileira de Nutrição Clínica, v. 13, n. 01, p. 30-40, 1998
FIRMO, J. O. A.; BARRETO, S. M.; LIMA-COSTA, M. F. The Bambui Health and Aging Study (BHAS): factors associated with the treatment of hypertension in older adults in the community. Cadernos de Saúde Pública, v. 19, n. 3, p. 817–827, jun. 2003.
Kondrup J, Rasmussen HH, Hamberg O, Stanga Z; Ad Hoc ESPEN Working Group. Nutritional risk screening (NRS 2002): a new method based on an analysis of controlled clinical trials. Clin Nutr. 2003 Jun;22(3):321-36. doi: 10.1016/s0261-5614(02)00214-5. PMID: 12765673.
Lipschitz DA. Screening for nutritional status in the elderly. Prim Care. 1994 Mar;21(1):55-67. PMID: 8197257.
MONTEIRO, A. M. P. et al. Déficit nutricional em pacientes geriátricos atendidos em um hospital de pronto-socorro, em Belo Horizonte-MG. Reme: Revista Mineira de Enfermagem, v. 13, n. 4, p. 541–549, 1 dez. 2009.
NORMAN, K. et al. Prognostic impact of disease-related malnutrition. Clinical Nutrition, v. 27, n. 1, p. 5–15, fev. 2008.
SOUSA, A. A. DE .; GLORIA, M. DE S.; CARDOSO, T. S.. Aceitação de dietas em ambiente hospitalar. Revista de Nutrição, v. 24, n. 2, p. 287–294, mar. 2011.
TEIXEIRA, V. P.; DE MIRANDA, R. C.; BAPTISTA, D. R. Desnutrição na admissão, permanência hospitalar e mortalidade de pacientes internados em um hospital terciário. DEMETRA: Alimentação, Nutrição & Saúde, v. 11, n. 1, 7 mar. 2016.
TOLEDO, Diogo Oliveira et al. Campanha “Diga não à desnutrição”: 11 passos importantes para combater a desnutrição hospitalar. Braspen Journal, São Paulo, v. 33, n. 1, p. 86-100. 2018. Disponível em:http://arquivos.braspen.org/journal/jan-fev-mar-2018/15-Campanha-diga-nao-aad esnutricao.pdf. Acesso em: 17 de agosto de 2022.
White JV, Guenter P, Jensen G, Malone A, Schofield M; Academy Malnutrition Work Group; A.S.P.E.N. Malnutrition Task Force; A.S.P.E.N. Board of Directors. Consensus statement: Academy of Nutrition and Dietetics and American Society for Parenteral and Enteral Nutrition: characteristics recommended for the identification and documentation of adult malnutrition (undernutrition). JPEN J Parenter Enteral Nutr. 2012 May;36(3):275-83. doi: 10.1177/0148607112440285. PMID: 22535923.
PICHÉ, M.-E.; TCHERNOF, A.; DESPRÉS, J.-P. Obesity Phenotypes, Diabetes, and Cardiovascular Diseases. Circulation Research, v. 126, n. 11, p. 1477–1500, 22 maio 2020.
1 Nutricionista residente em Urgência/ Trauma pela Fundação de Ensino e Pesquisa em Ciências de Saúde (FEPECS), e-mail: sabrinaarcanjo10@gmail.com
2 Nutricionista residente em Urgência/ Trauma pela Fundação de Ensino e Pesquisa em Ciências de Saúde (FEPECS), e-mail: mariana-paixao@escs.edu.br
3 Preceptora do Programa Multiprofissional em Urgência e Trauma da Fundação de Ensino e Pesquisa em Ciências da Saúde Mestre em Ciências para a Saúde da Escola Superior de Ciências da Saúde. e-mail: vanessatfelinto@gmail.com
4 Especialista em Nutrição Clínica pela Universidade Gama Filho – UGF, Especialista em Preceptoria de Residências Multiprofissionais em Saúde pela Fundação de Ensino e Pesquisa em Ciências da Saúde – FEPECS. email: janice.silva@escs.edu.br
