REGISTRO DOI: 10.5281/zenodo.10119402
Celiandro José Scandolara Mazarro;
Tiago Dutra Gonçalves;
Gabriel Neves Lopes;
Ana Paula Goncalves Garay Molina;
Ricardo Coli de toledo;
Thais de Brito da Silva;
Colaboradores:
Higor Wallace do Nascimento Silva;
Sahada Huhada dos Santos Silva;
Suely Araújo da Silva.
RESUMO
O presente trabalho foi realizado com o objetivo de observar, quantificar e estabelecer a eficácia do Protocolo Institucional de Mobiliação Precoce (MP) no prognóstico do paciente internado em unidade de terapia intensiva (UTI) que foi submetido ao tratamento criado por fisioterapeutas de um hospital privado do Distrito Federal. A criação deste protocolo foi executado para prevenir a Síndrome do Imobilismo (SI) adquirida principalmente por pacientes que tem prescrição de restrição ao leito. Este trabalho é um estudo de coorte prospectivo em que analisou-se prontuários eletrônicos de pacientes de ambos os sexos e idades distintas (necessário apenas que tenham idade maior que 18 anos) afim de coletar dados de escalas funcionais aplicadas na admissão, na alta de UTI e hospitalar, este estudo não teve dados pessoais dos pacientes divulgados e os pesquisadores não tiveram contato presencial com os indivíduos avaliados. Ao finalizar a coleta de dados, os gráficos foram divididos para que houvesse a comparação em quais tiveram melhoras e quais tiveram piora ou permaneceram com a pontuação da admissão e, ao finalizar, os resultados apontaram melhora significativa para pacientes que receberam o protocolo de MP. Concluiu-se que este protocolo é eficaz e preventivo na SI, além de melhorar a funcionalidade do paciente e proporcionar qualidade de vida após a alta hospitalar diminuindo risco de internação recorrente, mortalidade precoce ou dependência funcional total.
DESCRITORES: Mobilização precoce; Unidade de Terapia intensiva; Prevenção; Prognóstico; Prontuário Eletrônico.
ABSTRACT
The present work was carried out with the objective of observing, quantifying and establishing the effectiveness of the Institutional Early Mobilization Protocol (PM) in the prognosis of patients admitted to an intensive care unit (ICU) who underwent treatment created by physiotherapists from a private hospital. of the Federal District. The creation of this protocol was carried out to prevent Immobilism Syndrome (IS) acquired mainly by patients who are prescribed bed rest. This work is a prospective cohort study in which electronic medical records of patients of both sexes and different ages were analyzed (they only needed to be over 18 years old) in order to collect data from functional scales applied on admission and discharge from the ICU. and hospital, this study did not have patients’ personal data disclosed and the researchers did not have face-to-face contact with the individuals evaluated. At the end of data collection, the graphs were divided so that there was a comparison of which ones improved and which ones worsened or remained at the admission score and, at the end, the results showed a significant improvement for patients who received the MP protocol. It was concluded that this protocol is effective and preventive in SI, in addition to improving the patient’s functionality and providing quality of life after hospital discharge, reducing the risk of recurrent hospitalization, early mortality or total functional dependence.
DESCRIPTORS: Early ambulation; Intensive Care Units; Prevention; Prognosis; electronic medical record
INTRODUÇÃO
Indivíduos internados em unidades de terapia intensiva (UTI) apresentam predisposição a complicações decorrentes da imobilidade devido restrição ao leito. Sendo que quando prolongada é nociva e gera rápida redução da massa muscular, densidade óssea e fraqueza muscular que consequentemente ocorre declínio funcional e redução da qualidade de vida. Causando aumento do tempo de internação e piora do prognóstico, isso define o que chamamos de Síndrome do Imobilismo (SI).
A SI é de etiologia multifatorial causada pela atrofia muscular por desuso da musculatura, uso de sedativos, bloqueadores neuromuscular, uso excessivo de corticoides e descontrole glicêmico. Atinge o sistema musculoesquelético – gastrointestinal, urinário, cardiovascular, respiratório e cutâneo – promovendo a perda de inervação e massa muscular que pode chega a 1,5kg de perca em menos de duas semanas (1,2,3,4)
A necessidade de conhecer o perfil funcional do paciente está relacionado com as estratégias adotadas para evitar uma queda funcional, esta que já pode ser percebida na 1° semana de internação. O diagnóstico clínico pode ser variado, como: infarto agudo do miocárdio, angina instável, edema agudo de pulmão, insuficiência respiratória aguda e outros. De toda forma a causa se torna indiferente quando tratamos da Síndrome do Imobilismo, pois todo e qualquer pode apresentá-la ou não assim como os graus de perda da funcionalidade serem diferentes para pacientes que tenham o mesmo diagnóstico clínico. (2,5)
O desenvolvimento pode acometer de 30% a 60% dos pacientes, sendo uma complicação importante durante a internação e pós alta hospitalar. Pacientes que estão restritos ao leito e há uma fraqueza muscular podem apresentar piora prognóstica – em especial, aqueles que fazem o uso da ventilação mecânica (VM) – aumentando o tempo de VM, de internação na UTI, diminuição da qualidade de vida e aumento da mortalidade dentro de 1 ano. (1,2,6)
Desta forma a mobilização precoce tem sido uma estratégia utilizada por toda a equipe multidisciplinar afim de evitar ou minimizar os riscos e efeitos da internação prolongada. Reduzindo assim a chance de mortalidade, tempo de VM e as complicações, mantendo ou restaurando ao máximo a capacidade funcional e independência para as atividades de vida diária através do aumento da força dos músculos estabilizadores e respiratórios inicialmente. Ela é indicada para adultos internados em UTI podendo ser aplicada a todos os pacientes que estão ou não fazendo o uso de VM, sendo uma prática segura com eventos adversos de baixa frequência mais relacionadas a alterações hemodinâmicas ou respiratórias e que são reversíveis com a interrupção da intervenção. (5,6,7)
A prática de mobilização precoce se apresenta como um fator protetor no período de internação até a alta hospitalar. Segundo a Diretriz Brasileira de Mobilização Precoce. Foi utilizado como indicadores prognósticos a avaliação de risco de declínio funcional, peso, alcance funcional, força muscular, instabilidade hemodinâmica, disfunção respiratória, extubações recentes, fator protetor, sedação, tempo de permanência na UTI e tempo de VM. É importante entender que as disfunções de um paciente que não fez o uso de VM será muitas vezes menos grave do que aquele que fez, influencia também nesse ponto o tempo utilizado, pois a fraqueza muscular estará mais acentuada em todos os músculos e, principalmente os respiratórios. A partir disto, é notável que esse paciente terá hipersecreção, tosse ineficaz, atelectasias e alterações de troca gasosa. (8)
O presente trabalho trata-se de um estudo de coorte prospectivo que foi realizado através da análise de prontuários eletrônicos de 100 pacientes desde a admissão até a alta hospitalar. Este trabalho apresenta a oportunidade de compartilhar com a comunidade científica o Protocolo Institucional de Mobilização Precoce, demonstrando a seriedade e comprometimento da equipe fisioterapêutica no que diz respeito à atenção, quantidade de atendimento e evolução dos pacientes, além da progressão funcional dos pacientes críticos que foram admitidos na UTI.
O objetivo principal desta pesquisa foi conhecer o perfil funcional de cada paciente internado e fazer uma relação da eficácia da mobilização precoce durante a internação, quantificando os valores da admissão e da alta. Sendo assim, respondendo se o protocolo de MP melhora a funcionalidade e se traz melhor prognóstico ao paciente.
MÉTODOS
É um estudo de coorte prospectivo realizado através da análise de prontuários eletrônicos desde admissão na UTI até alta hospitalar. Foram coletados dados de uma amostra de 100 pacientes que teve internação no período de abril de 2023 e alta no mês de junho de 2023.
Os critérios de inclusão foram: pacientes com idade maior que 18 anos; tempo de internação maior que 48 horas na UTI por qualquer diagnóstico; pacientes de ambos os sexos; não foi necessário o Termo de Consentimento Livre e Esclarecido pois não tivemos contato direto com o paciente e nenhum dado pessoal foi divulgado.
Para os critérios de exclusão foram: pacientes com idade menor a 18 anos; aqueles que não tiveram fisioterapia durante o período de internação; aqueles que não passaram na UTI; prontuários que estavam com informações incompletas.
As informações coletadas foram o Escore Medical Research Council (MRC); Escala de Mobilidade de UTI – ICU Mobility Scale (IMS); Dinamometria Manual (DNM). Todas essas escalas foram avaliadas na admissão da UTI, na alta da UTI (exceto dinamometria) e na alta hospitalar. Esses dados trouxe os resultados finais que necessitamos para afirmar que a mobilização precoce foi ou não eficaz para melhorar o IMS e o MRC final do paciente afim de evitar ou minimizar as consequências causadas pela Síndrome do Imobilismo.
RESULTADOS
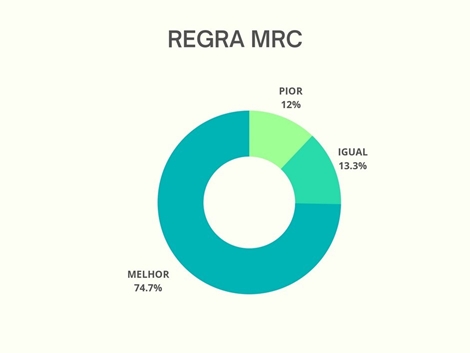
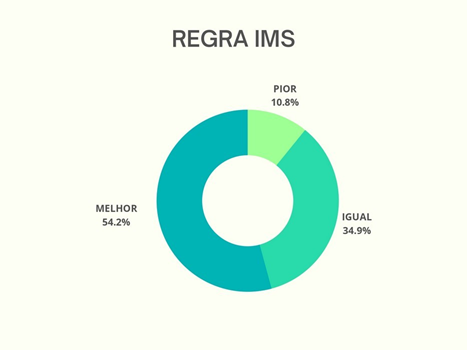
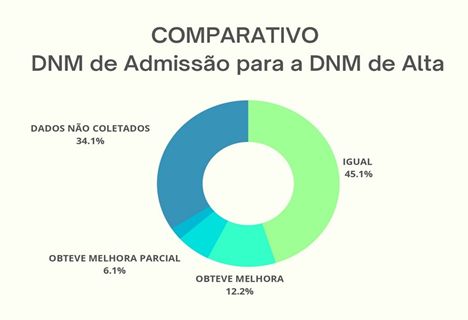
Nota-se que o MRC e o IMS melhoraram com a mobilização precoce em mais de 50% dos pacientes submetidos ao tratamento. Porém o gráfico de IMS demonstrou que há uma quantidade considerável de pacientes que não progrediu ou regrediu, permanecendo com os mesmos valores desde a admissão até a alta.
Em relação a prevenção da fraqueza muscular o MRC obteve números significativos de melhora. Portanto, os pacientes apresentaram menor risco a ter a Síndrome do Imobilismo visto que, a fraqueza muscular é uma das condições primárias a manifestar-se para esta Síndrome instalar-se nos indivíduos.
Observando a dinamometria obtivemos quatro resultados, pois temos o resultado de dinamometria parcial que é onde foi realizado em um membro e o outro não por algum motivo debilitante e o resultado da dinamometria que não foi realizada são pacientes com disfunções motoras (quadriplegia) ou acessos feitos na mão do paciente. É importante ressaltar que a dinamometria é feita apenas na admissão do paciente e no momento da alta hospitalar, já realizada na enfermaria/quarto.
DISCUSSÃO
O presente estudo evidenciou que a restrição ao leito é algo que esperamos quando o paciente é admitido na unidade de terapia intensiva, portanto o hospital em questão iniciou um Protocolo Institucional de Mobilização Precoce (MP) visando melhorar função respiratória e motora, fortalecendo musculatura profunda e periférica, iniciando mudança de decúbito e transferência assim que há liberação devido o estado que o paciente se encontra.
O protocolo utilizado permite que observássemos que o paciente possui em sua ficha de evolução 3 atendimentos por dia (manhã, tarde e noite), em todas elas constam a avaliação das escalas de IMS e MRC. A dinamometria é feita no momento da admissão e no momento de alta hospitalar como parâmetro de força adquirida, mantida ou perdida, que influencia nos resultados finais das escalas citadas anteriormente.
A escala de IMS é traduzida e convertida para a literatura brasileira (9,10), ela apresenta uma pontuação de 0 a 10 a nível funcional, portanto 0 é dependência funcional total e necessita mobilidade passiva e 10 é independência total, o paciente deambula livremente e não faz uso de nenhum dispositivo auxiliar. A IMS dentro do hospital é feita em todos os atendimentos com finalidade de promover funcionalidade e mensurar nível do paciente. Ressalta que é feita também em paciente sedados e intubados na admissão para ter um comparativo na alta da UTI e hospitalar.
Na escala de MRC é avaliada força muscular e tem objetivo de identificar, avaliar e prevenir a fraqueza muscular adquirida em UTI (11). É de fácil aplicação e avalia 12 grupos musculares de forma bilateral, sendo movimentos de superiores: abdução de ombro, flexão de cotovelo, e extensão de punho; para inferiores: flexão de quadril, extensão de joelho e dorsiflexão plantar. É quantificada por uma pontuação de 0 a 5 para cada movimento, onde 0 é paralisia completa e 5 força normal. Ao final da aplicação é somada a pontuação e define como: 60 (pontuação máxima) força muscular preservada e menor ou igual a 48 fraqueza muscular presente. Contudo, para essa escala o paciente necessita estar orientado e compreensivo para executar os comandos.
A aplicação da DNM é feita de forma ativa e é usada para ter um diagnóstico rápido de fraqueza muscular, sendo medida a força isométrica do paciente. É padrão ouro para avaliação da força muscular e utilizada também para reavaliação do indivíduo na alta hospitalar, é considerada uma técnica rápida e de fácil aplicabilidade. (11,12) Os valores de referências para idosos críticos são: <7kgf para mulheres e <11kgf para homens, para os não críticos são: <20kgf para mulheres e <30kgf para homens. Para a mensuração a literatura traz que o paciente deve estar em sedestação com ombros aduzidos e cotovelo a 90°, posição neutra do antebraço e extensão de punho entre 0° a 30°, no que diz respeito ao valor considera-se a maior medida de 3 repetições (bilateral).(12)
Sobre o MP criado pelo hospital, é um protocolo que baseia-se na literatura (13,14) e o objetivo deste é padronizar as condutas afim de identificar a elegibilidade do paciente para a prescrição de MP dentro dos 5 níveis que apresenta. Neste protocolo é usado as escalas de MRC, Richmond Agitation Sedation Scale (RASS) e a de Comde de Gasglow (ECG). Ao fim da aplicação de cada escala é possível elaborar o plano de Mobilização Precoce de acordo com a necessidade do paciente como descrito na tabela 1.
NÍVEIS PACIENTE ELEGÍVEL E ATIVIDADE 0 Para pacientes que apresentarem Glasgow menor ou igual a 8, ou RASS de entre -5 a -2, logo inconscientes, será realizada mobilização precoce através apenas da mobilização passiva, mesmo possuindo critérios de contraindicação. 1 Para pacientes que apresentarem Glasgow menor ou igual a 8, ouRASS de entre -5 a -2, logo inconscientes, será realizada mobilização precoce através da mobilização passiva, transferência passiva para cadeira e ciclo ergometria passiva; 2 Para pacientes acordados com RASS de -1 a +1 ou Glasgow maior que 8 e que apresentem MRC de 0 a 24, será realizada mobilização passiva, ativo-assistida, transferência passiva para cadeira, ciclo ergometria passiva e verticalização por meio da prancha ortostática. 3 Para pacientes acordados com RASS de -1 a +1 ou Glasgow maior que 8 e que apresentem MRC de 25 a 36, será realizada mobilização ativo- assistida ou ativa, transferência ativa para cadeira, ciclo ergometria passiva ou ativa e ortostatismo. 4 Para pacientes acordados com RASS de -1 a +1 ou Glasgow maior que 8 e que apresentem MRCC de 37 a 47, será realizada mobilização ativa ou ativa resistida, transferência ativa para cadeira, ciclo ergometria ativa, sentar e levantar e deambulação assistida. 5 Para pacientes acordados com RASS de -1 a +1 ou Glasgow maior que 8 e que apresentem MRC de 48 a 60, será realizada mobilização ativa resistida, transferência ativa para cadeira, ciclo ergometria ativa, sentar e levantar e deambulação assistida
Tabela 1. Nível de atividade do protocolo de mobilização precoce instituicional.
Este projeto foi feito para analisar os resultados que um hospital obteve, sem fazer comparações com outras unidades ou instituições, ou seja, os resultados são exclusivamente de um único local, sem contraposições.
De tal forma, ao analisarmos os gráficos é possível evidenciar que o Protocolo de Mobilização Precoce é benéfico ao paciente internado na terapia intensiva, visto que o tratamento apresentou melhora da admissão na UTI até a alta hospitalar. Os resultados não tiveram correlação com a idade, sexo, diagnóstico clínico ou tratamentos externos, portanto os resultados obtidos foram exclusivamente dos dados coletados das escalas MRC, IMS e DNM de cada paciente.
É de suma importância notar que houve uma mínima quantidade de pacientes que apresentou piora no prognóstico e outra parte estagnou-se da mesma forma em que foi admitido, mas ao analisar o prontuário e a evolução fisioterapêutica destes indivíduos foi capaz definir que não foram complicações advindas da MP que proporcionou estes maus prognósticos, e sim por vulnerabilidade à exposição prolongada no ambiente hospitalar e/ou outras comorbidades presentes nestes pacientes antes da internação (DPOC, Diabetes Miellitus, Hipertensão Arterial).
CONCLUSÃO
Ao finalizar este trabalho e analisar os resultados obtidos, podemos concluir que o Protocolo Institucional de Mobilização Precoce elaborado e implementado como tratamento pelo hospital responsável afim de evitar e/ou minimizar a Síndrome do Imobilismo é eficaz, preventivo, e proporciona melhor qualidade de vida ao paciente. Além disso, o tempo de internação na UTI destes pacientes tornaram-se menor proporcionando a alta para a enfermaria mais precoce e assim, ao receber alta hospitalar permite que ele tenha mais independência funcional, menor risco de reinternação e complicações posteriores.
REFERÊNCIAS BIBLIOGRÁFICAS
- Camargo JBG, Cavenaghi OM, Mello JRC, De Brito MVC, Ferreira LL. Mobilidade Funcional De Pacientes Críticos Em Terapia Intensiva: Um Estudo Piloto. Rev Atenção à Saúde. 2020;18(63):14–20.
- Mesquita TM de JC, Gardenghi G. Imobilismo E Fraqueza Muscular Adquirida Na Unidade De Terapia Intensiva. Rev Bras Saúde Func. 2016;1(3):47.
- Dantas CM, Silva PF dos S, Siqueira FHT de, Pinto RMF, Matias S, Maciel C, et al. Influência da mobilização precoce na força muscular periférica e respiratória em pacientes críticos. Rev Bras Ter Intensiva. 2012;24(2):173–8.
- Godoy MDP, Costa HLL de S, Silva Neto AE da, Serejo AL da C, Souza LC de, Kalil MR, et al. Fraqueza muscular adquirida na UTI (ICU-AW): efeitos sistêmicos da eletroestimulação neuromuscular. Rev bras neurol. 2015;51(4):2–5.
- Santos LJ dos, Silveira F dos S, Müller FF, Araújo HD, Comerlato JB, Silva MC da, et al. Avaliação funcional de pacientes internados na Unidade de Terapia Intensiva adulto do Hospital Universitário de Canoas. Fisioter e Pesqui. 2017;24(4):437–43.
- Aquim EE, Bernardo WM, Buzzini RF, de Azeredo NSG, da Cunha LS, Damasceno MCP, et al. Diretrizes Brasileiras de Mobilização Precoce em Unidade de Terapia Intensiva. Rev Bras Ter Intensiva. 2019;31(4):434–43.
- Latronico N, Gosselink R. Abordagem dirigida para o diagnóstico de fraqueza grave na unidade de terapia intensiva. Rev Bras Ter Intensiva. 2015;27(3):199–201.
- Alaparthi GK, Gatty A, Samuel AR, Amaravadi SKA. Effectiveness, Safety, and Barriers to Early Mobilization in the Intensive Care Unit. Crit Care Res Pract. 2020;1–14.
- Hodgson C, Needham D, Haines K, Bailey M, Ward A, Harrold M, et al. Feasibility and inter-rater reliability of the ICU Mobility Scale. Hear Lung J Acute Crit Care [Internet]. 2014;43(1):19–24. Available from: http://dx.doi.org/10.1016/j.hrtlng.2013.11.003
- Kawaguchi YMF, Nawa RK, Figueiredo TB, Martins L, Pires-Neto RC. Perme Intensive Care Unit Mobility Score e ICU Mobility Scale: tradução e adaptação cultural para a língua portuguesa falada no Brasil. J Bras Pneumol [Internet]. 2016;42(6):429–34. Available from: https://www.scielo.br/j/jbpneu/a/bmQQH8tc6TsLVsKj9ytdr7c/?lang=pt#
- Roque SM. Utilização do Escore Medical Research council (MRC) e da Dinamometria de Preensão palmar no diagnóstico de fraqueza muscular adquirida em unidade de terapia intensiva (UTI): Revisão Bibliográfica. Rev Fac Ávila. 2017;1:3–14.
- Borges D, Borges M. Avaliação funcional em enfermarias ou unidades deinternação. In: Associação Brasileira de Fisioterapia Cardiorrespiratória e Fisioterapia em Terapia Intensiva. PROFISIO Programa Atualização em Fisioter em Ter Intensiva Adulto Ciclo 11 Porto Alegre Artmed Panam. 2021;4:11–41.
- Hickmann CE, Castanares-Zapatero D, Bialais E, Dugernier J, Tordeur A, Colmant L, et al. Teamwork enables high level of early mobilization in critically ill patients. Ann Intensive Care. 2016;6(1).
- Hashem M, Nelliot A, Needhan DM. Early mobilization and rehabilitation in the ICU: Moving back to the future. Respir Care. 2016;61(7):971–9
- Tipping CJ, Bailey MJ, Bellomo R, Berney S, Buhr H, Denehy L, et al. The ICU mobility scale has construct and predictive validity and is responsive: A multicenter observational study. Ann Am Thorac Soc. 2016;13(6):887–93.
- Paternostro-Sluga T, Grim-Stieger M, Posch M, Schuhfried O, Vacariu G, Mittermaier C, et al. Reliability and validity of the Medical Research Council (MRC) scale and a modified scale for testing muscle strength in patients with radial palsy. J Rehabil Med. 2008;40(8):665–71.
