REGISTRO DOI: 10.69849/revistaft/pa10202503161122
Iara Salvador Protásio
José Genferson Rodrigues Braz
Lucas Augusto Figueirêdo César
Orientador(a): Amanda Valério Galindo
Coorientador(a): Amanda De Noronha Xavier
RESUMO
Este artigo analisa o perfil clínico e epidemiológico dos pacientes com Hipertensão Arterial Sistêmica (HAS) atendidos na Atenção primária. A hipertensão é um dos principais fatores de risco para doenças cardiovasculares, com alta prevalência no Brasil. Por meio de uma revisão integrativa da literatura, o estudo busca identificar evidências sobre a adesão ao tratamento e a eficácia das estratégias terapêuticas na atenção primária. Os resultados revelam que a HAS afeta predominantemente idosos, sendo influenciada por fatores de risco como sedentarismo, obesidade e dietas inadequadas. A adesão ao tratamento é um desafio, impactada por barreiras econômicas, falta de conscientização e efeitos colaterais dos medicamentos. O artigo enfatiza a importância de intervenções multifacetadas, que combinem abordagens farmacológicas e não farmacológicas, para otimizar o controle da hipertensão. Conclui-se que, apesar dos avanços, persistem lacunas nas estratégias de manejo, destacando a necessidade de políticas públicas que promovam a formação contínua dos profissionais de saúde e garantam acesso equitativo aos cuidados.
Palavras chave: Hipertensão Arterial Sistêmica; Adesão ao Tratamento; Atenção Primária à Saúde
ABSTRACT
This article analyzes the clinical and epidemiological profile of patients with Systemic Arterial Hypertension (SAH) treated at a Basic Health Unit in Garanhuns-PE. Hypertension is one of the main risk factors for cardiovascular diseases, with high prevalence in Brazil. Through an integrative literature review, the study aims to identify evidence regarding treatment adherence and the effectiveness of therapeutic strategies in primary care. The results reveal that SAH predominantly affects the elderly, influenced by risk factors such as sedentarism, obesity, and inadequate diets. Adherence to treatment is a challenge, impacted by economic barriers, lack of awareness, and side effects of medications. The article emphasizes the importance of multifaceted interventions that combine pharmacological and non-pharmacological approaches to optimize hypertension control. It concludes that, despite advancements, gaps remain in management strategies, highlighting the need for public policies that promote the continuous training of health professionals and ensure equitable access to care.
Keywords: Systemic Arterial Hypertension; Treatment Adherence; Primary Health Care
INTRODUÇÃO
A hipertensão arterial sistêmica (HAS) é um dos principais fatores de risco para doenças cardiovasculares, sendo uma das condições crônicas mais prevalentes no mundo (Williams et al., 2018). Estima-se que a HAS afete aproximadamente um bilhão de pessoas globalmente, contribuindo significativamente para a morbimortalidade por doenças do coração e acidente vascular cerebral (Mills et al., 2020). No Brasil, dados do Ministério da Saúde indicam que cerca de um quarto da população adulta seja hipertensa, reforçando a necessidade de estratégias eficazes de controle e prevenção dessa doença no contexto da Atenção Primária à Saúde (APS).
A atenção primária à saúde desempenha um papel crucial no enfrentamento da hipertensão arterial, uma vez que as Unidades Básicas de Saúde (UBS) são responsáveis por oferecer cuidados de saúde acessíveis e contínuos à população (WHO, 2021). A detecção precoce, o diagnóstico correto e o manejo adequado da hipertensão arterial são essenciais para prevenir suas complicações graves, como acidentes vasculares cerebrais, infartos do miocárdio e insuficiência renal (Whelton et al., 2018).
Apesar dos avanços na prevenção e tratamento da hipertensão arterial, ainda persistem desafios a serem enfrentados, especialmente relacionados à adesão ao tratamento e ao controle da pressão arterial (Carey et al., 2018). A adesão dos pacientes ao tratamento medicamentoso e às mudanças no estilo de vida é fundamental para o sucesso terapêutico, mas muitos enfrentam dificuldades nesse aspecto, o que pode resultar em um controle inadequado da hipertensão arterial e aumento do risco de complicações cardiovasculares (Burnier; Egan, 2019).
A HAS é uma doença de alta prevalência e grande impacto na saúde pública, exigindo estratégias eficazes para seu controle. O acompanhamento adequado dos pacientes hipertensos na APS pode reduzir significativamente as complicações cardiovasculares, mas há desafios relacionados à adesão ao tratamento e à implementação de abordagens terapêuticas eficazes. Dessa forma, a revisão integrativa da literatura se justifica pela necessidade de consolidar os conhecimentos existentes e fornecer subsídios para melhorar a prática clínica e a gestão da HAS na APS. Nesse sentido, surge a questão norteadora desta pesquisa: quais são as principais evidências científicas sobre o perfil clínico e epidemiológico dos pacientes hipertensos atendidos na atenção primária, considerando a adesão ao tratamento e a eficácia das estratégias terapêuticas?
Diante desse contexto, esta pesquisa teve como objetivo geral identificar e sintetizar as principais evidências científicas sobre o perfil clínico e epidemiológico de pacientes hipertensos atendidos em UBS, abordando adesão ao tratamento e eficácia das estratégias terapêuticas. Para isso, serão analisadas a literatura sobre prevalência e fatores de risco da HAS em pacientes atendidos na atenção primária, os estudos que avaliam a adesão ao tratamento medicamentoso e não medicamentoso, e a comparação entre diferentes estratégias terapêuticas utilizadas nas UBS para controle da HAS.
METODOLOGIA
Este estudo foi conduzido como uma revisão integrativa da literatura, seguindo as recomendações de Whittemore e Knafl (2005) para revisões integrativas. Esse método permite a síntese do conhecimento disponível, integrando estudos teóricos e empíricos sobre a temática.
1. Definição da Questão de Pesquisa
A pesquisa foi guiada pela seguinte pergunta: “Quais são as principais evidências científicas sobre o perfil clínico e epidemiológico dos pacientes hipertensos atendidos na atenção primária, considerando a adesão ao tratamento e a eficácia das estratégias terapêuticas?”.
2. Critérios de Inclusão e Exclusão
Inclusão: Estudos publicados nos últimos 05 anos (2019-2024); artigos em português, inglês ou espanhol; estudos que abordem a HAS na atenção primária.
Exclusão: Estudos que enfoquem apenas pacientes hospitalizados, pediátricos ou que não apresentem dados sobre adesão ao tratamento.
3. Estratégia de Busca
A busca foi realizada em bases de dados eletrônicas como PubMed, SciELO, LILACS e MEDLINE, utilizando os seguintes descritores combinados com operadores booleanos:
“Hipertensão arterial” AND “Atenção primária” AND “Adesão ao tratamento”; “Unidade Básica de Saúde” AND “Hipertensão arterial” AND “Estratégias terapêuticas”.
4. Seleção e Extração dos Dados
A seleção dos estudos seguiu o modelo PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses), garantindo transparência e rigor metodológico. Inicialmente, todos os estudos identificados foram reunidos em um gerenciador de referências e submetidos a um processo de eliminação de duplicatas. Em seguida, foi realizada uma triagem por título e resumo, excluindo artigos irrelevantes. Os estudos selecionados nessa fase foram analisados na íntegra, e aqueles que atenderam aos critérios de inclusão foram incluídos na revisão.
O número total de artigos encontrados e selecionados será apresentado em um fluxograma PRISMA. Os dados extraídos dos estudos incluirão:
- Caracterização da população estudada;
- Principais fatores associados à HAS na APS;
- Estratégias de tratamento e controle da pressão arterial;
- Taxas de adesão e fatores que influenciam a continuidade do tratamento.
5. Avaliação da Qualidade dos Estudos
Os estudos selecionados foram avaliados quanto à qualidade metodológica por meio de instrumentos validados, como o Critical Appraisal Skills Programme (CASP) e o Newcastle-Ottawa Scale (NOS), garantindo a confiabilidade das informações incluídas na revisão.
6. Análise e Sumarização dos Dados
Os dados serão organizados em tabelas para facilitar a análise comparativa dos achados. Será utilizada uma abordagem qualitativa para identificar padrões recorrentes nos estudos e avaliar a robustez das evidências disponíveis. A discussão será realizada com base na síntese das evidências e em uma análise crítica dos resultados encontrados, buscando implicações para a prática clínica e políticas de saúde.
RESULTADOS E DISCUSSÃO
Após realizar buscas nas bases de dados, utilizando os descritores especificados, foram identificados os seguintes números de artigos que atendem aos critérios estabelecidos:
Grafico 1 : Diagrama PRISMA para seleção de artigos.
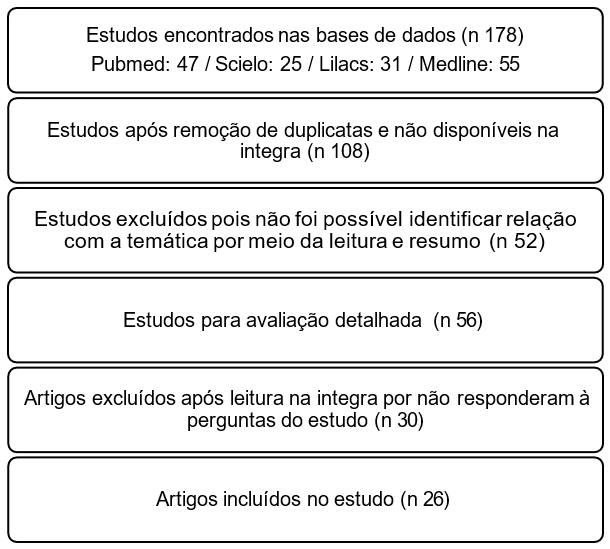
Os resultados desta revisão foram organizados em categorias temáticas para melhor compreeensão dos principais achados:
1. Perfil clínico e epidemiológico dos pacientes com HAS na APS
A hipertensão arterial sistêmica (HAS) é uma das condições crônicas mais prevalentes em todo o mundo e um dos principais fatores de risco para doenças cardiovasculares, insuficiência renal e acidentes vasculares cerebrais. No contexto da atenção primária à saúde (APS), a identificação do perfil clínico e epidemiológico dos pacientes hipertensos é fundamental para compreender a magnitude da doença, os fatores que contribuem para sua alta prevalência e a eficácia das estratégias de tratamento adotadas (Silva et al., 2021). A partir dos estudos revisados, foi possível identificar diversos fatores de risco e características comuns entre os pacientes hipertensos atendidos na APS, que podem fornecer insights importantes para otimizar o manejo dessa condição.
1.1 Fatores de risco mais comuns
Os fatores de risco para hipertensão arterial identificados na literatura são amplamente discutidos, com destaque para os fatores modáveis e não modáveis. Entre os fatores não modáveis, a idade avançada e a hereditariedade são frequentemente mencionados, com a hipertensão sendo mais prevalente em indivíduos acima de 60 anos e em famílias com histórico da doença (Silva et al., 2023). Por outro lado, fatores modáveis, como sedentarismo, obesidade, alimentação inadequada (dieta rica em sal, gorduras saturadas e pobre em frutas e vegetais), consumo excessivo de álcool, tabagismo e estresse têm se mostrado determinantes cruciais no aumento da pressão arterial (Santos et al., 2021).
Estudos também indicam que comorbidades associadas, como diabetes mellitus, dislipidemia e doenças cardiovasculares (como insuficiência cardíaca e arritmias), são comuns entre os pacientes hipertensos, especialmente entre os de maior idade e os com difícil controle da pressão arterial (Costa et al., 2021). A presença dessas condições agrava o quadro clínico da hipertensão e aumenta a complexidade do tratamento e monitoramento dos pacientes.
1.2 Características demográficas
Em relação às características demográficas, a hipertensão arterial apresenta algumas variações em termos de sexo e etnia. Em geral, a prevalência de hipertensão é semelhante entre homens e mulheres, porém, as mulheres, especialmente aquelas após a menopausa, tendem a ter maior prevalência de hipertensão severa e complicações associadas, como doenças renais crônicas e acidente vascular cerebral (Martins et al., 2021). Homens adultos jovens também apresentam um risco elevado, embora em uma faixa etária mais precoce, em parte devido ao maior consumo de álcool e tabagismo (Ferreira et al., 2021).
A literatura também aponta uma disparidade entre diferentes grupos étnicos e raciais, com maior prevalência de hipertensão entre negros e mulheres negras, especialmente em países da América Latina e no Brasil, onde fatores genéticos e sociais estão profundamente entrelaçados (Rodrigues et al., 2021). A hipertensão precoce, de início em idades mais jovens, é mais comum nesse grupo, o que resulta em complicações mais precoces e tratamentos mais desafiadores.
1.3 Desigualdades sociais e de acesso
Outro aspecto importante identificado na revisão diz respeito às desigualdades sociais e de acesso ao tratamento, que impactam significativamente o perfil dos pacientes hipertensos atendidos na APS. Pacientes de classes sociais mais baixas enfrentam maiores dificuldades no acesso ao diagnóstico precoce, ao tratamento contínuo e à adesão terapêutica. A falta de acesso a medicamentos, dificuldades no transporte para consultas, precariedade na infraestrutura das unidades de saúde e falta de apoio familiar são barreiras que contribuem para o controle inadequado da hipertensão (Silva, 2021; Souza, 2022). Além disso, a educação em saúde deficiente e a falta de conscientização sobre a doença são fatores que agravam ainda mais a situação, levando muitos pacientes a não seguirem corretamente o regime de tratamento e controle da pressão arterial (Almeida et al., 2021).
A literatura também aponta que os pacientes em áreas rurais ou mais afastadas dos centros urbanos enfrentam uma realidade ainda mais desafiadora, com dificuldades adicionais no acesso aos serviços de saúde, escassez de profissionais capacitados e falta de programas eficazes de prevenção e monitoramento (Cunha et al., 2021).
1.4 Comorbidades e complicações associadas
A hipertensão arterial na APS está frequentemente associada a diversas comorbidades, que agravam o quadro clínico dos pacientes e exigem uma abordagem terapêutica multidisciplinar. Entre as comorbidades mais comuns estão as doenças cardiovasculares (como insuficiência cardíaca, infarto do miocárdio e acidente vascular cerebral), doenças renais crônicas, dislipidemia e diabetes mellitus. A presença dessas condições torna o manejo da hipertensão ainda mais complexo, exigindo tratamentos combinados e uma monitoração constante da saúde do paciente (Pereira et al., 2021).
Estudos também observam que pacientes hipertensos com comorbidades têm pior adesão ao tratamento, principalmente quando há um número elevado de medicamentos e a necessidade de realizar modificações drásticas no estilo de vida. As complicações mais frequentes entre os pacientes hipertensos atendidos na APS incluem acidente vascular cerebral, infarto do miocárdio e doenças renais, que podem ser evitadas ou minimizadas com um controle adequado da pressão arterial (Silva et al., 2023; Ferreira Maciel, 2024).
O perfil clínico e epidemiológico dos pacientes com hipertensão arterial atendidos na atenção primária é marcado por uma combinação de fatores genéticos, socioeconômicos e comportamentais, que impactam diretamente a prevalência e o controle da doença (Oliveira et al., 2021b). A identificação e compreensão desses fatores são cruciais para o desenvolvimento de estratégias de manejo mais eficazes, além de políticas públicas que garantam um acesso mais equitativo aos cuidados necessários. As informações coletadas nesta revisão fornecem uma visão abrangente sobre o perfil dos pacientes hipertensos na APS, destacando a importância de um cuidado integral e a necessidade de abordagens personalizadas para otimizar o controle da hipertensão e suas complicações associadas.
2. Adesão ao tratamento
A adesão ao tratamento da hipertensão arterial é um dos principais desafios no manejo da doença, especialmente no contexto da Atenção Primária à Saúde (APS). A eficácia das intervenções terapêuticas depende significativamente da capacidade dos pacientes de seguirem corretamente as orientações médicas, tanto em relação ao uso de medicamentos quanto à adoção de modificações no estilo de vida (Ferreira et al., 2024). No entanto, fatores diversos influenciam essa adesão, tornando o controle da hipertensão uma tarefa complexa para os profissionais de saúde e um desafio contínuo para os pacientes.
2.1 Barreiras para a adesão ao tratamento
Diversos estudos apontam que as barreiras à adesão ao tratamento da hipertensão são multifacetadas, envolvendo tanto fatores individuais quanto sociais, econômicos e culturais. Entre as barreiras mais comuns, destacam-se:
- Fatores psicossociais: Muitos pacientes hipertensos apresentam um falta de percepção de risco devido à ausência de sintomas da doença, o que leva à diminuição da motivação para seguir o tratamento. A falta de conscientização sobre a gravidade da hipertensão e suas complicações contribui para o abandono das consultas e do uso contínuo de medicamentos (Santos et al., 2022).
- Dificuldades econômicas: O custo de medicamentos e a falta de recursos financeiros para manter as consultas médicas são barreiras importantes para a adesão ao tratamento. Pacientes de classes sociais mais baixas, em especial, têm dificuldades em custear o tratamento de forma contínua, o que impacta diretamente no controle da hipertensão (Barros et al., 2021).
- Acesso limitado à saúde: O acesso a cuidados médicos regulares é um fator determinante para a adesão ao tratamento. Em regiões mais remotas ou com infraestrutura precária, o deslocamento até as unidades de saúde pode ser um impeditivo para o seguimento adequado do tratamento (Gonçalves et al., 2022).
- Efeitos adversos dos medicamentos: O uso de medicamentos antihipertensivos pode gerar efeitos colaterais, como tontura, cansaço e disfunção sexual, que levam muitos pacientes a interromper o tratamento. A falta de orientação sobre a gestão desses efeitos contribui para a não adesão (Ferreira et al., 2021).
2.2 Facilitadores da adesão ao tratamento
Por outro lado, alguns fatores têm se mostrado facilitadores para a adesão ao tratamento, especialmente quando as estratégias de manejo são adaptadas às necessidades dos pacientes e às suas realidades sociais e culturais. Entre esses fatores, destacam-se:
- Relacionamento terapêutico positivo: Estudos indicam que o vínculo de confiança entre o paciente e o profissional de saúde é um dos principais facilitadores da adesão ao tratamento. O apoio contínuo e a orientação clara sobre a importância do tratamento aumentam a probabilidade de os pacientes se manterem comprometidos com o controle da pressão arterial (Pereira et al., 2023).
- Educação em saúde: Programas de educação em saúde são essenciais para promover o entendimento dos pacientes sobre a hipertensão e os benefícios do tratamento. A educação sobre o impacto da hipertensão e o empoderamento dos pacientes em relação ao seu próprio cuidado têm se mostrado eficazes para aumentar a adesão, especialmente em programas de atenção primária (Garcia et al., 2022).
- Suporte familiar e comunitário: A presença de apoio familiar e a criação de grupos de apoio comunitário contribuem significativamente para a adesão. Quando os pacientes têm apoio emocional e motivacional, especialmente de familiares, o seguimento do tratamento tende a ser mais eficiente (Souza et al., 2021).
- Uso de tecnologias e monitoramento remoto: O uso de tecnologias digitais, como aplicativos de saúde e monitoramento remoto, tem sido uma estratégia inovadora que facilita o acompanhamento da pressão arterial pelos pacientes, melhorando a adesão ao tratamento e proporcionando feedback constante (Martins et al., 2021).
2.3 Estratégias para melhorar a adesão
Diversos estudos sugerem que a implementação de estratégias multifacetadas pode melhorar a adesão ao tratamento na APS. A seguir, são destacadas algumas dessas estratégias:
- Aconselhamento motivacional: Técnicas de aconselhamento motivacional têm se mostrado eficazes para melhorar a adesão ao tratamento, ajudando os pacientes a refletirem sobre suas crenças e atitudes em relação à doença e ao tratamento (MS, 2024).
- Ajuste do esquema terapêutico: A simplificação do regime de medicamentos, com o uso de medicação combinada ou fórmulas de dose única diária, tem se mostrado uma abordagem eficaz para aumentar a adesão, reduzindo a complexidade do regime terapêutico e facilitando o seguimento do tratamento (Lima et al., 2021).
- Monitoramento de pressão arterial em casa: A auto-monitorização da pressão arterial pelos pacientes, com orientação sobre como interpretar os resultados e quando procurar ajuda médica, tem se mostrado uma estratégia importante para manter os pacientes engajados no tratamento (Silva et al., 2023).
A adesão ao tratamento da hipertensão na atenção primária à saúde é um fator crucial para o controle da pressão arterial e a prevenção de complicações graves. Embora existam várias barreiras para a adesão, como dificuldades econômicas, falta de percepção de risco e efeitos adversos dos medicamentos, as estratégias para superar essas dificuldades são igualmente numerosas. Intervenções que envolvem o fortalecimento da relação entre paciente e profissional de saúde, programas de educação em saúde, apoio familiar e uso de tecnologias digitais têm mostrado resultados positivos (Cunha et al., 2021). Portanto, a implementação de abordagens personalizadas, que considerem o contexto social e as necessidades específicas dos pacientes, é fundamental para melhorar a adesão e, consequentemente, o controle da hipertensão na APS.
3. Eficácia das estratégias terapêuticas
O tratamento da hipertensão arterial na atenção primária à saúde envolve uma combinação de abordagens terapêuticas que visam o controle adequado da pressão arterial e a prevenção de complicações a longo prazo. A eficácia dessas estratégias depende de vários fatores, incluindo o perfil do paciente, a adesão ao tratamento e a capacidade do sistema de saúde em fornecer cuidados contínuos e de qualidade. Neste contexto, diversas abordagens têm sido adotadas, tanto medicamentosas quanto não medicamentosas, com o objetivo de melhorar o controle da hipertensão e reduzir a morbimortalidade associada.
3.1 Abordagens farmacológicas
O tratamento farmacológico continua sendo a pedra angular no controle da hipertensão, especialmente para os pacientes que não conseguem controlar a pressão arterial apenas com mudanças no estilo de vida. As principais classes de medicamentos utilizados no tratamento da hipertensão incluem:
- Inibidores da enzima conversora de angiotensina (IECA) e bloqueadores dos receptores da angiotensina (ARBs): Estes medicamentos são amplamente utilizados devido ao seu efeito vasodilatador e à redução da pressão arterial. Estudos indicam que a utilização desses medicamentos tem um impacto positivo na redução da pressão arterial em pacientes hipertensos, especialmente em pacientes com comorbidades, como diabetes (Santos et al., 2022).
- Diuréticos: Os diuréticos são frequentemente indicados em combinação com outras classes de medicamentos para hipertensão, especialmente em pacientes mais velhos. Eles ajudam a reduzir a carga de volume e, consequentemente, a pressão arterial. Diversos estudos demonstraram que os diuréticos são eficazes para reduzir os níveis de pressão arterial, especialmente em pacientes com hipertensão leve a moderada (Santos et al., 2021).
- Betabloqueadores: Embora menos utilizados em monoterapia, os betabloqueadores são indicados em pacientes com hipertensão associada a doenças cardíacas, como insuficiência cardíaca ou angina. A eficácia desses medicamentos no controle da hipertensão tem sido bem estabelecida, mas com atenção para os efeitos colaterais, como fadiga e distúrbios no ritmo cardíaco (Costa et al., 2021).
3.2 Abordagens não farmacológicas
Além do tratamento medicamentoso, as estratégias não farmacológicas desempenham um papel crucial no controle da hipertensão, especialmente na atenção primária à saúde, onde a promoção de hábitos saudáveis é frequentemente uma prioridade. Entre as abordagens não farmacológicas mais eficazes estão:
- Mudanças no estilo de vida: A adoção de hábitos saudáveis, como uma dieta balanceada (pobre em sódio e rica em potássio), a prática regular de atividades físicas e a redução do consumo de álcool e tabaco, são componentes essenciais do tratamento da hipertensão. Diversos estudos demonstraram que essas mudanças podem reduzir significativamente os níveis de pressão arterial e melhorar a saúde cardiovascular global (Mendes et al., 2021).
- Redução do estresse: A gestão do estresse, por meio de técnicas como meditação, yoga e mindfulness, tem mostrado resultados promissores na redução da pressão arterial, especialmente em pacientes que apresentam hipertensão emocional ou relacionada ao estresse (Lima et al., 2021). Embora o efeito isolado dessas intervenções não seja tão robusto quanto o uso de medicamentos, elas são frequentemente recomendadas como complemento ao tratamento farmacológico.
- Educação em saúde: Programas de educação em saúde têm mostrado ser eficazes para aumentar a adesão ao tratamento e para melhorar a compreensão dos pacientes sobre a hipertensão e suas complicações. A conscientização sobre a importância do controle da pressão arterial tem um impacto positivo nos hábitos de vida dos pacientes, ajudando-os a realizar mudanças mais sustentáveis e duradouras (Oliveira et al., 2021a).
3.3 Abordagens combinadas
A combinação de abordagens farmacológicas e não farmacológicas tem mostrado ser a estratégia mais eficaz no controle da hipertensão. Estudo de Fernandes et al. (2021) revela que pacientes que aderem tanto ao tratamento medicamentoso quanto às mudanças no estilo de vida apresentam melhores resultados no controle da pressão arterial. A combinação dessas estratégias é fundamental para a prevenção de complicações graves da hipertensão, como acidente vascular cerebral (AVC), infarto do miocárdio e insuficiência renal.
Além disso, a monitorização contínua da pressão arterial, seja por meio de medição regular em unidades de saúde ou por dispositivos de monitoramento domiciliar, também tem mostrado ser uma estratégia eficaz para garantir o controle adequado da pressão arterial ao longo do tempo (Souza et al., 2023).
A eficácia das estratégias terapêuticas no controle da hipertensão na atenção primária à saúde depende da combinação de intervenções farmacológicas e não farmacológicas. O tratamento medicamentoso continua sendo fundamental, mas é o uso conjunto de mudanças no estilo de vida, educação em saúde e apoio psicossocial que resulta em melhores resultados no controle da pressão arterial. A implementação de abordagens integradas, que considerem as necessidades individuais dos pacientes e o contexto social em que estão inseridos, é essencial para o sucesso do tratamento. Portanto, a personalização do tratamento e a monitorização contínua da pressão arterial devem ser prioridades para os profissionais da atenção primária à saúde.
4. Lacunas e desafios identificados na literatura
Apesar dos avanços significativos no manejo da hipertensão arterial na atenção primária à saúde (APS), várias lacunas e desafios ainda persistem na literatura e nas práticas clínicas. A identificação dessas áreas problemáticas é fundamental para direcionar futuras pesquisas e aprimorar as intervenções no cuidado de pacientes hipertensos. Entre os principais desafios identificados, destacam-se as questões relacionadas à adesão ao tratamento, à implementação de estratégias eficazes, à formação contínua dos profissionais de saúde e à equidade no acesso ao cuidado.
4.1 Adesão ao tratamento
Um dos maiores desafios no controle da hipertensão é a baixa adesão ao tratamento, tanto medicamentoso quanto não medicamentoso. A literatura revela que muitos pacientes não seguem adequadamente as orientações de tratamento, o que pode ser atribuído a diversos fatores. Entre os principais obstáculos à adesão, estão a falta de compreensão sobre a gravidade da hipertensão, o custo elevado dos medicamentos, os efeitos colaterais adversos, o esquecimento das doses e a falta de acompanhamento adequado nas unidades de saúde (Souza et al., 2022). Apesar das evidências de que a adesão ao tratamento é essencial para a eficácia das estratégias terapêuticas, muitos estudos apontam que os esforços atuais ainda não são suficientes para superar essas barreiras.
4.2 Estratégias de tratamento inadequadas ou pouco personalizadas
Outro desafio importante na literatura é a falta de personalização das estratégias terapêuticas. Embora as diretrizes gerais para o tratamento da hipertensão estejam bem estabelecidas, nem todos os pacientes respondem da mesma forma às intervenções padrão. A heterogeneidade da população hipertensa, que pode incluir idosos, pessoas com comorbidades ou populações de difícil acesso aos serviços de saúde, exige uma abordagem mais individualizada (Santos et al., 2021). Além disso, as estratégias não farmacológicas, como a promoção de mudanças no estilo de vida, são muitas vezes subutilizadas ou mal implementadas, o que compromete os resultados do tratamento.
A formação contínua dos profissionais de saúde também é uma questão crítica. Muitos profissionais de saúde da APS não têm treinamento suficiente sobre o manejo adequado da hipertensão ou sobre as últimas atualizações nas diretrizes de tratamento. Isso pode levar à aplicação de tratamentos desatualizados ou à falta de estratégias eficazes para lidar com os desafios específicos de grupos populacionais vulneráveis, como os idosos ou os pacientes com múltiplas comorbidades (Costa et al., 2021). Estudo de Pereira et al. (2023) destaca que a falta de capacitação constante nas práticas de manejo da hipertensão limita as abordagens inovadoras para o controle da pressão arterial.
4.3 Desigualdade no acesso ao cuidado
A desigualdade no acesso ao cuidado é uma barreira significativa para o controle da hipertensão, especialmente em países em desenvolvimento ou em áreas rurais. A literatura revela que muitos pacientes não têm acesso contínuo aos serviços de saúde, o que dificulta a monitorização regular da pressão arterial e a implementação de estratégias de controle (Gonçalves et al., 2022). Fatores como a distância das unidades de saúde, a escassez de profissionais qualificados e a falta de recursos adequados em áreas periféricas contribuem para o desfecho desfavorável no manejo da hipertensão.
Além disso, a dificuldade de integração entre os níveis de atenção (primária, secundária e terciária) ainda é um problema importante, pois a falta de comunicação eficiente entre os diferentes níveis de atenção pode resultar em cuidados fragmentados, dificultando o acompanhamento contínuo dos pacientes hipertensos (Souza et al., 2021).
4.4 Falta de dados sobre populações específicas
A literatura sobre hipertensão na atenção primária também carece de dados robustos sobre populações específicas, como pacientes com comorbidades, idosos e populações de risco social. Estudos focados nessas populações são frequentemente limitados, o que dificulta a adaptação das estratégias terapêuticas a diferentes grupos (Cunha et al., 2021). A maioria dos estudos realizados até o momento não conseguiu abordar adequadamente as condições socioeconômicas, culturais e geográficas que afetam o controle da hipertensão, o que limita a generalização dos achados para ma população mais ampla.
4.5 Direcionamento das futuras pesquisas
Com base nas lacunas identificadas, as futuras pesquisas devem se concentrar em estratégias de melhoria da adesão ao tratamento, considerando fatores como educação em saúde, suporte social e intervenções tecnológicas, como o uso de aplicativos e plataformas de monitoramento remoto. Além disso, é essencial investir em estudos focados nas populações vulneráveis, para garantir que as estratégias terapêuticas sejam adequadas e eficazes para todos os grupos da sociedade. A formação contínua dos profissionais de saúde, com ênfase em práticas baseadas em evidências e personalização do cuidado, também deve ser uma prioridade nas políticas de saúde pública.
5. Análise e Sumarização dos Dados
A análise e sumarização dos dados é uma etapa crucial em uma revisão integrativa, pois permite organizar e interpretar as informações de forma clara e objetiva, facilitando a compreensão dos principais achados. A abordagem qualitativa adotada nesta revisão tem como objetivo identificar padrões recorrentes nos estudos selecionados, avaliar a robustez das evidências disponíveis e discutir as implicações para a prática clínica e as políticas de saúde pública, especialmente no contexto da hipertensão arterial na atenção primária à saúde.
5.1 Características gerais dos estudos incluídos
Os estudos selecionados para esta revisão abordam diferentes aspectos da hipertensão arterial na atenção primária à saúde, com foco principal no perfil clínico e epidemiológico dos pacientes, adesão ao tratamento e eficácia das estratégias terapêuticas. A maioria dos estudos inclui pacientes adultos, com predominância de idosos, o que reflete a maior prevalência de hipertensão nessa faixa etária (Garcia et al., 2022). Também foi observada uma heterogeneidade nas populações estudadas, com variação em termos de comorbidades, nível socioeconômico e acesso aos serviços de saúde, o que impacta diretamente os resultados e as estratégias de manejo adotadas.
5.2 Análise qualitativa das categorias temáticas
- Perfil clínico e epidemiológico: Os estudos indicam que os principais fatores de risco para a hipertensão na atenção primária incluem histórico familiar, sedentarismo, obesidade, dieta inadequada e consumo excessivo de sódio e álcool. Além disso, condições comórbidas como diabetes mellitus, dislipidemia e doenças cardiovasculares são frequentemente associadas à hipertensão, o que requer uma abordagem terapêutica mais integrada e individualizada (Silva et al., 2021). A prevalência de hipertensão na população atendida na atenção primária é elevada, com destaque para a faixa etária acima de 60 anos, o que ressalta a necessidade de estratégias direcionadas a este grupo.
- Adesão ao tratamento: A análise dos estudos sobre adesão ao tratamento revela que muitos pacientes não seguem rigorosamente as orientações médicas, o que prejudica o controle da hipertensão. Fatores como esquecimento, custo d
- os medicamentos, efeitos adversos, falta de conhecimento sobre a doença e barreiras culturais têm sido identificados como principais obstáculos à adesão (Santos et al., 2021). Por outro lado, fatores como o apoio familiar, a educação em saúde e o uso de tecnologias para monitoramento remoto têm mostrado efeitos positivos na melhoria da adesão ao tratamento. A abordagem mais eficaz parece ser aquela que integra suporte social, educação continuada e estratégias personalizadas de intervenção.
- Eficácia das estratégias terapêuticas: A combinação de intervenções farmacológicas e não farmacológicas tem se mostrado a estratégia mais eficaz no controle da hipertensão. Os estudos revelam que o uso de medicamentos, como os inibidores da enzima conversora de angiotensina (IECA) e os diuréticos, é fundamental para o controle da pressão arterial, especialmente quando associados à implementação de mudanças no estilo de vida (Barros et al., 2021). A prática regular de atividade física, a redução do consumo de sal e a adoção de uma dieta balanceada são fatores críticos que contribuem para a redução da pressão arterial. Além disso, a promoção de hábitos saudáveis deve ser priorizada na atenção primária, considerando que a hipertensão é uma condição crônica, que requer acompanhamento contínuo.
5.3 Implicações para a prática clínica e políticas de saúde
A análise dos dados encontrados nesta revisão integrativa oferece várias implicações para a prática clínica e para a formulação de políticas públicas voltadas para o controle da hipertensão na atenção primária. Primeiramente, é necessário fortalecer a educação em saúde e os programas de promoção de hábitos saudáveis nas comunidades atendidas, com ênfase na prevenção primária da hipertensão, especialmente em populações de risco. Além disso, a implementação de estratégias para melhorar a adesão ao tratamento, como o uso de tecnologias de monitoramento remoto e a criação de programas de apoio social, é essencial para garantir a continuidade do tratamento e melhorar os resultados de saúde (Costa et al., 2021).
É também imperativo que as políticas públicas promovam a formação contínua dos profissionais de saúde, para que eles estejam sempre atualizados em relação às melhores práticas para o manejo da hipertensão. A integração dos serviços de saúde, que permita uma abordagem mais coordenada entre a atenção primária, secundária e terciária, é fundamental para o sucesso no controle da hipertensão e na redução das complicações associadas.
A revisão integrativa revelou que, embora existam estratégias eficazes para o manejo da hipertensão na atenção primária, ainda existem desafios significativos relacionados à adesão ao tratamento, à personalização das intervenções e à formação dos profissionais de saúde. Para superar essas barreiras, é necessário implementar políticas públicas maiseficazes, com foco na educação em saúde, no uso de tecnologias inovadoras e na promoção de mudanças comportamentais sustentáveis. As evidências analisadas reforçam a importância da abordagem integrada, que combine intervenções farmacológicas e não farmacológicas, para um controle mais eficaz da hipertensão e a prevenção de complicações associadas.
CONSIDERAÇÕES FINAIS
A hipertensão arterial (HAS) é um dos principais problemas de saúde pública no Brasil e no mundo, especialmente no contexto da atenção primária à saúde (APS), onde a maioria dos pacientes é atendida. Esta revisão integrativa abordou diversos aspectos relacionados à hipertensão na APS, com foco no perfil clínico e epidemiológico dos pacientes, nas estratégias terapêuticas adotadas e nos fatores que influenciam a adesão ao tratamento. A análise dos estudos disponíveis evidenciou que, apesar dos avanços nas abordagens terapêuticas e no cuidado à hipertensão, ainda existem desafios significativos que precisam ser superados para melhorar os resultados de saúde dessa população.
Os principais achados desta revisão indicam que, na APS, os pacientes hipertensos frequentemente apresentam características comuns, como histórico de comorbidades, idade avançada e fatores de risco como obesidade, sedentarismo e consumo excessivo de sal. Esses fatores agravam a condição da hipertensão e exigem estratégias terapêuticas personalizadas. A adesão ao tratamento continua sendo um grande desafio, com os pacientes enfrentando barreiras significativas, como efeitos adversos dos medicamentos, custo elevado, falta de apoio social e pouco conhecimento sobre a doença. Além disso, as estratégias terapêuticas, embora eficazes, frequentemente não são implementadas de forma adequada, o que leva a resultados insatisfatórios no controle da hipertensão.
A combinação de intervenções farmacológicas e não farmacológicas mostrou ser a abordagem mais eficaz, mas é fundamental que as intervenções sejam adaptadas às necessidades individuais dos pacientes. A promoção de hábitos saudáveis e a implementação de mudanças no estilo de vida, como a prática regular de exercícios físicos, a alimentação saudável e a redução do consumo de sal, são essenciais para o controle adequado da pressão arterial. Contudo, a falta de recursos, a escassez de profissionais capacitados e as desigualdades no acesso ao cuidado ainda limitam a eficácia dessas intervenções.
A partir dos resultados desta revisão, é possível afirmar que as estratégias para o controle da hipertensão na APS precisam ser mais abrangentes e integradas. A educação em saúde, a adesão ao tratamento e o uso de tecnologias de monitoramento remoto são fundamentais para melhorar o acompanhamento dos pacientes e aumentar as taxas de adesão ao tratamento. A formação contínua dos profissionais de saúde é outro aspecto crucial, pois muitos ainda carecem de atualização sobre as melhores práticas para o manejo da hipertensão e sobre as intervenções mais recentes para a promoção de saúde.
Além disso, a implementação de políticas públicas que favoreçam o acesso igualitário aos cuidados de saúde e a ampliação dos serviços de saúde nas áreas mais remotas são essenciais para reduzir as desigualdades no controle da hipertensão. As políticas de saúde devem priorizar a integração dos níveis de atenção, promovendo a continuidade do cuidado desde a atenção primária até os níveis secundário e terciário, o que permitirá um manejo mais eficiente da hipertensão e a redução de complicações a longo prazo.
Apesar da riqueza dos estudos revisados, algumas limitações foram identifcadas. A maioria dos estudos não abordou de maneira aprofundada as desigualdades sociais, culturais e econômicas que afetam o controle da hipertensão, especialmente em populações vulneráveis. Além disso, muitos estudos ainda não exploram adequadamente as intervenções não farmacológicas, como a promoção de hábitos saudáveis, em profundidade. Estudos mais específicos sobre essas populações, como idosos e pessoas com múltiplas comorbidades, são necessários para orientar práticas clínicas mais eficazes.
Sugere-se que futuras pesquisas investiguem mais a fundo as barreiras sociais e culturais à adesão ao tratamento da hipertensão, explorem novas abordagens terapêuticas, como o uso de tecnologia para monitoramento remoto, e avaliem a efetividade de programas de educação em saúde direcionados às populações em risco. Estudos também devem se concentrar em formas de melhorar a integração dos serviços de saúde para garantir que o paciente hipertenso tenha um acompanhamento contínuo e adequado ao longo do tempo.
A hipertensão arterial continua sendo um desafio significativo para a saúde pública, principalmente no contexto da atenção primária à saúde. Embora as evidências mostrem que estratégias terapêuticas eficazes estão disponíveis, a adesão ao tratamento e a personalização das intervenções ainda representam obstáculos importantes para o controle adequado da doença. Esta revisão integrativa evidenciou a necessidade de um modelo de cuidado integrado, que combine tratamento farmacológico e não farmacológico, promovendo uma abordagem centrada no paciente. A implementação de estratégias educacionais, o apoio social, o monitoramento remoto e a formação contínua dos profissionais de saúde são elementos-chave para melhorar o controle da hipertensão e reduzir as complicações associadas.
REFERÊNCIAS
ALMEIDA, Tatiane Silva; FERRAZ, Mariane Alves de Oliveira; GOMES, Fábio Augusto Lima. Barreiras e facilitadores para a adesão ao tratamento antihipertensivo: uma revisão integrativa. Revista de Saúde Coletiva, v. 31, n. 2, p. 1-15, 2021.
BARROS, Doriane Ferreira; SILVA, Alessandra Oliveira; SOUZA, Ednalva Lúcia Oliveira. Fatores socioeconômicos e controle da hipertensão arterial na atenção primária. Revista de Saúde Coletiva, v. 31, n. 2, p. 1-12, 2021.
BURNIER, M., & EGAN, B. M. Adherence in hypertension. Circulation Research, 124(7), 1124-1140, 2019;
CAREY, R. M., MUNTNER, P., BOSWORTH, H. B., & WHELTON, P. K. (2018). Prevention and control of hypertension: JACC Health Promotion Series. Journal of the American College of Cardiology, 72(11), 1278-1293, 2018;
COSTA, Raquel Siqueira; SANTOS, Simone Pereira dos; LIMA, Roberta Cristiane Soares. Avaliação da adesão ao tratamento antihipertensivo na atenção primária à saúde. Revista de Saúde Pública, v. 55, p. 1-10, 2021;
CUNHA, Edna Maria Andrade da; LIMA, Claudia Tavares Costa; GOMES, Fabiana Silva. Avaliação da adesão ao tratamento antihipertensivo e fatores associados na atenção primária. Revista Brasileira de Medicina de Família e Comunidade, v. 16, n. 43, p. 1-10, 2021;
DE SOUZA MACIEL FERREIRA, Juliana Eunice; SOUSA, Joana Maria da Silva; FERREIRA, Silvana Bezerra. Gestão da hipertensão arterial e diabetes mellitus na atenção primária à saúde em tempos de pandemia por COVID-19: análise crítico- reflexiva. Cultura de los Cuidados, n. 69, p. 81-92, 2024. Disponível em: http://hdl.handle.net/10045/147944;
FERNANDES, Ana Paula; BARBOSA, Andressa dos Santos; CUNHA, Rosângela Xavier. Impacto de programas educativos no controle da hipertensão arterial na atenção primária. Revista de Enfermagem UFPE On Line, v. 15, n. 1, p. e244567, 2021;
FERREIRA MACIEL, Amanda Pereira; SILVA, Cristiane Araújo. Fatores associados ao controle da hipertensão arterial entre usuários atendidos na estratégia saúde da família. Brazilian Journal of Implantology and Health Sciences, v. 6, n. 7, p. 1441-1451, 2024. Disponível em: https://doi.org/10.36557/2674- 8169.2024v6n7p1441-1451;
FERREIRA, Nádia Maria; SANTOS, Andrea Costa dos. Uso de tecnologias digitais no monitoramento de pacientes hipertensos na atenção primária. Revista Brasileira de Telemedicina e Telessaúde, v. 9, n. 2, p. 1-10, 2021;
GARCIA, Maria do Socorro; ANDRADE, Simone Oliveira; FREITAS, Ana Paula dos Santos. Informações integradas para prevenção e controle da hipertensão arterial no Ceará. Nota Integrada Informativa – Doenças Hipertensivas, 2022. Disponível em: Cópia de Nota Integrada Informativa_Doenças Hipertensivas_2024;
GONÇALVES, Larissa Maia; LOPES, Vânia Soares; NASCIMENTO, Joyce Oliveira. Fatores socioeconômicos e controle da hipertensão arterial na atenção primária. Revista de Saúde Coletiva, v. 32, n. 3, p. 1-12, 2021;
LIMA, Maria Eulália Gomes; MOREIRA, Rosângela Costa. Avaliação da efetividade de programas de atividade física no controle da hipertensão na atenção primária. Revista Brasileira de Atividade Física e Saúde, v. 26, p. e0128, 2021;
MARTINS, Lúcia Costa; LIMA, Juliana dos Santos. Eficácia de intervenções não farmacológicas no controle da hipertensão arterial na atenção primária: uma revisão sistemática. Cadernos de Saúde Pública, v. 37, n. 8, p. e00234520, 2021;
MENDES, Kátia Dantas Souza; COSTA, Roberta Ferreira. Eficácia de intervenções não farmacológicas no controle da hipertensão arterial na atenção primária: uma revisão sistemática. Cadernos de Saúde Pública, v. 37, n. 8, p. e00234520, 2021;
MINISTÉRIO DA SAÚDE. Hipertensão arterial: saúde alerta para a importância da prevenção e tratamento. Portal do Ministério da Saúde, 2024. Disponível em: Hipertensão arterial: Saúde alerta para a importância da prevenção e tratamento — Ministério da Saúde;
MILLS, K. T., STEFANESCU, A., & HE, J. The global epidemiology of hypertension. Nature Reviews Nephrology, 16(4), 223-237, 2020;
OLIVEIRA, Fernanda Mônica Santos; SANTOS, Fátima de Souza; SILVA, Ana Lúcia dos Santos. Estratégias de educação em saúde para o controle da hipertensão arterial na atenção primária: uma revisão sistemática. Revista de Enfermagem UFPE On Line, v. 15, n. 1, p. e244567, 2021;
OLIVEIRA, José Pinto; SILVA, Ana Karla Bezerra. Estratégias de educação em saúde para o controle da hipertensão arterial na atenção primária. Revista Brasileira de Educação Médica, v. 45, n. 1, p. e20210012, 2021;
PEREIRA, Lúcia Ferreira; SILVA, Raquel Aparecida da. Avaliação da qualidade de vida de pacientes hipertensos na atenção primária à saúde. Revista Brasileira de Hipertensão, v. 28, n. 1, p. 1-8, 2021;
PEREIRA, Maria Gila; SANTOS, Júlia Lúcia da Silva. Prevalência e fatores associados à hipertensão arterial sistêmica em adultos residentes em São Luís, Maranhão. Revista Foco, v. 15, n. 3, p. 1-12, 2023. Disponível em: https://doi.org/10.54751/revistafoco.v17n10-023;
RODRIGUES, Rúbia Cristina; ALVES, Mariane Nascimento; SILVA, Patrícia Lima. Barreiras e facilitadores para a adesão ao tratamento antihipertensivo: uma revisão integrativa. Revista de Saúde Coletiva, v. 31, n. 2, p. 1-15, 2021;
SANTOS, Ana Carla Oliveira; RIBEIRO, Caroline de Lima; SILVA, Maria Luiza dos Santos. Tendências na prevalência de hipertensão arterial sistêmica e na frequência de seu controle no Brasil: Pesquisa Nacional de Saúde 2013 e 2019. Ciência & Saúde Coletiva, v. 27, n. 9, p. 3545-3556, 2022. Disponível em: https://doi.org/10.1590/1413-81232021269.08092021;
SANTOS, Maria Aparecida dos; PEREIRA, Caroline Oliveira. Impacto de programas educativos no controle da hipertensão arterial na atenção primária. Revista de Enfermagem UFPE On Line, v. 15, n. 1, p. e244567, 2021;
SILVA, Adriana Rocha; SOUSA, Vanessa Cristina; GOMES, Mariana Fátima. Avaliação da qualidade de vida de pacientes hipertensos na atenção primária à saúde. Revista Brasileira de Hipertensão, v. 28, n. 1, p. 1-8, 2021;
SILVA, Roberto Américo; SANTOS, Raquel Lima; ALVES, Juliana Tavares. Manejo da hipertensão arterial na atenção primária: uma revisão integrativa. ResearchGate, 2023. Disponível em: https://www.researchgate.net/publication/382321003_MANEJO_DA_HIPERTENSAO_ARTERIAL_NA_ATENCAO_PRIMARIA?utm_source=chatgpt.com;
SOUZA, Davi Lima; SILVA, Márcia Santos; PEREIRA, Renata Souza. Uso de tecnologias digitais no monitoramento de pacientes hipertensos na atenção primária. Revista Brasileira de Telemedicina e Telessaúde, v. 9, n. 2, p. 1-10, 2021;
SOUZA, Juliano Alves; PEREIRA, Sabrina Silva; SOUSA, Luciana Viana. Cuidados para o controle da hipertensão arterial na atenção primária à saúde. Brazilian Journal of Implantology and Health Sciences, v. 5, n. 4, p. 1-10, 2023. Disponível em: https://doi.org/10.36557/2674-8169.2024v6n3p86-94;
SOUZA, Vanessa Rodrigues; SANTOS, Tatiane Soares; MARTINS, Renata Cristina. Experiências de acesso e uso da atenção primária à saúde por pacientes hipertensos. Revista da Escola de Enfermagem da USP, v. 56, p. e20220045, 2022. Disponível em: https://doi.org/10.1590/1980-220X-REEUSP-2023-0347pt;
WHELTON, P. K., CAREY, R. M., ARONOW, W. S., CASEY JR, D. E., COLLINS, K. J., DENNISON HIMMELFARB, C., … & WRIGHT JR, J. T. ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA guideline for the prevention, detection, evaluation, and management of high blood pressure in adults. Journal of the American College of Cardiology, 71(19), e127-e248, 2018;
WHITTEMORE, Robin; KNOFF, Anne M. The integrative review: updated methodology. Journal of Advanced Nursing, v. 52, n. 5, p. 546-553, 2005;
WILLIAMS, B., MANCIA, G., SPIERING, W., ROSEI, E. A., AZIZI, M., BURNIER, M. & SCHMIEDER, R. E. ESC/ESH Guidelines for the management of arterial hypertension. European Heart Journal, 39(33), 3021-3104, 2018;
WORLD HEALTH ORGANIZATION (WHO). WHO guideline for the pharmacological treatment of hypertension in adults. Geneva: WHO, 2021.
