PERCEPTION OF LOWER URINARY TRACT SYMPTOMS IN MEN: A DESCRIPTIVE STUDY IN OUTPATIENT CLINIC PATIENTS
REGISTRO DOI: 10.69849/revistaft/ni10202410131508
Gustavo Caltran Nonato de Oliveira; Pedro Cesario Chaves; Jose Lucas Rodrigues Salgueiro; Isabella Martelli Rocca; Fernanda Cechinato Ferreira; Orientador: Otavio Soriano Teruel Pagamisse
Resumo
Objetivo: Estudo descritivo sobre percepção de sintomas urinários baixos (LUTS) em homens randomicamente interrogados.
Métodos: Foram entrevistados 220 homens, pacientes ou acompanhantes, presentes no ambulatório de especialidades médicas multidisciplinares do Complexo Hospitalar de Sorocaba entre os meses de Fevereiro e Maio de 2024 selecionados de maneira aleatória. Foram incluídos todos os homens acima de 30 anos, com fator de exclusão aqueles já sabidamente com LUTS.
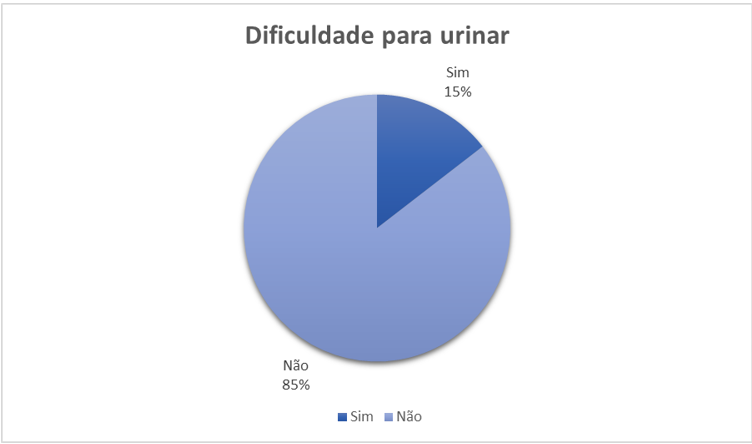
Resultados: 85% dos entrevistados negaram apresentar sintomas urinários quando questionados diretamente, apesar disso, 49% apresentaram LUTS moderados ou graves de acordo com a pontuação obtida no IPPS.
Conclusão: Os sintomas urinários possuem prevalência considerável na população amostrada nesse estudo, contudo, não há percepção do paciente de sua condição na mesma intensidade.
Palavras ou expressões-chave: Hiperplasia Prostática; Sintomas do Trato Urinário Inferior; Escala Internacional de Sintomas Prostáticos.
Abstract
Objective: A descriptive study investigating the perception of lower urinary tract symptoms (LUTS) among randomly surveyed men.
Methods: A total of 220 men, either patients or companions, present at the multidisciplinary medical specialties outpatient clinic at the Sorocaba Hospital Complex between February and May 2024, were randomly selected for interviews. The study included all men over 30 years of age, with the exclusion of those already diagnosed with LUTS.
Results: When asked directly, 85% of respondents denied experiencing urinary symptoms. Nevertheless, 49% were found to have moderate to severe LUTS according to the International Prostate Symptom Score (IPSS).
Conclusion: Urinary symptoms are significantly prevalent in the population sampled in this study. However, there is a discrepancy between the presence of symptoms and the patients’ awareness of their condition.
Key-words: Benign Prostatic Hyperplasia; Lower Urinary Tract Symptoms; International Prostate Symptom Score.
Introdução:
A hiperplasia prostática benigna (HPB) é uma das condições benignas mais comuns em homens, manifestando-se clinicamente em 25% dos indivíduos do sexo masculino acima de 55 anos e em 50% daqueles acima dos 75 anos1. Com prevalência crescente a cada ano, entre 1990 e 2019 houve aumento de 105% dos casos da doença prostática2. Apesar de apresentar etiologia não totalmente conhecida, acredita-se tratar-se de uma influência multifatorial. Podemos citar a ação hormonal da di-hidrotestosterona (DHT) na proliferação de células prostáticas, o defeito na recaptação de glicose e hiperinsulinemia presentes na síndrome metabólica, o estado inflamatório crônico e a herança genética autossômica dominante, risco relativo quatro vezes mais alto que a população normal para desenvolver a doença2.
São três os principais fatores que influenciam diretamente a sintomatologia da HPB: o componente mecânico, decorrente do aumento volumétrico prostático, com diminuição do diâmetro, aumento da resistência uretral e consequente esvaziamento vesical prejudicado; o componente dinâmico, com o aumento da ação alfa-adrenérgica devido à quantidade de receptores no local; e, por fim, o componente vesical, refletido em hiperatividade ou hipoatividade, em fases mais avançadas, do músculo detrusor, consequência do esforço contínuo para urinar3.
O quadro clínico da HPB é diverso e pode manifestar-se de forma perene e progressiva ou intermitente. Os sintomas do trato urinário inferior (STUI ou LUTS) dividem-se naqueles de armazenamento, como polaciúria, noctúria, incontinência e enurese, esvaziamento, tal qual jato fraco e/ou intermitente, esforço, hesitação e gotejamento terminal, e, enfim, pós-miccionais, contemplados por tenesmo vesical e gotejamento pós-miccional. A noctúria, assim como as alterações no jato urinário, aparentam ser os sintomas preditivos mais importantes4.
Diferentes escores vêm sendo usados mundialmente para avaliar os sintomas do trato urinário inferior, sendo um deles o International Prostate Symptom Score (IPSS). O questionário foi desenvolvido pela American Urological Association (AUA), é validado no Brasil e é uma ferramenta recomendada internacionalmente na avaliação diagnóstica de LUTS secundários à HPB. O questionário IPSS consiste em sete perguntas sobre sintomas urinários, com pontuação de 0 a 5 pontos, e uma pergunta sobre a qualidade de vida, podendo somar de 1 a 6 pontos. São considerados com sintomas leves os pacientes que pontuam até 7 pontos, com sintomas moderados aqueles com pontuação entre 8 e 19, e com sintomas graves aqueles com pontuação maior ou igual a 204.
Considerando a relevância epidemiológica da doença e a alta incidência nos últimos anos, faz-se necessário, por meio do IPSS, elucidar a sintomatologia e seus deflagradores. Este é um estudo descritivo com o objetivo de avaliar a percepção dos sintomas do trato urinário baixo em homens.
Materiais e Métodos:
O projeto de pesquisa foi previamente aprovado pela Comissão de Ética e Pesquisa da Pontifícia Universidade Católica de São Paulo (PUC-SP), tendo sido obtido consentimento livre e esclarecido de todos os participantes. Os critérios de inclusão para participação na pesquisa foram sexo masculino e idade acima de 30 anos, sendo excluídos pacientes já diagnosticados com LUTS.
Foram entrevistados 220 pacientes ou acompanhantes, de sexo masculino, com idade entre 32 e 92 anos presentes em ambulatório de especialidade médicas de hospital de nível terciário entre os meses de Fevereiro e Maio de 2024.
Além da aplicação do questionário IPPS foram realizadas perguntas diretas sobre idade, escolaridade, presença de sintomas urinários, tempo desde a última consulta com urologista, presença de comorbidades e realização de cirurgia prostática prévia.
O modelo de questionário IPPS utilizado na pesquisa está disposto a seguir:
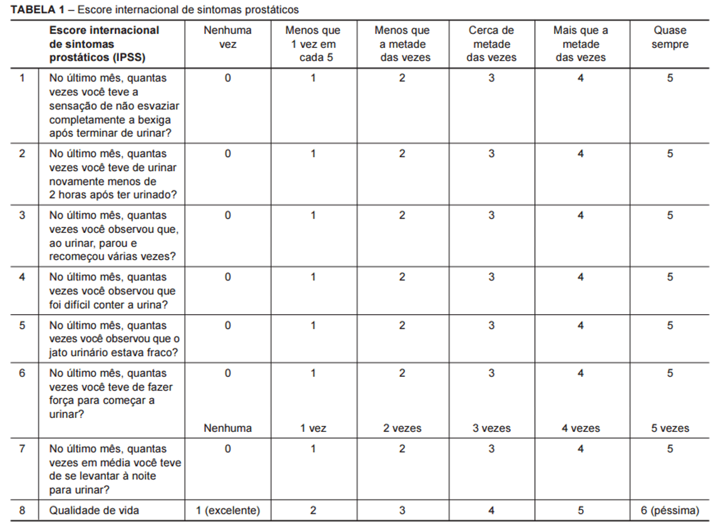
Os participantes responderam os questionários sob supervisão dos pesquisadores, que estavam disponíveis para sanar eventuais dúvidas durante o preenchimento. Os dados obtidos foram computados para o programa Planilhas Google, posteriormente analisados pela equipe de pesquisadores e os resultados obtidos estão dispostos a seguir:
Resultados:
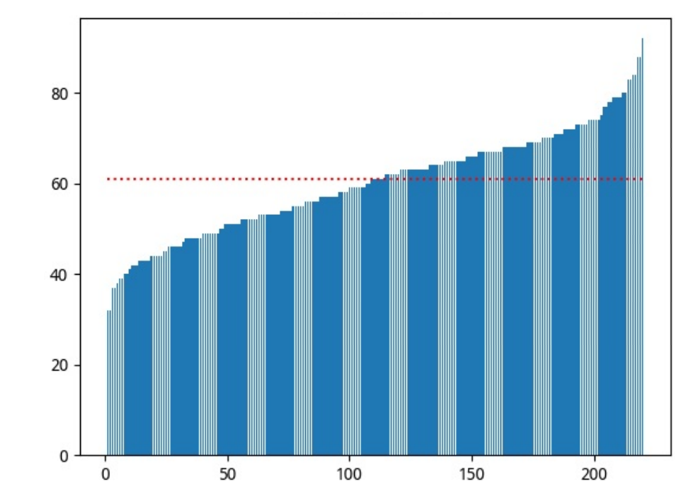
A idade mínima dos pacientes entrevistados foi 32 anos e a máxima 92 anos. A média e a mediana das idades dos participantes foram respectivamente 59,89 e 61. A mediana está destacada no gráfico a seguir:
Gráfico 1 – Idade x Número de entrevistados:
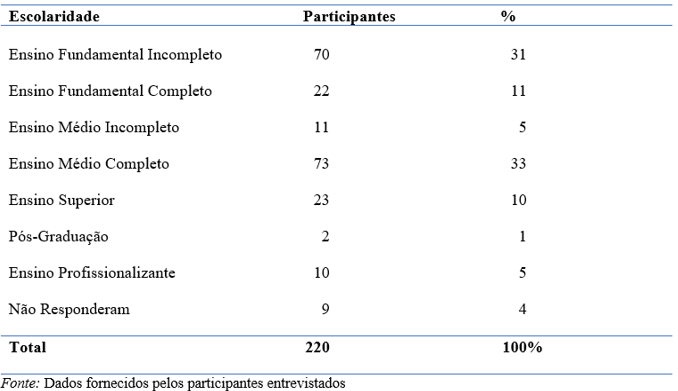
Aproximadamente 33% dos entrevistados haviam completado o ensino médio e 31% não possuía ensino fundamental completo . O restante dos dados obtidos sobre a escolaridade dos participantes estão descritos na tabela a seguir:
Tabela 1
Quando questionados diretamente, 14,54% dos participantes afirmaram apresentar dificuldade no ato de urinar enquanto 85,46% referiram não apresentar. Quando solicitados para preencher o questionário IPPS, 19,54% não responderam completamente, 31,36% pontuaram até 7 pontos, 33,63% pontuaram entre 8 e 19 pontos e 15,45% pontuaram 20 ou mais pontos. Os resultados estão dispostos nos gráficos a seguir:

A pontuação média entre os participantes que responderam completamente o questionário foi 11,85 enquanto a mediana foi de 9.
Os 220 entrevistados foram questionados sobre o tempo desde sua última consulta com urologista e os dados obtidos estão dispostos a seguir na Tabela 2
Tabela 2 – Tempo desde a última consulta com urologista

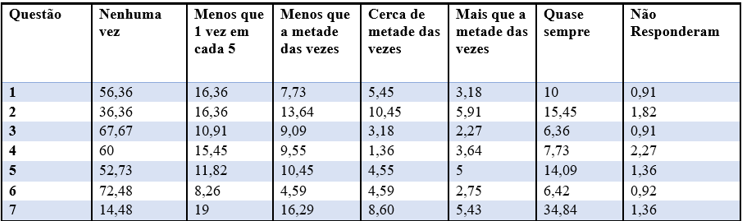
A distribuição das respostas em cada questão do IPPS está exposta em porcentagem na Tabela 3 mostrada abaixo:
Tabela 3 – Distribuição das respostas por questão do IPPS (%)
88 participantes afirmaram não possuir nenhuma comorbidade. As principais comorbidades encontradas entre os entrevistados estão dispostas no Gráfico 2, mostrado a seguir:
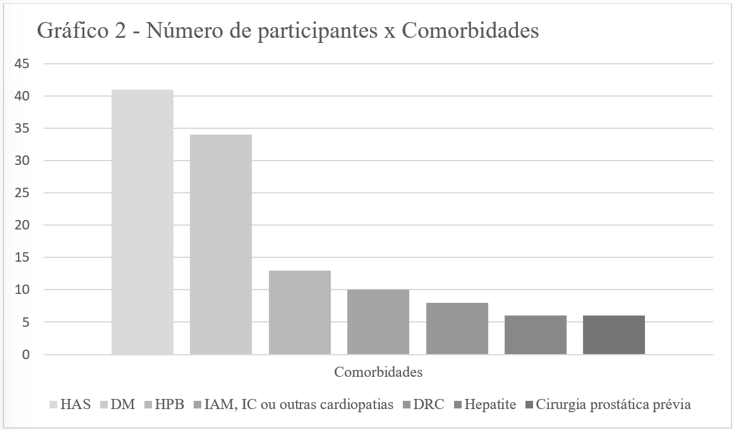
Legenda: HAS – Hipertensão Arterial Sistêmica (41); DM – Diabetes Mellitus (34); HPB – Hipertrofia Prostática Benigna (13); IAM – Infarto Agudo do Miocárdio, IC – Insuficiência Cardíaca (10); DRC – Doença Renal Crônica (8); Hepatite (6); Cirurgia Prostática Prévia (6).
Discussão
Ao analisar os resultados da pesquisa, nota-se que 85% dos entrevistados negaram apresentar sintomas urinários quando questionados diretamente, apesar disso, 49% apresentaram LUTS moderados ou graves de acordo com a pontuação obtida no IPPS. Há de se considerar que não foram contabilizadas as pontuações de participantes que não responderam completamente o questionário.
A noctúria foi o sintoma mais frequente relatado pelos participantes, com cerca de 35% dos entrevistados relatando necessidade de urinar em média 5 vezes por noite. Acredita-se que possa existir um viés nessa estatística, já que as colunas “Quase sempre” e “5 vezes” coincidem. Por conta disso, alguns participantes podem ter pretendido dizer que se levantam quase todas as noites para urinar (sem mencionar o número exato de vezes), ao invés de afirmar que se levantam, em média, 5 vezes por noite.
Observa-se que 36,3% dos participantes nunca consultaram um urologista, representando a maior parcela da amostra (80 pessoas). Entre os que realizaram consultas, 21% (46 pessoas) o fizeram há mais de dois anos. Os resultados também revelaram que 47% dos entrevistados não haviam completado o ensino médio. Tais fatores podem estar relacionados com menor compreensão da HPB como doença e o não reconhecimento de seus sintomas por parte da população amostrada.
Estudos mostraram que muitos pacientes com baixo nível educacional podem apresentar dificuldades para responder corretamente o questionário IPSS, além de que a incidência de hiperplasia prostática benigna (HPB) aumenta a partir dos 50 anos, faixa etária em que muitos homens podem apresentar diminuição da acuidade visual e/ou déficits cognitivos, necessitando de ajuda para responder ao questionário5.
Entre as dificuldades encontradas durante o desenvolvimento deste trabalho, destacam-se a baixa acuidade visual, o analfabetismo e a dificuldade de compreensão, principalmente entre os pacientes mais idosos e com menor escolaridade. Tais fatores levaram alguns participantes a necessitarem de ajuda para a realização do teste, o que reforça a necessidade de adaptações no método de aplicação do questionário para garantir maior precisão diagnóstica nesse grupo populacional.
Evidências indicam que, apesar das limitações observadas em pessoas com menor escolaridade ou déficits cognitivos, o questionário IPSS, quando preenchido com o auxílio de um profissional de saúde, continua sendo uma ferramenta eficaz na avaliação de sintomas do trato urinário inferior nesses pacientes6. O suporte profissional permite que os pacientes com limitações entendam melhor as perguntas, superando barreiras de escolaridade ou cognitivas, o que melhora a precisão do diagnóstico e as decisões clínicas subsequentes.
Conclusão
Os resultados deste estudo demonstram uma prevalência significativa de sintomas urinários na população amostrada. No entanto, observou-se que a percepção dos pacientes em relação à gravidade de sua condição não acompanha a mesma intensidade dos sintomas reportados. Esses achados sugerem a necessidade de estratégias educativas e de conscientização para melhorar o reconhecimento e o manejo adequado dos sintomas urinários pelos pacientes, a fim de promover um tratamento mais eficaz e precoce.
Além disso, embora o questionário IPSS seja autoaplicável, sua compreensão pode ser desafiadora para a população em geral, o que pode resultar em respostas incompletas ou incorretas. Em muitos casos, especialmente entre pacientes com menor nível de escolaridade, é necessária a intervenção de outra pessoa para auxiliar na obtenção das respostas. O uso assistido do IPSS em pacientes com tais limitações não só facilita a coleta de dados, mas também contribui para a inclusão desses indivíduos em avaliações diagnósticas que, de outra forma, poderiam ser comprometidas pela ausência de autonomia no preenchimento do questionário.
Referências
1) LIMA, H.; LORENZETTI, F. Hiperplasia Prostática Benigna. In: Urologia Fundamental. Capítulo 22. Disponível em: https://www.saudedireta.com.br/docsupload/1331413833Urologia_cap22.pdf. Acesso em: 2 out. 2024.
2) GANDHI, J. et al. Clinical considerations for intravesical prostatic protrusion in the evaluation and management of bladder outlet obstruction secondary to benign prostatic hyperplasia. Current Urology, v. 12, n. 1, p. 6–12, 1 out. 2018.
3) AVERBECK, M. et al. Diagnóstico e tratamento da hiperplasia benigna da próstata. Revista AMRIGS, Porto Alegre, v. 54, n. 4, p. 471-477, 2010.
4) ASSOCIAÇÃO MÉDICA BRASILEIRA; CONSELHO FEDERAL DE MEDICINA. Hiperplasia prostática benigna. São Paulo: AMB; Brasília: CFM, 2006. (Projeto Diretrizes).
5) TANEJA, Y. et al. Comparison of Visual Prostate Symptom Score and International Prostate Symptom Score in the evaluation of men with benign prostatic hyperplasia: A prospective study from an Indian population. Prostate International, v. 5, n. 4, p. 158-161, dez. 2017. DOI: 10.1016/j.prnil.2017.04.004. Disponível em: https://doi.org/10.1016/j.prnil.2017.04.004. Acesso em: 2 out. 2024.
6) NETTO JÚNIOR, N. R.; DE LIMA, M. L. The influence of patient education level on the International Prostatic Symptom Score. Journal of Urology, v. 154, n. 1, p. 97-99, jul. 1995. DOI: 10.1097/00005392-199507000-00034.
