SQUAMOUS CELL PAPILLOMA IN THE LABIAL RETROCOMMISSURE REGION: CLINICAL CASE REPORT
REGISTRO DOI: 10.5281/zenodo.7957826
Fernanda Belas dos Santos1
Apoena Erika Melo Lima2
Túlio Silva Rosa3
Angélica Pereira Rocha4
Tayro Dantas5
Ana Lúcia Roselino Ribeiro6
Resumo
Introdução: O Papilomavírus Humano (HPV) é um vírus que se instala em região de pele ou mucosas oral, genital e/ou anal, manifestando tanto em homens como em mulheres. Uma das formas de manifestação do HPV compreende o papiloma de células escamosas, que se trata de uma lesão benigna, de origem da família dos vírus Papoviridae, podendo ser inoculado por via sexual, seja de contato com pele ou mucosa desprotegidas, ou mucosas e peles com pequenas fissuras ou via materno-fetal. Objetivo: Relatar, por meio de um caso clínico, as características clínicas e histopatológicas de uma lesão exofítica, com coloração esbranquiçada em região de retrocomissura labial. Metodologia: Paciente do sexo masculino, 15 anos de idade, melanoderma, foi orientado a comparecer a Clínica de Estomatologia e Patologia Bucal do UNITPAC, para fazer avaliação de uma “bolinha branca” próximo a região de retrocomissura labial. Após avaliação clínica intraoral, adotou-se como hipóteses de diagnóstico: papiloma de células escamosas, condiloma acuminado ou verruga vulgar. Por não suspeitar de malignidade, realizou-se a biópsia excisional e o encaminhamento do espécime para avaliação anatomopatológica. Conclusão: Após a avaliação anatomopatológico, da lesão foi diagnosticada como Papiloma de Células Escamosas. O paciente foi orientado sobre a lesão e foi solicitado a fazer avaliações da região semestralmente.
Palavras-chave: Lesões orais. Odontologia. Papiloma de células escamosas. Papiloma Vírus Humano (HPV).
Abstract
Introduction: The Human Papillomavirus (HPV) is a virus that settles in the oral, genital and/or anal skin or mucous membranes, manifesting in both men and women. One of the forms of manifestation of HPV comprises the squamous cell papilloma, which is a benign lesion, from the family of Papoviridae viruses, and can be inoculated sexually, either by contact with unprotected skin or mucous membranes, or mucous membranes and skin. with small fissures or maternal-fetal route. Objective: To report, through a clinical case, the clinical and histopathological characteristics of an exophytic lesion, with a whitish color in the labial retrocommissure region. Methodology: Male patient, 15 years old, melanoderma, was instructed to attend the Clinic of Stomatology and Oral Pathology at UNITPAC, to evaluate a “white ball” near the labial retrocommissure region. After intraoral clinical evaluation, the following diagnostic hypotheses were adopted: squamous cell papilloma, condyloma acuminata or common wart. Since there was no suspicion of malignancy, an excisional biopsy was performed and the specimen was sent for anatomopathological evaluation. Conclusion: After the anatomopathological evaluation, the lesion was diagnosed as Squamous Cell Papilloma. The patient was instructed about the lesion and was asked to undergo evaluations of the region every six months.
Keywords: Oral lesions. Dentistry. Squamous cell papilloma. Human Papilloma Virus (HPV).
Introdução
O papiloma de células escamosas é uma lesão associada ao vírus Papilomavírus Humano (HPV), que pode ser transmitido pelo contato direto ou por contato direto da mãe para o filho durante o parto, via materno-fetal (ANDRADE et al. 2019). Essas lesões podem acometer diversas regiões na cavidade oral, sendo mais comum em região de língua, lábios e palato duro (CASTRO et al. 2004). Sendo capaz de acometer homens, mas com maior predominância em mulheres (REIS et al. 2020).
A lesão é uma proliferação benigna assintomática, sua apresentação na cavidade oral tem a semelhança de couve-flor com superfície rugosa, no formato de verruga, podendo ter coloração rosa, avermelhada ou branca (ANDRADE et al. 2019). Clinicamente é um nódulo exofítico com um aspecto mole, indolor ou séssil com incontáveis projeções superficiais (ANDRADE et al. 2019). Microscopicamente, o papiloma de células escamosas apresenta um crescimento exacerbado do epitélio escamoso, com projeções epiteliais papilares queratinizada ficando então com projeções digitiformes da camada mais superficial do epitélio (REIS et al. 2020). A nível celular, são observados coilócitos (células claras com alterações promovidas pelo vírus), com núcleos picnóticos e circundadas por halo claro na região da camada espinhosa (ROCHA et al., 2022).
Esse agente patogênico apresenta tropismo através de células epiteliais, especialmente a região da camada basal, ocasionando infecções na mucosa oral, onde provoca a sua proliferação. Com isso, ele não se multiplica em culturas e ocorre a liberação do seu DNA e fica em estado de latência (RIBEIRO, 2018). Além disso, por apresentar hiperplasia da região da camada basal e regiões mitóticas, pode-se, em alguns casos de papilomas, ser confundido com displasia epitelial a nível leve (Neville et a., 2016).
O diagnóstico prévio do papiloma de células escamosas é feito por meio de uma anamnese dirigida, exame clínico e físico e, para estabelecer o diagnóstico final, é necessário o anatomopatológico (REIS et al., 2020). Por ser uma lesão assintomática e que, portanto, muitas vezes é passada despercebida pelo paciente e até mesmo profissional, o seu tempo de presença e evolução na cavidade bucal pode ser desconhecido (REIS et al., 2020). A recomendação para o tratamento é por meio da biópsia excisional, remoção completa da lesão que é enviada para o exame anatomopatológico para assim ter a hipótese de diagnóstico confirmado (DA CRUZ et al., 2021).
As orientações que o cirurgião-dentista deve esclarecer para o paciente é que, mesmo depois do tratamento e remoção total da lesão, o vírus ainda pode permanecer sub-clinicamente nos tecidos da cavidade oral (ROCHA et al., 2022). Portanto, o paciente deve ser orientado quanto aos cuidados com a saúde bucal, avaliações cotidianas com cirurgião-dentista e, quando praticado, a utilização de preservativos como medidas protetivas para práticas sexuais (ROCHA et al., 2022).
Apesar de ser uma lesão oral que é de fácil identificação, diagnóstico e tratamento, o crescimento do número de casos de transmissão do papiloma de células escamosas vem crescendo a cada dia (RIBEIRO, 2018), em razão, principalmente, de descuidos com as práticas sexuais orais desprotegidas (CASTRO et al., 2004; XAVIER et al. 2007).
Portanto, o objetivo desse trabalho é relatar um caso clínico abordando as características clínicas e histopatológicas do papiloma de células escamosas, de um paciente que compareceu a uma clínica de estomatologia e patologia bucal de um centro de ensino.
Relato de caso clínico
Paciente, 15 anos de idade, do sexo masculino, melanoderma, foi orientado pela Ortodontista a comparecer, juntamente com um responsável, a clínica de Estomatologia e Patologia Bucal do Centro Universitário Tocantinense Presidente Antônio Carlos – UNITPAC, para fazer avaliação de “bolinha branca” próximo a região de retrocomissura labial.
Durante a anamnese, o paciente relatou não sentir nenhuma sintomatologia, bem como, observação de processo sangramento espontâneo. O responsável (pai) e o paciente não souberam relatar o tempo de crescimento da lesão, apenas observaram após orientação da cirurgiã-dentista responsável pelo atendimento ortodôntico.
Em exame extra oral, a região de gânglio linfáticos e muscular não apresentavam nenhuma alteração digna de nota. No exame clínica intra oral, observou-se o paciente fazendo uso de aparelho ortodôntico do tipo fixo e, as regiões cervicais dos dentes em tratamento apresentavam-se com acúmulo de biofilme e gengiva inflamada. Próximo a região de comissura labial direita, em mucosa jugal e em região dos dentes 11, 12 e 13 observou-se lesão única, esbranquiçada, de aproximadamente 1cm em seu maior diâmetro, de superfície verrucosa, com projeções, consistência mole, base pediculada, com sua inserção superficial, com limites e bordas bem definidas, indolor e não sangrante a palpação (Figura 1).
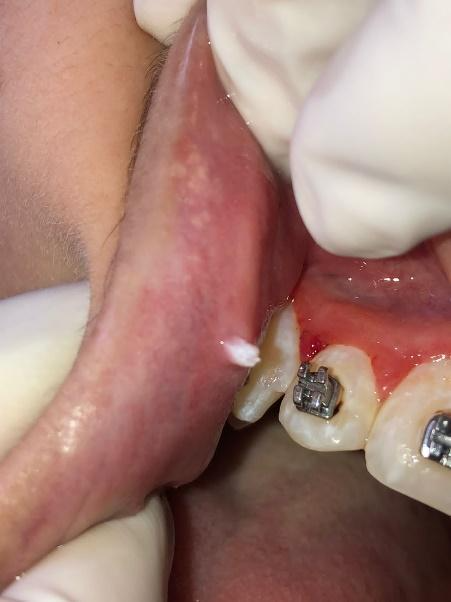
Figura 1: Apresentação clínica da lesão próximo a região de comissura labial. Fonte: Autoria própria.
Com base nos achados clínicos, características da lesão e anamnese, sugeriu-se como hipótese de diagnóstico prévio as lesões: papiloma de células escamosas, condiloma e hiperplasia fibrosa inflamatória. Após estabelecida a hipótese de diagnóstico e estudo do caso, observou-se que a lesão não apresentava suspeita de malignidade e para fechar o diagnóstico, adotou-se a biópsia excisional como forma de obter o material para análise anatomopatológico e, assim, diagnóstico final.
Obedecendo os protocolos da clínica-escola de Estomatologia e Patologia Bucal do UNITPAC, como de biossegurança e princípio cirúrgico, fez-se a desinfecção utilizando álcool 70% por 1 minuto em todos os equipos da cadeira odontológica, envolvimento das estruturas com papel filme, utilização de campo cirúrgico estéril na gramatura nº 40, assepsia extraoral utilizando a solução Iodopovidona (PVPI) a 1%, antissepsia intraoral com bochecho da solução de digluconato de clorexidina a 0,12% por 1 minuto e luvas cirúrgicas. Após todas as medidas de biossegurança, procedeu-se então ao procedimento cirúrgico. O termo de consentimento livre e esclarecido (TCLE) foi previamente assinado pelo responsável do adolescente, autorizando a execução do procedimento, bem como, sua apresentação e publicação.
Como forma de amenizar a sensibilidade do anestésico local e proporcionar uma analgesia prévia, utilizou o anestésico tópico gel Benzotop® na região previamente seca. Após aguardar o tempo de ação, foi aplicado o anestésico local Mepivalem® a 2%, Cloridrato de Mepivacaína com vasoconstritor do tipo epinefrina 1:100.000, ao redor da lesão a ser biopsiada (Figura 2A). Após a confirmação do paciente do efeito do anestésico, procedeu a incisão cirúrgica, com cabo de bisturi nº 3 e lâmina de bisturi 15C, formato elíptico, removendo então toda a lesão (Figura 2B). Após a remoção total, obteve-se um espécime irregular medindo 0,3mm x 0,2mm x 0,2mm (Figura 2C).
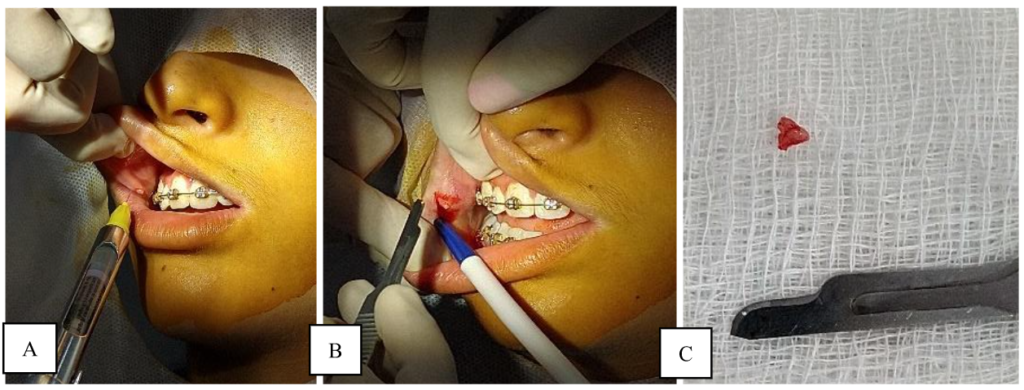
Figura 2: A – Aplicação do anestésico local ao redor da lesão. B – Incisão em formato elíptico da lesão. C – Espécime para envio para análise anatomopatológico. Fonte: Autoria própria.
Posteriormente, a peça foi inserida em recipiente identificado contendo formalina tamponada a 10% e enviado para análise anatomopatológica (Figura 3A). Para colaborar com os tecidos e assim ajudar na cicatrização, foi realizado sutura simples, com fio de nylon 5-0, obtendo 2 pontos (Figura 3B). Ao fim do procedimento, foi prescrito ao paciente analgésico, dipirona 500mg, de 8/8 horas por 3 dias, e agendado o retorno, com 7 dias, para a remoção da sutura. No entanto, o paciente não fez o retorno para a remoção e avaliação, tendo em vista eles terem caído no 5º dia pós-operatório, apenas enviando a fotografia da região por mídia social, WhatsApp (Figura 3C).
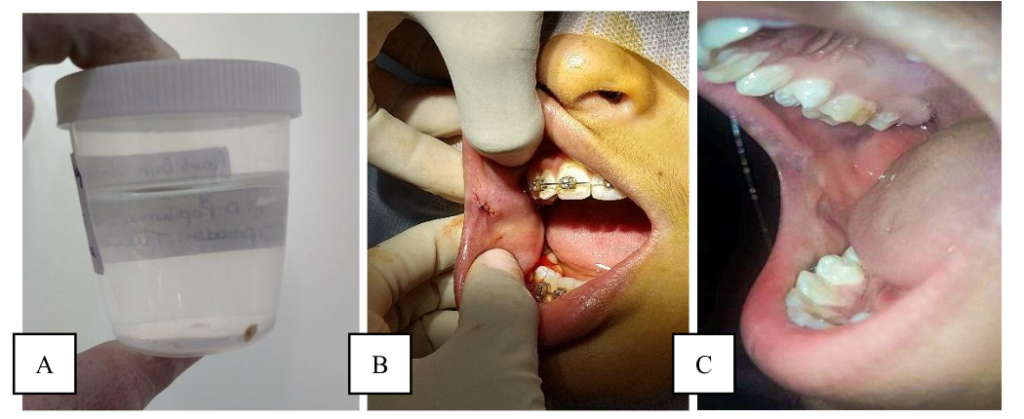
Figura 3: A – Espécime em formol tamponado a 10%. B – Região da cirurgia com sutura finalizada. C – Após 15 dias da remoção da lesão. Fonte: Autoria própria.
Após 34 dias, o resultado do anatomopatológico foi obtido, o qual exibia entremeados fibrovascular, com epitélio escamoso estratificado exibindo papilomatose, hiperceratose, acantose e regiões celulares com células claras e núcleo picnótico circundado por um halo claro, coilócitos (Figura 4B). Com base nos achados histopatológicos, fechou-se o diagnóstico de papiloma de células escamosas confirmando então a hipótese de diagnóstico prévio.
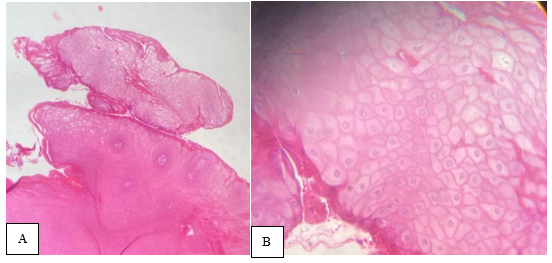
Figura 4: A – Fotomicrografia do histopatológico em menor aumento mostrando proliferação epitelial com discretas projeções. B – Observa-se células com citoplasma claro e núcleos com variação de tamanho, forma e contorno irregulares. Fonte: Autoria própria.
Após fechado o diagnóstico, o paciente juntamente com o responsável foram orientados a realizar acompanhamentos periódicos com cirurgião-dentista para avaliação de possíveis recidivas ou o aparecimento de novas lesões. Além disso, em caso de aparecimento de lesões semelhantes em outras partes do corpo, principalmente íntima, procurar uma unidade básica de saúde (UBS) para fazer avaliação médica.
Discussão
O papiloma de células escamosas é uma das doenças sexualmente transmissíveis mais comuns entre os jovens. Trata-se de uma infecção viral causada pelo papilomavírus humano, que afeta a pele, mucosas, regiões genitais e anal. Na cavidade oral, as lesões acometem preferencialmente língua, lábio e mucosa palatina (MARTINS FILHO et al., 2015). De acordo com Andrade et al. (2019), a língua é a região mais acometida. Além da contaminação sexual, pode acontecer também a transmissão vertical, mãe e feto durante o parto, ou pode ocorrer pela saliva, auto infecção ou pela infecção por perfuração ou corte com objetos contaminados (LEITE et al., 2008). Os jovens são mais vulneráveis a essa infecção, especialmente os adolescentes que estão iniciando sua vida sexual, pois a transmissão é feita através do contato direto com a pele ou mucosas infectadas, e a maioria das pessoas não apresenta sintomas visíveis. As lesões manifestadas na cavidade oral muitas vezes podem surgir através do contato durante o sexo oral, que é a forma mais comum de transmissão do HPV na boca (RIVOIRE et al., 2001; LETO et al., 2011).
O papiloma de células escamosas possui algumas características clínicas patognomônicas, pois se trata de um tumor benigno, que possui uma relação íntima com o vírus do HPV 6 e 11, motivando a sua apresentação em regiões menos queratinizadas (LEITE et al., 2008), característica essa que coincide com o presente caso clínico, onde teve seu desenvolvimento em região de mucosa jugal próximo à comissura labial. É caracterizado pelo crescimento exacerbado das células epiteliais em forma de projeções com aspecto semelhante a uma verruga. Geralmente, é assintomático, mas, em alguns casos pode causar dor, dificuldade para mastigar, engolir ou falar, além de sangramento (ANDRADE et al., 2019). De acordo com o paciente deste caso, o mesmo relatou que não sentia incômodo, e às vezes um leve desconforto quando traumatizava, principalmente, por mordidas acidentais.
Para a realização do diagnóstico, são realizados alguns passos, como uma anamnese dirigida sobre a condição, com a sua história clínica e através do exame clínico pode-se notar uma lesão exofítica, com sua coloração variando entre rósea e branca, séssil ou pediculada (PIROLA et al., 2022). Normalmente, na grande maioria das vezes, observa-se uma lesão com cor predominante branca, semelhante com a do caso relatado. A partir do exame clínico são realizados exames físicos e histopatológicos, onde há a necessidade da realização de uma biópsia para o estabelecimento do diagnóstico final (PINTO, BARBOSA, PAIVA, 2012). Nos exames realizados no paciente, além da experiência clínica do profissional, pode-se acrescentar exames complementares, como hemograma e urina. O cirurgião-dentista deve possuir habilidade e estar apto a realizar tais diagnósticos e o planejamento cirúrgico de lesões orais (PIROLA et al., 2022).
A prevenção primária é realizada através de vacinas onde a aceitação do público alvo que são crianças/jovens entre 9 e 14 anos ainda se mostra modesta. Os subtipos contemplados das vacinas ofertadas ao público são para os subtipos HPV 16 e 18 (vacina bivalente), e HPV 11, 16, 18 e 6 (vacina quadrivalente), em que o 16 e 18 são mais maléficos. Assim como a prevenção do HPV genital, a prática de sexo seguro, com o uso de preservativo em relações sexuais orais, é recomendada. Além disso, é importante a realização de exames de rotina com dentistas e otorrinolaringologistas para verificar a presença de lesões na cavidade oral e monitorar possíveis alterações (VUYST et al., 2009).
O tratamento para o papiloma de células escamosas na cavidade oral é a remoção cirúrgica total da lesão. Além disso, é importante e fundamental um acompanhamento regular e multiprofissional de saúde especializado em odontologia, otorrinolaringologia e psicologia. A prevenção, assim como para o HPV em geral, inclui a prática de sexo seguro, vacinação e controle regular da saúde bucal (MARTINS, 2015).
Conclusão
No presente relato de caso, foi descrita uma lesão em paciente jovem em região de retrocomissura labial sugestiva de papiloma de células escamosas, em razão de suas características clínicas serem semelhante aos sinais patognomônicos da lesão, como coloração branca, projeções epiteliais, exofíticas, assintomáticas e de fácil remoção. Após a remoção total da lesão, o anatomopatológico fechou o diagnóstico de papiloma de células escamosas, concordando então com a hipótese de diagnóstico. O paciente segue em acompanhamento sem características clínicas de recidiva.
Referências
Andrade SA, Pratavieira S, Paes JF, Ribeiro MM, Bagnato VS, Varotti FP. Papiloma escamoso oral: uma visão sob aspectos clínicos, de fluorescência e histopatológicos. einstein (São Paulo). 2019;17(2):eRC4624. http://dx.doi.org/ 10.31744/einstein_journal/2019RC4624
CASTRO, T. M. P. G. et al. Manifestações orais associada ao papilovírus humano (HPV) conceitos atuais: revisão bibliográfica. Rev. Bras. Otorrinolaringologia., São Paulo v. 70, n. 4, p. 546-550, ago. 2004.
DA CRUZ, Neiviton de Barros et al. MANIFESTAÇÃO ORAL DE LESÃO ASSOCIADA AO HPV. Revista Ciência e Saúde On-line, v. 6, n. 1, 2021.
LEITE, C. A. et al. Detecção do papiloma humano em lesões verrucosas orais por meio da técnica de hibridização in situ: RGO, Porto Alegre, v. 56, n. 3, p.237-43, Jul. – Set. 2008.
LETO, Maria das Graças Pereira et al. Infecção pelo papilomavírus humano: etiopatogenia, biologia molecular e manifestações clínicas. Anais Brasileiros de Dermatologia, v. 86, p. 306-317, 2011.
MARTINS FILHO, Paulo Ricardo Saquete et al. Papiloma de células escamosas da cavidade oral. Rev. cir. traumatol. buco-maxilo-fac, 2009.BITTENCORURT, C. Sexo oral, HPV e câncer. In: Unasus. Brasília, DF, 9 jan. 2015.
NEVILLE, Brad W. et al. Patologia oral e maxilofacial. 4. Rio de Janeiro: Elsevier, 2016, 912 p
PINTO, Vanessa Feitosa Costa; BARBOSA, Valquíria Feitoza Costa; PAIVA, Sabrina Guimarães. Aspectos epidemiológicos e citológicos de infecções pelo papilomavírus humano (HPV) em adolescentes: uma revisão. Rev Cient ITPAC, v. 5, n. 4, p. 2-11, 2012.
PIROLA, William Eduardo et al. Tratamento de papiloma de células escamosas, uma lesão exofítica: relato de caso. Rev. Odontol. Araçatuba (Online), p. 12-15, 2022.
REIS, Daniele I. et al. LESÕES ORAIS DO VÍRUS HPV: REVISÃO DE LITERATURA. RGS [Internet], v. 2, p. 22, 2020.
RIBEIRO, Larissa Brito. Aspectos relevantes do papiloma vírus humano na prática clínica odontológica. 2018.
RIVOIRE, Waldemar Augusto et al. Bases biomoleculares da oncogênese cervical. Revista Brasileira de Cancerologia, v. 47, n. 2, p. 179-184, 2001.
ROCHA, Audrey Foster Lefort et al. Papiloma escamoso oral e a influência do tratamento multidisciplinar: relato de caso. Revista de Odontologia da UNESP, v. 50, n. Especial, p. 0-0, 2022.
VUYST, Hugo de et al. Prevalence and type distribution of human papillomavirus in carcinoma and intraepithelial neoplasia of the vulva, vagina and anus: a meta‐analysis. International journal of cancer, v. 124, n. 7, p. 1626-1636, 2009.
Xavier, Sandra Doria, et al. “Frequência de aparecimento de papilomavírus humano (HPV) na mucosa oral de homens com HPV anogenital confirmado por biologia molecular.” Arq Int Otorrinolaringol 1 (2007): 36-44.
1Centro Universitário Tocantinense Presidente Antônio Carlos – UNITPAC
E-mail: fernandabellas2000@gmail.com
Orcid: 0009-0000-4477-3978
2Centro Universitário Tocantinense Presidente Antônio Carlos – UNITPAC
E-mail: apoena.hope@gmail.com
Orcid: 0009-0002-6080-9381
3Centro Universitário Tocantinense Presidente Antônio Carlos – UNITPAC
E-mail: tulio_sr@outlook.com
Orcid: 0000-0002-1454-5410
4Centro Universitário Tocantinense Presidente Antônio Carlos – UNITPAC
E-mail: angelica.p.rocha@outlook.com
Orcid: 0000-0002-4458-8614
5Centro Universitário Tocantinense Presidente Antônio Carlos – UNITPAC
E-mail: dantastayro@gmail.com
Orcid: 0009-0000-2807-1503
6Centro Universitário Tocantinense Presidente Antônio Carlos – UNITPAC
E-mail: analuciaroselino@gmail.com
Orcid: 0000-0003-2229-0718
