OVERVIEW OF RISK FACTORS AND POSSIBLE TREATMENTS FOR HUMAN PAPILOMAVIRUS: A SYSTEMATIC REVIEW
REGISTRO DOI: 10.5281/zenodo.11529809
Larissa Veiga Pereira1; Lara Beatriz Cunha da Silva Paixão2; Isadora Luísa Alves3; Chimene Kuhn Nobre4
Resumo: O papilomavírus humano (HPV) é considerado a infecção sexualmente transmissível (IST) mais frequente no mundo e um dos fatores associados ao aumento na incidência de câncer de colo de útero. O HPV é altamente contagioso, podendo haver contaminação em uma única exposição, pois a sua transmissão acontece por contato direto com a pele ou mucosa infectada. Este estudo tem por objetivo, demonstrar o panorama dos fatores de riscos e possíveis tratamentos para o papilomavírus humano 16 e 18 entre os anos de 2020 a 2023. Utilizaram-se, de consulta de trabalhos publicados e indexados nas bases de dados da Biblioteca Virtual em Saúde (BVS), SCIELO (Scientific Electronic Library online) e Pubmed. Foram identificados inicialmente 27.587 estudos por meio de pesquisa em bases de dados, sendo 117 artigos selecionados conforme critérios de inclusão. Após triagem de títulos e resumos, 65 estudos foram mantidos. Na revisão completa, 46 artigos foram excluídos por diversas razões, resultando na escolha final de 19 artigos para extração de dados na revisão. Desse modo, como resultados, sugerem que intervenções personalizadas, como educação e mudança de comportamento, mostram-se promissoras, juntamente com suporte por meio de páginas temáticas e vídeos educativos. O envolvimento comunitário, especialmente entre populações minoritárias, é crucial, considerando a influência sociocultural. Destaca-se a importância da administração oportuna da vacina em idades mais jovens, sugerindo flexibilidade nos intervalos de vacinação. Desafios persistentes, como barreiras econômicas e baixa adesão, requerem estratégias inovadoras.
Palavras-chave: Câncer do útero, Papilomavírus humano, Riscos.
Abstract: Human papillomavirus (HPV) is considered the most common sexually transmitted infection (STI) globally and is a key factor associated with the rise in cervical cancer incidence. HPV is highly contagious, and transmission can occur through direct contact with infected skin or mucosa. This study aimed to provide an overview of the risk factors and potential treatments for HPV types 16 and 18 between 2020 and 2023. The researchers consulted publications indexed in databases such as the Virtual Health Library (VHL), SCIELO (Scientific Electronic Library Online), and PubMed. Initially, 27,587 studies were identified through the database search, with 117 articles selected based on inclusion criteria. After screening titles and abstracts, 65 studies were retained. In the full review, 46 articles were excluded for various reasons, resulting in the final selection of 19 articles for data extraction. The results suggest that personalized interventions, such as education and behavior change, hold promise, along with support through themed websites and educational videos. Community involvement, particularly among minority populations, is crucial given sociocultural influences. The importance of timely vaccination, starting at younger ages, is emphasized, recommending flexibility in vaccination intervals. Persistent challenges, including economic barriers and low adoption rates, call for innovative strategies.
Keywords: Uterine cancer, Human papillomavirus, Risks.
INTRODUÇÃO
Lesões verrucosas e papilomatosas que comprometem a pele são descritas desde a Grécia antiga. No começo do século XX, iniciaram-se as pesquisas sobre o papilomavírus (PV). Em 1950, foi descoberto o potencial carcinogênico do papiloma vírus humano (HPV) em pacientes com epidermodisplasia verruciforme (EV). O HPV é considerado a principal infecção sexualmente transmissível (IST) de etiologia viral, que é uma infecção muito comum, geralmente adquirida logo após o início da atividade sexual, mas a maioria das infecções é eliminada pelo sistema imunológico dentro de 2 anos após a aquisição e apenas algumas persistem e progridem para o câncer (Leto et al., 2011).
Este é um vírus do grupo Papovavírus, dos quais podem ser encontrados mais de 100 tipos diferentes atualmente reconhecidos, dos quais 20 são responsáveis por atingir o trato reprodutivo (Nakagawa et al., 2010). O Papilloma Vírus Humano acomete células epiteliais e tem a capacidade de causar lesões na pele ou mucosas. A infecção pelo HPV é uma das principais causas de câncer uterino em mulheres. As infecções por esse vírus são geralmente assintomáticas ou benignas, na população (Béziat et al., 2021).
Deste modo, o HPV pode ser classificado de acordo com os seus movimentos de crescimento em resposta a um estímulo externo em cada tecido por determinados tipos de epitélio e pela localização onde foram inicialmente isolados. Com base nessas características, pode-se destacar três grupos de HPV: cutâneos, mucosos e associados a EV (Carvalho et al., 2020). A grande parte dos casos de HPV, estão associados a lesões na cavidade oral e genital. Ter um diagnóstico e tratamento precoce das lesões por HPV são de suma importância para um melhor prognóstico do paciente (Pirola et al., 2022).
Nesta doença, a principal via de transmissão do HPV é a sexual, mas existe a possibilidade de transmissão por outras vias, do tipo sanguínea e o canal do parto. Na mucosa oral, o HPV, está relacionado com as verrugas benignas, que é confirmado por biópsia (Saca et al., 2022). Os casos de câncer de colo de útero têm como principal fator a infecção pelo HPV. Porém, podemos citar o uso de corticosteroides, diversos parceiros, tabagismo, baixa ingestão de vitaminas, baixo nível socioeconômico, uso de contraceptivos, práticas homossexuais e bissexuais, início precoce da atividade sexual e imunossupressão (Fontham et al., 2020; Almeida et al., 2021).
Na atualidade, o câncer do colo do útero é a quarta principal causa de mortalidade por câncer em mulheres, 88% dos casos vêm de países em desenvolvimento devido ao acesso precário ao rastreamento e ao tratamento. Com isso, sabe-se que nos países em desenvolvimento estratégias como a auto-amostragem para detecção do papilomavírus humano adquiriram grande importância, aumentando a triagem nesses países em até 45% (Gurgel et al., 2019; Saca et al., 2022).
Diante disso, o rastreamento do câncer do colo do útero é eficaz na redução da mortalidade por câncer do colo do útero. Contudo, existem desigualdades na participação no rastreio do câncer do colo do útero, que ocorrem principalmente de acordo com a idade e a condição social de cada indivíduo. A realização de campanhas organizadas de rastreamento em alguns países tem sido um fator determinante na evolução epidemiológica favorável da doença (MACLAUGHLIN et al., 2019; Raginel et al., 2020).
Assim, as vacinas contra o HPV são partículas preventivas semelhantes a vírus feitas para aumentar a imunidade do hospedeiro contra alguns HPVs de alto risco, que não possuem a capacidade de infectar o hospedeiro. O perfil de segurança das vacinas contra o HPV está bem documentado. Todas essas vacinas são similarmente eficazes na proteção contra os tipos de HPV de alto risco mais comuns (que são do tipo 16 e 18), a principal diferença entre eles é a cobertura acrescentada que é fornecida (MEU., 2022).
Neste âmbito, este vírus caracteriza-se como um grave problema de saúde pública, países em desenvolvimento, como é o caso do Brasil, possuem maiores índices de mortes causadas por câncer de colo de útero decorrentes da infecção pelo HPV. Atualmente, a infecção sexualmente transmissível pelo HPV é considerada a mais comum no mundo. A predominância desta doença está relacionada à precocidade na iniciação das relações sexuais, ao aumento no número de parceiros, à falta de conhecimento sobre métodos contraceptivos e ao não uso de preservativos (Santos et al., 2019; Hampson, 2022).
Dessa maneira, no contexto aqui apresentado, por ser um importante problema de saúde com números alarmantes de indivíduos com o HPV e a progressão para o câncer de colo de útero. Dessa forma, este estudo pretende demonstrar panorama dos fatores de riscos e possíveis tratamentos para o HPV 16 e 18. Bem como, expor os fatores de riscos, estimar os possíveis tratamentos e apontar as causas e as consequências desse vírus para a saúde da mulher.
MÉTODOS
O presente estudo se fundamenta em uma revisão bibliográfica de caráter descritivo e reflexivo. A condução da pesquisa bibliográfica foi realizada de maneira abrangente, fazendo uso de múltiplas bases de dados eletrônicas, como Biblioteca Virtual em Saúde (BVS), Pubmed e SCIELO. A seleção criteriosa dos materiais considerou variáveis como a relevância temática, ano de publicação e qualidade científica. O propósito primordial desta revisão bibliográfica é proporcionar uma visão sistemática e ampla dos principais conceitos, teorias e descobertas relacionadas ao escopo da pesquisa.
Para a coleta de dados, foram utilizados como estratégias de busca os seguintes descritores em ciências da saúde (DeCS): Papiloma vírus humano 16, Papiloma vírus humano 18, terapêutica e fator de risco. E seus respectivos descritores em inglês: Human papillomavirus 16, Human papilloma virus 18, Therapy and Risk Factors. Como critérios de inclusão foram considerados trabalhos científicos em português e inglês sobre o tema proposto. Uma pesquisa manual adicional foi realizada nas bibliografias de estudos relevantes identificados na pesquisa nas bases de dados. A equipe revisou os artigos encontrados na busca e removeu os duplicados.
Para ser incluído na revisão, um artigo deveria: a) apresentar estratégias terapêuticas voltadas para Papiloma vírus humano 16 e 18; b) abordar fatores de riscos para Papiloma vírus humano 16 e 18; c) ser publicado entre maio de 2020 e março de 2023; e d) ser publicado em inglês e português. Foram incluídos estudos que testaram intervenções em nível único ou multinível. A triagem foi realizada em duas etapas, sendo a fase inicial avaliando títulos e resumos, e uma segunda etapa avaliando artigos de texto completo. As discrepâncias foram resolvidas através de discussão em reuniões de equipe.
Os estudos foram excluídos caso não abordassem o objetivo proposto, fossem revisões sistemáticas ou artigos contendo apenas uma descrição do programa, ou se não apresentassem resultados de estudo. Aqueles que satisfizeram os critérios de elegibilidade após a revisão do resumo foram incorporados à revisão do texto completo. Após uma análise completa dos artigos, estes foram subsequentemente avaliados para confirmar se estavam de acordo com os critérios de elegibilidade, resultando na exclusão de 33 deles. Para a extração de dados, o texto completo dos estudos elegíveis foi recuperado para revisão e abstração. Posteriormente, foi elaborado um livro de códigos detalhado para a coleta de dados. Tabelas para a extração de dados do artigo e avaliação da qualidade foram desenvolvidas e mantidas em um banco de dados Excel.
RESULTADOS E DISCUSSÃO
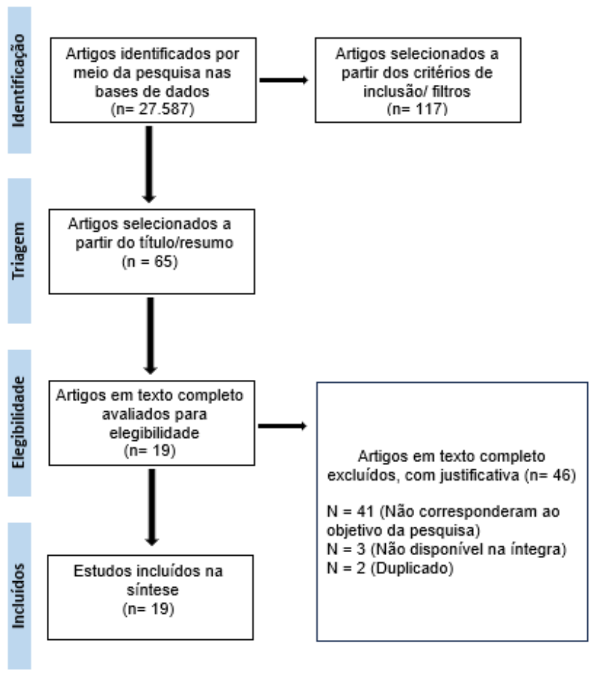
A busca identificou por meio da pesquisa nas bases de dados 27.587 estudos, 117 artigos selecionados a partir dos critérios de inclusão/ filtros. Como resultado da triagem de título e resumo, 65 estudos foram incluídos. O texto completo dos 65 artigos restantes foi revisado, levando à exclusão de mais 46 artigos que não continham descrições da intervenção, dados de resultados, não corresponderam ao objetivo da pesquisa, não estavam disponíveis na íntegra e duplicados. Isso resultou em 19 artigos incluídos na revisão para extração de dados, ilustrado no fluxograma abaixo (Figura 1).
Figura 1 – Fluxograma PRISMA dos estudos selecionados
Li e colaboradores (2022) sugerem intervenções assistidas pelas redes sociais sobre o HPV e conhecimentos, intenções e comportamentos. Resultados positivos foram observados ao reduzir as barreiras de acesso e ao solicitar aos pacientes que fizessem um auto amostra ou ao fornecer os resultados dos testes diretamente aos pacientes, entre outros (Martinez-Gutierrez et a., 2023).
A comunicação do fornecedor teve associações consistentemente grandes com a adesão à vacina contra o HPV em estudos com mais de 265.000 pacientes nos EUA. Sugerem que os esforços de saúde pública para aumentar a cobertura da vacina contra o HPV devem continuar a enfatizar a comunicação entre os prestadores (Oh et al., 2021).
Todas as intervenções destinadas a aumentar a aceitabilidade e a cobertura da vacina contra o HPV entre os jovens adultos. Entre as dez intervenções revisadas, cinco estudos descreveram o uso de intervenções baseadas em teoria, e foram relatados fatores-chave do Modelo de Crenças em Saúde (HBM), do Modelo Transteórico (TTM) e do modelo de Informação, Motivação e Habilidades Comportamentais (IMB) a ser aplicado para melhorar o desenho das intervenções.
As intervenções personalizadas foram além das intervenções gerais, incorporando componentes educacionais, cognitivos e de mudança de comportamento e lembretes de acompanhamento. Páginas temáticas, vídeos educativos, intervenções adaptadas ao computador e mensagens de texto eletrônicos foram utilizadas como diversas modalidades de apoio à transmissão de mensagens de educação para a saúde.
Os resultados da revisão sugeriram o uso de intervenções de vacinação incorporadas com componentes educacionais para promover a absorção da vacina entre adultos jovens. Intervenções de apoio adaptadas a diferentes populações e contextos são cruciais para abordar o conhecimento subótimo relacionado com o HPV e o estado de vacinação entre os jovens beneficiários (Ou; Youngstedt, 2022).
De acordo com Rani e colaboradores (2022) as intervenções que proporcionaram educação relacionada com o HPV por fontes autorizadas e incluíram os pais melhoraram as taxas de vacinação contra o HPV entre adolescentes e adultos jovens. O envolvimento comunitário desempenhou um papel importante na aceitação da vacina entre as populações minoritárias. Estudos futuros devem centrar-se nos participantes do sexo masculino e nas populações minoritárias para reduzir as disparidades na incidência do cancro relacionado com o HPV e na cobertura da vacina contra o HPV.
Para Escoffery e colaboradores (2023) descrevem em seus estudos que os componentes da intervenção variaram desde a educação até a oferta de vacinação (acesso à vacina). Os componentes de intervenção mais comuns foram educação individual dos pais e/ou adolescentes; uso de tecnologias como sites, PowerPoints e mensagens de texto; e educação do fornecedor. E os exemplos de mensagens educativas foram: expressar o benefício da vacina contra o HPV, fornecer educação sobre a prevenção do cancro do colo do útero e da mama, fornecer folhetos educativos ao nível da leitura do oitavo ano e exibir factos em cartazes sobre o HPV e a vacina contra o HPV (ou seja, ambos os sexos podem receber a vacina).
Os websites forneciam informações factuais sobre o HPV e a vacina contra o HPV, incluindo estatísticas sobre a incidência de infecção por HPV e câncer cervical, riscos associados à infecção por HPV, custos de vacinação, segurança e eficácia da vacina contra HPV e sugestões sobre como falar com um médico sobre a vacina. E destacam que melhorar a concepção e avaliação das intervenções de vacinação contra o HPV é particularmente crítico neste momento, uma vez que muitos adolescentes perderam a vacinação durante a pandemia de COVID-19 e a hesitação em vacinar está a aumentar. Melhorar a nossa compreensão sobre quais intervenções priorizar para implementação será importante para garantir que as futuras gerações de adolescentes estejam protegidas contra o cancro associado ao HPV (Constable et al., 2022; Escoffery et al., 2023).
Palencia-Sánchez e Echeverry-Coral (2020) destacam que reconhecer as implicações das considerações socioculturais para a prática é essencial para aumentar a aceitação da vacina. O envolvimento e a coordenação dos diferentes intervenientes, incluindo os meios de comunicação social, os profissionais de saúde e os professores, são cruciais. Os profissionais de saúde beneficiariam da formação num modelo de cuidados centrado no paciente, com o objetivo de construir relações mais fortes com os pacientes.
Da Silva e colaboradores (2022) em seu estudo em mulheres com vírus da imunodeficiência humana (HIV) relatam que o aumento na proporção de positividade para HPV de alto risco do colo do útero normal para lesões cancerígenas destaca a necessidade de implementar testes bem estabelecidos para HPV de alto risco nesta população.
Ellingson e colaboradores (2023) afirmam que a maior eficácia das vacinas contra o HPV em idades mais jovens é provavelmente devida à administração destas vacinas profiláticas antes da exposição natural ao HPV a partir da atividade sexual, e não a um mecanismo biológico independente da exposição natural. A vacina contra o HPV é recomendada entre as idades de 9 e 14 anos para meninas pela Organização Mundial da Saúde e para todos os adolescentes de 11 a 12. Contudo, muitos indivíduos não iniciam a série vacinal recomendada nesta janela, iniciando a vacinação mais tarde, na adolescência ou na idade adulta jovem.
Embora alguns estudos tenham concluído que a vacina ainda era eficaz quando administrada após os 18 anos de idade, em geral, as vacinas foram substancialmente mais eficazes naqueles que receberam a vacina antes dos 18 anos de idade contra todos os resultados, refletindo resultados de ensaios clínicos que demonstraram maior eficácia quando a vacina é administrada antes da exposição ao HPV (Ellingson et al., 2023).
Collins-Fairclough e colaboradores (2021) apontam que o resultado de um intervalo de 12 meses não é inferior ao resultado com um intervalo de 6 meses para esquemas de vacina contra HPV de duas doses no que diz respeito à imunogenicidade para todos os tipos de HPV. Em seus resultados, indicam que programas de imunização contra o HPV poderiam adotar um intervalo de 12 meses em vez de 6 meses para aumentar a flexibilidade sem comprometer a imunogenicidade.
Li e colaboradores (2020) destacam que o custo, as preocupações relativas à segurança da vacina contra o HPV e seus efeitos colaterais, a baixa adesão e a conveniência são algumas das principais barreiras à administração da vacinação contra o HPV entre meninas adolescentes e mulheres jovens. Demonstraram que a coadministração de HPV e outras vacinas não compromete a imunogenicidade e a segurança das vacinas contra o HPV. A coadministração também pode diminuir o número de visitas clínicas e, assim, favorecer um conforto e a conveniência e reduzir custos. Como resultado, a adesão às vacinas pode aumentar, levando a uma melhor implementação dessas vacinas nos programas de imunização, especialmente nos países em desenvolvimento.
Em seus resultados Sabeena e Ravishankar (2021), foi observado uma redução significativa dos tipos de HPV em mulheres jovens da Austrália, Europa, Ásia e Estados Unidos, após 4–5 anos de vacinação profilática contra HPV. A diminuição dos tipos oncogênicos de HPV mais comuns na comunidade, pode resultar ao longo do tempo, em diminuições nas lesões pré-invasivas do colo do útero, verrugas cutâneas ou anogenitais, número de casos de câncer cervical uterino e mortalidade devido a cânceres associados ao HPV. A vacinação profilática contra o HPV antes dos 27 anos resulta num declínio dos tipos de HPV em mulheres jovens, assim como nos resultados encontrados por Kechagias e colaboradores (2022).
CONSIDERAÇÕES FINAIS
Em síntese, a análise abrangente da literatura revela a complexidade e a diversidade de abordagens para promover a conscientização, aceitação e cobertura da vacina contra o HPV. A pesquisa destaca a eficácia de intervenções via redes sociais, comunicação direta do fornecedor e estratégias baseadas em teorias comportamentais. A personalização das intervenções, incorporando componentes educacionais e de mudança de comportamento, surge como uma estratégia promissora, juntamente com o uso de várias modalidades de apoio, como páginas temáticas e vídeos educativos.
A importância do envolvimento comunitário, especialmente entre populações minoritárias, é enfatizada, reconhecendo a influência de considerações socioculturais. A eficácia da vacina em idades mais jovens destaca a necessidade de priorizar a administração dentro da janela recomendada. A flexibilidade nos intervalos de vacinação é sugerida como uma estratégia para melhorar a adesão, enquanto a coadministração de vacinas pode ser benéfica para reduzir barreiras práticas.
No entanto, persistem desafios, como barreiras econômicas, preocupações com segurança e baixa adesão, destacando a importância de estratégias inovadoras. A evidência positiva dos efeitos da vacinação em diferentes regiões do mundo destaca seu impacto significativo na redução dos tipos de vírus e, por consequência, na prevenção de condições associadas ao HPV. Em última análise, a compreensão dessas intervenções e considerações é crucial, não apenas para compensar as perdas causadas pela pandemia de COVID-19, mas também para informar políticas de saúde pública e garantir que futuras gerações estejam protegidas contra o câncer relacionado ao HPV. O desafio agora reside na priorização e implementação eficaz dessas estratégias, considerando as diversas necessidades e contextos das populações-alvo.
REFERÊNCIAS
ALMEIDA, Carmem Mariana Carneiro et al. Main risk factors associated with the development of cervical cancer, with emphasis on human papillomavirus (HPV): a review study. Research, Society and Development, v. 10, n. 1, e19810111634, 2021.
BEZIAT, Vivien; CASANOVA, Jean-Laurent; JOUANGUY, Emmanuelle. Human genetic and immunological dissection of diseases caused by the papillomavirus: new insights into its pathogenesis. Current Opinion in Virology, v. 51, p. 9-15, 2021.
CARVALHO, Newton Sergio de et al. Brazilian Protocol for Sexually Transmitted Infections 2020: Human Papillomavirus (HPV) Infection. Epidemiology and Health Services, v. 30, e2020790, 2021.
COLLINS-FAIRCLOUGH, Aneisha et al. Non-inferior antibody levels for HPV16/18 after extended two-dose schedules compared with a six-month interval: findings of a systematic review and meta-analysis. Human Vaccines & Immunotherapeutics, v. 17, n. 10, p. 3554-3561, 2021.
DA SILVA, Rulio Glécias Marçal et al. Papanicolaou Test: Performance and Knowledge of Nursing Students. Journal of Epidemiology and Infection Control, v. 9, n. 1, 2019.
ESCOFFERY, Cam. et al. A systematic review of interventions to promote HPV vaccination globally. BMC Public Health, v. 23, n. 1, p. 1262, 2023.
FONTHAM, Elizabeth T. H. et al. Cervical cancer screening for individuals at average risk: 2020 update of the American Cancer Society guidelines. CA: A Cancer Journal for Clinicians, v. 70, n. 5, p. 321-346, 2020.
GURGEL, Lucineide Coqueiro et al. Women’s Perception of Pap Smear for Cervical Cancer Prevention: An Integrative Literature Review. Id on Line Rev Mult Psic, v. 13, n. 46, p. 434-445, 2019.
HAMPSON, Ian N. Effects of the Prophylactic HPV Vaccines on HPV Type Prevalence and Cervical Pathology. Viruses, v. 14, n. 4, p. 757, 2022.
KECHAGIAS, KS et al. Role of human papillomavirus (HPV) vaccination on HPV infection and recurrence of HPV related disease after local surgical treatment: systematic review and meta-analysis. BMJ, v. 3, n. 378:e070135, 2022. DOI: 10.1136/bmj-2022-070135.
LE, D.; FU, L.; YANG, Y.; AN, R. Social Media-Assisted Interventions on Human Papillomavirus and Vaccination-Related Knowledge, Intention, and Behavior: A Scoping Review. Health Education Research, v. 37, n. 2, p. 104-132, 24 Mar. 2022.
LETO, Maria das Graças Pereira et al. Human Papillomavirus Infection: Etiopathogenesis, Molecular Biology, and Clinical Manifestations. An Bras Dermatol., v. 86, n. 2, p. 306-317, 2011.
MARTINEZ-GUTIERREZ, J. et al. Failure to Follow Up Abnormal Test Results Associated with Cervical Cancer in Primary and Ambulatory Care: A Systematic Review. BMC Cancer, v. 23, n. 653, 2023.
MACLAUGHLIN, Kathy L. et al. Trends over Time in Papanicolaou and Papanicolaou-HPV for Cervical Cancer Screening. Journal of Women’s Health, v. 28, n. 2, p. 244-249, 2019.
MEU, Howristt. Cervical Cancer Screening and Vaccination: Understanding the Latest Guidelines. Singapore Medical Journal, v. 63, n. 3, p. 125-129, 2022.
NAKAGAWA, Janete Tamani Tomiyoshi et al. Human Papillomavirus (HPV) and Uterine Cervical Cancer. Revista Brasileira de Enfermagem, v. 63, p. 307-311, 2010.
OU, L.; YOUNGSTEDT, SD. The Role of Vaccination Interventions to Promote HPV Vaccine Uptake Rates in a College-Aged Population: a Systematic Review. Journal of Cancer Education, v. 37, n. 2, p. 244-250, Apr. 2022.
PALENCIA-SÁNCHEZ, F.; ECHEVERRY-CORAL, SJ. Social Considerations Affecting Acceptance of HPV Vaccination in Colombia. A Systematic Review. Rev Colomb Obstet Ginecol, v. 71, n. 2, p. 178-194, Jun. 2020. DOI: 10.18597/rcog.3448. PMID: 32770873.
PIROLA, William Eduardo et al. Treatment of Exophytic Squamous Cell Papilloma: Case Report. Rev. Odontol. Araçatuba (Online), p. 12-15, 2022.
RAGINEL, Thibaut et al. Social Inequalities in Cervical Cancer Screening: A Discrete Choice Experiment Among French General Practitioners and Gynecologists. BMC Health Services Research, v. 20, n. 1, p. 1-10, 2020.
RANI, U. et al. Public Education Interventions and Uptake of Human Papillomavirus Vaccine: A Systematic Review. Journal of Public Health Management and Practice, v. 28, n. 1, p. E307-E315, Jan.-Feb. 2022.
SACA, Silvana Nazaré Cabrera et al. Self-Sampling for HPV Detection Compared with Conventional Sampling in Cervical Cancer Screening. Alert, Scientific Journal of the National Institute of Health, v. 5, n. 1, p. 81-87, 2022.
SANTOS, Jéssica Rodrigues dos. Prevalence of HPV Infection and Profile of Infected Young People: A Review. (2019).
SABEENA, S.; RAVISHANKAR, N. Postvaccination Prevalence of Vaccine-Human Papillomavirus (vHPV) Genotypes Among the Target Population: A Systematic Review and Meta-Analysis. Journal of Medical Virology, v. 93, n. 8, p. 4659-4667, Aug. 2021.
1, 2, 3Estudante do curso de Medicina – FIMCA. Porto Velho-RO, Brasil
4Orientadora/ docente do curso de Medicina – FIMCA. Porto Velho-RO, Brasil
