REGISTRO DOI: 10.5281/zenodo.8233776
Mônica Taís da Silva Corrêa
Bruno Henrique Moraes Monteiro
Daniel Vitor da Silva Monteiro
José Henrique Santos Silva
Luis Eduardo Werneck de Carvalho
Resumo
Este estudo tem como objetivo avaliar a eficácia da conciliação medicamentosa em pacientes oncológicos, com a finalidade de identificar e corrigir possíveis problemas relacionados a medicamentos, incluindo polifarmácia, interações entre medicamentos e efeitos adversos de medicamentos. A metodologia utilizada neste estudo incluiu a busca por artigos nas bases de dados Medline, Scopus e Web of Science, usando os descritores “medication reconciliation” e “cancer” ou “oncologic”. Foi utilizado o fluxograma PRISMA para a seleção dos artigos e a ferramenta ASReview na triagem após a seleção inicial dos estudos. Os resultados mostraram que a conciliação medicamentosa tem benefícios significativos para pacientes oncológicos, incluindo a redução de erros de medicação, redução de custos com saúde, aumento da aderência ao tratamento e ganhos na qualidade de vida.
Palavras-chave: Conciliação medicamentosa. Câncer. Oncologia.
1 INTRODUÇÃO
O câncer é responsável por mais de 12% de óbitos no mundo e anualmente mata mais de 7 milhões de pessoas (INCA, 2006). “Câncer é um termo que abrange mais de 100 diferentes tipos de doenças malignas que têm em comum o crescimento desordenado de células, que podem invadir tecidos adjacentes ou órgãos a distância.” (INCA, 2020). É uma doença causada por mutações no DNA, que são adquiridas espontaneamente ou induzidas por agressões do ambiente, seus principais fatores ambientais estão relacionados com alimentação inadequada, uso de cigarro, álcool, hábitos sedentários, exposição a radiações solares e metais carcinogênicos, além de agentes etiológicos, como papilomavírus (HPV) e outros (KUMAR; ABBAS; ASTER, 2013). Atualmente, a incidência e a mortalidade por câncer vêm aumentando, devido ao envelhecimento, as condições socioeconômicas e o crescimento da população (INCA, 2020).
A quimioterapia é uma modalidade usada no tratamento de neoplasias, ela é feita por meio de medicamentos antineoplásicos, como cisplatina, pemetrexede e fluorouracila. A sua utilização no combate ao câncer é um grande acontecimento na história, devido a inibição da progressão da doença mencionada, no entanto, é extremamente tóxica, atacando células tumorais e células normais de um organismo (BRUNTON; CHABNER; KNOLLMANN, 2012). Sendo assim, os antineoplásicos utilizados na quimioterapia ocasionam diversas reações adversas no paciente oncológico, dentre essas, destacam-se: leucopenia, neutropenia, alopecia, mucosite, náusea, vômito, diarreia, constipação e anorexia (PATULEIA, 2017).
Erros de medicações são quaisquer ocorrência evitável envolvendo medicamentos, que podem ou não causar prejuízo para os pacientes (BELELA; PETERLINI; PEDREIRA, 2010). Os erros de medicação estão relacionados com duplicidade terapêutica, omissão na transcrição, dispensação e administração de algum medicamento, dose, frequência, horário, via de administração, manipulação e acondicionamento incorretos, monitoramento inadequado da terapêutica e a falta de adesão ao tratamento pelo paciente (CONSELHO FEDERAL DE FARMÁCIA, 2010). Além disso, a idade torna-se um fator determinante na terapia medicamentosa, pois quanto maior a faixa etária, maior a probabilidade de outras doenças e da utilização de vários medicamentos (STUCHI, 2016).
Atualmente, já se sabe que ao utilizar vários medicamentos tem-se interações entre as substâncias. Interação medicamentosa é um evento clínico em que os efeitos de um fármaco são modificados por outro medicamento, alimento, bebida alcoólica ou agente químico ambiental, tendo como consequência uma resposta benéfica ou prejudicial para o organismo. Interação medicamentosa pode ser classificada em interações farmacocinéticas e interações farmacodinâmicas. As interações farmacocinéticas são aquelas que ocorrem no percurso farmacocinético, como absorção, distribuição, metabolização e eliminação. Já as interações farmacodinâmicas são aquelas que envolvem o efeito do medicamento no organismo, como sinergismo. (BOTTACIN; REIS; MELO; BONETTI, 2021). Ademais, a terapêutica com citotóxicos apresentam algumas características de risco, como o estreito índice terapêutico, as toxicidades dos antineoplásicos, os tratamentos e protocolos complexos de quimioterapia, os diferentes modos de uso dos citotóxicos, a necessidade de cálculo individualizado e a condição vulnerável do paciente oncológico, devido a apresentação de comorbidades e idade elevada (AZEVEDO, 2014).
A conciliação medicamentosa é a obtenção de uma lista precisa de todos os medicamentos que o paciente faz uso, incluindo o nome do medicamento, dose, frequência e a via de administração (SILVESTRE, 2018). É uma estratégia de caráter multidisciplinar, feita no momento da admissão, da transferência ou da alta do paciente (SILVA; RIBEIRO; ARRUDA, 2022). É um serviço que tem objetivo prevenir e identificar erros de medicações que ocorrem, principalmente, quando o paciente transita pelos diferentes níveis de atenção ou por serviços de saúde distintos (CONSELHO FEDERAL DE FARMÁCIA, 2016). Com isso, é possível identificar falhas nos tratamentos prescritos para pacientes e garantir um nível de segurança maior na terapêutica medicamentosa (GARCIA, 2018). Diante disso, este trabalho irá abordar os benefícios da conciliação medicamentosa para o paciente oncológico.
2 METODOLOGIA
O estudo é uma revisão integrativa, seguindo a metodologia proposta por Souza, Silva e Carvalho(2010). Desse modo, foi utilizada a estratégia PICO para elaborar a pergunta norteadora deste estudo (SANTOS; PIMENTA; NOBRE, 2007). Sendo assim a população foi estabelecida como pacientes oncológicos, a intervenção avaliada foi a conciliação medicamentosa e a comparação foi feita com pacientes que não receberam conciliação. Os desfechos avaliados foram ganhos na qualidade de vida. A pergunta norteadora foi definida como “Quais são os benefícios da prática de
conciliação medicamentosa em pacientes oncológicos?”.
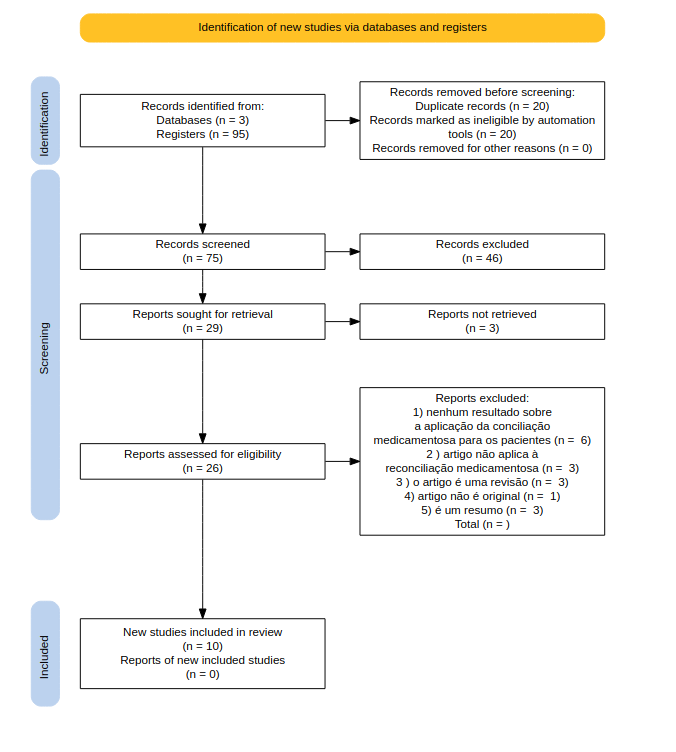
Na segunda fase do estudo incluiu-se uma estratégia de busca de artigos utilizando os descritores “medication reconciliation” e “cancer” ou “oncologic” nas bases de dados Medline, Scopus e Web of Science, selecionando artigos desde 2018 até 2022. Foi utilizado o fluxograma PRISMA(PAGE et al., 2021) para a seleção dos artigos e a ferramenta ASReview (VAN DE SCHOOT et al., 2021) na triagem após a seleção inicial dos estudos. A primeira etapa de seleção incluiu 95 artigos, dos quais 20 foram eliminados como duplicados. 75 artigos foram avaliados no ASReview e 29 artigos passaram
pela verificação de disponibilidade. Os critérios de seleção finais incluíram a verificação se os artigos especificavam resultados sobre a aplicação da conciliação medicamentosa para pacientes com câncer e se eles não eram revisões ou resumos. Após esses critérios, 10 artigos foram selecionados para a revisão integrativa. Por fim, a próxima etapa consistiu na extração de informações dos artigos selecionados para esclarecer a pergunta norteadora, incluindo informações gerais dos artigos, estratégias de conciliação medicamentosa utilizadas e os principais benefícios relatados.
3 RESULTADOS
Seis estudos foram realizados nos Estados Unidos, um na França, um na Turquia, um na Coreia do Sul e um na Bélgica. Em relação ao ano, três estudos foram realizados em 2018, um em 2019, quatro em 2020 e dois em 2022. Dos dez estudos, quatro são de intervenção, dois são de caso controle, três são observacionais e um é analítico retrospectivo.
Tabela 1. Características dos Estudos Analisados
Autores Ano Delineamento País Duffy, et. al. 2018 Estudo de Intervenção EUA Nguyen, et.al. 2018 Caso-Controle EUA Phan, et. al. 2019 Observacional EUA Couderc et. al. 2020 Observacional França Chun, et. al. 2020 Analítico Retrospectivo EUA Signorelli, J.; Bell, C.; Monaco, S 2022 Estudo de Intervenção EUA Heffner, et. al. 2020 Observacional EUA Son, et. al. 2018 Estudo de Intervenção Coréia do Sul Umar, et. al. 2020 Estudo de Intervenção Turquia Darcis, et. al. 2022 Caso-Controle Bélgica
Todos os estudos incluem pacientes oncológicos, com uma variedade no número de participantes, variando entre 17 e 646. Um estudo avaliou a aplicação de estudantes de farmácia na conciliação medicamentosa. Dois estudos avaliaram pacientes utilizando oncolíticos orais. Outros dois estudaram a conciliação pós-alta hospitalar. Um estudo avaliou pacientes que iriam passar por quimioterapia e outro avaliou pacientes internadas com malignidade ginecológica.
Os estudos descrevem diversos processos de conciliação medicamentosa, comuns entre eles incluem: uma liderança farmacêutica na conciliação medicamentosa, comparação entre medicamentos atuais e medicamentos de admissão, verificação de alergias, medicamentos caseiros, e possíveis interações medicamentosas. Alguns estudos também mencionam a importância da avaliação da preferência do paciente e a revisão de medicamentos autorrelatados e do prontuário eletrônico. Também foram mencionados a importância do farmacêutico clínico e do serviço de atenção farmacêutica no processo. É possível destacar também vários benefícios da conciliação medicamentosa. Quatro estudos destacam que a conciliação medicamentosa ajudou a diminuir o número de discrepâncias e a evitar erros de medicação (CHUN et al., 2020; DARCIS et al., 2022; DUFFY et al., 2018; PHAN et al., 2019). Três estudos evidenciam que a conciliação medicamentosa pode reduzir o desperdício de medicação, melhorar a segurança do paciente e ajudar a diminuir custos (HEFFNER; DILLAMAN; HILL, 2020; SIGNORELLI; BELL; MONACO, 2022; SON et al., 2018). Um estudo com pacientes em cuidados paliativos relatou que houve uma melhor transição para o tratamento domiciliar após a conciliação medicamentosa (DUFFY et al., 2018). Além disso, um estudo evidenciou que pacientes submetidos à conciliação medicamentosa eram menos propensos a retornar ao hospital após alta (NGUYEN et al., 2018). Um estudo mostrou que a adaptação de medicação para pacientes geriátricos após a conciliação medicamentosa reduz a toxicidade a qual o paciente está submetido (COUDERC et al., 2020). Também foi evidenciado o papel do farmacêutico na conciliação medicamentosa (HEFFNER; DILLAMAN; HILL, 2020). Por fim, um estudo destacou que o número de medicamentos usados por um paciente aumenta o risco de interações medicamentosas, e dessa forma a conciliação medicamentosa se torna necessária (UMAR; APIKOGLU-RABUS; YUMUK, 2020). Os estudos mostram também que o farmacêutico tem um papel importante na conciliação medicamentosa com pacientes oncológicos, atuando na revisão e conciliação dos medicamentos, promovendo a segurança do paciente, diminuindo os erros de medicação, auxiliando na transição para cuidados paliativos e prevenindo reinternações. Além disso, também colabora na comunicação entre os profissionais de saúde e farmácias especializadas, melhorando a qualidade e segurança do atendimento.
Tabela 2. População do Estudo e Principais Benefícios da Conciliação Medicamentosa Encontrados
Autores População de Estudo Principais Benefícios da Conciliação Medicamentosa Duffy, et. al. Pacientes oncológicos >18 com alta planejada para tratamento domiciliar.(n=17) – Melhorou o processo de transição entre internação hospitalar e cuidados paliativos domiciliares
– A reconciliação de medicamentos pode identificar e resolver discrepânciasNguyen, et.al. Pacientes de um centro oncológico pós alta hospitalar (n=646) – Os pacientes no grupo que receberam serviços de histórico e reconciliação de medicamentos eram menos propensos a serem readmitidos no hospital. Phan, et. al. Residentes de farmácia, farmacêuticos estudantes e pacientes em um centro de infusão de oncologia ambulatorial nos Estados Unidos – As correções dessas discrepâncias de medicação pelos estudantes de farmácia diminuíram a probabilidade de ocorrência de erros de medicação. Couderc et. al. Pacientes >=70 anos encaminhados para CGA como parte da RM, antes de iniciar o tratamento sistêmico. (n=171) – A adaptação inicial da dose de tratamento de pacientes com câncer após CGA e CMR não tem impacto significativo na sobrevida global mas reduziu as toxicidades de grau 3-5. Chun, et. al. Pacientes com câncer iniciando a quimioterapia foram submetidos a um conciliação medicamentosa por farmacêutico antes de iniciar ciclo de quimioterapia. (n=397) – Uma breve reconciliação de medicação oncológica pode capturar com precisão e melhorar a segurança da medicação, evitando erros de prescrição e administração. Signorelli, J.;
Bell, C.;
Monaco, S.Pacientes com leucemia, síndrome mielodisplásica ou neoplasias mieloproliferativas recém-iniciadas com oncoilticos orais. (n=19) – Um medicamento normalmente mais caro foi trocado pela farmácia por uma alternativa mais barata, resultando em uma economia significativa para o paciente. Heffner, et. al. Pacientes adultos recebendo um oncolítico oral cíclico (n=81) – A reconciliação de medicamentos liderada por farmacêuticos visando pacientes hospitalizados de curto prazo melhorou o uso de medicamentos, evitou o desperdício de medicamentos e reduziu os custos de saúde. Son, et. al. Pacientes >19 anos internados em uma unidade de oncologia ginecológica em um hospital universitário (n=95) – A reconciliação de medicamentos ajuda reduzir o desperdício de medicamento e promover maior segurança para o paciente. Umar, et. al. Pacientes adultos com malignidade (n=137) – A integração dos serviços de farmácia clínica, como a conciliação medicamentosa, ajudou na redução de erros relacionados a medicamentos. Darcis, et. al. pacientes >18 anos com uma prescrição recente de um medicamento quimioterápico oral. (n=54) – A intervenção de revisão de medicamentos antes do início da terapia ajudou a diminuir o número de discrepâncias e melhorar a adequação dos medicamentos utilizados.
Figura 1.
4. DISCUSSÃO
Estudos mostraram que as interações medicamentosas são comuns entre pacientes oncológicos. DiazCarrasco(2018) evidencia que há uma alta prevalência de interações medicamentosas entre pacientes oncológicos internados. Outro estudo constata que potenciais interações entre drogas antineoplásicas e drogas não antineoplásicas ocorrem com frequência em pacientes com câncer em hospitais chineses (WANG W. et al., 2019). Além disso, é importante destacar também que potenciais interações medicamentosas moderadas ou importantes ocorrem frequentemente entre pacientes pediátricos com câncer (TAVOUSI et al., 2019). Ademais, problemas relacionados a medicamentos são comuns entre pacientes com câncer que recebem quimioterapia, incluindo polifarmácia, interações medicamentosas e efeitos adversos. Desse modo, outros trabalhos sugerem que os serviços de farmácia clínica podem ser eficazes na redução desses problemas, tendo mostrado que ajudam a diminuir a incidência destes problemas em pacientes com câncer que se submetem a quimioterapia. Portanto, a implementação de serviços de farmácia clínica, pode ser considerada uma estratégia eficaz
para melhorar a segurança e qualidade do tratamento em pacientes oncológicos (AYMA; ROAS, 2021; BOŞNAK et al., 2019; GOH; LAI; CHEW, 2018).Os estudos analisados vão ao encontro desses autores. Eles enfatizam que pacientes com câncer correm alto risco de problemas relacionados a medicamentos (PRMs), incluindo terapia inadequada, não adesão, reações adversas a medicamentos
e doses maiores do que o necessário. Eles concluem que o gerenciamento abrangente de
medicamentos liderado pelo farmacêutico é necessário para reduzir esses problemas e otimizar os resultados terapêuticos (CHUN et al., 2020; COUDERC et al., 2020; DARCIS et al., 2022; NGUYEN et al., 2018; UMAR; APIKOGLU-RABUS; YUMUK, 2020).
Estudos apontam que as discrepâncias nas prescrições de medicamentos contra o câncer são comuns. Um estudo com 70 pacientes revelou que 70% das diferenças encontradas eram clinicamente relevantes e as mais comuns estavam relacionadas a medicamentos não oncológicos, como pantoprazol, cálcio e vitamina D e codeína (KÄHKÖNEN et al., 2019). Mohamed et. al. (2020) descobriram que a polifarmácia está associada a complicações pós-operatórias, toxicidades quimioterápicas e declínio físico e funcional. Além disso, um estudo indicou que o uso de ferramentas eletrônicas de conciliação medicamentosa pode ajudar a reduzir a incidência de medicamentos com discrepâncias não intencionais. No entanto, é necessária uma avaliação mais ampla para determinar a eficácia dessas ferramentas eletrônicas em outros resultados (WANG H. et al., 2018).
A presença de doenças graves, como o câncer, está associada ao subtratamento, ao declínio no
controle de doenças crônicas e à não adesão ao tratamento de outras comorbidades também crônicas. Um dos estudos revelou que conciliação medicamentosa revelou que 15 medicamentos para doenças crônicas foram omitidos em alguns pacientes. Discrepâncias de medicação não intencionais são o tipo mais comum e significativo de erros médicos que ocorrem nas transições entre os locais de assistência à saúde. Em um estudo, foi relatado que 94% (77/82) das listas de medicamentos autorrelatadas apresentavam pelo menos uma discrepância com as listas de medicamentos clínicos, com uma média de 4 discrepâncias por lista de pacientes. No entanto, Intervenções nesse sentido foram prontamente aceitas pelos médicos, e alguns deles demonstraram apreço por esse serviço específico prestado pelo farmacêutico (CHUN et al., 2020; DARCIS et al., 2022; PHAN et al., 2019; UMAR; APIKOGLURABUS; YUMUK, 2020).
Os estudos analisados mostraram que a conciliação medicamentosa pode ajudar a reduzir os custos com saúde, diminuindo a incidência de toxicidades graves. Son et al. (2018) mostrou que a economia de custos com a aquisição de medicamentos não utilizados após a implementação foi de 52% em dois meses, e a diferença no custo de medicamentos não utilizados ou vencidos antes e depois da implementação do programa foi de cerca de US$ 1.700. Com isso, outros trabalhos, também corroboram que a reconciliação de medicamentos reduz os custos na saúde. Um estudo relata que a reconciliação de medicamentos pode reduzir os erros de medicação e, dessa forma, economizar custos
(KARAPINAR-ÇARKIT et al., 2012). Herledan et. al. (2020) mostram que a reconciliação de
medicamentos pode reduzir eventos adversos a medicamentos em pacientes com câncer. Já Polinski et. al. (POLINSKI et al., 2016) constataram que um programa de transição de cuidados com base na reconciliação de medicamentos fornecida por farmacêuticos por meio de visitas domiciliares e telefone pode reduzir reinternações e economizar custos. Desse modo, uma intervenção de reconciliação de medicamentos liderada pelo farmacêutico na alta hospitalar pode economizar custos em comparação com os cuidados habituais (NAJAFZADEH et al., 2016). Portanto, a conciliação de medicamentos se mostra também como um instrumento eficiente na diminuição de custos na saúde, como também mostram os estudos analisados.
5. CONCLUSÃO
A conciliação medicamentosa é um processo importante para garantir a segurança do paciente e otimizar o uso de medicamentos. Os artigos analisados neste trabalho apontam para os benefícios da conciliação medicamentosa em pacientes oncológicos, incluindo a redução de erros de medicação, o aumento da segurança do paciente, a diminuição do desperdício de medicamentos e a redução dos custos. Além disso, os estudos destacam a importância do papel do farmacêutico na conciliação medicamentosa, incluindo a identificação e correção de discrepâncias, a prevenção de interações medicamentosas e a otimização do tratamento dos pacientes. Outro achado importante foi constatar que a conciliação medicamentosa também pode contribuir para a redução de custos com saúde. Diante disso, é importante destacar a importância da conciliação medicamentosa em pacientes oncológicos, e a necessidade de incluir profissionais da saúde especializados para garantir uma assistência mais segura e eficaz.
6. Referências
AYMA, E. R.; ROAS, J. J. E. C. Prevalencia de problemas relacionados con medicamentos en
pacientes que reciben tratamiento oncológico. Revista Médica Basadrina, v. 15, n. 2, p. 21–28, 30 abr. 2021.
AZEVEDO, Elaine de Andrade. Análise de erros de prescrições de medicamentos antineoplásicos utilizados no tratamento de câncer de mama em um ambulatório de quimioterapia de belo horizonte, minas gerais. 2014. Dissertação (Programa de Pós-Graduação em Medicamentos e Assistência Farmacêutica.) – Universidade Federal de Minas Gerais, Belo Horizonte, 2014.
BELELA, A. S. C.; PERTERLINI, M. A. S.; PEDREIRA, M. L. G. Revelação da ocorrência de
erro de medicação em unidade de cuidados intensivos pediátricos. Rev. Bras. de Ter.
Intensiva, v. 22, n. 3, p. 257-263, set. 2010.
BOŞNAK, A. S. et al. The role of the pharmacist in the multidisciplinary approach to the prevention
and resolution of drug-related problems in cancer chemotherapy. Journal of Oncology Pharmacy Practice, v. 25, n. 6, p. 1312–1320, 1 set. 2019.
BRUNTON, Laurence. L; CHABNER, Bruce. A; KNOLLMANN, Bjorn. C. Goodman e Gilman: as
bases farmacológicas da terapêutica. 12ª ed. AMGH, 2012.
BOTTACIN, et. al. As 100 principais interações medicamentosas presentes na prática clínica.
2ª ed. Curitiba: Supervisão Clínica – Treinamentos em farmácia clínica e farmacoterapia, 2021.
CHUN, D. S. et al. Oncology pharmacist-led medication reconciliation among cancer patients initiating chemotherapy. Journal of oncology pharmacy practice : official publication of the International Society of Oncology Pharmacy Practitioners, v. 26, n. 5, p. 1156–1163, jul. 2020.
CONSELHO FEDERAL DE FARMÁCIA. Erros de medicação. 2010.
COUDERC, A.-L. et al. Medication Reconciliation Associated with Comprehensive Geriatric
Assessment in Older Patients with Cancer: ChimioAge Study. Clinical interventions in aging, v. 15, p. 1587–1598, 2020.
DARCIS, E. et al. The impact of medication reconciliation and review in patients using oral
chemotherapy. Journal of Oncology Pharmacy Practice, p. 107815522110669, 4 jan. 2022.
DÍAZ-CARRASCO, M. S. Estudio observacional sobre interacciones farmacológicas en pacientes
oncológicos ingresados. FARMACIA HOSPITALARIA, n. 01, p. 10–15, 1 jan. 2018.
DUFFY, A. P. et al. Facilitating Home Hospice Transitions of Care in Oncology: Evaluation of
Clinical Pharmacists’ Interventions, Hospice Program Satisfaction, and Patient Representation Rates. The American journal of hospice & palliative care, v. 35, n. 9, p. 1181–1187, set. 2018.
GARCIA, Iara de Castro. Reconciliação medicamentosa ambulatorial: mais que uma variante da reconciliação hospitalar – uma necessidade. 2018. Monografia (Graduação em Farmácia), Universidade Federal de Ouro Preto, 2018.
GOH, I.; LAI, O.; CHEW, L. Prevalence and Risk of Polypharmacy Among Elderly Cancer Patients
Receiving Chemotherapy in Ambulatory Oncology Setting. Current Oncology Reports, v. 20, n. 5, p. 38, 26 mar. 2018.
HEFFNER, C.; DILLAMAN, M.; HILL, J. Pharmacist-driven medication reconciliation reduces oral
oncolytic medication errors during transitions of care. American journal of health-system
pharmacy : AJHP : official journal of the American Society of Health-System Pharmacists, v.
77, n. Supplement_4, p. S100–S104, 16 nov. 2020.
HERLEDAN, C. et al. Clinical and economic impact of medication reconciliation in cancer patients: a systematic review. Supportive care in cancer : official journal of the Multinational Association of Supportive Care in Cancer, v. 28, n. 8, p. 3557–3569, ago. 2020.
IInstituto Nacional de Câncer José Alencar Gomes da Silva. A situação do câncer no Brasil. Rio de Janeiro, RJ: Instituto Nacional de Câncer, Coordenação de Prevenção e Vigilância. – Rio de Janeiro, 2006.
Instituto Nacional de Câncer José Alencar Gomes da Silva. Estimativa 2020 : incidência de câncer no Brasil / Instituto Nacional de Câncer José Alencar Gomes da Silva. – Rio de Janeiro : INCA, 2019.
KÄHKÖNEN, A. et al. NP-002 Medication reconciliation and medication review in the urologicaloncological outpatient clinic. European Journal of Hospital Pharmacy, v. 26, n. Suppl 1, p. A291–A291, 1 mar. 2019.
KARAPINAR-ÇARKIT, F. et al. Effect of Medication Reconciliation on Medication Costs After
Hospital Discharge in Relation to Hospital Pharmacy Labor Costs. Annals of Pharmacotherapy, v.46, n. 3, p. 329–338, 1 mar. 2012.
KUMAR, Vinay; ABBAS, Abul. K; ASTER, Jon. C. Robbins patologia básica. 9ª ed. Rio de Janeiro: Elsevier, 2013.
MOHAMED, M. R. et al. Associations of Polypharmacy and Inappropriate Medications with Adverse
Outcomes in Older Adults with Cancer: A Systematic Review and Meta‐Analysis. The Oncologist, v. 25, n. 1, p. e94–e108, 1 jan. 2020.
NAJAFZADEH, M. et al. Economic value of pharmacist-led medication reconciliation for reducing medication errors after hospital discharge. The American journal of managed care, 14 out. 2016.
NGUYEN, P. A. A. et al. Impact of a pharmacy-driven transitions-of-care program on postdischarge healthcare utilization at a national comprehensive cancer center. American journal of health-system pharmacy : AJHP : official journal of the American Society of Health-System Pharmacists, v. 75, n. 18, p. 1386–1393, 15 set. 2018.
PAGE, M. J. et al. The PRISMA 2020 statement: an updated guideline for reporting systematic
reviews. BMJ, v. 372, p. n71, 29 mar. 2021.
PATULEIA, Inês Izabel Fernandes. O papel do farmacêutico em oncologia. Monografia (Mestrado
em Ciências Farmacêuticas) – Faculdade de Farmácia, Universidade de Lisboa. Lisboa 2017.
PHAN, H. et al. Implementation of a student pharmacist-driven medication history service for
ambulatory oncology patients in a large academic medical center. Journal of oncology pharmacy practice : official publication of the International Society of Oncology Pharmacy Practitioners, v. 25, n. 6, p. 1419–1424, set. 2019.
POLINSKI, J. M. et al. An Insurer’s Care Transition Program Emphasizes Medication Reconciliation,
Reduces Readmissions And Costs. Health Affairs, v. 35, n. 7, p. 1222–1229, jul. 2016.
SANTOS, C. M. DA C.; PIMENTA, C. A. DE M.; NOBRE, M. R. C. A estratégia PICO para a
construção da pergunta de pesquisa e busca de evidências. Revista Latino-Americana de
Enfermagem, v. 15, p. 508–511, jun. 2007.
SIGNORELLI, J.; BELL, C.; MONACO, S. Oral oncolytic monitoring pilot with patient-reported
outcomes and adherence assessments. Journal of oncology pharmacy practice : official
publication of the International Society of Oncology Pharmacy Practitioners, p.
10781552221112604, 16 set. 2022.
SILVA, W. P. C; RIBEIRO, A. F; ARRUDA, J. E. G. A importância da conciliação medicamentosa
em hospitais brasileiros. Research, Society and Development, v. 11, n. 1, 2022.
Silva, T. B.; Alvez-zarpelon, S. P.; Laureano, J. V. Conciliação medicamentosa em uma unidade de internação de hospital público do Sul do Brasil. Infarma, v. 33 , p. 158-166, 2021.
SILVESTRE, C. C. Conciliação de medicamentos: fatores de risco, documentação da
prática e desenvolvimento de instrumento de avaliação. Tese (doutorado em Ciências da Saúde),
Universidade Federal de Sergipe, Aracaju, 2018.
Serviços farmacêuticos diretamente destinados ao paciente, à família e à comunidade:
contextualização e arcabouço conceitual / Conselho Federal de Farmácia. – Brasília: Conselho Federal de Farmácia, 2016.
SON, H. et al. Pharmacist-led interdisciplinary medication reconciliation using comprehensive
medication review in gynaecological oncology patients: a prospective study. European journal of hospital pharmacy : science and practice, v. 25, n. 1, p. 21–25, jan. 2018.
SOUZA, M. T. DE; SILVA, M. D. DA; CARVALHO, R. DE. Integrative review: what is it? How to
do it? Einstein (São Paulo), v. 8, n. 1, p. 102–106, mar. 2010.
TAVOUSI, F. et al. Potential Drug-drug Interactions at a Referral Pediatric Oncology Ward in Iran: A Cross-sectional Study. Journal of Pediatric Hematology/Oncology, v. 41, n. 3, p. e146–e151, abr. 2019.
STUCHI, B. P. Polifarmácia em idosos na atenção primária. Trabalho de Conclusão de Curso
(Especialização em Saúde da Família), Universidade Aberta do SUS, Rio de Janeiro, 2016.
UMAR, R.; APIKOGLU-RABUS, S.; YUMUK, P. Significance of a clinical pharmacist-led
comprehensive medication management program for hospitalized oncology patients.
INTERNATIONAL JOURNAL OF CLINICAL PHARMACY, v. 42, n. 2, p. 652–661, abr. 2020.
VAN DE SCHOOT, R. et al. An open source machine learning framework for efficient and transparent systematic reviews. Nature Machine Intelligence, v. 3, n. 2, p. 125–133, fev. 2021.
WANG, H. et al. Electronic medication reconciliation in hospitals: a systematic review and metaanalysis. European Journal of Hospital Pharmacy, v. 25, n. 5, p. 245–250, 1 set. 2018.
WANG, W. et al. The Prevalence of the Potential Drug-Drug Interactions Involving Anticancer Drugs in China: A Retrospective Study. Iranian Journal of Public Health, v. 48, n. 3, p. 435–443, 12 mar.
2019.
