REGISTRO DOI: 10.69849/revistaft/fa10202411142004
Euclides da Costa Duque,
Ingrid Fernanda Ribeiro de Souza,
Nedson da Silva Martins,
Thiago Azevedo Lira,
Orientador(a): Msc. Amanda Bezerra Carvalho,
Coorientador(a): Reginaldo da Silva Costa
RESUMO
INTRODUÇÃO: O farmacêutico clínico na UTI pediátrica desempenha um papel crucial na prevenção de problemas relacionados a medicamentos (PRMs), por meio de intervenções que visam otimizar a terapia farmacológica e garantir a segurança do paciente. Sua atuação contribui para a redução de eventos adversos e melhora dos desfechos terapêuticos em crianças em estado crítico. OBJETIVO: Analisar o papel do farmacêutico na unidade de terapia intensiva pediátrica. METODOLOGIA: Realizou-se um estudo de revisão sistemática da literatura, de acordo com o método PRISMA. A busca dos artigos foi realizada no mês de agosto, nas bases de dados Biblioteca Virtual em Saúde (BVS), Scientific Electronic Library Online (SCIELO), National Library of Medicine (PUBMED) e Literatura Latino-Americana e do Caribe em Ciências da Saúde (LILACS), permitindo a busca simultânea de artigos nas principais bases de dados nacionais e internacionais. RESULTADOS: Obteve-se 12 artigos no formato full paper após a aplicação dos critérios de inclusão e exclusão. Esses artigos foram divididos de acordo com os objetivos específicos abordados. No geral, evidenciaram a importância de inserir o farmacêutico na unidade de terapia intensiva pediátrica para realizar intervenções, reduzir erros e interações medicamentosas. CONCLUSÃO: O farmacêutico na UTI pediátrica tem um papel crucial na melhoria da farmacoterapia, reduzindo erros de prescrição e interações medicamentosas. Suas intervenções, aliadas a sistemas de apoio à decisão clínica, têm mostrado resultados positivos, com alta taxa de aceitação e impacto direto na segurança dos pacientes.
Palavras-Chave: Intervenções farmacêuticas, Erros de prescrição, Interações medicamentosas, Eventos adversos a medicamentos e Dosagem incorreta.
ABSTRACT
INTRODUCTION: The clinical pharmacist in the pediatric ICU plays a crucial role in preventing medication-related problems (MRPs) through interventions aimed at optimizing pharmacotherapy and ensuring patient safety. Their role contributes to reducing adverse events and improving therapeutic outcomes in critically ill children. OBJECTIVE: To analyze the role of the pharmacist in the pediatric intensive care unit. METHODOLOGY: A systematic literature review was conducted following the PRISMA method. The article search was carried out in August in the databases Biblioteca Virtual em Saúde (BVS), Scientific Electronic Library Online (SCIELO), National Library of Medicine (PUBMED), and Literatura Latino-Americana e do Caribe em Ciências da Saúde (LILACS), allowing for the simultaneous search of articles in the main national and international databases. RESULTS: Twelve full-paper articles were obtained after applying the inclusion and exclusion criteria. These articles were divided according to the specific objectives addressed. Overall, they highlighted the importance of incorporating pharmacists into the pediatric intensive care unit to perform interventions, reduce errors, and prevent drug interactions. CONCLUSION: The pharmacist in the pediatric ICU plays a crucial role in improving pharmacotherapy, reducing prescription errors and drug interactions. Their interventions, combined with clinical decision support systems, have shown positive results, with a high acceptance rate and direct impact on patient safety.
Keywords: Pharmaceutical interventions, Prescription errors, Drug interactions, Adverse drug events, and Incorrect dosage.
1 INTRODUÇÃO
A terapia intensiva pediátrica surgiu há cerca de 50 anos, mas só a partir da década de 1980, com os avanços técnicos, terapêuticos e científicos, passou a expandir-se, com a implantação de unidades específicas para tratamento de crianças em estado crítico de saúde em várias partes do mundo, inclusive no Brasil. As unidades de terapia intensiva pediátrica (UTIP) têm contribuído com atenção profissional especializada de forma contínua, materiais específicos e tecnologias necessárias para o diagnóstico, monitorização e tratamento, para haver modificações significativas na evolução e prognóstico de crianças com quadros graves, salvando e prolongando vidas. As unidades de terapia intensiva pediátricas representam um dos principais setores consumidores do orçamento hospitalar (Mendonça et al., 2019).
O farmacêutico vem sendo incorporado à equipe multiprofissional da UTI, objetivando prover a melhor assistência ao paciente, contribuindo, sobretudo, para o monitoramento dos fármacos e a avaliação da eficácia, colaborando para o incremento da segurança do paciente. Desse modo, a inserção do farmacêutico clínico no cotidiano da assistência ao paciente em UTI ocorre principalmente pela participação ativa nas visitas clínicas diárias, provendo suporte de informações à equipe médica e de enfermagem; analisando e monitorando a eficácia da farmacoterapia; realizando a conciliação medicamentosa; prevenindo, identificando e notificando reações adversas. Essas ações desenvolvidas pelos farmacêuticos clínicos no acompanhamento da farmacoterapiasão conceituadas como intervenções ou recomendações farmacêuticas (Fideles et al., 2015).
A prescrição de medicamentos em pediatria segue os mesmos critérios da adotada para adultos, embora haja mais particularidades e muitas vezes evidências insuficientes para garantir riscos e benefícios. Dessa forma, fatores como idade, estatura, massa corporal e estágio de desenvolvimento influenciam na resposta farmacológica nestes pacientes. As evidências de mudanças mais significativas são observadas em relação à farmacocinética (Becker et al., 2016). Os problemas relacionados com medicamentos (PRMs) são uma preocupação crescente nos hospitais, especialmente em ambientes pediátricos. A abordagem dos PRMs é uma prioridade, devido à complexidade da terapia medicamentosa atual, o que consequentemente torna a prescrição de medicamentos adequados cada vez mais desafiadora. As interações medicamentosas (IM) são causas comuns de eventos adversos medicamentosos evitáveis, nos quais os efeitos de um medicamento são alterados pela presença de outro (Hassanzad et al., 2018). Os farmacêuticos têm um papel importante na prevenção PRMs em enfermarias pediátricas. (Tawhari, et al., 2022).
Uma das atribuições clínicas do farmacêutico é a realização de intervenções farmacêuticas (IFs), as quais são um componente importante na atuação desse profissional na prevenção de eventos adversos a medicamentos (EAMS). A avaliação farmacêutica na unidade de terapia intensiva (UTI) é um desafio devido à complexidade das enfermidades ao elevado número de medicamentos prescritos e às particularidades da farmacoterapia (BRITO et al., 2022).
Desse modo, o farmacêutico clínico é o profissional capaz de realizar intervenções clínicas visando otimizar a terapia farmacológica, uma vez que, a maioria dos problemas relacionados aos medicamentos (PRMs) são identificados no processo de análise da prescrição médica (PM). Nesse sentido, o farmacêutico pode contribuir para redução dos eventos adversos e dos custos hospitalares, além da melhoria dos desfechos terapêuticos e da qualidade dos cuidados prestados aos pacientes críticos (Neves et al., 2023).
Portanto, esse estudo tem como finalidade analisar o papel do farmacêutico na unidade de terapia intensiva pediátrica por meio de uma revisão sistemática da literatura, de forma a destacar os erros de prescrição que ocorrem dentro das UTI`s pediátricas, relatar possíveis interações medicamentosas e enfatizar as intervenções farmacêuticas fim de minimizar os PRMs.
2 METODOLOGIA
O estudo foi realizado através de uma revisão sistemática da literatura. De acordo com o método “Preferred Reporting Items for Systematic reviews and Meta-Analyses” (PRISMA) que tem como objetivo contribuir e aperfeiçoar na construção de revisão sistemática.
A busca dos artigos foi realizada no mês de agosto, nas bases de dados Biblioteca Virtual em Saúde (BVS), Scientific Electronic Library Online (SCIELO), National Library of Merdicine (PUBMED) e Literatura Latino Americana e do Caribe em Ciências da Saúde (LILACS), que permitiram a busca simultânea de artigos nas principais bases de dados nacionais e internacionais.
Os descritores utilizados foram: “farmacêutico”, “unidade de terapia intensiva” e “uti pediatra”, “intervenções farmacêuticas”, “erros de prescrição”, “atenção farmacêutica”, “problemas relacionados aos medicamentos” e “interações medicamentosas”. As buscas também foram realizadas em inglês com os descritores: “pharmarcist”, “pediatric intense care unit”, “pharmacological intervention”, “prescribing errors”, “pharmaceutical care”, “problems related to medications” e “drug interactions”.
Foram elencados alguns critérios de inclusão e exclusão para delimitar a pesquisa. Como critérios de inclusão foi utilizado o filtro de tempo de publicação de 10 anos, entre 2014 e 2024, buscando trabalhos realizados em hospitais pediátricos e nas Unidades de Terapia Intensiva pediátricas (UTIP), de livre acesso e nos idiomas português, inglês e espanhol. Como critérios de exclusão foram delimitados e excluídos os artigos que não entrem dentro dos anos selecionados, que não estavam relacionados ao tema, trabalhos que não foram realizado em UTI’s pediátricas, trabalhos de revisão sistemática e trabalhos em outros idiomas além do português, inglês e espanhol.
Dessa forma foi realizada a leitura na íntegra dos conteúdos destes trabalhos, resultando em uma análise comparativa dos dados por estes apresentados fazendo uma discussão por meio dos objetivos específicos citados no estudo.
3 RESULTADOS E DISCUSSÃO
Ao todo foram selecionados 12 artigos para a conter nesta revisão sistemática, dos quais partiram de um número inicial de 80 trabalhos obtidos nas bases de dados 03 (BVS), 03 (LILACS), 69 (PUBMED) e 05 (SCIELO). Os critérios PRISMA foram utilizados para se obter o fluxograma contido na Figura 1, onde observa-se a ordem em que os critérios de inclusão e exclusão foram aplicados para obtenção do número de artigos obtidos.
Figura 1 – Fluxograma de estudos obtidos de acordo com os critérios aplicados.
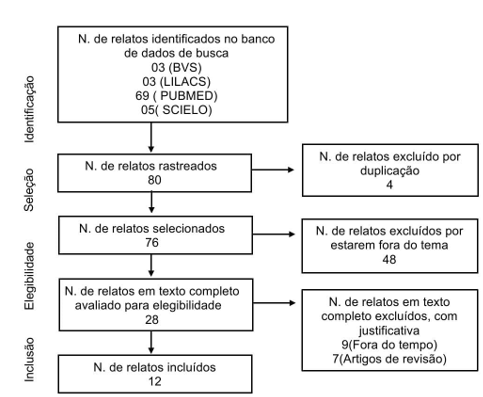
Fonte: Elaborado pelos autores
Observou-se que os 12 artigos selecionados estão no formato full paper, ou seja, são trabalhos publicados na íntegra com textos completos, todos em inglês em sua maioria estudos prospectivos e exploratórios, assim como também é possível se observar a presença de estudos retrospectivos. Estes trabalhos foram separados de acordo com os objetivos específicos selecionados nesta pesquisa relacionados intervenções farmacêuticas fim de minimizar reações adversas, os erros de prescrição que ocorrem dentro das UTI’s pediátricas e as possíveis interações medicamentosas.
A Tabela 1 aborda resumidamente os dados obtidos nestes artigos relativo à citação, título, tipo de estudo abordado, objetivos e resultados obtidos destes trabalhos.
Tabela 1 – Síntese das informações dos estudos selecionados para este estudo.
Citação Titulo Objetivos Tipo de Estudo Resultados Obtidos Tripathi, et al., 2015. Impact of clinical pharmacist on the pediatric intensive care practice: an 11-year tertiary center experience. objetivo foi descrever o papel dos farmacêuticos clínicos pediátricos na prática da unidade de terapia intensiva pediátrica (UTIP). Estudo retrospectivo. Durante 11 anos, farmacêuticos realizaram 27.773 intervenções, aceitas em 79,8% dos casos, evitando 5.867 erros. As intervenções aumentaram anualmente, com destaque para uma mudança significativa em 2008, e os pacientes envolvidos eram mais jovens e gravemente enfermos. Okumura et al., 2016. Relation between safe use of medicines and Clinical Pharmacy Services at Pediatric Intensive Care Units. Este artigo tem como objetivo discutir o efeito da implantacão de um SFC à beira do leito em uma Unidade de Cuidados Intensivos Pediátricos (UCIP) brasileira. Estudo transversal. Entre 53 pacientes, foram detectados e resolvidos 141 Problemas Relacionados a Medicamentos (PRM), com 89% de aceitação das intervenções. As principais intervenções incluíram prevenção de incompatibilidade de soluções intravenosas e ajuste de doses, e 74% das variações no tempo de permanência na UCIP estavam associadas ao número de PRM. Tawhari et al., 2022. Hospital Pharmacists Interventions to Drug-Related Problems at Tertiary Critical Care Pediatric Settings in Jazan, Saudi Arabia. Investigar a frequência, natureza e gravidade dos PRMs e intervenções farmacêuticas associadas. Estudo prospectivo. A incidência global de Problemas Relacionados a Medicamentos (PRMs) foi de 6,6%, com a maior taxa de 15,2% na UTI pediátrica. Entre os 596 PRMs detectados, 33,2% estavam relacionados ao sistema digestivo e ao metabolismo, e intervenções por telefone, doses altas e principais PRMs foram preditores significativos para a aceitação das intervenções. Brito et al., 2022 Analysis of pharmaceutical interventions using a pharmaceutical monitoring instrument in a Pediatric Intensive Care Unit. Pretende-se analisar as intervenções farmacêuticas realizadas na prescrição médica utilizando um instrumento de acompanhamento farmacêutico (bundle) na UTIP como forma de direcionamento do trabalho do farmacêutico clínico. Estudo de coorte retrospectivo. Das 582 intervenções farmacêuticas analisadas, as mais comuns foram relacionadas a dose, necessidade e forma farmacêutica. Após reclassificação, os critérios predominantes foram revisão da farmacoterapia, analgesia e antimicrobianos, com adesão da equipe médica de 85,1%. Ewig et al., 2017. Occurrence of Potential Adverse Drug Events from Prescribing Errors in a Pediatric Intensive and High Dependency Unit in Hong Kong: An Observational Study. O objetivo deste estudo foi determinar a ocorrência de erros de prescrição e potenciais eventos adversos a medicamentos em uma unidade de terapia intensiva e crítica pediátrica local em Hong Kong. Estudo observacional prospectivo. Em um estudo com 41 pacientes de média de 3,2 anos, 46,3% apresentaram potenciais eventos adversos a medicamentos, com 131 eventos identificados, majoritariamente erros de prescrição. O erro mais comum foi o cálculo incorreto da dose, e 96,9% dos erros foram interceptados antes de afetar os pacientes. Glanzmann et al., 2015. Analysis of medication prescribing errors in critically ill children. Determinar o número e o tipo de erros de prescrição de medicamentos em crianças gravemente enfermas em uma unidade de terapia intensiva pediátrica (UTIP). Estudo observacional prospectivo. Das 1.129 prescrições analisadas, 14% apresentaram erros, com os maiores índices nos anti-hipertensivos, antimicóticos e medicamentos para preparo nasal. Desses erros, 70% foram classificados como eventos adversos graves, exigindo intervenções ou resultando em danos aos pacientes. Howlettet al., 2020. The Impact of Technology on Prescribing Errors in Pediatric Intensive Care: A Before and After Study. O objetivo deste estudo é avaliar o impacto da nova tecnologia na taxa e gravidade dos erros de prescrição na UTI Pediátrica e identificar erros gerados pela tecnologia. Estudo retrospectivo. Entre 3.356 ordens de medicamentos, as taxas gerais de erro foram semelhantes antes e depois da implementação dos SCIs, mas o tipo de erro mudou, com ordens duplicadas aumentando e erros de dosagem permanecendo comuns. A implementação de SCIs reduziu significativamente os erros de prescrição relacionados à infusão e diminuiu o número de erros de infusão que chegaram aos pacientes, sem causar danos. Fajreldines et al., 2024. Reduction of prescription error and its adverse effects in the pediatric intensive care area. Este estudo tem como objetivo analisar as prescrições antes e depois da incorporação de uma ronda multidisciplinar na área de cuidados intensivos pediátricos e sua implicação na ocorrência de eventos adversos a medicamentos. Estudo não controlado do tipo antes e depois. 100 pacientes foram estudados antes e 100 depois, intervalo de 1-17 anos, idade média: 6,4 DP: 8,7. 55,5% (n = 111) eram homens. Um erro de prescrição foi detectado antes da intervenção de 12% (n = 12) e após 0% da intervenção, 0%, p = 0,001. Um total de 45 eventos adversos foram detectados, ou seja, 45 eventos adversos por 100 admissões e 38, ou seja, 38 eventos por 100 admissões, antes e depois da intervenção, respectivamente (p > 0,05). Choi et al., 2021. Clinical significance of potential drug–drug interactions in a pediatric intensive care unit: A single. Avaliamos as características e os fatores de risco de potenciais interações medicamentosas clinicamente relevantes para facilitar seu monitoramento eficiente em unidades de terapia intensiva pediátricas. Estudo de coorte retrospectivo. De 115 pacientes avaliados, 72,3% estiveram expostos a 592 interações potenciais de medicamentos, com 22 interações clinicamente relevantes encontradas em 16 pacientes. Essas interações foram frequentemente graves e associadas ao aumento do número de medicamentos administrados. Lima et al., 2020. Severe potential drug-drug interactions and the increased length of stay of children in intensive care unit. Este estudo teve como objetivo avaliar a prevalência de potenciais DDIs em uma UTIP brasileira. Estudo transversal. Setenta por cento dos pacientes na UTIP foram expostos a pelo menos uma potencial interação medicamentosa, com 1.123 ocorrências de 284 tipos diferentes. As interações mais graves e com medicamentos do sistema nervoso, como o fentanil, foram associadas a um aumento significativo de 9,83 dias no tempo de internação. Ismail et al., 2017 Potential drug-drug interactions in pediatric patients admitted to intensive care unit of Khyber Teaching Hospital, Peshawar, Pakistan: A cross-sectional study. Investigar frequências, níveis, relevância clínica e preditores de potenciais interações medicamentosas (pDDIs) em unidade de terapia intensiva pediátrica (UTIP). Estudo transversal Os potenciais de interação foram registrados em 59,4% dos pacientes, com 34,5% apresentando interações graves. Sintomas como febre e letargia, e anormalidades laboratoriais foram comuns, e a exposição a interações graves foi significativamente maior em pacientes de 6 a 12 anos, com internação ≥ 7 dias e ≥ 11 medicamentos prescritos. Santibáñez et al., 2014. Characteristics of drug interactions in a pediatric intensive care unit. O objetivo deste estudo é calcular a frequência teórica de potenciais interações medicamentosas (PIM) e suas características no plano terapêutico de pacientes hospitalizados em uma Unidade de Terapia Intensiva Pediátrica (UTIP). Estudo observacional. De 223 pacientes, 100 foram incluídos, resultando em 1.240 potenciais interações medicamentosas (PDI) detectadas, principalmente em pacientes com mais de 10 medicamentos e hospitalização prolongada. As interações foram majoritariamente graves ou moderadas, com antimicrobianos e medicamentos como hidrato de cloral e midazolam sendo os mais envolvidos.
Fonte: Elaborados pelos autores
3.1 Erros De Prescrição Dentro Das UTI’S Pediátricas
Analisando os estudos de Ewig et al., (2017), observa-se que os erros de prescrição na UTI pediátrica são comuns, com uma taxa média de 6,8 erros por paciente afetado. Entre os 41 pacientes incluídos, as internações foram predominantemente por doenças respiratórias, e a média de medicamentos utilizados foi de 5,3. A maioria dos erros ocorreu na forma de dose errada (48,1%), seguidos por taxa errada de administração (18,6%), medicamento errado (8,5%) e intervalo de dosagem errado (7,8%). As soluções fluidas intravenosas representaram 41,7% dos potenciais eventos adversos a medicamentos, seguidas por agentes cardiovasculares (15,0%) e anti-infecciosos (12,7%). Notavelmente, os erros de prescrição ocorreram principalmente no período da manhã ao meio-dia.
Complementando esses achados, Glanzmann et al., (2015) relatam que os erros de seleção de dose são os mais comuns, com uma taxa de 6,6%, seguidos por erros de seleção de medicamentos, que ocorrem em 2,1% dos casos. Os grupos de medicamentos com maior proporção de erros foram anti-hipertensivos, antimicóticos e medicamentos para preparo nasal, cada um apresentando 50% de erro, seguidos por antiasmáticos (25%), antibióticos (15%) e analgésicos (14%). A concordância entre o médico sênior e o farmacêutico clínico na classificação da gravidade dos erros foi alta, atingindo 96%. Apenas seis erros precisaram ser resolvidos pelo farmacêutico sênior. A maioria dos erros (70%) exigiu monitoramento para confirmar que não resultaram em danos ao paciente, enquanto 30% foram circunstâncias que poderiam ter causado erro, mas foram interceptadas antes ou durante a administração, ou não causaram danos.
No estudo de Howlett et al., (2020), foram revisados 3.356 pedidos de medicamentos para 288 pacientes, representando 74,9% de todos os pedidos. Um índice de problemas com a prescrição (IPC) foi registrado em 15,6% dos pedidos, dos quais 71,1% foram categorizados como erros de prescrição. As taxas de erro foram semelhantes antes e após a implementação da prescrição eletrônica. Após essa implementação, os erros mais frequentes envolveram Vancomicina, Magnésio oral e Morfina, relacionados à dose, formulação oral e faixa de dose conforme idade, respectivamente. Sete dos oito erros que exigiram intervenção para evitar danos foram identificados em pedidos eletrônicos.
Por fim, o estudo de Fajreldines et al., (2024) analisou 200 pacientes, divididos em dois grupos de 100, um antes e outro após a intervenção. Antes da intervenção, o erro de prescrição foi detectado em 12% dos casos, enquanto após a intervenção não foram registrados erros. Os medicamentos mais frequentemente envolvidos nos erros de prescrição incluíram antibióticos sistêmicos (58,3%), medicamentos cardíacos (25%) e medicamentos para o sistema nervoso central (16,6%). A maioria dos erros (75%) ocorreu devido a “dosagem incorreta”, sendo que 66,7% desses erros foram considerados potencialmente graves e 33,3% foram fatais.
3.2 Interações Medicamentosas Dentro da UTIP
Ismail et al., (2017) destacam a prevalência significativa e o impacto das interações medicamentosas em pacientes pediátricos internados, observando que a frequência de interações aumenta com o número de medicamentos prescritos e é mais alta entre os homens (35,3%) do que nas mulheres (24,1%). As interações mais comuns incluem ceftriaxona com cálcio, resultando em febre e sepse; pirazinamida com rifampicina, levando a icterícia; e digoxina com furosemida, que causa taquicardia e níveis anormais de potássio. A maioria dos pacientes afetados tinha menos de dois anos de idade, permanecia hospitalizada por quatro ou mais dias e recebia quatro ou mais medicamentos.
Santibáñez et al., (2014) identificam que os antimicrobianos (17,6%), anti-hipertensivos (16,2%) e benzodiazepínicos (14,9%) são frequentemente envolvidos nas interações medicamentosas. Medicamentos como midazolam e omeprazol são associados à diminuição do metabolismo e da depuração dos benzodiazepínicos, aumentando o risco de toxicidade. Além disso, a combinação do hidrato de cloral com midazolam amplifica os efeitos depressores sobre o sistema nervoso central, enquanto a interação entre furosemida e vecurônio pode variar, aumentando ou diminuindo o bloqueio neuromuscular, dependendo da dose de furosemida.
Os estudos de Lima et al., (2020) revelam que a média de interações observadas foi de 7,85 por internação. Os grupos de medicamentos mais frequentemente envolvidos nas interações incluem o sistema nervoso (55%), anti-infecciosos de uso sistêmico (16%) e trato alimentar e metabolismo (8%). As interações foram classificadas por gravidade: as contraindicadas, como a combinação de fluconazol e ondansetrona, aumentam o risco de prolongamento do intervalo qt; as de maior gravidade, como a interação entre fentanil e midazolam, elevam o risco de depressão do sistema nervoso central; as de gravidade moderada, como midazolam e ranitidina, aumentam a disponibilidade do midazolam; e as de menor gravidade, como a interação entre fenitoína e ranitidina, resultam em um aumento da concentração plasmática da fenitoína.
Choi et al., (2021) apontam que o número de medicamentos prescritos e o tempo de internação na UTIP são os principais fatores associados à exposição a interações medicamentosas. As combinações mais comuns incluem midazolam + remifentanil e enalapril + espironolactona, que frequentemente são monitoradas. As interações foram classificadas como segue: 2,6% consideradas contraindicadas, como a combinação de nitroglicerina + sildenafil, que potencializa os efeitos hipotensores; 56,2% como de maior gravidade, como midazolam + remifentanil, que aumenta o risco de hipoventilação; e 39,0% de gravidade moderada, como enalapril + furosemida, que pode causar hipotensão postural após a primeira dose.
3.3 As Intervenções Farmacêuticas a Fim De Minimizar Os PRMs
Tripathi et al., (2015) relataram que, durante um estudo de 11 anos, os farmacêuticos evitaram 5.867 erros de entrada de pedidos, prevenindo aproximadamente 1.056 eventos adversos a medicamentos (EAM). A porcentagem de intervenções relacionadas a erros de pedidos diminuiu ao longo do tempo, de 28,9% em 2003 para 19,7% em 2013, refletindo uma evolução na prática do farmacêutico na equipe multidisciplinar. As intervenções foram alterações no regime posológico (52,3%) e seleção apropriada do medicamento (21,4%), enquanto recomendações sobre interações ou incompatibilidades medicamentosas (1,5%) e monitoramento medicamentoso (5,2%) foram menos frequentes.
Complementando essas observações, Brito et al., (2022) destacaram a eficácia das intervenções farmacêuticas na prática clínica pediátrica, com uma média de 2,3 intervenções por paciente e uma taxa de aceitação de 85,1%. As intervenções mais frequentes estavam relacionadas à dose (16,7%), à necessidade (15,8%), à forma farmacêutica (9,6%) e ao protocolo da dor (8,8%). Medicamentos como dipirona, vitamina K e vancomicina foram os que mais exigiram intervenções, que foram, predominantemente, comunicadas por meio do sistema (73,9%) e do contato pessoal.
Tawhari et al., (2022) também observaram uma alta incidência de PRMs na UTI Pediátrica, que foi de 15,2%. Os PRMs mais comuns incluíram fármaco desnecessário, escolha inadequada de medicamento, dose muito alta, dose muito baixa e interação medicamentosa. As intervenções resultantes incluíram descontinuação de medicamentos, adição de novos, ajustes de dose, troca de fármacos e alteração da via de administração, além do monitoramento de medicamentos. A aceitação das intervenções variou, com 22,1% aceitas sem modificações e 57,2% aceitas com modificações, sendo que a maioria das intervenções foi realizada verbalmente (51,0%) ou por telefone (16,8%).
Okumura et al., (2016) reforçaram a importância do acompanhamento farmacêutico, identificando 141 PRMs em 35 pacientes durante um acompanhamento de cinco meses. As intervenções mais comuns incluíram a prevenção de soluções intravenosas incompatíveis (21%) e ajustes de doses inadequadas (17%). Entre os principais medicamentos associados aos PRMs, muitos eram antimicrobianos, como meropenem e vancomicina (com doses elevadas), além de piperacilina, fentanil, cefepime e oseltamivir. A análise indicou que 74% das variações no tempo de permanência na UTI Pediátrica estavam associadas aos PRMs detectados, destacando a relevância das intervenções farmacêuticas na otimização do tratamento.
4 CONCLUSÃO
A presença do farmacêutico na UTI Pediátrica tem um papel crucial na melhoria da farmacoterapia, reduzindo erros de prescrição e interações medicamentosas. Suas intervenções, aliadas a sistemas de apoio à decisão clínica, têm mostrado resultados positivos, com alta taxa de aceitação e impacto direto na segurança dos pacientes. A colaboração multidisciplinar e o uso de tecnologias são fundamentais para garantir tratamentos mais seguros e eficazes.
Dessa forma, é essencial que as instituições de saúde continuem a promover a formação e a integração dos farmacêuticos nas equipes. A inclusão de tecnologias que melhorem a segurança na prescrição é crucial. Por outro lado, a comunicação efetiva entre os profissionais de saúde e a vigilância constante são fundamentais para garantir tratamentos seguros e eficazes, reduzindo, assim, os riscos associados a erros de medicação na UTI Pediátrica.
5 REFERÊNCIAS BIBLIOGRÁFICAS
BECKER, Gabriela Curbeti; MACHADO, Fernanda Rossatto; BUENO, Denise. Perfil de utilização de medicamentos em pacientes pediátricos em cuidados intensivos. Revista Brasileira de Farmácia Hospitalar e Serviços de Saúde, v. 7, n. 2, 2016.
BRITO, Amanda Moreira De; NEGRETTO, Giovanna Webster; MARTINBIANCHO, Jacqueline Kohut; ZAMBERLAN, Samantha. Análise de intervenções farmacêuticas utilizando um instrumento de acompanhamento farmacêutico em uma unidade de terapia intensiva pediátrica. Clinical and Biomedical Research, v. 42, n. 2, 2022.
CHOI ,Yu Hyeon; LEE, In Hwa; YANG, Mihee; CHO, Yoon Sook; JO, Yun Hee; BAE, Hye Jung; KIM, You Sun; PARK, June Dong. Clinical significance of potential drug–drug interactions in a pediatric intensive care unit: A single-center retrospective study. PLoS One, v. 16, n. 2, p. e0246754, 2021.
EWIG, Celeste L Y; CHEUNG, Hon Ming; KAM, Kwok Ho; WONG, Hiu Lam; KNODERER, Chad A . Occurrence of Potential Adverse Drug Events from Prescribing Errors in a Pediatric Intensive and High Dependency Unit in Hong Kong: An Observational Study. Pediatric Drugs , v. 19, p. 347-355, 2017.
FAJRELDINES, Ana; PAULUZZI, Antonela; TORRES, Silvio; PELLIZZARI, Marcelo. Reduction of prescription error and its adverse effects in the pediatric intensive care area. Medicina, v. 84, n. 3, p. 426-432, 2024.
FIDELES, Giovanni Montini Andrade; ALCÂNTARA-NETO, José Martins de; PEIXOTO JÚNIOR, Arnaldo Aires; SOUZA-NETO, Paulo José de; TONETE, Taís Luana; SILVA, José Eduardo Gomes da; NERI, Eugenie Desirèe Rabelo. Recomendações farmacêuticas em unidade de terapia intensiva: três anos de atividades clínicas. Revista brasileira de terapia intensiva, v. 27, p. 149-154, 2015.
GLANZMANN, Corina; FREY, Bernhard; MEIER, Christoph R; VONBACH, Priska. Analysis of medication prescribing errors in critically ill children. European journal of pediatrics , v. 174, p. 1347-1355, 2015.
HASSANZAD, Maryam; ARENAS‐LOPEZ, Sara; BANIASADI, Shadi. Potential drug–drug interactions among critically ill pediatric patients in a tertiary pulmonary center. The Journal of Clinical Pharmacology, v. 58, n. 2, p. 221-227, 2018.
HOWLETT, Moninne M; BUTLER, Eileen; LAVELLE, Karen M; CLEARY, Brian J; BREATNACH, Cormac V. The impact of technology on prescribing errors in pediatric intensive care: a before and after study. Applied clinical informatics, v. 11, n. 02, p. 323-335, 2020.
ISMAIL, Mohammad; AZIZ, Sana; NOOR, Sidra; HAIDER, Iqbal; SHAMS, Faryal; HAQ, Inamul; KHADIM, Faiza; KHAN, Qasim; KHAN, Fahadullah; ASIF, Muhammad. Potential drug-drug interactions in pediatric patients admitted to intensive care unit of Khyber Teaching Hospital, Peshawar, Pakistan: A cross-sectional study. Journal of critical care, v. 40, p. 243-250, 2017.
LIMA, Elisangela da Costa; CAMARINHA, Barbara Dias; BEZERRA ,Nathalia Cristina Ferreira; PANISSET, Anderson Gonçalves; SOUZA, Raquel Belmino de; SILVA, Marcus Tolentino; LOPES, Luciane Cruz. Severe potential drug-drug interactions and the increased length of stay of children in intensive care unit. Frontiers in Pharmacology, v. 11, p. 555407, 2020.
MENDONÇA, Juliana Guimarães de; GUIMARÃES, Maria José Bezerra; MENDONÇA, Vilma Guimarães de; PORTUGAL, José Luiz; MENDONÇA, Carolina Guimarães de. Perfil das internações em unidades de terapia intensiva pediátrica do sistema único de saúde no estado de Pernambuco, brasil. Ciência & Saúde Coletiva, v. 24, p. 907-916, 2019.
NEVES, Esther Rodrigues; JÚLIO, Cairo Domingos; VIANA, Gabriella Dias; PEREIRA, Juscelino Alves. Análise das intervenções farmacêuticas clínicas em Unidade de Terapia Intensiva de um hospital de urgência e trauma. REVISTA CIENTÍFICA DA ESCOLA ESTADUAL DE SAÚDE PÚBLICA DE GOIÁS “CÂNDIDO SANTIAGO”, v. 9, p. 1-16 9b9, 2023.
OKUMURA, Lucas Miyake; SILVA, Daniella Matsubara da; COMARELLA, Larissa. Relation between safe use of medicines and Clinical Pharmacy Services at Pediatric Intensive Care Units. Revista Paulista de Pediatria , v. 34, p. 397-402, 2016.
SANTIBÁÑEZ, C; ROQUE, J; MORALES, G; CORRALES, R. Characteristics of drug interactions in a pediatric intensive care unit. Revista Chilena de Pediatria, v. 85, n. 5, p. 546-553, 2014.
TAWHARI, Mosa M; TAWHARI, Mohammed A; NOSHILY, Mohammed A; MATHKUR, Majed H; ABUTALEB, Mohammed H. Hospital pharmacists interventions to drug-related problems at tertiary critical care pediatric settings in Jazan, Saudi Arabia. Hospital Pharmacy, v. 57, n. 1, p. 146-153, 2022.
TRIPATHI, Sandeep; CRABTREE, Heidi M; FRITADEIRA, Karen R; GRANER, Kevin K; ARTEAGA, Graça M. Impact of clinical pharmacist on the pediatric intensive care practice: an 11-year tertiary center experience. The Journal of Pediatric Pharmacology and Therapeutics, v. 20, n. 4, p. 290-298, 2015.
