REGISTRO DOI: 10.69849/revistaft/th102411090848
João Victor Siqueira Matos
Mayza Nayara De Lima Melo
Tamires Kelli Neves Souza
Bruna Fernanda Silva
Maria Eduarda Pontes Dos Santos
Orientação: Profa. Ms. Tamires Kelli Neves Souza
Coorientação: Profa. Ms. Maria Eduarda Pontes dos Santos
RESUMO
INTRODUÇÃO: As doenças crônicas e sem prognóstico devem ser incluídas nos cuidados paliativos (CP’s) o mais breve possível, a fim de melhorar a qualidade de vida dos pacientes e de seus familiares. A cânula nasal de alto fluxo é uma alternativa que traz resultados promissores para reestabelecer os sintomas respiratórios. OBJETIVO: Avaliar o impacto do sistema da cânula nasal de alto fluxo na internação de pacientes sob cuidados paliativos. METODOLOGIA: Trata-se de uma revisão integrativa, realizada nas bases de dados PubMed, BVS e Cochrane Library. Foram considerados estudos publicados nos últimos 10 anos do tipo ensaios clínicos, ensaios clínicos randomizados, revisões sistemáticas metanálise e metasíntese, estudos de coorte, retrospectivos e prospectivos, nos idiomas inglês, português e espanhol. RESULTADOS E DISCUSSÃO: Os estudos analisados abordam a CNAF como meios de intervenção, essa técnica oferece uma alternativa eficaz ao oxigênio convencional, proporcionando uma melhor qualidade de morte e um suporte respiratório adequado para os indivíduos. A abordagem também visa promover a melhora da dispneia, os sinais vitais, a fração de oxigênio e qualidade de morte. CONSIDERAÇÕES FINAIS: Analisou-se que a Cânula nasal de alto fluxo apresenta resultados positivos dos sintomas respiratórios em pacientes sob cuidados paliativos, porém, o uso prolongado dessa técnica pode ser prejudicial ao indivíduo devido ao alto fluxo.
Palavras-chave: Cuidados paliativos; Cânula nasal de alto fluxo; Dispneia; Conforto do paciente.
INTRODUÇÃO
Os cuidados paliativos (CPs) visam proporcionar conforto aos indivíduos enfermos, sem antecipar ou adiar a morte (Carvalho et al., 2024), focando em minimizar o sofrimento e promover o bem-estar físico, emocional e espiritual (Velasco et al., 2020). Segundo a Organização Mundial da Saúde (OMS), as doenças crônicas e sem prognóstico devem ser incluídas nos CPs o mais breve possível, a fim de melhorar a qualidade de vida dos pacientes e de seus familiares (Sepúlveda et al., 2002). À medida em que o número de doenças crônicas aumenta, a importância desses cuidados se torna ainda mais evidente, pois a demanda por esse tipo de atendimento deve crescer continuamente.
Estima-se que aproximadamente 40 milhões de pessoas no mundo busquem CPs a cada ano (Carvalho et al., 2024). Isso se deve ao aumento das doenças crônicas e ao envelhecimento populacional (Tieppo, Alessandra, 2016). Portanto, é fundamental considerar a inclusão antecipada dos CPs para maximizar o impacto positivo na vida dos indivíduos. As doenças que ameaçam a vida, como câncer, falência orgânica e condições terminais, podem causar sintomas angustiantes, como falta de ar ou dispneia, que leva à incapacidade, à ansiedade e ao isolamento social (Carvalho et al., 2024). Considera-se que mais de 75 milhões de pessoas sofram de dispneia anualmente, especialmente entre aquelas com doenças pulmonares graves, câncer incurável e insuficiência cardíaca (Higginson et al., 2014).
A dispneia ou respiração curta é quando o indivíduo sente que está mais difícil de respirar (Cruz et al., 2022). Sintoma frequentemente observado em pacientes sob cuidados paliativos, que gera considerável sofrimento e tende a se agravar à medida que a doença progride, sendo, por vezes, mais difícil de manejar do que outros sintomas, como a sede e a dor (Crombeen & Lilly, 2020; Puntillo et al., 2017). Dessa forma, quando há um agravamento da dispneia, que é um sintoma frequentemente debilitante nos pacientes sob cuidados paliativos, torna-se imprescindível a necessidade de intervenções especializadas que possam ser oferecidas durante a internação desse indivíduo.
O aumento da gravidade dos sintomas do paciente em CP, principalmente da dispneia, pode levar a necessidade de intervenções especializadas, durante a internação do paciente. Os CPs e o internamento são sinérgicos e essa percepção vem crescendo dentro do ambiente hospitalar (Neukirchen, Metaxa, Schaefer, 2023). Durante a internação desse perfil de paciente, qualquer intervenção não realizada da maneira correta, pode levar o progresso de gravidade dos sintomas. Portanto, é fundamental uma equipe multidisciplinar para realizar uma avaliação criteriosa e adicionar os CPs de forma correta nos indivíduos sem prognóstico (Coelho, Yankaskas, 2017).
No contexto de CPs o papel do fisioterapeuta dentro da equipe multidisciplinar é fundamental para o alivio do desconforto respiratório desses pacientes e assim garantindo a qualidade de morte. O impacto da fisioterapia nos cuidados paliativos pode aperfeiçoar, estabilizar ou retardar o agravamento das afeções nos indivíduos enfermos (Meléndez et al., 2023). Diante disso, as opções não farmacológicas são executadas nesse perfil de pacientes, como por exemplo, a oxigenoterapia convencional (COT), cânula nasal de alto fluxo (CNAF), ventilação não invasiva (VNI) e ventilação mecânica invasiva (VMI) (Meléndez et al., 2023; Koyauchi T et al., 2022). Dentre eles, a CNAF tem se mostrado benéfica em relação ao conforto respiratório, melhora da dispneia e tolerância dos pacientes (Liu A et al., 2023).
A CNAF é uma técnica inovadora de assistência respiratória não invasiva, que utiliza um cateter nasal de maior calibre para fornecer oxigênio aquecido e umidificado em alto fluxo (Liu et al., 2023). O alto fluxo desse dispositivo tem como objetivo promover a melhora significativa dos sintomas de desconforto respiratório, como a redução da dispneia, além de melhorar a oxigenação (Ricard JD et al., 2018). Esse meio de intervenção pode beneficiar as vias aéreas ao reduzir a resistência dessas vias e, como resultado, melhorar o trabalho respiratório (Yuste et al., 2019). Além dos benefícios diretos que essa técnica promove ao sistema respiratório, ele permite ajustes na administração de oxigênio, adaptando-se às necessidades individuais de cada paciente.
Esse dispositivo de alto fluxo, permite que o paciente possa receber um fluxo de gás contínuo de até 70L/min e uma fração inspirada de oxigênio (FiO2) ajustável a alta ou baixa vazão (21% a 100%) (Cavalcanti et al., 2024; Azoulay et al., 2018). Com o uso da cânula, os pacientes em cuidados paliativos conseguem se alimentar, falar e ter maior mobilidade no leito, além de apresentar melhor adesão à técnica (Cavalcanti et al., 2024). O fisioterapeuta, por meio da CNAF, pode reduzir a dispneia e proporcionar maior conforto. Além disso, melhora a qualidade de morte do paciente, oferecendo alívio dos sintomas respiratórios e tornando o fim da vida mais digna.
Os pacientes em CPs podem se beneficiar significativamente do sistema da CNAF, pois o mesmo oferece melhorias na diminuição do grau de dispneia, garantindo uma oxigenação adequada. Essa técnica é importante em cenários onde a qualidade de morte é uma prioridade, pois não apenas melhora a função respiratória, como também contribui para o bem-estar geral. Além disso, é de grande importância a existência de evidências científicas que comprovem os benefícios desse dispositivo, pois ele fundamenta a prática clínica e permite uma abordagem mais precisa, segura e adaptada às necessidades dos indivíduos internados em paliação. Diante disso, o presente estudo tem como objetivo avaliar o impacto do sistema da cânula nasal de alto fluxo na internação de pacientes sob cuidados paliativos.
METODOLOGIA
Este estudo consiste em uma revisão integrativa cujo objetivo foi avaliar o impacto da cânula de nasal de alto fluxo na internação de pacientes sob cuidados paliativos. Foram utilizadas as bases de dados eletrônicas BVS (Biblioteca Virtual em Saúde), Cochrane Library e PubMed (National Library of Medicine), aplicando os descritores consultados no DeCS/MeSH (Descritores em Ciências da Saúde) que se adequavam à temática do estudo, a saber: Palliative Care, Oxygen Inhalation Therapy, Patient comfort e Hospitalization, associados ao operador booleano “AND” nos seguintes cruzamentos: Palliative Care AND Oxygen Inhalation Therapy AND Patient comfort, Palliative Care AND Oxygen Inhalation Therapy AND Hospitalization, Palliative Care AND Oxygen Inhalation Therapy e Patient Comfort AND Hospitalization.
A pesquisa foi realizada entre os meses de agosto a novembro de 2024, adicionando o filtro da data de publicação para os últimos 10 anos, com restrição de idiomas, sendo eles: Inglês, Português e Espanhol. Os critérios de inclusão definidos para a seleção dos estudos foram: ensaios clínicos, ensaios clínicos randomizados, revisões sistemáticas metanálise e metasíntese, estudos de coorte, retrospectivos e prospectivos, pacientes com idade igual ou superior a 18 anos, pacientes em cuidados paliativos que utilizam um sistema de oxigenoterapia e indivíduo internados no ambiente hospitalar. Os critérios de exclusão foram: estudos duplicados, publicados antes de 2014, títulos e estudos na íntegra que não correspondessem à temática central e pacientes pediátricos e adolescentes.
A seleção dos estudos foi realizada em quatro etapas. Na primeira etapa, os artigos foram identificados com base em descritores, cruzamentos de descritores e aplicação de filtros. A segunda etapa envolveu a triagem dos estudos mediante a leitura dos títulos, adicionando os que fariam sentido na nossa temática e exclusão de estudos duplicados entre cruzamentos e entre bases de dados. Na terceira etapa, os estudos foram selecionados a partir da análise dos resumos. Por fim, a quarta etapa consistiu na leitura completa dos artigos.
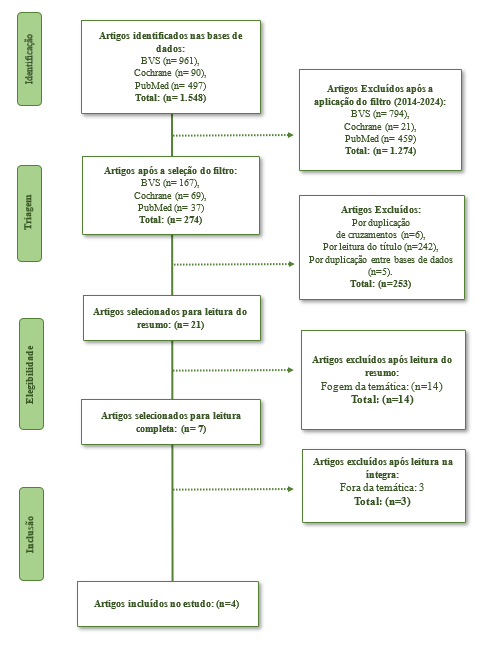
Figura 1: Fluxograma das etapas de seleção de artigos.
RESULTADOS E DISCUSSÃO
Após a realização da triagem, dos 1.548 artigos identificados, quatro foram considerados aptos, conforme os critérios de inclusão estabelecidos. Os estudos selecionados foram realizados no Japão, China, Tailândia e Coreia. Todos os artigos analisados incluíram indivíduos de ambos os sexos com idade igual ou superior a 18 anos, utilizando a cânula nasal de alto fluxo, internados e em cuidados paliativos. As informações sobre a metodologia podem ser encontradas na Tabela 2, que apresenta os respectivos autores, desenhos de estudo, objetivos e amostras. A Tabela 3 relata as intervenções utilizadas pelos autores e colaboradores, enquanto a Tabela 4 expõe os resultados e conclusões correspondentes.
Tabela 2. Metodologia dos estudos selecionados para análise.
Autor/Ano Estudo Objetivo Amostra Takase et al. 2024 Estudo prospectivo Avaliar a eficácia e tolerabilidade da CNAF em relação à dispneia, incluindo grave e moderada por períodos mais longos, em pacientes em cuidados paliativos. 25 pacientes, com idade média de 72 anos, ambos os sexos, doença mais comum sendo câncer de pulmão. Os indivíduos tinham dispneia em repouso (NRS), hipoxemia (≤ 60 mmHg) e SpO2 (≤ 90%) e estado de não intubar. 4 pacientes foram excluídos por não se enquadrarem nos critérios ou por desistência. Ruangsomboon O et al. 2020 Estudo randomizado não cego e cruzado (AB/BA) Comparar a dispneia relatada pelo paciente após cada método de fornecimento de oxigênio. 48 pacientes, idade média de 60,3 anos, sexo feminino, com IRHA estado de não intubar. A doença mais comum foi malignidade pulmonar, 7 participantes foram excluídos por desistência, estado mental alterado, ou intolerância. Xu et al. 2022 Ensaio randomizado e controlado Explorar os efeitos fisiológicos do CNAF em pacientes com câncer avançado com dispneia, que só podem aceitar tratamento paliativo. 60 pacientes, com idades entre 18 e 80 anos, ambos os sexos (43,33% homens e 56,67% mulheres). Com CSA ou metástases pulmonares de outros cânceres sólidos. Pacientes com PaO2/FiO2 < 250 mmHg foram incluídos, pacientes intolerantes, irritáveis, não cooperativos com ventilação assistida ou internação hospitalar < a 3 dias foram excluídos. Kim JS et al. 2023 Estudo de coorte retrospectivo Investigar o status do uso de CNAF em pacientes com câncer terminal no final da vida e os fatores clínicos relevantes. 329 pacientes com câncer terminal que iniciaram oxigenoterapia com (CNAF) nos últimos 14 dias de vida. Os pacientes foram analisados retrospectivamente entre 2018 e 2020 em um hospital universitário da Coreia do Sul.
LEGENDA: GCNAF: Grupo cânula nasal de alto fluxo; GOC: Grupo oxigenoterapia convencional; CNAF: Cânula nasal de alto fluxo; NRS: Escala numérica de avaliação; SpO2: saturação de oxigênio no sangue; IRHA: Insuficiência respiratória hipoxêmica aguda; CSA: Câncer sólido avançado; PaO2/FiO2: Pressão parcial de oxigênio / fração inspirada de oxigênio.
Tabela 3. Características dos estudos selecionados para análise.
Autor/Ano Intervenção Takase et al. 2024 Os participantes iniciaram a terapia com CNAF (Optiflow: AIRVO 2) por cinco dias. A vazão de gás e o calor foram ajustados em 40 L/min a 37ºC, podendo ser alterados conforme o conforto do paciente (entre 30-45 L/min e 31-37ºC). A FiO2 foi ajustada para manter a SpO2 ≥ 90%. A dispneia foi avaliada com a escala de Borg modificada e NRS. Ruangsomboon O et al. 2020 GCNAF: Aplicação da CNAF por cânula (Optiflow) usando o sistema AIRVO 2 por 60 minutos, com fluxo inicial de 35 L/min e ajuste de 30 a 60 L/min para maior conforto do paciente. Os pacientes que utilizaram CNAF por 60min foram designados para receberem oxigenoterapia convencional por 60min (B/A), com um período de washout ativo. GOC: A OC foi administrada por cânula nasal ou máscara por 60 minutos. A FIO2 e a taxa de fluxo foram ajustadas para atingir uma SpO2 ≥ 95%. Ambos os grupos receberam morfina para reduzir a pontuação da escala de Borg (1 ponto). A dose foi de 2mg seguindo uma taxa de 1mg/hora. Foram comparados os valores em 30 e 60 minutos logo após o início da intervenção. Xu et al. 2022 GCNAF: Aplicado CNAF com um dispositivo de oxigenoterapia nasal de alto fluxo (modelo: HUMIDUMIDUM, HiFent Respircare). O fluxo do oxigênio foi ajustado entre 30L/min e 50L/min. FIO2 variou entre 21%-100%. GOC: O oxigênio foi fornecido por cateter nasal convencional por mais de 24 horas. O fluxo foi entre 2L/min e 8L/min. 5 pacientes receberam morfina, 2 do grupo CNAF e 3 do GOC. Kim JS et al. 2023 O tempo médio de uso da HFNC foi de 3,4 dias, com 62,6% dos pacientes (206) iniciando a terapia nos últimos 4 dias de vida. 93,3% dos pacientes utilizou a CNAF apenas 1 vez, enquanto 6% receberam mais de uma vez. Além disso, o uso da dose de morfina foi avaliado 48 horas antes de depois da introdução da CNAF.
LEGENDA: CNAF: Cânula nasal de alto fluxo; FiO2: Fração inspirada de oxigênio; SpO2: saturação de oxigênio no sangue; NRS: Escala numérica de avaliação; GCNAF: Grupo cânula nasal de alto fluxo; GOC: Grupo oxigenoterapia convencional; OC: oxigenoterapia convencional; IRHA: Insuficiência respiratória hipoxêmica aguda; CSA: Câncer sólido avançado.
Tabela 4. Resultados e conclusão dos estudos
Autor/Ano Resultados Conclusão Takase et al. 2024 -12 de 21 pacientes tiveram melhora de 1,0 ponto na escala de Borg após 24 horas. -16 de 24 pacientes apresentaram efeitos como irritação nasal e sensação desagradável, mas nenhum grave. -Mediana de sobrevida foi de 19 dias (variação de 3 a 657 dias). Embora o estudo não tenha atingido o ponto final especificado, cerca da metade dos pacientes apresentou melhora de 1,0 na escala de Borg. A CNAF foi bem tolerada e cerca da metade conseguiu utilizar o dispositivo por cinco dias. Portanto, a CNAF é vista como uma intervenção paliativa benéfica para a melhora da qualidade de vida de pacientes com dispneia. Ruangsomboon O et al. 2020 -O grupo de CNAF obteve melhora significativa na dispneia e frequência respiratória média em 30 e 60 minutos após o início do tratamento em comparação com a COT. -Houve mais pacientes que necessitaram de morfina intravenosa no grupo de oxigenoterapia convencional em comparação com o grupo de CNAF. A CNAF pode diminuir o grau de dispneia mais do que a COT e pode ser uma escolha para um método de fornecimento de oxigênio para pacientes paliativos com estado de não intubação e insuficiência respiratória hipoxêmica no departamento de emergência. Xu et al. 2022 -Melhora significativa na dispneia no grupo de intervenção (GCNAF) após 72 horas de tratamento; -GOC relatou aumento na secura da boca de imediato, enquanto no GCNAF o grau de secura foi leve e só se manifestou após 72 horas. -Melhora da qualidade de sono e SpO2. A FR e FC diminuíram após 2 horas de tratamento, enquanto no grupo controle ocorreu apenas 6 horas após o procedimento. A CNAF demonstrou ser eficiente nos sintomas de dispneia e na segurança bucal do indivíduo. Melhorou significativamente a qualidade de sono em pacientes que apresentam câncer avançado, além disso, trouxe redução da FR, FC e PaCO2 enquanto aumentou a SpO2 e PaO2 do paciente. Assim, sendo uma grande aliada aos indivíduos com câncer avançado. Kim JS et al. 2023 -88,8% dos pacientes ainda estavam recebendo CNAF no momento da morte, enquanto 11,2% estavam sem o dispositivo. -Diante da intervenção com CNAF não houve uma avaliação detalhada de sua eficácia no alívio imediato ou na redução significativa da dispneia em termos numéricos. Muitos pacientes com câncer terminal iniciaram a CNAF em estado de morte iminente, sem planejamento adequado. Isso destaca a importância de discutir os objetivos de cuidados previamente, para garantir que o uso da CNAF seja apropriado e direcionado.
LEGENDA: CNAF: Cânula nasal de alto fluxo; COT: Oxigenoterapia convencional; GCNAF: Grupo cânula nasal de alto fluxo; GCONT: Grupo oxigenoterapia convencional; SpO2: saturação de oxigênio no sangue; FR: Frequência respiratória; FC: Frequência cardíaca; FiO2: Fração inspirada de oxigênio; PaCO2: Pressão parcial de oxigênio.
No que diz respeito ao perfil de doenças abordadas nos estudos, Ruangsomboon et al. (2020) destacam melhorias significativas em pacientes com insuficiência respiratória hipoxêmica grave, especialmente aqueles com malignidades pulmonares. Takase et al. (2024) também observaram alívio dos sintomas em pacientes com câncer de pulmão avançado. Xu et al. (2022) ressaltam que a gravidade da doença e o comprometimento respiratório amplificam a resposta à CNAF em pacientes com metástases pulmonares. Kim et al. (2023) corroboram essas evidências, mostrando que pacientes terminais, especialmente com pneumonia ou câncer pulmonar, também se beneficiaram da terapia. Em evidência, Hui et al. (2021) destacam a importância da CNAF em pacientes paliativos, trazendo melhoras consideráveis.
No que concerne sobre a avaliação da dispneia, Ruangsomboon et al. (2020) utilizaram a escala de Borg modificada para avaliar a dispneia, no grupo que utilizou CNAF, a pontuação na escala de Borg passou de 7,6 para 2,9 após apenas 60 minutos de tratamento, enquanto no grupo com oxigenoterapia convencional, a redução foi menor, de 8,2 para 4,9. Corroborando, Takase et al. (2024) também utilizaram a escala modificada de Borg, que mede o esforço respiratório em uma escala de 0 a 10, sendo 10 o máximo de desconforto, tendo uma média inicial de 5,9 pontos. Os pacientes tratados com CNAF apresentaram uma redução média de 1,4 pontos na escala de Borg após 24 horas de uso.
Xu et al. (2022) avaliou a variável da dispneia através de outra forma, a escala visual analógica (EVA). Os pacientes indicavam em uma linha de 100mm a intensidade da falta de ar. Após 72 horas de tratamento com a CNAF, houve uma melhora significativa da EVA, reduzindo uma média de 3 pontos, enquanto o grupo controle não mostrou alterações. Em contrapartida, Kim et al. (2023) não analisou diretamente o grau de dispneia, como também os resultados adquiridos. Sobressalente, Veloso et al. (2002) evidenciam que a avaliação da dispneia por meio de escalas validadas é fundamental para que aconteça com efetividade a melhora do paciente.
O tempo de duração das intervenções foi crucial para a resposta dos pacientes à CNAF. Kim et al. (2023) relataram uma média de uso de 3,4 dias nos últimos 14 dias de vida, com a maioria iniciando nos últimos 4 dias, resultando em uma redução significativa dos sintomas respiratórios. Corroborando, Takase et al. (2024) aplicaram a CNAF por até cinco dias, com 57% dos pacientes apresentando melhora na escala de Borg em 24 horas. Xu et al. (2022) também notou melhorias em 24 horas com intervenções de 72 horas. Em contraste, Ruangsomboon et al. (2020) observou uma resposta rápida em apenas 60 minutos de uso, embora seu resultado tenha sido influenciado pelo uso de altas doses de opioides, que podem ter mascarado a eficácia real do tratamento. É importante que a duração das intervenções com a CNAF se adeque a cada perfil de paciente (Yueste et al. 2019).
Quanto ao uso de opioides, Ruangsomboon et al. (2020) utilizaram uma dose inicial de 2 mg de morfina intravenosa, seguida por infusões de 1 mg por hora conforme necessário para atingir a redução desejada nos sintomas respiratórios. Os pacientes que receberam CNAF apresentaram uma necessidade significativamente menor de opioides em comparação com aqueles que utilizaram oxigenoterapia convencional. Em contrapartida, Kim et al. (2023), abordou a morfina como uma estratégia complementar ao uso da CNAF. Os pacientes receberam opioides em doses ajustadas conforme a gravidade dos sintomas, e a dosagem foi calculada em termos de morfina equivalente diária (MEDD). O estudo não demonstrou explicitamente a quantidade de morfina administrada.
Xu et al. (2022) relatam que cinco pacientes utilizaram morfina para o controle da dor, dos quais dois pertenciam ao grupo de intervenções e três ao grupo controle, com doses variando entre 10 e 20 mg por dia. De maneira semelhante, Takase et al. (2024) indicam que dez pacientes receberam opioides, com uma dose média equivalente de 21 mg por dia. No estudo de Nogueira et al. (2012) os autores enfatizam sobre o uso de opioides em pacientes em CPs e descrevem que o uso desses medicamentos associados com a CNAF reduz a dor e a dispneia de pacientes com doenças pulmonares.
A utilização da CNAF apresenta divergências em seus parâmetros. Ruangsomboon et al. (2020) utilizaram a cânula Optiflow AIRVO 2 com fluxos entre 30 a 60L/min, ajustados conforme o conforto do paciente, garantindo uma SpO2 ≥ 95%. Validando, Takase et al. (2024) usaram o mesmo dispositivo, mas iniciaram com 40L/min, ajustando para ≥ 30L/min, resultando em alívio rápido dos sintomas respiratórios. Não obstante, Xu et al. (2022) testaram o modelo HUMIDIUN-BM, com fluxo ajustado entre 30 a 50L/min, focando no conforto do paciente. Por outro lado, Kim JS et al. (2023) não especificaram o modelo ou os parâmetros iniciais da CNAF. Em comparação, Nascimento et al. (2020) utilizaram o modelo Optiflow, aplicando os parâmetros de 30 a 60L/min, visando o conforto do paciente.
No que concerne aos sinais vitais com a utilização da CNAF, em termos de frequência respiratória (FR), Ruangsomboon et al. (2020) mostram que a técnica diminuiu de 33 respirações por minuto para 25, enquanto o oxigênio convencional não apresentou o mesmo nível de eficácia. Corroborando, Xu et al. (2022) evidenciaram uma redução de 30 para 28 de FR em 2 horas e caiu para 25 após 72 horas, mostrando uma melhora rápida com o uso da CNAF. Afirmando, Takase et al. (2024) mostraram que a FR permaneceu estável durante o estudo, variando de 18 a 19 respirações por minuto. Por outro lado, Kim et al. (2023) não apresentaram informações específicas a FR nesses pacientes. Em confirmação, Nascimento et al. (2020) mencionam que em 30 minutos de intervenção com a CNAF obtiveram uma redução média de 3,8 respirações por minuto.
De acordo com Xu et al. (2022), a intervenção com a CNAF resultou em um aumento significativo na SpO2. Após duas horas de tratamento, a SpO2 subiu de 88,8% para 92,2%, alcançando 95,8% ao final das intervenções, após 72 horas. Concordando, Ruangsomboon et al. (2020) observaram que a média da SpO2 nos pacientes submetidos à CNAF foi de aproximadamente 98,2%, enquanto o grupo de oxigenoterapia convencional apresentou uma média de 97,8%. Por outro lado, Kim et al. (2023) e Takase et al. (2024) também relataram um aumento significativo na SpO2, embora não apresentaram dados numéricos específicos, mas indicaram uma melhora geral na saturação de oxigênio em resposta à CNAF. Em evidência, Daniel Joppert (2022) considera que é necessário uma abordagem mais precisa em pacientes com SpO2 < 90%.
Em relação ao desconforto respiratório dos pacientes utilizando a CNAF. Takase et al. (2024) observaram casos de irritação nasal, sensação de ar quente, ruído causado pelo alto fluxo, boca seca e, em menor número, sangramento nasal. Da mesma forma, Ruangsomboon et al. (2020) relataram que alguns pacientes não toleraram a CNAF por desconforto, com cinco deles sentindo calor durante o uso. Em um estudo comparativo, Xu et al. (2022) notaram um aumento leve, mas não significativo, na secura da boca no grupo de intervenção. Em contrapartida, Kim et al. (2023) registraram uma boa aceitação da técnica, sem especificar detalhes de desconforto. Souza et al. (2021) indicaram que a CNAF proporciona conforto aos pacientes, mas ainda carece de evidências mais sólidas para comprovar sua eficácia.
No estudo de Ruangsomboon et al. (2020), 29 dos 44 pacientes faleceram durante o período de internação, sendo que 16 desses óbitos ocorreram ainda no pronto-socorro, representando 65% dos indivíduos que participaram do estudo. Ratificando, Kim et al. (2023) reportaram que 329 pacientes vieram a óbito, com a maioria deles (88,8%) ainda utilizando a CNAF no momento da morte. Todavia, Takase et al. (2024) não especificaram o número exato de óbitos, mas indica que a mediana de sobrevida dos pacientes foi de 19 dias durante os cinco dias de intervenção. Por outro lado, Xu et al. (2022) não fazem referência à quantidade de mortes durante as intervenções. INCA (2022) menciona que pacientes em cuidados paliativos tem um tempo de sobrevida de 6 meses, variando de acordo com o perfil e a doença do enfermo.
CONSIDERAÇÕES FINAIS
Conforme apresentado no decorrer dessa revisão, a Cânula Nasal de Alto Fluxo (CNAF) indica resultados promissores na melhoria dos sintomas respiratórios em pacientes sob cuidados paliativos, especialmente no alívio da dispneia, aumento da oxigenação e melhora do desconforto respiratório. Em contra ponto, o uso prolongado da técnica tende a ser prejudicial em pacientes com condições paliativas, devido ao alto fluxo, que pode causar efeitos adversos aos enfermos.
Assim posto, a CNAF é uma intervenção relevante, mas, apesar de promissora, necessita análises mais abrangentes sobre o impacto dessa técnica na internação de pacientes em cuidados paliativos. Embora as evidências atuais apontem para a eficácia da CNAF, é imprescindível que estudos futuros aprofundem a compreensão dos benefícios desse método em diferentes perfis de pacientes, visando resultados definitivos.
REFERÊNCIAS BIBLIOGRÁFICAS
AZOULAY, E. et al. High-flow nasal oxygen vs. standard oxygen therapy in immunocompromised patients with acute respiratory failure: study protocol for a randomized controlled trial. Trials, v. 19, n. 1, p. 157, 2018. Disponível em: https://pmc.ncbi.nlm.nih.gov/articles/PMC5836389/. Acesso em: 12 Set 2024.
CARVALHO, I. O. DE; SILVA, M. G.; SILVA, L. L. O ensino de cuidados paliativos nas faculdades de Medicina de Salvador, Brasil: análise documental. Revista brasileira de educação medica, v. 48, n. 3, p. e086, 2024. Disponível em: https://www.scielo.br/j/rbem/a/H776ScpxQ8gRFhTxVw7VGYL/. Acesso em: 01 Set 2024.
CAVALCANTI, A.B. Orientações práticas em ventilação mecânica AMIB e SBPT. AMIB E SBPT, 2024. Disponível em: https://d1xe7tfg0uwul9.cloudfront.net/amib-portal/wp-content/uploads/2024/09/18120131/Orientacoes-Praticas-de-Ventilacao-Mecanica-Interativo-SET-17.pdf: AMIB E SBPT. Acesso em: 19 Set 2024.
COELHO, C. B. T.; YANKASKAS, J. R. New concepts in palliative care in the intensive care unit. Revista brasileira de terapia intensiva, v. 29, n. 2, p. 222–230, 2017. Disponível em: https://pmc.ncbi.nlm.nih.gov/articles/PMC5496757/. Acesso em: 29 Ago 2024.
CROMBEEN, A. M.; LILLY, E. J. Management of dyspnea in palliative care. Current oncology (Toronto, Ont.), v. 27, n. 3, p. 142–145, 2020. Disponível em: https://pmc.ncbi.nlm.nih.gov/articles/PMC7339837/. Acesso em: 05 Set 2024.
CRUZ, Jane; AMPLO, Maria-Ann; Mateus Quint; et al. Fisioterapia Respiratória. 3ª ed. Rio de Janeiro: GEN Guanabara Koogan, 2022. E-book. p.1. ISBN 9788595159341. Disponível em: https://integrada.minhabiblioteca.com.br/reader/books/9788595159341/. Acesso em: 12 Set 2024.
HIGGINSON, I. J. et al. An integrated palliative and respiratory care service for patients with advanced disease and refractory breathlessness: a randomised controlled trial. The Lancet. Respiratory medicine, v. 2, n. 12, p. 979–987, 2014. Disponível em: https://www.thelancet.com/journals/lanres/article/PIIS2213-2600(14)70226-7/fulltext. Acesso em: 19 Ago 2024.
HUI, D. et al. Terapia com cânula nasal de alto fluxo para dispneia aos esforços em pacientes com câncer: um ensaio clínico randomizado piloto. The Oncologist, p. 1470–1479, 2021b. Disponível em: https://academic.oup.com/oncolo/article/26/8/e1470/6511585. Acesso em: 02 Out 2024.
INCA. A avaliação do paciente em cuidados paliativos. [s.l.] Instituto nacional de câncer, 2022. Disponível em: https://www.inca.gov.br/sites/ufu.sti.inca.local/files/media/document/completo_serie_cuidados_paliativos_volume_1.pdf. Acesso em: 11 Out 2024.
JOPPERT, D. Aplicabilidade da cânula nasal de alto fluxo na unidade de terapia intensiva: artigo de revisão. Fisioterapia Ser, p. 107–112, 13 jun. 2022. Disponível em: https://www.researchgate.net/profile/Daniel-Joppert/publication/373829735_2022_ARTIGO_APLICABILIDADE_DA_CANULA_NASAL_DE_ALTO_FLUXO_rev_fisiot_ser/links/64ff1adbf8931a4e29b57aa8/2022-ARTIGO-APLICABILIDADE-DA-CANULA-NASAL-DE-ALTO-FLUXO-rev-fisiot-ser.pdf. Acesso em: 12 Set 2024.
KIM, J. S. et al. Use of high-flow nasal cannula oxygen therapy for patients with terminal cancer at the end of life. Cancer medicine, v. 12, n. 13, p. 14612–14622, 2023. Disponível em: https://pmc.ncbi.nlm.nih.gov/articles/PMC10358212/. Acesso em: 21 Ago 2024.
KOYAUCHI, T. et al. Impact of end-of-life respiratory modalities on quality of dying and death and symptom relief in patients with interstitial lung disease: a multicenter descriptive cross-sectional study. Respiratory research, v. 23, n. 1, 2022. Disponível em: https://respiratory-research.biomedcentral.com/articles/10.1186/s12931-022-02004-x. Acesso em: 01 Set 2024.
LIU, A.; ZHOU, Y.; PU, Z. Effects of high-flow nasal cannula oxygen therapy for patients with acute exacerbation of chronic obstructive pulmonary disease in combination with type II respiratory failure. The Journal of international medical research, v. 51, n. 6, 2023. Disponível em: https://pmc.ncbi.nlm.nih.gov/articles/PMC10328027/. Acesso em: 29 Ago 2024.
NASCIMENTO, M. S. et al. Falha da cânula nasal de alto fluxo: os desfechos clínicos podem determinar a interrupção precoce? Einstein (Sao Paulo, Brazil), v. 19, p. eAO5846, 2021. Disponível em: https://www.scielo.br/j/eins/a/mj9BL546ywXnP74MJ7TjwFQ/?lang=pt. Acesso em: 14 Out 2024.
NAVARRO-MELÉNDEZ, A. et al. Physiotherapy applied to palliative care patients: a descriptive practice-based study. BMC palliative care, v. 22, n. 1, p. 99, 2023. Disponível em: https://pmc.ncbi.nlm.nih.gov/articles/PMC10357741/. Acesso em: 26 Ago 2024.
NEUKIRCHEN, M.; METAXA, V.; SCHAEFER, M. S. Palliative care in intensive care. Intensive care medicine, v. 49, n. 12, p. 1538–1540, 2023. Disponível em: https://pmc.ncbi.nlm.nih.gov/articles/PMC10709230/. Acesso em: 25 Ago 2024.
NOGUEIRA, F. L.; SAKATA, R. K. Sedação paliativa do paciente terminal. Revista brasileira de anestesiologia, v. 62, n. 4, p. 586–592, 2012. Disponível em: https://www.scielo.br/j/rba/a/6HWXszMptj6ZrVz7nHXWYTz/?lang=es&format=html. Acesso em: 16 Out 2024.
OLIVEIRA, Irineu T.; RIBEIRO, Sabrina Corrêa da C. Cuidados paliativos na emergência. Barueri: Manole, 2020. E-book. p.I. ISBN 9786555763102. Disponível em: https://integrada.minhabiblioteca.com.br/reader/books/9786555763102/. Acesso em: 20 Set 2024.
PUNTILLO, K. et al. Palliative care in the ICU: relief of pain, dyspnea, and thirst–a report from the IPAL-ICU Advisory Board. Intensive care medicine, v. 40, n. 2, p. 235–248, 2014. Disponível em: https://pmc.ncbi.nlm.nih.gov/articles/PMC5428539/. Acesso em: 14 Set 2024.
RICARD, J.D. et al. Comparison of high flow nasal cannula oxygen and conventional oxygen therapy on ventilatory support duration during acute-on-chronic respiratory failure: study protocol of a multicentre, randomised, controlled trial. The “HIGH-FLOW ACRF” study. BMJ open, v. 8, n. 9, p. e022983, 2018. Disponível em: https://pmc.ncbi.nlm.nih.gov/articles/PMC6150142/. Acesso em: 15 Set 2024.
RUANGSOMBOON, O. et al. High-flow nasal cannula versus conventional oxygen therapy in relieving dyspnea in emergency palliative patients with do-not-intubate status: A randomized crossover study. Annals of emergency medicine, v. 75, n. 5, p. 615–626, 2020. Disponível em: https://pubmed.ncbi.nlm.nih.gov/31864728/. Acesso em: 21 Ago 2024.
SEPÚLVEDA, C. et al. Palliative care. Journal of pain and symptom management, v. 24, n. 2, p. 91–96, 2002. Disponível em: https://www.jpsmjournal.com/article/S0885-3924(02)00440-2/fulltext. Acesso em: 22 Ago 2024.
SOUZA, H.K.D et al. Ventilação não invasiva versus oxigenoterapia em fase final dos cuidados paliativos oncológicos: uma revisão sistemática. revista médica de Minas Gerais, 2 jan. 2021. Disponível em: https://rmmg.org/exportar-pdf/3787/e31203.pdf. Acesso em: 10 Out 2024.
TAKASE, E. et al. A phase II study of high-flow nasal cannula for relieving dyspnea in advanced cancer patients. Journal of pain and symptom management, v. 67, n. 3, p. 204- 211.e1, 2024. Disponível em: https://www.jpsmjournal.com/article/S0885-3924(23)00782-0/fulltext. Acesso em: 20 Ago 2024.
TIEPPO, Alessandra. SAÚDE DO IDOSO: INTEGRALIDADE NA ATENÇÃO E UTILIZAÇÃO DE INSTRUMENTO PREDITIVO DE RISCO DE INTERNAÇÃO. p. 14-90, EMESCAM, Vitória, 2016.
VELLOSO, Marcelo; COSTA PINHEIRO, Cleude; OZEKI MIDORI, Cristina. Métodos de mensuração da dispnéia: uma revisão da literatura. ConScientiae Saúde, n. 1, 2002, p. 35-39 Universidade Nove de Julho São Paulo, Brasil. Disponível em: https://www.redalyc.org/articulo.oa?id=92900107. Acesso em: 10 Out 2024.
XU, Z. et al. Effect of heated humidified high-flow nasal cannula (HFNC) oxygen therapy in dyspnea patients with advanced cancer, a randomized controlled clinical trial. Supportive care in cancer: official journal of the Multinational Association of Supportive Care in Cancer, v. 30, n. 11, p. 9093–9100, 2022. Disponível em: https://link.springer.com/article/10.1007/s00520-022-07330-w. Acesso em: 27 Ago 2024.
YUSTE, M. E. et al. Efficacy and safety of high-flow nasal cannula oxygen therapy in moderate acute hypercapnic respiratory failure. Revista brasileira de terapia intensiva, v. 31, n. 2, p. 156–163, 2019. Disponível em: https://www.scielo.br/j/rbti/a/QNGPTVv7w4MwLPhQ8wt97fK/. Acesso em: 15 Set 2024.
