NUTRITIONAL MANAGEMENT OF INSULIN RESISTANCE IN POLYCYSTIC OVARY SYNDROME
REGISTRO DOI: 10.69849/revistaft/ar10202408191702
Bruna Oliveira Araujo1; Flávia Caroline Ferreira Amorim2; Iana Flor Tovar Ataides3; Kefferson Rogério Faustino Silva4; Lavínia Maria Aquino Pereira5; Marcelo Luíz Cabral de Souza Sobrinho6; Naiara Almeida de Oliveira Bastos7; Naiadhe Carvalho Lima8; Natalia de Oliveira Santa Rosa9; Maria Eduarda Veloso Lima10; Rodolfo Tanaka Lucena de Freitas Souza11; Simone Gonzaga do Carmo12.
RESUMO
Introdução: A Síndrome dos Ovários Policísticos (SOP) é o distúrbio hormonal mais frequente entre as mulheres na fase de ovulação e período menstrual. Embora sua origem ainda seja desconhecida, o tratamento geralmente envolve mudanças no estilo de vida, como alterações nos hábitos alimentares e a prática regular de atividades físicas, que podem ajudar a controlar os sintomas e melhorar a qualidade de vida. A redução da ingestão de carboidratos ocasiona efeitos positivos na SOP, onde essa baixa ingestão de CHO possibilita uma depleção dos estoques de glicogênio muscular e hepático. Objetivo: Avaliar o manejo nutricional da resistência à insulina na SOP. Materiais e Métodos: Foram realizadas revisões da literatura com enfoque nos últimos cinco anos, cuja a base de dados utilizada foi PubMed, Scielo e Biblioteca Virtual de Saúde (BVS). Resultado: Dieta hipocalórica apresentou melhoras nas taxas metabólicas, ciclo menstrual, perda de peso e nos parâmetros da resistência à insulina. Conclusão: Embora não tenha uma dieta específica para as mulheres com resistência à insulina e portadoras da síndrome de ovário policístico, os resultados dos estudos mostraram que dietas hipocalóricas em conjunto com atividades físicas podem influenciar na redução das medidas antropométricas das pacientes e, por seguinte, auxiliar no tratamento da SOP e da resistência à insulina.
Palavras-Chave: Síndrome do ovário policístico (SOP). nutrição. resistência insulina.
ABSTRACT
Introduction: Polycystic Ovary Syndrome (PCOS) is the most common hormonal disorder among women during the ovulation and menstrual periods. Its origin is still unknown; however, the treatment of the disease involves changes in dietary habits and physical activity practices. Reducing carbohydrate intake has positive effects on PCOS, as this low carbohydrate consumption allows for depletion of muscle and hepatic glycogen stores. Objective: To evaluate the nutritional management of insulin resistance in PCOS. Materials and Methods: Literature reviews were conducted focusing on the last cinco years, using the PubMed, Scielo, and Virtual Health Library (BVS) databases. Result: A hypocaloric diet showed improvements in metabolic rates, menstrual cycle, weight loss, and insulin resistance parameters. Conclusion: Although there is no specific diet for women with insulin resistance and polycystic ovary syndrome, the results of studies have shown that low-calorie diets in conjunction with physical activity can influence the reduction of anthropometric measurements of patients, and therefore assist in the treatment of PCOS and insulin resistance.
Keywords: Polycystic ovary syndrome (PCOS). Nutrition. Insulin resistance.
1 INTRODUÇÃO
A Síndrome dos Ovários Policísticos (SOP) é o distúrbio hormonal mais frequente entre as mulheres na fase de ovulação e período menstrual. A enfermidade está relacionada a anormalidades reprodutivas e excesso hormonais e metabólicas, sua origem e causa permanecem desconhecidas, todavia, é considerada uma síndrome complexa, associada a fatores genéticos e ambientais, junto ao seu estilo de vida e fatores da dieta (Lavor; Viana Júnior; Medeiros, 2022).
A patologia apresenta diversos sintomas como: disfunção ovulatória, comorbidades reprodutivas como infertilidade. Há também incidências de distúrbios metabólicos como relacionadas à diabetes mellitus tipo 2, diabetes gestacional e intolerância à glicose, assim como hipertensão, esteatose hepática não alcoólica, hiperandrogenismo, dislipidemia e aumento de risco cardiovascular. (Ozay, 2021).
Entre os exames que corroboram para o diagnóstico da enfermidade tem-se o Ultrassonografia pélvica, exames laboratoriais – FSH, LH, Progesterona, Estradiol, Prolactina, Testosterona, Androstenediona, HGH, DHEA- entre outros. (Manique, Ferreira, 2022).
Mulheres com SOP estão propícias a vários riscos como obesidade, disfunção metabólica, disfunção vesicular, complicação reprodutiva e resistência a insulina. Apesar da causa da SOP ainda não ser totalmente concreta, a resistência à insulina (RI) pode ser apontada como um fator associado. Tal fato se deve a associação com a diminuição da sensibilidade à insulina que está presente nos tecidos corporais (Che et al., 2021).
A Síndrome de Ovário Policístico não possui cura atualmente. Todavia, há tratamentos dos sintomas e sinais da doença por meio de fármacos (ex: anticoncepcionais orais), das mudanças de hábitos de vida do paciente, como a adoção de atividades físicas em conjunto com uma dieta equilibrada própria. Essas medidas também previnem a progressão da SOP, visto que ela possui relação a problemas como a obesidade e comprometimento metabólico (Neves et al., 2020).
No decorrer dos anos, o papel da dieta na resistência à insulina vem se tornando foco de estudo na investigação reprodutiva como endócrina. Algumas evidências emergente sugerem que dietas equilibradas e bem ajustadas como a dieta mediterrânea, as de baixo índice glicêmico e as vegetarianas traz benefícios na melhoria da RI, além de regular o metabolismo, controlar o peso corporal e prevenir complicações futuras na síndrome de ovário policísticos. (Shang et al., 2020).
Diante disso, o objetivo deste estudo foi avaliar o manejo nutricional da resistência à insulina na SOP, visto que, os resultados poderão fornecer diretrizes mais precisas e baseadas em evidências para a prática clínica, ajudando a personalizar o tratamento e melhorar os resultados de saúde para essas pacientes. Além disso, a identificação de intervenções nutricionais eficazes pode reduzir a dependência de medicamentos e promover um manejo mais integrado e holístico da SOP.
2 FUNDAMENTAÇÃO TEÓRICA OU REVISÃO DA LITERATURA
2.1 Síndrome do Ovário Policístico
A Síndrome dos Ovários Policísticos (SOP) é uma condição endócrina que afeta aproximadamente 5-10% das mulheres em idade reprodutiva (Santos; Álvares, 2018). Ela se caracteriza por excesso de andrógenos, irregularidade nos ciclos menstruais e a presença de múltiplos cistos ovarianos (Spritzer, 2020). Embora seja a desordem endócrina mais comum entre mulheres, sua etiologia ainda não é completamente compreendida (Pontes et al., 2012).
A Organização Mundial da Saúde (OMS) estima que, em 2012, a SOP afetava cerca de 116 milhões de mulheres globalmente, representando 3,4% da população feminina (Bharathi et al., 2017). Esta alta prevalência, juntamente com sua associação com anormalidades na ovulação e menstruação, infertilidade, perda de cabelo e problemas metabólicos, destaca o significativo impacto financeiro da SOP (Azziz et al., 2005). Embora a SOP possa surgir em qualquer idade, incluindo a menarca, a maioria dos casos é diagnosticada entre os 20 e 30 anos (Bremer, 2010).
Quanto às manifestações clínicas, os sintomas mais frequentes incluem a irregularidade menstrual, presença de cistos ovarianos e hirsutismo. Além disso, a SOP está associada a um aumento do risco de resistência insulínica, dislipidemia e infertilidade (Wolf et al., 2018). O diagnóstico muitas vezes ocorre somente quando surgem complicações que comprometem significativamente a qualidade de vida da paciente, como perda de cabelo, alopecia, acne e problemas relacionados à infertilidade (Azziz et al., 2005).
2.2 Resistência à Insulina na SOP
A resistência à insulina (RI) pode ser definida como um estado metabólico, em que o mecanismo de homeostase da glicose normal não funciona corretamente. Os processos que levam à RI são complexos, resultando de fatores genéticos e ambientais. As disfunções no metabolismo da insulina identificadas na SOP são específicas e incluem diminuição na secreção, na excreção hepática e alterações na sinalização dos receptores de insulina (Traub; 2011).
A RI pode estar associada ao IMC elevado – obesidade – à pressão arterial sistólica (PAS) e diastólica (PAD) altas, à elevação dos níveis de colesterol LDL pelo aumento dos Triglicerídeos e diminuição do HDL. Tais mudanças impactam na saúde cardiovascular da mulher (Pontes et al., 2012).
2.3 Alimentação na SOP
A mudança no estilo de vida é a primeira linha de tratamento para o manejo de mulheres com SOP, mas não é uma alternativa ao seu tratamento farmacológico (Del Pup; Cagnacci, 2021). Atividade física regular, manutenção do peso corporal adequado, seguir padrões alimentares saudáveis e evitar o uso de tabaco são vitais na prevenção e tratamento de distúrbios metabólicos e estão incluídos nas diretrizes clínicas para várias condições (Szczuko et al., 2020).
O aconselhamento nutricional para pacientes com SOP tem sido um dos métodos de tratamento por muitos anos. No entanto, restrições calóricas rigorosas não produzem os efeitos esperados a longo prazo (Gann et al., 2003), e a dieta isocalórica não melhorou significativamente os parâmetros bioquímicos e antropométricos, mesmo em combinação com atividade física (Gann et al., 2003). Um fator significativo nessas mudanças foi a redução do conteúdo calórico da dieta (Moran et al., 2003) e a introdução de uma dieta hipocalórica com baixo índice glicêmico (Szczuko et al., 2018).
As dietas de baixo índice glicêmico (BIG) diminuíram a avaliação do modelo homeostático para resistência à insulina (HOMA-IR), insulina em jejum, colesterol total e lipoproteína de baixa densidade (LDL), triglicerídeos, circunferência da cintura e testosterona total em comparação com dietas de alto índice glicêmico (HGI), sem afetar a glicemia de jejum, colesterol HDL, peso ou índice de andrógenos livres (Kazemi et al., 2021). Além disso, a inclusão da dieta BIG, restrições punitivas e/ou atividade física e a suplementação de ômega-3 aumentam o HDL, a síntese de globulina de ligação ao hormônio sexual (SHBG) e a redução da gordura corporal (Szczuko et al., 2016).
Outra modificação da dieta com índice glicêmico reduzido é a dieta cetogênica, que limita o consumo de carboidratos totais em favor de gorduras vegetais (Szczuko et al., 2020). A dieta cetogênica (DC) melhora o ciclo menstrual, reduzindo a glicemia e o peso corporal, melhorando a função hepática e tratando o fígado gorduroso em mulheres com SOP e disfunção hepática que eram obesas (Shishehgar et al., 2019).
3 METODOLOGIA
Para a elaboração da revisão foi realizada busca de artigos científicos sobre o manejo da resistência à insulina na SOP. As pesquisas foram realizadas no período de fevereiro e março de 2023.
Os artigos foram pesquisados por meio das bases de dados da Scielo, Pubmed e Biblioteca Virtual em Saúde (BVS). Os termos utilizados para a realização das buscas foram; “polycystic ovary syndrome”, “insulin resistance”, “food management”, “diet”, “ketogenic diet”, “nutritional therapy “, “Low carb”, “low glycemic index”, “nutrition”, “metabolic syndrome”. Para combinação dos termos foi utilizado o operador booleano AND.
As combinações foram realizadas da seguinte forma; “polycystic ovary syndrome AND insulin resistance”, “food management AND polycystic ovary syndrome”, “ketogenic diet AND polycystic ovary syndrome”, “low carb AND polycystic ovary syndrome”, “polycystic ovary syndrome AND diet AND nutritional therapy”, “polycystic ovary syndrome AND insulin resistance AND insulin resistance”, “polycystic ovary syndrome AND insulin resistance AND metabolic syndrome. A partir disso foi realizado a seleção dos artigos nos títulos e resumos cujo objetivo era manejo nutricional da resistência à insulina na SOP, sendo excluídos os que não atendiam aos critérios.
Como critérios de inclusão foram estabelecidos artigos em português e inglês, publicados nos últimos cinco anos, os quais abordaram o assunto de interesse em adolescentes e mulheres adultas. Já como critério de exclusão foram: artigos que utilizaram animais nos estudos ou artigos de revisão.
4 RESULTADOS E DISCUSSÕES OU ANÁLISE DOS DADOS
O fluxograma de seleção de artigos é apresentado na Figura 1. Após a elaboração de busca nas bases de dados foram encontrados 208 artigos, ao qual 102 foram excluídos por não estarem disponíveis para leitura completa, restando 106 artigos. Após leitura do resumo foram excluídos 89, e ao final, selecionados 15 artigos que atenderam os critérios de inclusão para revisão, descritos no quadro 1.
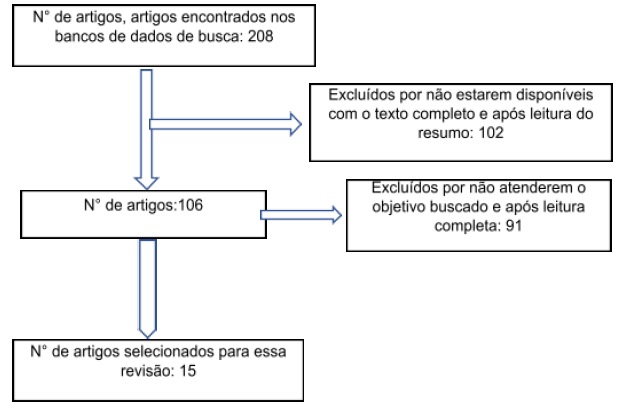
Figura 1. Fluxograma da seleção dos estudos para revisão da literatura.
Quadro 1: Síntese de artigos selecionados para a revisão de literatura.
Autor Ano Tipo de Estudo Objetivo N° Resultados Principais Dashti, et al. 2022 Estudo controlado randomizado Verificar a eficácia do módulo de educação em saúde entre mulheres com SOP. 675 A atividade física juntamente com alimentação saudável resultou na diminuição das medidas antropométricas como perda de peso, índice de massa corporal e gordura abdominal nas pacientes portadoras da síndrome. Kabakchiev a, et al. 2022 Estudo observacional transversal Analisar os níveis do biomarcador pró-inflamatório interleucina-18 em controles saudáveis e pacientes com síndrome dos ovários policísticos (SOP), enfocando sua associação com obesidade, características clínicas, hormonais e metabólicas. 88 Interleucina 18 importante biomarcador pró- inflamatório teve aumento significativo em pacientes que apresentam excesso de peso e obesidade. Relatou se níveis elevados de testosterona, hormônios esteróides, progesterona em pacientes com a síndrome as mesmas apresentam inflamação crônica. Cincione, et al. 2021 Estudo de caso e controle Avaliar os efeitos benéficos da dieta cetogênica em mulheres com obesidade e SOP. 17 No estudo foram observadas melhoras nos parâmetros antropométricos, bioquímicos (LH,FSH, SHBG), junto com a sensibilidade à insulina após uma dieta cetogênica induzindo cetose terapêutica. Bykowska-Derda, et al. 2021 Estudo Observacional Analisar os hábitos alimentares identificados pelos escores de qualidade da dieta (DQS) no âmbito da gordura corporal (GC) e conhecimento nutricional(NK) de mulheres com síndrome dos ovários policísticos (SOP). 238 A educação alimentar profissional pode melhorar os comportamentos alimentares e a compreensão da necessidade de modificação dos hábitos alimentares desse grupo. Uma abordagem multidisciplinar é necessária no tratamento de mulheres com SOP. Heshmati, et al. 2021 Ensaio clínico randomizado e controlado Verificar a eficácia da curcumina na melhoria dos níveis de açúcares no sangue, resistência à insulina e hiperandrogenismo em indivíduos com SOP. 72 Alterações na glicose plasmática em jejum (FPG), insulina em jejum (FI), hormônio folículo-estimulante (FSH) e Hormônio Luteinizante (LH)). Os resultados secundários deste estudo foram mudanças na circunferência da cintura (CC), índice de massa corporal (IMC). Li, et al. 2021 Ensaio Clínico Observar os impactos de uma alimentação com restrição de tempo em pacientes com SOP anovatoria. 18 Alimentação restrita por um período de tempo ocasionou mudanças significativas no peso corporal, melhora na resistência insulina e regulação do ciclo menstrual. Missel, et al. 2021 Estudo piloto prospectivo Estudar o impacto de uma dieta muito baixa em carboidratos (VLC) por 16 semanas em mulheres com sobrepeso ou obesas com síndrome dos ovários policísticos (SOP). 29 Redução do peso, percentual e nível de hemoglobina glicada, aumento nahemoglobina de ligação de hormônios sexuais e aumentos nas medidas de qualidade de vida relacionadas à SOP, incluindo previsibilidade menstrual e pelos corporais. Kazemi, et al. 2020 Ensaio controlado randomizado Comparar os efeitos de uma dieta à base de leguminosas com a dieta Therapeutic Lifestyle Changes nos marcadores ultrassonográficos da morfologia ovariana, hiperandrogenismo e irregularidade menstrual na SOP. 324 A Influência de adotar mudanças no estilo de vida, juntamente com uma dieta relatou melhoras nos níveis hormonais, regulação menstrual e estrutura ovariana nas mulheres que apresentam SOP. Lana, et al. 2020 Estudo observacional Determinar se as mulheres com SOP apresentam maior risco de MetS ou algum grau de comprometimento metabólico. 96 60% das mulheres avaliadas com SOP 12% estão acima do peso e 48% apresentaram obesidade. Resultando nas alterações das taxas metabólicas, onde um dos mais prejudicados foi HDL <50md/ml possivelmente em decorrência ao ganho de peso e obesidade. Panjeshahin, et al. 2020 Estudo de casocontrole Investigar relevâncias entre os principais padrões alimentares e a SOP. 108 Padrão alimentar de alto IG (alto teor de gordura) teve um efeito incremental nas chances de SOP. Além disso, o padrão alimentar anti-inflamatório teve um efeito de redução no risco de SOP. É importante notar que mais estudos prospectivos são necessários para confirmar os achados deste estudo. Paoli, et al. 2020 Ensaio Clínico Investigar os efeitos de uma dieta cetogênica em mulheres com idade fértil e diagnosticadas com Sop. 14 Após 12 semanas em dieta cetogênica mediterrânea com fitoextratos, 14 mulheres com sop tiveram redução significativa das medidas antropométricas, composição corporal e do peso, além da diminuição dos níveis sanguíneos de glicose e insulina. Ribeiro, et al. 2019 Estudo transversal Associar o índice de adiposidade visceral, produto de acúmulo de lipídios, percentual de gordura corporal e relação androide, ginóide em mulheres com SOP e verificar se a parâmetros representativos da obesidade visceral se correlatam e apresentam a mesma frequência que as variáveis de composição corporal. 94 Dentre as 94 mulheres avaliadas conforme o IMC sendo classificadas, 28 pesos normal, 28 sobrepesos e 38 obesos. Sendo excluídas 16 pois não apresentavam a síndrome. Observou-se que o excesso da gordura central aumenta a resistência à insulina. Shishehgar, et al. 2019 Estudo intervencional Efeitos da dieta hipocalórica de baixo índice glicêmico sobre variáveis antropométricas e resistência à insulina em mulheres com e sem SOP e investigar o efeito dessa dieta nas características clínicas e hormonais de mulheres com SOP. 108 Observou-se que a dieta hipocalórica apresentou melhoras nas taxas metabólicas, ciclo menstrual e perda de peso. Karamali, et al. 2018 Ensaio Clínico randomizado Avaliar os efeitos da ingestão dietética de soja na perda de peso e no estado metabólico de pacientes com síndrome dos ovários policísticos. 60 A adesão à dieta teste entre os indivíduos com SOP diminuiu significativamente o IMC, o controle glicêmico, a testosterona total, os triglicerídeos e o MDA e aumentou significativamente o NO e o GSH em comparação com a dieta controle. Wanderley, et al. 2018 Estudo transversal Relacionar os métodos indiretos de avaliação da resistência à insulina e pressão arterial, parâmetros antropométricos e bioquímicos em uma população de pacientes com síndrome dos ovários
policísticos.83 A resistência à insulina tem um aumento nas mulheres com SOP e sucessivamente nas que apresentam obesidade. Mulheres com peso normal a média da RI é de 20,31%, as que apresentam excesso de peso é de 50% e as obesas 76,59%.
A Síndrome do Ovário Policístico (SOP) é uma disfunção hormonal que além de provocar um aumento nos ovários, a SOP é caracterizada pelo hiperandrogenismo (aumento dos níveis de andrógenos, como a testosterona), hirsutismo (aumento da quantidade de pelos no corpo da mulher em locais mais comuns em homens), distúrbios na menstruação, entre outros (Wanderley, et al., 2018).
Como consequência pode-se observar danos na reprodução, fertilidade, resistência à insulina, diabetes tipo 2, hipertensão arterial sistêmica (HAS), dislipidemias e obesidade (Missel, et al., 2021). A doença é uma condição que afeta mulheres em idade reprodutiva, uma doença multifatorial que possui vários fatores de risco para complicações da mesma, como questões genéticas, metabólicas pré e pós-natais, distúrbios endócrinos, alimentação e atividade física (Bykowska-Derda, et al., 2022).
O tratamento envolve mudança no estilo de vida da paciente, visto que a maioria de mulheres com SOP apresentam sobrepeso ou obesidade, assim, é necessário a perda de peso, promovendo a redução de níveis de testosterona, aumento na concentração de globulina de ligação de hormônios, regularização metabólica, dos períodos menstruais, redução da resistência à insulina e dislipidemias (Dashti, et. al., 2022).
A obesidade andróide acarreta alterações nas funções endócrinas do tecido adiposo, contribuindo para o desenvolvimento da síndrome metabólica, promovendo a produção de citocinas inflamatórias como a interleucina 18(IL-18) e estimulando uma inflamação sistêmica de baixo grau (Cincione, et al., 2021). Apresentou-se aumentada em pacientes com SOP que apresentavam excesso de peso e obesidade, reforçando assim, o aumento da inflamação nessas mulheres de acordo com a pesquisa realizada por Kabakchieva e colaboradores (2022).
Foi identificado que o excesso de gordura visceral influenciou no aumento da resistência metabólica no estudo realizado por Ribeiro, et al. (2019), além disso, Lana e colaboradores (2020) avaliaram se mulheres com SOP apresentavam um maior risco de síndrome metabólica ou outro comprometimento metabólico e, foi identificado que 60% das mulheres que apresentavam SOP, 12% estava em sobrepeso e 48% obesidade, nessas mulheres, foram identificadas alterações nas taxas relacionadas às frações de HDL, glicemia e pressão arterial, cujos parâmetros foram os mais alterados.
A alimentação com restrição de tempo é um tipo de jejum intermitente, promovendo benefícios na perda de peso e na saúde cardiometabólica, no trabalho de Li e colaboradores (2021) foi apontado que esse tipo de estratégia com jejum de oito horas proporciona melhora na regularização da menstruação, melhora na hiperandrogenemia, redução do peso e gordura corporal, resistência à insulina e inflamação em mulheres com SOP.
A ingestão de dietas hipocalóricas com alimentos de baixo índice glicêmico contribui para redução do apetite, ingestão alimentar, aumento da quebra de gordura, redução da lipogênese, da secreção de insulina e da concentração de gordura. Além desses benefícios em pacientes com SOP, foi possível observar regularização menstrual, melhora na resistência à insulina, hiperandrogenismo, acne, hirsutismo e no HOMA–IR, é um exame utilizado para avaliar a resistência à insulina (Shishehgar, et al., 2019).
É possível notar que um padrão alimentar com uma alta ingestão de alimentos com índice glicêmico e teor de gorduras elevados, pode favorecer o aumento das chances de SOP. Além disso, um padrão alimentar anti-inflamatório que consiste em alimentos mais secos, com produtos lácteos magros, baixo consumo de sobremesas, doces, chás e óleo vegetal foi associado a uma menor quantidade de peso, porcentagem de gordura menor e redução no risco de SOP (Panjeshahin, et al., 2020).
A redução da ingestão de carboidratos ocasiona efeitos positivos na SOP, essa baixa ingestão de CHO possibilita uma depleção dos estoques de glicogênio muscular e hepático. A consequente redução da glicemia e da concentração de insulina ocorre visto que o carboidrato com alto índice e carga glicêmicos promove uma rápida absorção, o que aumenta os níveis glicêmicos, em seguida um aumento na taxa de produção de insulina (Missel, et al., 2021).
Os benefícios identificados da dieta cetogênica em mulheres obesas com SOP, pela pesquisa de Cincione e colaboradores (2021) foram a melhoria principalmente no hormônio luteinizante (LH), hormônio folículo-estimulante (FSH) e globulina ligadora de hormônios sexuais (SHBG), sensibilidade à insulina, redução da produção androgênica e índice HOMA. Já em outro estudo foi identificado que após 12 semanas em dieta cetogênica foi possível também obter benefícios como a redução significativa de composição corporal, antropometria e níveis de glicose e insulina (Paoli, et al., 2020).
Com a comparação de efeitos de uma dieta a base de leguminosas e dieta therapeutic lifestyle changes realizada pelo estudo de Kazemi et al. (2020), foi possível identificar que ambas melhoraram a irregularidade menstrual e a dismorfologia ovariana. Já no trabalho de Karamali e colaboradores (2018), onde houve uma avaliação dos efeitos da ingestão de soja na perda de peso e no sistema metabólico em pacientes com SOP, observou-se benefícios como o controle glicêmico, dos triglicérides e testosterona.
Dentre os nutrientes que podem auxiliar no controle da SOP, está a curcumina, sendo um princípio ativo encontrado na cúrcuma que possui propriedades antioxidantes e anti-inflamatórias, promove melhora na resistência insulínica, devido a oxidação nos tecidos periféricos dos ácidos graxos e glicose, no estudo de Heshmati e colaboradores (2021) identificou benefícios na utilização da curcumina, como a melhora da glicose plasmática em jejum (FPG), redução do IMC e da circunferência da cintura.
Dentre as limitações, poucos artigos foram publicados nos últimos cinco anos sobre o impacto de uma alimentação na resistência à insulina na SOP. Ressalta-se como fortaleza do estudo, a presença de ensaios clínicos e estudos cujo tipo de estudo apresenta alto grau de evidência, sendo esses, realizados com mulheres com SOP juntamente com uma alimentação e estilo de vida saudável tiveram bons resultados principalmente na questão da resistência à insulina.
5 CONCLUSÃO/CONSIDERAÇÕES FINAIS
Embora não se tenha uma dieta específica para mulheres com a síndrome do ovário policístico, o padrão alimentar com uma dieta com baixa densidade energética, redução de glicídios refinados, mudanças nos hábitos alimentares juntamente com a prática de exercícios físicos contribuiu para melhora da resistência à insulina, glicose no sangue, parâmetros antropométricos e metabólicos.
REFERÊNCIAS
AZZIZ, R.; MARIN, C.; BADAMGARAV, E.; SONG, P. Health care-related economic burden of the polycystic ovary syndrome during the reproductive life span. Journal of Clinical Endocrinology & Metabolism, v. 90, p. 4650-4658, 2005. Disponível em: https://pubmed.ncbi.nlm.nih.gov/15944216/. Acesso em: 20 de fevereiro de 2023.
AZZIZ, R.; WOODS, K. S.; REYNA, R.; KEY, T. J.; KNOCHENHAUER, E. S.; YILDIZ, B. O. The prevalence and features of the polycystic ovary syndrome in an unselected population. Journal of Clinical Endocrinology & Metabolism, v. 89, p. 2745-2749, 2004. Disponível em: https://pubmed.ncbi.nlm.nih.gov/15181052/. Acesso em 02 de março de 2023.
BHARATHI, R. V.; SWETHA, S.; NEERAJAA, J.; MADHAVICA, J. V.; JANANI, D. M.; REKHA, S. N.; RAMYA, S.; USHA, B. An epidemiological survey: Effect of predisposing factors for PCOS in Indian urban and rural population. Middle East Fertility Society Journal, v. 22, p. 313-316, 2017. Disponível em: https://app.dimensions.ai/details/publication/pub.1085932839. Acesso em 01 de abril de 2023.
BREMER, A. A. Polycystic ovary syndrome in the pediatric population. Metabolic Syndrome and Related Disorders, v. 8, p. 375-394, 2010. Disponível em: https://pubmed.ncbi.nlm.nih.gov/20939704/. Acesso em 18 de fevereiro de 2023.
BYKOWSKA-DERDA, A.; CZLAPKA-MATYASIK, M.; KALUZNA, M.; RUCHALA, M.; ZIEMNICKA, K. Diet quality scores in relation to fatness and nutritional knowledge in women with polycystic ovary syndrome: case-control study. Public Health Nutrition, v. 24, n. 11, p. 3389-3398, 2020. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32693854/. Acesso em: 15 de março de 2023.
CHE, X.; CHEN, Z.; LIU, M.; MO, Z. Dietary Interventions: A Promising Treatment for Polycystic Ovary Syndrome. Ann nutr metab, v.77, n.6 p.313-323,2021. Disponível em: https://karger.com/anm/article/77/6/313/821408/Dietary-Interventions-A-Promising-Treatmen t-for. Acesso em: 18 de março de 2023.
CINCIONE, R. I.; LOSAVIO, F.; CIOLLI, F.; VALENZANO, A.; CIBELLI, G.; MESSINA, G.; POLITO, R. Effects of Mixed of a Ketogenic Diet in Overweight and Obese Women with Polycystic Ovary Syndrome. International Journal of Environmental Research And Public Health, v. 18, n. 23, p. 1-14, 2021. Disponível em: https://pubmed.ncbi.nlm.nih.gov/34886216/. Acesso em: 6 de março de 2023.
DASHTI, S.; HAMID, H. A.; SAINI, S. M.; TUSIMIN, M.; ISMAIL, M.; ESFEHANI, A. J.; CHING, S. M.; LEE, K. W.; ISMAIL, N.; WONG, J. L.; LATIFF, L. A. A randomised controlled trial on the effects of a structural education module among women with polycystic ovarian syndrome on nutrition and physical activity changes. Bmc Women’S Health, v. 22, n. 1, p. 1-11, 2022. Disponível em: https://pubmed.ncbi.nlm.nih.gov/35794564/. Acesso em: 15 de março de 2023.
DEL PUP, L.; CAGNACCI, A. Improve lifestyle in polycystic ovary syndrome: a systematic strategy. Gynecological endocrinology : the official journal of the International Society of Gynecological Endocrinology, v.37, p. 875–878, 2021. Disponível em: https://pubmed.ncbi.nlm.nih.gov/33432847/. Acesso em: 15 de março de 2023.
FRANKS, S.; KIDDY, D. S.; HAMILTON-FAIRLEY, D.; BUSH, A.; SHARP, P. S.; REED, M. J. The role of nutrition and insulin in the regulation of sex hormone binding globulin. Journal of Steroid Biochemistry and Molecular Biology, v. 39, p. 835–838, 1991. Disponível em: https://pubmed.ncbi.nlm.nih.gov/1954173/. Acesso em: 19 de março de 2023.
GANN, P. H.; CHATTERTON, R. T.; GAPSTUR, S. M.; LIU, K.; GARSIDE, D.; GIOVANAZZI, S.; THEDFORD, K.; VAN HORN, L. The effects of a low-fat/high-fiber diet on sex hormone levels and menstrual cycling in premenopausal women: a 12-month randomized trial (the diet and hormone study). Cancer, v. 98, p. 1870–1879, 2003. Disponível em: https://pubmed.ncbi.nlm.nih.gov/14584069/. Acesso em: 18 de março de 2023.
HESHMATI, J.; MOINI, A.; SEPIDARKISH, M.; MORVARIDZADEH, M.; SALEHI, M.; PAMOLWSKI, A.; MOJTAHEDI, M. F.; SHIDFAR, F. Effects of curcumin supplementation on blood glucose, insulin resistance and androgens in patients with polycystic ovary syndrome: a randomized double-blind placebo-controlled clinical trial. Phytomedicine, v. 80, p. 1-24, 2021. Disponível em: https://pubmed.ncbi.nlm.nih.gov/33137599/. Acesso em: 17 de março de 2023.
KABAKCHIEVA, P.; GATEVA, A.; VELIKOVA, T.; GEORGIEV, T.; YAMANISHI, K.; OKAMURA, H.; KAMENOV, Z. Elevated levels of interleukin-18 are associated with several indices of general and visceral adiposity and insulin resistance in women with polycystic ovary syndrome. Arco.Endocrinol. Metab, São Paulo, v.66, n.1, p.3-11,2022. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9991028/. Acesso em: 13 de março de 2023.
KARAMALI. M.; KASHANIAN, M.; ALAEINASAB, S.; ASEMI, Z. The effect of dietary soy intake on weight loss, glycaemic control, lipid profiles and biomarkers of inflammation and oxidative stress in women with polycystic ovary syndrome: a randomised clinical trial. Journal of Human Nutrition and Dietetics, v.31, n.4, p.533-543, 2018. Disponível em: https://pubmed.ncbi.nlm.nih.gov/29468748/. Acesso em: 08 de março de 2023.
KAZEMI, M.; HADI, A.; PIERSON, R. A.; LUJAN, M. E.; ZELLO, G. A.; CHILIBECK, P. D. Effects of Dietary Glycemic Index and Glycemic Load on Cardiometabolic and Reproductive Profiles in Women with Polycystic Ovary Syndrome: A Systematic Review and Meta-analysis of Randomized Controlled Trials. Advances in Nutrition, v. 12, p. 161–178, 2021. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32805007/. Acesso em: 17 de março de 2023
KAZEMI, M.; PIERSON, R. A.; MCBREAIRTY, L. E.; CHILIBECK, P. D.; ZELLO, G. A.; CHIZEN, D. R. A randomized controlled trial of a lifestyle intervention with longitudinal follow-up on ovarian dysmorphology in women with polycystic ovary syndrome. Endocrinologia clínica, v.92, n.6, p.525-535,2020. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32092167/. Acesso em: 13 de março de 2023.
LANA, M. P.; DEMAYO, S.; GIANNONE, L.; NOLTING, M.; D’ISA, E.; SERVETTI, V.; ROLO, G.; GUTIERREZ, G.; JARLIP, M. Metabolic compromise in women with PCOS: earlier than expected. Rev Assoc Med Bras, v.66, n.9, p.1225-1228, 2020. Disponível em: https://www.scielo.br/j/ramb/a/ZsP8dhV5pw9h7bmQfhSzp7n/?lang=en. Acesso em: 13 de março de 2023.
LAVOR, C. B. H; VIANA JÚNIOR, A. B.; MEDEIROS, F. C. Polycystic Ovary Syndrome and Metabolic Syndrome: Clinical and Laboratory Findings and Non-Alcoholic Fatty Liver Disease Assessed by Elastography. Rev Bras Ginecol Obstet,. v.44, n.03, p.287-294,2022. Disponível em: https://www.scielo.br/j/rbgo/a/tdxFpGLMLxR8VGgjvD3RM3m/. Acesso em: 22 de março de 2023.
LI, C.; XING, C.; ZHANG, J. ZHAO, H.; SHI, W.; HE, B. Eight-hour time-restricted feeding improves endocrine and metabolic profiles in women with anovulatory polycystic ovary syndrome. Journal Of Translational Medicine, v. 19, n. 1, p. 1-9, 2021. Disponível em: https://pubmed.ncbi.nlm.nih.gov/33849562/. Acesso em: 23 de março de 2023.
MANIQUE, M. E. S; FERREIRA, A. M. A. P. Polycystic Ovary Syndrome in Adolescence: Challenges in Diagnosis and Management. Rev Bras Ginecol Obstet, v.44, n.04, p.425-433,2022. Disponível em: https://www.scielo.br/j/rbgo/a/fQQzsjkkBQ95GPy5zH6w8Mc/abstract/?lang=en. Acesso em: 19 de março de 2023.
MISSEL, A. L.; O’BRIEN, A. V.; MASER, H.; KANWAL, A.; BAYANDORIAN, H.; MARTIN, S.; CARRIGAN, P.; MCNAMEE, R.; DAUBENMIER, J.; ISAMAN, D. J. M.; PADMANABHAN, V.; SMITH, Y. R.; AIKENS, J. E.; SASLOW, L. R. Impact of an online multicomponent very-low-carbohydrate program in women with polycystic ovary syndrome: a pilot study. F&S Reports, v. 2, n. 4, p. 386-395, 2021. Disponível em: https://pubmed.ncbi.nlm.nih.gov/34934978/. Acesso em: 19 de março de 2023.
MORAN, L. J.; NOAKES, M.; CLIFTON, P. M.; TOMLINSON, L.; GALLETLY, C.; NORMAN, R. J. Dietary composition in restoring reproductive and metabolic physiology in overweight women with polycystic ovary syndrome. Journal of Clinical Endocrinology and Metabolism, v. 88, p. 812–819, 2003. Disponível em: https://pubmed.ncbi.nlm.nih.gov/12574218/. Acesso em: 17 de março de 2023
NEVES, L. P. P.; MARCONDES, R. R.; MAFFAZIOLI, G. N.; SIMÕES, R. S.; MACIEL, G. A. R.; SOARES JÚNIOR, J. M.; BARACAT, E. C. Nutritional and dietary aspects in polycystic ovary syndrome: insights into the biology of nutritional interventions. Gynecological Endocrinology, v.36, n.12, p.1047-1050,2020. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32960105/. Acesso em: 19 de março de 2023.
OZAY, A. C; OZAY, O. E. The importance of inflammation markers in polycystic ovary syndrome. Rev. Assoc. Med Bras, v.67, n.3,2021. Disponível em: https://pubmed.ncbi.nlm.nih.gov/34468607/. Acesso em: 19 de março de 2023
PAOLI, A.; MANCIN, L.; GIACONA, M. C.; BIANCO, A.; CAPRIO, M. Effects of a ketogenic diet in overweight women with polycystic ovary syndrome. Journal of Translational Medicine, v. 18, p. 104, 2020. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32103756/. Acesso em: 17 de março de 2023
PANJESHAHIN, A.; SALEHI-ABARGOUEI, A.; ANARI, A. G.; MOHAMMADI, M.; HOSSEINZADEH, M. Association between empirically derived dietary patterns and polycystic ovary syndrome: a case-control study. Nutrition, v. 79-80, p. 1-21, 2020. Disponível em:https://pubmed.ncbi.nlm.nih.gov/32947130/. Acesso em: 22 de abril de 2023
PONTES, A. G.; REHME, M. F. B.; MARTINS, A. M. V. C.; MICUSSI, M. T. A. B. C.; MARANHÃO, T. M. O.; PIMENTA, W. P.; PONTES, A. Resistência à insulina em mulheres com síndrome dos ovários policísticos: relação com as variáveis antropométricas e bioquímicas. Revista Brasileira de Ginecologia e Obstetrícia, v. 34, n. 2, p. 74-79, 2012. Disponível em: https://www.scielo.br/j/rbgo/a/Nnk3tWHsrbcR6kVWmkf5yyN/abstract/?lang=pt. Acesso em: 20 de março de 2023
RIBEIRO, V. B.; KOGURE, G. S.; LOPES, I. P.; SILVA, R. C.; PEDROSO, D. C. C.; FERRIANI, R. A.; FURTADO, C. L. M.; REIS, R. M. D. Association of measures of central fat accumulation indices with body fat distribution and metabolic, hormonal, and inflammatory parameters in women with polycystic ovary syndrome. Arch Endocrinol Metab, São Paulo, v.63, n.4, p.417-426,2019. Disponível em: https://pubmed.ncbi.nlm.nih.gov/31365630/. Acesso em: 02 de abril de 2023.
SANTOS, R. M.; ÁLVARES, A. C. M. Literature Review on Polycystic Ovary Syndrome. Revista Iniciação Científica e Extensão, v. 1, n. esp. 2, p. 261-265, ago. 2018. Disponível em: https://revistasfacesa.senaaires.com.br/index.php/iniciacaocientifica/article/view/92. Acesso em: 21 de fevereiro de 2023.
SHANG, Y.; ZHOU, H.; HU, M.; FENG, H. Effect of diet on insulin resistance in polycystic ovary syndrome. The Journal of Clinical Endocrinology and Metabolism, v. 105, n. 10, p. 3346-3360, 2020. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32621748/. Acesso em: 10 de maio de 2023.
SHISHEHGAR, F.; MIRMIRAN, P.; RAHMATI, M.; TOHIDI, M.; RAMEZANI TEHRANI, F. Does a restricted energy low glycemic index diet have a different effect on overweight women with or without polycystic ovary syndrome? BMC Endocrine Disorders, v. 19, p. 93, 2019. Disponível em: https://pubmed.ncbi.nlm.nih.gov/31477085/. Acesso em: 15 de abril de 2023.
SPRITZER, P. M. Polycystic ovary syndrome: new insights on the puzzle of adiposity, chronic low-grade inflammation and metabolic disturbances. Archives of Endocrinology and Metabolism, v. 64, n. 1, p. 2-3, 2020. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32187270/. Acesso em 02 de março de 2023.
SZCZUKO, M.; SKOWRONEK, M.; ZAPAŁOWSKA-CHWYĆ, M.; STARCZEWSKI, A. Quantitative assessment of nutrition in patients with polycystic ovary syndrome (PCOS). Rocznik Państwowego Zakładu Higieny, v. 67, p. 419–426, 2016. Disponível em: https://pubmed.ncbi.nlm.nih.gov/27925712/. Acesso em: 18 de março de 2023.
SZCZUKO M.; KIKUT J.; SZCZUKO U.; SZYDŁOWSKA I.;NAWROCKA-RUTKOWSKA J.; ZIĘTEK M.; VERBANAC D.; SASO L. Nutrition Strategy and Life Style in Polycystic Ovary Syndrome-Narrative Review. Nutrients, v. 13, p. 2452 -2470, 2021. Disponivel em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8308732/. Acesso em: 16 de março de 2023.
SZCZUKO, M.; ZAPAŁOWSKA-CHWYĆ, M.; DROZD, A.; MACIEJEWSKA, D.; STARCZEWSKI, A.; WYSOKIŃSKI, P.; STACHOWSKA, E. Changes in the IGF-1 and TNF-α synthesis pathways before and after three-month reduction diet with low glicemic index in women with PCOS. Polish Journal of Endocrinology, v. 89, p. 295–303, 2018. Disponível em: https://pubmed.ncbi.nlm.nih.gov/30010177/. Acesso em: 16 de março de 2023.
TRAUB, M. L. Assessing and treating insulin resistance in women with polycystic ovarian syndrome. World J Diabetes, v. 2, n 3, p. 33-40, 2011. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3083905/. Acesso em 01 de abril de 2023.
WANDERLEY, M. S.; PEREIRA, L. C. R.; SANTOS, C. B.; CUNHA, V. S. DA. NEVES, M. V. J. Association between insulin resistance and cardiovascular risk factors in polycystic ovary syndrome patients. Revista Brasileira de Ginecologia e Obstetricia, Rio de Janeiro, v. 40, n. 04, p. 188-195, 2018. Disponível em: https://pubmed.ncbi.nlm.nih.gov/29747212/. Acesso em: 10 de maio de 2023.
WOLF, W. M.; WATTICK, R. A.; NINKADE, O. N.; OLFERT, M. D. Geographical prevalence of polycystic ovary syndrome as determined by region and race/ethnicity. International Journal of Environmental Research and Public Health, v. 15, n. 11, p. 2589, 2018. Disponível em: https://pubmed.ncbi.nlm.nih.gov/30463276/. Acesso em 18 de fevereiro de 2023.
¹Graduada do Curso Superior de Nutrição da Universidade Salvador – UNIFACS Campus Santa Mônica. e-mail: brunaoaraujo@outlook.com.br
²Graduada do Curso Superior de Nutrição da Universidade Federal do Triângulo Mineiro Campus Uberaba. e-mail: flaviacfamorim@hotmail.com
³Graduanda do Curso Superior de Nutrição da Universidade Federal de Goiás-UFG Campus Universitário. e-mail: ianaflortovar@gmail.com
⁴Graduado do Curso Superior de Nutrição da Faculdade Estácio Fatern. e-mail: kefferson.lt22@gmail.com
⁵Graduada do Curso Superior de Nutrição do Centro Universitário Santa Maria Campus Cajazeiras. e-mail: laviniaaqn.nutricionista@gmail.com
⁶Graduado do Curso Superior de Nutrição do Centro Universitário de Maceió – UNIMA | Afya. e-mail: marceluiiz@hotmail.com
⁷Graduada do Curso Superior de Nutrição do UniProjeção Campus Taguatinga. e-mail: naiaralindaflor@gmail.com
⁸Graduanda do Curso Superior de Nutrição da Universidade Federal de Goiás – UFG Campus Universitário. e-mail: naiadhe_carvalho@discente.ufg.br
⁹Graduada do Curso Superior de Nutrição do UniProjeção Campus Taguatinga. e-mail: natallia.865@gmail.com
¹⁰Graduada do Curso Superior de Nutrição da Universidade Federal do Pará – UFPA Campus Guamá. e-mail: meduardavelosolima@gmail.com
¹¹Graduado do Curso Superior de Nutrição da Universidade Unifacex Campus Natal. e-mail: rodolfotanaka1@gmail.com
¹²Docente do Curso Superior de Nutrição do UniProjeção Campus Taguatinga. Mestre em Nutrição. e-mail: simone.carmo@projecao.br
