FACE SOFT TISSUE INJURIES: DIAGNOSIS AND THERAPEUTIC APPROACH IN ORAL AND MAXILLOFACIAL SURGERY
REGISTRO DOI: 10.5281/zenodo.8223073
José Lopes de Oliveira Neto
Evanio da Silva
Nemer Melo Fraiha
Lydia Silva Provinciali
Lucas Vinicius da Cunha Nascimento
Giulianna de Pace Rodrigues
Júlia Marques Santos Soares
Mariana Luísa Bastos Rocha
Suzana Barbosa Luz
Felipe Costa de Oliveira
Vanessa Gomes Primo
Wendell Lucas Evangelista Magalhães
Nathalia Silva Béda
RESUMO
O trauma facial é uma das queixas craniofaciais mais comuns em departamentos de emergência, representando cerca de 7% a 10% de todas as visitas anuais ao pronto-socorro. As lesões de tecidos moles da face são ocorrências frequentes na prática da cirurgia bucomaxilofacial e representam uma ampla gama de condições patológicas que afetam a região facial. Dessa forma, o presente estudo possui como objetivo abordar o diagnóstico e as condutas terapêuticas frente a lesões de tecidos moles da face. Para a construção deste artigo foi realizado um levantamento bibliográfico nas bases de dados SciVerse Scopus, Scientific Eletronic Library Online (Scielo), U.S. National Library of Medicine (PUBMED) e ScienceDirect, com auxílio do gerenciador de referências Mendeley. Os artigos foram contemplados entre os anos de 2000 a 2023. O conhecimento detalhado das características e mecanismos das lesões faciais é fundamental para o sucesso do reparo. A avaliação minuciosa do paciente, incluindo história detalhada, exame físico completo e exames de imagem quando necessário, é essencial para determinar o plano de tratamento mais adequado. Para obter melhores resultados, a equipe multidisciplinar desempenha um papel crucial no manejo de lesões de tecidos moles faciais. A colaboração entre cirurgiões bucomaxilofaciais, oftalmologistas, otorrinolaringologistas e outros especialistas é fundamental para abordar adequadamente lesões complexas e garantir a funcionalidade e estética adequadas da face.
Palavras-chave: Lesões faciais, Cirurgia bucomaxilofacial, Diagnóstico e tratamento.
SUMMARY
Facial trauma is one of the most common craniofacial complaints in emergency departments, accounting for approximately 7% to 10% of all annual emergency room visits. Facial soft tissue injuries are frequent occurrences in the practice of oral and maxillofacial surgery and represent a wide range of pathological conditions that affect the facial region. Thus, the present study aims to address the diagnosis and therapeutic approaches to facial soft tissue injuries. For the construction of this article, a bibliographical survey was carried out in the databases SciVerse Scopus, Scientific Electronic Library Online (Scielo), U.S. National Library of Medicine (PUBMED) and ScienceDirect, with the help of the Mendeley reference manager. The articles were contemplated between the years 2000 to 2023. Detailed knowledge of the characteristics and mechanisms of facial injuries is fundamental for the success of the repair. Thorough patient assessment, including a detailed history, complete physical examination, and imaging tests when necessary, is essential to determine the most appropriate treatment plan. For best results, the multidisciplinary team plays a crucial role in the management of facial soft tissue injuries. Collaboration between oral and maxillofacial surgeons, ophthalmologists, otorhinolaryngologists, and other specialists is essential to adequately address complex lesions and ensure adequate functionality and aesthetics of the face.
Keywords: Facial injuries, Oral and maxillofacial surgery, Diagnosis and treatment.
1 INTRODUÇÃO
O trauma facial é uma das queixas craniofaciais mais comuns em departamentos de emergência, representando cerca de 7% a 10% de todas as visitas anuais ao pronto-socorro. Embora os acidentes automobilísticos sejam a principal causa de trauma nos tecidos moles faciais, outras causas incluem atletismo, acidentes industriais, trauma autoinfligido, quedas, agressões e mordidas. Essa população corresponde a aproximadamente 150.000 atendimentos anuais em departamentos de emergência. O reparo dos tecidos moles faciais é complexo devido às várias subunidades funcionais e estéticas envolvidas, bem como às implicações de longo prazo relacionadas à aparência do paciente (ZIMMERMAN; SIDLE, 2022).
As lesões de tecidos moles da face são ocorrências frequentes na prática da cirurgia bucomaxilofacial e representam uma ampla gama de condições patológicas que afetam a região facial. Essas lesões podem surgir de diversas origens, incluindo traumas, infecções, processos neoplásicos e anomalias congênitas. A gravidade e complexidade dessas lesões variam amplamente, desde ferimentos superficiais até lesões extensas que afetam estruturas críticas e funcionalmente importantes (ZIMMERMAN; SIDLE, 2022).
O diagnóstico preciso e a abordagem terapêutica adequada são essenciais para garantir o tratamento eficaz e bem-sucedido das lesões de tecidos moles da face. Nesse contexto, o cirurgião bucomaxilofacial desempenha um papel fundamental, pois é responsável por avaliar e gerenciar essas condições com abordagens cirúrgicas e não cirúrgicas. A capacidade de identificar a etiologia da lesão, determinar sua extensão e considerar as necessidades estéticas e funcionais do paciente são habilidades cruciais para garantir resultados satisfatórios (NABIL; NORDIN; RASHDI, 2022; PATEL; SYKES, 2008).
Além disso, as lesões de tecidos moles da face podem apresentar desafios específicos, como a proximidade de estruturas anatômicas vitais, risco de infecções secundárias e possíveis complicações associadas à cicatrização e regeneração tecidual. Portanto, uma abordagem multidisciplinar que envolva radiologistas, patologistas e outros profissionais de saúde é frequentemente necessária para o diagnóstico correto e o planejamento terapêutico adequado (CLARK et al., 2023)
O presente artigo tem como objetivo revisar as principais lesões de tecidos moles da face encontradas na prática da cirurgia bucomaxilofacial, bem como discutir as abordagens diagnósticas e terapêuticas mais atuais e eficazes. Serão abordados temas como diagnóstico por imagem, biópsia e exames laboratoriais relevantes, além de técnicas cirúrgicas e não cirúrgicas utilizadas no tratamento dessas lesões. Espera-se que este trabalho forneça informações úteis e atualizadas para o aprimoramento da prática clínica e melhoria dos resultados para os pacientes com lesões de tecidos moles da face.
2 METODOLOGIA
Refere-se a uma revisão integrativa de literatura, de caráter qualitativa. A revisão de literatura permite a busca aprofundada dentro de diversos autores e referenciais sobre um tema específico, nesse caso lesões de tecidos moles da face: diagnóstico e abordagem terapêutica em cirurgia bucomaxilofacial (PEREIRA et al., 2018).
Sendo assim, para a construção do presente artigo, foi estabelecido um roteiro metodológico baseado em seis fases, a fim de nortear a estrutura de uma revisão integrativa, sendo elas: elaboração da pergunta norteadora, organização dos critérios de inclusão e exclusão e a busca na literatura, caracterização dos dados que serão extraídos em cada estudo, análise dos estudos incluídos na pesquisa, interpretação dos resultados e apresentação da revisão.
Foi utilizada a estratégia PICOS para a elaboração da pergunta norteadora, sendo o PICOS (Patient/population/disease; Exposure or issue of interest, Comparison Intervention or issue of interest Outcome), a População (P): Pacientes com lesões de tecidos moles da face; Intervenção (I): Abordagem terapêutica em cirurgia bucomaxilofacial; Comparador (C): Diferentes opções terapêuticas disponíveis para o tratamento de lesões de tecidos moles da face; Desfecho (O): Melhorias funcionais e estéticas, redução de complicações e recidivas; Desenho do estudo (S) = Estudos prospectivos e retrospectivos, randomizados e não randomizados que abordem lesões de tecidos moles da face.
A partir dessa estratégia PICO, poderíamos formular a seguinte pergunta norteadora para o tema em questão: “Quais são as melhores abordagens terapêuticas em cirurgia bucomaxilofacial para o tratamento de lesões de tecidos moles da face, considerando suas implicações funcionais e estéticas, bem como a redução de complicações e recidivas, com base em evidências de ensaios clínicos randomizados, estudos prospectivos e retrospectivos e revisões sistemáticas?” (Tabela 1).
Tabela 1 – Elementos da estratégia PICOS, Brasil, 2022.
Componentes Definição P – população Pacientes com lesões de tecidos moles da face. I – Intervenção Abordagem terapêutica em cirurgia bucomaxilofacial. C – Comparador Diferentes opções terapêuticas disponíveis para o tratamento de lesões de tecidos moles da face. O – Desfecho Melhorias funcionais e estéticas, redução de complicações e recidivas. S – Desenho do estudo Estudos prospectivos e retrospectivos, randomizados e não randomizados que abordem lesões de tecidos moles da face.
Buscas avançadas foram realizadas em estratégias detalhadas e individualizadas em quatro bases de dados: SciVerse Scopus (https://www-scopus.ez43.periodicos.capes.gov.br/), Scientific Eletronic Library Online – Scielo (https://scielo.org/), U.S. National Library of Medicine (PUBMED) (https://pubmed.ncbi.nlm.nih.gov/) e ScienceDirect (https://www-webofknowledge.ez43.periodicos.capes.gov.br/), com auxílio do gerenciador de referência Mendeley. Os artigos foram coletados no mês de julho de 2023 e contemplados entre os anos de 2000 a 2023.
A estratégia de pesquisa desenvolvida para identificar os artigos incluídos e avaliados para este estudo baseou-se em uma combinação apropriada de termos MeSH (www.nlm.nih.gov/mesh/meshhome.html), nos idiomas português e inglês.
Considerou-se como critério de inclusão os artigos completos disponíveis na íntegra nas bases de dados citadas, nos idiomas inglês e português e relacionados com o objetivo deste estudo. Os critérios de exclusão foram artigos incompletos, duplicados, resenhas, estudos in vitro e resumos.
A estratégia de pesquisa baseou-se na leitura dos títulos para encontrar estudos que investigassem a temática da pesquisa. Caso atingisse esse primeiro objetivo, posteriormente, os resumos eram lidos e, persistindo na inclusão, era feita a leitura do artigo completo. Na sequência metodológica foi realizada a busca e leitura na íntegra dos artigos pré-selecionados, os quais foram analisados para inclusão da amostra.
3 Resultados e Discussão
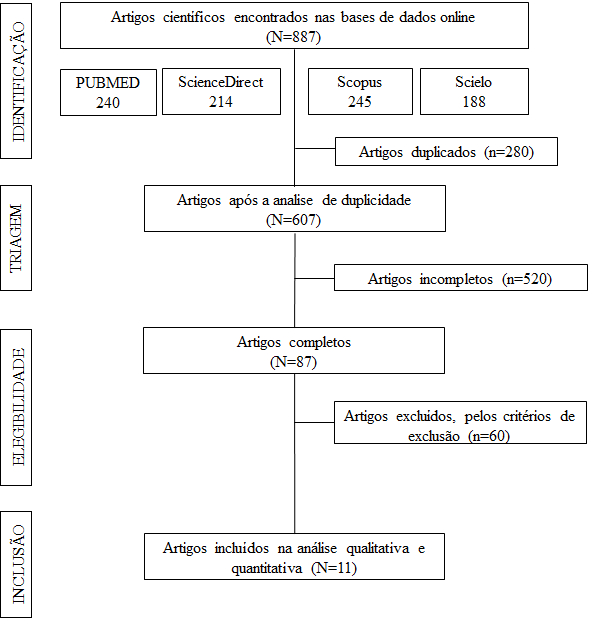
Com base na revisão de literatura feita nas bases de dados eletrônicas citadas, foram identificados 877 artigos científicos, dos quais 280 estavam duplicados com dois ou mais índices. Após a leitura e análise do título e resumos dos demais artigos outros 520 foram excluídos. Assim, 87 artigos foram lidos na integra e, com base nos critérios de inclusão e exclusão, apenas 11 artigos foram selecionados para compor este estudo. O fluxograma com detalhamento de todas as etapas de seleção está na figura 1.
Figura 1 – Fluxograma de identificação e seleção dos estudos.
3.1 Histórico e avaliação inicial
Ao avaliar lesões faciais, a história da lesão e o mecanismo são fundamentais para o reparo bem-sucedido. Mecanismos como quedas, acidentes automobilísticos ou ferimentos por arma de fogo requerem um exame minucioso em busca de materiais estranhos, que podem prejudicar a cicatrização da ferida. Lesões por mordidas aumentam o risco de infecção devido à sua natureza polimicrobiana e podem exigir antibióticos profiláticos ou terapêuticos, dependendo do estado da ferida (PATEL; SYKES, 2008; PERRY et al., 2005).
A profilaxia do tétano é indicada em feridas propensas ao tétano, e a história médica completa do paciente, incluindo condições como diabetes e uso de medicamentos anticoagulantes ou imunossupressores, deve ser considerada. Fotografias pré-operatórias e informações sobre cirurgias craniofaciais anteriores auxiliam na restauração do estado pré-mórbido do paciente e estabelecem expectativas realistas. É essencial uma abordagem cuidadosa e individualizada para garantir o melhor resultado no tratamento de lesões de tecidos moles da face (PATEL; SYKES, 2008; PERRY et al., 2005).
3.2 Exame físico
Após a história, um exame físico completo é essencial. Lesões graves devem ser tratadas prioritariamente, antes de se concentrar na ferida e no plano reconstrutivo. Casos com lesões oftalmológicas ou alterações visuais exigem consulta oftalmológica urgente. Se houver sinais de má oclusão, linhas de fratura palpáveis ou instabilidade estrutural, a tomografia computadorizada deve ser realizada. Além disso, o estado mental do paciente também deve ser avaliado, especialmente em casos de consciência prejudicada, idade superior a 60 anos ou sintomas neurológicos como dor de cabeça, náusea e vômito, o que pode indicar a necessidade de tomografia computadorizada do cérebro para detectar lesões neurológicas ou cerebrais concomitantes (ADAMS, 2021).
3.3 Inspeção das feridas
O trauma dos tecidos moles abrange abrasões, contusões, lacerações e avulsões. Abrasões, lesões superficiais da pele, são tratadas com pomada antibiótica e cobertas. Contusões, equimoses mais profundas, podem requerer aspiração ou drenagem de hematomas, seguido de curativo compressivo. Lacerações envolvem rasgos na epiderme e/ou derme, podendo afetar tecidos mais profundos, podendo exigir enxertos ou retalhos para reparo. Avulsões, com perda de tecido, ocasionalmente podem ser fechadas diretamente, mas frequentemente necessitam de enxertos ou retalhos (BEYLIN et al., 2022; HENDERSON et al., 2023).
Ao avaliar uma ferida, é essencial investigar tamanho, profundidade, viabilidade das bordas e presença de contaminação ou infecção. Feridas com corpos estranhos, tatuagem traumática, feridas de mordida ou com mais de 6 horas de lesão são consideradas contaminadas. Nesses casos, a irrigação pulsátil de alta pressão ou irrigação com seringa de bulbo e solução salina são indicadas. O desbridamento conservador do tecido desvitalizado também é realizado para melhorar a cicatrização e reduzir o risco de infecção pós-operatória (BEYLIN et al., 2022; HENDERSON et al., 2023).
Apesar de algumas técnicas de irrigação serem mais eficazes na redução da carga bacteriana, o uso de uma solução de irrigação de bulbo é considerado adequado para a limpeza de feridas traumáticas na face. A preparação da ferida com iodopovidona ou substância similar é recomendada, e o esfregamento suave com uma esponja de alta porosidade mostrou-se eficaz na descontaminação e desbridamento das feridas faciais, sem causar danos extensos aos tecidos. O uso dessas estratégias apropriadas no tratamento das lesões de tecidos moles da face é fundamental para um reparo bem-sucedido e prevenção de complicações (BEYLIN et al., 2022; HENDERSON et al., 2023).
3.4 Preparação cirúrgica
Após a preparação e minuciosa avaliação da ferida, a determinação do local do reparo é baseada em diversas indicações para a sala de cirurgia, como a tolerância do paciente, rearranjo tecidual complexo, feridas sob tensão significativa, idade do paciente, presença de lesões concomitantes, hemostasia deficiente ou lesão vascular importante, lesões do nervo facial ou de DP que requerem reparo, e tempo operatório prolongado superior a 2 horas. Caso o paciente não se enquadre nessas indicações e não seja uma criança pequena, o reparo pode ser realizado no consultório ou no pronto-socorro o mais rápido possível, uma vez que a conveniência do tratamento tem sido associada a melhores resultados estéticos (HETTIARATCHY; CLASPER, 2022).
Considerações sobre anestesia são importantes, podendo incluir lidocaína 1% simples, lidocaína 1% com epinefrina 1:100.000, bupivacaína 0,25%, cetamina, creme EMLA (mistura eutética de anestésicos locais), cuidados anestésicos monitorados e anestesia geral. O uso adequado da anestesia é fundamental para garantir a conforto do paciente e permitir a realização do reparo de forma segura e eficaz. Cada tipo de anestésico tem suas vantagens e limitações, sendo selecionado de acordo com as necessidades específicas do procedimento e do paciente (CARTER; CLARKE; STEVENS, 2022; ZIMMERMAN; SIDLE, 2022).
As melhores cicatrizes faciais são obtidas por meio de um reparo de feridas bem planejado, em camadas e meticuloso. O uso de cobertura de silicone após a remoção inicial da sutura tem se mostrado eficaz na criação de cicatrizes planas e menos perceptíveis, além de ajudar a prevenir cicatrizes hipertróficas e queloides. Caso ocorra uma cicatriz alargada ou deprimida devido a um fechamento em camadas inadequado ou excesso de tensão, pode-se considerar a reexcisão e o fechamento, sendo a técnica de Z-plasty útil em cicatrizes contraídas para alongar a cicatriz e mesclá-la com as linhas de tensão da pele relaxadas. A W-plastia é indicada para reorientar uma cicatriz mais curta ao longo das linhas de tensão da pele, tornando-a menos perceptível. Para cicatrizes mais longas, a utilização de uma linha tracejada geométrica é uma abordagem útil (CARTER; CLARKE; STEVENS, 2022; ZIMMERMAN; SIDLE, 2022).
É importante ressaltar que a revisão ou excisão formal da cicatriz não deve ocorrer até 4 a 6 meses após o reparo inicial, e procedimentos adicionais, como dermoabrasão ou tratamentos a laser, podem ser realizados para melhorar variações de cor ou irregularidades de contorno após esse período. Essas abordagens contribuem para o alcance de resultados estéticos satisfatórios nas cicatrizes faciais (CARTER; CLARKE; STEVENS, 2022; ZIMMERMAN; SIDLE, 2022).
4 CONSIDERAÇÕES FINAIS
O conhecimento detalhado das características e mecanismos das lesões faciais é fundamental para o sucesso do reparo. A avaliação minuciosa do paciente, incluindo história detalhada, exame físico completo e exames de imagem quando necessário, é essencial para determinar o plano de tratamento mais adequado.
Além disso, é importante destacar a relevância do acompanhamento a longo prazo dos pacientes submetidos a procedimentos de reparo de tecidos moles faciais. Revisões periódicas permitem avaliar a evolução das cicatrizes, identificar possíveis complicações tardias e realizar intervenções adicionais, como dermoabrasão ou tratamentos a laser, caso necessário.
Para obter melhores resultados, a equipe multidisciplinar desempenha um papel crucial no manejo de lesões de tecidos moles faciais. A colaboração entre cirurgiões bucomaxilofaciais, oftalmologistas, otorrinolaringologistas e outros especialistas é fundamental para abordar adequadamente lesões complexas e garantir a funcionalidade e estética adequadas da face.
REFERÊNCIAS BIBLIOGRÁFICAS
ADAMS, A. Imaging of Skull Base Trauma: Fracture Patterns and Soft Tissue Injuries. Neuroimaging Clinics of North America, v. 31, n. 4, p. 599–620, 2021.
BEYLIN, D. et al. Soft tissue-related injuries sustained following volcanic eruptions: An integrative review. Burns, v. 48, n. 7, p. 1727–1742, 2022.
CARTER, A.; CLARKE, L.; STEVENS, C. Dental health for children with special educational needs and disability. Paediatrics and Child Health, v. 32, n. 8, p. 290–296, 2022.
CLARK, N. W. et al. Soft Tissue Trauma: Critical Recognition and Timing of Intervention in Emergency Presentations. Otolaryngologic Clinics of North America, 2023.
HENDERSON, B. S. et al. Modeling fatigue failure in soft tissue using a visco-hyperelastic model with discontinuous damage. Journal of the Mechanical Behavior of Biomedical Materials, v. 144, p. 105968, 2023.
HETTIARATCHY, S.; CLASPER, J. 26 – Soft-Tissue and Skeletal Wound Management in the Setting of Vascular Injury. In: RASMUSSEN, T. E.; TAI, N. R. M. B. T.-R. V. T. (FOURTH E. (Eds.). Philadelphia: Elsevier, 2022. p. 321–331.
NABIL, S.; NORDIN, R.; RASHDI, M. F. Are Facial Soft Tissue Injury Patterns Associated With Facial Bone Fractures Following Motorcycle-Related Accident? Journal of Oral and Maxillofacial Surgery, v. 80, n. 11, p. 1784–1794, 2022.
PATEL, K. G.; SYKES, J. M. Management of soft-tissue trauma to the face. Operative Techniques in Otolaryngology-Head and Neck Surgery, v. 19, n. 2, p. 90–97, 2008.
PEREIRA, A. et al. Método Qualitativo, Quantitativo ou Quali-Quanti. [s.l: s.n.].
PERRY, M. et al. Emergency care in facial trauma—a maxillofacial and ophthalmic perspective. Injury, v. 36, n. 8, p. 875–896, 2005.
ZIMMERMAN, Z. A.; SIDLE, D. M. Soft Tissue Injuries Including Auricular Hematoma Management. Facial Plastic Surgery Clinics of North America, v. 30, n. 1, p. 15–22, 2022.
