HOSPITALIZATIONS FOR SCHIZOPHRENIA BEFORE AND DURING THE COVID-19 PANDEMIC
REGISTRO DOI: 10.5281/zenodo.10393610
Sula Cristina Diniz e Pádua1
Isabela Laguardia Costa Roriz de Oliveira2
RESUMO
A esquizofrenia é um dos transtornos psicóticos que atinge cerca de 1% de toda a população mundial. Caracteriza-se por sintomas positivos – delírios, alucinações, comportamento e discurso desorganizados, e sintomas negativos – anedonia, abulia etc, bem como importante prejuízo à funcionalidade geral, causando grande sofrimento físico e mental em seus portadores e familiares. Nesse contexto, a pandemia de COVID-19, a qual atingiu todo o mundo, veio a complicar ainda mais o já difícil manejo dos pacientes esquizofrênicos. Importantes determinantes sociais de saúde foram alterados – temporária ou permanentemente, o que afetou desigualmente os diferentes grupos populacionais. Houve, nesse período, indícios de que os pacientes portadores de transtorno esquizofrênico apresentaram maior morbimortalidade – tanto pela própria COVID-19, quanto por maior quantidade de descompensações da doença e maior número surtos psicóticos. Por isso, o objetivo do presente trabalho é estimar o impacto da COVID-19 no número de internações e de morbimortalidade relacionados à esquizofrenia antes e durante a pandemia, no Estado de Goiás.
Palavras-chave: Esquizofrenia. COVID-19. Pandemia.
ABSTRACT
Schizophrenia is one of the psychotic disorders which affects around 1% of the entire world population. It is characterized by positive symptoms – delusions, hallucinations, disorganized behavior and speech, and negative symptoms – anhedonia, abulia, etc., as well as significant damage to general functionality, causing great physical and mental suffering in sufferers and their families. In this context, the COVID-19 pandemic, which hit the entire world, further complicated the already difficult management of schizophrenic patients. Important social determinants of health have been changed – temporarily or permanently, which unequally affected different population groups. During this period, there was evidence that patients with schizophrenic disorder had higher morbidity and mortality – both due to COVID-19 itself and due to a greater number of disease decompensations and a greater number of psychotic episodes. Therefore, the objective of this work is to estimate the impact of COVID-19 on the number of hospitalizations and morbidity and mortality related to schizophrenia before and during the pandemic, in the State of Goiás.
Keywords: Schizophrenia. COVID-19. Pandemic.
1. INTRODUÇÃO
“Esquizofrenia” é um termo, derivado do grego, cunhado em 1908 pelo médico psiquiatra Eugen Bleuler, considerado uma parte especial dos trantornos psicóticos. O transtorno esquizofrênico, no DSM-V, é uma das doenças psiquiátricas que fazem parte das chamadas doenças psicóticas e do espectro da esquizofrenia (HANY et al., 2021). Trata-se de transtorno mental definido pela presença de sintomas positivos – delírios, alucinações, discurso e/ou comportamentos desorganizados e de sintomas negativos – anedonia, abulia, discurso reduzido etc (APA, 2014).
Seu diagnóstico é clínico, e exige avaliação da história psiquiátrica completa por médico habilitado. No entanto, sua fisiopatologia ainda não é totalmente compreendida. Teoriza-se que vários neurotransmissores e receptores podem estar envolvidos no aparecimento do transtorno, tais como dopaminérgicos, sertonérgicos, glutaminérgicos e alfa-adrenérgicos. Alguns genes também foram implicados na doença, tal como o NGR1 (neuregulina) e DTNBP1 (disbindina), bem como vários polimorfismos (HANY et al., 2021).
Tal como o entendimento de sua fisiopatologia, os fatores de risco para o desenvolvimento de transtorno esquizofrênico também não são muito claros: estação do nascimento, desnutrição materna durante a gestação, adoecimento materno por influenza durante a gestação, histórico familiar, trauma na infância, isolamento social e uso de cannabis são apenas alguns dos fatores com relação aparentemente significativa com a esquizofrenia, embora ainda haja muita controvérsia a respeito (SELTEN et al., 2010; PANTELIS et al., 2021; ELGUETA et al., 2022).
Estima-se que cerca de 1% da população mundial sofra com a esquizofrenia. Apesar de não ser uma doença muito prevalente, traz grandes prejuízos sociais e sanitários em todo o mundo, principalmente aos indivíduos que dela padecem e aos seus familiares. Estima-se que mais de 50% dos indivíduos com esquizofrenia tenha outras comorbidades, tanto psiquiátricas como físicas, e seu diagnóstico correlaciona-se com redução de 20% na expectativa de vida, bem como por 40% das mortes por suicídio em todo o mundo (PATEL et al., 2014).
No contexto da atenção primária em saúde brasileira, a porta de entrada para a maior parte da população ao Sistema Único de Saúde (SUS), trata-se de um problema de saúde desafiador, haja vista implicar necessariamente vários determinantes sociais de saúde, considerado o contexto de organização social como um todo, e o cuidado preventivo com a saúde mental tanto do esquizofrênico quanto de sua família e rede de apoio. Os avanços da psicofarmacologia tornaram tal linha de cuidado (PATEL et al., 2014), em grande parte dos casos, menos dificultosa, embora esse nem sempre seja o caso (MARI et al., 2021).
Tais dificuldades vieram a ser majoradas em período recente, isto é, durante a pandemia do SARS-COV-2, também chamada de COVID-19. Durante a pandemia, vários elos de cuidado com a saúde, não só fisica, mas também mental, foram quebrados, muitos dos quais ainda não foram restabelecidos. A pandemia foi responsável por piora nos índices de saúde mental em todo o mundo (KOWALSKI; MISIAK, 2023). Há, na literatura, indícios de que, dentre os indivíduos com algum transtorno mental, os esquizofrênicos tenham sido um dos grupos mais afetados. Há, do mesmo modo, evidências de que tal grupo populacional tenha apresentado maior morbimortalidade durante o período da pandemia, tanto pelo adoecimento direto pela COVID-19, quanto pelas alterações – temporárias ou permanentes, da configuração de várias determinantes sociais de saúde (MARI et al., 2021). Há, por fim, bastante discussão a respeito do possível impacto da COVID-19 na neurogênese embrionária (HASHIMOTO, 2021; HOFFMAN et al., 2021), com possível aumento do número de portadores do transtorno esquizofrênico no futuro (CHESLACK-POSTAVA; BROWN, 2022; FIGUEIREDO et al., 2021; GAO et al., 2023).
2. OBJETIVO
O objetivo principal do presente trabalho é estimar o impacto da COVID-19 no número de internações e de morbimortalidade relacionados à esquizofrenia antes e durante a pandemia, no Estado de Goiás. Secundariamente, visa também a estabelecer um comparativo dos números achados para o referido Estado com os números nacionais e com os dados encontrados na literatura científica internacional.
3. METODOLOGIA
Trata-se de um estudo ecológico – observacional e retrospectivo, com dados obtidos na plataforma DATASUS/TABNET, o banco de dados do Sistema Único de Saúde (SUS). Os dados foram extraídos do SIH (Sistema De Informações Sobre Morbidade Hospitalar) considerando o número de internações, o número de mortes e a taxa de mortalidade. Aplicou-se filtro para lista de morbidades da CID-10 (classificação internacional de doenças), considerando a esquizofrenia, os transtornos esquizotípicos e delirantes (F20, F21 e F22, respectivamente). Não foi utilizada a CID-11, uma vez que a plataforma DATASUS ainda não foi atualizada para utilizar essa classificação. Foram selecionados como representativos do período anterior ao da pandemia os anos de 2018 e 2019 e, como representativos da pandemia, os anos de 2020 e 2021.
Após a extração dos dados, os resultados foram compilados em planilhas e comparados com os resultados disponíveis em artigos científicos encontrados em bancos de artigos validados cientificamente, como SCIELO, PUBMED e MEDLINE, preferencialmente dos últimos 10 anos, utilizando-se as palavras-chave “esquizofrenia”; “COVID-19” e “pandemia”, e suas variantes em língua inglesa, de modo a estabelecer um comparativo entre a realidade nacional e os números internacionais. Por fim, os artigos encontrados também foram utilizados como fundamento das discussões, com o mesmo intuito comparativo.
4.RESULTADOS
Nos anos que antecederam a pandemia, isto é, 2018 e 2019, houve 5.458 internações por transtorno esquizofrênico, em Goiás, com 9 óbitos e taxa de mortalidade de 0,16%. O maior contingente de indivíduos afetados é o do sexo masculino, com 3.462 internações (63,43%). A faixa etária com maior número de casos de internação é a dos 40 a 49 anos (n = 1.368), seguida pela dos 30 a 39 anos (n=1.321).
Já no período da pandemia, 2020 e 2021, houve 4.749 internações por esse motivo, com 4 óbitos no total, e taxa de mortalidade de 0,08%. Os indivíduos mais afetados continuaram sendo os do sexo masculino, e a faixa etária mais afetada permaneceu a dos 40 aos 49 anos, sucedida pela dos 30 aos 39 anos.
Percebe-se, portanto, uma redução de 709 casos entre os períodos, o que significa uma redução importante do número de internações, em cerca de 13%.
Tabela 1. Número de internações por transtorno esquizofrênico, em Goiás, antes da pandemia.

Tabela 2. Número de internações por transtorno esquizofrênico, em Goiás, durante a pandemia.

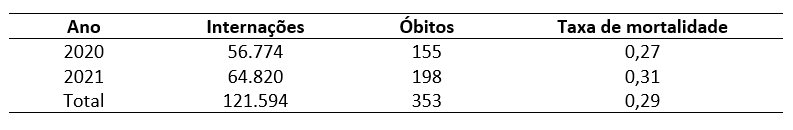
Comparando os números goianos com os números nacionais, percebe-se que, antes da pandemia, houve 143.830 internações por esquizofrenia, com 429 óbitos e taxa de mortalidade de 0,3%. Durante a pandemia, por outro lado, houve 121.594 internações, com 353 óbitos e taxa de mortalidade de 0,29%. Ou seja, os números goianos, que mostram uma redução no número de internações por esse transtorno, seguem a realidade nacional, na qual também houve essa redução, a qual, numericamente, é de cerca de 15,4%.
Tabela 3. Número de internações por transtorno esquizofrênico, no Brasil, antes da pandemia.
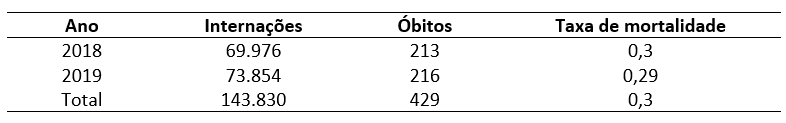
Tabela 4. Número de internações por transtorno esquizofrênico, no Brasil, durante a pandemia.
5. DISCUSSÃO
Foi percebida uma redução no número de internações de pacientes esquizofrênicos durante a pandemia, no estado de Goiás, acompanhando os números nacionais. Esses dados contrariam a tendência internacional (BARLATI; NIBBIO; VITA, 2021; KOWALSKI; MISKIAK, 2023; MOLERO et al.,2023). Há várias explicações para tal fato, as quais acompanham os motivos dados para tal redução numérica em várias outras comorbidades.
A tendência, nesse contexto, foi deixar de procurar atendimento se os sintomas fossem leves – atrasando intervenções oportunas, ou apenas fazê-lo se os sintomas fossem graves – dificultando a efetividade das intervenções médicas (MARI et al., 2021).
Indivíduos vivendo com esquizofrenia apresentaram maior risco de COVID-19 e maior risco de doença grave, com maior mortalidade (TOUBASI et al., 2021). Da mesma forma, o número de pacientes esquizofrênicos com doença previamente controlada que vieram a apresentar sintomas psicóticos também aumentou durante a pandemia (BARLATI; NIBBIO; VITA, 2021) o que pode estar relacionado, dentre outros, à piora na adesão ao tratamento durante o período pandêmico (KOWALSKI; MISKIAK, 2023). Numa metanálise, a qual avaliou 19.086 pacientes com esquizofrenia, comparando seu risco de adoecimento e mortalidade pela COVID-19 com a população em geral, percebeu-se maior risco entre os esquizofrênicos, tanto no que tange ao adoecimento (OR 1,75, IC 95%, 1,4-2,2; p <0,05) quanto no que diz respeito à mortalidade (OR 1,67, IC 95%, 1,02-2,73) (FOND et al., 2021). É a mesma conclusão de um estudo ainda maior (n=114.837), que reporta maior risco de adoecimento e morte por COVID-19 no grupo populacional dos indivíduos com transtornos mentais, incluindo os esquizofrênicos (MOLERO et al., 2023).
Outros estudos relacionam o estado neuro-inflamatório, próprio da esquizofrenia e de outros transtornos mentais e os casos de infecção viral, com a COVID-19, de modo que, em sobreposição, tais fatores seriam responsáveis pelo aumento do número de surtos psicóticos (KULAGA; MILLER, 2021; KOWALSKI; MISIAK, 2023).
Apesar das muitas dificuldades no manejo dos pacientes psiquiátricos, durante os períodos mais agudos da pandemia, também foi possível o desenvolvimento de várias ferramentas para contornar tais desafios. Notavelmente, desenvolveu-se muito a telemedicina, a qual, ainda que não seja a ideal em todos os casos, pode ser a melhor opção em contextos desfavoráveis como o pandêmico. Muitos pacientes puderam manter o seguimento e a longitudinalidade de seus atendimentos graças aos programas de telemedicina e de telemonitoramento. Tal avanço, no entanto, esbarrou na falta de letramento digital e na falta de recursos, prevalente sobretudo nas regiões e nas populações mais pobres e marginalizadas (SALUM et al., 2020).
6. CONSIDERAÇÕES FINAIS
Houve, no período da pandemia, uma redução de 13% de internações por transtorno esquizofrênico. Tal redução, encontrada nos números estaduais e nacionais, não se dá de forma semelhante em várias outras partes do mundo, na qual houve relato de aumento tanto de internações quanto de surtos psicóticos entre pacientes esquizofrênicos. Há várias explicações para esse fenômeno nacional, com destaque para o fato de que, durante os meses iniciais da pandemia, grande parte dos indivíduos deixaram de procurar atendimento médico quando apresentavam sintomas psicóticos, geralmente pelo temor da infecção e disseminação da infecção pelo novo coronavírus, pela interrupção temporária e remanejamento logístico de várias unidades básicas de saúde (UBS) para atender prioritariamente, e até exclusivamente, pacientes com COVID-19, o que afastou, em muitas regiões, pacientes e familiares do cuidado longitudinal e a tendência a procurar atendimento apenas em casos graves. (FERNANDEZ; FERNANDES; MASSUDA, 2022; MARI et al., 2021).
Apesar disso, também foi possível perceber que os pacientes portadores de doenças crônicas – inclusive doenças psiquiátricas, como o transtorno esquizofrênico, também estão em maior risco de adoecimento pela COVID-19 (TOUBASI et al., 2021) e apresentam, do mesmo modo, maior mortalidade pela doença em comparação com outros grupos populacionais (FONSECA et al., 2020).
As implicações da COVID-19 para a neurogênese embrionária, e o possível aumento de casos de pacientes com esquizofrenia no futuro, entra na mesma discussão sobre a probabilidade de outros vírus estarem implicados em sua fisiopatologia. Para isso, ainda não há resposta, embora vários estudos tenham tentado relacionar pandemias prévias com tal fenômeno e não tenham encontrado significância nessa relação (SELTEN et al., 2010).
É bom ressaltar que os números obtidos no DATASUS englobam tanto internações de pacientes com doença já antiga ou já diagnosticada, quanto aqueles com a primeira apresentação de sintomas capazes de colocá-los nos critérios para o transtorno em questão. O presente estudo encontra-se, por isso, limitado metodologicamente à ferramenta escolhida para sua escrita, mormente o DATASUS, no qual não é possível precisar, além do número de internações, outros elementos distintivos de cada caso além dos dados sociodemográficos. Por isso, antes de qualquer conclusão, mais estudos são necessários para precisar o impacto desta pandemia, e de outras, no número de internações e casos de transtorno esquizofrênico.
- REFERÊNCIAS
AMERICAN PSYCHIATRIC ASSOCIATION. DSM-5: Manual diagnóstico e estatístico de transtornos mentais. Artmed Editora, 2014.
BARLATI, S.; NIBBIO, G;; VITA, A. Schizophrenia during the COVID-19 pandemic. Current opinion in psychiatry, v. 34, n. 3, p. 203, 2021.
CAQUEO-URÍZAR, A. et al. Psychosocial effects of the COVID-19 pandemic on patients with schizophrenia and their caregivers. Frontiers in psychology, v. 12, p. 729793, 2021.
CHESLACK-POSTAVA, K.; BROWN, A. Prenatal infection and schizophrenia: A decade of further progress. Schizophrenia research, v. 247, p. 7-15, 2022.
ELGUETA, D. et al. Consequences of viral infection and cytokine production during pregnancy on Brain Development in offspring. Frontiers in Immunology, v. 13, p. 816619, 2022.
FIGUEIREDO, C. et al. SARS-CoV-2-associated cytokine storm during pregnancy as a possible risk factor for neuropsychiatric disorder development in post-pandemic infants. Neuropharmacology, v. 201, p. 108841, 2021.
FOND, G. et al. Association between mental health disorders and mortality among patients with COVID-19 in 7 countries: a systematic review and meta-analysis. JAMA psychiatry, v. 78, n. 11, p. 1208-1217, 2021.
FONSECA, L. et al. Schizophrenia and COVID-19: risks and recommendations. Brazilian Journal of Psychiatry, v. 42, p. 236-238, 2020.
GAO, Y. et al. Associations between brain gene expression perturbations implicated by COVID-19 and psychiatric disorders. Journal of psychiatric research, v. 162, p. 79-87, 2023.
HANY, M. et al. Schizophrenia.[Updated 2020 Dec 8]. StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing, 2021.
HASHIMOTO, K. Risk of neuropsychiatric disorders in offspring of COVID-19-infected pregnant women and nutritional intervention. European Archives of Psychiatry and Clinical Neuroscience, v. 271, n. 2, p. 387-389, 2021.
HOFFMAN, M. C. et al. Maternal nutrients and effects of gestational COVID-19 infection on fetal brain development. Clinical nutrition ESPEN, v. 43, p. 1-8, 2021.
KOWALSKI, K.; MISIAK, B. Schizophrenia and the COVID-19 pandemic: A narrative review from the biomedical perspective. Revista de Psiquiatría y Salud Mental, 2023.
KULAGA, S.; MILLER, C. Viral respiratory infections and psychosis: a review of the literature and the implications of COVID-19. Neuroscience & Biobehavioral Reviews, v. 127, p. 520-530, 2021.
MARI, J. et al. Translating science into policy: mental health challenges during the COVID-19 pandemic. Brazilian Journal of Psychiatry, v. 43, p. 638-649, 2021.
MASSRALI, A. et al. Virus-induced maternal immune activation as an environmental factor in the etiology of autism and schizophrenia. Frontiers in neuroscience, v. 16, p. 834058, 2022.
MOLERO, P. et al. COVID-19 risk, course and outcome in people with mental disorders: a systematic review and meta-analyses. Epidemiology and Psychiatric Sciences, v. 32, p. e61, 2023.
PATEL, K. et al. Schizophrenia: overview and treatment options. Pharmacy and Therapeutics, v. 39, n. 9, p. 638, 2014.
PANTELIS, C. et al. Neurological, neuropsychiatric and neurodevelopmental complications of COVID-19. Australian & New Zealand Journal of Psychiatry, v. 55, n. 8, p. 750-762, 2021.
SALUM, G. et al. Supporting people with severe mental health conditions during the COVID-19 pandemic: considerations for low-and middle-income countries using telehealth case management. Brazilian Journal of Psychiatry, v. 42, p. 451-452, 2020.
SELTEN, J. et al. Schizophrenia and 1957 pandemic of influenza: meta-analysis. Schizophrenia bulletin, v. 36, n. 2, p. 219-228, 2010.
TOUBASI, A. et al. A meta-analysis: the mortality and severity of COVID-19 among patients with mental disorders. Psychiatry Research, v. 299, p. 113856, 2021.
ZIMMER, A. et al. Prenatal exposure to viral infection and neuropsychiatric disorders in offspring: a review of the literature and recommendations for the COVID-19 pandemic. Brain, behavior, and immunity, v. 91, p. 756-770, 2021.
Sula Cristina Diniz e Pádua – Médica – Residente de Medicina de Família e Comunidade
Universidade Evangélica de Goiás1
Isabela Laguardia Costa Roriz de Oliveira – Médica de Família e Comunidade
Universidade Evangélica de Goiás2
