REGISTRO DOI: 10.5281/zenodo.10979163
Valdinei Reis Santos Tembé
Wildman De Souza Leal
Orientadora: Profª Drª Izaura Maria Vieira Cayres Vallinoto
RESUMO
Considerando a importância de políticas públicas para o público idoso com base nas estatísticas apresentadas pelo IBGE que traça um perfil de envelhecimento em nível nacional pretendeu-se desenvolver uma avaliação do perfil epidemiológico das internações por idosos em relação à saúde mental no período de 2017 a 2023, incluindo a pandemia de COVID-19 no estado do Pará, assim como identificar a saúde mental como política de saúde pública, descrevendo ações e serviços oferecidos na atenção básica. Trata-se de uma pesquisa documental, epidemiológica, retrospectiva com análise quantitativa e comparativa dos dados retrospectivos com base nos registros de internações de idosos no que tange a saúde mental no período da pandemia de COVID-19 (2019 a 2022), com ano de atendimento entre 2017 a 2023, no Sistema de Informações de Internações Hospitalares, disponíveis para consulta no banco de dados do Departamento de Informática do Sistema Único de Saúde (DATASUS) relativos à região Norte, ao estado do Pará, à faixa etária, aos tipos de transtornos mentais, ao sexo e às doenças crônicas. Observou-se maior incidência de internações nas regiões Sudeste e Sul, decrescendo às Nordeste, Centro-Oeste e Norte, embora em todas tenha sido observado um crescente, especialmente nos períodos pandêmico e pós-pandêmico. A região Norte e o estado do Pará, durante o período de 2017 a 2023, apresentaram ascensão de casos de internação de idosos por saúde mental, principalmente durante o período pandêmico e no póspandemia, com um leve decréscimo. O maior índice de internações foi do sexo masculino, com maior acometimento na faixa etária de 60-69 anos e de transtornos esquizotípicos, esquizofrenia, transtornos delirantes e de humor-afetivos como as doenças mentais com maior incidência de hospitalizações no período da COVID-19, apresentando um padrão de aumento nos percentuais nos períodos pandêmico e pós-pandêmico, assim como para os transtornos mentais e comportamentais decorrentes do uso de drogas e de outras substâncias psicoativas e os transtornos neuróticos, os relacionados com o estresse e os somatoformes. Quanto às doenças crônicas, observou-se que durante a pandemia todas as doenças identificadas neste estudo apresentaram uma elevação significativa, comparativamente ao pré-pandêmico e no período pós-pandemia uma decrescente. Esses resultados reforçam que a população idosa é um público muito afetado por questões mentais e comportamentais, tornando-se importante o fortalecimento de estratégias individualizadas que atendam e mapeiem os idosos que apresentam sinais de saúde mental comprometida e sejam inseridos em programas de intervenção na saúde mental e na qualidade de vida. Foram, também, apresentados ações e serviços do SUS que atendem o idosos em seu contexto social e familiar. Conclui-se que este estudo contribui, de forma significativa, para alertar ao manejo emocional do idoso em um período de pandemia, assim como no pós-pandemia e que precisam ser inseridos em políticas públicas de saúde para retornarem à vida social e ter qualidade de vida.
PALAVRAS-CHAVE: Saúde do idoso; Transtornos mentais; COVID-19.
ABSTRACT
Considering the importance of public policies for the elderly population, based on statistics presented by IBGE that outlines a profile of aging at a national level, the aim was to develop an assessment of the epidemiological profile of hospitalizations for elderly people in relation to mental health in the period from 2017 to 2023 , including the COVID-19 pandemic in the state of Pará, as well as identifying mental health as a public health policy, describing actions and services offered in primary care. This is a documentary, epidemiological, retrospective research with quantitative and comparative analysis of retrospective data based on records of hospitalizations of elderly people regarding mental health during the period of the COVID-19 pandemic (2019 to 2022), with the year care between 2017 and 2023, in the Hospital Admissions Information System, available for consultation in the database of the Information Technology Department of the Unified Health System (DATASUS) relating to the North region, the state of Pará, age group, types of mental disorders, gender and chronic diseases. A higher incidence of hospitalizations was observed in the Southeast and South regions, decreasing in the Northeast, Central-West and North, although an increase was observed in all of them, especially in the pandemic and post-pandemic periods. The North region and the state of Pará, during the period from 2017 to 2023, showed an increase in cases of hospitalization of elderly people for mental health, mainly during the pandemic and postpandemic period, with a slight decrease. The highest rate of hospitalizations was male, with greater incidence in the age group of 60-69 years and schizotypal disorders, schizophrenia, delusional and mood-affective disorders such as mental illnesses with the highest incidence of hospitalizations during the COVID-19 period, showing a pattern of increasing percentages in the pandemic and post-pandemic periods, as well as mental and behavioral disorders resulting from the use of drugs and other psychoactive substances and neurotic, stress-related and somatoform disorders. As for chronic diseases, it was observed that during the pandemic all the diseases identified in this study showed a significant increase, compared to the prepandemic and in the post-pandemic period a decrease. These results reinforce that the elderly population is greatly affected by mental and behavioral issues, making it important to strengthen individualized strategies that serve and map elderly people who show signs of compromised mental health and are included in mental health intervention programs. and quality of life. SUS actions and services that serve the elderly in their social and family context were also presented. It is concluded that this study significantly contributes to raising awareness about the emotional management of elderly people in a pandemic period, as well as in the post-pandemic period and that they need to be included in public health policies to return to social life and have quality of life.
KEYWORDS: Elderly health; Mental disorders; COVID-19.
1 INTRODUÇÃO
Segundo a Organização Mundial da Saúde (OMS), o idoso é todo indivíduo com 60 anos ou mais (WHO, 2002). O mesmo entendimento está presente na Política Nacional do Idoso instituída pela Lei Federal nº 8.842/1994 e no Estatuto do Idoso, Lei nº 14.423/2022 (BRASIL, 1994; 2022) e tem como objetivo: “garantir os direitos sociais do idoso, entre os quais se podem citar: saúde; trabalho; assistência social; educação; cultura; esporte entre outros que são indispensáveis para o desenvolvimento e autonomia do idoso, concedendo a quem tem 60 anos ou mais, como: atendimento preferencial em estabelecimentos públicos e privados; prioridade na formulação e na execução de políticas sociais públicas específicas” (SILVA et al., 2020).
Desde 2016, o Instituto Brasileiro de Geografia e Estatística (IBGE) traça um perfil do Brasil no que concerne à quantidade de idosos comparando com a perspectiva mundial, considerando, assim, que o Brasil possui a quinta maior população idosa, com mais de 28 milhões de pessoas com 60 anos ou mais (IBGE, 2021) e, de acordo com a atualização do IBGE, desenvolve-se uma projeção da população em 2018, prevendo que a quantidade de idosos irá ultrapassar a de jovens no Brasil em 2031.
Pela primeira vez, o Índice de Envelhecimento, cálculo da razão entre o número de pessoas idosas sobre os jovens, será maior do que cem. Chegando à conclusão que em 2031, haverá 102,3 idosos para cada cem jovens. Dessa forma e com base na estatística populacional brasileira que projeta um processo de envelhecimento, torna-se necessário que haja um cuidado especial para essa categoria da população, levando em consideração todas as suas limitações por conta da idade e, também, se deve entender que essa classe necessita de uma rede de apoio de saúde e de saúde mental.
No entanto, torna-se importante esclarecer que saúde e saúde mental possuem conceitos diferentes e complexos, de acordo com a OMS: “A saúde é um estado de completo bem-estar físico, mental e social, e não consiste, apenas, na ausência de doença ou de enfermidade” (SILVA et al., 2020).
A definição supracitada, para o período de 1946, foi considerada inovadora e ambiciosa, pois, em vez de oferecer um conceito inapropriado de saúde, expandiu a noção incluindo aspectos físicos, mentais e sociais. No entanto, apesar das intenções positivas pressupostas nessa definição, ela tem recebido intensa crítica ao longo de seus 60 anos de existência. Isso se deve, especialmente, ao fato de que é proposto um significado irreal, em que as limitações humanas e ambientais fariam à condição de “completo bem-estar” impossível de ser atingida.
Diante às críticas ao conceito da OMS e somadas aos vários eventos políticos e econômicos, surgiram discussões sobre um novo paradigma, a saúde como produção social, nova visão constituída (…) “da combinação das abordagens da medicina preventiva e da saúde integrativa, da expansão do conceito de educação em saúde e da rejeição da abordagem higienista” (SILVA et al., 2020).
Seguindo propostas de reforma do sistema de saúde brasileiro, o conceito de saúde foi formalmente revisitado e influenciado por experiências internacionais envolvendo políticas de saúde, como discutido principalmente na 8ª Conferência Nacional de Saúde, em 1986, na qual foi sugerido que a saúde incluísse fatores como dieta, educação, trabalho, situação de moradia, renda e acesso a serviços de saúde. Como resultado,
(…) o conceito brasileiro de saúde começou a ser entendido de forma mais complexa, considerando os princípios de universalidade, integralidade e equidade no cuidado à saúde. Esses princípios, contudo, coexistem com abordagens claramente ligadas à antiga visão. O termo ‘bem-estar’, presente na definição da OMS, é um componente tanto do conceito de saúde, quanto de saúde mental, é entendido como um constructo de natureza subjetiva, fortemente influenciado pela cultura. A OMS define saúde mental como “um estado de bem-estar no qual um indivíduo percebe suas próprias habilidades, pode lidar com os estresses cotidianos, pode trabalhar produtivamente e é capaz de contribuir para sua comunidade” (SILVA et al., 2020, p.2).
Definições de saúde mental são objetos de diversos saberes, porém, prevalece um discurso psiquiátrico que a entende como oposta à loucura, denotando que pessoas com diagnósticos de transtornos mentais não podem ter nenhum grau de saúde mental, bem-estar ou qualidade de vida, como se suas crises ou sintomas fossem contínuos.
Ante ao exposto, busca-se nesse estudo entender o perfil epidemiológico das internações por idosos em relação à saúde mental no período de 2017 a 2023, incluindo a pandemia da COVID-19 no estado do Pará, considerando a importância de políticas públicas para esse público com base nas estatísticas apresentadas pelo IBGE que traça um perfil de envelhecimento em nível nacional e, com isso, identificar o perfil dessa população no contexto paraense.
1.1 OBJETIVOS DA PESQUISA
1.1.1 Objetivo Geral
Desenvolver uma avaliação do perfil epidemiológico das internações por idosos em relação à saúde mental no período da pandemia da COVID-19 no estado do Pará.
1.1.2 Objetivos Específicos
- Analisar o perfil da saúde mental do idoso no cenário da pandemia da COVID-19;
- Identificar a saúde mental como política de saúde pública, descrevendo ações e serviços oferecidos na atenção básica.
2 FUNDAMENTAÇÃO TEÓRICA
O cenário brasileiro, de acordo com as análises estatísticas no IBGE, ressalta que a população do país ao longo dos anos um envelhecimento rápido e o cenário na infraestrutura atual não oferecem o mesmo ritmo de crescimento, para o sistema de saúde.
Haja vista, que a rede hospitalar vem demonstrando um número crescente de internações, tanto em número de idosos, como de doenças crônicas e uma dessas doenças que estão presentes na população de idosos são os transtornos mentais e comportamentais que ganharam destaque com a pandemia da COVID-19 associado ao isolamento social.
Diante disso, observou-se o registro, no Sistema de Informação Hospitalar do SUS do Ministério da Saúde no período de 2017 a 2021, de internações de 98.201 idosos por transtornos mentais e comportamentais, sendo que a Norte representa 2,2%, no cenário nacional.
Figura 1 – Internações de idosos por transtornos mentais e comportamentais, por local de residência, região norte, Brasil, 2017-2021.
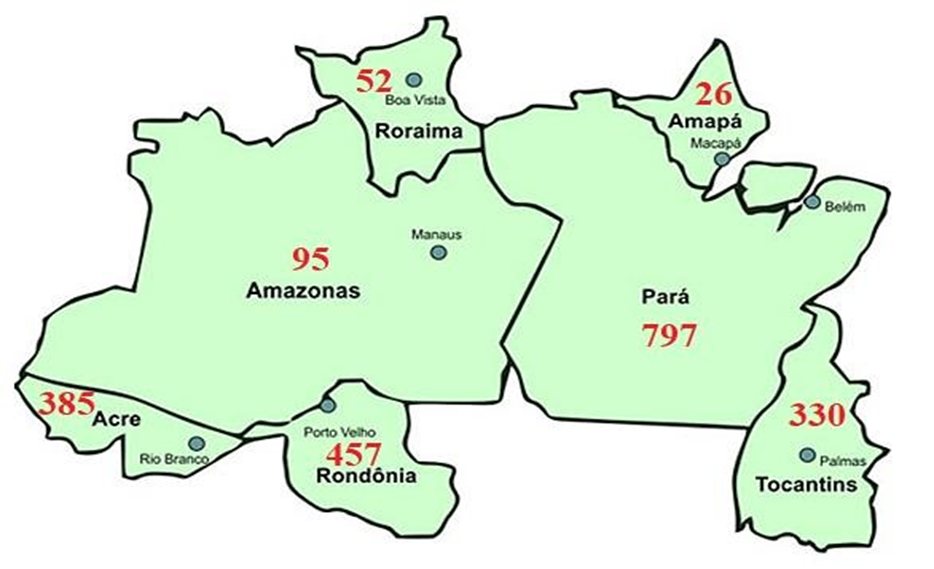
Fonte: BRANDÃO, H. Jornal da 3ª Idade. 2019 (https://www.jornal3idade.com.br/?p=26124).
Conforme a ilustração acima se percebe que no período de 2017 a 2021 foram internados 2.142 idosos por transtornos mentais e comportamentais, sendo que uma parte significativa dessas hospitalizações, 41,5% (n: 889), ocorreram no período da pandemia de COVID-19, nos anos de 2020 e 2021. Sendo que os estados do Pará, Rondônia e Acre foram os que mais contribuíram para esse incremento na região Norte, com 44,4% (n: 797), 48,3% (n: 457) e 31,4% (n: 385), respectivamente.
Vale ressaltar que se considera insignificante o percentual de hospitalizações na região Norte, quando comparado com outras regiões do país no mesmo período da pandemia, como: Sudeste (15.626), Sul (10.842), Nordeste (5.859) e Centro-Oeste (2.811).
De acordo com a tabela 1, obteve-se os dados estatísticos referentes às internações por transtornos mentais e comportamentais em idosos por anos de atendimento, pela Unidade Federativa no período de 2017 a 2021.
Tabela 01 – Internações por transtornos mentais e comportamentais em idosos por ano de atendimento, segundo a Unidade da Federação, Brasil, 2017-2021.

Os dados acima mostram que no universo de 2.142 (100%) no período de 2017 a 2021, referente à região Norte o estado do Pará que é o foco desta pesquisa apresenta no ano de 2017, o total de 140 internações que equivale o percentual de 36,6% do total de 382 internações ocorridas na região Norte no ano de 2017.
Já no ano de 2018, o estado do Pará apresenta um total de crescente de 143 idosos internados com transtornos mentais ou comportamentais, equivalente ao percentual de 33,8% dos casos ocorridos na região Norte.
No período de 2019, novamente, o estado do Pará apresenta dados de crescimento de casos de internação de pacientes idosos por questão de saúde mental com o quantitativo de 160 internações com o percentual de 35%, do total de 457 casos.
No ano de 2020, que inicia a pandemia de COVID-19, o total de casos de internação de idosos no Pará equivale o percentual de 37,8% de casos da região Norte.
Por fim, no ano de 2021, considerado o auge da pandemia de COVID-19, a região Norte apresenta um decrescente número de internação de idosos, 432 casos, porém mesmo com esse declínio numérico, o estado do Pará continua com o percentual ascendente de casos de internações de idades em comparação ao demais estado da região totalizando 178 casos (41,2%).
Diante disso, observa-se que do total de 100% (2142) casos o estado do Pará apresentou, no período de 2017 a 2021, um total de 36,9% que equivale a 797 casos de internações de idosos por questões de saúde mental.
Por tanto, referente às doenças mentais na perspectiva do público idoso, vale direcionar a discussão sobre essa população no período da pandemia de COVID-19. Considerando que esta pandemia foi deflagrada em nível nacional em 30 de janeiro de 2020, ou seja, a OMS declarou o surto do Novo Coronavírus como emergência em saúde pública e reconheceu que se tratava de uma pandemia em março desse mesmo ano; até junho de 2021, três milhões de pessoas no mundo faleceram devido essa doença (ELSAWY, 2022).
Na perspectiva nacional, o primeiro caso de COVID-19 foi confirmado em 26 de janeiro de 2020. Desde então, os casos foram se multiplicando exponencialmente, tornando necessário sancionar a Lei de Quarentena no dia 6 de fevereiro, que deliberava: “o que permitiu que cada estado brasileiro adotasse medidas de restrição à circulação de pessoas em ambientes públicos, havendo o cancelamento de atividades em grupos como escolas, reuniões e igrejas” (FIGUEIREDO JUNIOR et al., 2021).
No estado do Pará, o primeiro caso foi confirmado em 18 de março de 2020 (SILVA, et al., 2020), sendo evidente que as internações por saúde mental nos idosos aumentaram consideravelmente no período de pandemia no Brasil e com destaque na Unidade da Federação estudada, tendo em vista a situação de isolamento social com a implementação do Plano de Enfrentamento da COVID-19 pelo estado do Pará e considerando que aos idosos acima de 60 anos foi recomendado, por especialistas, o isolamento social mais restritivo (SILVA et al., 2020). Com isso, os idosos pararam de realizar seus momentos de lazer com amigos e familiares, de gozar da independência em resolver seus afazeres pelas ruas e passaram a ter medo da infecção pelo SARS-CoV-2.
Nesses aspectos, é importante destacar que o isolamento, causou a perda de contato íntimo e social proporcionando aos indivíduos momentos de estresse que resultaram em sensação de solidão ou de raiva, podendo ter evoluído a um impacto psicológico quando associado ao sentimento de adoecimento, morte, desamparo, estigma, incerteza quanto ao futuro exacerbados com informações fraudulentas (BAO et al., 2020).
A saúde mental merece uma atenção especial quando se trata de idosos nessas exposições de risco (SOUSA et al., 2022). A pandemia de COVID-19 acarretou as alterações sintomatológicas do vírus e pode ter ocasionado disfunções psíquicas devidas o estado de retraimento social e a preocupação constante.
3 METODOLOGIA
3. 1. TIPO DE ESTUDO
Este estudo trata-se de uma pesquisa documental, epidemiológica, retrospectiva com análise quantitativa e comparativa dos dados retrospectivos com base nos registros de internações de idosos no que tange a saúde mental no período da pandemia de COVID-19 (2019 a 2022), com ano de atendimento entre 2017 a 2023, no Sistema de Informações de
Internações Hospitalares, disponíveis para consulta no banco de dados do Departamento de Informática do Sistema Único de Saúde (DATASUS).
3. 2. LOCAL E PERÍODO DE ESTUDO
Foi realizada uma análise quantitativa dos dados coletados no site do DATASUS na perspectiva da região Norte, mais precisamente o estado do Pará e comparando com dados nacionais, no período de 2017 a 2023. abordando como os anos pré-pandemia de COVID-19
(2017 e 2018), pandemia (2019, 2020 e 2021) e pós-pandemia (2022 e 2023).
3. 3. POPULAÇÃO E AMOSTRA DO ESTUDO
A população deste estudo foi composta por todas as internações de idosos com foco na questão da saúde mental registradas no Sistema de Informações de Internações Hospitalares de pacientes residentes no estado do Pará, de ambos os sexos e todas as faixas etárias e cor/raça, no período de 2017 a 2023, considerada a agrupação dos casos registrados na pré-pandemia de COVID-19 (anos de 2017 e de 2018), na pandemia (anos de 2019, de 2020 e de 2021) e na pós-pandemia (anos de 2022 e de 2023).
Foram incluídas no estudo todas as internações registradas no Sistema de Informações de Internações Hospitalares que sejam pertencentes ao estado do Pará e registradas durante o período de 2017 a 2023, assim como dados específicos de outra região do Brasil com vistas ao processo de comparação.
Foram excluídas do estudo todas as internações registradas no Sistema de Informações de Internações Hospitalares registradas fora do período de 2017 a 2023.
3. 4. COLETA DE DADOS
A pesquisa foi realizada acessando-se os dados do Sistema de Informações de Internações Hospitalares, disponíveis para consulta no banco de dados do DATASUS.
Foram coletados dados secundários referentes às internações de idosos por questões de saúde mental no período de 2017 a 2023 e agrupados como pré-pandemia de COVID-19 (2017 e 2018), pandemia (2019, 2020 e 2021) e pós-pandemia (2022 e 2023), relativos à região Norte, ao estado do Pará, à faixa etária, aos tipos de transtornos mentais, ao sexo e às doenças crônicas. Os dados coletados das regiões do Brasil foram tabulados com a utilização do período de início em 2017 e fim em 2023.
3. 5. ANÁLISE DE DADOS
A análise dos dados se deu de maneira descritiva, com informação dos valores absolutos e percentuais. Os dados coletados foram dispostos e analisados por meio da elaboração de tabelas e/ou gráficos no Excel 2016.
3. 6. ASPECTOS ÉTICOS
Foram utilizados para esta pesquisa dados secundários oriundos da plataforma Sistema de Informações de Internações Hospitalares (AIH), disponíveis para consulta no banco de dados do Departamento de Informática do Sistema Único de Saúde (DATASUS), logo, não há identificação de quaisquer pessoas, sendo dispensada aprovação pelo Comitê de Ética em Pesquisa.
4 RESULTADOS
No Gráfico 01 são apresentados os dados do Ministério da Saúde – Sistema de Informações Hospitalares do SUS (SIH/SUS), no que concerne ao número de casos de internações de idosos por saúde mental no contexto nacional, no período de 2017 a 2023, ou seja, o período antes, durante e após a pandemia de COVID-19.
Gráfico 01: Casos de internações por saúde mental em idosos por Região no período de
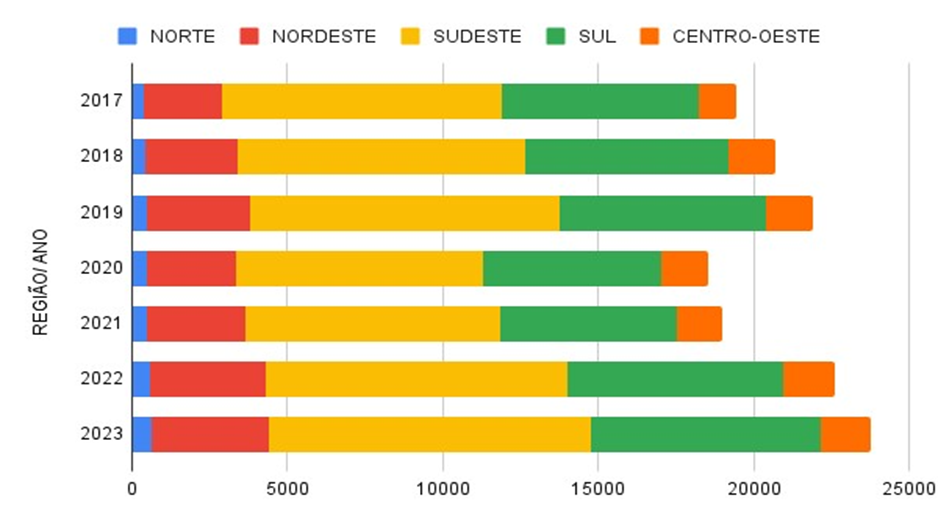
Fonte: Ministério da Saúde – Sistema de Informações Hospitalares do SUS (SIH/SUS), 2024.
Foram registrados 146.078 dos casos de internação de idosos por questões de saúde mental por Região do Brasil considerando os anos de 2017 a 2023. De acordo com os dados acima, observou-se a maior concentração encontra-se na Região Sudeste com o percentual de 44% (64.382) da população idosa atendida no período pesquisado. Nas demais Regiões obteve-se os seguintes percentuais na Região Sul apresenta 30,9% (45.234) da população idosa; na Região Nordeste, 15,4% (22.430) da população idosa; na Região Centro-Oeste, o percentual de 7,3% (10.606) da população idosa; e a Região Norte que é o foco desta pesquisa obteve o percentual de 2,4% da população idosa internada por doenças emocionais ou comportamentais.
Com base nos dados estatísticos voltado ao período de sete anos, 2017 a 2023, que compreende o período pandêmico da COVID-19, analisou-se que todas as Regiões apresentam crescente durante a pandemia e pós-pandemia. Na Região Norte, que é o foco deste estudo, observou-se que do total de 3.426 casos de internação de idosos com problemas mentais, em 2017 eram o percentual de 11,1% (382 casos); em 2018 apresenta o total de 12,3% (423 casos), totalizando um total de percentual de 23,5% do universo dos casos de hospitalizações de idosos com problemas mentais diversos antes do período pandêmico dos anos investigados na Região Norte (Gráfico 02).
Gráfico 02: Casos de internações por saúde mental em idosos da Região Norte período 2017 a 2023.
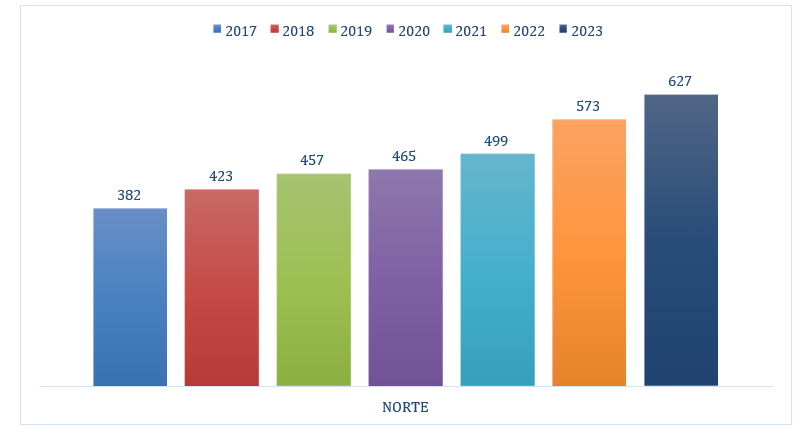
Fonte: Ministério da Saúde – Sistema de Informações Hospitalares do SUS (SIH/SUS), 2024.
Já referente ao período que foi deflagrado a pandemia de COVID-19, no período de 2019 a 2021, no de 2019 o percentual é de 13,3% (457 casos); em 2020 o percentual é de 13,6% (465 de casos); no último período em 2021, que as medidas restritivas e o isolamento social foram recomendados para evitar a contaminação em massa, observa-se o percentual de 14,6% (499 casos). Somando o período de pandêmico obtém-se o percentual de incidências de problemas de saúde mental de 41,5% da população idosa com hospitalização por alguma doença mental.
No período pós-pandêmico da COVID-19, de 2022 a 2023, observa-se que no primeiro ano o percentual foi de 16,7% e o segundo apresenta o percentual de 18,3% de casos de hospitalização de idosos com problemas de saúde mental, totalizando um percentual de 35% de casos.
Conforme as análises realizadas a partir dos dados do DATASUS, na Região Norte, os percentuais de casos na população idosa entre 60-69 anos, 70 a 79 anos e 80 anos ou mais que foram internadas por doenças emocionais ou comportamentais ficaram mais acentuados no período pandêmico, com leve declínio no pós-pandêmico.
No gráfico abaixo, pode-se observar o perfil de internações por transtornos mentais e comportamentais de idosos no Estado do Pará, foco do presente estudo.
Gráfico 03: Internações por transtornos mentais e comportamentais de idosos no estado do Pará, Brasil no período de 2017 a 2023.
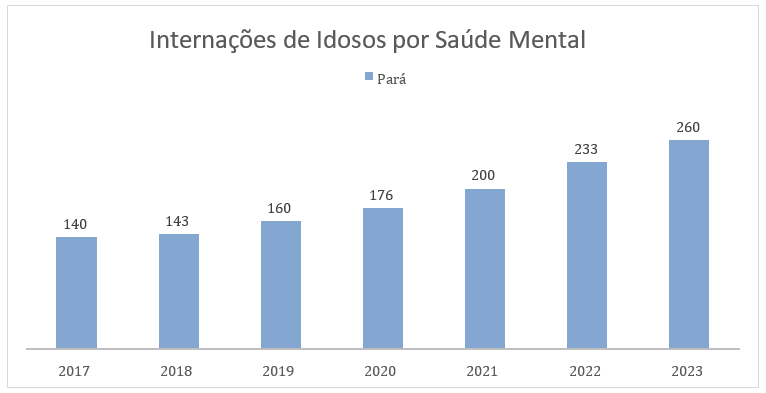
Fonte: Ministério da Saúde – Sistema de Informações Hospitalares do SUS (SIH/SUS), 2024.
De acordo com o Gráfico 03, os casos de internações de idosos no estado do Pará apresentam uma elevação na pandemia e no período pós-pandemia. Ressalta-se que o total de casos de internações por transtornos mentais e comportamentais de idosos no estado do Pará, no período de sete anos totaliza um quantitativo de 1312. Quando desmembra esse valor em percentual detecta-se a crescente influência da pandemia de COVID-19.
Nos anos de 2017 e de 2018, período que antecede a deflagração da pandemia de COVID-19, os casos de internações de idosos no estado do Pará por transtornos mentais e comportamentais atinge um percentual de, respectivamente, 10,7% e 10,9% da população idosa de 60 a 69 anos, 70 a 79 anos e 80 ou mais.
No período de três anos de COVID-19, os índices de casos apresentam crescente no público idoso como mostram os percentuais de forma respectiva, no ano de 2019 o percentual de caso foi para 12,2%, já no ano de 2020, observa-se um novo crescimento no índice de casos com idosos de 13,4% e, por fim, no ano de 2021, os números de casos foram para 15,2% de incidências de internações por saúdes mentais e comportamentais.
Já no período pós-pandemia, ainda se observou casos elevados de internações, no ano de 2022 apresentou um índice de 17,7% internações e no ano de 2023, o percentual foi de 19,8% de casos de problemas mentais e comportamentais em idosos.
Semelhantemente às análises realizadas a partir dos dados do DATASUS, na Região
Norte, no estado do Pará, especificamente, os percentuais de casos na população idosa entre 60-69 anos, 70 a 79 anos e 80 anos ou mais que foram internadas por doenças emocionais ou comportamentais ficaram mais acentuados no período pandêmico, com leve declínio no póspandêmico.
Considerando-se o período crescente de internações de idosos por transtornos mentais e comportamentais, pode-se observar, no gráfico abaixo, o perfil de idade desse público no estado do Pará, analisando-se os dados por faixa etária, ressaltando as de maior incidência, considerando que durante os sete anos pesquisados foram registrados 1.251 casos de internações.
Gráfico 04: Idosos com transtornos mentais e comportamentais internados por faixa etária período de 2017-2023.
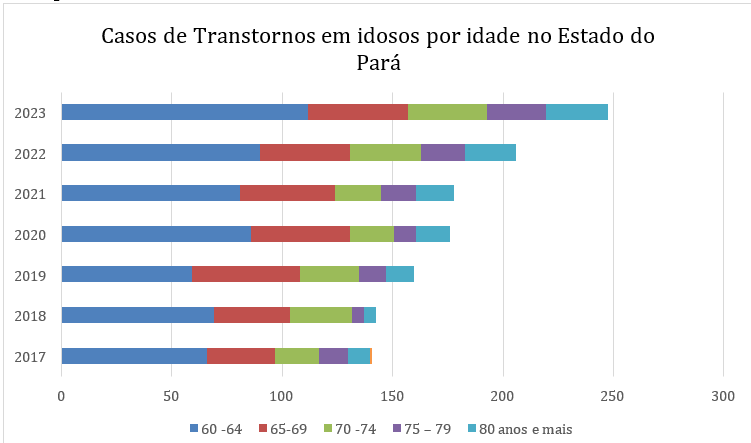
Com base nos dados acima, observa-se que no período pré-pandemia (2017-2018) de COVID-19, o percentual de hospitalização de idosos equivale a 283 casos, um percentual de 22,6% do universo total. Ressalta-se que no período citado as incidências de internações de idosos por problemas de saúde mental encontra-se nas faixas etárias de 60 a 64 anos (135 casos) e 65 a 69 anos (66 casos), totalizando 16,1% dos casos de idosos internados.
Já no período da pandemia de COVID-19 (2019-2021), o total de idosos internados apresenta um total de 514 casos, com a porcentagem de 41,1% do universo total. Vale salientar que, novamente, a população com maiores índices de internação foi a faixa etária dos 60 a 64 (226 casos) e 65 a 69 (137 casos), 29,1% dos casos de internações de idosos.
Por fim, no período pós-pandemia (2022-2023), o total de casos hospitalização registrados foram de 454 que representa o percentual de 36,3%. Também nesse período a faixa etária mais atendida foi de 60 a 69 anos. Observou-se que em todos os períodos apresentam alta nos registros de hospitalizações de idosos por saúde mental.
Diante dos dados apresentados sobre os casos de internações de idosos por doenças mentais, verificou-se quais as maiores incidências de doenças que provocaram as hospitalizações, conforme mostra o gráfico abaixo.
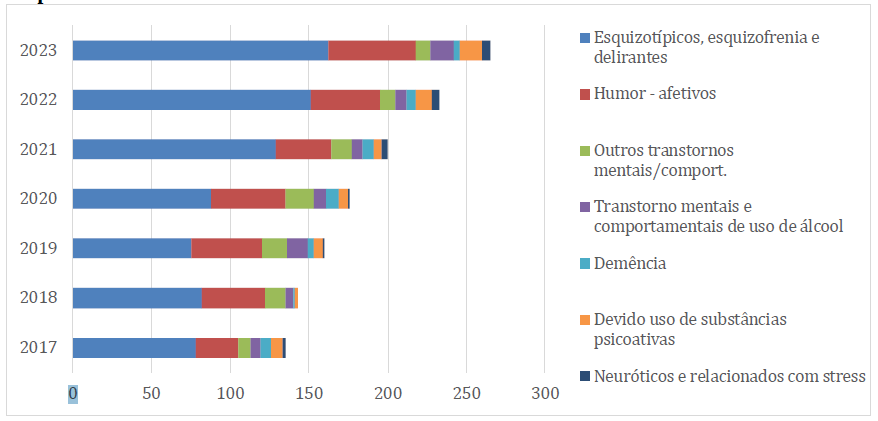
Gráfico 05: Internações por tipo de transtornos mentais e comportamentais em idosos no período de 2017-2023 no estado do Pará-Brasil.
Fonte: Ministério da Saúde – Sistema de Informações Hospitalares do SUS (SIH/SUS), 2024.
O gráfico 05 traça o perfil das doenças mentais e comportamentais com as quais os idosos de 60 a 69 anos, 70 a 79 anos e 80 ou mais foram hospitalizados nos três períodos analisados neste estudo. No período que antecedeu a pandemia de COVID-19, o percentual de pacientes idosos com transtorno de personalidade esquizotípica, esquizofrenia e transtornos delirantes (CID 10 do Grupo F20-F29) é de 20,9% de casos. Já no período da pandemia de COVID-19, o percentual desses agravos cresce para 38,1%. No período pós-COVID-19, mesmo com a retirada de algumas restrições sociais e a volta à rotina de vida, o processo de adoecimento mental apresenta um crescimento considerável para 40,9% de idosos hospitalizados pelos transtornos citados.
No que concerne à doença mental relacionada ao humor-afetivos (CID 10 do Grupo F30-F39), no período antes da pandemia de COVID-19 o percentual apresentado era de 22,8% de casos de idosos hospitalizados. No período da pandemia de COVID-19, o percentual foi para 43,2% de casos da população idosa hospitalizada por transtornos do humor-afetivos; e no período pós-pandemia foi observado um decréscimo do percentual para 34% da população idosa internada por esses transtornos.
No mesmo período supracitado, também, foram analisados os casos de hospitalizações por outros transtornos mentais e comportamentais, para os quais foram obtidos os seguintes percentuais: no período antes da pandemia, o público idoso apresentou o percentual de 24,1%; no período de pandemia o percentual foi para 54% de casos; e no período pós-pandêmico apresentou-se uma queda de incidência para 21,9% de idosos com transtornos referente à CID 10 dos Grupos F06 (transtornos mentais devido à lesão e disfunção cerebral e à doença física), F13.1(Transtornos mentais e comportamentais devidos ao uso de sedativos e hipnóticos – uso nocivo para a saúde) e F13.2 (Transtornos mentais e comportamentais devidos ao uso de sedativos e hipnóticos – síndrome de dependência).
Nesse ínterim, analisou-se os casos de idosos internados por transtornos metais e comportamentais decido ao uso de álcool (CID 10 do Grupo F10.9) nos três períodos deste estudo. No primeiro período, o público idoso apresentou 18% de casos, já no período da pandemia, o índice passou 46% dos casos de internações de idosos e no período pós-pandemia de COVID-19, observou-se um decréscimo de incidência com percentual de 36% de casos de idosos hospitalizados por esse tipo de transtornos.
Na questão da saúde mental e comportamental de idosos, mas especificamente a demência o número de casos no período antes da pandemia era de 21,6%. No período da pandemia de COVID-19, o percentual foi para 51,3% de casos de internação de idosos, enquanto no pós-pandemia observa-se uma redução considerável para 27,1% de casos de hospitalizações de idosos com a CID 10 do Grupo F00 (Demência na doença de Alzenheimer), F02.2 (Demência na doença de Huntington), F02.3 (Demência na doença de Parkinson), F02.4 (Demência na doença pelo HIV) e F02.8 (Demências em outras doenças especificadas classificadas em outras partes).
Já referente às hospitalizações de idosos devido ao uso de múltiplas drogas e ao uso de outras substâncias psicoativas (CID 10 do Grupo F19), no período antes da pandemia observou-se o percentual de 18% de casos. No período da COVID-19, o índice passou para 34% de casos de internações e no período pós-pandemia, os percentuais elevaram para 48% de casos de idosos hospitalizados por estes usos.
Por fim, a última tipografia de doenças mental em idosos que foram internados nos três períodos estudados refere-se aos transtornos neuróticos, transtornos relacionados com o estresse e transtornos somatoformes (CID 10 do Grupo F40-F48). No período antes da pandemia, os casos de idosos acometidos apresentava o percentual de 11,1% de internações por estes transtornos. No período da pandemia, o percentual cresceu para 33,3% dos casos e no período pós-pandemia de COVID-19, os números de casos de internação só elevaram, indo para 55,6% de casos de idosos hospitalizados por esses agravos.
Considerando os índices de internação de idosos no estado do Pará por tipo de transtornos mentais e comportamentais buscou-se traçar o perfil por sexo desse público acometidos por essas doenças, conforme o gráfico abaixo.
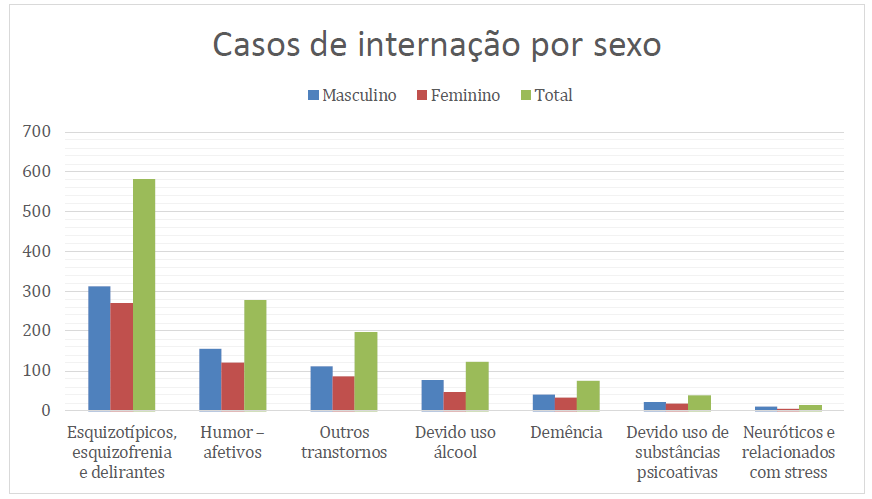
Gráfico 06: Internações de idosos no estado do Pará por sexo, segundo os tipos de transtorno mentais e comportamentais no período de 2017 a 2023.
Fonte: Ministério da Saúde – Sistema de Informações Hospitalares do SUS (SIH/SUS), 2024.
De acordo com o gráfico 06, no que tange ao índice de idosos internados por doenças mentais e comportamentais no estado do Pará, na classificação do gênero obteve os seguintes resultados: o universo equivale ao número de 1.312 casos e, deste público, quando desmembrado em masculino e em feminino chegou-se no percentual de 55,8% (732 casos) do público hospitalizado é do sexo masculino e 44,2% (580 casos) é do sexo feminino. Portanto, a maior incidência de casos de internação por doenças mentais e comportamentais encontra-se no sexo masculino.
No que se refere às doenças crônicas relacionadas às saúdes mental e comportamental no período descrito pelo estudo obteve-se os seguintes dados, conforme o gráfico abaixo.
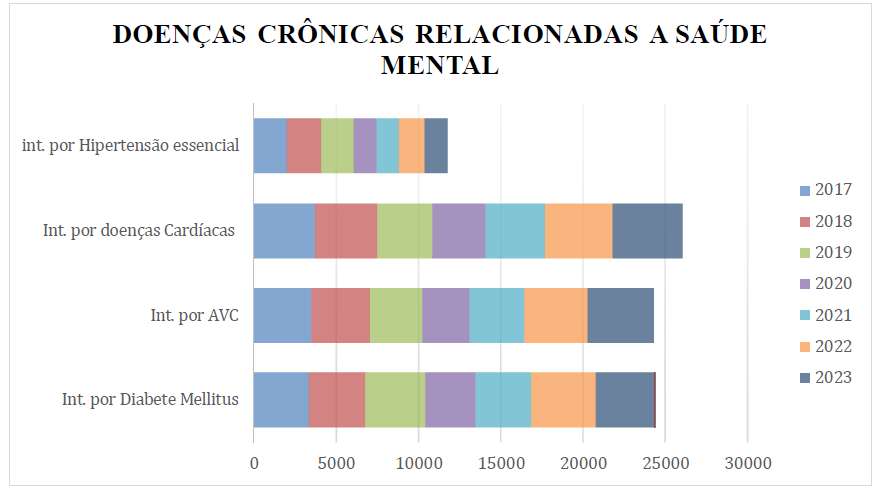
Gráfico 07: Doenças crônicas relacionadas à saúde mental no estado Pará-Brasil no período de 2017 a 2023.
Fonte: Ministério da Saúde – Sistema de Informações Hospitalares do SUS (SIH/SUS), 2024.
O gráfico 06 vislumbrou sobre as doenças crônicas relacionadas à saúde mental no Estado do Pará no período pré-pandemia (2017-2018), de pandemia (2019-2021) e póspandemia (2022-2023) que totalizaram 86.497 casos de idosos hospitalizados.
Os casos de hospitalizações por doenças crônicas relacionadas a doenças mentais e comportamentais na perspectiva da diabete mellitus apresentam uma somatória de 24.326 casos, no período pré-pandemia de COVID-19 (2017-2018) com o registro de 6.771 casos que representa 27,8% dos três períodos do universo relacionados a esta doença. No período da pandemia (2019-2021), o índice já apresenta um total de 10.103 casos com o percentual de 41,5% de casos que demostra um aumento significativo durante o auge da pandemia. No período pós-pandemia (2022-2023) apresenta o número de 7.452 caso, um percentual de 30,6%.
No que refere-se ao acidente vascular cerebral (AVC), nos três períodos definidos pelo estudo foi totalizado o quantitativo de 24.313 casos de internação de idosos por doenças crônicas relacionadas a doenças mental e comportamental. No período pré-pandemia, foram detectados 7.060 casos de hospitalizações por AVC que representam 29% do universo total pesquisado. No período pandêmico, os números de casos são de 9.384 que equivalem a 38,6% de casos e, no período pós-pandemia, foram registrados o total de 7.869 casos que representam um percentual de 32,3% de casos de internações de idosos pela doença.
Já sobre as doenças cardíacas, o total apresentado nos três períodos descritos na pesquisa foi de 26.070 casos de hospitalizações. Desmembrando os números de casos, observou-se que no período pré-pandemia é apresentado um total de 7.521 casos de internações por doenças cardíacas que equivale o percentual de 28,8% de casos. No período da pandemia, o total foi de 10.070 casos registrados de internação que representa 39% dos casos e, no período pós-pandemia, o total foi de 8.379 casos que equivale ao percentual de 32,1% dos casos.
Por fim, obteve-se os dados referente aos casos de hipertensão que totalizou aos períodos pesquisados 11.788 casos de hospitalizações por essa doença. No desmembramento, observou-se que no período pré-pandemia o total apresentou foi de 4.098 casos que equivale a 34,8%. No período da pandemia, foram registrados 4.715 casos que equivalem a 40% e, no período pós-pandemia, o total de casos foi de 2.975 (25,2%).
Portanto, observou-se que em todos os parâmetros analisados de doenças crônicas relacionadas às doenças mentais e comportamentais que levaram os idosos a hospitalizações apresentaram uma crescente significativa no período da pandemia e, no pós-pandemia, um decréscimo.
5 DISCUSSÃO
5.1 PERFIL DE INTERNAÇÕES DE IDOSOS POR SAÚDE MENTAL NO PERÍODO ANTERIOR, DURANTE E POSTERIOR À COVID-19 NO ESTADO DO PARÁ.
De acordo com as análises dos dados do Sistema DATASUS, o estudo visou traçar uma avaliação do perfil epidemiológico das internações de idosos em relação à saúde mental no período de 2017 a 2023, enfocando, especialmente, os anos de 2019, 2020 e 2021, ao longo dos quais registrou-se a pandemia de COVID-19, no estado do Pará.
Para iniciar, considerou-se importante uma visão nacional para comparar com a realidade local a ser estudada. E de acordo com o cenário brasileiro, no que tange a saúde mental do idoso no período específico, observou-se uma incidência maior de internações nas regiões Sudeste e Sul, decrescendo para as Nordeste, Centro-Oeste e Norte, embora em todas as regiões tenha sido observado um crescente, especialmente nos períodos pandêmico e póspandêmico.
Visto que, o estudo tem como foco o estado do Pará, considerou-se importante construir uma visão da região Norte e depois destacar o estado que é o foco da pesquisa. Interessantemente, tanto a região Norte como o estado do Pará, durante o período de 2017 a 2023, apresentaram ascensão de casos de internação de idosos por saúde mental, principalmente durante o período pandêmico e no período pós-pandemia, com um leve decréscimo neste último, muito provavelmente pela introdução da vacinação e a tranquilidade/segurança psicológica e biológica que pode ter trazido aos idosos. Os índices, ainda, elevados de casos no período pós-pandêmico, podem ser justificados, também, como o reflexo da reclusão ocorrida durante a pandemia, visto que os idosos eram considerados um público vulnerável à COVID-19.
De acordo com Figueiredo Junior et al. (2021), a pandemia do Novo Coronavírus, causada pelo SARS-CoV-2 afetou, no período de um mês, a própria base de vida populacional existente, causando vulnerabilidade, medo, pânico e apreensão, fatores observados, principalmente, na terceira idade. Considerando que a população idosa já apresenta algumas limitações por fatores de saúde e sociais, a pandemia contribuiu, ainda mais, para o adoecimento dos idosos. “O envelhecimento vem com uma miríade de vulnerabilidades psicológicas, sociais e ambientais. Fragilidade em adultos mais velhos traz o risco de várias infecções e a diminuição em todas as formas de imunidade resposta” (FIGUEREDO JUNIOR et al., 2021).
Diante disso, estes mesmos autores ressaltam que no contexto geral da pandemia da COVID-19, mais precisamente os países com maior inferência de contaminação pelo SARSCoV-2, a população idosa foi orientada ao isolamento social. As orientações visavam proteger os maiores de 70 anos, assim, evitar o colapso dos sistemas de saúde pública e particulares.
Segundo Cayana et al. (2021), a saúde mental do idoso foi comprometida pela nova doença COVID-19, que contribuiu, de maneira exponencial, para aumento dos fatores que favorecem doenças psicológicas, visto que, o isolamento exclui idosos das possibilidades de convívio social, fator relevante para o equilíbrio da saúde mental. Ainda é válido salientar que a propagação de notícias com teor negativo, relacionadas ao quadro pandêmico, foi razão de grande preocupação e insegurança ao grupo.
No entanto, é bem sabido que o isolamento social entre os idosos é:
(…)um “sério problema de saúde pública” devido ao risco elevado de problemas cardiovasculares, autoimunes, neurocognitivos e de saúde mental. Um artigo recente demonstrou que a desconexão social coloca os idosos em maior risco de depressão e ansiedade (…). Aliás o auto isolamento afeta desproporcionalmente os idosos cujo único contato social é fora de casa, como em creches, centros comunitários e locais de culto (FIGUEREDO JUNIOR et al., 2021, p.3).
Conforme os autores supracitados, um dos fatores negativos quando se trata do isolamento social de idosos é justamente o afastamento de locais que proporcionam experiências sociais diversas, considerando que a realidade do idoso já é limitada por fatores socioeconômicos e, principalmente, de saúde.
Por conseguinte, as inseguranças relacionadas ao contágio eminente da doença e as incertezas presentes na pandemia colaboram para uma realidade psicológica abalada podendo ter levado ao desenvolvimento ou à exacerbação dos problemas psiquiátricos, especialmente em uma população mais vulnerável, como os idosos (SHER, 2020 apud CAYANA et al., 2021). É notório, que existem esferas na sociedade mais vulneráveis ao contágio, tanto em função de exposição, mas, principalmente, quando atrelado à fragilidade do sistema imunológico, fator que se intensifica com a idade, que faz dos idosos um grupo de destaque.
A pandemia de COVID-19 implicou em mudança de comportamentos, afetando, assim, a sociedade em geral. De acordo com os dados da pesquisa, observou-se que o público idoso com maior índice de internações foi do sexo masculino, sendo a faixa etária com maior acometimento a de 60-69 anos e dentre as doenças mentais que mais apresentaram incidência de hospitalizações no período da COVID-19 estavam os transtornos esquizotípicos, esquizofrenia, transtornos delirantes e de humor-afetivos, apresentando um padrão de aumento nos percentuais nos períodos pandêmico e pós-pandêmico, assim como para os transtornos mentais e comportamentais decorrentes do uso de múltiplas drogas e do uso de outras substâncias psicoativas e os transtornos neuróticos, transtornos relacionados com o estresse e transtornos somatoformes. Os demais transtornos demonstraram aumento nos percentuais no período pandêmico e ligeiro decréscimo no período pós-pandêmico, que pode estar associado, também, ao retorno aos tratamentos psicológicos e/ou psiquiátricos realizados por estes idosos.
Cayana et al. (2021) ressaltam que a pandemia de COVID-19, per si, causou limitações de acesso ao tratamento mental:
(…) a pandemia pode dificultar o acesso ao tratamento psiquiátrico (YAO et al., 2020), visto que as consultas para o cuidado da saúde mental podem ser canceladas pelo fato de serem determinadas “não essenciais”, pelo foco da mídia em atendimentos de emergência ou até mesmo pela interrupção nos transportes públicos (REGER et al., 2020 apud CAYANA et al., 2021, p.8).
Esses mesmos autores, também, trazem à reflexão que a pandemia de COVID-19 aumentou os desafios relacionados aos serviços de saúde mental e ao atendimento psiquiátrico para a terceira idade, visto que a atenção oferecida a essa parcela da população nos serviços médicos de psiquiatria e de psicologia já era inadequada.
Já referente às doenças crônicas observou-se que durante a pandemia todas as doenças identificadas neste estudo apresentaram uma elevação significativa, comparativamente aos anos de 2017 e 2018 (pré-pandêmico) e no período pós-pandemia uma decrescente. Segundo Gomes et al. (2017), dentre as doenças crônicas, a depressão é fator dominante para um arriscado prognóstico de doenças como diabetes, AVC e síndrome coronariana. Embora a depressão não tenha aparecido no presente estudo como agravo, observou-se a presença tanto do diabetes, como de AVC e de doenças coronarianas, que podem estar associadas ao exposto pelos autores acima citados. Por outra ótica, a depressão pode ser vista como consequência destes agravos, visto que após a manifestação dessas doenças, que serão para a vida toda, provoca relevante impacto social para esses indivíduos refletindo em uma menor capacidade, assim como na qualidade de vida. Deste modo, Muruyama e Ferreira (2020) alertam que os profissionais de saúde que trabalham com idosos que sofrem de diabetes ou de hipertensão devem estar aptos a identificar os primeiros sinais de depressão para, então, encaminhar para avaliações e intervenções apropriadas.
Neste contexto, a emergência da pandemia do Novo Coronavírus destacou o impacto psicossocial expressivo ao público idoso, evidenciando a importância da saúde mental e o planejando da sociedade para outras possíveis situações de angústia. As pandemias possuem consequências psicológicas de longa duração, portanto, torna-se fundamental uma assistência de saúde preparada para atuar em casos, além do período pandêmico (CAYANA et al., 2021).
Nesse ínterim, o presente estudo entendeu ser importante discorrer sobre as políticas públicas voltadas à saúde mental dos idosos no que tange a atenção básica, considerando que a população brasileira no século XXI vem apresentando um processo de envelhecimento e isso deve sinalizar aos governantes a necessidade de programas de qualidade de vida para intervir e inserir essa população que já contribuiu muito com a sociedade e, agora, precisa de atenção.
5.2 AÇÕES E SERVIÇOS DE SAÚDE MENTAL COMO POLÍTICA PÚBLICA NA ATENÇÃO BÁSICA.
A Política Nacional de Saúde Mental (PNSM) brasileira tem uma perspectiva de política pública social em saúde, consequência das lutas da sociedade decorrente da Reforma Sanitária e do chamado Movimenta de Reforma Psiquiátrica (BRASIL, 2001). “Ela propõe a integração e organização das atividades em um território definido (Portaria 336/2002) e uma rede de atenção (Portaria 3.088/2011) voltada para a saúde do indivíduo/família/comunidades” (PEREIRA et al., 2019).
Estes autores ressaltam a atuação das políticas públicas de saúde e suas tarefas específicas:
As políticas públicas em saúde integram o campo de ação social do Estado orientado para a melhoria das condições de saúde da população e dos ambientes natural, social e do trabalho. Sua tarefa específica em relação às outras políticas públicas da área social consiste em organizar as funções públicas governamentais para a promoção, proteção e recuperação da saúde dos indivíduos e da coletividade (LUCCHESE et al., 2004 apud PEREIRA et al., 2019, p.4).
Vale ressaltar que a Atenção Primária à Saúde (APS) é considerada a porta de entrada preferencial do Sistema Único de Saúde (SUS), sendo definida pela Política Nacional de Atenção Básica como “um conjunto de ações de saúde que abrangem a promoção, prevenção, proteção da saúde, o diagnóstico, o tratamento, e a manutenção da saúde” (PEREIRA et al., 2019). No tocante à saúde mental, a atenção básica possui espaço privilegiado, em decorrência de sua profunda troca com a comunidade, o que os torna próximos, permitindo, assim, uma abordagem superior na complexidade de demandas, sanando a urgência na valorização do sujeito dentro de suas complexidades e proporcionando acolhimento crescente.
Abrahão et al. (2019) ressaltam que a expansão dos serviços em saúde mental é um debate entre os profissionais da saúde que atuação na atenção básica e os formuladores de políticas públicas na área, com intuito de garantir um serviço que priorize a realidade do usuário, o qual possa contar com tratamentos em diferentes níveis de complexidade e que possibilitam sua inserção na rede de atendimento. Diante disto, “(…) constituírem-se a necessidade de serviços móveis que estejam próximos à casa das pessoas. Além disso, o tratamento deve ser baseado em projetos terapêuticos singulares”, adotando as múltiplas dimensões da clínica. Porém, a implementação do atendimento integral da saúde mental relaciona-se à questão da acessibilidade do cuidado territorial, ou seja, fazer com que esse atendimento chegue, de forma mais rápida, no local do usuário, pois o serviço tem que estar disponível para a população que de fato necessita.
A inclusão de ações de saúde mental no nível primário de atenção se constitui numa proposta de atenção integral à saúde que amplia a produção do cuidado” (ABRAHÃO et al., 2019).
De acordo com Pereira et al. (2019), o Ministério da Saúde vem estimulando a inclusão do campo de saúde mental na Atenção Básica com diretrizes para a organização das ações e estas estão pautadas em algumas noções e conceitos como articulação, acolhimento, responsabilização, estabelecimento de vínculos e integralidade do cuidado. Esses autores ressaltam, também, a importância da Estratégia Saúde da Família (ESF) para o desenvolvimento das ações do SUS:
A Estratégia Saúde da Família (ESF) encontra-se no primeiro nível de atenção do SUS, sendo assim considerada como uma ferramenta primordial para a organização e o fortalecimento da APS (BRASIL, 2006). Para a ESF efetivar ações, é necessário o trabalho de equipes multiprofissionais, formadas basicamente por médicos, enfermeiros, auxiliares de enfermagem, agentes comunitários de saúde, cirurgiõesdentistas, auxiliares de consultório dentário ou técnicos de higiene dental (PEREIRA et al., 2019, p.3).
Colvero et al. (2011) colocam que a ESF é fundamental para a interação entre os portadores de transtornos mentais e suas famílias para com a atenção que será prestada no decorrer do tratamento oferecido, contribuindo para uma maior inclusão social, que colabora com a finalidade da ação.
Nesta mesma linha, Abrahão et al. (2019) reforçam a importância da articulação do Centros de Apoio Psicossocial (CAPS – BRASIL, 2002), que são voltados para serviços de abordagem psicossocial buscando garantir desospitalização entre outros serviços estratégicos, com a ESF que tem apresentado possibilidades importantes de cuidado para usuário com moradia em áreas perigosas, violentas e de difícil acesso, pois a Saúde da Família tem presença marcante nesses territórios. Uma particularidade levantada por Colvero et al. (2011) é que os CAPS, porém, em diversas regiões do território nacional, ainda, têm dificuldades com a oferta desses serviços na abordagem de saúde psicossocial suficientes para cobrir a demanda da saúde mental.
Pereira et al. (2019) reforçam que a ESF colabora com a acolhida da saúde mental em lócus e veem como um dispositivo forte que são as visitas domiciliares, pois nelas seria possível perceber novos casos e acompanhar a realidade dos mesmos, entendendo os aspectos sociais, biológicos e as relações afetivas as quais o portador de doença mental está sujeito. Essas visitas trazem aspectos que podem contribuir para a criação de novos parâmetros de tratamento, como ações como grupos, oficinas e espaço de escuta, garantindo o cuidado com os dependentes do programa de saúde, não restringindo a, apenas, encaminhamentos e consultas médicas.
De acordo com Morais et al. (2020), outra perspectiva é a Rede de Atenção Psicossocial (RAPS), a qual propõe uma atenção descentralizada utilizando-se de uma realidade que existe dentro e fora das unidades, envolvendo o usuário, promovendo reuniões frequentes com finalidade de solucionar demandas, usando estratégias como a discussão interdisciplinar e, também, considerando fatores territoriais vividos e a colaboração dos usuários.
Gomes et al. (2017) ressaltam as experiências exitosas do apoio da atenção básica em diferentes regiões do país que vão demonstrando a potência transformadora das práticas dos trabalhadores da atenção básica, mediante a inclusão da saúde mental na atenção básica por meio do matriciamento”, assim como, por exemplo, das equipes de apoio ao Programa Saúde da Família-NASF (COLVERO et al., 2011). Entretanto, segundo estes mesmos autores, muito ainda precisa ser implementado para avançarmos na perspectiva da construção da rede de atenção em saúde mental mediante a articulação de serviços que devem operar na lógica da territorialização, da corresponsabilização e da integralidade das práticas em saúde mental.
Os níveis de atenção à saúde propõem a ampliação continuada no tocante à produção do cuidado para com o usuário, trazendo mudanças para desmistificação da loucura, de modo que a relação entre os setores de saúde e outros setores sociais estão sujeitos a uma aproximação para que se constituam abordagens diferenciadas no âmbito da saúde atreladas às novas atitudes tomadas diante da complexidade que tem se mostrado o processo de saúde mental.
CONSIDERAÇÕES FINAIS
O estudo buscou desenvolver uma avaliação do perfil epidemiológico das internações por idosos em relação à saúde mental no período de 2017 a 2023, envolvendo a ocorrência da pandemia da COVID-19 no estado do Pará. Em escala nacional e no estado do Pará observou-se que o período da COVID-19 apresentou um crescente número de casos de internações de idosos, na maioria homens com 60 a 69 anos, por problemas de saúde mental e comportamental com maior incidência aos transtornos de esquizotipia, esquizofrenia e delirantes, os de humor-afetivos e que apresentaram doenças crônicas relacionadas a saúde mental, seguido de um período pós-pandêmico com um leve declínio.
Esses resultados reforçam que a população idosa é um público muito afetado por questões mentais e comportamentais, considerando que no dia a dia já apresenta limitações por questões sociais e econômicas. Portanto, torna-se importante o fortalecimento de estratégias individualizadas que atendam e mapeiem os idosos que apresentam sinais de saúde mental comprometida e sejam inseridos em programas de intervenção na saúde mental e na qualidade de vida. Foram apresentados ações e serviços do SUS que atendem os idosos em seu contexto social e familiar.
Conclui-se que este estudo contribui, de forma significativa, para alertar ao manejo emocional do idoso em um período de pandemia, assim como no pós-pandemia e que precisam ser inseridos em políticas públicas de saúde para retornarem à vida social e ter qualidade de vida.
REFERÊNCIAS
ABRAHÃO, Ana Lúcia et al. Inclusão da saúde mental na atenção básica à saúde: estratégia de cuidado no território. Revista brasileira de enfermagem, 2019. Disponível em: https://www.scielo.br/j/reben/a/YpbPFG9gw73C4XdC8yXDrjd/?format=pdf&lang=pt. Acesso: 13/01/2024.
BAO, Y. Sun et al. 2019-nCoV epidemic: address mental health care to empower society. The Lancet, 2020. Disonivel em: http://dx.doi.org/10.1016/S0140-6736(20)30309-3. Acessado em: 28/12/2023.
BRANDÃO, H. Jornal da 3ª Idade. 2019. Disponível em: https://www.jornal3idade.com.br/?p=26124).
BRASIL. Lei n. 8.842, de 4 de janeiro de 1994. Dispõe sobre a Política Nacional do Idoso, cria o Conselho Nacional do Idoso e dá outras providências. Brasília, 1994. Disponível em:http://www.planalto.gov.br/ccivil_03/Leis/L8842.htm. Acesso em: 12/10/2023.
BRASIL. Lei n. 10.216, de 06 de abril de 2001. Dispõe sobre a proteção e os direitos das pessoas portadoras de transtornos mentais e redireciona o modelo assistencial em saúde mental. Brasília, 2001. Disponível em: https://www.planalto.gov.br/ccivil_03/leis/leis_2001/L10216 (planalto.gov.br).
BRASIL. Lei n. 336, de 19 de fevereiro de 2002. Estabelece os Centros de Atenção Psicossocial poderão constituir-se na modalidade de serviço ambulatorial de atenção diária que funcione segundo a lógica do território. Brasília, 2002. Disponível em: https://www.bvsms.saude.gov.br/bvs/saudelegis/gm/2002/prt0336_19_02_2002.html.
BRASIL. Lei n. 648, de 28 de março de 2006. Aprova a Política Nacional de Atenção Básica, estabelecendo a revisão de diretrizes e normas para a organização da Atenção Básica para o Programa Saúde da Família (PSF) e o Programa Agentes Comunitários de Saúde (PACS). Brasília, 2006. Disponível em: https://www. bvsms.saude.gov.br/bvs/publicacoes/prtGM648_20060328.pdf.
BRASIL. Lei n. 3088, de 23 de dezembro de 2011. Institui a Rede de Atenção Psicossocial para pessoas com sofrimento ou transtorno mental, incluindo aquelas com necessidades decorrentes do uso de crack, álcool e outras drogas, no âmbito do Sistema Único de Saúde (SUS). Brasília, 2011. Disponível em: https://www. bvsms.saude.gov.br/bvs/saudelegis/gm/2011/prt3088_23_12_2011_comp.html.
BRASIL. Lei n. 14.423, de 22 de julho de 2022. Altera a Lei nº 10.741 a qual dispõe sobre o Estatuto do Idoso e dá outras providências. Brasília, 2022. Disponível em http://www.planalto.gov.br/ccivil_03/_Ato2019-2022/2022/Lei/L14423.htm.
CAYANA, Ezimar G. et al. Idosos e saúde mental: impactos da pandemia COVID-19. Brazilian Journal of health review, Curitiba, 2021. Disponível em: https://ojs.brazilianjournals.com.br/ojs/index.php/BJHR/article. Acesso: 12/01/2024.
COLVERO, L.A et al. Saúde mental na atenção básica: prática da equipe de saúde da família. Revista Esc. Enfermagem USP, 2011. Disponível em: https://www.scielo.br/j/reeusp/a/VsL4yTBPR7nSd9wF7MP5Tpj/. Acesso: 12/01/2024.
ELSAWY, B. Physical activity guidelines for older adults. American Family Physician, 2022.
FIGUEIREDO JUNIOR, Hélcio H. et al. Saúde mental do idoso durante e pandemia de Covid-19: uma revisão da literatura. Revista Cientifica Integrada. Edição 1. UNAERP, 2021. Disponível em: https://www.unaerp.br/revista-cientifica-integrada/edicoes-anteriores/volume5-edicao-1-agosto-2021. Acesso: 10/03/2024.
GOMES, Irenio et al. Doenças crônicas não transmissíveis e fatores sociedemográficos associados a sintomas de depressão em idosos. Pontificia Universidade Católica do Rio Grande do Sul PUC-RS, Instituto de geriatria e gerontologia, Progrma de pós graduação em gerontologia biomédica, 2017. Disponivel em: https://www.scielo.br/j/jbpsiq/a/7z9ymmxmdpCLWvbXmcwKksH/abstract/?lang=pt. Acesso: 15/12/2023.
INSTITUTO BRASILEIRO DE GEOGRAFIA E ESTATÍSTICA (IBGE). Perfil dos idosos responsáveis pelos domicílios no Brasil: 2021. Rio de Janeiro; 2021.
MARUYAMA, Maria Eduarda Benetti; FERREIRA, Heloisa Gonçalves. Saúde mental e doenças crônicas em idosos de um grupo Hiperdia. Revista Família cicli de vida e saúde no contexto social. Universidade Federal do Triangulo Mineiro, 2020. Disponível em: https://seer.uftm.edu.br/revistaeletronica/index.php/refacs/article/view/4696. Acesso: 23/11/2023.
MORAIS, Maria de Lima Salum et al. Saúde mental na atenção básica: identificação e organização do cuidado no estado de São Paulo. Saúde Debate 44, São Paulo, 2020. Disponível em: https://www.scielo.br/j/sdeb/a/nYHd8GWRgV94fRCHqz7fNXj/. Acesso:20/11/2023.
PEREIRA, T.S et.al. Política Nacional de Saúde Mental: práticas e desafios na estratégia saúde da família. Temas em saúde. Vol 19, João Pessoa, 2019. Disponível em: https://temasemsaude.com/wp-content/uploads/2019/05/19221.pdf. Acesso: 12/02/2024.
SILVA, H. G. N et al. Efeitos da pandemia no novo Coronavírus na saúde mental de indivíduos e coletividades. J. Nurs. Health, 10 (4): 20104007, 2020. Disponível em: https://doi.org/10.15210/jonah. v10i4.18677. Acesso em: 08/01/2024.
SOUSA, A. R., Vieira et al. Saúde mental de homens na pandemia da covid-19: há mobilização das masculinidades? Rev. Bras. Enferm, 2022. Disponível em: https:// doi.org/10.1590/0034-7167-2020-0915. Acesso em: 04/01/2024.
YAO, Hao; CHEN, Jian-Hua; XU, Yi-Feng. Patients withmental health disorders in the COVID-19 epidemic. 2020.
WORLD HEALTH ORGANIZATION (WHO). Active Aging: a policy framework. A contribution of the World Health Organization to the Second United Nations World Assembly on Ageing. Madri, abril de 2002, p. 4.
Trabalho de Conclusão do Curso de Medicina pela Universidade Federal do Pará (UFPA) para obtenção do Título de graduação. Área de concentração: Pesquisa Documental Linha de atuação: Científico tecnológico
