REGISTRO DOI: 10.5281/zenodo.7377628
Thalia dos Reis Costa
Orientador: Fabiano Lacerda Carvalho
RESUMO
O Herpes Vírus Tipo 2 (HSV-2) é a principal causa de herpes genital, uma das infecções sexualmente transmissíveis mais prevalentes no mundo. As Infecções Sexualmente Transmissíveis (IST’s) são um problema de saúde pública em populações carentes, pois essa população está diretamente em risco de contrair e transmitir diversas IST’s devido a comportamentos propensos à exposição a diversos patógenos. O presente trabalho apresentará conceitos básicos sobre a transmissão do Herpes Vírus Tipo 2, com o objetivo de analisar a incidência de casos diagnosticado na rede pública de saúde. Para isto, foi coletado informações de transmissão de diversos Estados do Brasil e Municípios do Estado do Rio de Janeiro. Este estudo apresentou uma análise descritiva sobre a incidência do vírus em amostras colpocitológicas coletadas no período de 2006 a 2015. Os resultados mostram uma incidência no Brasil de 0,38% de casos positivos de HSV-2 em exames de colpocitologia realizados no SUS, com maiores incidências nos estados de São Paulo e Rio de Janeiro. Portanto, considerando o HSV-2 uma das doenças sexualmente transmissíveis com maior crescimento nas últimas décadas, como um problema de saúde pública no Brasil, é de extrema importância o papel da atenção básica no atendimento à população, visando integrar ações de prevenção e promoção da saúde.
Palavras chaves: Herpes Vírus Tipo 2; Colpocitologia; herpes genital; Infecções Sexualmente Transmissíveis.
ABSTRACT
Herpes Virus Type 2 (HSV-2) is the leading cause of genital herpes, one of the most prevalent sexually transmitted infections in the world. Sexually Transmitted Infections (STIs) are a public health problem in underprivileged populations, as this population is directly at risk of contracting and transmitting various STIs due to behaviors prone to exposure to various pathogens. The present work will present basic concepts about the transmission of the Herpes Virus Type 2, with the objective of analyzing the incidence of cases diagnosed in the public health network. For this, transmission information was collected from several states in Brazil and municipalities in the state of Rio de Janeiro. This study presented a descriptive analysis of the incidence of the virus in Pap smear samples collected from 2006 to 2015. The results show an incidence in Brazil of 0.38% of positive cases of HSV-2 in Pap smear tests performed in the SUS, with higher incidences in the states of São Paulo and Rio de Janeiro. Therefore, considering HSV-2 one of the sexually transmitted diseases with the highest growth in recent decades, as a public health problem in Brazil, the role of primary care in serving the population is extremely important, aiming to integrate prevention and promotion actions health.
Keywords: Herpes Virus Type 2; Colpocytology; Genital Herpes; Sexually Transmitted Infections.
INTRODUÇÃO
O Herpes Vírus Tipo 2, pertencente à subfamília Herpesvirinae e Alphaherpesvirinae, causa uma infecção primária ou recorrente nas membranas mucosas genitais dos indivíduos afetados, que pode persistir por toda a vida. É uma infecção sexualmente transmissível (IST) globalmente distribuída que causa de tudo, desde gengivite a ceratoconjuntivite, encefalite, doença genital e infecções que afetam recém-nascidos (SANTOS, 2018).
As manifestações clínicas da doença mostram uma grande variedade de sintomas, que podem ocorrer durante a infecção primária ou recidiva, com as complicações mais graves aparecendo no primeiro episódio. Portanto, cuidados devem ser tomados para evitar a transmissão do HSV-2, porém, devido ao elevado número de partículas virais, a principal e mais eficaz medida é evitar o contato com lesões ou bolhas localizadas nos órgãos genitais. No entanto, o controle efetivo do Herpes Vírus Tipo 2 é muito difícil devido à sua enorme capacidade latente e alta taxa de transmissão viral (WARREN, 2016).
O contato com lesões ulceradas ou bolhas é a via mais comum, mas a transmissão também pode ocorrer por pacientes assintomáticos. O herpes geralmente aparece na forma de vesículas e permanece por 2 a 10 dias, essas vesículas são ricas em vírus e a manipulação das mesmas deve ser evitada, pois o fluido nas vesículas é rico em fluido contaminado, apresenta risco de quando usado. Ao manusear este local com as mãos, algumas partes do corpo (principalmente as mucosas) e até outras podem ser contaminadas. Deve-se ter cuidado com as lesões, pois elas podem infeccionar por contaminação das mãos, saliva ou estreptococos e estafilococos transportados pelo ar (CONSOLARO & CONSOLARO, 2021).
OBJETIVO GERAL
O presente trabalho apresentará conceitos básicos sobre a transmissão, diagnóstico, tratamento, prevenção do vírus Herpes Tipo 2, com o objetivo de analisar a incidência de casos diagnosticado na rede pública de saúde.
OBJETIVOS ESPECÍFICOS
– Discorrer sobre a patogenia do Herpes Vírus Tipo 2;
– Conhecer os aspectos clínicos da infecção;
– Reconhecer as formas de diagnósticos e tratamento da infecção pelo Herpes Vírus Tipo 2;
– Analisar as medidas de prevenção e controle das doenças causadas pelo Herpes Vírus Tipo 2;
– Pesquisar na base de dados do SISCAN a incidência de casos Herpes Vírus Tipo 2 diagnosticada pela colpocitologia;
METODOLOGIA
Foram realizadas pesquisas bibliográficas em bases de dados eletrônicas nacionais e internacionais, indexadas em bases científicas e sites como Biblioteca Virtual em Saúde (BVS), Scientific Electronic Library Online (SCIELO), Bibliotecas Médicas Regionais (BIREME), Bibliotecas Latino-Americanas e Literatura Caribenha em Ciências da Saúde (LILACS), Publicações Médicas (PUBMED), Ministério da Saúde (MS), Google Acadêmico. As seguintes palavras foram utilizadas para combinações dos descritores: herpesvírus tipo 2, diagnóstico, aspecto clínico e prevenção.
Para a determinação da incidência de casos de HSV-2 no Brasil e regiões, forma coletadas informações da base de dados SISCAN. O levantamento bibliográfico foi delimitado no tempo de 2016 a 2022, pois revelou um aumento substancial da doença.
JUSTIFICATIVA
As mulheres desempenham um papel importante na dinâmica da infecção pelo HSV-2, pois podem transmitir o vírus por via sexual e vertical. As mulheres que trabalham como profissionais do sexo (MPS) apresentam alto risco para infecções sexualmente transmissíveis devido ao alto número de parceiros sexuais ao longo da vida. A maior incidência de infecção por HSV ocorre em mulheres em idade reprodutiva, e a transmissão potencial para o feto durante a gravidez tornou-se um grande problema de saúde. Portanto, as mulheres grávidas também são um grupo importante para controlar a transmissão. Além disso, a presença da infecção pelo HIV aumenta a probabilidade de aquisição do HSV-2, e a reativação do HSV-2 é mais frequente em indivíduos coinfectados HIV/HSV-2. Em gestantes coinfectadas, a eliminação do HSV no trato genital no momento do parto é mais frequente do que em gestantes não coinfectadas, sugerindo que a presença do HIV em gestantes com HSV-2 pode aumentar o risco de transmissão vertical do HSV-2.
REVISÃO DE LITERATURA
HERPES GENITAL TIPO 2
Causada pelo vírus herpes simplex (HSV) tipo 2, agora frequentemente visto como a causa do vírus herpes tipo 1, grupo mais diversificado de infecções por HSV encontradas na natureza, caracterizada por doença latente no tecido nervoso, geralmente outro início em adolescentes. Inicialmente, a infecção primária aparece entre 3 e 7 dias, lembrando que as manifestações primárias podem ser leves ou assintomáticas. Os sintomas incluem coceira, queimação e febre por alguns dias antes que as lesões (bolhas) apareçam e durem cerca de 3 a 6 semanas. As bolhas se desenvolvem e se rompem rapidamente, formando úlceras que envolvem os pequenos lábios, vagina e colo do útero. A presença de úlceras facilita a transmissão do HIV e outras DSTs. Em alguns casos, os pacientes são hospitalizados por dor vulvar intensa e retenção urinária. Durante a gravidez, o vírus do herpes pode ser transmitido à criança no útero durante o trabalho de parto ou ruptura prematura das membranas (PANELLO et al., 2020).
QUADRO CLÍNICO DA HERPES GENITAL
Podemos dividir o tipo de apresentação clínica em infecção primária e recidiva, que ocorre por reativação viral. Sabe-se que muitas pessoas que adquirem infecção pelo HSV nunca desenvolvem sintomas, com estimativas da proporção de infecção sintomática variando de 13% a 37%. Em geral, a primeira infecção é uma apresentação mais grave caracterizada pelo aparecimento de lesões eritematopapulares de 1 a 3 mm de diâmetro que evoluem rapidamente para vesículas em A localização varia. O conteúdo dessas vesículas é geralmente citrino e raramente turvo. Após a ruptura das bolhas, pequenas úlceras redondas ou multianéis aparecem. As lesões desaparecem naturalmente dentro de sete a dez dias, com ou sem cicatrização (GELLER et al., 2020).
As manifestações locais da primeira infecção costumam ser muito sintomáticas e, na maioria das vezes, acompanhadas de sintomas sistêmicos que podem vir acompanhados de febre, mal-estar, mialgias e disúria, com ou sem retenção urinária. Especialmente em mulheres, pode simular uma infecção do trato urinário inferior, linfadenopatia inguinal dolorosa bilateral em 50% dos casos (GARDELLA, 2019).
As manifestações clínicas recorrentes são menos graves do que as observadas com a primeira infecção e podem ser precedidas por sintomas prodrômicos característicos, como coceira leve ou sensações de “queimação”, mialgias e sensações de “formigamento” nas pernas, nádegas e áreas anogenitais. Mais raramente, o desenvolvimento das lesões pode ser acompanhado de sintomas sistêmicos como febre e mialgias (GELLER et al., 2020).
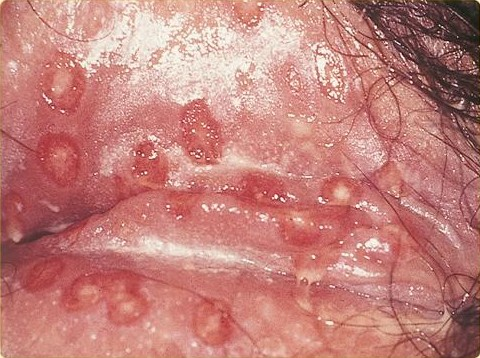
As recorrências tendem a ocorrer no mesmo local da lesão inicial, geralmente na área de inervação sensitiva sacral. As lesões recorrentes podem ser cutâneas ou mucosas e também seguem a mesma sequência da infecção primária. A tendência natural dos surtos se tornarem menos intensos e menos frequentes ao longo do tempo. Nas membranas mucosas, o aparecimento de vesículas é incomum porque seus topos são facilmente rompidos, sendo representada na (Figura 1) (KIM et al., 2019).
Figura 1: Lesões ulceradas em vulva
DIAGNÓSTICO DA HERPES GENITAL
O diagnóstico é baseado em características clínicas associadas à confirmação laboratorial da infecção. O diagnóstico laboratorial do HSV tem aplicação complementar às manifestações comuns causadas pelo vírus, destacando sua importância em imunocomprometidos, transplantados, gestantes, neonatos e com suspeita de encefalite (ABBAS & LICHTMAN, 2018).
Em geral, o exame clínico deve abranger toda a genitália do paciente, as áreas perigenital e perianal, e observar as lesões características que podem aparecer em diferentes estágios de evolução, como eritema e vesículas agrupadas, erosões, crostas e reparos. Grupos de vesículas, inicialmente com conteúdo claro, nem sempre são completos, o que pode dificultar o diagnóstico clínico da doença (USTACELEBI, 2020).
Com relação ao diagnóstico laboratorial, alguns exames podem ser solicitados, mas nem sempre estão disponíveis na prática. O isolamento do vírus, embora lento e trabalhoso, ainda é considerado o método padrão para o diagnóstico do HSV devido à sua boa sensibilidade e baseia-se na observação de culturas celulares ao microscópio de luz para procurar o efeito citopático do vírus (formação de bolhas em forma de balão) (CONSOLARO & CONSOLARO, 2021).
Na colpocitologia, utilizando-se de amostras da coleta cervical, coradas pela técnica de Papanicolaou, o diagnóstico é baseado nas modificações que a infecção viral causa nas células, devendo o diagnóstico final basear-se em exames de sorologia.
Pode-se também realizar o diagnóstico de células Tzank (esfregaços de Tzank) envolvendo a coleta de material do interior de vesículas intactas, coradas com Giemsa e microscopicamente visíveis como células epiteliais gigantes multinucleadas com inclusões intracelulares.
Culturas virais, reação em cadeia da polimerase (PCR), anticorpos fluorescentes diretos e testes sorológicos específicos do vírus herpes simplex, quando disponíveis, devem ser usados para fechar o diagnóstico. A escolha do teste varia de acordo com a apresentação clínica. A cultura celular e os testes baseados em PCR são os testes de escolha em pacientes com doença ativa, embora os testes baseados em PCR tenham a maior sensibilidade e especificidade gerais (ABBAS & LICHTMAN, 2018).
TRATAMENTO HERPES GENITAL TIPO 2
A terapia antiviral oral é recomendada para a maioria dos pacientes com primeira infecção genital por HSV. A única exceção pode ser paciente com infecções não primárias que desenvolvem apenas sintomas leves após alguns dias. A terapia antiviral encurta a duração e a gravidade da doença em dias ou semanas, com efeitos colaterais mínimos dos medicamentos e reduz o desenvolvimento de novas lesões. O ideal é iniciar o tratamento em até 72 horas após o aparecimento da lesão (WORKOWSKI, 2017).
Atualmente, o aciclovir é o único antiviral amplamente distribuído pelo SUS, por isso é o mais utilizado. Além do aciclovir, o herpes genital pode ser tratado com valaciclovir ou famciclovir. Todos os três medicamentos parecem ter eficácia semelhante e têm margens de segurança e tolerabilidade muito boas, no entanto, o valaciclovir é mais aceitável para os pacientes porque é administrado com menos frequência, sendo assim vendo sendo apresentado como terapia antiviral (Quadro 1) (WORKOWSKI, 2017).
Quadro 1: Terapia antiviral para pacientes com infecção pelos Herpes Vírus Tipo 2
Infecção Primária tratada por via oral – Aciclovir: 400 mg três vezes ao dia ou 200 mg cinco vezes ao dia – Famciclovir: 250 mg três vezes ao dia – Valaciclovir : 1 g duas vezes ao dia Recidiva tratada por via oral – Aciclovir : 400 mg três vezes ao dia ou 200 mg cinco vezes ao dia – Famciclovir 1000 mg duas vezes ao dia durante um único dia; ou 125 mg duas vezes ao dia por cinco dias; ou 500 mg uma vez, seguido por 250 mg duas vezes ao dia por dois dias; – Valaciclovir : 500 mg duas vezes ao dia por três dias ou 1 g uma vez ao dia por cinco dias; Seis episódios ou mais por ano, regimes antivirais por via oral podem ser usados para terapia supressiva crônica, com duração de seis meses até dois anos – Aciclovir : 400 mg duas vezes – Famciclovir : 250 mg duas vezes ao dia – Valaciclovir : 500 mg uma vez ao dia ou 1000 mg uma vez ao dia Herpes genital em imunossuprimidos – Aciclovir endovenoso, 5-10 mg/kg de peso, de 8/8h, por 5 a 7 dias, ou até resolução clínica Gestação – Tratar o primeiro episódio em qualquer trimestre da gestação, conforme o tratamento para o primeiro episódio; – Se a primo-infecção ocorreu na gestação ou se recidivas foram frequentes no período gestacional, pode-se realizar terapia supressiva, a partir da 36ª semana, com aciclovir 400mg, 3x/dia.
PREVENÇÃO HERPES GENITAL TIPO 2
Uma vez que um paciente tenha sido diagnosticado com infecção genital por HSV, o aconselhamento também deve incluir a prevenção da transmissão aos parceiros. Os pacientes precisam ser informados de que o HSV pode ser transmitido devido à disseminação viral, mesmo na ausência de sintomas ou lesões genitais. O contato direto com membranas mucosas ou pele pode causar transmissão do vírus, mesmo sem relação sexual (PASSOS, 2019).
O uso consistente do preservativo reduz o risco de transmissão do HSV-2 para um parceiro não infectado em até 96% e é mais eficaz na prevenção da transmissão de homem para mulher. No entanto, os pacientes devem ser informados de que a transmissão do HSV-2 ainda é possível, mesmo com o uso contínuo de preservativos, pois o vírus é eliminado de membranas mucosas desprotegidas por meio de preservativos ou o HSV-1 é transmitido por contato boca a boca (SANTOS et al., 2020).
Durante a gravidez, a principal preocupação em relação à infecção pelo HSV está relacionada à morbidade e mortalidade associadas à infecção neonatal. A transmissão vertical geralmente ocorre devido à exposição infantil ao HSV no canal do parto ao nascer, mais frequentemente em mulheres com infecção genital subclínica recém-adquirida por HSV. As estratégias de tratamento para mulheres com herpes genital durante a gravidez incluem terapia antiviral supressiva a partir de 36 semanas para reduzir o risco de recorrência do trabalho de parto e, em alguns casos, cesariana para reduzir o risco de transmissão neonatal. No entanto, nenhuma intervenção isolada elimina completamente o risco de infecção por herpes neonatal (PASSOS, 2019).
INCIDÊNCIA DE HERPES GENITAL DIAGNOSTICADAS PELA COLPOCITOLOGIA
O sistema de informação em saúde do Brasil é composto por diferentes subsistemas que coletam dados sobre atividades setoriais. O Sistema de Informações sobre Mortalidade (SIM) que foi desenvolvido pela primeira vez no país em 1976. Durante a década de 1990, vários sistemas de informação foram desenvolvidos para apoiar o planejamento e a avaliação dos serviços de saúde do Sistema Único de Saúde (SUS) (DIAS, 2018).
O teste de Papanicolaou, além de seu uso na detecção de lesões neoplásicas, também tem se mostrado de grande utilidade no diagnóstico de infecções vaginais, onde permite a avaliação da resposta inflamatória, acompanhamento da evolução e até identificação da agente causador da infecção. Os esfregaços cervicovaginais com coloração de Papanicolaou são baratos e práticos e são usados principalmente para triagem cervical para prevenir câncer cervical e lesões precursoras de câncer cervical, além de rastrear DSTs e observar vaginose bacteriana ou vulvovaginite (HUI et al., 2018).
O Sistema de Informação do Câncer do Colo do Útero (SISCOLO) é um dos mais recentes sistemas de informação desenvolvidos pela Divisão de Informática do Sistema Único de Saúde (DATASUS) em auxílio com o Instituto Nacional do Câncer (INCA). Implantado em janeiro de 2000, o sistema foi concebido para armazenar dados de identidade feminina, informações demográficas e epidemiológicas, exames citopatológicos e histopatológicos realizados pelo Sistema Único de Saúde (SUS). Tem como objetivo subsidiar o pagamento do SUS por esses exames e facilitar a avaliação dos serviços e programas de controle e assistência do câncer do colo do útero, bem como uma potencial fonte de informação em pesquisas (ROCHA & ROSAL, 2017).
O sistema foi aprimorado ao longo dos anos e atualmente conta com ferramentas básicas para organização das operações de rastreamento, gerenciamento de informações e cobrança de exames. Também permite o acesso a anúncios personalizados de produção ambulatorial, registra informações sobre procedimentos diagnósticos e terapêuticos associados a testes positivos/alterados, seleciona amostras para monitoramento externo da qualidade do teste e coleta dados para construir métricas (SILVA, 2014).
Fornece informações sobre a qualidade dos exames, incidência de lesões, estado de acompanhamento de mulheres com alterações e outros dados relevantes, como microorganismos encontrados em exames, e orienta sobre sistemas de planejamento, controle e operação, em aço inoxidável. Além disso, emite laudos de exames citopatológicos e histopatológicos e gera laudos de produção laboratorial (BRITO, 2013).
É um sistema de informação de livre acesso, sua versão 4.0 está em uso desde sua implantação em 2006, adota a nova nomenclatura brasileira para laudos cervicais e é baseado no sistema Bethesda. Possui módulos prestadores de serviços instalados em laboratórios de citologia e histopatologia para registro de laudos e módulos de coordenação instalados nas esferas administrativas municipal, distrital e estadual para acompanhar alterações em exames citopatológicos femininos e emitir relatórios administrativos Programa de Controle do Câncer do Colo do Útero (DIAS, 2018).
Na figura 2 e tabela 1 são apresentados os resultados de incidência entre 2006 e 2015, separados por estados e região, com maiores incidências na região sudeste, principalmente nos estados de São Paulo e Rio de Janeiro.
Figura 2: Incidência de Herpes vírus em colpocitologia: Brasil e Regiões (2006- 2015)
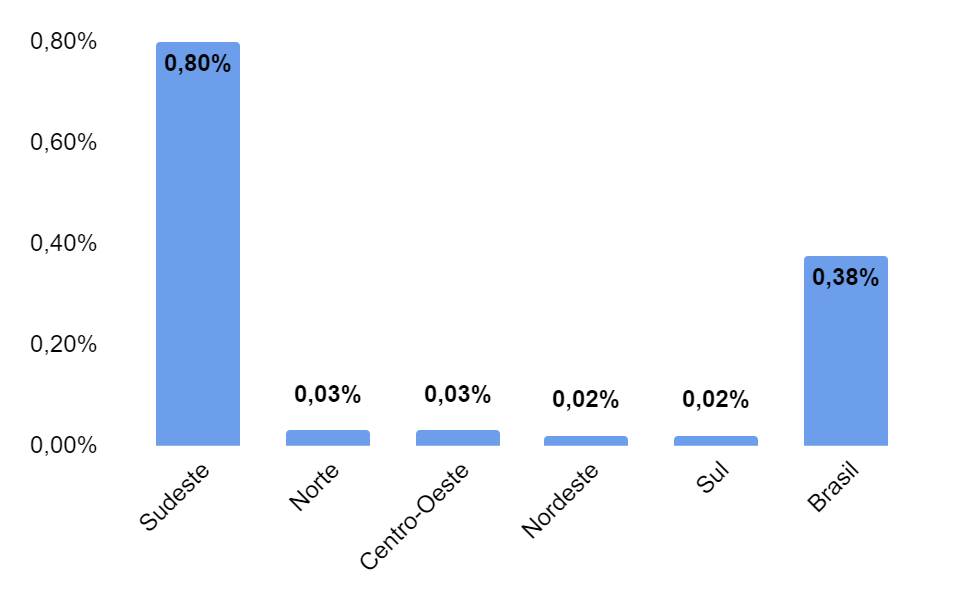
Tabela 1 – Incidência de Herpes vírus em exame colpocitológico: Brasil e Estados (2006-2015)
ESTADO EXAMES CASOS % São Paulo 21.665.862 293.445 1,35% Rio de Janeiro 5.199.466 23.135 0,44% Rondônia 785.371 425 0,05% Bahia 4.970.404 1.882 0,04% Goiás 2.107.887 708 0,03% Roraima 223.367 70 0,03% Acre 458.464 143 0,03% Distrito Federal 1.015.893 312 0,03% Tocantins 718.516 214 0,03% Mato Grosso 1.457.572 386 0,03% Amapá 106.706 28 0,03% Ceará 4.719.695 1.148 0,02% Rio Grande do Norte 1.755.600 422 0,02% Espírito Santo 2.209.228 501 0,02% Mato Grosso do Sul 1.423.232 321 0,02% Maranhão 1.712.291 381 0,02% Pará 1.591.068 344 0,02% Sergipe 724.310 153 0,02% Rio Grande do Sul 4.750.928 869 0,02% Amazonas 1.431.858 251 0,02% Santa Catarina 2.716.101 411 0,02% Alagoas 892.170 132 0,01% Paraná 5.407.040 741 0,01% Minas Gerais 10.726.639 1.377 0,01% Pernambuco 4.333.895 514 0,01% Piauí 2.132.258 233 0,01% Paraíba 2.190.935 217 0,01% Brasil 87.426.756 328.763 0,38%
O maior percentual de exames com diagnóstico de herpes vírus foi diagnosticado na faixa etária entre 25 e 34 anos, contemplando 26,35% de todos os casos identificados. A faixa etária de maior incidência foi entre 15 e 24 anos com 0,53% dos exames realizados (tabela 2).
Tabela 2: Incidência de Herpes vírus em colpocitologia: Brasil (2006-2015)
Faixa Etária Exames Herpes (n/%) Incidência < 15 429.313 1.993 (0,61) 0,46% 15 – 24 14.997.865 78.797 (23,97) 0,53% 25 – 34 22.177.348 86.626 (26,35) 0,39% 35 – 44 19.752.524 78.159 (23,77) 0,40% 45 – 54 15.962.373 58.451(17,78) 0,37% 55 – 64 9.318.257 19.146 (5,82) 0,21% > 64 4.787.875 5.591 (1,70) 0,12% Total 87.425.555 328.763 0,38%
Na tabela 3 são identificados os resultados dos exames com herpes vírus no estado do Rio de Janeiro e municípios da Baixada Fluminense, com destaque para a alta incidência no município do Rio de Janeiro (1,26%), quando comparado à média do Estado do Rio de Janeiro (0,44%) e do Brasil (0,38%). Na baixa fluminense a maior incidência de casos ocorreu no município de Japeri com 0,05% das amostras.
Tabela 3: Incidência de Herpes vírus em colpocitologia: Estado e Municípios do Rio de Janeiro (2006-2015)
Município Unidade Coleta Exames Herpes Incidência 330455 Rio de Janeiro 1.763.319 22.292 1,26% 330227 Japeri 43.869 20 0,05% 330414 Queimados 40.463 15 0,04% 330555 Seropédica 42.990 11 0,03% 330320 Nilópolis 32.830 8 0,02% 330170 Duque de Caxias 292.426 61 0,02% 330350 Nova Iguaçu 294.553 49 0,02% 330250 Magé 45.200 7 0,02% 330045 Belford Roxo 87.621 3 0,00% 330510 São João de Meriti 124.416 4 0,00% 330285 Mesquita 73.591 1 0,00% ESTADO (RJ) 5.199.457 23.135 0,44%
CONCLUSÃO
Conclui-se que as infecções causadas pelos Herpes Vírus Tipo 2 sempre foi motivo de preocupação e questionamentos entre os pesquisadores. Dessa forma, estudar e descrever os tipos de vírus da família Herpesviridae e realizar o diagnóstico correto, seja pelas suas características clínicas ou exames laboratoriais, é importante para a obtenção de sucesso no tratamento e, consequentemente, manutenção da saúde populacional.
Este trabalho pretendeu expor os resultados de incidência de herpes vírus diagnosticada pela colpocitologia, visto que existem poucos dados encontrados na literatura sobre a incidência da infecção pelo HSV-2 no Brasil, por se tratar de uma doença infecciosa que pode ser primária ou recorrente.
Os estados de São Paulo e Rio de Janeiro apresentaram a maior incidência de exames com herpes vírus, principalmente na faixa etária de adolescentes e adultos jovens. Diante dos resultados obtidos, esta pesquisa sugere que medidas de educação em saúde devem ser implementadas na população estudada, visando a prevenção das infecções, visto tratar-se de infecção sexualmente transmissível de fácil controle.
REFERÊNCIAS BIBLIOGRAFICAS
– ABBAS, A.K; LICHTMAN, A.W. Imunologia Celular e Molecular. Tradução da 5a ed. Rio de Janeiro: Elsevier; 2018.
– BRITO, M. T. Prevalência de lesões intraepiteliais, vaginoses e vaginites em um município paraibano. 2013 32f. Dissertação. Graduação em Farmácia. Universidade Federal de Paraíba-UFP. Campina Grande, Paraíba, 2013.
– CONSOLARO, ALBERTO; CONSOLARO, MARIA FERNANDA MO. Diagnóstico e tratamento do herpes simples recorrente peribucal e intrabucal na prática ortodôntica. Revista Dental Press de Ortodontia e Ortopedia Facial, v. 14, n. 3, p. 16-24, 2021.
– DIAS, E.P. Estudo comparativo de raspados orais submetidos à técnica de citologia em meio líquido e Citopatologia convencional. J Bras Patol Med Lab, v. 44, n. 1, p.25-29, 2018.
– GARDELLA, CAROLYN. Herpes Simplex Virus Genital Infections: Current Concepts. Curr Infect Dis Rep. 13:588-594. 2019.
– GELLER, MAURO et al., Herpes simples: atualização clínica, epidemiológica e terapêutica. Jornal Brasileiro de Doenças Sexualmente Transmissíveis, v. 24, n. 4, p. 260-266, 2020.
– HUI, B.B.; REULEIN, C. P.; GUY, R.J.; DONOVAN, B.; HOCKING, J.S.; LAW, M.G.; REGAN, D.G. Impact of replacing cytology with human papillomavirus testing for cervical cancer screening on the prevalence of Trichomonas vaginalis: a modelling study. Sex Transm Infect., v. 94, p. 161-162, 2018.
– KIM, I; CHANG, H. S; HWANG, K. J. et al., Herpes Simplex Virus 2 Infection Rate and Necessity of Screening during Pregnancy: A Clinical and Seroepidemiologic Study. Yonsei Med J. v.53, n. 2, 2019.
– MINISTÉRIO DA SAÚDE, DATASUS. Incidência de Herpes vírus em colpocitologia, 2020.Disponível:http://datasus.saude.gov.br/acessoainformacao/cancerdecolodeuteroedemamasiscolosismama/
MINISTÉRIO DA SAÚDE(BR). Secretaria de Vigilância em Saúde.Departamento de Doenças de Condições Crônicas e Infecções Sexualmente Transmissíveis. Protocolo clínico e diretrizes terapêuticas para atenção integral às pessoas com infecções sexualmente transmissíveis(IST) [Internet]. Brasília: Ministério da Saúde; 2020 [citado 2020 out 19]. 248 p.Disponívelem:http://www.aids.gov.br/ptbr/pub/2015/protocoloclinicoediretrizesterapeuticasparaatencaointegralpessoascominfeccoes
– PANELLO M. A. et al. Herpes Genital. Campos dos Goytacaz, RJ 2020.Disponível em: <http://www.dst.uff.br/revista22-2-2010/3%20-%20Herpes%20Genital.pdf>. Acesso em: 15 de outubro de 2022.
– PASSOS, MRL. Prevenção. Rev Viva Saúde. 2019. [Ci-tado 2010 ago. 24]. Disponível em: <http://revistaviva-saude.uol.com.br/saude-nutricao/29/imprime27361.asp.
– ROCHA, S. S.; ROSAL, M. A. Análise Comparativa entre Citologia, Colposcopia e Histopatologia do Colo Uterino em Serviço de Ginecologia de um Hospital Universitário. JCS HU-UFPI, v. 1, n. 1, p. 69-75, 2018.
– SANTOS, OMAR L. R.; JUNIOR, ANTÔNIO C. P.; SILVA, ÂNGELA G. Herpes Clínica,
Diagnóstico e Tratamento. 1. ed. Rio de Janeiro: Medsi, 2020, 278 p.
– SILVA, K.B. Integralidade no cuidado ao câncer do colo do útero: avaliação de acesso. Revista de Saúde Pública. v. 48, n. 2, p. 240-248, 2014.
– USTACELEBI, S. Diagnosis of herpes simplex virus infections. J Clin Virol, v. 21, n. 3, p. 255-9, OCT 2020. ISSN 1386-6532 (Print)1386-6532. Disponível em: < http://dx.doi.org/ >
– WARREN, LEVINSON. Microbiologia médica e imunologia. 10. ed. Porto Alegre:Artmed, 2016. 257 p.
– WORKOWSKI KA. Centers for Disease Control and Prevention – CDC. Sexually transmitted diseases treatment guidelines. Clin Infect Dis [Internet]. 2017 [cited 2022 Oct 19]; 61(Suppl 8):S759-62. Available from: https://doi.org/10.1093/cid/civ771201
