REGISTRO DOI: 10.5281/zenodo.7652881
Ronald Turetta Bonicenha1
Ana Paula Teixeira de Oliveira2
Marcus Vinícius Albino Amaral3
Orientador: Wendel dos Santos Furtado4
RESUMO
A pandemia global da COVID-19 teve impacto sobre todos os setores da saúde, especialmente sobre a prática do cirurgião. Nesse sentido, a cirurgia laparoscópica foi inicialmente contraindicada por supostamente representar maior risco de contágio da equipe de cirurgia. Portanto, este artigo buscou através da metodologia de revisão integrativa da literatura sintetizar as principais recomendações para ajuste da técnica laparoscópica frente a uma situação pandêmica. Nesse sentido a busca retornou um total de 30 artigos, destes foram extraídos recomendações gerais que foram sintetizadas em 13 recomendações chave: fazer poucas e pequenas incisões; usar técnica fechada para gerar o pneumoperitônio; não usar pequenos instrumentos em trocarte grande; não limitar o uso da laparoscopia; manter mínima a pressão de pneumoperitônio; reduzir a dissecção elétrica e sua potência; usar sistemas de evacuação e filtragem da fumaça cirúrgica; realizar anastomoses de forma intracorpórea; minimizar uso de gaze; evitar troca/movimentação de equipamentos; realizar exsuflação conforme recomendações; não remover instrumentos e espécimes antes da desinsuflação completa; evitar tempo prolongado na posição de Trendelenburg. Dessa forma, conclui-se que não há razão para descontinuar a laparoscopia em situações de pandemia, contudo em razão de pequenos riscos o profissional deve seguir recomendações específicas de segurança. Além disso, a qualidade da evidência atual sobre o tema é muito baixa, de forma que cada uma das recomendações deve individualmente ser estudada com melhor qualidade metodológica.
Palavras-chave: Coronavírus; Segurança do Paciente; Laparoscopia.
ABSTRACT
The COVID-19 global pandemic has impacted all healthcare areas, especially the surgeon’s practice. That way, laparoscopic surgery was initially contraindicated because it was supposed to represent a greater risk of contagion. Therefore, this article sought through the methodology of integrative literature review to synthesize the main techniques for adjusting the laparoscopy technique in the face of a pandemic situation. In this sense, a total of 30 articles were returned, from which were extracted general recommendations, those were summarized into 13 key recommendations: making few and small incisions; using a closed technique to generate pneumoperitoneum; not using small instruments on a large trocar; do not limit the use of laparoscopy; keeping pneumoperitoneum pressure to a minimum level; reducing electrical dissection and its potency; using of evacuation and filtration systems for surgical plume; performing intracorporeal anastomosis; minimizing the usage of gauze; avoiding the exchange/movement of surgical equipment; performing exsufflation accordingly to the recommendations; do not remove instruments and specimens after complete desufflation; avoiding prolonged time in Trendelenburg position. Thus, it is concluded that there is no reason to discontinue laparoscopy in pandemic situations, however, due to small risks, the professional must follow specific safety rules. Also, the quality of the current evidence on the topic is lacking, in a way that each one of the measures must be individually studied with better methodology.
Keywords: Coronavirus; Patient Safety; Laparoscopy.
INTRODUÇÃO
Em fevereiro de 2020 a pandemia do COVID-19 chegou ao Brasil fazendo sua primeira vítima. O novo vírus, desde seu surgimento em Wuhan, China, em 2019, se espalhou rapidamente por todo o mundo, forjando uma pandemia global. Com um período de incubação de 5.5 dias e duração da doença entre 0-14 dias, diferente de outros vírus da mesma família se destaca por ter grande taxa de transmissão – entre 2 e 3,5 – o que significa que apenas um infectado transmite o vírus a até mais 3 pessoas37.
Devido a sua alta taxa de transmissão, o vírus se mostrou um grande desafio para os serviços de saúde. De fato, poucos países ocidentais estavam preparados para enfrentar uma pandemia, o que se materializou por uma gestão ineficaz e incapaz de conter o avanço da situação. Por conta disso, efeitos adversos como a superlotação de leitos, a sobrecarga das equipes de saúde, e a falha em conter a transmissão intra-hospitalar, inclusive com altas taxas de contágio de profissionais da saúde, levaram a um impacto difuso em todas as modalidades de cuidado. Tal situação é exemplificada em momentos iniciais da pandemia por países como a Itália3 quando hospitais completos foram fechados pelas altas taxas de contágio entre médicos e enfermeiras.
No campo das especialidades cirúrgicas o impacto foi acentuado pela falta de informação. Devido ao ineditismo, não se sabia ao certo qual o impacto da infecção por COVID-19 sobre o prognóstico de um paciente que seja submetido a procedimento cirúrgico. Em adição, não se podia determinar também o risco de contágio para o cirurgião e quais seriam as precauções necessárias. Sendo assim, todos esses fatores em conjunto com a inexistência inicialmente de capacidade/eficiência de testagem dos pacientes culminaram ainda em 2020 em publicações de várias recomendações aos cirurgiões por diversas instituições1,5,10,15,24,27, dentre elas a suspensão de cirurgias eletivas e a limitação de cirurgias de emergência por via laparoscópica.
Com efeito, a motivação para a limitação da abordagem laparoscópica foi a especulação de uma possibilidade maior de contágio da equipe devido a aerossolização de partículas virais propelidas pela pressão de pneumoperitônio. Nesse sentido, existem diversos riscos de geração de aerossóis, como durante a retirada de materiais e escapes durante a movimentação/retirada de equipamentos, desinsuflação, evacuação de fumaça, intubação/extubação etc28,13. Esta preocupação se baseia na observação de partículas virais de outros vírus como HIV e Herpes, ainda com capacidade infecciosa no gás33.
Figura 1: Possíveis fontes de infecção durante a técnica de laparoscopia.
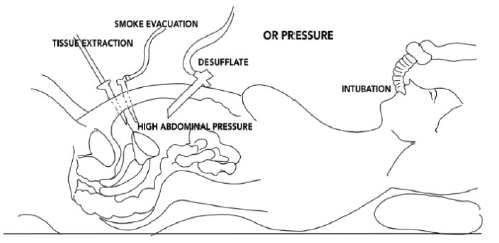
Fonte: DE LEEUW, Robert Adrianus et al. COVID-19 and laparoscopic surgery: scoping review of current literature and local expertise. JMIR public health and surveillance, v. 6, n. 2, p. e18928, 202032.
Contudo, ainda não há constatação de que possa haver contaminação por esse meio. Entretanto, existem comprovações do benefício da abordagem, que dentre outras coisas favorece um menor tempo de internação hospitalar, recuperação mais rápida e evolução com menos complicações. Nesta perspectiva, todas essas vantagens colaboram para diminuir o risco do paciente à infecção intra-hospitalar e também para diminuir o problema da superlotação.
Consequentemente, a necessidade de se estudar e construir recomendações para a prática segura da cirurgia laparoscópica se apoia em seus benefícios frente à situação pandêmica. Aliado a isso, existem poucos estudos sobre o tema, e em sua maioria são estudos de baixa qualidade metodológica. Justificando assim a realização deste estudo que tem como objetivo geral vasculhar a literatura para sintetizar a evidência disponível sobre as implicações de uma situação pandêmica sobre a segurança da técnica cirúrgica laparoscópica, evidenciando os ajustes necessários na técnica.
Portanto, objetivamos buscar de forma sistemática a literatura por referências. Selecionar entre elas, por meio de critérios de inclusão e exclusão, um banco de referências adequado para nosso objetivo geral. Extrair destas referências as recomendações feitas para ajuste da técnica laparoscópica em momento pandêmico dentre outras informações prevista no formulário de extração de dados e elaborar uma síntese destes dados.
Para tanto, utilizamos a metodologia de revisão integrativa da literatura. Tal escolha se baseia na falta de artigos originais e de boa metodologia sobre o tema, de forma que foi necessária a inclusão de publicações do tipo guideline e demais modalidades de artigos secundários.
Através desta metodologia, este artigo discorre sobre 13 recomendações chave que foram encontradas após a síntese dos dados. Essas recomendações serão discutidas individualmente, buscando apresentar os diversos argumentos disponíveis na literatura para sua justificação.
METODOLOGIA
Revisão integrativa da literatura realizada através das bases de dados: LILACS; PUBMED/MEDLINE; SCOPUS; IBECS; SCIELO (para consulta das bases IBECS e LILACS foi utilizada a plataforma da Biblioteca Virtual em Saúde – BVS). A busca foi realizada por meio dos descritores gerais: COVID-19, CIRURGIA GERAL, SEGURANÇA DO PACIENTE e seus termos sinônimos/relacionados encontrados na literatura utilizando os descritores AND e OR. Por meio do descritor AND NOT foram excluídos da pesquisa termos: relacionados a outras especialidades cirúrgicas médicas (conforme estrutura hierárquica do descritor “especialidades cirúrgicas” nos Descritores em Ciências da Saúde – DECS; termos relacionados ao ensino médico; termos relacionados a odontologia e enfermagem. Após a elaboração da estratégia de busca geral a mesma foi adaptada conforme a linguagem de cada uma das bases de dados consultadas:
Tabela 1: Estratégias de busca

Quanto aos critérios de inclusão e exclusão, foi definido que seriam incluídos na pesquisa artigos que: trazem recomendações para a prática segura de cirurgia laparoscópica; traga recomendações voltadas para a pandemia de covid-19; tenham sido publicados em 2020, 2021, 2022 ou 2023. Da mesma forma, foram excluídos da pesquisa artigos que: fossem do tipo editorial, carta e afins; estivessem desatualizados conforme nova publicação do mesmo autor/entidade; se referem a recomendações para uma cirurgia/área cirúrgica específica; tratassem sobre o teste de equipamentos; versassem sobre a atividade de outros profissionais da área da saúde que não médicos; estavam duplicados.
Para a formulação do protocolo de pesquisa e condução da análise foi usada a plataforma Parsifal®. Por meio desta foi feita, além da montagem do protocolo, a deduplicação dos artigos encontrados, a primeira fase de seleção por título e resumo e a fase final de seleção dos artigos pela leitura do texto completo. As fases de seleção foram conduzidas na plataforma por dois revisores de maneira independente. Em caso de discordância a decisão caberia ao autor orientador.
Para a elaboração do formulário de extração de dados foi realizada uma pré- busca através das estratégias já definidas. Nesta pré-busca foram identificados 5 artigos5,10,15,24,27 que se encaixavam com os critérios de inclusão e exclusão. Estes artigos foram analisados de forma independente por dois revisores que após isso montaram em conjunto o formulário de extração de dados conforme esta pré-análise.
Tabela 2: Formulário de extração de dados.
Após a seleção dos artigos, a extração de dados conforme o formulário pré-estabelecido no protocolo foi feita por dois revisores de forma independente. Em caso de dúvidas sobre a necessidade ou não de extrair uma informação seria consultado o autor orientador. Para a síntese dos dados foi utilizado o programa Excel 2016®. Todos os dados foram agrupados em uma só tabela e depois foram sintetizados manualmente pelos revisores de forma independente, agrupando as recomendações extraídas com a mesma mensagem em recomendações chave.
Foi definido que a busca seria atualizada pela resubmissão das estratégias nas bases semanalmente pelos revisores. A última busca foi realizada no dia 20/01/2023.
RESULTADOS
Após a submissão das estratégias nas bases foram encontrados um total de 928 correspondências. Após a deduplicação e seleção dos artigos por dois revisores foram selecionados para análise 30 estudos ( https://docs.google.com/spreadsheets/d/1Plqk_TT9GET15xD6O7Fatazk8J4rMCBVQy4RLhanP_c/edi t?usp=sharing), produzidos em 19 países diferentes. Destes estudos, 67% são do ano de 2020, 16,5% de 2021 e apenas 16,5% de 2022. Quanto aos diferentes tipos de estudo, foram encontrados: 10 notas técnicas/guideline/opinião de especialista; 8 revisões sistemáticas; 6 revisões narrativas; 3 revisões integrativas; 2 revisões de escopo; 1 estudo retrospectivo; 1 estudo in vitro.
Figura 2: Seleção dos artigos.
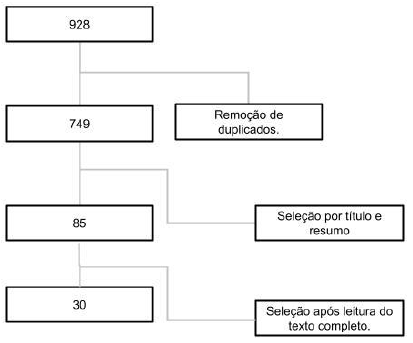
A partir da leitura dos artigos encontrados foram extraídas as 13 recomendações chaves a seguir:
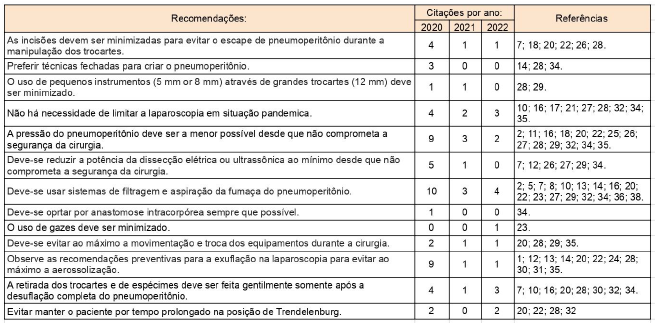
Tabela 3: Recomendações para a realização de laparoscopia segura em contexto pandêmico.
DISCUSSÃO
● Recomendação 1 – As incisões devem ser minimizadas para evitar o escape de pneumoperitônio durante a manipulação dos trocartes.
Durante a abordagem cirúrgica por laparoscopia a aerossolização dos fluidos intra abdominais será diretamente proporcional ao tamanho e quantidade de incisões feitas7,27. Dessa forma, as incisões devem ser feitas com o menor tamanho possível, de forma que fiquem apertadas ao redor do trocarte, impossibilitando assim o escape de aerossóis pela incisão. Buscando maximizar este efeito de selo, pode-se optar também por trocarte com sistema de bloqueio de pele ou sutura em bolsa20.
● Recomendação 2 – Preferir técnicas fechadas para criar o pneumoperitônio.
Devido ao risco de aerossolização dos fluidos abdominais, técnicas abertas para a formação do pneumoperitônio como a Técnica de Hasson devem ser evitadas. Nesse sentido, deve-se preferir a abordagem da agulha de Verres ou Visiport28,34.
● Recomendação 3 – O uso de pequenos instrumentos (5mm ou 8mm) através de grandes trocartes (12 mm) deve ser minimizado.
Devido a grande diferença de diâmetro, o risco de escape de aerossóis da cavidade abdominal pelo trocarte de 12mm quando se dá a passagem de um instrumento de diâmetro menor é alto e deve ser evitado. Da mesma forma, a passagem de instrumento de 5mm por trocarte de 8 mm também oferece risco28.
● Recomendação 4 – Não há necessidade de limitar a laparoscopia em situação pandêmica.
O principal motivo de recomendações sobre a suspensão da técnica laparoscópica durante a pandemia se deu por conta do temor de que a fumaça cirúrgica seria capaz de infectar a equipe cirúrgica. A fumaça cirúrgica é composta por 95% de água e 5% por partículas sólidas e outros fluidos, inclusive microorganismos. Nesta classe, já foram identificados na fumaça cirúrgica o vírus da Hepatite B, o Papiloma Vírus Humano (HPV), o Vírus da Imunodeficiência Adquirida (HIV) e as corinebactérias. São, no entanto, em sua maioria estudos in vitro, com apenas um caso registrado de transmissão de HPV para uma enfermeira durante o tratamento cirúrgico de um condiloma6.
Tal problema é intensificado durante a cirurgia laparoscópica. Isso ocorre pois no pneumoperitônio, por se tratar de um ambiente fechado, ocorre um aumento na concentração de partículas grandes na fumaça (como os vírus) em comparação com a cirurgia aberta. Concomitantemente, já havia evidência de partículas de RNA viral do COVID-19 no fluido peritoneal de pacientes infectados9.
Contudo, os casos relatados de infecção da equipe durante cirurgias abertas são bem estabelecidos. Nesse sentido, cabe destacar que o ambiente fechado da cirurgia laparoscópica pode ser uma vantagem, pois permite o controle e a filtragem da fumaça cirúrgica. Além disso, o ambiente fechado também evita a dispersão direta de sangue e
outros fluidos, bem como os instrumentos são poucos, reduzindo o risco de contaminação. Cabe lembrar também que não existe consenso sobre a capacidade infecciosa dos vírus na fumaça cirúrgica.
Figura 3: Vantagens da cirurgia laparoscópica para o controle da fumaça cirúrgica.
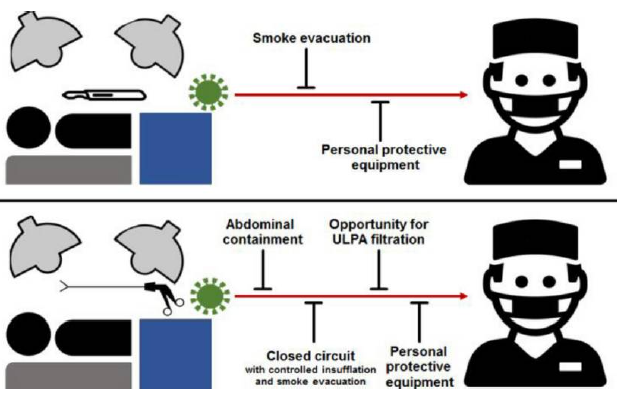
Fonte: SOMASHEKHAR, S. P. et al. Minimally invasive surgery and surgical smoke, decoding fear and ensuring safety: adaptations and safety modifications during COVID pandemic. Indian journal of gynecologic oncology, v. 18, n. 3, p. 1-12, 2020.28
Em adição, cabe destacar também os benefícios da técnica laparoscópica. Por propiciar menos complicações e menor tempo de internação, a abordagem define um menor risco de exposição ao COVID-19 no meio intra hospitalar. Por ser menos traumática, reduz o risco de complicações para o paciente no caso deste ser COVID-19 positivo.
Dessa forma a escolha entre abordagem aberta ou laparoscópica deve ser orientada pelas mesmas indicações em pandemias e fora delas.
● Recomendação 5 – A pressão do pneumoperitônio deve ser a menor possível desde que não comprometa a segurança da cirurgia.
É recomendada a diminuição da pressão de pneumoperitônio para valores entre 8-12mmHg15,22,26, para a menor pressão possível. Contudo, este parâmetro deve ser ajustado à expertise do cirurgião, de forma que não comprometa sua segurança em realizar o procedimento32. Esta medida tem a vantagem de diminuir o volume de partículas de aerossol, além de contribuir com menos dor no período pós operatório4.
● Recomendação 6 – Deve-se reduzir a potência da dissecção elétrica ou ultrassônica ao mínimo desde que não comprometa a segurança da cirurgia.
Como já demonstrado, a fumaça cirúrgica é capaz de conter partículas virais de outras doenças que não a COVID-19. Nesse sentido, o cautério em baixa potência reduz a formação de fumaça cirúrgica. Deve-se também limitar o uso dessas ferramentas quando for possível10,27.
● Recomendação 7 – Deve-se usar sistemas de filtragem e aspiração da fumaça do pneumoperitônio.
Para evitar a dispersão da infecção, todo o pneumoperitônio, em conjunto com a fumaça cirúrgica, deve ser aspirado por sistemas equipados com filtros de partículas de alta eficiência. A filtragem deve ser feita em sistema fechado e com sucção à vácuo13, se atentando para o melhor uso do aparelho. Dessa forma, pode reduzir o nível de fumaça entre 44 e 99%19.
Quanto ao tipo de filtro usado, várias recomendações foram feitas por diversas instituições10. No entanto, quando desconhecemos o vírus é prudente utilizar sistemas de filtragem com maior eficiência possível, dentre os quais está recomendado o filtro ULPA (Ultra Low Particulate Air Filter) capaz de filtrar 99,999% das partículas maiores que .1µm. Nos filtros do tipo HEPA (high-efficiency particulate arrestance) a eficiência é de 99.97%, para partículas maiores que .3µm.
● Recomendação 8 – Deve-se optar por anastomose intracorpórea sempre que possível.
Como comprovado, pacientes infectados pela COVID 199
e outros microrganismos33. podem ter partículas no líquido peritoneal. Dessa forma, a realização de anastomoses extracorpóreas expõe a equipe a um maior risco de infecção34.
● Recomendação 9 – O uso de gazes deve ser minimizado.
Em estudo in vitro foi observado que durante a retirada de gaze úmida da cavidade abdominal por trocarte de 10 mm resultaram na formação excessiva de aerossol23. Nesse sentido, a velocidade deste jato foi medida em 7,5m/s. Tal velocidade e quantidade de partículas pode oferecer risco ao cirurgião caso as condições se repliquem in vivo. Portanto fica recomendada a minimização ou suspensão do uso de gases.
Figura 4: Escape de ar e aerossóis durante retirada de gaze úmido de trocarte de 10 mm.
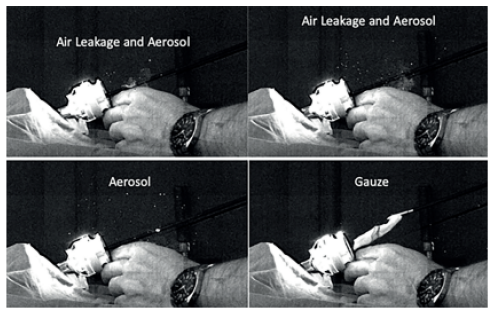
Fonte: ÖZKAN, MB; ŞENER, M.; ÖZER, MT A cirurgia laparoscópica é um risco para as equipes cirúrgicas durante a pandemia da doença por coronavírus? Um estudo in vitro com um laser e uma câmera de alta velocidade. Eur Rev Med Pharmacol Sei , v. 26, n. 4, pág. 1398-1402, 2022.23
● Recomendação 10 – Deve-se evitar ao máximo a movimentação e troca dos equipamentos durante a cirurgia.
Movimentos bruscos e laterais podem levar ao escape de CO2 da cavidade abdominal. O mesmo processo pode acontecer durante a troca de equipamentos. Dessa maneira, tal prática deve ser evitada.
● Recomendação 11 – Observe as recomendações preventivas para a exsuflação na laparoscopia para evitar ao máximo a aerossolização.
Para realizar a desinsuflação do pneumoperitônio alguns aspectos devem ser levados em conta. Em primeiro lugar, devido ao risco de aerossolização todos na sala devem estar usando EPI. Este processo deve ser feito por meio de um sistema de desinsuflação fechado conectado a um filtro apropriado (HEPA ou ULPA)12. Caso contrário, todo o ar potencialmente contaminado será liberado na sala sob pressão, oferecendo risco a todos os presente13.
Neste momento deve-se atentar também para o insuflador. Caso este aparelho não tenha recurso para desinsuflação, deve-se fechar a válvula em seu portal de trabalho antes de desligá-lo. Dessa forma, evita-se o escape de gás e aerossol pelo portal de trabalho que estava sendo utilizado para insuflar o pneumoperitônio24.
● Recomendação 12 – A retirada dos trocartes e de espécimes deve ser feita gentilmente somente após a desinsuflação completa do pneumoperitônio.
O fim da cirurgia, quando se dá a remoção dos instrumentos, trocartes e espécimes anatomopatológicos pode gerar grande aerossolização caso a pressão do pneumoperitônio seja mantida. Dessa forma, a desinsuflação com todas as suas precauções deve ser feita antes.
Apesar de não recomendado, caso gazes sejam utilizados estes devem também serem retirados após a desinsuflação.
● Recomendação 13 – Evitar manter o paciente por tempo prolongado na posição de Trendelenburg.
Pacientes COVID-19 positivos podem apresentar mau prognóstico quando submetidos ao pneumoperitônio e à posição de Trendelenburg. Pois essa posição impacta negativamente a circulação cardíaca e a função pulmonar, sistemas potencialmente comprometidos pela COVID-1931.
CONSIDERAÇÕES FINAIS
Nas fases iniciais da pandemia várias sociedades divulgaram materiais contraindicado o uso da laparoscopia. Contudo, este estudo demonstrou que além de não haver suporte científico a laparoscopia apresenta vantagens no controle da dispersão de doenças infecciosas. Dessa forma seu uso não deve ser evitado em situações de pandemia. Porém, para minimizar os pequenos riscos existentes, o profissional deve conhecer e empregar as técnicas aqui descritas em sua prática.
Quanto à literatura encontrada, apesar de algumas exceções, apresentou majoritariamente baixo grau de evidência científica, com participação majoritária de artigos de opinião. No entanto, percebe-se que os artigos mais recentes publicados em 2022 já evoluíram para uma melhor qualidade metodológica. Dessa forma, este trabalho identificou diversas recomendações que precisam agora serem estudadas individualmente com maior rigor metodológico.
REFERÊNCIAS
1. ADISA, AO et al. Recomendações da Sociedade de Cirurgia Laparoscópica da Nigéria sobre a condução de cirurgias de acesso mínimo durante e após a pandemia de COVID-19 na Nigéria. Revista Nigeriana de Cirurgia. 2021. v. 27, n. 1, pág. 1-4.
2. Al-Balas M, Al-Balas HI, Al-Balas H. Surgery during the COVID-19 pandemic: A comprehensive overview and perioperative care. American Journal of Surgery [Internet]. 2020 Jun 1 [cited 2020 Jul 10];219(6):903–6. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7166034/
3. Anelli F, Leoni G, Monaco R, Nume C, Rossi RC, Marinoni G, et al. Italian doctors call for protecting healthcare workers and boosting community surveillance during covid-19 outbreak. BMJ. 2020 Mar 26;m1254.
4. Barczyński M, Herman RM. A prospective randomized trial on comparison of low-pressure (LP) and standard-pressure (SP) pneumoperitoneum for laparoscopic cholecystectomy. Surgical Endoscopy And Other Interventional Techniques. 2003 Feb 17;17(4):533–8.
5. BARRIOS, AJ et al. Volver a empezar: cirugía electiva durante la pandemia del SARS-CoV2. Recomendaciones desde la Asociación Colombiana de Cirugía. Revista Colombiana de Cirugía. 2020. v. 35, n. 2, p. 302-321.
6. CALERO, L.; BRUSIS, T. Laryngeal papillomatosis-first recognition in Germany as an occupational disease in an operating room nurse. Laryngo-rhino-otologie. 2003. v. 82, n. 11, p. 790-793.
7. .Chadi SA, Guidolin K, Caycedo-Marulanda A, Sharkawy A, Spinelli A, Quereshy FA, et al. Current Evidence for Minimally Invasive Surgery During the COVID-19 Pandemic and Risk Mitigation Strategies. Annals of Surgery. 2020 May 19;272(2):e118–24.
8. CHERUIYOT, I et al. Cirurgia laparoscópica durante a pandemia de COVID-19: detecção de SARS-COV-2 em tecidos abdominais, fluidos e fumaça cirúrgica. Arquivos de cirurgia de Langenbeck. 2021. v. 406, n. 4, pág. 1007-1014.
9. Coccolini F, Tartaglia D, Puglisi A, Giordano C, Pistello M, Lodato M, et al. SARS-CoV-2 Is Present in Peritoneal Fluid in COVID-19 Patients. Annals of Surgery. 2020 May 18;272(3):e240–2.
10. Collings AT, Jeyarajah DR, Hanna NM, Dort J, Tsuda S, Nepal P, et al. SAGES 2022 guidelines regarding the use of laparoscopy in the era of COVID-19. Surgical Endoscopy. 2022 Mar 2;36(5):2723–33.
11. Correia MITD, Ramos RF, Bahten LCV. Os cirurgiões e a pandemia do COVID-19. Revista do Colégio Brasileiro de Cirurgiões. 2020;47.
12. CUNHA AG, PEIXOTO TL, GOMES LCP, BASTOS VDS, CAVALCANTI TP, GUSMÃO-CUNHA AM. How to prepare the operating room for COVID-19 patients. Revista do Colégio Brasileiro de Cirurgiões. 2020;47.
13. de Leeuw RA, Burger NB, Ceccaroni M, Zhang J, Tuynman J, Mabrouk M, et al. COVID-19 and Laparoscopic Surgery: Scoping Review of Current Literature and Local Expertise. JMIR Public Health and Surveillance. 2020 Jun 23;6(2):e18928.
14. GARZÓN, MM. Abordaje de paciente con sospecha de COVID-19 en el entorno quirúrgico: revisión integrativa. Revista Cuidarte. 2020 May 20;11(2).
15. Georgesen C, Lipner SR. Surgical smoke: Risk assessment and mitigation strategies. Journal of the American Academy of Dermatology. 2018 Oct;79(4):746–55. 16. Hadjittofi C, Seraj S, Uddin A, Ali Z, Antonas P, Fisher R, et al. Laparoscopic vs open surgery during the COVID-19 pandemic: what are the risks? The Annals of The Royal College of Surgeons of England. 2021 May;103(5):354–9.
17. Ibarra P, Duarte JC. Safe resumption of elective surgery: a Latin American proposal. Brazilian Journal of Anesthesiology (English Edition). 2021 Jul;71(4):469–72. 18. JAZINI, S et al. Important guidelines for surgery in COVID-19 pandemic; a review study. Journal of Isfahan Medical School. 2021. v. 39, n. 623, p. 317-327. 19. KRUEGER, S; DISEGNA, S; DIPAOLA, C. The effect of a surgical smoke evacuation system on surgical site infections of the spine. Clin Microbiol Infect Dis. 2018. v. 3, p. 2-5.
20. Laguardia GC de A, Püschel VA de A, Oliveira PP de, Faria LR de, Cavalcante RB, Coelho A da CO, et al. Controle de partículas aéreas nos procedimentos cirúrgicos durante a pandemia da Covid-19: revisão de escopo. Revista da Escola de Enfermagem da USP. 2022;56.
21. Matta I, Laganà AS, Ghabi E, Bitar L, Ayed A, Petousis S, et al. COVID-19 transmission in surgical smoke during laparoscopy and open surgery: a systematic review. Minimally Invasive Therapy & Allied Technologies. 2021 Oct 6;31(5):690–7.
22. Mitura K, Myśliwiec P, Rogula W, Solecki M, Furtak J, Kazanowski M, et al. In pursuit of COVID-19 surgical risk stratification to manage a limited workforce and supplies in minimally invasive surgery. Videosurgery and Other Miniinvasive Techniques. 2020;15(3):416–23.
23. ÖZKAN, MB; ŞENER, M.; ÖZER, MT A cirurgia laparoscópica é um risco para as equipes cirúrgicas durante a pandemia da doença por coronavírus? Um estudo in vitro com um laser e uma câmera de alta velocidade. Eur Rev Med Pharmacol Sei. 2022. v. 26, n. 4, pág. 1398-1402.
24. Ramos RF, Lima DL, Benevenuto DS. Recomendações do Colégio Brasileiro de Cirurgiões para cirurgia videolaparoscópica durante a pandemia por COVID-19. Revista do Colégio Brasileiro de Cirurgiões. 2020;47.
25. Ribeiro SC, Lauletta ALF, Franco BC, Bezerra RLA, Vanni DGBS, Baracat EC. Laparoscopic surgery and coronavirus disease: What do we know now? Clinics. 2020;75:e2083.
26. Serban D, Smarandache CG, Tudor C, Duta LN, Dascalu AM, Aliuș C. Laparoscopic Surgery in COVID-19 Era—Safety and Ethical Issues. Diagnostics. 2020 Sep 4;10(9):673.
27. SHABBIR, A et al. Recomendações do ELSA para cirurgia minimamente invasiva durante uma pandemia de disseminação na comunidade: uma abordagem centrada na Ásia, desde as fases generalizadas até as de recuperação. Endoscopia Cirúrgica. 2020. v. 34, n. 8, pág. 3292-3297.
28. SOMASHEKHAR, SP et al. Minimally invasive surgery and surgical smoke, decoding fear and ensuring safety: adaptations and safety modifications during COVID pandemic. Indian journal of gynecologic oncology. 2020. v. 18, n. 3, p. 1-12.
29. SOMASHEKHAR, SP et al. Adaptações e modificações de segurança para realização de cirurgia de acesso mínimo segura (Cirurgia Minimamente Invasiva: Laparoscopia e Robótica) durante a pandemia de COVID-19. Inovação Cirúrgica. 2021. v. 28, n. 1, pág. 123-133.
30. SRIVASTAVA, A et al. Recomendações de prática cirúrgica para cirurgiões de acesso mínimo durante as diretrizes intersociedades indianas da pandemia de COVID 19. Journal of Minimal Access Surgery. 2020. v. 16, n. 3, pág. 195-200.
31. TIVEY, DR. et al. Cirurgia segura durante a crise da doença de coronavírus 2019. Revista ANZ de cirurgia. 2020. v. 90, n. 9, pág. 1553-1557.
32. Tummers FH, Draaisma WA, Demirkiran A, Brouwer TA, Lagerveld BW, van Schrojenstein Lantman ES, et al. Potential Risk and Safety Measures in Laparoscopy in COVID-19 Positive Patients. Surgical Innovation. 2021 Mar 31;29(1):73–9.
33. Ulmer BC. The Hazards of Surgical Smoke. AORN Journal. 2008 Apr;87(4):721–38. 34. Veziant J, Bourdel N, Slim K. Risks of viral contamination in healthcare professionals during laparoscopy in the Covid-19 pandemic. Journal of Visceral Surgery. 2020 Apr; 35. Vigneswaran Y, Prachand VN, Posner MC, Matthews JB, Hussain M. What Is the Appropriate Use of Laparoscopy over Open Procedures in the Current COVID-19 Climate? Journal of Gastrointestinal Surgery. 2020 Apr 13;24(7):1686–91. 36. Wang K, Wu C, Xu J, Zhang B, Zhang X, Gao Z, et al. Factors Affecting the Mortality of Patients with COVID-19 Undergoing Surgery and the Safety of Surgical Team: A Systematic Review. SSRN Electronic Journal. 2020;
37. Wang Y, Wang Y, Chen Y, Qin Q. Unique epidemiological and clinical features of the emerging 2019 novel coronavirus pneumonia (COVID-19) implicate special control measures. Journal of Medical Virology [Internet]. 2020 Mar 5;92(6). Available from: https://www.ncbi.nlm.nih.gov/pubmed/32134116
38. WELSH SURGICAL RESEARCH INITIATIVE (WSRI) COLLABORATIVE – Abdelrahman T, Ansell J, Brown C, Egan R, Evans T, Ryan Harper E, et al. Recommended operating room practice during the COVID-19 pandemic: systematic review. BJS Open. 2020 Jun 4;4(5):748–56.
1Acadêmico de Medicina da Escola Superior de Ciências da Saúde -DF
2Acadêmica de medicina da Escola Superior de Ciências da Saúde -DF
3Acadêmico de Medicina da Escola Superior de Ciências da Saúde -DF
4Médico Cirurgião Geral, endoscopista e Especialista em Videolaparoscopia, Mestre em Ciências da Saúde pela ESCS-GDF
