REGISTRO DOI: 10.5281/zenodo.12318510
Adriano Oliveira Amorim1
Jiedson Santos Da Silva2
Manuela Da A. S. Machado3
Cíntia Almeida Da Silva4
Railan Santana Estrela5
Priscila De Oliveira Costa6
Orientador: Prof. Dr. Gustavo José Vasco Pereira7
Coorientadora: Profa. Dra. Rebeca Pereira Bulhosa Santos8
RESUMO
Os desequilíbrios hidroeletrolíticos são as causas mais comuns e preocupantes em ambiente hospitalar, afetando pacientes devido à administração excessiva de líquidos intravenosos, doenças ou induzidas por medicamentos. A hiponatremia é caracterizada quando a concentração de sódio no sangue está abaixo de 135 mEq/L, podendo ser assintomática ou apresentar sintomas como náuseas, confusão mental e, em casos graves, pode levar a complicações neurológicas severas. A pesquisa focou na relação entre o uso de diuréticos tiazídicos, eficazes no controle da hipertensão, e a predisposição à hiponatremia. Foi realizada uma revisão sistemática qualitativa e integrativa de estudos publicados entre 2010 e 2024, resultando na seleção de 40 publicações relevantes. Os resultados indicam que, embora os diuréticos tiazídicos sejam eficazes no controle da hipertensão arterial, seu mecanismo de ação pode predispor os pacientes à hiponatremia, destacando a necessidade de diagnóstico precoce e terapêutica assertiva. O estudo enfatiza a necessidade de uma abordagem clínica-farmacológica abrangente e a colaboração multiprofissional para o manejo eficaz da hiponatremia. O farmacêutico desempenha papel fundamental na equipe multidisciplinar, fornecendo intervenções terapêuticas, revisão da farmacoterapia, conciliação medicamentosa e educação em saúde, visando à manutenção da homeostase hidroeletrolítica e à prevenção ou tratamento do distúrbio hiponatrêmico. Este trabalho visa fomentar a pesquisa e discussão sobre o tema, fornecendo uma base para a prática clínica e a formulação de políticas públicas voltadas à educação preventiva e ao manejo da hiponatremia.
PALAVRAS-CHAVE: Hiponatremia. Solução Salina Hipertônica 3%. Diuréticos Tiazídicos.
ABSTRACT
Electrolyte imbalances are among the most common and concerning issues in a hospital setting, affecting patients due to the excessive administration of intravenous fluids, diseases, or drug-induced conditions. Hyponatremia is characterized by a blood sodium concentration below 135 mEq/L, which can be asymptomatic or present with symptoms such as nausea, mental confusion, and, in severe cases, lead to significant neurological complications. The research focused on the relationship between the use of thiazide diuretics, effective in controlling hypertension, and the predisposition to hyponatremia. A systematic qualitative and integrative review of studies published between 2010 and 2024 was conducted, resulting in the selection of 40 relevant publications. The results indicate that, although thiazide diuretics are effective in controlling arterial hypertension, their mechanism of action may predispose patients to hyponatremia, highlighting the need for early diagnosis and assertive therapy. The study emphasizes the need for a comprehensive clinical-pharmacological approach and multiprofessional collaboration for the effective management of hyponatremia. Pharmacists play a fundamental role in the multidisciplinary team, providing therapeutic interventions, pharmacotherapy review, medication reconciliation, and health education, aiming at maintaining hydroelectrolytic homeostasis and preventing or treating hyponatremic disorder. This work aims to promote research and discussion on the topic, providing a foundation for clinical practice and the formulation of public policies focused on preventive education and the management of hyponatremia.
KEYWORDS: Hyponatremia. 3% Hypertonic Saline Solution. Thiazide Diuretics.
1. INTRODUÇÃO
Desequilíbrios hidroeletrolíticos são as causas mais comuns e preocupantes em procedimentos no ambiente hospitalar, seja em pacientes já hospitalizados por receberem excesso de líquidos intravenosos ou motivo de hospitalização por doenças de base, subjacentes ou induzidas por medicamentos.
Algumas pessoas podem apresentar uma condição clínica-médica séria, que se manifesta quando a quantidade de sódio no sangue está abaixo do limite considerado seguro, esse desequilíbrio é chamado de hiponatremia (HipoNa+). De acordo o com a etimologia-ciência que estuda a história ou a origem das palavras- a palavra hiponatremia é a junção de três termos: “hypo” do grego húpo, que significa abaixo ou deficiente, “natrium”, do latim que significa sódio e “emia”, do grego haîma, para sangue.
Neste contexto, destaca-se a hiponatremia, uma alteração no equilíbrio entre o sódio e água capaz de levar a alterações clínicas neurológicas significativas, incapacidades diversas, potencial causa de morbidades e mortalidade. Essa condição clínica representa um desafio significativo para o sistema de saúde, exigindo vigilância e manejo cuidadoso para prevenir complicações graves.
Vários pesquisadores tentaram compreender tal desequilíbrio por um longo período, dentre eles Spasovski G, et al. (2014), que caracterizaram a hiponatremia como um distúrbio hidroeletrolítico que ocorre quando a concentração de sódio sérico em relação ao volume de líquido corporal está abaixo do valor de referência [Na+] <135 meq/L. De acordo com Auriemma et al. (2018), a hiponatremia é classificada em três graus: leve ([Na+] entre 130 e 135 mEq/L); moderada ([Na+] entre 125 e 129 mEq/L); e grave ([Na+] <que 125 mEq/L).
O desequilíbrio do sódio na maioria das vezes é assintomático, de curta duração e podendo apresentar diferentes manifestações clínicas, os sintomas mais comuns são: vômitos, náuseas, letargia, cãibras musculares, agitação, confusão mental, reflexos deprimidos e desorientação. Com tratamento em momento tardio, complicações neurológicas preocupantes se instalam e sendo negligenciadas surgem sintomas graves, como por exemplo, aumento da pressão intracraniana, evoluindo para herniação de cérebro, por conseguinte hipóxia e por fim óbito.
Areias et al. (2013), ampliaram a caracterização considerando a ocorrência de distintos mecanismos fisiopatológicos, que podem desencadear o desenvolvimento deste distúrbio e ser responsável por manifestar-se como disfunção sistêmica, revelar a prevalência de doença de base ou apresentar-se isoladamente. Partindo desse pressuposto, podemos observar que distúrbios hiponatrêmicos não caracterizam-se necessariamente como doença, mas como um conjunto de diversas desordens orgânicas e até metabólicas. Distúrbios hidroeletrolíticos podem acontecer tanto na elevação quanto na redução dos níveis séricos de determinados eletrólitos, essas alterações são respectivamente classificadas com os prefixos: “hiper” aumento e “hipo” diminuição.
Akieda et al. (2020), salientam a gravidade do distúrbio, uma vez que provocam elevados índices de agravos à saúde e muitas vezes indicam a presença de condições coexistentes e/ou multicomorbidades. Compreende-se a elevada importância dos eletrólitos celulares, como elementos essenciais na participação de rotas metabólicas importantes, agindo como cofatores ou catalisadores em reações bioquímicas. Além de participar de diversas reações químicas necessárias para manter o equilíbrio interno do organismo independentemente das mudanças que ocorram no ambiente externo.
Santiago et al. (2022), destacam a relevância do diagnóstico precoce dos distúrbios hidroeletrolíticos, que precisam ser rápidos e precisos através de criteriosa anamnese considerando os diversos aspectos do histórico do paciente para favorecer uma terapêutica assertiva, evitar sequelas e promover um prognóstico bem-sucedido.
Desta forma o presente artigo tem como objetivo analisar estudos na literatura científica sobre o distúrbio hiponatrêmico, compreendendo sua epidemiologia, fornecendo uma abordagem clínica-farmacológica sobre os impactos do uso de diuréticos com foco nos tiazídicos, tendo em vista que o uso desse anti-hipertensivo pode resultar em desequilíbrios no balanço hídrico e do sódio no organismo. Este estudo busca também contribuir para a prática clínica-farmacológica, oferecendo orientações relevantes para o manejo eficaz desse distúrbio, visando a recuperação da saúde e a promoção da qualidade de vida.
2. METODOLOGIA
Como estratégia metodológica para o desenvolvimento deste estudo adotou-se uma revisão sistemática qualitativa, optou-se então por incorporar a revisão integrativa, método esse que busca agrupar os resultados de pesquisas primárias sobre o mesmo assunto, sintetizando e analisando esses dados para desenvolver uma explicação mais abrangente de um fenômeno específico alcançando assim o espectro de evidências disponíveis.
A revisão bibliográfica sistemática qualitativa prevê a síntese de estudos contendo objetivos, materiais e métodos claramente explicados e conduzidos de acordo com um método explícito, reprodutível e rigoroso. Buscando identificar textos, fazer avaliação crítica e sintetizar estudos relevantes. Esta pesquisa bibliográfica foi realizada por meio de buscas em: livros, dissertações, teses e artigos de periódicos nas bases de dados especializadas e vinculados à saúde (Scielo, Scopus, Web of Science, portal BVS, PubMed, CAPES, SciSpace e LILACS).
Foram utilizadas as palavras-chave: hiponatremia, distúrbio do sódio, hiponatremia e epidemiologia, hiponatremia e abordagem clínica-farmacológica, etiologia da hiponatremia, solução salina hipertônica a 3% e hiponatremia e diuréticos tiazídicos; bem como suas respectivas traduções no espanhol e inglês
As buscas e análises foram realizadas ao longo do segundo semestre de 2023, estendendo-se até 2024, mais especificamente concentrando-se nos meses entre novembro e maio, conforme cronograma apresentado no Quadro 1. Essa abordagem foi adotada com o intuito de assegurar a captura, seleção e análise minuciosa dos estudos, elegendo produções científicas importantes, relacionadas à revisão de literatura.
Quadro 1. Cronograma.
ANO/MÊS ETAPAS PERÍODO ACADÊMICO 2023.2 A 2024.1 2023 NOV 2023 DEZ 2024 JAN 2024 FEV 2024 MAR 2024 ABR 2024 MAI 2024 JUN Escolha do tema X Definição do problema X Identificação dos objetivos X Elaboração da justificativa X Levantamento bibliográfico X X X X X X Formulação da Metodologia X Elaboração da introdução X X Revisão final X X Apresentação e defesa X
Fonte: Autoria própria, 2024.
Os critérios de exclusão aplicados foram cuidadosamente selecionados para garantir que apenas estudos relevantes e de alta qualidade sejam incluídos na revisão. Dessa forma, foram desconsiderados: estudos sem foco no tema abordado, estudos que não atendem ao objetivo proposto e pesquisas que não se alinham com o objetivo principal da revisão.
Por se tratar de uma pesquisa bibliográfica a inclusão de estudos no presente trabalho considerou os seguintes critérios: publicações diretamente ligadas à temática do estudo, relevância e qualidade metodológica, estabelecendo um intervalo temporal na pesquisa bibliográfica, limitando as publicações consideradas ao período compreendido entre os anos de 2010 e maio de 2024, em virtude da especificidade do tema em discussão.
2.1 MATERIAIS E MÉTODO
Os artigos coletados através das buscas nas bases de dados foram selecionados por meio do rastreamento dos títulos (primeira etapa), leitura dos resumos (segunda etapa) e leitura completa (terceira etapa). Nesta última, foram realizadas leituras exploratórias e posteriormente, leitura seletiva e analítica. Resultando na seleção detalhada, seguindo as etapas de identificação dos estudos de acordo descritores, onde inicialmente foram selecionados um total de 365 estudos, seguindo então da fase de seleção onde foram removidas 140 publicações, permanecendo por elegibilidade 225 estudos.
Após nova análise foram excluídos 185 trabalhos por apresentarem pouca relevância e fuga do objetivo para essa revisão. Restando 40 publicações aptas de acordo com os critérios de inclusão traçados na metodologia, conforme a figura 1.
Figura 1. Análise evolutiva dos parâmetros para a seleção das publicações científicas consultadas.
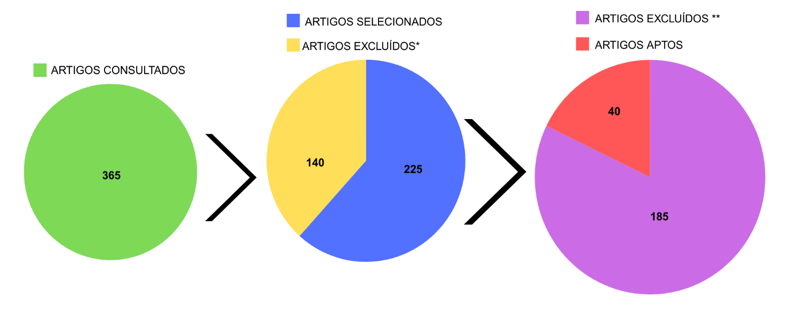
* Excluídos por não contemplarem o objetivo proposto.
** Excluídos por não possuírem relevância para o tema escolhido.
Fonte: Autoria própria, 2024.
A análise dos dados refletem o compromisso dos pesquisadores com o processo de seleção, certificando que a filtragem dos artigos buscou garantir a relevância e a qualidade dos textos inseridos neste estudo.
3. RESULTADOS E DISCUSSÃO
3.1 O sódio
O sódio (Na⁺) é o cátion de elevada importância para o perfeito funcionamento dos organismos, sendo um íon essencial para diversas funções vitais inerentes aos seres vivos. Presente em concentrações diferentes pelo organismo, mas predominante no compartimento extracelular, sua presença é fundamental para a garantia do equilíbrio osmótico e do volume celular. Além disso, desempenha papel imprescindível na transmissão de impulsos nervosos, regulação da pressão arterial e contração muscular.
Estudos conduzidos por Borelli, (2021), demonstram a importância que os íons possuem na regulação da homeostase corporal, a elevação ou a redução dos níveis plasmáticos de sódio fora do nível de referência são denominados de distúrbios hidroeletrolíticos, podendo ser hipernatremia ou hiponatremia quando acima ou abaixo dos níveis preconizados, respectivamente. É necessário destacar que quando o sódio está abaixo do nível de referência, precipitam sintomas que podem se manifestar como distúrbios neurológicos, renais, musculares, cardíacos e até mesmo óbito. De Melo et al. (2021), em seus escritos enfatizam que nos quadros de hiponatremia, a manifestação clínica é variada, podendo ser assintomática no grau leve ou com apresentação de sintomas mais acentuados nos casos de moderado a grave.
Quadro 2. Sintomas da Hiponatremia.
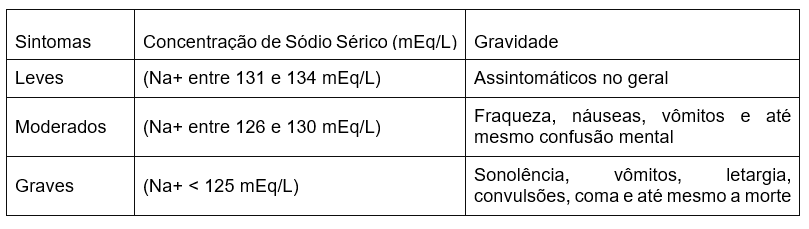
Fonte: Adaptado de De Melo et al. (2021).
A gravidade da patologia pode ser classificada como leve, quando os níveis do sódio estiverem entre 131-134 mEq/L, nestes casos o indivíduo não apresenta sintomas e pode em algumas situações ocorrer autocorreção (Reis et al., 2023).
Nos casos de níveis de desequilíbrio moderado com sódio entre 126-130 mEq/L, os sintomas mais observados são: fraqueza muscular, náuseas, vômitos, letargia, irritabilidade, perda de apetite e até crises convulsivas, podendo ocorrer também incoordenação motora.
Quando os níveis de sódio no sangue estão abaixo de 125 mEq/L, é considerada grave e pode causar uma série de sintomas críticos. Podendo estes variar desde pequenas contrações musculares até crises convulsivas tônico-clônicas generalizadas, devido ao desequilíbrio osmótico, causando edema e alteração dos potenciais de ação causando despolarização espontânea e descontroladas dos neurônios, requerendo intervenção médica imediata, conforme exemplificado na Figura 2.
Figura 2- Hiponatremia.
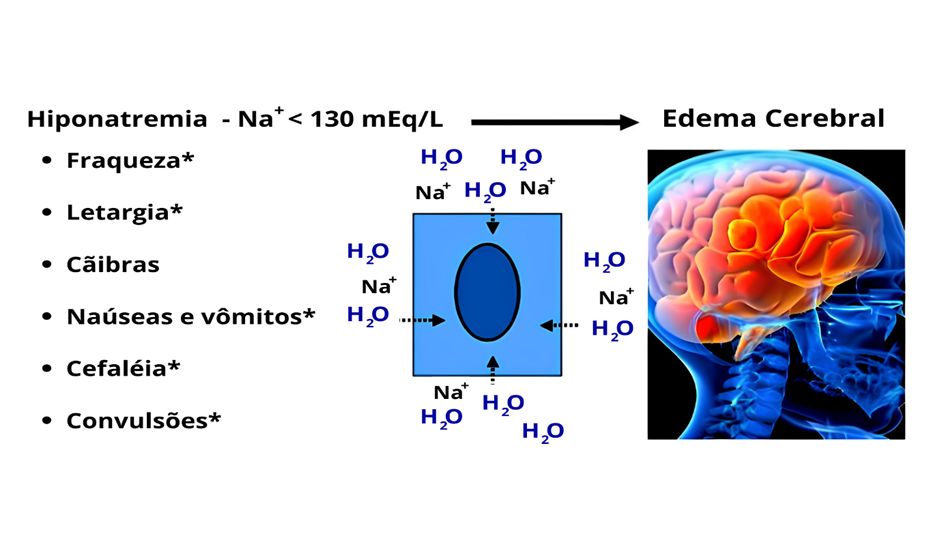
Hiponatremia moderada com Na+ < 130 mEq/L e desequilíbrio osmótico com entrada de água no cérebro e progressão para edema cerebral. (*) Sintomas associado à entrada de Na+ para dentro do neurônio. Fonte: Martelli, (2013).
Após a análise detalhada da figura acima, verifica-se que o sódio na forma iônica é o principal íon extracelular, e que distúrbios natrêmicos em especial a hiponatremia, é capaz de provocar perturbações no potencial osmótico, fazendo com que o movimento de água ocorra do meio extracelular para compartimento intracelular. Esse influxo de água é explicado pela diferença no potencial osmótico, fazendo com que as células, neurais, absorvam mais água do que o normal, aumentando o seu volume interno, promovendo inchaço generalizado das células cerebrais provocando desta forma edema e herniação de tronco cerebral.
Em resposta ao distúrbio hiponatrêmico, as células neurais tentam ajustar-se ao ambiente de baixa osmolaridade através da depleção de íons do interior dos neurônios como tentativa de redução da concentração osmótica, paralelamente também ocorrerá considerada redução de solutos orgânicos importantes para o meio intracelular, entre eles são citados: glutamato, glutamina, fosfocreatina/creatina, mioinositol e taurina.
Esse mecanismo de exclusão de íons e redução dos solutos orgânicos é uma tentativa de reduzir internamente a osmolaridade celular e reduzir a entrada de água em volume excessivo. Percebe-se que não havendo intervenção clínica urgente nos casos considerados moderados ou graves ocorrerá como consequência do desequilíbrio potenciais complicações neurológicas irreversíveis.
3.2 Distúrbios Hidroeletrolíticos e Hiponatrêmico
As causas dos distúrbios hidroeletrolíticos ocorrem devido ao aumento ou redução dos níveis dos eletrólitos e de água no organismo, visto que ambos são fundamentais para a realização de processos metabólicos vitais. Estando os eletrólitos em desequilíbrio, haverá variadas manifestações clínicas, desde complicações cardíacas graves, possibilidade de comprometimento neurológico, depressão respiratória, tetania e paralisia se negligenciado e todas essas condições se não tratadas poderá levar a óbito.
Os íons, apresentam fundamental importância na manutenção da homeostase, necessária por sua responsabilidade de regular e manter diversos sistemas importantes do organismo, tendo como exemplos a função neurológica, miocárdica, oxigenação de tecidos, equilíbrio ácido-básico, pressão arterial, entre outros (Cunha et al., 2024). De Melo et al. (2021), complementa ao refletir que:
Distúrbio hidroeletrolítico é quando há perda de líquidos em quantidades significativas pelo corpo, comuns em situações de sudorese extrema, vômitos, ritmo intestinal acelerado (RIA) ou poliúria, por exemplo, com isso, haverá uma consequente redução nos níveis de eletrólitos. Esse tipo de quadro é frequentemente comum em pacientes críticos nas emergências (De Melo et al., 2021, p. 02).
O autor acima apresenta e reflete a realidade clínica de pacientes acometidos pelos distúrbios hidroeletrolíticos, especialmente em pacientes críticos onde as causas dos desequilíbrios ocorrem quando existe um desbalanço na quantidade de água total do organismo e dos íons solubilizados, como por exemplo: potássio, cálcio, magnésio, cloreto, bicarbonato e em especial o sódio.
Várias situações podem levar ao desenvolvimento e instalação desses desequilíbrios, por exemplo, a sudorese intensa pode levar à perda significativa de cloreto e sódio, episódios de vômitos constantes podem resultar na perda de ácido clorídrico do estômago, causando deficiência de sódio e potássio, em determinadas situações podendo até desenvolver alcalose metabólica. Situações que causem distúrbios de motilidade gastrointestinal como a diarreia, acentuam a perda substancial de água e podem resultar em absorção diminuída desses eletrólitos, resultando em quadro de desidratação. A produção excessiva de urina (poliúria), pode ocorrer em doenças metabólicas como diabetes mellitus, diabetes insipidus e uso de certos medicamentos, em especial os diuréticos, aumentando a excreção considerável de água e até eletrólitos.
Segundo os estudos de Cesar (2022):
[…] deve-se salientar que a hiponatremia é um distúrbio da água e não um distúrbio de sódio, sendo esse um conceito inicial importante para se entender o manejo desses pacientes. Ou seja, o pilar fundamental é entender que sódio é sódio e água é água (CESAR 2022, p. 152-158).
O autor em questão chama a atenção para o fenômeno dilucional do distúrbio hiponatrêmico, onde caracteriza-se pela redução da concentração sérica do sódio por excesso de água em detrimento do eletrólito.
Diante disso, observa-se um entendimento importante na abordagem do paciente hiponatrêmico, demonstrando que o tratamento deve focar na correção do balanço hídrico, considerando que a concentração de sódio no sangue é influenciada pela quantidade de água presente e não apenas pela quantidade de sódio ingerida e excretada. Entretanto, esse tipo de distúrbio caracteriza-se como uma condição em que é verificado um desequilíbrio no controle hídrico corporal, prevalecendo o excesso de água no organismo em contraposição ao total de sódio iônico (Na+).
Para o perfeito funcionamento do organismo é necessário que os eletrólitos estejam equilibrados em relação ao volume de água, logo alterações na quantidade e volume seja de água ou íons causam deficiência ou excesso, sendo danosos para a saúde do paciente.
Compreende-se na obra de Dixo et al. (2022) a relevante importância dos íons no organismo para a manutenção da vida humana, os eletrólitos quando apresentam redução ou aumento demasiado, causam o desequilíbrio hidroeletrolítico, condição causadora de diversos distúrbios, como por exemplo: hipercalemia, hipocalemia, hipermagnesemia, hipomagnesemia, hiperfosfatemia, hipofosfatemia, hipernatremia e especialmente a Hiponatremia, como exemplificado no Quadro 3 a seguir.
Quadro 3. Tipos de distúrbios, classificação quanto os índices alterados, sintomas e causas comuns.
Distúrbio Definição Sintomas prevalentes Causas comuns Hipercalemia Níveis elevados de potássio (acima de 5,0 mEq/L) Fraqueza muscular, paralisia, arritmias cardíacas, palpitações, náuseas, parada cardíaca Insuficiência renal, uso excessivo de suplementos de potássio, medicamentos específicos Hipocalemia Níveis baixos de potássio no sangue (abaixo de 3,5 mEq/L) Fraqueza muscular, cãibras, fadiga, arritmias cardíacas, constipação, paralisia, insuficiência respiratória Vômitos, diarreia, uso de diuréticos, doenças renais Hipermagnesemia Níveis elevados de magnésio no sangue (acima de 2,5 mg/dL) Náuseas, vômitos, fraqueza, hipotensão, bradicardia, letargia, depressão respiratória, parada cardíaca Insuficiência renal, ingestão excessiva de suplementos de magnésio Hipomagnesemia Níveis baixos de magnésio no sangue (abaixo de 1,7 mg/dL) Tremores, espasmos musculares, fraqueza, irritabilidade, arritmias cardíacas, convulsões, tetania Má absorção, alcoolismo crônico, uso prolongado de diuréticos, condições gastrointestinais Hiperfosfatemia Níveis elevados de fósforo no sangue (acima de 4,5 mg/dL) Prurido, cãibras musculares, dor nas articulações, calcificação dos tecidos moles, insuficiência renal Insuficiência renal crônica, ingestão excessiva de fósforo, hipoparatireoidismo Hipofosfatemia Níveis baixos de fósforo no sangue (abaixo de 2,5 mg/dL) Fraqueza muscular, dor óssea, confusão mental, insuficiência respiratória, rabdomiólise, hemólise Má nutrição, alcoolismo, doenças renais, uso de certos medicamentos Hipernatremia Níveis elevados de sódio no sangue (acima de 145 mEq/L) Sede extrema, confusão mental, irritabilidade, espasmos musculares, convulsões, coma Desidratação, diarreia, febre, ingestão inadequada de água Hiponatremia Níveis baixos de sódio no sangue (abaixo de 135 mEq/L) Náuseas, vômitos, dor de cabeça, confusão, letargia, convulsões, coma Excesso de fluidos, insuficiência cardíaca, doenças renais, uso de diuréticos, condições endócrinas
Fonte: Autoria própria, 2024.
O quadro apresenta uma visão detalhada dos distúrbios hidroeletrolíticos, demonstrando os tipos, definições, sintomas e causas comuns. Esses distúrbios refletem alterações nos níveis de eletrólitos essenciais ao organismo, os íons, desempenham papel fundamental na manutenção da homeostase, permitindo o pleno funcionamento de diversas rotas metabólicas.
É importante ressaltar a manutenção permanente dos níveis normais de íons, dentro dos intervalos preconizados para garantir o funcionamento adequado do organismo e a manutenção da saúde. Cabe salientar que o equilíbrio entre água e eletrólitos é regulado por mecanismos fisiológicos que envolvem desde a ingestão de líquidos e sais, ação de determinados hormônios, a função fisiológica de excreção renal e a reabsorção de água e íons pelos rins.
Manter o equilíbrio de água dentro de valores adequados no organismo está diretamente relacionado com que ganhamos e perdemos ao longo do dia, a absorção é complexa e a perda de líquido é inevitável. Vários mecanismos intrínsecos e extrínsecos estão envolvidos na busca do equilíbrio da água no indivíduo, entre eles, destacam-se: temperatura, condições ambientais e o estado fisiológico do indivíduo. Assim como a água, também ocorre perda de sódio pelas seguintes rotas metabólicas e/ou fisiológicas: suor, urina, respiração e disfunções intestinais.
A água total do organismo (ATO) e eletrólitos encontram-se distribuídos por todo organismo, especificamente nos espaços intracelulares (LIC) e extracelulares (LEC). Esse movimento de água e íons é facilitado por existir nas membranas das células canais de água denominado de aquaporinas (AQPs) e a existência de canais iônicos dependentes ou não de voltagem, ambos são mecanismos de permeabilidade celular que favorecem o movimento bidirecional de água, entrada e saída de determinados íons.
Na análise realizada por Sousa et al. (2020), demonstram quais são os principais eletrólitos presentes no organismo humano, são eles: Na+, K+, Ca2+, Mg2+, Cl–, HCO3–, P– ou/e PO43, como podemos retificar no Quadro 4
Quadro 4. Apresentação dos principais eletrólitos e suas respectivas concentrações nos três compartimentos do organismo.
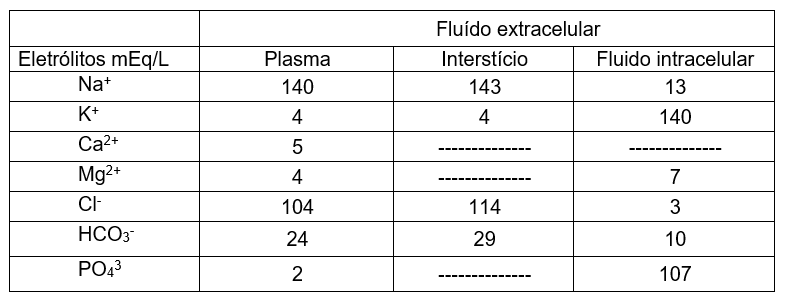
Fonte: Souza et al. (2020)
Com respaldo nos estudos conduzidos por Souza et al. (2020), e registrados no Quadro 4, percebe-se que os eletrólitos estão normalmente distribuídos nos três principais compartimentos de água no organismo humano em concentrações variáveis, são eles: dentro das células (intracelular), fora das células (extracelular) e na circulação periférica, mais especificamente, solubilizados no sangue (soro).
A análise dos dados da tabela acima revela que o sódio (Na+) é o cátion prevalente do LEC, isso demonstra sua grande importância para o funcionamento adequado do organismo, como por exemplo: manter a pressão osmótica, facilitar a contração muscular e a transmissão eficiente de impulsos elétricos dos neurônios.
Tais distúrbios podem ser descobertos através de hemograma, caso seja verificado a presença dos seguintes sinais e sintomas: náuseas, vômitos, diarreia, fadiga, tremor, arritmia cardíaca e convulsões. Os pesquisadores Costa e Marins (2018) salientam a necessidade da realização de ionograma em pacientes com idade igual ou superior a 60 anos tanto no início do tratamento medicamentoso como após 30 dias de iniciado a terapêutica.
Em casos de sintomas leves de hiponatremia, é necessário restrição hídrica, mudanças na rotina, ajuste de dose ou até a suspensão do fármaco, podendo dessa forma reverter o distúrbio na maioria dos casos. Ressalta-se que a hiponatremia não tratada, provoca uma série de complicações no organismo, muitas vezes de etiologia complexa e por outras condições ainda não bem esclarecidas, mas representado por um crescente aumento de evidências sobre o número de pessoas acometidas pelo distúrbio.
O desequilíbrio hídrico e de íons podem acontecer por diversos fatores, incluindo uma ingestão inadequada dessas substâncias e também uma eliminação desregulada pelo organismo. Da mesma forma, a perda exagerada de líquidos através das condições de sudorese intensa, episódios repetidos de vômitos, diarreia e poliúria podem contribuir para a quebra da homeostase. É importante ressaltar que o equilíbrio hidroeletrolítico é fundamental para diversas funções fisiológicas, incluindo a regulação da pressão osmótica, a manutenção do pH sanguíneo e a transmissão adequada de sinais nervosos e contrações musculares.
O desequilíbrio dos íons eletrólitos no organismo afetam várias funções orgânicas de maneira que o corpo não funcione normalmente, o que pode causar consequências graves ao organismo, como complicações cardíacas e neurológicas significativas (MENDES, 2022).
O surgimento dos sinais e o progressivo agravamento dos sintomas da hiponatremia são variáveis, e na maioria das vezes mais acentuados em pacientes idosos, devido a característica capacidade reduzida de controle nos mecanismos de homeostase. Destacando-se a importância da manutenção dos baixos valores, pois estes afetam o balanço osmótico na barreira hematoencefálica, causador de problemas cerebrais e neurológicas, através de edema cerebral, que podem culminar com a morte em consequência de lesão no tronco neural.
Segundo Auriemma et al. (2018) o nível grave do distúrbio hiponatrêmico está associado ao prolongamento da permanência em hospital, sendo constatado em torno de 24 dias de internamento para portadores do distúrbio e em média 12 dias para pacientes com nível normal de sódio no sangue, conforme apresentado na Tabela 1.
Tabela 1. Permanência hospitalar entre os grupos normal (n=78) versus hiponatremia (n = 96) dos pacientes no Hospital Casa de Misericórdia de Vitória.
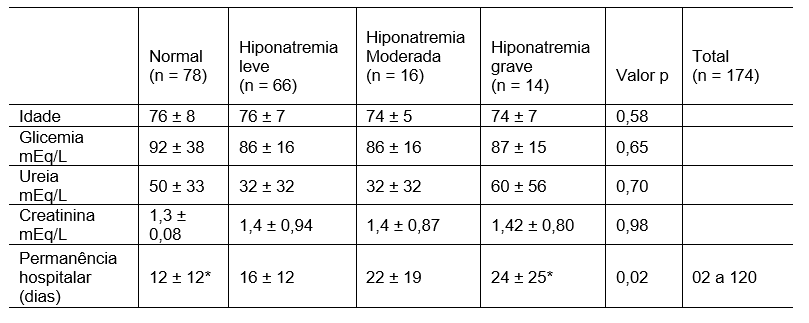
Diferença entre relação à permanência entre grupos normal versus hiponatremia grave
Fonte: Auriemma et al. (2018).
A análise cuidadosa dos dados apresentados revelam uma diferença estatística significativa no prolongamento da permanência hospitalar, quando comparado com os grupos de pacientes com níveis normais de sódio (normotrêmicos) e aqueles com níveis baixos (hiponatrêmicos) em nível greve (p-valor = 0,02). Esse achado demonstra uma relação direta entre o estado hiponatrêmico grave e o maior prolongamento do internamento hospitalar, sendo confirmados quando os dados são comparados com o grupo de pacientes em que os níveis de sódio estão dentro da faixa de segurança.
No entanto, não foi possível observar significativas diferenças ao analisar os grupos e as variáveis: idade, glicemia, uréia e creatinina. Baseando-se nos dados apresentados a hiponatremia grave parece impactar de forma direta para o aumento do período de internação hospitalar dos pacientes acometidos pelo desequilíbrio.
Destaca-se a partir dessas análises que é imprescindível o monitoramento dos níveis de sódio nos pacientes acometidos pelo desequilíbrio hiponatrêmico, em qualquer nível classificado (leve, moderado ou grave) em ambiente hospitalar, utilizando a dosagem sérica de sódio como indicador hematológico, podendo esta última servir como marcador de gravidade, auxiliando o diagnóstico, conduzir as intervenções necessárias e favorecendo positivamente o prognóstico do paciente.
3.3 Solução salina hipertônica a 3% (fluidoterapia) na correção da hiponatremia
Segundo os trabalhos de Silva e Costa (2020), soluções salinas hipertônicas (SSH) são classificadas como cristalóides por apresentarem íons inorgânicos dissolvidos em fluidos, podendo ser categorizados com base na tonicidade (hipotônicos, isotônicos e hipertônicos) na presença de tampões balanceados e não balanceados. As SSH destacam-se por sua utilidade na prática clínica principalmente na fluidoterapia venosa com objetivo terapêutico de expandir volumes corporais, repor eletrólitos e água. As SSHs têm sido objeto de estudos e utilizados em variados estados patológicos por mais de um século, com uma variedade de mecanismos propostos para explicar seus efeitos benéficos sobre: regulação do equilíbrio osmótico, permeabilidade celular e modulação da resposta inflamatória.
Outra vantagem da SSH é mostrada nos trabalhos de Ramalho, et al. (2016), demonstrando o potencial da referida solução em modificar o ambiente neuroquímico encefálico, permitindo o acúmulo de vários neurotransmissores com destaque para glutamato, promovendo como resposta uma ampla despolarização das células nervosas. A explicação a essa resposta deve-se a propriedade desidratante da SSH, tendo como mecanismo principal favorecer a perfusão craniana, permitindo dessa forma aumentar o volume de líquido intravascular, favorecendo a permeabilidade da circulação através da barreira hematoencefálica reduzindo o inchaço nas áreas edematosas e críticas do cérebro.
As SSHs foram submetidas a uma série de estudos e testes, abrangendo vários contextos clínicos e situações patológicas, abordando não apenas a eficácia das soluções, mas também sua segurança, tolerabilidade e baixa toxicidade. Os resultados dessas pesquisas revelaram um perfil seguro, com poucos ou nenhum efeito adverso significativo informado (MURAD, BRAGA, 2023).
De acordo com Cardoso et al. (2024), em situações de hiponatremia sintomática aguda grave, é fundamental intervir realizando a reposição com SSH, dando preferência ao NaCl 3%. Essa escolha é devido a maior concentração de sódio, permitindo uma correção mais rápida e eficaz do distúrbio hiponatrêmico. Ainda segundo os autores Silva e Costa (2020), as SSHs possuem as seguintes apresentações: 1,8%, 3% e 7,5% de cloreto de sódio (NaCl), seu uso está limitado a situações clínicas especiais e reposições específicas de fluidos corporais de acordo com o Quadro 5.
Quadro 5. Tipos de soluções salinas (cristaloides em água): 1,8%, 3%, e 7,5%.

Fonte: Autoria própria, 2024.
Cristalóides, conforme já dito anteriormente, são soluções aquosas de eletrólitos, contendo pequenas moléculas orgânicas e íons inorgânicos, indicadas para substituição de água, eletrólitos livres, restaurar volume plasmático, muito útil na expansão do volume intravascular, no controle da resposta inflamatória e frequentemente empregadas no tratamento da pressão intracraniana (PIC). No quadro acima são apresentados os tipos destas soluções, bem como sua composição quanto a concentração de solutos, indicação de uso e quanto a osmolaridade da solução.
Entretanto, no Brasil, a SSH a 3% não é produzida pela indústria química ou farmacêutica e por isso não está disponível comercialmente para uso na fluidoterapia venosa. Isso significa que a preparação da solução deve ser realizada por farmacêuticos em ambiente hospitalar, momentos antes do início do tratamento corretivo do sódio sérico conforme exemplificado na Tabela 2.
Tabela 2. Preparação se solução salina hipertônica
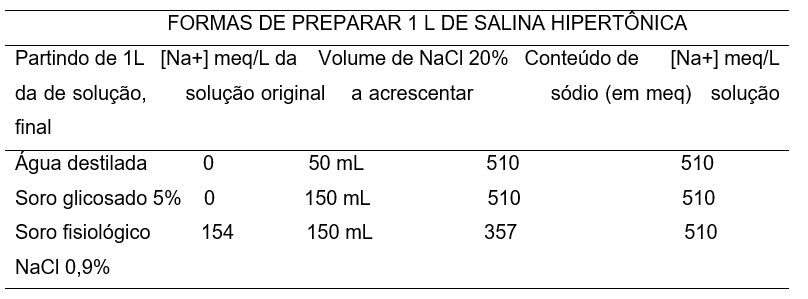
Nacl 20% contém meq de sódio por mL.
Fonte: Adaptado de ROCHA, (2011).
Após observar as informações contidas na tabela acima podemos inferir que para a preparação de 1 litro de solução salina hipertônica a 3%, serão necessários os seguintes materiais: 30 gramas de cloreto de sódio (NaCl) e 1 litro de água destilada ou estéril. Para que o processo seja feito de forma segura e seguindo as boas práticas é necessário as etapas seguintes: medir e despejar a água em recipiente apropriado, seguido pela a adição e completa dissolução do NaCl. É de extrema importância garantir a completa dissolução do cloreto de sódio. O profissional responsável pelo procedimento deve se atentar a utilização de meios como agitação manual com bastão de vidro ou magnética. Após a dissolução, a solução salina a 3% estará apta para uso. Em 1 litro de solução salina a 3%, temos 30 g de NaCl, que se dividem em 18,21 g de cloro e 11,79 g de sódio. É válido salientar que esses cálculos asseguram que a solução salina hipertônica seja preparada com as concentrações corretas de sódio e cloro para uso clínico seguro e efetivo, conforme a Figura 3.
Tabela 3. Infográfico preparação, indicação e restrições da solução salina hipertônica a 3%.
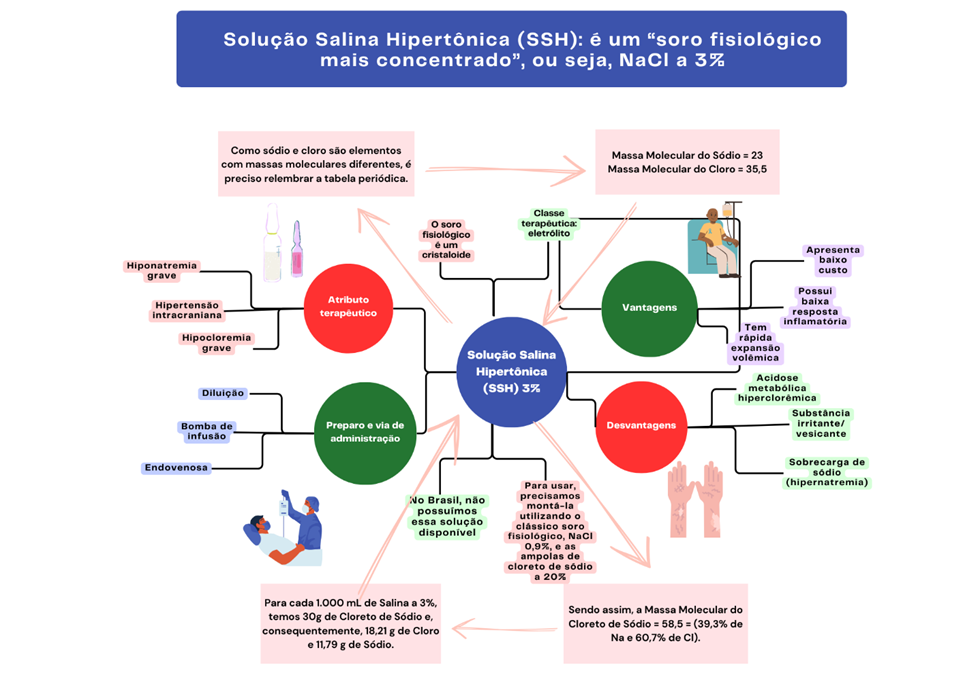
Fonte: Adaptado de https://cafecirurgico.org/como-fazer-a-solucao-de-salina-hipertonica-3/
Considerando o alto risco de danos neurológicos devido à Síndrome de Desmielinização Osmótica (SDO), o protocolo de correção do nível de sódio sérico deve ser realizado de forma controlada e de maneira lenta (LAMBECK et al., 2019).
Mesmo que de ocorrência rara, a SDO é uma condição clínica preocupante e de alta complexidade tanto para a rede de assistência como para os profissionais da saúde, podendo se manifestar em um intervalo de tempo curto, ou de um a vários dias; após o início do procedimento de correção para os casos graves de hiponatremia, é necessário a adoção de protocolos seguros porque ainda existe o risco de desmielinização (DO), se os níveis de sódio forem corrigidos rapidamente. Sendo ainda necessário um cuidadoso monitoramento durante o processo de correção. Para Verbalis et al. (2013), a elevação do sódio plasmático deve ser realizada na proporção/velocidade não maior que 6 mmol/dia (4 a 6 mmol/l) em caso de risco elevado para a SDO.
Mendes, (2022) reitera em seus trabalhos que esse tipo de desequilíbrio hidroeletrolítico quando não tratados imediatamente e de forma correta pode levar o indivíduo a óbito. A conduta clínica para tratar o distúrbio deve ser individualizada, levando em consideração o estado de saúde do paciente, os potenciais riscos associados à hiponatremia e ao processo de correção que deve seguir protocolos rígidos para evitar reposição de sódio rápido, devido aos perigos existentes, como a mielinólise pontina central (MPC), extra-pontina (MEP) e outros agravos já demonstrado nesse trabalho.
O acompanhamento laboratorial através do monitoramento dos níveis séricos de sódio do paciente, a cada 2 horas, é essencial para o prognóstico do paciente, fundamental para os casos classificados de moderado a grave, sendo importante para avaliar ajustes necessário no tratamento corretivo intravenoso e evitar as complicações decorrentes da hiponatremia relativos a velocidade de infusão da SSH a 3% (Rocha, 2011).
3.4 Etiologia
Existem variadas causas que determinam o desenvolvimento do distúrbio hiponatrêmico, ocasionando redução na concentração plasmática de (Na+): problemas hormonais, função cardiovascular/renal comprometida, idade, sexo, diabetes, ingesta excessiva de água/ glicose, dieta restrita de sódio e certas classes de fármacos (RODRIGUES, OLIVEIRA, 2023).
A hiponatremia está associada a uma variedade de quadros etiológico, representando risco significativo para a saúde do paciente, destacando-se por exemplo nas disfunções metabólicas, como por exemplo, nos desequilíbrios hidroeletrolíticos, e nas alterações hormonais, assim como disfunções fisiológicas, e também na farmacoterapia específica, disfunção renal, insuficiência cardíaca e hepática.
No entanto, na possibilidade eventual da existência de variadas comorbidades, exposição à polifarmácia, o elevado risco de desidratação, além de outros fatores enumerados podem ser determinantes para o estabelecimento do desequilíbrio entre água/íons e consequentemente ocorrer hiponatremia.
Nos trabalhos de Rocha (2011), salienta que ao lidar com um paciente diagnosticado com hiponatremia, a primeira providência é descartar a possibilidade de uma pseudo-hiponatremia, verificando a osmolaridade sérica, a qual tende a ser consideradamente baixa na hiponatremia verdadeira. Se a osmolaridade sérica estiver dentro dos parâmetros normais ou elevada, indica-se uma pseudo-hiponatremia. Além disso, para determinar com precisão o distúrbio, deve-se considerar o estado de volemia do paciente, nesta condição descrita observa-se não se tratar de um desequilíbrio metabólico de água no organismo, sendo assim, não será necessário corrigir o sódio plasmático.
3.5 Dados epidemiológicos
Estudos conduzidos por Pasovski G, et al. (2017) reforçam que o desequilíbrio eletrolítico é mais frequente nos internamentos hospitalares correspondendo a percentuais que variam entre 15 a 20% e em torno de 20% nos pacientes gravemente acometidos. Em estudos mais recentes conduzidos por Gomes et al. (2021) evidenciou que a prevalência da hiponatremia na população de modo geral é próxima de 8%. Provavelmente a instalação do distúrbio ocorra predominantemente devido a idade, redução da excreção renal de água (mudança de hábitos), uso de medicamentos e prevalecimento de patologias. Kapoor M, et al. (2023) destacam que a hiponatremia frequentemente apresenta sinais e sintomas na população geriátrica hospitalizada, como um dos fatores de predisposição seria o excesso de líquidos recebidos intravenosamente.
Nos estudos conduzidos por Mount D. et al. (2018), chegaram a conclusões próximas de investigações da mesma natureza onde o distúrbio hiponatrêmico é comumente encontrado em indivíduos hospitalizados como também em atendimento ambulatorial podendo ser superior a 30%. Rojas W. et al. (2018), corroboram com essas descobertas e afirmam que os pacientes geriátricos em situação crítica, apresentam uma elevada taxa de internamento por hiponatremia que variam entre 20% e 25% dos internamentos.
Chama a atenção nos trabalhos de Castallanos, Cárdenas e Carillo (2018), a relação mútua entre o distúrbio hiponatrêmico e a alta taxa de mortalidade podendo chegar a 55% entre os internados, em especial quando esses pacientes apresentam complicações agudas e sintomas graves
Evidencia-se que a ocorrência da hiponatremia está relacionada a variadas causas de agravos à saúde e essa relação é motivo de maior tempo de ocupação de leitos hospitalares principalmente em portadores de várias comorbidades. Tal observação é cada vez mais presente na literatura, onde observa-se a prevalência em: pacientes acometidos por multicomorbidades, uso concomitante de determinadas classes de medicamentos, idade superior a 60 anos, disfunções hormonais, sexo feminino e fatores fisiológicos relacionados à senilidade.
3.6 Abordagem clínica-farmacológica
Conforme exposto por Vaz (2012), destaca em seus trabalhos que vários medicamentos podem elevar a incidência da hiponatremia na população geriátrica, afetando o equilíbrio entre o sódio e a água, entre eles destacam-se: os agentes psicotrópicos, anticonvulsivantes, antidepressivos e diuréticos conforme podemos verificar na Tabela 4.
Tabela 4. Fármacos que causam HipoNa+ como efeito colateral.
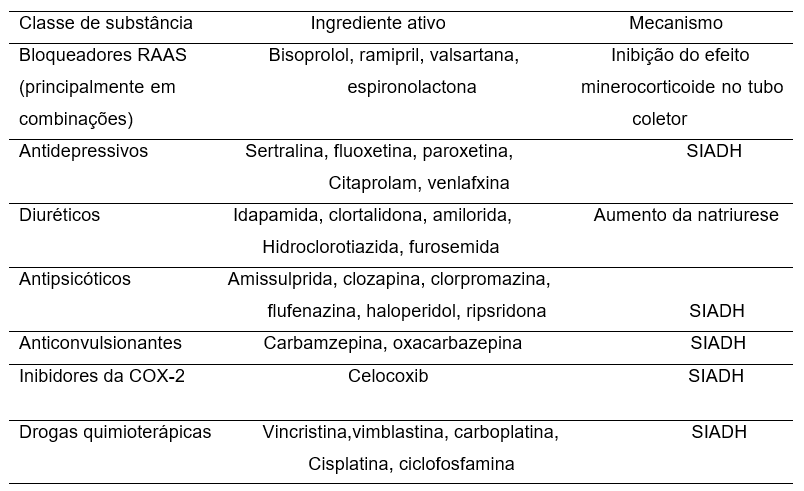
Legenda: RAAS- Sistema Renina-Angiotensina-Aldosterona; COX- Ciclooxigenase; SIADH- Síndrome de secreção inadequada de ADH.
Fonte: Adaptado Vaz, (2012).
A Tabela 4 fornece uma visão geral, mostrando a predominância da hiponatremia como efeito colateral. Nota-se claramente na literatura científica que determinadas classes de fármacos apresentam maior possibilidade de provocar alterações metabólicas no organismo alterando o equilíbrio nos níveis ideais de água e eletrólitos, entre eles destacam-se os diuréticos tiazídicos: hidroclorotiazida, clortalidona e indapamida. Para Carvalho, et. al (2017), quando a hiponatremia está associada a fármacos podem desencadear por efeito direto do ativo ou ainda pela síndrome de secreção inadequada do hormônio antidiurético (SIADH).
Paralelamente em análise realizada por Liamis, et al. (2019) apontam em suas pesquisas, uma grande variedade de fármacos pertencentes a distintas classes de medicamentos onde são especialmente apontados como causadores frequentes de hiponatremia na prática clínica médica, além de apresentarem relevante interesse farmacológico. Medicamentos pertencentes a classes dos: antidepressivos, antipsicóticos e especialmente diuréticos, são conhecidos por afetarem o equilíbrio hídrico e eletrolítico, elevando o risco de desenvolver hiponatremia. Esse risco será aumentado se o paciente for idoso e fizer uso de múltiplos medicamentos, sendo esses fatores preponderantes a considerar para a instalação e evolução do distúrbio hiponatrêmico.
Dados da SOCIEDADE BRASILEIRA DE NEFROLOGIA – SBN (2020), mostram os prejuízos causados no desequilíbrio dos diuréticos, sendo explicado pelo fato de que, os diuréticos da classe dos tiazídicos têm mecanismo de ação anti-hipertensiva com efeitos natriuréticos, redutor do volume circulante, volume extracelular pela eliminação de água e por conseguinte sódio (Na+). Nos casos dos diuréticos tiazídicos existem a hidroclorotiazida, metolazona, indapamida, clortalidona e clorotiazida, esses são agentes de primeira escolha no manejo da hipertensão arterial devido a sua eficácia terapêutica, tolerabilidade e excelente custo-efetividade.
Ainda de acordo com estudos da SBN (2020), os diuréticos poupadores de potássio, bloqueadores dos receptores da angiotensina II e os inibidores da enzima de conversão da angiotensina (IECA) também corroboram para causar e/ou desenvolver o distúrbio hiponatrêmico. Os diuréticos poupadores de potássio agem bloqueando a reabsorção de (Na+) no túbulo contorcido distal e na porção inicial do túbulo coletor, eliminando em torno de 5% do sódio. Entretanto, os tiazídicos de modo geral, compartilham um mecanismo de ação similar ao IECA, enquanto este realiza a absorção na parte fim e início dos túbulos, os tiazídicos agem diminuindo, a reabsorção do sódio (Na+) e da água em diferentes pontos dos néfrons, aumentando, a excreção de sódio urinário em torno de 5-10% e água. Embora esses valores pareçam ser insignificativos, podem, entretanto, ser particularmente perigosos em pacientes idosos, que possuem múltiplas comorbidades e estão mais vulneráveis aos efeitos adversos e ou colaterais dos medicamentos, predispondo esses indivíduos a instalação dos distúrbios hidroeletrolíticos como a hiponatremia.
Na concepção de DIXO, et al. (2022) o uso dos medicamentos da classe (IECA), entre eles: ramipril, lisinopril, enalapril e similares, amplamente difundidos na prática clínica podem levar a desenvolver formas mais severas do desequilíbrio (sódio/água) no organismo. Em situações de baixos níveis de sódio no sangue causados por medicamentos que bloqueiam os receptores de angiotensina-II, observou-se com mais frequência o distúrbio hiponatrêmico grave em pacientes em uso simultâneo de um diurético tiazídico. A análise realizada por Tasdemir et al. (2015), demonstra que são as mulheres o grupo mais suscetível a desenvolver hiponatremia devido a fatores intrínsecos relacionados a processos fisiológicos,hormonais e utilização de fármacos.
A pesquisa realizada por Dixo et al. (2022) contribui significativamente para a compreensão dos efeitos dos diuréticos tiazídicos no desequilíbrio hidroeletrolítico, especialmente na indução de hiponatremia, reforçando as questões discutidas nesse estudo bem como os riscos associados ao uso desses medicamentos em pacientes hipertensos. Os diuréticos tiazídicos, conforme encontrado por diversas vezes na literatura científica, sejam eficazes no controle da hipertensão, exigem um monitoramento cuidadoso devido à sua capacidade de alterar os níveis de eletrólitos, potencializando riscos de complicações severas, incluindo assim alterações neurológicas graves e até fatalidades. Estes indicativos chamam a atenção para a necessidade de vigilância clínica rigorosa, ajustes e cuidados na dosagem e educação /conscientização do paciente sobre os sintomas de alerta, visando prevenir os efeitos adversos do tratamento.
Trazer os trabalhos de Dixo et al. (2022) para essa discussão ressalta a complexidade do manejo dos pacientes tratados com diuréticos e enfatiza a importância de estratégias de prevenção e monitoramentos eficazes. Além de ajustar as tratativas farmacológicas, é crucial educar e conscientizar os pacientes para saberem quando procurar intervenção médica, o que pode ajudar a amenizar os riscos associados ao uso de diuréticos tiazídicos e melhorar assim os desfechos clínicos. Essa abordagem é essencial para o aprimoramento das práticas clínicas no tratamento da hipertensão e no controle de seus efeitos colaterais, como a hiponatremia.
4. CONSIDERAÇÕES FINAIS
Levando em consideração a pesquisa e analisando os dados obtidos, observa-se relevante bibliografia disponível sobre o processo saúde-doença, notória carência de registros na admissão e no pós-alta hospitalar, ausência de dados epidemiológicos sistematizados, dificultando desta forma o entendimento do desequilíbrio hiponatrêmico que apresenta nos pacientes uma condição de saúde complexa, multifatorial e por vezes de difícil compreensão para profissionais da saúde.
Esse estudo demonstra a prevalência do respectivo distúrbio em indivíduos com idade superior a 60 anos, em especial no sexo feminino, que apresentam disfunções endócrinas e fisiológicas relacionados ao processo de senescência e senilidade. Nota-se ainda significativa relação tríplice causal entre o desequilíbrio hiponatrêmico, a exposição à polimedicação e o aumento do tempo de permanência hospitalar, com seus reais efeitos colaterais ou reações adversas, entre eles os diuréticos tiazídicos devido ao seu mecanismo de ação, característico em aumentar a eliminação de líquidos e eletrólitos. Embora sejam amplamente prescritos na prática clínica e muito utilizados por variados perfis por apresentar segurança, tolerabilidade e eficácia no controle da hipertensão arterial, podem justamente por seu mecanismo de ação expor determinados grupos de pacientes a desenvolverem quadro de hiponatremia.
Desta forma é necessário o aprofundamento nos estudos científicos, identificando assim grupos de riscos específicos e ampliando discussões envolvendo a atenção de diversos profissionais com diferentes perspectivas e saberes, dentre eles: a medicina, epidemiologia, bioquímica, farmacologia clínica e psicologia. A partir dessa colaboração multiprofissional será então possível desenvolver metodologias e estratégias direcionadas para políticas públicas voltadas à educação preventiva, intervenção e manejo eficaz em todos os estágios do distúrbio.
Nesse cenário anteriormente descrito, o farmacêutico apresenta papel fundamental na composição da equipe multidisciplinar em saúde, fornecendo orientações, intervenções terapêuticas, revisão da farmacoterapia, conciliação medicamentosa e educação em saúde com objetivo terapêutico centrado na manutenção da homeostase hidroeletrolítica, prevenção do desequilíbrio ou auxiliando no tratamento corretivo do distúrbio hiponatrêmico já instalado.
Portanto, esse trabalho não tem a finalidade de esgotar estudos sobre este assunto e sim fomentar pesquisas, levantar discussões, promover debates sobre o tema abordado, servindo de base para equipes multiprofissionais visando a promoção e recuperação da saúde dos pacientes.
REFERÊNCIAS
AKIEDA, Beatriz Lika et al. Hiponatremia em pacientes internados. Revista da Sociedade Brasileira de Clínica Médica, v. 18, n. 1, p. 2-5, 2020.
AREIAS, Vanda; COSTA, Agostinho. Hiponatremia na doença oncológica–a propósito de dois casos clínicos. Revista do Grupo de Estudos do, v. 2, p. 37-47, 2013.
ASSATO, Cíntia Pincelli; CR, Borja-Oliveira. Psicofármacos potencialmente inapropriados para idosos. Estud Interdiscip Envelhec, v. 20, n. 3, p. 687-701, 2015.
AURIEMMA, Lívia et al. Hiponatremia em idosos internados está associada à polifarmácia, maior permanência hospitalar e maior mortalidade. Geriatr Gerontol Aging, v. 12, n. 4, p. 202-5, 2018.
BORELLI, F.A.O. A hipopotassemia como efeito adverso dos diuréticos tiazídicos. Revista Brasileira de Hipertensão, [S.L.], v. 28, n. 4, p. 288292, 1 dez. 2021. Atha Mais Editora Ltda. Disponível em: http://departamentos.cardiol.br/sbc-dha/profissional/
revista/28-4/08_revista%20brasileira%20de%20hipertensão_28_n4.pdf. Acesso em: 19 abr. 2024.
CARDOSO, Beatriz Teixeira; FERREIRA, Sofia Freire; DE SOUZA BARREIRO, Francisca Raimunda. Ecstasy e hiponatremia: uma revisão integrativa. Cuadernos de Educación y Desarrollo, v. 16, n. 2 Edição Especial, 2024.
CARVALHO, Renata Reis; DONADEL, CAMILA Dermínio; CORTEZ, Arthur Fernandes; VALVIESSE, Vitor Ribeiro Gomes de Almeida; VIANNA, Pedro Felipe de Almeida; CORRÊA, Bruno Bordallo. Síndrome de secreção inapropriada do hormônio antidiurético induzida pela fitoterapia Harpagophytum procumbers: relato de caso. Braz. J. Nephrol., v. 39, n. 1, p. 79-81, mar. 2017.
CASTALLANOS, L.; CÁRDENAS, L.; CARRILLO, M. Revisión de Hiponatremia. Horizonte Médico [Internet], v. 16(4), p. 60-71, 2016. Disponível em: http://www.scielo.org.pe/scielo.php?script=sci_abstract&pid=S1727-558X2016000400010&lng=es&nrm=iso. Acesso em: 05 abr. 2024.
CESAR FILHO, José. Suplementação Oral de Sódio: Uma Opção Segura No Manejo da SIADH. Revista Científica Hospital Santa Izabel, v. 6, n. 3, p. 152-158, 2022.
COSTA, Margarete; MARINS, Nivaldo. Hiponatremia associada a antidepressivos: uma revisão. Jornal Brasileiro de Psiquiatria, v. 67, p. 52-58, 2018.
CUMMING, K.; HOYLE, G. E.; HUTCHISON, J. D.; SOIZA, R. L. Prevalence, incidence and etiology of hyponatremia in elderly patients with fragility fractures. PLoS One, v. 9(2), e88272, 5 fev. 2014. DOI: 10.1371/journal.pone.0088272. PMID: 24505459. PMCID: PMC3914945.
DE ALMEIDA GENTILE, João Kleber et al. Hiponatremia: conduta na emergência. Rev Bras Clin Med, v. 8, n. 2, p. 159-64, 2010.
DE MELO, Karolina Costa Luz et al. Níveis de sódio como fatores clínicos importantes no diagnóstico e na promoção da saúde de pacientes hospitalares. Research, Society and Development, v. 10, n. 16, p. e250101623942-e250101623942, 2021.
DIXO, A. C. P.; et al. Desequilíbrio hidroeletrolítico provocado pelo uso de antihipertensivos. Brazilian Journal of Health Review, Curitiba, v. 5, n. 6, p. 24130-24142, nov./dec., 2022.
DE FREITAS DUTRA, Valeria et al. Desequilíbrios hidroeletrolíticos na sala de emergência. Rev Bras Clin Med. São Paulo, v. 10, n. 5, p. 410-419, 2012.
ELIAS, João. Como fazer a solução de Salina Hipertônica 3%? 2021. Disponível em: https://cafecirurgico.org/como-fazer-a-solucao-de-salina-hipertonica-3/. Acesso em: 19 maio 2024.
GOMES, Marina; MATOS, Ana Catarina. Abordagem do Doente com Hiponatremia. Medicina Interna, v. 28, n. 4, p. 378-388, 2021.
KAPOOR, Mayank; PATHANIA, M.; DHAR, M. Serum sodium improvement: change in Comprehensive Geriatric Assessment parameters in geriatric patients with hyponatremia. BMC geriatrics, v. 23, n. 1, p. 666, 2023.
HARRING, T. R.; DEAL, N. S.; KUO, D. C. Disorders of Sodium and Water Balance. Emergency Medicine Clinics of North America, v. 32(2), p. 379-401, 2014.
LAMBECK, J.; HIEBER, M.; DREßING, A.; NIESEN, W. D. Central Pontine Myelinosis and Osmotic Demyelination Syndrome. Dtsch Arztebl Int. 2019 Sep 2;116(35-36):600-606. doi: 10.3238/arztebl.2019.0600. PMID: 31587708; PMCID: PMC6804268
LIAMIS, George et al. Medicamentos indutores de hiponatremia. Distúrbios do metabolismo de fluidos e eletrólitos, v. 52, p. 167-177, 2019.
MARTELLI, Anderson. Aspectos Clínicos da Hiponatremia na Prática Esportiva. Biológicas & Saúde, v. 3, n. 11, 2013.
MELO, K.C.L.; SANTOS, S.M.M.B.S.S.; MAYNARD, D.C. Níveis de sódio como fatores
clínicos importantes no diagnóstico e na promoção da saúde de pacientes hospitalares. Research, Society And Development, [S.L.], v. 10, n. 16, p. 250101623942, 12 dez. 2021. Disponível em:https://rsdjournal.org/index.php/rsd/article/view/23942/20908. Acesso em: 17 mar. 2024
MENDES, Ivan Guimarães. Alterações no sistema cardiovascular decorrentes de desequilíbrio eletrolítico: relato de caso. Palmas – TO, 2022. Monografia do Centro Universitário Luterano de Palmas (CEULP/ULBRA), 2022. Disponível em: http://ulbra-to.br/bibliotecadigital/publico/home/documento/2669. Acesso em: 12 Mar. 2024.
MENDES CUNHA, Eduardo; BRAZ DA CUNHA, Káttia Maria. Monitoramento farmacoterapêutico: correção de distúrbios hidroeletrolíticos em unidade de Terapia intensiva – UTI. Revista Sociedade Científica, [S. l.], v. 7, n. 1, p. 678–694, 2024. DOI: 10.61411/rsc202427817. Disponível em: https://journal.scientificsociety.
net/index.php/sobre/article/view/278.. Acesso em: 22 abr. 2024.
MOUNT, D. Sodio y Agua. In: KASPER, D.; HAUSER, S.; JAMESON, J.; et al. Harrison: Principios de Medicina Interna. 20. ed. México: McGraw-Hill, 2018. p. 298-304.
MURAD, Ciro Mancilha; MARCONDES-BRAGA, Fabiana Goulart. Solução Salina Hipertônica: Como, Para Que e Para Quem? ABC Heart Fail Cardiomyop, v. 3, n. 2, e20230078, dez. 2023. DOI: 10.36660/abchf.20230078
RAMALHO, Bárbara Alencar et al. UTILIZAÇÃO DE SOLUÇÕES HIPEROSMÓTICAS NO MANEJO DA HIPERTENSÃO INTRACRANIANA DECORRENTE DE LESÃO CEREBRAL TRAUMÁTICA NO ATENDIMENTO PRÉ-HOSPITALAR. CONNECTION LINE – REVISTA ELETRÔNICA DO UNIVAG, [S. l.], n. 15, 2016. DOI: 10.18312/connectionline. v0i15.353. Disponível em: https://periodicos.univag.com.br/index.php/CONNECTIONLINE/article/view/353. Acesso em: 22 maio. 2024.
REIS, Lívia de Azevêdo Cerqueira. Frequência e preditores de hipercorreção do sódio sérico em pacientes internados com hiponatremia grave. 2023. 97 f. Dissertação (Mestrado) – Universidade Federal da Bahia, Faculdade de Medicina da Bahia, Programa de Pós-Graduação em Ciências da Saúde, Salvador, 2023.
ROCHA, P. N. Hiponatremia: conceitos básicos e abordagem prática. J Bras Nefrol. v.33, n. 2, p. 248-260, 2011.
RODRIGUES, Rodrigo Cesar; OLIVEIRA, Andrielle Araujo. CUIDADOS DOS NÍVEIS DE NATREMIA NO PACIENTE INTERNADO. Anais do Encontro de Iniciação Científica das Faculdades Integradas de Jaú, v. 20, 2023.
ROJAS, W.; TOVAR, H.; ALVARADO, A.; TEJEDA, M.; RIVERA, A. Diagnóstico y manejo de la hiponatremia en adultos. Énfasis en síndrome de secreción inadecuada de hormona antidiurética. Revista Colombiana de Endocrinología, Metabolismo y Diabetes [Internet], 2015. Disponível em: <www.revistaendocrino.org/index.php/rcedm/article/download/97/188/Res>. Acesso em: 8 mai. 2024.
SANTIAGO, Luana Dias et al. (Hiponatremia grave induzida por desmopressina em tratamento de panhipopituitarismo: relato de caso Desmopressin-induced severe hyponatremia in treatment of panypituitarism: case report. Brazilian Journal of Health Review, v. 5, n. 3, p. 9694-9707, 2022
SILVA, Wallace Andrino; COSTA, Diego Alex Araújo. Comparação entre solução salina 0, 9% e cristaloides balanceados: revisão bibliográfica. Journal of Surgical and Clinical Research, v. 11, n. 2, p. 113-127, 2020.
SOCIEDADE BRASILEIRA DE NEFROLOGIA (SBN). Resumos do XXX Congresso Brasileiro de Nefrologia, 15-17 outubro, 2020. Evento Online. Brazilian Journal of Nephrology (Jornal Brasileiro de Nefrologia), São Paulo, v. 42, n. 3, supl. 1, 2020.
SOUZA, Marciel Lucindo et al. Revisão da literatura sobre os principais distúrbios hidroeletrolíticos. Revista Saberes da Faculdade São Paulo, v. 14, n. 1, 2020..
SPASOVSKI, G.; VANHOLDER, R.; ALLOLIO, B.; ANNANE, D.; BALL, S.; BICHET, D.; DECAUX, G.; FENSKE, W.; HOORN, E. J.; ICHAI, C.; JOANNIDIS, M.; SOUPART, A.; ZIETSE, R.; HALLER, M.; VAN DER VEER, S.; VAN BIESEN, W.; NAGLER, E.; GRUPO DE DESENVOLVIMENTO DE DIRETRIZ DE HIPONATREMIA. Diretriz de prática clínica sobre diagnóstico e tratamento da hiponatremia. Nephrology Dialysis Transplantation, 2014, v. 29, Supl 2, p. i1-i39, abr. 2014. DOI: 10.1093/ndt/gfu040. Epub 25 fev. 2014. Errata em: Nephrology Dialysis Transplantation, v. 40, n. 6, p. 924, jun. 2014. PMID: 24569496.
TASDEMIR, V.; OGUZ, A. K.; SAYIN, I.; ERGUN, I. Hyponatremia in the outpatient setting: clinical characteristics, risk factors, and outcome. International Urology and Nephrology, v. 47, n. 12, p. 1977-1983, 2015. DOI: https://doi.org/10.1007/s11255-015-1134-6.
VAZ, Célia Sofia Silva Bidarra – Medicamentos potencialmente inapropriados em idosos: a realidade de um Serviço de Medicina. Coimbra: [s.n.], 2012. Dissertação de mestrado
VERBALIS, J. G.; GOLDSMITH, S. R.; GREENBERG, A.; KORZELIUS, C.; SCHRIER, R. W.; STERNS, R. H.; THOMPSON, C. J. Diagnosis, evaluation, and treatment of hyponatremia: expert panel recommendations. The American Journal of Medicine, New York, v. 126, n. 10 Suppl 1, p. S1-S42, out. 2013. DOI: 10.1016/j.amjmed.2013.07.006. PMID: 24074529.
1 adriano1.biofarma@gmail.com; https://orcid.org/0000-0002-8373-731X
2 Jiedsonsilva@mail.com;
https://orcid.org/0009-0001-3657-9566
3Manuela.machadoo@hotmail.com
4 cintia2almeida@icloud.com
5 Railan_santana@hotmail.com
6 andreapriscila1@hotmail.com
https://orcid.org/0009-0005-7836-8598
7 Professora doutora; biorebecabulhosa@gmail.com
https://orcid.org/0000-0002-9625-5117
https://lattes.cnpq.br/6326262157407560
8 Professor doutor; gustavovasco.usp@gmail.com;
https://orcid.org/0000-0001-9811-7220
