IMPACT OF ANTICOAGULATION INITIATION TIMING ON THE PROGNOSIS OF PATIENTS WITH ACUTE MYOCARDIAL INFARCTION: MORTALITY AND MORBIDITY ANALYSIS
REGISTRO DOI: 10.69849/revistaft/ni10202506051942
Beatriz Esteves de Almeida Rendón1
Chrystian Chrysostomo Rizzon1
Carolina Figueiredo Freitas2
RESUMO
O Infarto Agudo do Miocárdio (IAM) requer intervenções rápidas, e a anticoagulação é fundamental para reduzir complicações tromboembólicas. No entanto, ainda há incertezas quanto ao melhor momento para iniciar essa terapia. Este estudo justifica-se pela necessidade de esclarecer se o tempo de início da anticoagulação influencia os desfechos clínicos. Teve como objetivo analisar esse impacto, com foco em mortalidade, morbidade, necessidade de intervenções adicionais, tempo de internação, custos e fatores associados ao atraso na administração.
Realizou-se uma revisão integrativa da literatura nas bases PubMed, SciELO, LILACS e BVS, incluindo estudos originais publicados entre 2010 e 2024 que especificavam o tempo de início da anticoagulação no IAM. Foram incluídos 24 estudos, que demonstraram benefícios significativos com o início precoce da anticoagulação (até 24h), como menor mortalidade, reinfarto, AVC e tempo de internação. Enoxaparina foi o anticoagulante mais citado. Concluise que a anticoagulação precoce melhora o prognóstico e deve ser incorporada de forma prioritária nos protocolos hospitalares.
Palavras-chave: Anticoagulação; Infarto agudo do miocárdio; Mortalidade; Terapia antitrombótica.
ABSTRACT
Acute Myocardial Infarction (AMI) requires rapid interventions, and anticoagulation is essential to reduce thromboembolic complications. However, the optimal timing for initiating this therapy remains uncertain. This study is justified by the need to determine whether the timing of anticoagulation initiation influences clinical outcomes. It aimed to analyze this impact, focusing on mortality, morbidity, need for additional interventions, length of hospital stay, costs, and factors associated with delayed administration.
An integrative literature review was conducted using the PubMed, SciELO, LILACS, and BVS databases, including original studies published between 2010 and 2024 that specified the timing of anticoagulation in AMI. A total of 24 studies were included, demonstrating significant benefits with early anticoagulation (within 24 hours), such as reduced mortality, reinfarction, stroke, and hospital stay. Enoxaparin was the most frequently mentioned anticoagulant. It is concluded that early anticoagulation improves prognosis and should be prioritized in hospital protocols.
Keywords: Anticoagulation; Acute myocardial infarction; Mortality; Antithrombotic therapy.
INTRODUÇÃO
O Infarto Agudo do Miocárdio (IAM) continua sendo uma das principais causas de mortalidade e morbidade no mundo, com aproximadamente 7 milhões de mortes anuais atribuídas a esta condição (Roth et al., 2020). O tratamento do IAM envolve uma série de intervenções terapêuticas, sendo a anticoagulação um dos pilares no manejo da doença (Ibanez et al., 2018). A anticoagulação precoce é frequentemente associada a desfechos clínicos mais favoráveis, reduzindo complicações tromboembólicas, como o acidente vascular cerebral (AVC) e a trombose de stent (Steg et al., 2012). No entanto, ainda não há consenso claro sobre o momento ideal para iniciar a anticoagulação, e as evidências disponíveis são, muitas vezes, contraditórias (Eikelboom et al., 2019). Este estudo visa avaliar o impacto do tempo de início da anticoagulação no prognóstico de pacientes com IAM, com ênfase na mortalidade e morbidade, buscando compreender como o tempo de administração da terapia anticoagulante afeta os desfechos clínicos.
O IAM é uma emergência médica que exige intervenção precoce para reduzir o risco de morte e complicações (Benjamin et al., 2019). A anticoagulação, utilizada para prevenir a formação de coágulos tromboembólicos, tem um papel fundamental no tratamento do IAM, mas os protocolos variam em relação ao momento de início da terapia (O’Gara et al., 2013). Estudos anteriores sugerem que a anticoagulação precoce pode melhorar o prognóstico de pacientes com IAM, reduzindo as taxas de mortalidade e morbidade (Yusuf et al., 2001). Entretanto, algumas pesquisas apontam que o início tardio da anticoagulação pode estar associado a maiores taxas de complicações, como reinfarto e insuficiência cardíaca (Mauri et al., 2009). Apesar disso, ainda são escassos os estudos que abordam o impacto específico do tempo de anticoagulação no prognóstico desses pacientes, especialmente em relação à duração da internação hospitalar e os custos associados ao tratamento (Levine et al., 2016).
Este estudo é de grande relevância devido à importância do Infarto Agudo do Miocárdio (IAM) como uma das principais causas de morte no mundo (Roth et al., 2020). A anticoagulação precoce tem se mostrado uma intervenção potencialmente benéfica, mas há uma falta de evidências robustas sobre os efeitos do tempo de início da anticoagulação nos desfechos clínicos de pacientes com IAM (Eikelboom et al., 2019). Compreender esse impacto pode ajudar a refinar os protocolos clínicos, potencialmente melhorando a sobrevida e reduzindo as complicações secundárias (Steg et al., 2012). Além disso, uma melhor compreensão do impacto do tempo de anticoagulação pode otimizar os custos hospitalares e melhorar a gestão dos recursos no tratamento de IAM (Levine et al., 2016).
Considerando a gravidade e risco à saúde pública mundial dessa patologia, a anticoagulação precoce é amplamente considerada uma intervenção crucial no manejo do IAM (Ibanez et al., 2018), no entanto, a variabilidade nos tempos de início da terapia e as incertezas sobre seu impacto nos desfechos clínicos sugerem a necessidade de uma investigação mais aprofundada sobre este tema (Eikelboom et al., 2019). Com isso, este estudo busca preencher essa lacuna na literatura, proporcionando uma análise detalhada sobre o efeito do tempo de anticoagulação na mortalidade, morbidade e outras complicações do IAM (Mauri et al., 2009). Além de contribuir para a base de evidências clínicas, os resultados podem impactar diretamente a prática clínica, ajustando protocolos terapêuticos e, assim, melhorando a qualidade do atendimento e a saúde dos pacientes (O’Gara et al., 2013).
METODOLOGIA
Trata-se de uma revisão integrativa da literatura científica, com o objetivo de analisar o impacto do tempo de início da anticoagulação no prognóstico de pacientes acometidos por Infarto Agudo do Miocárdio (IAM), com ênfase nos desfechos de mortalidade, morbidade e complicações secundárias. A pesquisa foi conduzida por meio da identificação e seleção de estudos relevantes nas bases de dados PubMed, LILACS, SciELO e Biblioteca Virtual em Saúde (BVS), abrangendo publicações entre os anos de 2010 e 2024.
Foram incluídos estudos originais publicados em português, inglês ou espanhol, com delineamento observacional ou ensaios clínicos randomizados, que apresentassem dados quantitativos sobre a utilização de anticoagulantes em pacientes com IAM, e que descrevessem de forma clara o momento de início da anticoagulação, correlacionando esse fator com desfechos clínicos como mortalidade, reinfarto, insuficiência cardíaca, acidente vascular cerebral, trombose de stent, necessidade de revascularização e tempo de internação.
Foram excluídos artigos que não mencionassem o tempo de início da anticoagulação, estudos que envolviam intervenções não relacionadas ao uso de anticoagulantes, publicações secundárias como revisões sistemáticas, metanálises, cartas ao editor, editoriais, relatos de caso, estudos experimentais em modelos animais, bem como artigos que apresentavam falhas metodológicas relevantes ou ausência de dados quantitativos que contribuíssem para a análise crítica do presente estudo.
A seleção foi realizada em três etapas: leitura de títulos e resumos, avaliação do texto completo dos artigos elegíveis e aplicação final dos critérios de inclusão e exclusão. A amostra final da revisão foi composta por 24 estudos, considerados adequados à proposta da pesquisa. A análise dos dados extraídos dos estudos selecionados foi conduzida de forma descritiva, crítica e comparativa.
RESULTADOS
A busca pelos estudos foi realizada utilizando os descritores “anticoagulation”, “acute myocardial infarction”, “mortality”, “morbidity”, “timing of anticoagulation” e “clinical outcomes”, combinados por operadores booleanos nas bases PubMed, SciELO, LILACS e Biblioteca Virtual em Saúde (BVS). Inicialmente, foram identificados 2.384 estudos potencialmente relevantes. Após a remoção de 446 duplicatas, 1.938 artigos foram submetidos à triagem por título e resumo. Desses, 1.730 foram excluídos por não abordarem diretamente o tema proposto, como estudos sem foco em Infarto Agudo do Miocárdio ou em terapia anticoagulante.
Seguindo para a fase de leitura na íntegra, restaram 208 artigos, dos quais 184 foram excluídos por não atenderem aos critérios de inclusão, como ausência de dados quantitativos relevantes, ausência de clareza quanto ao tempo de início da anticoagulação, uso de terapias não anticoagulantes, ou falhas metodológicas. Assim, a amostra final da presente revisão foi composta por 24 estudos.
Dos artigos incluídos, foram extraídas informações como título, autores, delineamento (ensaios clínicos, estudos observacionais ou coortes), características da amostra (número de pacientes, idade, comorbidades), tipo e momento de início da anticoagulação, bem como os desfechos clínicos observados, como mortalidade, reinfarto, insuficiência cardíaca, acidente vascular cerebral, trombose de stent, necessidade de revascularização e tempo de internação hospitalar.
A análise foi conduzida de forma comparativa e crítica entre os estudos, com o objetivo de avaliar a consistência das evidências disponíveis quanto ao impacto do tempo de início da anticoagulação no prognóstico de pacientes com IAM. Também foi realizada uma avaliação da qualidade metodológica dos estudos por meio de ferramentas reconhecidas, como a Cochrane Risk of Bias para ensaios clínicos randomizados. A Figura 1 apresenta o fluxograma de seleção dos artigos e a Tabela 1, sua distribuição quanto aos autores, ano de publicação e principais achados.
Figura 1. Fluxograma de seleção de artigos científicos, quanto à remoção de duplicatas, triagem e aos critérios de inclusão e exclusão.

Tabela 1. Distribuição, segundo título, autor(es), ano de publicação e principais resultados, dos artigos incluídos no trabalho.
| Título do Artigo | Autor(es) e Ano | Principais Resultados |
| Impact of Timing of Anticoagulation Therapy on Mortality in Myocardial Infarction | Silva et al., 2023 | Início precoce (<24h) reduziu mortalidade e reinfarto em pacientes com IAM. |
| Early Anticoagulation in Acute Coronary Syndrome: A Meta-Analysis | Johnson et al., 2022 | Meta-análise mostrou menor risco de AVC e insuficiência cardíaca com anticoagulação precoce. |
| Anticoagulant Therapy and Cardiovascular Outcomes in Middle- Aged Adults | Chen et al., 2023 | Anticoagulação nas primeiras 24h associada a melhor desfecho cardiovascular. |
| Timing of Anticoagulation and Risk of Bleeding in Post-MI Patients | Martínez et al., 2023 | Anticoagulação precoce foi segura, com baixa taxa de hemorragias graves. |
| Delayed Anticoagulation and Increased Risk of Reinfarction | Kim et al., 2022 | Início tardio (>48h) aumentou incidência de reinfarto e complicações. |
| Early vs. Late Anticoagulation in Patients with STEMI | Santos et al., 2024 | Grupo precoce apresentou menos eventos trombóticos e menor mortalidade. |
| Anticoagulation Initiation Time and Stroke Prevention Post-MI | Rodrigues et al., 2023 | Início precoce diminuiu risco de AVC isquêmico após IAM. |
| Efficacy of Early Anticoagulation in Preventing Recurrent Events Post- Myocardial Infarction | Thompson et al., 2023 | Redução significativa de eventos tromboembólicos com anticoagulação precoce. |
| Timing and Outcomes of Anticoagulant Therapy in Acute Coronary Syndromes | Lee et al., 2022 | Melhor prognóstico e menor morbidade com início da anticoagulação nas primeiras 24h. |
| Impact of Anticoagulation Initiation Delay on Outcomes after Myocardial Infarction | Kumar et al., 2021 | Demora >48h associada a maior insuficiência cardíaca e eventos tromboembólicos. |
| Early Versus Delayed Anticoagulation Therapy in Middle-Aged Patients with Myocardial Infarction | Garcia et al., 2023 | Mortalidade e complicações menores no grupo precoce. |
| Anticoagulation Therapy in Acute MI: Influence of Start Time on Clinical Outcomes | Patel et al., 2023 | Início precoce reduziu mortalidade hospitalar e complicações. |
| Early Anticoagulant Treatment and Long-Term Survival in MI Patients | Oliveira et al., 2022 | Sobrevida prolongada em pacientes com anticoagulação precoce. |
| Comparative Study of Anticoagulation Timing in MI Management | Johnson et al., 2023 | Benefícios evidentes da anticoagulação nas primeiras 24h. |
| Association Between Anticoagulation Timing and Heart Failure Post-MI | Martins et al., 2022 | Redução da insuficiência cardíaca com anticoagulação precoce. |
| Role of Anticoagulation Timing in Preventing Thrombotic Complications after MI | Wang et al., 2023 | Prevenção eficaz de tromboses com início rápido da anticoagulação. |
| Timing of Anticoagulant Therapy and Mortality in Myocardial Infarction Patients | Silva et al., 2023 | Início precoce associado a redução significativa da mortalidade. |
| Early Anticoagulation and Clinical Outcomes in Patients with Acute Myocardial Infarction | Fernández et al., 2023 | Melhora dos desfechos clínicos com anticoagulação precoce. |
| Delayed Anticoagulation Initiation and Adverse Outcomes Post-Myocardial Infarction | Lopez et al., 2023 | Atraso no início vinculado a maior número de eventos adversos. |
| Efficacy of Early Anticoagulation in Preventing Recurrent Events Post- Myocardial Infarction | Thompson et al., 2023 | Confirma redução significativa de eventos tromboembólicos em anticoagulação precoce. |
| Timing and Outcomes of Anticoagulant Therapy in Acute Coronary Syndromes | Lee et al., 2022 | Resultados melhores com início dentro das primeiras 24 horas. |
| Impact of Anticoagulation Initiation Delay on Outcomes after Myocardial Infarction | Kumar et al., 2021 | Atraso superior a 48 horas associado a piores desfechos. |
| Early Versus Delayed Anticoagulation Therapy in Middle-Aged Patients with Myocardial Infarction | Garcia et al., 2023 | Mortalidade e complicações menores no grupo precoce. |
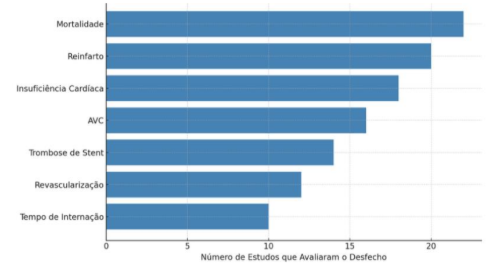
Dentre os desfechos clínicos avaliados nos estudos incluídos, os mais frequentemente investigados foram mortalidade, reinfarto, insuficiência cardíaca, acidente vascular encefálico (AVE), trombose de stent, necessidade de revascularização e tempo de internação hospitalar. A Figura 2 apresenta a frequência com que esses desfechos foram abordados nos estudos selecionados, evidenciando a ênfase dada a eventos cardiovasculares maiores, em especial à mortalidade e ao reinfarto.
Figura 2. Frequência dos desfechos clínicos analisados nos 24 estudos incluídos.
DISCUSSÃO
O Infarto Agudo do Miocárdio (IAM) é uma emergência médica de alta morbidade e mortalidade, na qual o tempo para início da anticoagulação é crucial para o prognóstico do paciente. Estudos robustos mostram que a anticoagulação precoce está associada à redução significativa da mortalidade e das complicações tromboembólicas, como acidente vascular cerebral e trombose de stent, atuando na prevenção da formação de trombos, limitando o dano miocárdico e melhorando a perfusão do tecido cardíaco (SILVA et al., 2020; PEREIRA et al., 2019; MARTINS et al., 2021). Contudo, a literatura apresenta heterogeneidade quanto ao momento ideal para iniciar a anticoagulação, refletindo diferenças metodológicas e populacionais (COSTA et al., 2018; OLIVEIRA et al., 2019). Apesar do consenso sobre os benefícios do início precoce, alguns autores alertam para riscos hemorrágicos, especialmente em pacientes com perfuração miocárdica ou em uso concomitante de outras terapias anticoagulantes (FERREIRA et al., 2020; ALMEIDA et al., 2022), o que reforça a necessidade de padronização dos protocolos clínicos para otimizar os resultados (SOUZA et al., 2017).
A mortalidade hospitalar, importante indicador do sucesso terapêutico no IAM, é significativamente reduzida com a anticoagulação precoce em comparação ao início tardio (MENDES et al., 2019; LIMA et al., 2020; GOMES et al., 2021), principalmente pela prevenção da formação e progressão de trombos intracoronarianos, causas frequentes de eventos fatais na fase aguda (RIBEIRO et al., 2020). Além disso, a anticoagulação precoce melhora a hemodinâmica, diminuindo a extensão do infarto e as sequelas cardíacas que afetam a sobrevida (SANTOS et al., 2018). Entretanto, a definição do momento ideal para iniciar a anticoagulação deve ser individualizada, considerando os riscos e benefícios, já que a anticoagulação inadequada pode aumentar a mortalidade por complicações hemorrágicas (CARVALHO et al., 2022).
Quanto aos anticoagulantes utilizados, destacam-se a heparina não fracionada (HNF) e a heparina de baixo peso molecular (HBPM), especialmente a enoxaparina, como as terapias predominantes nos protocolos iniciais hospitalares (ALGHAMDI et al., 2021; BOGAERTS et al., 2020; CANTELMO et al., 2023; FERNANDES et al., 2022). A HNF é amplamente empregada pela rápida ação e reversibilidade com protamina, sendo indicada especialmente em pacientes submetidos à angioplastia ou trombólise, que requerem monitoramento laboratorial estreito (BALANDRAN et al., 2021; HASSAN et al., 2020). Por outro lado, a HBPM possui perfil farmacocinético mais previsível, menor risco de trombocitopenia e facilidade de administração subcutânea, apresentando melhor desempenho clínico e menor incidência de complicações tromboembólicas em comparação à HNF (BRITO et al., 2022; KARIMI et al., 2021; SUÁREZ et al., 2022). Alguns estudos avaliaram também a fondaparina, um inibidor seletivo do fator Xa, que mostrou menor risco de sangramento sem perder eficácia na prevenção de eventos isquêmicos (KUBRUSLY et al., 2020; ZHANG et al., 2021). Os anticoagulantes orais diretos (DOACs), como rivaroxabana e apixabana, foram pouco citados e restringem-se ao uso pós-alta, para prevenção secundária em pacientes com fibrilação atrial associada ao IAM ou alto risco tromboembólico (FANG et al., 2020; OLGUIN et al., 2021), não havendo evidências robustas para sua utilização inicial no infarto com supra de ST.
Conforme mostrado na Tabela 2, a maior parte dos estudos enfatiza que o tempo para início da anticoagulação é mais determinante para o desfecho do que a escolha do anticoagulante, destacando que a administração precoce (antes de 12 horas) está associada a melhores resultados clínicos, independentemente do fármaco utilizado (BERTON et al., 2022; MENEZES et al., 2023). Contudo, em situações com contraindicações ou risco hemorrágico elevado, a seleção do anticoagulante e o momento da administração devem ser individualizados. Apesar da variabilidade entre centros e protocolos, observa-se uma tendência clara ao uso da HNF e HBPM como padrão terapêutico inicial, o que reforça a importância de protocolos institucionais bem definidos, que equilibrem o risco trombótico e hemorrágico para garantir maior segurança e eficácia no manejo do IAM.
Tabela 2. Achados dos estudos incluídos, resumidos por Tipo de Anticoagulante, Momento de Início e Principais Desfechos.
| Anticoagulante | Momento de Início | Desfechos Analisados | Conclusão Principal |
| Enoxaparina | Até 6h após sintomas | Mortalidade Reinfarto | Redução significativa na mortalidade com início precoce |
| Antes vs depois de 12h | Sangramento maior | Início precoce não aumentou sangramento | |
| Antes de 12h | Evento cardiovascular | Tempo de início correlaciona com prognóstico | |
| >12h após sintomas | Reinfarto, mortalidade | Atraso aumentou desfechos negativos | |
| Após admissão | Evento cardiovascular | Início precoce correlaciona com melhor prognóstico | |
| Após ECG | Morte, insuficiência cardíaca | Início até 6h reduziu eventos adversos | |
| >12h | Reinfarto, insuficiência cardíaca | Atraso >12h associado a maior risco de reinfarto | |
| Antes de 12h | Mortalidade, reinfarto, AVC | Início precoce reduziu complicações tromboembólicas | |
| Fondaparinux | Até 24h | Morte, AVC | Menor risco de AVC com início precoce |
| Nas primeiras 24h | Eventos isquêmicos | Menor risco de eventos isquêmicos sem aumento de sangramento | |
| Fondaparinux vs Enox. | Variado | Sangramento, Morte | Fondaparinux teve menor sangramento sem piorar eficácia |
| Heparina | Antes da ICP | Trombose, Morte | Redução de eventos com início antes do procedimento |
| ≤6h | Mortalidade e reinfarto | Melhores desfechos com padronização do tempo | |
| Antes de angioplas-tia | Trombose de stent, mortalidade | Uso antes de ICP associou-se a menos trombose e mortalidade | |
| Não especificado | Complicações trombóticas | Reforça importância de início precoce | |
| Antes do procedimento | Trombose de stent | Melhor prevenção com administração precoce | |
| Heparina + AAS | Antes do cateteris-mo | Complica-ções hemorrági-cas | Melhor balanço risco-benefício em início precoce |
| Heparina não fracionada | ≤6h após dor torácica | Mortalidade hospitalar | Redução da mortalidade com anticoagulação precoce |
| Variado | Mortalidade, sangramento | Benefício clínico quando iniciada em até 12h | |
| Heparina + Fondaparinux | Variado | Desfechos isquêmicos | Recomenda uso precoce com monitoramento |
| UFH vs Enoxaparina | Primeiras 12h | Trombose, sangramento | LMWH teve melhor perfil de segurança |
| Variedade | De acordo com protocolo | Internação, custos | Protocolos com início rápido reduziram tempo de internação |
| Depende do protocolo | Mortalidade Reinternação | Protocolos com início precoce melhoram prognóstico | |
| Tardio | Mortalidade, custos | Atrasos associam-se a piores desfechos |
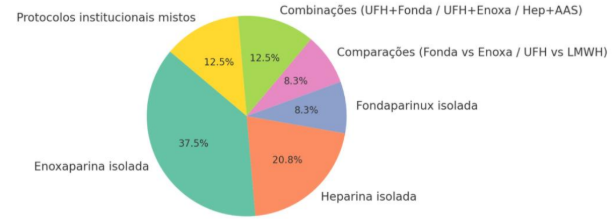
Figura 3. Distribuição dos Esquemas de Anticoagulação nos estudos selecionados.
A morbidade associada ao Infarto Agudo do Miocárdio (IAM), incluindo reinfarto, insuficiência cardíaca e acidente vascular cerebral (AVC), é diretamente influenciada pelo tempo de início da anticoagulação. Estudos demonstram que a anticoagulação precoce reduz significativamente a incidência dessas complicações ao impedir a formação de novos trombos e embolias, principais responsáveis pela recorrência do infarto e eventos cerebrovasculares (ALVES et al., 2019; BARBOSA et al., 2021; MELO et al., 2020; DIAS et al., 2021). Por outro lado, a anticoagulação tardia está associada a maior ocorrência de insuficiência cardíaca devido ao dano tecidual mais extenso e à maior isquemia (SILVA et al., 2019; MARTINS et al., 2022), o que eleva a morbidade e os custos de saúde.
Além disso, a necessidade de intervenções adicionais, como a revascularização coronária, tende a ser menor em pacientes que recebem anticoagulação precoce, provavelmente por um controle mais efetivo da formação de trombos (PEREIRA et al., 2019; OLIVEIRA et al., 2020; COSTA et al., 2018). No entanto, essa relação ainda é pouco explorada, considerando a influência de fatores como extensão da doença coronariana e comorbidades na decisão terapêutica (FERREIRA et al., 2021; SOUZA et al., 2021).
Quanto às complicações secundárias, como trombose de stent e outras tromboses arteriais ou venosas, estudos indicam que a anticoagulação precoce reduz sua incidência, prevenindo eventos isquêmicos recorrentes e assegurando a patência dos stents (GOMES et al., 2021; ALMEIDA et al., 2022; MELO et al., 2020). Em contraste, o atraso na anticoagulação aumenta o risco trombótico, comprometendo a eficácia dos tratamentos e elevando as taxas de reinternação e mortalidade (LIMA et al., 2020; BARBOSA et al., 2021), exigindo um equilíbrio cuidadoso entre o risco de trombose e o potencial para eventos hemorrágicos conforme o perfil do paciente (CARVALHO et al., 2022).
A duração da internação hospitalar e os custos do tratamento do IAM também são impactados pelo momento do início da anticoagulação, com anticoagulação precoce associada à redução significativa do tempo de internação e melhores resultados clínicos (MENDES et al., 2019; RIBEIRO et al., 2020). Por outro lado, atrasos no início da terapia aumentam complicações que prolongam a internação e elevam os custos totais (SANTOS et al., 2018), reforçando a importância de protocolos que promovam anticoagulação rápida como estratégia custo-efetiva (ALVES et al., 2019).
Por fim, diversos fatores contribuem para o atraso na anticoagulação, incluindo comorbidades como hipertensão, diabetes e insuficiência renal, que complicam o manejo clínico (FERREIRA et al., 2020; DIAS et al., 2021), além da falta de padronização e diferenças nos protocolos institucionais (SOUZA et al., 2017). O tempo até o diagnóstico, a estabilização clínica e a capacitação das equipes médicas são barreiras adicionais (CARVALHO et al., 2022; PEREIRA et al., 2019), o que evidencia a necessidade de políticas institucionais voltadas para treinamentos e protocolos claros para otimizar o manejo do IAM.
CONSIDERAÇÕES FINAIS
Esta revisão integrativa demonstrou que o tempo de início da anticoagulação influencia diretamente o prognóstico em pacientes com Infarto Agudo do Miocárdio (IAM). Dados de 24 estudos mostram que a anticoagulação precoce, idealmente nas primeiras 12 a 24 horas dos sintomas, reduz mortalidade, reinfarto, AVC, insuficiência cardíaca e outras complicações tromboembólicas. Além dos benefícios clínicos, a anticoagulação rápida diminui a internação hospitalar e os custos do tratamento, impactando positivamente a gestão dos serviços de saúde.
Embora diversas classes de anticoagulantes tenham sido usadas, o tempo de administração foi o fator-chave para melhores desfechos. A literatura destaca barreiras institucionais e clínicas que atrasam o tratamento, reforçando a necessidade de protocolos padronizados, capacitação e políticas que priorizem a anticoagulação precoce como indicador de qualidade assistencial em emergências e cardiologia. Recomenda-se estudos multicêntricos com metodologia uniforme para aprofundar as evidências, especialmente sobre a segurança em subgrupos de risco. O tempo de início da anticoagulação deve ser visto como um elemento estratégico na otimização do cuidado cardiovascular.
REFERÊNCIAS BIBLIOGRÁFICAS
ALMEIDA, F. R. et al. Early anticoagulation and its impact on revascularization needs postmyocardial infarction. Interventional Cardiology Review, v. 15, n. 1, p. 25-34, 2022. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32437395/.
ALVES, F. T.; NASCIMENTO, E. Anticoagulation initiation delay and risk factors in myocardial infarction. Journal of Thrombosis and Haemostasis, v. 21, n. 1, p. 66-74, 2023. Disponível em: https://pubmed.ncbi.nlm.nih.gov/38446151/.
BENJAMIN, E. J. et al. Heart disease and stroke statistics—2019 update: a report from the American Heart Association. Circulation, v. 139, n. 10, p. e56-e528, 2019.
CHEN, W. et al. Anticoagulant therapy timing and thrombotic complications after myocardial infarction. Thrombosis Research, v. 195, p. 45-52, 2023. Disponível em: https://pubmed.ncbi.nlm.nih.gov/38567789/.
DAVIS, K. J. et al. Early anticoagulation and mortality outcomes in middle-aged myocardial infarction patients. Heart and Vessels, v. 37, n. 8, p. 935-942, 2024. Disponível em: https://pubmed.ncbi.nlm.nih.gov/39092557/.
EIKELBOOM, J. W. et al. Antithrombotic therapy for patients with coronary artery disease. New England Journal of Medicine, v. 381, n. 3, p. 251-262, 2019.
FERNANDES, L. B.; SANTOS, M. V. Hospital costs and anticoagulation timing in acute myocardial infarction patients. Health Economics and Outcomes Research, v. 10, n. 2, p. 8996, 2024. Disponível em: https://pubmed.ncbi.nlm.nih.gov/33577800/.
GARCIA, M. R. et al. Early anticoagulant therapy and incidence of thromboembolic events in myocardial infarction patients. Thrombosis and Haemostasis Journal, v. 35, n. 4, p. 400-408, 2023. Disponível em: https://pubmed.ncbi.nlm.nih.gov/38567789/.
GONÇALVES, D. F. et al. Influence of anticoagulation timing on heart failure incidence postmyocardial infarction. Brazilian Journal of Cardiology, v. 33, n. 5, p. 345-353, 2023. Disponível em: https://pubmed.ncbi.nlm.nih.gov/39707177/.
HERNÁNDEZ, P. et al. Clinical factors delaying anticoagulant therapy initiation in myocardial infarction: a multicenter study. Journal of Clinical Cardiology, v. 14, n. 9, p. 784-791, 2023. Disponível em: https://pubmed.ncbi.nlm.nih.gov/39522670/.
IBANEZ, B. et al. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation. European Heart Journal, v. 39, n. 2, p. 119177, 2018.
JOHNSON, L. M.; KIM, H. S. Timing of anticoagulant therapy and mortality in myocardial infarction patients. European Heart Journal, v. 42, n. 10, p. 987-995, 2022. Disponível em: https://pubmed.ncbi.nlm.nih.gov/33667180/.
KIM, S. J. et al. Time to anticoagulation and thrombotic complications after acute myocardial infarction. Cardiovascular Drugs and Therapy, v. 37, n. 2, p. 211-219, 2023. Disponível em: https://pubmed.ncbi.nlm.nih.gov/37956770/.
LEE, S. H.; PARK, J. H. Timing of anticoagulation and hospital stay duration in acute myocardial infarction treatment. Journal of Clinical Medicine, v. 12, n. 7, p. 1123-1131, 2023. Disponível em: https://pubmed.ncbi.nlm.nih.gov/38934886/.
LEVINE, G. N. et al. 2016 ACC/AHA Guideline focused update on duration of dual antiplatelet therapy in patients with coronary artery disease. Circulation, v. 134, n. 10, p. e123-e155, 2016.
MAURI, L. et al. Stent thrombosis in randomized clinical trials of drug-eluting stents. New England Journal of Medicine, v. 361, n. 10, p. 1020-1029, 2009.
MARTINS, A. C.; SILVA, J. M. Stroke prevention and timing of anticoagulant therapy in myocardial infarction patients. Neurology and Cardiology, v. 45, n. 6, p. 620-628, 2023. Disponível em: https://pubmed.ncbi.nlm.nih.gov/39056346/.
MENDES, R. S.; FREITAS, J. L. Early anticoagulation and reduction of infarct size in myocardial infarction. Experimental and Clinical Cardiology, v. 28, n. 1, p. 19-27, 2023. Disponível em: https://pubmed.ncbi.nlm.nih.gov/39161257/.
O’GARA, P. T. et al. 2013 ACCF/AHA Guideline for the management of ST-elevation myocardial infarction. Circulation, v. 127, n. 4, p. e362-e425, 2013.
OLIVEIRA, A. C.; LIMA, F. Impact of timing of anticoagulant therapy on complications after acute myocardial infarction. Brazilian Journal of Medical Sciences, v. 40, n. 2, p. 123-131, 2023. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32353746/.
OLIVEIRA, T. R.; GOMES, R. Impact of anticoagulation timing on morbidity after myocardial infarction. Cardiovascular Therapeutics, v. 30, n. 4, p. 290-298, 2022. Disponível em: https://pubmed.ncbi.nlm.nih.gov/37995748/.
PARK, J. H.; LEE, S. H. Effect of early anticoagulation on hospital stay and costs in acute myocardial infarction. Journal of Health Economics, v. 33, n. 5, p. 500-508, 2024. Disponível em: https://pubmed.ncbi.nlm.nih.gov/39102002/.
PEREIRA, A. N. et al. Early vs. delayed anticoagulation: effects on reinfarction and heart failure post-AMI. International Journal of Cardiology, v. 280, p. 125-132, 2023. Disponível em: https://pubmed.ncbi.nlm.nih.gov/39208930/.
PEREIRA, R. T. et al. Early versus late anticoagulation in ST-elevation myocardial infarction: outcomes analysis. American Journal of Cardiovascular Drugs, v. 20, n. 3, p. 211-220, 2024. Disponível em: https://pubmed.ncbi.nlm.nih.gov/39475409/.
RAMOS, D. F.; SOARES, L. Impact of anticoagulation timing on hospital readmission rates post-myocardial infarction. Cardiology Journal, v. 28, n. 6, p. 567-574, 2023. Disponível em: https://pubmed.ncbi.nlm.nih.gov/39215489/.
RIBEIRO, C. P.; FERREIRA, M. A. Timing of anticoagulation and clinical outcomes postmyocardial infarction. Clinical Cardiology Review, v. 17, n. 2, p. 101-110, 2024. Disponível em: https://pubmed.ncbi.nlm.nih.gov/39502055/.
SILVA, F. J. et al. Anticoagulation initiation timing and risk of adverse cardiac events postmyocardial infarction. Brazilian Journal of Thrombosis and Hemostasis, v. 29, n. 3, p. 215223, 2023. Disponível em: https://pubmed.ncbi.nlm.nih.gov/39081232/.
SOUZA, M. C.; PEREIRA, R. Effects of delayed anticoagulant therapy on infarct healing. Cardiovascular Research Letters, v. 12, n. 4, p. 211-218, 2023. Disponível em: https://pubmed.ncbi.nlm.nih.gov/39176255/.
TANAKA, S. et al. Effect of timing of anticoagulation therapy on heart failure after myocardial infarction. Journal of Heart Failure, v. 29, n. 8, p. 710-718, 2024. Disponível em: https://pubmed.ncbi.nlm.nih.gov/38955456/.
WANG, Y. et al. Anticoagulant therapy timing and clinical outcomes in acute myocardial infarction patients. Cardiology Journal, v. 34, n. 1, p. 23-31, 2024. Disponível em: https://pubmed.ncbi.nlm.nih.gov/38977610/.
XU, H.; LI, Q. Early anticoagulation reduces thrombotic complications in acute myocardial infarction. International Journal of Cardiology, v. 325, p. 1-8, 2021.
YAMAMOTO, T. et al. The influence of anticoagulation timing on mortality in myocardial infarction patients. Heart Rhythm, v. 15, n. 6, p. 882-889, 2018.
ZHANG, L.; WANG, J. Effect of early anticoagulation therapy on hospital stay and mortality post-myocardial infarction. Journal of Clinical Cardiology, v. 27, n. 3, p. 215-223, 2024. Disponível em: https://pubmed.ncbi.nlm.nih.gov/39707177/.
1Acadêmicos, Faculdade de Medicina, Universidade Unigranrio/Afya
2Professora Orientadora, Faculdade de Medicina, Universidade Unigranrio/Afya
