REGISTRO DOI: 10.5281/zenodo.10064189
Neila Dutra Tonello1
Ricardo Cervini1,2
Claudriana Locatelli1,2
Ariana Centa1,2
RESUMO
O câncer de colo do útero é a terceira causa de morte em mulheres no Brasil estando intimamente relacionado à infecção pelo vírus HPV, mas sabe-se que não é a única condição para o desenvolvimento da doença. O presente estudo tem como objetivo analisar como a pandemia da Covid-19 afetou as coletas de preventivo (citopatológico), além da frequência de lesões induzidas em mulheres atendidas pelo Sistema Único de Saúde do município de Caçador – SC, com alterações citopatológicas e sua relação com fatores de risco. A amostra foi composta por exames citopatológicos cérvico-vaginais alterados entre 01/01/2022 e 31/08/2022 associados a análise do prontuário médico. Os resultados mostram que a maioria das pacientes têm filhos, não foram imunizadas contra HPV e não fazem uso de preservativos. Relacionando com o grau de lesão, observa-se um número significativo de pacientes entre 15 e 25 anos. Conclui-se, portanto, que a amostra analisada apresenta diminuição na coleta de preventivos durante o período de pandemia mostrando a necessidade de estratégias de política pública que melhorem as medidas de prevenção da doença.
Palavras-chave: Covid-19. HPV. Papilomavírus humano. Saúde da mulher.
introdução
O câncer de colo do útero é uma patologia progressiva, lenta e com alta relevância, principalmente nos países em desenvolvimento.1 Tal câncer tem relevância significativa, pois 604 mil novos casos por ano no mundo serão diagnosticados2. Deste modo, é responsável por 342 mil óbitos por ano, sendo uma das principais causa de mortes por câncer em mulheres no mundo. No Brasil, em 2020, estimaram-se 16.590 novos casos sendo a segunda causa de morte de mulheres por câncer no país.
Sabe-se que a infecção pelo Papilomavírus Humano (HPV), que pertence à família Papovarida, é uma condição essencial para a manutenção e a progressão das lesões precursoras e sua evolução para câncer de colo do útero.3 Existem mais de 200 tipos de HPV dos quais 40 infectam o ser humano. Dentre os tipos de HPV existem alguns que apresenta maior potencial oncogênico, como o HPV-16 e o HPV-18, que são responsáveis por 98% dos casos de câncer de colo do útero.1 Dentre os fatores associados à infecção pelo HPV estão comportamentos com múltiplos parceiros sexuais, hábitos de vida, condições de higiene, multiparidade, vacinação, educação em saúde e nutrição.4,5
A classificação das lesões induzidas pelo HPV é avaliada por exames citológicos e histológicos. O exame preventivo citopatológio (Papanicolau) utiliza o Sistema de Bethesda classificando os resultados de acordo com o tipo celular afetado, epitélio escamoso ou glandular. Para as lesões das células escamosas o resultado é classificado em células escamosas atípicas de significado indeterminado (ASC-US), células escamosas atípicas onde não se pode descartar a lesão intraepitelial escamosa de alto grau (ASC-H) e em lesão intraepitelial de baixo e alto grau (LSIL e HSIL respectivamente). Por outro lado, o resultado da biópsia classifica histologicamente as lesões pré-malignas em neoplasia intraepitelial cervical (NIC) I, II e III.6
O Ministério da Saúde preconiza que mulheres entre 25 e 64 anos de idade, ou que já tenham iniciado atividade sexual, devem realizar o exame preventivo anualmente ou a cada dois anos quando os últimos dois exames não constataram nenhuma alteração.7
O desenvolvimento de lesões induzidas pelo HPV, com posterior possibilidade de desenvolvimento adenocarcinoma e carcinoma de células escamosas do colo uterino, está intimamente ligado a vários fatores de risco, os quais incluem tanto fatores socioeconômicos quanto ginecológicos.8
É notório que a infecção pelo HPV é o principal fator de risco para o desenvolvimento do câncer de colo de útero, além disso, alguns comportamentos sexuais como elevado número de parceiros, geralmente sem uso de preservativos, proporciona maiores chances de contágio de outras doenças sexualmente transmissíveis como clamídia e imunossupressão pelo HIV.9
Esse tipo de câncer e suas lesões precursoras apresentam etiologia bastante complexa. Fatores como tabagismo, multiplicidade de parceiros sexuais, início precoce da vida sexual, multiparidade, uso de anticoncepcionais hormonais, condições de higiene, vacinação contra o HPV e estado nutricional parecem estar envolvidos na gênese destas patologias.10,11
A vacinação contra a infecção pelo HPV pelo Programa Nacional de Imunização (PNI) começou em 2014 com o público-alvo sendo meninas de 11 a 13 anos e meninos de 12 a 13 anos que não tivessem iniciado sua vida sexual e pelos melhores resultados na produção de anticorpos. Posteriormente, tal faixa etária ampliou-se para 9 a 26 anos de idade visando a maior cobertura vacinal, pois outro fator de risco para o desenvolvimento de neoplasias é a baixa cobertura vacinal.12
O câncer de colo do útero é a terceira causa de morte em mulheres no Brasil estando intimamente relacionado à infecção pelo vírus HPV. Por ser uma doença de início assintomático faz com que o exame preventivo (Papanicolau) se torne de suma importância para o rastreio precoce e um melhor prognóstico para as pacientes.13
Diante desse fato, saber como a pandemia do coronavírus SARS-CoV-2 afetou as políticas públicas de rastreio de lesões induzidas pelo HPV e a realização dos exames preventivos nas mulheres atendidas nas Unidades Básica de Saúde (UBSs) de Caçador-SC pode auxiliar em importantes ações públicas imprescindíveis à saúde da mulher que visem a minimizar as consequências deste possível problema.
Diante disso, fez-se necessário avaliar o impacto da pandemia do coronavírus SARS-CoV-2 na realização de exames preventivos (Papanicolau) em mulheres atendidas nas Unidades Básicas de Saúde (UBS) do município de Caçador e identificar os principais fatores de risco associados ao desenvolvimento de lesões induzidas pelo HPV e câncer de colo do útero.
METODOLOGIA
População e Amostra
O presente trabalho foi aprovado pelo Comitê de Ética em Pesquisa (CEP) sob protocolo de número 5.555.226.
A população avaliada no estudo foi composta por mulheres atendidas nas Unidades Básicas de Saúde do município de Caçador no estado de Santa Catarina. Foi avaliado o número de exames preventivos realizados no munícipio nos anos de 2018 a 2022 e os prontuários das mulheres atendidas no período de janeiro a agosto de 2022. Foram incluídos no estudo os prontuários de pacientes do sexo feminino, com idade entre 24 e 65 anos e que fizeram consultas de prevenção de saúde da mulher. Como critério de exclusão não foram analisados prontuários de pacientes que foram submetidas à histerectomia total.
Delineamento Experimental
O número de exames preventivos realizados no munícipio de Caçador-SC nos anos de 2018 a 2022, assim como os resultados encontrados em tal exame, foram avaliados utilizando o Siscan, sistema que integra Sistemas de Informação do Câncer do Colo do Útero (Siscolo) e do Câncer de Mama (Sismama), o qual tem por objetivo, enquanto ferramenta de gestão, fortalecer as ações de controle e prevenção destes cânceres.
Os dados analisados nos prontuários das pacientes incluídas no estudo foram: idade, tabagismo, vacinação contra HPV, número de gestações, partos normais e cesáreos, abortos, infecções sexualmente transmissíveis (ISTs), comportamento sexual, utilização de anticoncepcionais e preservativos, presença de lesões induzidas pelo HPV e câncer de colo do útero.
Análise dos Dados Obtidos
Os dados obtidos na análise dos prontuários foram apresentados à Secretária Municipal da Saúde como um instrumento informativo de dados em relação à saúde básica das mulheres do município. Compararam-se os números de consultas de saúde da mulher com realização de exames preventivos antes, durante e após a pandemia da Covid-19 a fim de avaliar a quantidade de exames preventivos realizados e se as características das lesões HPV induzidas podem estar relacionadas com a falta de realização de exames preventivos. Ainda, foram avaliados os principais fatores de risco associados às lesões induzidas pelo HPV e câncer de colo do útero.
RESULTADOS
Exames Preventivos Realizados no Período Pré e Pós-Pandemia
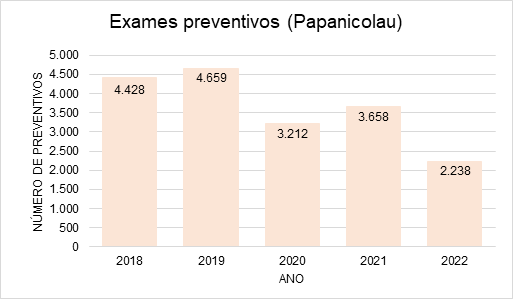
Para avaliar como o número de exames citopatológicos realizados pelo Sistema Único de Saúde (SUS) de Caçador – SC foi impactado pela pandemia da Covid-19 foi analisada a quantidade de preventivos realizados nos últimos 5 anos no município, assim como os resultados do exame, utilizando os dados disponíveis no Siscan, conforme apresentado na Tabela 1 e na Figura 1.
Nos anos de 2018 e 2019 a quantidade de exames preventivos realizados foi muito parecida tendo um número de 4.428 e 4.659 exames realizados por ano, respectivamente. No ano de 2020 é possível observar uma redução de 31% na quantidade de exames preventivos realizados, possivelmente causado pela pandemia da Covid-19 e pela baixa procura das pacientes, foram realizados apenas 3.212 exames. Tal aspecto também foi observado no ano de 2021, mas com um leve aumento da procura nos atendimentos chegando a 3.658, ainda abaixo da média dos anos anteriores à pandemia. No período de janeiro a agosto do ano de 2022 foram coletados 2.238 exames preventivos indicando um aumento na realização do Papanicolau.
Tabela 1. Número geral dos exames citopatológicos pelo SUS e as lesões geradas pela infecção do HPV em mulheres no município de Caçador-SC desde o ano de 2018 até agosto de 2022
Ano 2018 2019 2020 2021 2022 Quantidade 4.428 4.659 3.212 3.658 2.238 Resultado citopatológico ASC- US 89 81 42 42 24 ASC-H 23 10 12 18 8 Lesão IE Baixo Grau (LSIL) 13 21 11 9 31 Lesão IE Alto Grau (HSIL) 3 11 11 4 16
Figura 1. Número de exames preventivos realizados por ano no SUS em Caçador-SC
A Tabela 1 mostra que o número de lesões intraepiteliais LSIL aumentou no período após a pandemia, tendo um resultado de 31 lesões diagnosticadas de janeiro a setembro quando em 2018 e 2019 foram 13 e 21 lesões LSIL. Da mesma forma, o número de lesões HSIL passou de 3 e 11 em 2018 e 2019, respectivamente, para 16 até setembro de 2022. Por outro lado, os resultados ASC-US (atipia de células escamosas de significado indeterminado) e ASC-H (células atípicas não podendo descartar as lesões de alto grau) diminuíram após a pandemia.
Perfil das Mulheres com Alteração no Exame Citopatológico Realizado em 2022
O presente estudo avaliou o prontuário de 95 mulheres das 2.238 que estiveram em consultas da saúde da mulher nas UBSs no período de janeiro a agosto de 2022. Os prontuários avaliados foram de mulheres em que foi encontrado algum tipo de alteração no resultado do exame citopatológico.
Dentre os prontuários das pacientes analisadas observa-se uma idade máxima de 76 anos e a mínima de 15 anos, com uma média de idade de 36,66 anos conforme Tabela 2. A faixa etária com maior índice de realização de preventivo foi na de mulheres de 15 a 25 anos, com 31 exames, seguido de mulheres entre 35 e 45 anos, com 19 exames realizados. Pode-se observar que, a partir dos 45 anos, quanto maior a idade menor é a realização do preventivo.
Tabela 2. Faixa etária das pacientes analisadas no período de janeiro a agosto de 2022
Faixa etária Número de pacientes % 15-25 31 32,63% 25-35 18 18,95% 35-45 19 20,00% 45-55 15 15,79% 55-65 6 6,32% 65-75 5 5,26% 75-85 1 1,05% Total 95 100,00%
Com relação ao tipo de alteração encontrada nos resultados do exame preventivo, na avaliação citológica, realizados de janeiro a agosto de 2022 foram identificadas 65 mulheres com resultado ASC-US, 7 mulheres com alteração do tipo ASC-H e 14 com LSIL, conforme Tabela 3. Nos prontuários de nove mulheres não constava o resultado do exame.
Tabela 3 – Alterações de células epiteliais (janeiro a agosto de 2022)
Tipo de lesão Contagem ASC-US 65 ASC-H 7 LSIL 14
Os fatores de risco associados à infecção pelo HPV e ao desenvolvimento de câncer de colo do útero presentes nas mulheres participantes do estudo foram avaliados e estão apresentados a seguir.
A anticoncepção hormonal pode ter influência no desenvolvimento do HPV, sendo assim, avaliou-se o uso de hormônios como anticoncepção. Diante disso, 60 mulheres não utilizavam hormônios, totalizando 63,16% e 35 pacientes utilizam preservativo ou fizeram laqueadura, totalizando 36,84%, conforme apresentado na Tabela 4.
Na população estudada, observa-se que das 95 mulheres avaliadas6 tiveram diagnóstico de alguma IST. Entende-se que o histórico familiar para câncer possa ter relação a um maior risco de desenvolver as lesões malignas sendo que 24 mulheres (25,26%) apresentavam casos de câncer na família (Tabela 4).
Outro fator de risco associado ao desenvolvimento de câncer de colo de útero avaliado foi o tabagismo. Foi identificado que 83,2% das mulheres não fumavam, enquanto 16 pacientes (16,8%) eram tabagistas, com idade mínima de 17 anos e máxima de 60 anos e destas 6 foram diagnosticadas com lesões histopatológicas NIC (dados mostrados a seguir).
Tabela 4 – Fatores de risco para o desenvolvimento de lesões no colo uterino associados ao hábito de vida das pacientes atendidas na UBS no período de janeiro a agosto de 2022 no município de Caçador-SC
Número de mulheres % Média Idade Idade Max. Idade Min. Desvio Padrão Anticoncepção Não 60 63,16 40,9 76 15 16,89 Sim 35 36,84 29,4 49 15 9,01 Tabagismo Não 79 83,16 37,1 76 15 15,96 Sim 16 16,84 34,8 60 17 13,07 ISTs Não 89 93,68 37,4 76 15 15,51 Sim 6 6,32 25,3 39 17 9,93 Hist. Familiar Não 71 74,74 35,9 72 15 14,23 Sim 24 25,26 38,9 76 16 18,84
A Tabela 5 evidencia que 66 (30,53%) mulheres com alteração no exame citopatológico tiveram filho, dessas, 12,89%, ou seja, 17 pacientes tiveram um filho, 18,95% tiveram dois filhos e 32,63% tiveram três ou mais gestações mostrando que a maioria das pacientes que desenvolveram algum tipo de alteração têm um filho ou mais. Foi encontrado, ainda, 13 pacientes que em algum momento tiveram aborto representando 13,68% dos prontuários analisados. Dentre o tipo de parto escolhidos pelas pacientes 29 optaram por cesariana e 46 pacientes parto normal, a qual foi a mais predominante.
Tabela 5 – Números de gestações de mulheres que realizaram o exame citopatológico pelo SUS entre janeiro e agosto de 2022 em Caçador- SC.
Gestação N % Gestação Sim 66 69,47 Não 29 30,53 Parto Cesário Sim 29 30,53 Não 66 69,47 Parto Normal Sim 46 48,42 Não 49 51,58 Aborto Sim 13 13,68 Não 82 86,32
Com relação a vacinação foi encontrado, na análise de prontuários, que 5 pacientes realizaram a vacina, representando 5,3%. A idade média das mulheres vacinadas foi de 28 anos, sendo a mínima de idade 15 anos e a máxima 44 anos, conforme apresentado na Tabela 6. Destas 5, apenas 1 mulher realizou a vacina dentro da programação do calendário vacinal, enquanto as demais receberam a vacina após o diagnóstico da alteração no colo uterino. Diante disso, o índice de imunização é baixo no grupo estudado.
Tabela 6 – Perfil da imunização contra o HPV das pacientes atendidas na UBS no período de janeiro a agosto de 2022 no município de Caçador-SC.
Máxima de idade Mínima de idade Média n % Sim 44 15 28 5 5,3% Não 76 15 38,7 90 94,7%
A Tabela 7 apresenta a relação entre as lesões LSIL e os fatores de risco associados para o desenvolvimento das lesões induzidas pelo HPV e câncer de colo do útero. Conforme observado, 14 pacientes tiveram o citopatológico com alteração LSIL, tendo uma média de idade de 30,8 anos, sendo a mais jovem com 19 anos e a idade máxima de 73 anos. Das mulheres com alteração LSIL 8 passaram por gestação, nenhuma delas era tabagista, 4 faziam uso de anticoncepção hormonal e possuíam histórico familiar de câncer. Apenas uma delas recebeu a vacina contra o HPV. Resultados com alterações HSIL não foram encontrados na análise de dados dos prontuários.
Tabela 7 – Perfil das pacientes analisadas com citopatológico com lesões LSIL e o fatores de risco associados ao desenvolvimento da oncogênese do HPV nas UBSs no período de janeiro a agosto de 2022 no município de Caçador-SC
LSIL N % Idade Média Idade Max. Idade Min Desvio Padrão Idade Não 81 85,26 37,7 76 15 15,41 Sim 14 14,74 30,8 73 19 15,00 Variáveis N % Gestações Sim 8 57,14 Não 6 42,86 Tabagismo Sim 0 0 Não 14 100 Anticoncepção Sim 4 28,57 Não 10 71,43 ISTs Sim 3 21,43 Não 11 78,57 Vacinação HPV Sim 1 7,14 Não 13 92,86 Hist. Familiar Sim 4 28,57 Não 10 71,43
Dos prontuários analisados, 27 mulheres tiveram resultado histopatológico de biópsia com lesões NIC I, II ou III, sendo um total de quinze, sete e cinco mulheres com diagnóstico de cada grau, respectivamente. As quinze pacientes que foram diagnosticadas com NIC I apresentaram fatores de risco associado para o desenvolvimento de câncer de colo de útero. Dessas, 53,33% usavam algum tipo de hormônio como anticoncepção, 13,3% eram tabagistas e 20% tinham algum fator familiar para câncer (Tabela 8).
Tabela 8 – Número de pacientes com histopatológico NIC I alterado e o perfil das pacientes analisadas
Classificação da lesão Número de pacientes NIC I 15 Número de mulheres % Média Idade Idade Max. Idade Min. Anticoncepção Sim 8 53,33 26,9 38 15 Não 7 46,67 35,8 50 18 Tabagismo Sim 2 13,33 28 38 18 Não 13 86,67 31,5 50 15 IST’s Sim 2 13,33 19 20 18 Não 13 86,67 32,9 50 15 Hist. Familiar Sim 3 20 26,6 32 21 Não 12 80 32,1 50 15
A Tabela 9 mostra que sete pacientes possuíam diagnóstico de NIC II, mas apenas uma das pacientes usavam método hormonal como anticoncepção, uma fazia uso de cigarro e uma tinha histórico familiar para câncer. Nenhuma tinha IST diagnosticada.
Tabela 9 – Número de pacientes com histopatológico NIC II alterado e o perfil das pacientes analisadas
Classificação da lesão Número de pacientes NIC II 7 Número de mulheres % Média Idade Idade Max. Idade Min. Anticoncepção Sim 1 14,29 38,0 38 38 Não 6 85,71 45,5 68 24 Tabagismo Sim 1 14,29 60 60 60 Não 6 85,71 41,8 68 24 ISTs Sim 0 0 X x x Não 7 100 44,4 68 24 Hist. Familiar Sim 1 14,29 60 60 60 Não 6 85,71 41,8 68 24
Dentre as mulheres incluídas no estudo, cinco pacientes apresentaram lesão com grau NIC III, uma tinha algum tipo de IST, uma faziam uso de anticoncepção hormonal e uma tinha histórico familiar para câncer. Ainda, duas eram tabagistas.
Tabela 10 – Número de pacientes com histopatológico NIC III alterado e o perfil das pacientes analisadas
Classificação da lesão Número de pacientes NIC III 5 Número de mulheres % Média Idade Idade Max. Idade Min. Anticoncepção Sim 1 20 29 29 29 Não 4 80 29,4 62 34 Tabagismo Sim 2 40 34 39 29 Não 3 60 48,3 62 34 ISTs Sim 1 20 39 39 39 Não 4 80 43,5 62 34 Hist. Familiar Sim 1 20 29 29 29 Não 4 80 29,4 62 34
DISCUSSÃO
A infecção pelo vírus HPV é uma condição essencial para a manutenção e a progressão das lesões precursoras e promove a evolução para o câncer de colo do útero. Entretanto, também, deve-se levar em consideração que cofatores influenciam o risco dessa progressão, ou seja, principalmente estilo de vida, uso de contraceptivos hormonais, idade, histórico familiar, número de filhos e tabagismo3,14.
O HPV é um vírus DNA que apresenta tropismo por células epiteliais causando infecções na pele e mucosas. O HPV começou a ser estudado como possível causador de neoplasia de colo do útero na década de 70. A partir disso, o HPV foi catalogado em mais de 200 tipos, sendo que 40 acometem a mucosa do aparelho genital.15
Acredita-se que o HPV consiga infectar as células da camada basal por meio de microlesões ou microlaceração da pele e da mucosa durante a relação sexual, ou por contato com objetos contaminados em situações de risco. Durante o processo de infecção, o vírus perde o capsídeo e ocorre o transporte do genoma para o núcleo da célula hospedeira, na qual persistirá como DNA extracromossomal.5
O câncer surge a partir de alterações no DNA que causam alterações no ciclo celular, maturação celular e no reparo de tecidos após lesões. Essas alterações causam erros nesses mecanismos ocorrendo desregulação do processo mitótico que resultarão em células potencialmente oncogênicas.16 O exame de citologia oncótica convencional (teste de Papanicolau) é um exame fácil, rápido e eficaz para rastreio e diagnóstico de lesões HPV positivas que podem evoluir para câncer, sendo um exame preventivo essencial.17
Diante disso, no perfil das mulheres analisadas no presente estudo foi possível observar que a faixa etária entre 15 e 25 anos teve mais prevalência de alterações no preventivo. Mulheres jovens são suscetíveis à infecção pelo HPV devido à baixa contagem de células de Langehans que promovem a barreira de imunidade no colo uterino. Ainda, nessas mulheres, há imaturidade quanto ao uso de preservativos que seria um protetor quanto a infecção do HPV favorecendo, assim, o risco da carcinogênese cervical.18,19
Existe uma conexão entre os hormônios esteroides exógenos e endógenos principalmente a progesterona com a mutação e o surgimento do câncer cervical aumentando a transcrição de certos tipos de HPV, principalmente o tipo 16. Ainda, esses hormônios promovem a produção de citocinas e imunoglobulinas além de atuar no transporte da mesma proporcionando, assim, um período favorável para o surgimento das lesões do HPV.19, 20,21
O resultado encontrado na análise dos prontuários indicou que 35 das 95 mulheres incluídas no estudo usam alguma forma de anticoncepção hormonal, o que proporciona um fator de risco maior para o desenvolvimento de lesões pré-malignas e malignas. Diante disso, deve-se levar em consideração que as pacientes analisadas têm grande influência dos hormônios exógenos e endógenos, seja durante a gestação ou seja pelo uso de anticoncepcionais uma vez que alguns trabalhos têm demostrado que a longo prazo essa exposição predispõe maior risco de NIC II e III.19,22
Durante a gestação, além da alteração hormonal pelas mudanças fisiológicas, há, também, interferência no funcionamento do sistema imunológicos que podem causar alteração na replicação do HPV.23 Diante disso, foi encontrado duas pacientes gestando durante a análise de dados, 66 pacientes tiveram pelo menos uma gestação e 8 possuíam LSIL. Em comparação a 29 nulíparas apenas em 6 foi encontrado LSIL mostrando uma maior incidência dessa lesão em quem teve gestação.
Outro fator de risco para o desenvolvimento do câncer de colo de útero analisado foi o tabagismo. O uso de cigarro interfere na imunidade celular e facilita a infecção pelo HPV. Das 95 mulheres que foi analisado o prontuário 16 eram tabagistas e 8 delas tiveram gardnerella Vaginalis, que é uma bactéria do tipo cocobacilo anaeróbico sexualmente transmissível, ou seja, não pertence a microbiota vaginal e aumenta os riscos de infecção pelo papilomavírus humano.24,25.
As lesões intraepiteliais escamosas de baixo grau (LSIL) das mulheres analisadas foram mais prevalentes, 14. Já as lesões intraepiteliais escamosas de alto grau (HSIL) não foram encontradas durante a análise dos prontuários. Em estudo25 realizado no laboratório de citopatologia Petry & Wohlmeister Ltda., localizado na cidade de Carazinho/RS, é possível perceber maior frequência de tal lesão na rede de Atenção Pública promovendo uma semelhança na porcentagem em relação ao de atipias e lesões diagnosticadas no presente estudo.
As alterações de baixo grau no processo de NIC I, o qual é perceptível observando leve displasia e essa alterações acomete o terço inferior do epitélio do colo uterino, as alterações representadas por NIC II classifica em displasia moderada e afeta até dois terços do epitélio, bem como NIC III que afeta todas as camadas do epitélio formando uma displasia severa. Tal classificação é usada nas biópsias histopatológicas feitas na colposcopia e, dentre as lesões supracitadas, as de alto grau tem maior chance de evoluir para um carcinoma.26
Os dados apresentados em 15 pacientes tiveram histopatológico confirmado para NIC 1, realizaram a colposcopia e vão seguir em acompanhamento de 6 em 6 meses na Unidade de Atenção à Saúde da Mulher do município de Caçador-SC. Segundo estudo, foi observado que a maioria das lesões encontradas na amostra foram de NIC I.27 A lesão do tipo NIC II foi encontrada em 7 pacientes e todas realizaram a colposcopia, 3 delas fizeram a vacina após o diagnóstico.
A vacina aplicada de forma profilática estimula a resposta humoral ao entrar em contato com partículas semelhantes ao vírus, chamada virus-like particles (VLP), que possui morfologia parecida, porém sem conter o DNA viral responsável pela infecção. A estrutura viral compõe-se por um capsídeo dos papilomavírus com as proteínas L1 e L2, sendo a partir delas que se forma o VLP, ou seja, a principal fonte de antígeno usada para o desenvolvimento da vacina, cujos anticorpos induzidos são liberados na mucosa genital, impedindo precocemente o quadro infeccioso.28
Os prontuários analisados das 95 mulheres demonstraram uma baixa cobertura vacinal uma vez que apenas 5 delas tinham a imunização contra HPV. Sabe-se que a vacinação tem grande importância na prevenção, além de ajudar a evitar agravo das lesões causadas pelo HPV. Por isso, investir em tal ferramenta pode reduzir em até dois terços o número de casos se houver cobertura vacinal adequada.29,30
A periodicidade é importante, pois o HPV se desenvolve, na maioria dos casos, de forma lenta e assintomática com transformações intraepiteliais progressivas. Quando não diagnosticado precocemente evolui para um quadro clínico de difícil cura uma vez que a maioria das mulheres confundem os sintomas iniciais que são dor, sangramento vaginal e corrimento.31 Foi possível perceber que houve sim uma significativa baixa da coleta dos preventivos, principalmente nos anos em que a pandemia da Covid-19 esteve no seu auge devido a priorização das urgências e da tentativa de reduzir a disseminação do novo coronavírus (SARS-CoV-2) nos serviços de saúde.26
Conclui-se que, diante dos achados e com base na literatura, a amostra analisada apresentou influência de fatores de risco que favoreceram a atividade do vírus e que a pandemia da SARS-CoV-2 afetou a Atenção Primária na questão de rastreio precoce da oncogenicidade do HPV através do preventivo. Por isso, é indubitável que seria necessário o investimento em políticas públicas para incentivar essas mulheres a voltar a procurar o serviço de atenção e ampliar a vacinação precoce e profilática para que melhore a adesão das mulheres aos serviços de prevenção primária.
REFERÊNCIAS
- Cardial, MFT. Papilomavírus humano (HPV). São Paulo. Tese [Doutorado em Medicina] – Faculdade de Medicina do ABC; 2019. Disponível em: https://docs.bvsalud.org/biblioref/2019/12/1046496/femina-2019-472- 94-100.pdf.
- Sung H, Ferlay J, Siegel RL, Laversanne M, Soerjomataram I, Jemal A, et al. Global Cancer Statistics 2020: globocan estimates of incidence and mortality worldwide for 36 cancers in 185 countries. CA Cancer J Clin. 2021 Fev;71(3):209-49. Disponível em: https://pubmed.ncbi.nlm.nih.gov/33538338/.
- Busnardo DK, Silva GF, Centa A, Locattelli C. Fatores de risco associados ao câncer de colo do útero induzido pelo Papilomavirus Humano: uma revisão integrativa. Conjec. 2022;22(2):913-927. Disponível em: https://conjecturas.org/index.php/edicoes/article/view/757.
- Lopes GVB, Lima KFC. Impactos e desdobramentos da pandemia da COVID-19 na Atenção Básica: um relato de experiência. Saúde Redes. 2020;6(2). Disponível em: http://revista.redeunida.org.br/ojs/index.php/rede-unida/article/view/3298
- Pinto DKB, Firmo WCA, Sousa FV, Sanches JR, Maranhão MCS. Aspectos oncopatogênicos e incidências do câncer de pênis por HPV no estado do Maranhão, Brasil. In: Tópicos em Ciências da Saúde, 2020. Disponível em: https://www.researchgate.net/publication/343490554_Aspectos_oncopatogenicos_e_incidencias_do_cancer_de_penis_por_HPV_no_estado_do_Maranhao_Brasil.
- Brasil. Protocolos da atenção básica: saúde das mulheres. Brasília: Instituto Sírio-Libanês de Ensino e Pesquisa, 2016. Disponível em: https://bvsms.saude.gov.br/bvs/publicacoes/protocolos_atencao_basica_saude_mul heres.pdf.
- Brasil. Manual preliminar de apoio à implantação Sistema de Informação do Câncer. Rio de Janeiro: Inca, 2013. Disponível em: https://www.inca.gov.br/sites/ufu.sti.inca.local/files//media/document//sistema-informacao-cancer-manual.pdf.
- Silva DCA, Moura Neto LG. Câncer do colo do útero e seus fatores de risco. Limoeiro do Norte. Monografia [Especialização em Saúde da Família] – Universidade da Integração Internacional da Lusofonia Afro-Brasileira e Universidade Aberta do Brasil;2018. Disponível em: https://repositorio.unilab.edu.br/jspui/bitstream/123456789/1891/1/DAIANNY%20CRISTINA%20DE%20ALMEIDA%20SILVA%20TCC.pdf.
- Moreira AS, Andrade EGS. A importância do exame papanicolau na saúde da mulher. Reicen. 2018;1(3):267-71. Disponível em: https://revistasfacesa.senaaires.com.br/index.php/iniciacao-cientifica/article/view/94.
- Kreimer AR, Chaturvedi AK, Alemany A, Anantharaman D, Bray F, Carrington M, et al. Summary from an international cancer seminar focused on human papillomavirus (HPV)-positive oropharynx cancer, convened by scientists at IARC and NCI. Oral oncology. 2020. Set;108:104736. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32502860/.
- Nascimento JAS, Silva JLS, Honostório KSF. Fator de risco vírus HPV para câncer do colo do útero no brasil: revisão integrativa. Recien. 2021;11(35):267-75. Disponível em: https://www.recien.com.br/index.php/Recien/article/view/454.
- Moura LL, Codeço CT, Luz PM. Cobertura da vacina papilomavírus humano (HPV) no Brasil: heterogeneidade espacial e entre coortes etárias. Ver bras epidemiol. 2020;24. Disponível em: https://www.scielo.br/j/rbepid/a/TStbZmwdZTG3rmZZFsqvNFx/?lang=pt.
- Tolentino RM, Garcia PP, Brandao MN. Achados citopatológicos relacionados ao câncer de colo uterino e aspectos clínicos de pacientes do serviço de ginecologia do ambulatório de uma instituição acadêmica de ensino. Rev Inter Cien Med, 2021;5(2):21-25. Disponível em: http://revista.fcmmg.br/ojs/index.php/ricm/article/view/539.
- Calumby, RJN, Silva RAS, Suárez JAG, Lôbo, TLGF, Vieira DS, Silva KWL, et al. Papiloma Vírus Humano (HPV) e neoplasia cervical: importância da vacinação. BJR. 2020;3(2):1610-28. Disponível em: https://ojs.brazilianjournals.com.br/ojs/index.php/BJHR/article/view/7486
- Nakagawa JTT, Schirmer J, Barbieri M. Vírus HPV e câncer de colo de útero. Rev Bras Enferm. 2010;63(2):307-11. http://dx.doi.org/10.1590/s0034-71672010000200021. Acessado em: 22/04/2022
- Hammer GD, Mcphee SJ. Fisiopatologia da doença. 7. ed. São Paulo: AMGH, 2015.
- Lopez MT. Acervo de recursos educacionais em saúde (ARES): intervenção educativa sobre a importância de a realização de papanicolau. São Paulo: Unasus, 2021. Disponível em: https://ares.unasus.gov.br/acervo/handle/ARES/22020?mode=full.
- Carvalho LP, Walois VSS, Silva IP, Melo TMS. Câncer cervical: relação entre HPV e co-fatores no desdobramento da oncogênese. Rev Cien Fasete. 2018;6(3):75-9. Disponível em: https://www.unirios.edu.br/revistarios/media/revistas/2018/15/cancer_cervical.pdf.
- Martins BLD, Abreu FB, Sousa ID, Pereira IR, Campos LBA, Laboisérre RS, et al. Análise do risco de neoplasia intraepitelial cervical com base na associação entre a microbiota local e infecção pelo papilomavírus humano em cidade do interior de Minas Gerais. Rev Med Minas Gerais. 2019;29 (Supl 8): S06-S09.
- Gomes JB, Montenegro MVFR, Silva EF, Mendes Filho EB, Casarotti LS, Silva GID et al. Contracepção hormonal e lesões cervicais pelo Papilomavírus Humano: uma revisão de literatura. Braz J Dev. 2022;8(7):50048-66. Disponível em: http://dx.doi.org/10.34117/bjdv8n7-088.
- Coser J, Boeira TR, Wolf JM, Cerbaro K, Simon D, Lunge VG. Cervical human papillomavirus infection and persistence: a clinic-based study in the countryside from South Brazil. Braz J Infect Dis. 2016:20(1):61-8. Disponível em: https://www.scielo.br/j/bjid/a/rjzHgnXLMmgtMxQ4Hym56tC/?lang=en.
- Possemato R, Marks KM, Shaul YD, Pacold ME, Kim D, Birsoy K, et al. Functional genomics reveal that the serine synthesis pathway is essential in breast cancer. Nature. 2011 Aug;476(7360):346–50. https://doi.org/10.1038/nature10350
- Barbosa LMS, Lima AS, Gusmão CRP, Silva GA, Ferreira CS, Silva ALA et al. Fatores associados à infecção pelo papilomavírus humano na gestação: Uma revisão integrativa. Nursing. 2022:25(209):8163-72. Disponível em: https://revistas.mpmcomunicacao.com.br/index.php/revistanursing/article/view/2609.
- Wessels D, Ambrose J, Soll BA, Bossler A, Milhem M, Goldman C, et al. Melanoma cells undergo aggressive coalescence in a 3D Matrigel model that is repressed by anti-CD44. Plos One. 2017;12(3). Disponível em: https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0173400.
- Lima DP, Wohlmeister D, Wiethölter P. Atipias e lesões intraepiteliais cervicais: uma comparação entre pacientes da rede pública e privada de saúde. Saúde Rev. 2021;21(1):65-76. Disponível em: http://dx.doi.org/10.15600/2238-1244/sr.v21n1p65-76.
- Turkiewicz M, Plewka J, Santos MA, Turkiewicz MS, Tabuti RCT, Silva JLC et al. Os impactos da qualidade nos exames citopatológicos do colo do útero, numa cidade de tríplice fronteira, na pandemia de COVID-19. Res., Soc Dev. 2022;11(6):52. Disponível em: http://dx.doi.org/10.33448/rsd-v11i6.29428.
- Nogueira AC, Hosche CH, Sousa DR, França DNA, Oliveira F, Sanches KC et al. Avaliação das alterações citopatologicas encontradas em preventivos em uma UBS de Sinop – MT. Facider Rev Cient. 2018;11:1-14.
- Zardo GP, Farah FP, Mendes FG, Franco CAGS, Molina GVM, Melo GN, et al. Vacina como agente de imunização contra o HPV. Ciênc. saúde Coletiva. 2014;19(9):3799- 3808. Disponível em: https://www.scielo.br/j/csc/a/vhx9ghBGgKKWCL6CXJ69X7N/abstract/?lang=pt.
- Petrosky EY, Hariri S, Curtis CR, Unger ER, Boccini JA, Chesson H et al. Use of 9-valent human papillomavirus (HPV) vaccine: updated HPV vaccination recommendations of the advisory committee on immunization practices. Morbi Mortal Wkly Rep. 2015;64(11): 300. Disponível em: https://pubmed.ncbi.nlm.nih.gov/25811679/
- Oliveira JVL, Silva NC, Nascimento VJOA, Cunha ABOC, Costa RMF. Imunização contra HPV como forma de prevenção de agravos em homens: revisão integrativa. Revista Eletrônica da Estácio Recife. 2020;6(1). Disponível em: https://reer.emnuvens.com.br/reer/article/view/415.
- Brasil. Cadernos de Atenção Básica: controle dos cânceres do colo do útero e da mama. 2. ed. Brasília: Ministério da Saúde, 2013.
1Curso de Medicina, Universidade Alto Vale do Rio do Peixe – UNIARP.
2Laboratório de Pesquisa Translacional em Saúde – UNIARP.
