NAIL HYPERPIGMENTATION AFTER USE OF CYCLOPHOSPHAMIDE – A RARE ADVERSE EFFECT IN THE TREATMENT OF NEPHROTIC SYNDROME DUE TO MEMBRANOUS NEPHROPATHY: A CASE REPORT
REGISTRO DOI: 10.69849/revistaft/ar10202502250918
Lethicia de Castro Pereira1
Natália Correa Vieira Melo2
Resumo
A nefropatia membranosa é uma das causas mais comuns de síndrome nefrótica, e pode ser de etiologia primária, relacionado aos receptores de fosfalipase A2, ou secundária. Geralmente acomete brancos e maiores que 40 anos, e que clinicamente pode se apresentar por síndrome nefrótica, e na maioria das vezes não se altera a função renal. A patogênese da doença se estabelece através da ação de autoanticorpos contra antígenos podocitários, e se caracteriza por espessamento da membrana basal dos capilares glomerulares devido a depósitos subepiteliais de imunocomplexos. A investigação etiológica é extensa, clinicamente e com exames complementares, e nesse contexto é fundamental a biopsia renal para confirmar o diagnostico da nefropatia membranosa. O tratamento é definido com base na classificação de risco, no entanto é determinada por medidas conservadoras, ou até por uso medicamentoso de corticoides e imunossupressores. A ciclofosfamida é uma medicação extensamente utilizada par o tratamento de nefropatia membranosa, e que pode estar relacionada a vários efeitos adversos, dentre eles, cefaleia, dismenorreias, e raramente a hiperpigmentação ungueal. O caso é de uma paciente, sexo feminino, parda, diagnostica com nefropatia membranosa através da biopsia renal, que mesmo após medidas conservadoras e corticoide não teve bom controle da doença e foi submetida ao uso de ciclofosfamida, e evolui com hiperpigmentação ungueal em mãos, proximal inicialmente, e com progressão distal, e que obteve melhora após suspensão da medicação. Por fim, conclui que a nefropatia membranosa é uma doença desafiadora e que merece seguimento e manejo individualizado, e é muito importante estar atentos aos eventos adversos da medicação estabelecida visando vigilância e intervenção nos diferentes casos.
Palavras-chave: Glomerulonefrite membranosa grave. Efeito adverso. Ciclofosfamida.
Abstract
Membranous nephropathy is one of the most common causes of nephrotic syndrome and may be of primary etiology, related to phosphalipase A2 receptors, or secondary. It generally affects white individuals over 40 years of age, and clinically it may present as nephrotic syndrome, and in most cases, there is no change in renal function. The pathogenesis of the disease is established through the action of autoantibodies against podocyte antigens and is characterized by thickening of the basement membrane of the glomerular capillaries due to subepithelial deposits of immune complexes. The etiological investigation is extensive, clinically and with complementary exams, and in this context a renal biopsy is essential to confirm the diagnosis of membranous nephropathy. Treatment is defined based on the risk classification; however it is determined by conservative measures, or even by the use of corticosteroids and immunosuppressants. Cyclophosphamide is a widely used drug for the treatment of membranous nephropathy, and it can be related to several adverse effects, including headache, dysmenorrhea, and rare nail hyperpigmentation. The case is of a female patient, brown, diagnosed with membranous nephropathy through renal biopsy, who even after conservative measures and corticosteroids did not have good control of the disease and was submitted to the use of cyclophosphamide, and evolved with nail hyperpigmentation in the hands, initially proximal, and with distal progression, and which improved after discontinuation of the medication. Finally, it is concluded that membranous nephropathy is a challenging disease and that it deserves individualized follow-up and management, and it is very important to be aware of adverse events of the medication, involving surveillance and intervention in different cases.
Keywords: Membranous glomerulonephritis severe. Adverse effect. Cyclophosphamide.
1 INTRODUÇÃO
A nefropatia membranosa é uma das causas mais comuns de síndrome nefrótica, sendo, em sua grande maioria (aproximadamente 80%), de etiologia primária. Diante das causas primárias está fortemente associada ao receptor de fosfolipase A2, sendo possível detectar este anticorpo nos tecidos avaliados, seja por meio de análise sérica quanto na análise tecidual. Já nos casos de etiologia secundária podem estar correlacionadas ao uso de medicamentos, lúpus eritematoso sistêmico, doenças reumatológicas, neoplasias, infecções, entre outras condições. (Richard J. Johnson, et al. 2016; Wei SY, et al. 2016; Bech AP, et al. 2014).
A prevalência da nefropatia membranosa é maior entre indivíduos brancos e pessoas com mais de 40 anos, sendo causada pela ação de autoanticorpos contra antígenos podocitários, através de imunocomplexos formados com múltiplas cascatas inflamatórias. O padrão característico de lesão na nefropatia membranosa é o espessamento da membrana basal dos capilares glomerulares devido ao depósito de imunocomplexos subepiteliais. (Richard J. Johnson, et al. 2016; Wei SY, et al. 2016; Bech AP, et al. 2014).
Clinicamente, a apresentação pode variar, mas é classicamente representada pela síndrome nefrótica, com proteinúria significativa devido ao ataque ao podócito, edema, hipoalbuminemia, podendo, na maioria dos casos, preservar a função renal. Além disso, na maioria das vezes, os pacientes mantêm-se normotensos. (Richard J. Johnson, et al. 2016; Wei SY, et al. 2016; Bech AP, et al. 2014).
É fundamental investigar possíveis medicamentos desencadeantes, como penicilinas, além de realizar exames complementares, como radiografia de tórax, ultrassonografia de rins e vias urinárias, sorologias virais, dosagem de autoanticorpos, e avaliar alterações sistêmicas, como alterações cutâneas, da tireoide e características neoplásicas. A biópsia renal é imprescindível para uma avaliação mais precisa das características histológicas renais compatíveis com a nefropatia membranosa. (Richard J. Johnson, et al. 2016; Wei SY, et al. 2016; Bech AP, et al. 2014, KDIGO Glomerular Diseases Work Group, 2021).
Após o diagnóstico estabelecido, o tratamento deve ser definido com base no risco, classificado como baixo, moderado, alto ou muito alto risco, que se determina por características laboratoriais do paciente, e o que orienta a escolha da terapêutica. (KDIGO Glomerular Diseases Work Group, 2021; Deutsch A, et al. 2020; Inamadar A. BMJ Case Rep. 2022)
O tratamento pode variar entre abordagens conservadoras e expectantes, com a utilização de corticoides e imunossupressores, conforme as necessidades do paciente, sempre de forma individualizada para obter o melhor prognóstico. Diante do tratamento imunossupressores, a ciclofosfamida é uma medicação extensamente utilizada e que pode estar correlacionada com diversos eventos adversos, como cefaleia, dismenorreias, alterações mielotóxicas, e raramente a hiperpigmentação ungueal pouco relatada na literatura. (KDIGO Glomerular Diseases Work Group, 2021; Deutsch A, et al. 2020; Inamadar A. BMJ Case Rep. 2022)
A hiperpigmentação ungueal pode se apresentar nas mãos e nos pés, podem ter acometimento aleatório poupando algumas unhas, e que geralmente se inicia proximal para distal, mas não há muitos casos relatados sobre tal alteração. E geralmente não está correlacionada com a dose administrada, e após suspensão há normalização da pigmentação. A fisiopatologia dessa alteração é desconhecida. (KDIGO Glomerular Diseases Work Group, 2021; Deutsch A, et al. 2020; Inamadar A. BMJ Case Rep. 2022; Chittari K, Tagboto S, Tan BB. 2008 Jul 4; Saraswat N, et al. 2020)
Por fim, é essencial que o paciente seja monitorado quanto à evolução clínica e laboratorial, além da detecção de efeitos adversos relacionados ao tratamento, que pode incluir corticoides, inibidores de calcineurina, rituximabe e ciclofosfamida. (KDIGO Glomerular Diseases Work Group, 2021; Deutsch A, et al. 2020; Inamadar A. BMJ Case Rep. 2022; Chittari K, Tagboto S, Tan BB. 2008 Jul 4; Saraswat N, et al. 2020)
O objetivo deste artigo é relatar o caso de uma paciente com síndrome nefrótica decorrente de nefropatia membranosa de causa idiopática, com manejo terapêutico desafiador, que evoluiu com um efeito adverso raro ao tratamento.
2 FUNDAMENTAÇÃO TEÓRICA
A nefropatia membranosa é uma doença renal crônica que afeta os glomérulos renais, caracterizando-se pela deposição de imunocomplexos na região subepitelial dos podócitos, formando nessa região imunocomplexos e desencadeando cascata inflamatória que gera a desestruturação celular e consequentemente a disfuncionalidade da célula. Essa deposição resulta em lesões que comprometem a função da membrana glomerular, afetando a principal função de barreira, e assim perde a função de filtrar corretamente e há aumento da permeabilidade da membrana glomerular, logo há a perda de proteínas pela urina e, consequentemente, leva à síndrome nefrótica associada a essa patologia. (KDIGO Glomerular Diseases Work Group, 2021; Deutsch A, et al. 2020; Inamadar A. BMJ Case Rep. 2022; Chittari K, Tagboto S, Tan BB. 2008 Jul 4; Saraswat N, et al. 2020)
Embora possa ocorrer em diferentes faixas etárias, a doença afeta predominantemente homens, brancos, acima de 40 anos e é menos prevalente em crianças. Em cerca de 80% dos casos, a nefropatia membranosa é idiopática e primária. Nos demais casos, pode ser secundária a diversos mecanismos de lesão, incluindo o uso de medicamentos, neoplasias malignas, doenças virais e doenças reumatológicas. (KDIGO Glomerular Diseases Work Group, 2021; Deutsch A, et al. 2020; Inamadar A. BMJ Case Rep. 2022; Chittari K, Tagboto S, Tan BB. 2008 Jul 4; Saraswat N, et al. 2020)
Os anticorpos presentes no organismo, especialmente nas causas primárias, interagem com receptores na superfície dos podócitos, formando imunocomplexos. Esses imunocomplexos, depositados na membrana glomerular, desencadeiam lesões oxidativas, influxo de cálcio e ativação da fosfolipase A2 citosólica, gerando múltiplos fatores que causam estresse celular levando a quebra da parede de sustentação da membrana e perdendo a função de proteção na permeabilidade podocitária, ou seja, isso resulta no rompimento do citoesqueleto de actina nos podócitos, fazendo com que percam sua função de barreira. Como resultado, as fendas de filtração tornam-se permeáveis a proteínas que antes não passavam por essa membrana, o que se reflete laboratorialmente na presença de proteinúria significativa. (KDIGO Glomerular Diseases Work Group, 2021; Wang RF, Ko D, et al. J Am Acad Dermatol. 2023; Kumar S, et al. Indian J Pharmacol. 2010; Vink CH, Logt AV, van der Molen RG, et al. Kidney Int Rep 2023; Laluck BJ Jr, Cattran DC. Am J Kidney Dis 1999;)
O paciente pode se apresentar clinicamente de forma bem variável. A nefropatia membranosa geralmente se apresenta com síndrome nefrótica em cerca de 70% dos casos, com pressão arterial normal ou ligeiramente elevada, podendo ocorrer disfunção renal. No entanto, é mais comum observar alterações laboratoriais típicas da síndrome nefrótica, como dislipidemia, hipoalbuminemia e proteinúria, podendo também estar associada a hematúria. Os níveis de complemento geralmente permanecem normais. (KDIGO Glomerular Diseases Work Group, 2021; Wang RF, Ko D, et al. J Am Acad Dermatol. 2023; Kumar S, et al. Indian J Pharmacol. 2010; Vink CH, Logt AV, van der Molen RG, et al. Kidney Int Rep 2023; Laluck BJ Jr, Cattran DC. Am J Kidney Dis 1999;)
O diagnóstico definitivo da nefropatia membranosa é obtido por meio de biópsia renal, em que, através de microscopia eletrônica e imunofluorescência, observa-se o espessamento da membrana dos capilares glomerulares afetados. Nas causas primárias, é crucial a análise do antígeno PLA2R, que pode ser dosado no soro ou identificado na biópsia renal. (KDIGO Glomerular Diseases Work Group, 2021; Wang RF, Ko D, et al. J Am Acad Dermatol. 2023; Kumar S, et al. Indian J Pharmacol. 2010; Vink CH, Logt AV, van der Molen RG, et al. Kidney Int Rep 2023; Laluck BJ Jr, Cattran DC. Am J Kidney Dis 1999;)
Uma vez diagnosticada, o tratamento deve ser cuidadosamente individualizado para cada paciente, principalmente se baseando na classificação de risco, e posteriormente nas estratégias e evolução do paciente. Inicialmente, pode-se optar por medidas não imunossupressoras, conservadoras, no entanto se necessário, iniciar terapia imunossupressora. (KDIGO Glomerular Diseases Work Group, 2021; du Buf-Vereijken PW, Wetzels JF. Nephrol Dial Transplant 2004; Kanigicherla DA, Short CD, Roberts SA, et al. Nephrol Dial Transplant 2016; Cattran DC, Kim ED, Reich H, et al. J Am Soc Nephrol 2017.)
O controle da síndrome edemigênica, dislipidemia, hipertensão e alterações laboratoriais, especialmente a proteinúria, é fundamental. Neste contexto, podem ser utilizados inibidores da enzima conversora de angiotensina (IECA) ou bloqueadores do receptor de angiotensina (BRA), além de estatinas para reduzir o colesterol e diminuir os riscos cardiovasculares.
Também é importante considerar a proteção contra eventos tromboembólicos, com o uso de anticoagulantes ou antiagregantes, embora esses tratamentos ainda não sejam totalmente estabelecidos na literatura. (KDIGO Glomerular Diseases Work Group, 2021; du Buf- Vereijken PW, Wetzels JF. Nephrol Dial Transplant 2004; Kanigicherla DA, Short CD, Roberts SA, et al. Nephrol Dial Transplant 2016; Cattran DC, Kim ED, Reich H, et al. J Am Soc Nephrol 2017.)
Caso as medidas não imunossupressoras não sejam suficientes para o controle da doença, o tratamento com corticosteroides ou agentes citotóxicos, como ciclofosfamida e ciclosporina, pode ser eficaz. Outra opção é o uso de rituximabe. No entanto, a escolha do tratamento dependerá das características individuais do paciente, da disponibilidade de medicamentos e da adesão ao tratamento. (KDIGO Glomerular Diseases Work Group, 2021; Troyanov S, Wall CA, Miller JA, et al. Kidney Int 2004; Thompson A, Cattran DC, Blank M, Nachman PH. J Am Soc Nephrol 2015; Beck LH Jr, Bonegio RG, Lambeau G, et al. N Engl J Med 2009; Reinhard L, Zahner G, Menzel S, et al. J Am Soc Nephrol 2020.)
Cada terapia pode apresentar efeitos adversos variados, no caso da ciclofosfamida, podem ocorrer reações alérgicas, anemia por mielotoxicidade, disfunção cardíaca (especialmente com doses altas, podendo causar miocardite ou tamponamento), astenia, sudorese, tontura, alopecia, diarreia, distúrbios metabólicos como hipercalemia, hiperuricemia, hipotermia, cefaleia e alterações na função reprodutiva, com supressão gonadal, e a hiperpigmentação das unhas, um efeito adverso raro da ciclofosfamida. (KDIGO Glomerular Diseases Work Group, 2021; Troyanov S, Wall CA, Miller JA, et al. Kidney Int 2004; Thompson A, Cattran DC, Blank M, Nachman PH. J Am Soc Nephrol 2015; Beck LH Jr, Bonegio RG, Lambeau G, et al. N Engl J Med 2009; Reinhard L, Zahner G, Menzel S, et al. J Am Soc Nephrol 2020.)
A hiperpigmentação ungueal é um efeito adverso raro da ciclofosfamida, ocorre em menos de 1% dos pacientes e não tem um mecanismo patogênico bem estabelecido, mas isso não contraindica o uso da medicação. A hiperpigmentação não está associado a dose do medicamento, e pode ser acometimento em unhas das mãos e do pés, pode evoluir de maneira aleatória, pode poupar unhas e em algumas literaturas relatam que geralmente é proximal para distal. Após cessar o uso da ciclofosfamida, pode ter remissão do quadro, no entanto de tempo variável na literatura. (KDIGO Glomerular Diseases Work Group, 2021; Troyanov S, Wall CA, Miller JA, et al. Kidney Int 2004; Thompson A, Cattran DC, Blank M, Nachman PH. J Am Soc Nephrol 2015; Beck LH Jr, Bonegio RG, Lambeau G, et al. N Engl J Med 2009; Reinhard L, Zahner G, Menzel S, et al. J Am Soc Nephrol 2020.)
Os pacientes com maior risco de mau prognóstico na nefropatia membranosa incluem os idosos, homens, hipertensos, com hipoalbuminemia inferior a 1,5 g/dL, disfunção renal no momento do diagnóstico, proteinúria superior a 8 gramas por dia persistente por mais de 6 meses e alterações histológicas de esclerose e lesões tubulointersticiais observadas na biópsia renal. (KDIGO Glomerular Diseases Work Group, 2021; Troyanov S, Wall CA, Miller JA, et al. Kidney Int 2004; Thompson A, Cattran DC, Blank M, Nachman PH. J Am Soc Nephrol 2015; Beck LH Jr, Bonegio RG, Lambeau G, et al. N Engl J Med 2009; Reinhard L, Zahner G, Menzel S, et al. J Am Soc Nephrol 2020.)
3 METODOLOGIA
Trata-se de um estudo com delineamento descritivo, do tipo relato de caso, pautado em dados secundários, com informações e imagens obtidas a partir de prontuário eletrônico, e apresenta como objeto de pesquisa um paciente da nefrologia de um hospital secundário do Distrito Federal. O instrumento e análise de dados é realizado por meio da coleta dos dados da entrevista
clínica registrada no prontuário médico do paciente. A pesquisa de embasamento científico do artigo identificados por meio da plataforma do PubMED e Scielo dos últimos 10 anos, usando as palavras chaves descritas, associado a livros científicos sobre o caso. Inclui nesse estudo paciente com diagnóstico confirmado de glomerulonefrite membranosa com síndrome nefrótica grave e tratada com ciclofosfamida e que obteve efeito adverso raro do tratamento. Diante disso, realizado consentimento informado e retirado dúvidas da paciente em questão. Foi excluído paciente que apresenta doenças renais concomitantes. O estudo avalia os aspectos clínicos, laboratoriais, patológicos e correlacionam a literatura visando embasamento clínico e relevância do caso em questão. O estudo apresenta seleção criteriosa, com monitoramento e vigilância programada, com proteção de dados clínicos relacionados a paciente e visa com tudo isso engradecer a sociedade científica.
4 RESULTADOS E DISCUSSÃO
Paciente sexo feminino, 34 anos, previamente pré-diabética e obesa, iniciou com quadro de edema de membros inferiores há 5 meses, com piora progressiva, associado a ganho de peso significativo de 20 quilos no período e espumúria importante. Nega hipertensão, febre, calafrios, artralgias, artrites, dor torácica, dispneia, infecções prévias, alterações de pele e alterações intestinais. Procura atendimento médico, e realiza exames complementares laboratoriais e de imagem, com achados significativos importantes.
Sorologias HBsAg – não reagente
Anti Hbs – não reagente
Anti HCV – não reagente
Anti HIV – não reagente
VDRL – não reagente
CMV IgG reagente
IgM não reagente
Epstein Baar IgG reagente IgM não reagenteAutoimune FAN não reagente
Fator reumatoide não reagente
DNA nativo não reagente
Anti-Sm não reagente
Anti-La não reagente
Anticoagulante lúpico não reagente
C3 normal
C4 normal
Anti cardiolipina IgG não reagente IgM não reagenteBioquímica EAS proteínas 3+, hemácias +, células epiteliais presentes
Proteinúria de 24 horas: 27.386 mg/Volume urinário 2070 ml
Colesterol Total 334 HDL 49 LDL 226 Trig 294
Acido úrico 4,3 Mg 1,7 K 3,4 INR 1,0 Albumina 1,8 Glicemia 75,6
Creatinina 1,3 Ureia 48,7Hemograma Hb 10,4 Ht 31% Leucocitos 8900 Plaquetas 283 mil Ultrassonografia de abdome total Presença de esteatose hepática moderada grau II
Rins e bexiga sem alterações
Tabela 1: Exames admissionais da paciente com síndrome nefrotica grave por nefropatia membranosa (CMV – citomegalovírus; FAN – fator anti nuclear; EAS – sumario de urina; HDL – lipoproteína alta densidade; LDL – lipoproteína baixa densidade).
Paciente diante da gravidade da doença renal e do acometimento laboratorial importante, submetida a pulsoterapia com 1 grama de metilprednisolona por 3 dias, seguido de uso de corticoide com prednisona a 1 mg/kg e já mantinha uso de medidas antiproteinuricas com uso de bloqueadores dos receptores da angiotensina, em doses otimizadas a medida que a pressão arterial tolerava, e para uso complementar fatores de risco e dos sintomas associados, estava em uso de ácido acetilsalicílico, ácido fólico, estatina de alta potência, vitamina D e diurético.
Submetida a biopsia renal sem intercorrências, e amostra avaliada diante da microscopia ótica e imunofluorescência, e após essa análise apresenta nefropatia membranosa por meio da avaliação de quatorze glomérulos, marcando padrão granular na membrana glomerular diante da imunofluorescência, sendo característico dessa glomerulonefrite.
Diante do seguimento da paciente, apresenta diversos desafios terapêuticos, pois retorna em seguimento ambulatorial com novos exames, no entanto com piora da proteinúria, no momento com 33376 mg/24h, com função renal preservada, mantendo dislipidemia e hipoalbuminemia, mesmo após ser submetida as medidas já estabelecidas. Diante do quadro, o manejo terapêutico com corticoide não apresentou eficácia clínica e laboratorial, sendo submetida a tratamento alternativo para melhor controle da doença – nefropatia membranosa, possivelmente primaria.
Iniciado ciclofosfamida na dose de 1,5 mg/kg por 14 semanas associado a corticoide como já estabelecido, e reduzindo dose gradualmente no período, e acompanhamento ambulatorial frequente visando melhora clínica do paciente. Em consulta de rotina, paciente apresenta melhora significativa do edema, associado a perda de peso de 25 kg em 30 dias, mantendo espumuria, e laboratorialmente apresentando resposta significativa, ainda não satisfatória, com proteinúria com 13672 mg/24 h, mantenho hipoalbuminemia, dislipidemia e função renal preservada.
No entanto diante do período do uso da medicação, paciente apresenta efeito adverso como dismenorreia, cefaleia, sensibilidade nos dentes, e um evento adverso raro, que ocorre em menos de 1% dos pacientes com uso de ciclofosfamida, que foi alterações no leito ungueal, com hiperpigmentação da unhas. Essa última alteração se manifesta nos pacientes e não indica a interromper o tratamento, no entanto merece acompanhamento. O padrão de acometimento é variável e geralmente proximal com seguimento distal. A patogênese é desconhecida, no entanto alguns teses são correlacionadas a hiperestimulação melanocítica, no entanto pouco fundamentada pela raridade do caso. (KDIGO Glomerular Diseases Work Group, 2021; Troyanov S, Wall CA, Miller JA, et al. Kidney Int 2004; Thompson A, Cattran DC, Blank M, Nachman PH. J Am Soc Nephrol 2015; Beck LH Jr, Bonegio RG, Lambeau G, et al. N Engl J Med 2009; Reinhard L, Zahner G, Menzel S, et al. J Am Soc Nephrol 2020.)
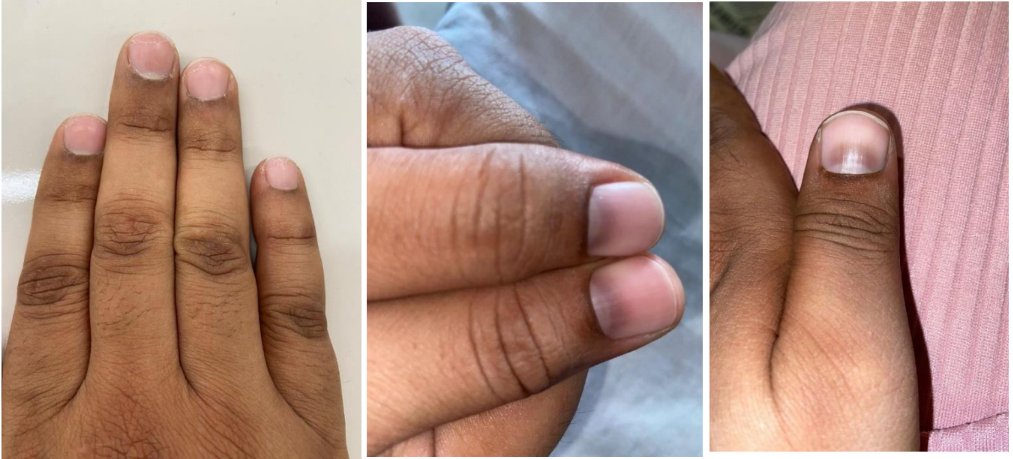
O seguimento da paciente deve ser rotineiramente guiado por exame clínico e exames laboratoriais, e sempre estar atentos aos efeitos adversos da medicação estabelecida, e deve ter avaliação consecutiva, e ter ciência que não são todos os eventos adversos que são indicados de suspensão da medicação, no entanto há regressão do quadro após cessar uso medicamentoso.
5 CONCLUSÃO/CONSIDERAÇÕES FINAIS
O artigo visa trazer o caso de uma paciente de difícil controle e manejo da nefropatia membranosa, que não respondeu a medidas não imunossupressoras, e que evolui com melhora parcial após uso de terapia imunossupressora com corticosteroides, no entanto não sustentada. Submetida a ciclofosfamida e evolui com efeito adverso dismenorreia, cefaleia, e raro da hiperpigmentação de unhas, e que por sua vez não indicada suspensão da medicação para tratamento de nefropatia membranosa. A hiperpigmentação acometeu as mãos, e não teve acometimento dos pés, de forma proximal e que não teve correlação com a dose estabelecida.
A nefropatia membranosa apresenta difícil manejo uma vez que pode não ser respondedora, e que recobre vigilância clínica e laboratorial programada e rotineira. A supervisão de eventos adversos é muito importante e devem ser deixados claros os mais prevalentes ao paciente para não gerar insegurança no manejo terapêutico proposto.
O estudo por sua vez pode se limitar a disponibilidade de medicamentos no serviço hospitalar/ambulatorial para manejo, e além disso, pode ter limitações quanto a análise complementar, como por exemplo, a biopsia renal, que podem lidar com serviços que não dispõe de tal ferramenta diagnostica.
REFERÊNCIAS
Bech AP, Hofstra JM, Brenchley PE, Wetzels JF. Association of anti-PLA₂R antibodieswith outcomes after immunosuppressive therapy in idiopathic membranous nephropa-thy. Clin J Am Soc Nephrol 2014; 9:1386.
Beck LH Jr, Bonegio RG, Lambeau G, et al. Receptor de fosfolipase A2 tipo M como antígeno alvo na nefropatia membranosa idiopática. N Engl J Med 2009; 361:11.
Cattran DC, Kim ED, Reich H, et al. Membranous Nephropathy: Quantifying Remis- sion Duration on Outcome. J Am Soc Nephrol 2017; 28:995.
Chittari K, Tagboto S, Tan BB. Cyclophosphamide-induced nail discoloration and skin hyperpigmentation: a rare presentation. Clin Exp Dermatol. 2009 Apr;34(3):405-6. doi: 10.1111/j.1365-2230.2008.02896.x. Epub 2008 Jul 4. PMID: 18627381.
Deutsch A, Leboeuf NR, Lacouture ME, McLellan BN. Dermatologic Adverse Events of Systemic Anticancer Therapies: Cytotoxic Chemotherapy, Targeted Therapy, and Immunotherapy. Am Soc Clin Oncol Educ Book. 2020 May;40:485-500. doi: 10.1200/EDBK_289911. PMID: 32421446.
du Buf-Vereijken PW, Branten AJ, Wetzels JF, Membranous Nephropathy Study Group. Cytotoxic therapy for membranous nephropathy and renal insufficiency: im- proved renal survival but high relapse rate. Nephrol Dial Transplant 2004; 19:1142.
du Buf-Vereijken PW, Wetzels JF. Efficacy of a second course of immunosuppressive therapy in patients with membranous nephropathy and persistent or relapsing disease activity. Nephrol Dial Transplant 2004; 19:2036.
Inamadar A. Cyclophosphamide-induced melanonychia striata. BMJ Case Rep. 2022 Sep 8;15(9):e251441. doi: 10.1136/bcr-2022-251441. PMID: 39901385; PMCID: PMC9462089.
Kanigicherla DA, Short CD, Roberts SA, et al. Long-term outcomes of persistent dis- ease and relapse in primary membranous nephropathy. Nephrol Dial Transplant 2016; 31:2108.
Kidney Disease: Improving Global Outcomes (KDIGO) Glomerular Diseases Work Group. KDIGO 2021 Clinical Practice Guideline for the Management of Glomerular Diseases. Kidney Int. 2021;100(4S):S1–S276.
Kumar S, Dixit R, Karmakar S, Paul S. Unusual nail pigmentation following cyclophosphamide-containing chemotherapy regimen. Indian J Pharmacol. 2010 Aug;42(4):243-4. doi: 10.4103/0253-7613.68433. PMID: 20927252; PMCID: PMC2941617.
Laluck BJ Jr, Cattran DC. Prognosis after a complete remission in adult patients with idiopathic membranous nephropathy. Am J Kidney Dis 1999; 33:1026.
Reinhard L, Zahner G, Menzel S, et al. Relevância clínica dos níveis de anticorpos do receptor 1 da fosfolipase A2 específicos de domínio em pacientes com nefropatia membranosa. J Am Soc Nephrol 2020; 31:197.
Richard J. Johnson, John Feehally, Jurgen Floege. Nefrologia Clínica: Abordagem Abrangente. Editora Elsevier Brasil, 2016
Saraswat N, Sood A, Verma R, Kumar D, Kumar S. Nail Changes Induced by Chemotherapeutic Agents. Indian J Dermatol. 2020 May-Jun;65(3):193-198. doi: 10.4103/ijd.IJD_37_19. PMID: 32565559; PMCID: PMC7292457.
Thompson A, Cattran DC, Blank M, Nachman PH. Complete and Partial Remission asSurrogate End Points in Membranous Nephropathy. J Am Soc Nephrol 2015; 26:2930.
Troyanov S, Wall CA, Miller JA, et al. Idiopathic membranous nephropathy: definition and relevance of a partial remission. Kidney Int 2004; 66:1199.
Vink CH, Logt AV, van der Molen RG, et al. Antibody-Guided Therapy in Phospho- lipase A2 Receptor-Associated Membranous Nephropathy. Kidney Int Rep 2023; 8:432.
Wang RF, Ko D, Friedman BJ, Lim HW, Mohammad TF. Disorders of hyperpigmentation. Part I. Pathogenesis and clinical features of common pigmentary disorders. J Am Acad Dermatol. 2023 Feb;88(2):271-288. doi: 10.1016/j.jaad.2022.01.051. Epub 2022 Feb 11. Erratum in: J Am Acad Dermatol. 2023 Apr;88(4):963. doi: 10.1016/j.jaad.2023.01.026. PMID: 35151757.
Wei SY, Wang YX, Li JS, et al. Serum Anti-PLA2R Antibody Predicts Treatment Out- come in Idiopathic Membranous Nephropathy. Am J Nephrol 2016; 43:129.
¹Discente do Programa de Residência de Nefrologia da Escola Superior de Ciências da Saúde no Hospital Regional de Taguatinga. e-mail: lethiscastro@gmail.com
²Docente do Programa de Residência de Nefrologia da Escola Superior de Ciências da Saúde no Hospital Regional de Taguatinga. Doutora em Nefrologia pela Universidade de São Paulo (USP). e-mail: ncvmelo@gmail.com.
