REGISTRO DOI: 10.5281/zenodo.10035672
Iana Gonçalves de Souza Santos1; Fábhio César Gonzaga1; Isael Isac Rodrigues de Menezes1; João Vitor Ferreira Fernandes1; Layanne Feitosa da Silva Oliveira1; Maíla Rodrigues de Brito Rocha1; Mariana Mansueto Mendes Martins1; Marianna Souza e Silva1; Natália Lemes Gonzaga1; Pedro Lucas Loiola Guedes Noronha1; Priscila Cruz dos Santos Moreira1; Josicléia Oliveira de Souza2
RESUMO
A hérnia de disco cervical tem seu diagnóstico feito pelos indicativos e achados da anamnese, no exame físico e no exame neurológico somando a achados radiológicos. Caso não haja resolução espontânea do quadro e o tratamento conservador não seja eficiente, indica-se tratamento cirúrgico, tal como a cirurgia de artrodese. O paciente em estudo apresentou uma dor retroesternal com irradiação ao pescoço à direita com suspeita de síndrome coronariana aguda, além de ser submetido a um eletrocardiograma e provas químicas em que não apresentou alterações, sendo medicado e liberado. Após alguns dias, o paciente retornou ao ambulatório com a piora da dor e foi encaminhado para a avaliação neurológica e detectou-se uma lesão no disco ao nível de C6 e C7. Na ressonância magnética da coluna cervical, constatou espondilodiscopatia cervical e o neurocirurgião atestou artrodese de C6-C7 e C7-T1, indicando cirurgia em caráter de urgência e fisioterapia. A cirurgia é tipicamente realizada em pacientes em condições graves e a fisioterapia sendo parte importante do processo de recuperação após a artrodese cervical. Com isso, o relato traz a importância da associação dos tratamentos (cirúrgico e fisioterapêutico) para a recuperação efetiva do paciente, assim como a realização do diagnóstico diferencial para um correto direcionamento do tratamento.
Palavras-chaves: Hérnia cervical. Diagnóstico. Artrodese. Estudo de caso. Processo cirúrgico.
1 INTRODUÇÃO
A coluna cervical composta por sete vertebras organizada em sobreposição, de C1 a C7, possui uma curvatura lordótica fisiológica e tem função de sustentação e flexibilidade da cabeça e permitir sua vasta movimentação – rotação lateral esquerda e direita, lateralização direita e esquerda, flexão e extensão -. Portanto, proporciona uma amplitude de movimento durante as atividades diárias que, podem desencadear estresses biomecânicos constantes, desencadeando sintomas agudos e temporários, como cervicalgias e assim progredir para disfunções crônicas ou aceleração de processos degenerativos nas estruturas vertebrais e suas articulações (SILVA NETO et al., 2021).
A doença discal cervical pode ter diferentes formas de apresentação, tais como a cervicalgia, radiculopatia e mielopatia, sendo importante essa diferenciação pelo médico para guiar o tratamento (ALMEIDA e SILVA, 2021).
O processo fisiopatológico que engloba a doença discal cervical tem início na terceira década de vida, com a diminuição da vascularização discal e aumento da esclerose das placas terminais, facilitando o desgaste discal e diminuindo a formação de proteoglicanos. Uma vez iniciado esse processo, ocorre alteração da absorção de carga pelo disco, promovendo fissuras do ânulo e, por fim, a hérnia discal ou o colapso (ALMEIDA e SILVA, 2021).
Dados epidemiológicos que englobem a hérnia cervical são limitados devido à natureza de sua fisiopatologia que ocasiona variabilidade de sintomas e leva a outros diagnósticos, além da dificuldade de se definir uma população que não seja submetida a nenhum tratamento, o que permitiria um período maior de observação (HAMMER et al., 2016).
O diagnóstico é feito pelo indicativo de achados na anamnese, no exame físico e no exame neurológico somado aos achados radiológicos de exames como a ressonância magnética e a tomografia computadorizada. Caso não haja resolução espontânea do quadro e o tratamento conservador (manejo farmacológico, bloqueio percutâneo e processo de fisioterapia) não seja eficiente, indica-se um tratamento cirúrgico (SUSSELA et al., 2017).
É importante ressaltar que uma possibilidade de tratamento é a cirurgia de artrodese, que consiste na fusão entre duas ou mais vértebras, provocada pela colocação de enxerto autólogo (que provém do próprio indivíduo), heterólogo (que provém de outra espécie) ou material semelhante entre elas. O procedimento é, pois, classificado em três tipos: posterior (quando é realizado entre as lâminas de vértebras adjacentes); póstero-lateral (quando realizado entre os processos transversos e lâminas das vértebras adjacentes. O tipo é habitualmente bilateral); anterior (quando realizado entre corpos vertebrais adjacentes). Essa técnica também é conhecida como fusão intersomática (SBOT, 2018).
Por outro lado, nos casos em que os achados da anamnese, do exame físico e do exame neurológico não são sugestivos, é indispensável se realizar o diagnóstico diferencial, considerando a questão global do paciente, já que estes podem cursar com quadros sugestivos de outras patologias, como síndrome coronariana aguda, neuralgia occipital e enxaqueca (SUSSELA et al., 2017).
Dessa forma, o objetivo deste trabalho fora discutir o diagnóstico diferencial da herniação cervical em casos de dor torácica sugestiva de síndrome coronariana aguda.
2 RELATO DE CASO
DJB, masculino, 58 anos, natural de Afrânio-PE, procedente e residente de Juazeiro-BA, casado, empresário, apresentou dor retroesternal com uma irradiação ao pescoço à direita com sinais de angina instável, quando procurou unidade de pronto atendimento em rede privada.
Ao exame físico, encontrava-se lúcido e orientado em tempo e espaço, eupneico, normocorado, hidratado, acianótico, anictérico e afebril ao toque, ausculta respiratória com murmúrio vesicular presente em ambos hemitórax, e ausculta cardíaca com bulhas normofonéticas, com ritmo regular em 2 tempos, abdome flácido e indolor à palpação, sem sinais de peritonite, extremidades bem perfundidas e sem edemas.
O paciente foi submetido ao eletrocardiograma (ECG), que não apresentou alterações patológicas em todas as derivações. Realizou-se a dosagem de troponina (resultado: 9,97ng/ml), e em paralelo, foi medicado com o ácido acetilsalicílico de 200mg comprimido via oral, clopidrogrel 150mg comprimido via oral e dipirona 1g comprimido via oral. Após relatar melhora significativa da dor, o paciente recebeu alta com a prescrição de cloridrato de ciclobenzaprina 5mg, um comprimido, via oral, à noite e orientação de procurar novamente o serviço de saúde, em caso de piora.
Após 2 dias, o paciente retornou à urgência relatando piora da dor e parestesia em membro superior direito, realizou novo ECG sem alterações, além de tomografia computadorizada (TC) de crânio sem alterações e uma nova dosagem sérica de troponina sem alterações. Após descarte de acidente vascular encefálico (AVE), o paciente recebeu alta com a prescrição de ecocardiograma sem doppler, TC de tórax e Monitoramento Ambulatorial da Pressão Arterial (MAPA), e, em seguida, foi encaminhado ao ambulatório de cardiologia, para um acompanhamento mais detalhado do caso.
O ecocardiograma sem doppler, ao ser analisado no geral, evidenciou sinais de ectasia de aorta ascendente (AO=39cm), com discreto refluxo, aumento leve de AE, função sistólica global e segmentar biventricular preservada em repouso, disfunção diastólica grau 1, insuficiência tricúspide discreta. A TC de tórax mostrou focos de atelectasia pendular em regiões posteriores, além de complexo de RANKE à esquerda. O MAPA evidenciou comportamento pressórico anormal confirmando HAS grau 1.
Sem melhora do quadro de dor retroesternal e parestesia de membro superior direito, bem como perda de força, o referido paciente procurou um ambulatório de neurologia, seis dias após o início dos sintomas. O exame físico detectou lesão ao nível de C6, atingindo os dermátomos do antebraço e mão direita, com a perda de força grau 2, assim como a perda dos movimentos de extensão e de flexão do primeiro quirodáctilo. Em seguida, foi encaminhado para para realizar o exame de Ressonância Magnética Nuclear (RNM) de coluna cervical, torácica e lombar, RNM de encéfalo, angiotomografia de vasos e MAPA.
A RNM de encéfalo mostrou leve redução volumétrica encefálica difusa sem predomínio lombar, sinais de leve microangiopatia supratentorial, tronco cerebral e cerebelo com a morfologia e sinais usuais, sistema ventricular supratentorial com a morfologia e as dimensões normais centrado. Quarto ventrículo com calibre normal e mediano, sem desvio da linha média, a ausência de massa ou coleções extra axiais, transição crânio-vertebral com relações anatômicas preservadas, além de amígdalas cerebelares tópicas.
A RNM de coluna torácica e lombar não apresentou achados, porém a RNM da coluna cervical constatou espondilodiscopatia cervical, herniações discais em C6-C7, protusão discal foraminal direita, em C6-C7, e uma protusão discal paramediana foraminal esquerda em C5-C6, conforme elucidado na Figura 1.
Figura 1 – RNM de coluna torácica e lombar.
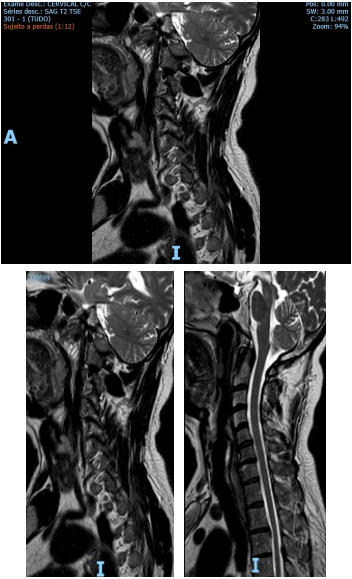
A angiotomografia computadoriza arterial cervical e intracraniana mostrou troncos supraórticos alongados e tortuosos, observando-se, pois, acotovelamento na porção proximal das artérias carótidas comum e subclávia esquerda, sem sinal de dissecção.
Após avaliação neurológica dos exames, o paciente recebeu a prescrição de pregabalina 150mg um comprimido à noite. Foi encaminhamento para um neurocirurgião especialista em coluna, que constatou a necessidade de correção do problema por meio da cirurgia de artrodese de C6 e C7, e enfatizou que tal procedimento deveria ser realizado em caráter de urgência. Posteriormente, orientou a continuidade do tratamento com sessões de fisioterapia, bem como, o aumento da dose da pregabalina, onde passou a tomar um comprimido de 75mg pela manhã e outro após almoço, e um de 150mg à noite; prescreveu suplemento vitamínico NEO B (nitrato de tiamina+cloridrato de piridoxina+cianocobalamina). Além disso, solicitou parecer cardiológico para realizar a cirurgia.
Diante dos exames cardiológicos recentes, o cardiologista liberou o paciente para cirurgia e prescreveu: anlodipino 5 mg um comprimido uma vez ao dia, durante 7 dias e, posteriormente, losartana 50mg um comprimido duas vezes ao dia.
Decorridos 17 dias desde o início do quadro, o paciente foi submetido a cirurgia de artrodese de C6-C7 e C7-T1, sem intercorrências; evoluiu clinicamente estável, aceitando bem a dieta, afebril, com diurese fisiológica, com queixa de algia controlada, deambulou sem dificuldades e já referiu melhora parcial dos déficits neurológicos.
Ao exame físico, apresentou Glasgow 15, pupilas isocóricas e fotorreagentes, com paresia em MSD 4/5 para extensão dos 2º aos 4º dedos, e 1/5 para a abdução do polegar, sem outros déficits e melhora expressiva e completa da extensão de punho. A ferida operatória apresentou bom aspecto.
No dia seguinte recebeu alta hospitalar com instruções para cuidado com a ferida operatória (higienização com clorexidina a 2%), seguimento com a fisioterapia duas vezes por semana e um indicativo de retorno em 15 dias. Recebeu prescrição de hidrocortisona 10mg um comprimido duas vezes ao dia, durante 7 dias, PACO (paracetamol+codeína) se dor intensa, manteve a pregabalina 75mg um comprimido pela manhã e um comprimido de 150mg à noite, NEO B por mais 60 dias, anlodipino 5mg 1x/dia por sete dias.
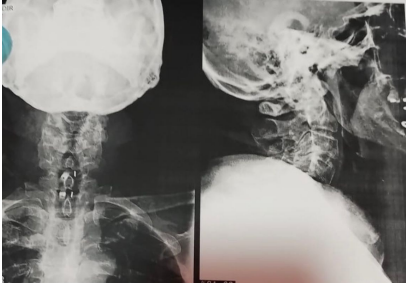
No retorno ao neurocirurgião, o paciente foi submetido a Raio-X de cervical, onde o procedimento constatou que todas as próteses estavam alojadas adequadamente (Figura 2). Os medicamentos foram mantidos, e a redução da dose da pregabalina de 150mg à noite para 75mg após 30 dias, NEO B e losartana 50mg, conforme prescrição anterior O paciente permanece em acompanhamento com fisioterapia e apresentou melhora de abdução e flexão dos dedos da mão direita, sem queixa de algia.
Figura 2 – Raio-x de cervical, demonstrando a localização dos cages.
3 DISCUSSÃO
O relato de caso trata de análise de paciente do sexo masculino, 58 anos, que apresentou dor retroesternal com irradiação para o pescoço à direita com sinais de angina instável, após fazer exame físico e laboratoriais, sem nada digno de nota. O paciente foi medicado e liberado, orientado a procurar o pronto atendimento caso houvesse piora. Ao sentir dor novamente, retornou a unidade, onde realizou novos exames, para investigação e foi levantado o diagnóstico de hernia cervical optando pelo método cirúrgico de artrodese de C6 e C7.
Gulati et al. (2021) reitera que a dor torácica é um sintoma decorrente de patologias e de etiologias variáveis, podendo cursar como apresentação de uma síndrome aguda coronariana (SCA). Sendo esta a principal hipótese diagnóstica, até um prolapso de disco vertebral.
Entendendo as inúmeras possibilidades, foi criado um guideline para melhor identificar qual o fator desencadeante deste sintoma. Tal protocolo (figura 3) leva em consideração três principais parâmetros: História da dor, exame físico e eletrocardiograma (ECG) para excluir, ou confirmar, patologias com maior taxa de mortalidade. Correlacionando ao relato descrito, por não ter achados no ECG, tem indicação de fazer o rastreio para causas não cardíacas (problemas no trato respiratório, na parede torácica, lesão no sistema digestório, possíveis causas psicológicas, além de outras causas como o prolapso de disco vertebral).
Figura 3 – Tratamento da dor torácica direcionado por eletrocardiograma.
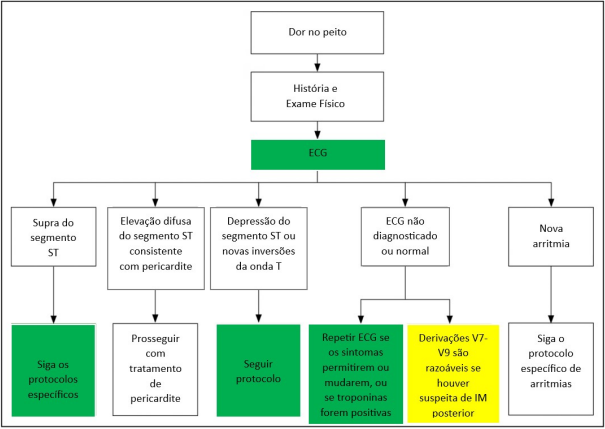
Segundo o entendimento de Fortes et al. (2013), a SCA é uma condição frequente, sendo uma enfermidade muito comum na população mundial, caracterizada enquanto dor muito intensa na parte superior do corpo, começando pelo pescoço e podendo irradiar até as mãos, dedos e região do tórax e pode ser acometida por qualquer idade, mas com incidência maior em pessoas entre 50 e 60 anos, como é o caso do paciente relatado, este com 58 anos de idade.
A importância de uma boa anamnese não está somente relacionada a assertividade clínica do diagnóstico, mas a uma série de relações como médico paciente, paciente e sua enfermidade. Assim, se faz necessário o entendimento integral estruturando e organizando à entrevista clínica para que somado aos exames complementares, o paciente seja o mais beneficiado, pois há uma maior chance de diagnóstico correto (SOARES et al., 2016).
Almeida et al. (2014) destacam, que algumas herniações costumam ser assintomáticas, mas a grande maioria comporta sintomas característicos de locais específicos da dor; geralmente, o paciente chega ao consultório com uma queixa de dor intensa com irradiação para o membro cujo a raiz nervosa é afetada, o primeiro passo é analisar as queixas em relação a dor, irradiação, fatores atenuantes ou agravantes. Dessa maneira, o exame físico tem como foco a dor do paciente, observando a necessidade de pedir ou não exames complementares. No caso apresentado, o paciente apresentou sintomas, como dor intensa na região retroesternal, irradiando para o pescoço.
Bono et al. (2011), fortalece que a dor com irradiação, é uma dor característica da hérnia cervical, porém outras patologias podem ser confundidas, como cardiopatias, semelhante ao que ocorreu no caso.
Acreditando-se numa SAC, no primeiro atendimento, o paciente foi medicado com AAS, que, segundo Anselmino, Bollati e Gaita (2011), é utilizado para diminuir a agregação plaquetária e inibir a formação de coágulos nas artérias, isso devido a acreditarem que o paciente estava com um quadro cardiovascular.
Ao retornar à unidade hospitalar, a equipe precisou fazer uma investigação mais aprimorada e analisar um diagnóstico diferencial, ao paciente referir piora da dor e com sinais de lesão ao nível de C6, onde é muito comum a perda de sensibilidade na axila, apresentando perda de força em dedos, descartando assim uma cardiopatia. Corroborando com Silva L., Almeida L., et al. (2021), que em alguns casos de hérnia cervical permaneçam assintomáticos ao longo dos anos, cada local específico conta com seu sintoma particular, e, em geral, os pacientes surgem com queixa de dor no pescoço, como foi o caso do paciente, fraqueza muscular e parestesia.
Segundo Almeida et al. (2014), os principais sintomas da hérnia de disco cervical são: formigamento com ou sem dor, a dor na coluna e no braço, apenas no braço, podendo haver perda de força.
Com o aumento da ansiedade e o estresse do paciente, ocorrerem outros sintomas do infarto: a sensação de taquicardia, mal-estar e naúseas. Ademais, após discutidas essas questões, é de grande valia um diagnóstico diferencial por meio de anamnese criteriosa, exame físico e exames complementares. Para confirmar a suspeita clínica levantada, o médico deve ser cuidadoso na correta indicação do tratamento frente ao diagnóstico estabelecido, uma vez que a maioria dos pacientes têm boa evolução com medidas ou tratamentos não-cirúrgicos. Tal evolução é condizente com a própria história natural da doença (SILVA; ALMEIDA, 2021).
Para Manchikanti et al. (2013), quando não é necessária uma abordagem cirúrgica, o tratamento da hérnia cervical possui várias opções viáveis, entre eles o medicamentoso e o não intervencionista, que engloba áreas como a fisioterapia, práticas de acupuntura e técnicas para a melhora da qualidade de vida do paciente. Porém podem surgir situações controversas, como a persistência de déficit motor ou sensitivo, em uma determinada área do paciente, fazendo com que o tratamento cirúrgico passe a ser novamente uma opção.
O paciente em questão realizou a cirurgia de artrodese nos níveis de C6-C7 e C7-T1. Silva et al. (2020) relataram que o tratamento cirúrgico é indicado quando há falha no tratamento conservador ou quando o caso aparenta ser mais grave; com isso, o principal objetivo dessa cirurgia é a descompressão das estruturas neurais. Como o paciente já estava perdendo a sensibilidade do membro superior, indicando o comprometimento do nervo, a cirurgia é o tratamento de emergência ideal.
Em 1958, Cloward descreveu a primeira cirurgia de discectomia e artrodese, em que até hoje é padrão ouro. Oliver et al. (2018) explicam que a técnica da artrodese consiste em uma incisão de estruturas metálicas como pinos na região posterior da coluna lombar de modo que possa fixar um certo número de vértebras, existindo vantagem quanto a estabilidade imediata acerca do uso dessas placas ou pinos.
Em conexão com a cirurgia, especialistas da Associação Brasileira de Reabilitação de Coluna – ABRC (2014) indicam a fisioterapia como um importante aliado para a melhora do movimento, força e flexibilidade do paciente. O tratamento pode envolver: osteopatia, fisioterapia manual, tração (possibilita uma descompressão com cargas controladas), exercícios direcionados e estabilização vertebral (SILVA et al., 2020).
A cirurgia é tipicamente realizada em pacientes com condições graves ou para aqueles com instabilidade na coluna cervical, e a fisioterapia sendo uma parte importante do processo de recuperação após artrodese cervical, exaltando o trabalho interdisciplinar no cuidado em saúde do paciente pós cirúrgico, como citado em Damini, (2006). Semelhante ao caso relatado, o paciente após a cirurgia, foi encaminhado para sessões de fisioterapia, obtendo melhora, com a evolução de abdução e flexão dos dedos da mão direita, sem queixa de algia, evidenciando que é uma excelente opção para casos como o que foi aqui discutido e apresentado.
4 CONSIDERAÇÕES FINAIS
A dor retroesternal causada pela hérnia cervical, em determinados casos, pode ser confundida com outras patologias, ocasionando o atraso no diagnóstico. Aqui o papel exame físico representa um instrumento de grande valia, uma vez que auxilia o profissional na inspeção dos achados da anamnese e na definição de estratégias que visem o diagnóstico preciso. Dito isso, evidencia-se a importância de identificar os diferentes tipos de dor e do diagnóstico diferencial para realização de um bom resultado.
Também, viu-se que a artrodese, quando associada à fisioterapia individualizada antes e pós procedimento, foi fundamental para a reabilitação física e emocional do paciente, facilitando a recuperação de força e mobilidade, trazendo resultados significativos ao proporcionar uma melhora na qualidade de vida após a cirurgia.
REFERÊNCIAS
ALMEIDA, Taysa et al. Hérnia de disco lombar: riscos e prevenção. Rev. Ciênc. Saúde Nova Esperança, v. 12, n. 2, 2014.
ANSELMINO, Matteo; BOLLATI, Mario; GAITA, Fiorenzo. Antiplatelet combinations for prevention of atherothrombotic events. Vascular Health And Risk Management, [S.L.], p. 23, jan. 2011.
BONO, Christopher et al. Does surgical timing influence functional recovery after lumbar discectomy? A systematic review. Clinical Orthopaedics and Related Research, v. 473, 2015.
CLOWARD, Ralph. The anterior approach for removal of ruptured cervical disks. Journal of neurosurgery, v. 15, n. 6, 1958.
DAMINI, Karine. Comunicação e informação da equipe da linha de cuidados em neurocirurgia do hospital cristo redentor. Coleciona SUS, v. 2, n. 8, p.12, 2006.
FORTES, Cyrio, et al. Manifestações clínicas da hérnia discal lombar. Acta méd., v. 34, n. 3, 2013.
GULATI, Martha. Guideline for the Evaluation and Diagnosis of Chest Pain: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Journal of the American College of Cardiology, v.144, n.22, out. 2021.
HAMMER, Christine et al. Epidemiology and pathophysiology of cervical disc herniation. Seminars In Spine Surgery, [S.L.], v. 28, n. 2, p. 64-67, jun. 2016.
MONTENEGRO, Helder. Hérnia de disco e dor ciática. In: Seminário da Associação brasileira de reabilitação de coluna, 1 ed, 2014.
MOORE, Keith; DALLEY, Arthur; AGUR, Anne. Anatomia orientada para clínica. 8 ed. Rio de Janeiro: Guanabara Koogan, 2019.
NASCIMENTO, Paulo; COSTA, Leonardo. Prevalência da dor lombar no Brasil: uma revisão sistemática. Cadernos de saúde pública, v. 31, 2015.
OLIVER, Jeremie, et al. Comparison of outcomes for anterior cervical discectomy and fusion with and without anterior plate fixation. Spine, v. 43, n. 7, 2018.
PAMPATI, K. Y.; MANCHIKANTI, Laxmaiah. A randomized, double-blind, active control trial of fluoroscopic cervical interlaminar epidural injections in chronic pain of cervical disc herniation: results of 2-year follow-up. Pain Physician, v. 16, 2013.
SBC/SBOT/SBN. Manual de diretrizes de codificação em cirurgia de coluna vertebral. 2018. Elaborado pela SBC (Sociedade Brasileira de Coluna), SBOT (Sociedade Brasileira de Ortopedia e Traumatologia) e SBN (Sociedade Brasileira de Neurocirurgia), 2018. Disponível em: <https://www.coopercon.coop.br/pdf/Manual_Coluna_Revisado_150518.pdf>. Acesso em: 13 mar. 2023.
SILVA NETO, Antonio de Castro e et al. ALTERAÇÕES POSTURAIS DA COLUNA CERVICAL E CERVICALGIA ASSOCIADAS AO PERFIL DOS ACADÊMICOS DE MEDICINA: uma revisão integrativa/ postural changes in the cervical column and cercivalgia associated with the profile of medicine academics. Brazilian Journal Of Development, [S.L.], v. 7, n. 3, p. 25540-25555, 2021.
SILVA, Caio, et al. Hérnia Interna: Abdome Agudo Obstrutivo. Brazilian Journal of health Review, v. 3, n. 4, 2020.
SILVA, Luis; ALMEIDA, Luiz. Atualização no tratamento da hérnia discal cervical: Manejo conservador e indicações de diferentes técnicas cirúrgicas. Revista Brasileira de Ortopedia, v. 56, n. 1, 2021.
1Discente da Faculdade de Medicina Estácio-IDOMED de Juazeiro – BA
2Docente da Faculdade de Medicina Estácio-IDOMED de Juazeiro – BA
