REGISTRO DOI: 10.5281/zenodo.11659899
Priscila Sanara da Cunha1
RESUMO:
Este estudo avalia o impacto do Programa Mais Médicos (PMM) na formação de profissionais de saúde e sua eficácia no combate à tuberculose (TB) no Brasil. Através de uma abordagem quantitativa, os dados foram analisados para examinar a correlação entre a presença de médicos do PMM e a melhoria dos indicadores de saúde relacionados à TB. Iniciado em 2013, o PMM faz parte de um amplo esforço do Governo Federal, com o apoio de estados e municípios, para melhorar o atendimento aos usuários do Sistema Único de Saúde (SUS). Além disso, o programa não só encaminha médicos brasileiros e estrangeiros para regiões com escassez ou ausência desses profissionais, mas também prevê investimentos para a construção, reforma e ampliação de Unidades Básicas de Saúde (UBS) e a criação de novas vagas de graduação e residência médica para qualificar a formação desses profissionais. Em relação à questão emergencial, o PMM visa promover melhorias no atendimento básico ao cidadão, bem como criar condições para continuar a garantir um atendimento qualificado aos usuários do SUS. Vale dizer que o programa busca estender o acesso ao atendimento, melhorar a qualidade e a humanização dos serviços prestados, com médicos que estabelecem vínculos com seus pacientes e a comunidade, promovendo o fortalecimento da atenção primária à saúde. Os resultados indicam uma contribuição significativa do PMM na redução da mortalidade por TB, ressaltando a importância de políticas de saúde integradas e sustentáveis.
PALAVRAS– CHAVE: Tuberculose. Epidemiologia. Gestão em Saúde Pública.
1- INTRODUÇÃO:
A tuberculose é uma das doenças mais perigosas do mundo. No período pós pandemia covid-19 tivemos um crescimento no número de casos no Brasil e no mundo. A doença infecciosa causada pela bactéria Mycobacterium tuberculosis, que afeta principalmente os pulmões, mas também pode afetar outras partes do corpo. No Brasil, a tuberculose é uma questão de saúde pública há muitas décadas e tem sido alvo de esforços contínuos para seu controle e prevenção. (Brasil, 2014).
A história da tuberculose no Brasil remonta ao período colonial, quando a doença era conhecida como “peste branca” devido ao seu alto grau de letalidade e à palidez que causava em seus pacientes. Durante o século XIX e início do XX, a tuberculose ganhou destaque como uma das principais causas de morbidade e mortalidade no país, afetando pessoas de todas as idades e classes sociais. (Sus, 2022).
No que pese ao avanço da ciência e da medicina, especialmente no século XX, houve uma melhor compreensão da etiologia da tuberculose e o desenvolvimento de tratamentos eficazes, como a descoberta da estreptomicina em meados da década de 1940, um dos primeiros medicamentos antimicrobianos capazes de combater a infecção. (Oms, 2014).
Na perspectiva da transmissão, a doença é transmitida de pessoa para pessoa por meio de gotículas respiratórias liberadas quando um indivíduo infectado tosse, espirra ou fala. A doença tem uma longa história no Brasil, e sua evolução ao longo do tempo tem sido objeto de atenção e esforços por parte das autoridades de saúde. (Sus, 2022).
Vale dizer que, um momento marcante foi na década de 1970, onde o Brasil implementou o Programa Nacional de Controle da Tuberculose (PNCT), que teve como objetivo reduzir a mortalidade relacionada à doença. Esta mobilização foi responsável pela distribuição de medicamentos gratuitos, estratégias para o diagnóstico precoce e o tratamento adequado. (Brasil, 2014).
Nesse contexto, a investigação deste estudo consiste em avaliar o impacto do Programa Mais Médicos (PMM) na formação de profissionais de saúde e sua eficácia no combate à tuberculose no Brasil. Além disso, realizamos uma pesquisa quantitativa baseada nos dados do SINAN/SUS para obter resposta da seguinte pergunta:
Q1: Qual o impacto do Programa Mais Médicos no enfrentamento da tuberculose no Brasil?
Q2: O Programa Mais Médicos contribui de forma significativa para redução da mortalidade por tuberculose?
2 – METODOLOGIA
De acordo com Kauark et al. (2010) a investigação foi realizada por meio de uma reflexão para a delimitação epistemológica do paradigma de investigação quantitativa e exploratória dos fundamentos teóricos. “Uma investigação quantitativa é descobrir quantas pessoas de uma determinada população compartilham uma característica ou um grupo de características. Ela é especialmente projetada para gerar medidas precisas e confiáveis que permitam uma análise estatística”. (Moresi, 2003, p. 63).
Este estudo utilizou uma abordagem quantitativa para avaliar a eficácia do Programa Mais Médicos. Os dados foram coletados a partir de fontes secundárias, incluindo o estudo da literatura, Ministério da Saúde e as plataformas SINAN e SIM, e analisados para identificar os desafios nas políticas de saúde pública. Foram realizadas análises dos dados para obter uma compreensão abrangente dos impactos do programa, redução da mortalidade por tuberculose e benefícios do programa para um atendimento mais inclusivo.
3 – REFERENCIAL TEÓRICO:
3.1- A Tuberculose no Brasil:
A tuberculose é uma doença infectocontagiosa que vem crescendo o número de mortalidade globalmente todos anos. Em 2020, essa infecção matou cerca de 1,5 milhão de pessoas no mundo, dentre elas 1,1 milhão de crianças. Um número preocupante para as autoridades de saúde pública, esse número cresceu em uma década 80% dos casos globais concentrados em países de baixa e média renda. (Onu, 2023).
A doença é frequentemente vista como uma doença do passado. No entanto, é uma das mais infecciosas do mundo. Mesmo com a redução de 47% da taxa de mortalidade global entre os anos de 1990 e 2015, ainda há lacunas importantes na cobertura e deficiências graves quando se trata de diagnóstico e tratamento dessa doença. Estigmatizada e silenciosa, a tuberculose continua presente de maneira mortal entre a população brasileira, apesar de já haver diagnóstico e tratamento para essa doença. (Onu, 2023).
De acordo com a Organização Mundial da Saúde (Oms, 2014), o Brasil está em 22º lugar entre os países com maior número de pessoas infectadas, este dados representam 82% dos casos mundiais. No mesmo ano, o Brasil ocupou a 16ª posição no grupo de países com novos casos da doença.
3.2 – Programa Mais Médico no Brasil:
Primeiramente, o Programa Mais Médicos (PMM) foi criado pelo Governo Federal por meio da lei nº 12.871 de 08 de outubro de 2013, que regulamenta o referido programa como objetivo de formar e qualificar médicos para atuarem no Sistema Único de Saúde (SUS). Consequentemente, proporcionar maior experiências alinhadas à prática médica no processo de formação.
De acordo com a Lei 12.871 de 08 de outubro de 2013 em seu artigo 13º, incisos I e II o programa são oferecidos “aos médicos formados em instituições de educação superior brasileiras ou com diploma revalidado no País; e aos médicos formados em instituições de educação superior estrangeiras, por meio de intercâmbio médico internacional”. Já a Portaria Interministerial do Ministério da Saúde e Ministério da Educação nº 604 de 16 de maio de 2023, em seu artigo 20, parágrafo 1º, inciso III, contempla “médicos estrangeiros com habilitação para o exercício de medicina no exterior”.
O programa Mais Médicos (PMM) conseguiu implantar e colocar em desenvolvimento os seus três eixos pilares: a estratégia de contratação emergencial de médicos, a expansão do número de vagas para os cursos de Medicina e residência médica em várias regiões do país, e a implantação de um novo currículo com uma formação voltada para o atendimento mais humanizado, com foco na valorização da Atenção Básica, além de ações voltadas à infraestrutura das Unidades Básicas de Saúde. (Sus, 2023).
Nos dias atuais o programa têm adotado três eixos importantes que ocorrem de maneira simultânea:
- 1º Eixo – Provimento Emergencial – Os resultados alcançados pelo o Programa Mais Médicos, bem como sua aprovação pela população usuária do SUS, já comprovam o sucesso dessa ampla e inovadora iniciativa. Isso já seria suficiente para atestar que a dimensão mais imediata do projeto – a de provimento emergencial de profissionais – vem sendo atingida com sucesso. Atualmente, o Programa Mais Médicos está presente em mais de 4 mil municípios de todo o país, e 34 Distritos Sanitários Especiais Indígenas (DSEIs), garantindo assistência para mais de 63 milhões de usuários do Sistema Único de Saúde – SUS.
- 2º Eixo – Educação: O programa vem fazendo uma profunda reestruturação na formação médica do país. É por esse eixo que será possível fazer frente, em caráter permanente, ao problema da falta de profissionais, solucionando-a de maneira definitiva. Assim, integram o Programa um plano de expansão da graduação e da residência médica e importantes mudanças no modo de formar médicos e também especialistas.
- 3º Eixo – Infraestrutura: O Programa Mais Médicos também está melhorando a infraestrutura da Atenção Básica no país, por meio da construção de novas unidades básicas de saúde, reforma e ampliação das unidades já existentes. Todos os esforços estão sendo empreendidos de forma a garantir a estrutura necessária para que os médicos do SUS atendam a população com o máximo de qualidade e motivação.
Na perspectiva do primeiro Ciclo Formativo dos Programas de Provisão de Médicos está subdividido nos eixos Educacionais de Especialização e Supervisão Acadêmica. Para os médicos intercambistas, faz-se necessária a participação no Módulo de Acolhimento e Avaliação antes de iniciar o primeiro ciclo. Já o segundo Ciclo Formativo está subdividido em Aperfeiçoamento, Extensão e Supervisão Acadêmica. (Mec, 2022).
Vale dizer que a implantação do Programa, contudo, gerou muita polêmica. Houve políticos da oposição, organizações de classe e associações médicas, estudantes de medicina e parte da mídia que se manifestaram contra o programa, fazendo duras críticas à qualidade dos médicos em seu processo de formação e às formas de contrato instituídas pelo Programa Mais Médicos. Quanto aos médicos estrangeiros foram alvos de ataques e repúdio; que permaneceu durante o primeiro ano de seu funcionamento. (Lima, et al., 2017. p. 292).
Assim, o Programa teve aspectos positivos quando pensado na facilidade de acesso à saúde da população, assim como a inserção dos médicos recém formados no Brasil ou em país Estrangeiro atender e pôr em prática seus conhecimentos. Como também, houve impactos negativos, como os médicos estrangeiros para conseguirem estudar no Brasil, tinham que devolver 80% do seu salário (bolsa) para o Governo de seu país. Diante dessa situação, os médicos estrangeiros não tinham condições para se manterem financeiramente com apenas 20% do seu salário (bolsa) no Brasil. Esse gargalo já foi corrigido e anualmente existem processos seletivos para o ingresso de novos profissionais. (Sus, 2022).
Outro aspecto positivo foi apontado que a formação diferenciada dos médicos intercambistas tem favorecido o exercício da medicina em comunidades indígenas. Isso é demonstrado pelo conhecimento sobre plantas medicinais, por exemplo (Silva, et al., 2015).
Por fim, pode-se afirmar que o Programa prioriza e valoriza medidas emergenciais que asseguram a ampliação e a garantia de médicos generalistas, especializados em Atenção Básica, em áreas deficitárias e vulneráveis. Em outros termos, defendem que o Programa Mais Médicos resolve, a curto prazo, as desigualdades no acesso ao SUS, principalmente no que se refere ao atendimento primário. (Brasil, 2015a).
3.2.1 – Primeiro Ciclo Formativo:
O primeiro ciclo do Programa Mais Médicos (PMM) foi aprovado pela Medida Provisória nº 621 de 08 de junho de 2013, com o intuito de combater as desigualdades de acesso à atenção básica de saúde. Uma das políticas públicas do governo pretendia investir na infraestrutura das unidades médicas e hospitalares, além de criar maior número de vagas para cursos de graduação e residência em medicina, formando profissionais para atender nas áreas mais vulneráveis e garantindo assistência médica a toda a população. (Brasil, 2013).
A parceria com hospitais universitários, estados e municípios foram condições essenciais para o sucesso do programa. A abertura de vagas para médicos estrangeiros possibilitou intercâmbio de conhecimentos e aumentou o quantitativo de profissionais para suprir a demanda que as unidades e hospitais necessitavam. (Brasil, 2013).
O modelo do programa no Brasil foi inspirado no sucesso em outros países da Europa, tais como Inglaterra e Suíça. No que pese ao curso de formação do Programa Mais Médicos, conta com uma carga horária de 7.200 horas, regime de internato, direito à bolsa de estudos, e para cursar o 2º ciclo formativo, um importante pré-requisito é que os alunos sejam aprovados no 1º ciclo formativo. (Ferla, et al., 2015).
3.2.2 – Segundo Ciclo Formativo:
De acordo com a Resolução nº 03, De 02 de outubro de 2015 define as diretrizes gerais de realização do eixo Educacional de Aperfeiçoamento e Extensão do 2º Ciclo Formativo do Programa Mais Médicos para o Brasil (PMM), para fins do disposto no parágrafo único do art. 20 da Portaria Interministerial nº 1.369/MS/MEC, de 8 de julho de 2013.
O 2º ciclo formativo corresponde a etapa em que é possibilitado o aprofundamento do conhecimento de temas relevantes no âmbito da Atenção Básica aos profissionais que tenham concluído o 1º ciclo formativo do Programa Mais Médicos no Brasil, contemplando também a continuidade das atividades de supervisão acadêmica. Podem ingressar neste ciclo os médicos que concluíram as atividades do 1º Ciclo formativo, assim como os médicos que estão cursando programas de residência médica em Medicina Geral da Família e Comunidade. (Ministério da Saúde, Resolução nº 03/2015).
Nesse contexto, o eixo será composto em módulos de ensino a distância, que estão disponíveis em Ambiente Virtual de Aprendizagem, no caso específico será o AVASUS, a plataforma está sob a parceria triangular entre o Laboratório de Inovação e Saúde (LAIS) vinculado a Universidade Federal do Rio Grande do Norte (UFRN), o Ministério da Saúde (MS) e o Ministério da Educação e Cultura (MEC).
No que pese ao Ambiente Virtual de Aprendizagem do Sistema Único de Saúde (AVASUS), este dispõe de módulos formativos sobre a Tuberculose e cursos para capacitação dos médicos inseridos no programa. A estratégia é fortalecer a Educação Permanente em Saúde (ESP) para atuar como ferramenta indutora de inovação nas práticas profissionais. Assim, o processo consiste em atividades de intervenção voltadas para a promoção de políticas de saúde relacionadas ao enfrentamento da epidemia tuberculose no Brasil.
Por fim, as políticas públicas reforçam o ensino à distância para que esses profissionais consigam se qualificar por meio do ambiente virtual, chegando essas informações em tempo real e que a população possa desfrutar de tratamentos eficientes para a saúde pública.
4- RESULTADOS E DISCUSSÃO
A tuberculose permanece como uma das doenças infecciosas mais letais no mundo. Em 2020, a tuberculose causou 1,5 milhão de mortes globalmente, com uma alta concentração de casos em países de baixa e média renda. No Brasil, a tuberculose é historicamente uma questão crítica de saúde pública, apresentando altos índices de morbidade e mortalidade.
O Gráfico 01 ilustra o número de casos de tuberculose no Brasil e o desenvolvimento da doença ao longo dos anos, com dados referentes ao período de 2012 a 2022. Observa-se que, durante o período de 2020 a 2022, houve um incremento de 15.392 novos casos diagnosticados, representando um aumento de 17,12% durante a pandemia de COVID-19.
As flutuações nos dados podem ser influenciadas por diversos fatores, como mudanças nas políticas de saúde, níveis de conscientização, disponibilidade de serviços de saúde e outros determinantes socioeconômicos.
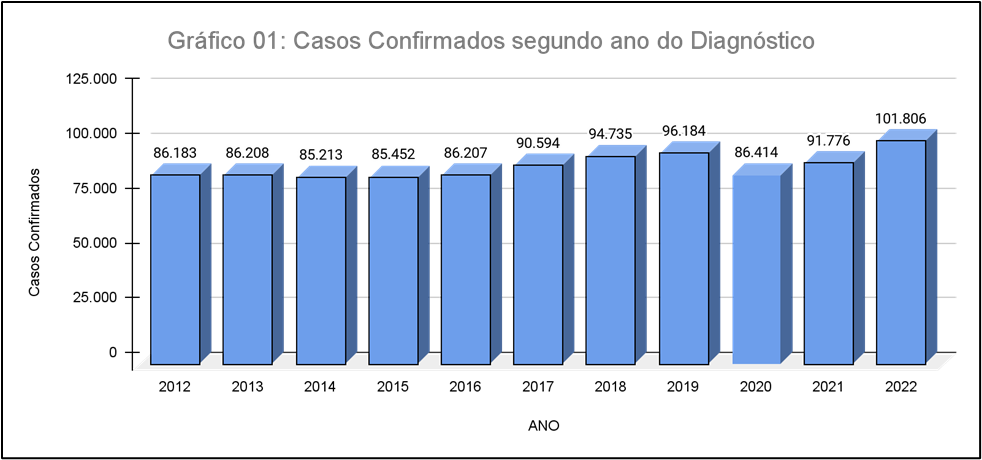
Fonte: Ministério da Saúde/SVS – Sistema de Informação de Agravos de Notificação – Sinan Net
Na perspectiva da saúde pública, o governo tem por objetivos auxiliar no planejamento e elaboração de intervenções ou no fornecimento de informações para a melhoria das doenças, minimizando epidemias, determinando seus efeitos e decidindo sobre sua manutenção ou transformação. (Alves et al., 2010).
O Gráfico 02, mostra o número de casos da Tuberculose confirmados por região e ano do diagnóstico no período de 2012 a 2022, conforme os dados abaixo as regiões sudeste e nordeste apresentam mais casos confirmados da doença quando se comparado com a região centro-oeste onde concentra um número menor de casos confirmados.
Podemos observar também que no início do ano de 2012 a região sudeste obteve 38.912 casos, esse número foi crescente durante os demais anos, já no ano de 2022 foram confirmados 44.990 casos.
A região nordeste em 2012 apresentou 23.729 casos, apresentando em 2022 um total de 26.803 casos. A região sul em 2012 apresentou 11.168 casos e em 2022 foram diagnosticados 12.053 casos. A região norte do Brasil em 2012 apresentou 8.566 casos e em 2022 apresentou um crescimento de 13.008 casos, ou seja, todas as regiões tiveram crescimento de casos de tuberculose.
Por fim, a região centro-oeste teve confirmado em 2012 o número de 4.308 e em 2022 o número cresceu para 4.952 casos. Como pode-se observar, a região centro-oeste apresentou um pequeno crescimento de 1,14% de casos, o que nos leva a crer que a região trabalha com ações de saúde preventivas no que pese a tuberculose.
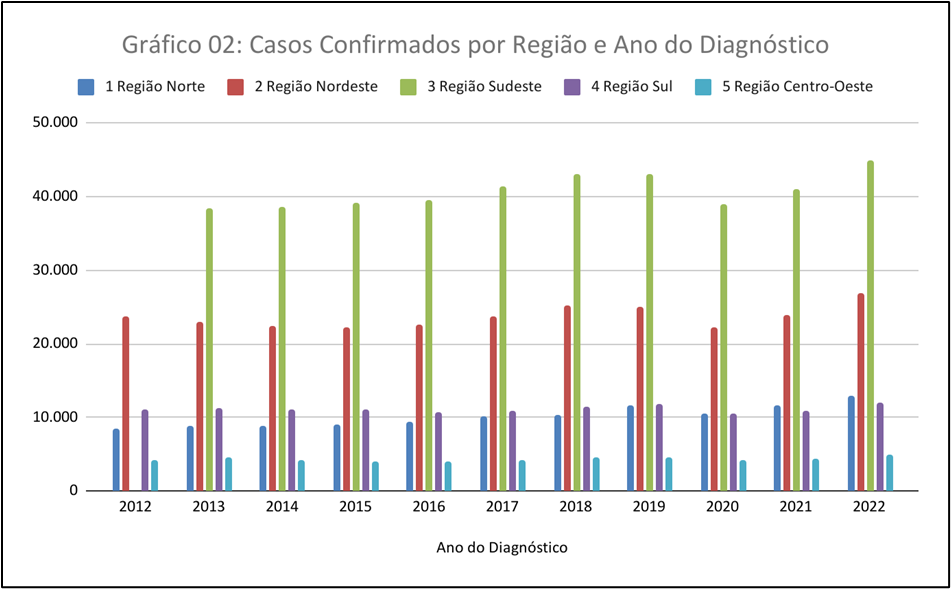
Fonte: Ministério da Saúde/SVS – Sistema de Informação de Agravos de Notificação – Sinan Net
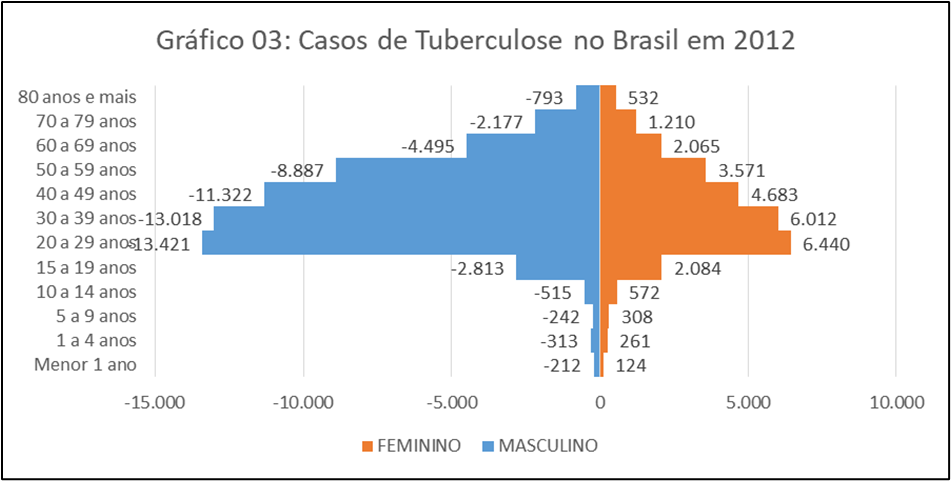
Fonte: Ministério da Saúde/SVS – Sistema de Informação de Agravos de Notificação – Sinan Net
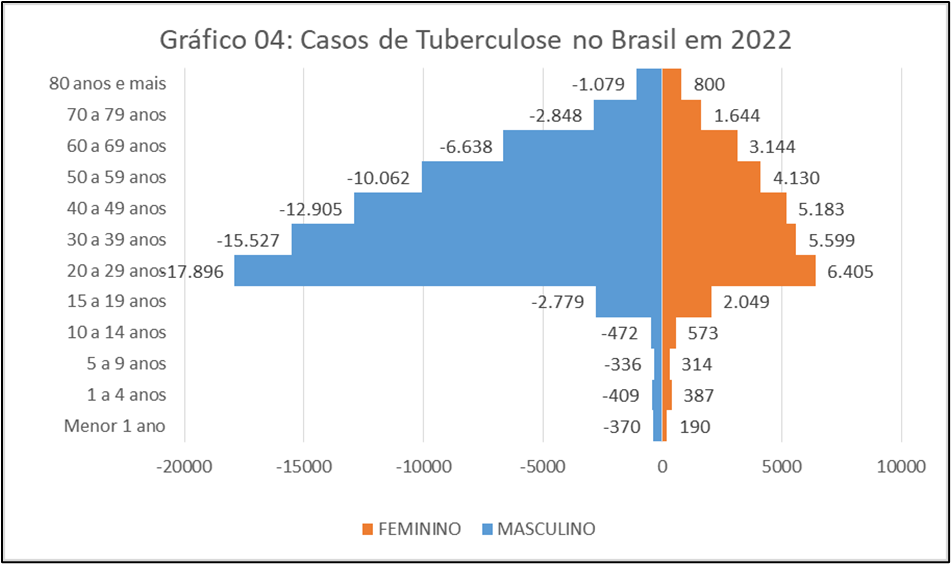
Fonte: Ministério da Saúde/SVS – Sistema de Informação de Agravos de Notificação – Sinan Net
O Gráfico 03 e 04 mostra a pirâmide etária da população Brasileira por faixa etária no ano de 2012 e 2022. Neles podemos identificar como foi a evolução da doença por faixa etária. Ainda no gráfico 03 podemos observar que o maior números de comorbidade com a tuberculose são do sexo masculino. Estes números também estão ligados a doenças como tabagismo, diabetes, alcoolismo, doenças mentais, drogas ilícitas, aids e outras doenças. (Sus, 2022).
No Gráfico 04, a pirâmide do ano de 2022, há predominância da doença em pessoas do sexo masculino permanece em crescimento, consequentemente podemos observar um aumento nos eixos da pirâmide em todas as faixas etárias, apresentando que o maior número de casos ocorrem no grupo etário de 20 a 29 anos até o grupo etário de 80 ou mais. Dentre os motivos da contaminação, vale ressaltar os impactos gerados pela pandemia covid-19 e outros fatores que ainda serão estudados.
Fonte: Ministério da Saúde/SVS – Sistema de Informação de Agravos de Notificação – Sinan Net
No contexto intercultural, o autor Hall (2005), aborda a importância das diferentes culturas, a diversidade das pessoas e as representações sociais. Para Bueno e Freitas (2015, p. 208-209) as representações sociais podem ajudar a formar uma “base para a familiarização das ações e interações e explicar, pelo menos em parte, como é o processo de construção de um cotidiano comum para profissionais estrangeiros e locais em ambientes organizacionais interculturais”.
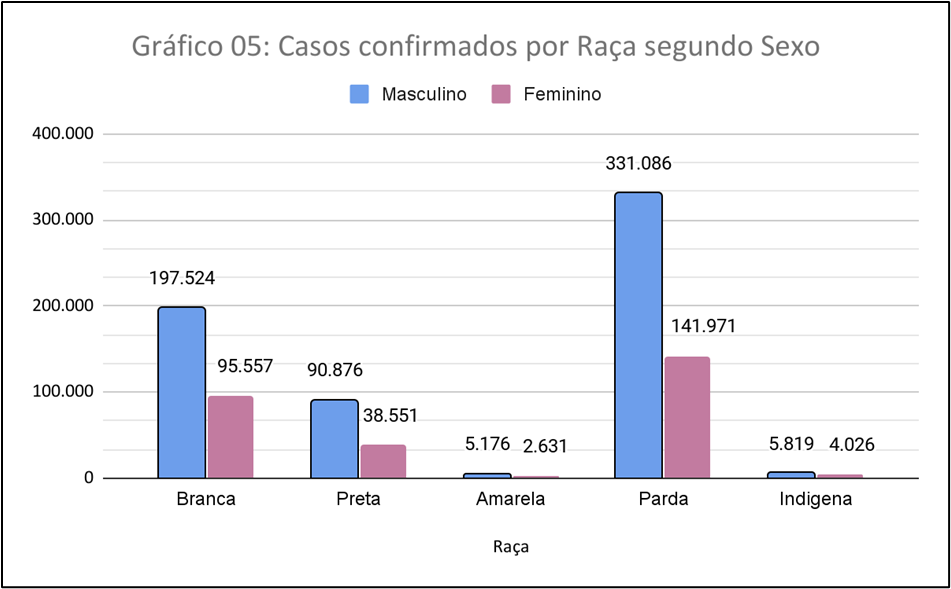
O Gráfico 05 demostra os casos confirmados de tuberculose por raça segundo sexo, no período de 2012 a 2022, nessa análise podemos observar que existe uma predominância de casos confirmados para o sexo masculino em todas as raças em relação ao sexo feminino. Vale dizer que a maior concentração de casos confirmados representam 98,25% da população de sexo masculino e 1,74% do sexo feminino dos casos confirmados.
Partindo para uma análise mais detalhada no que pese a com base nos dados de tuberculose segundo sexo por raça no Brasil, podemos observar algumas tendências e padrões interessantes:
- Prevalência por sexo: Os dados mostram que tanto para o sexo masculino quanto para o feminino, a raça parda é a que apresenta a maior prevalência de casos confirmados de tuberculose. Isso indica que pessoas de raça parda estão mais ansiosas a contrair a doença em comparação com outros grupos raciais.
- Disparidades raciais: Os números evidenciam disparidades manifestadas na incidência de tuberculose entre diferentes grupos raciais. Enquanto a raça parda tem o maior número de casos confirmados, as raças branca, preta, amarela e indígena têm números menores de casos, em comparação com a raça parda.
- Diferenças entre os sexos: Os dados também mostram que, independentemente da raça, o número de casos confirmados de tuberculose é maior no sexo masculino em relação ao sexo feminino. Essa tendência é consistente em todas as raças passageiras.
- Possíveis fatores contribuintes: As disparidades na incidência de tuberculose por raça e sexo podem ser influenciadas por diversos fatores socioeconômicos e culturais, como acesso desigual a serviços de saúde, níveis de renda, condições de moradia e acesso a informações sobre saúde e prevenção de doenças.
- Necessidade de políticas de saúde direcionadas: A análise dos dados ressalta a importância de abordagens de saúde pública que levam em consideração a dimensão racial. É fundamental implementar políticas de saúde direcionadas para grupos raciais específicos a fim de reduzir as disparidades e melhorar o acesso ao diagnóstico e tratamento da tuberculose em toda a população.
- Conscientização e prevenção: Além disso, é importante promover a conscientização sobre a tuberculose e a importância do diagnóstico precoce, independente da raça ou sexo. A prevenção é fundamental para evitar a disseminação da doença e garantir um tratamento adequado para todos os pacientes.
Em conclusão, a análise dos dados de tuberculose segundo sexo por raça no Brasil destaca a necessidade de ações mais específicas para enfrentar as disparidades na incidência da doença. A implementação de políticas de saúde pública inclusivas e abrangentes, juntamente com campanhas de conscientização, são essenciais para reduzir a carga da tuberculose em todos os grupos raciais e sexuais, confiantes para uma sociedade mais justa e saudável.
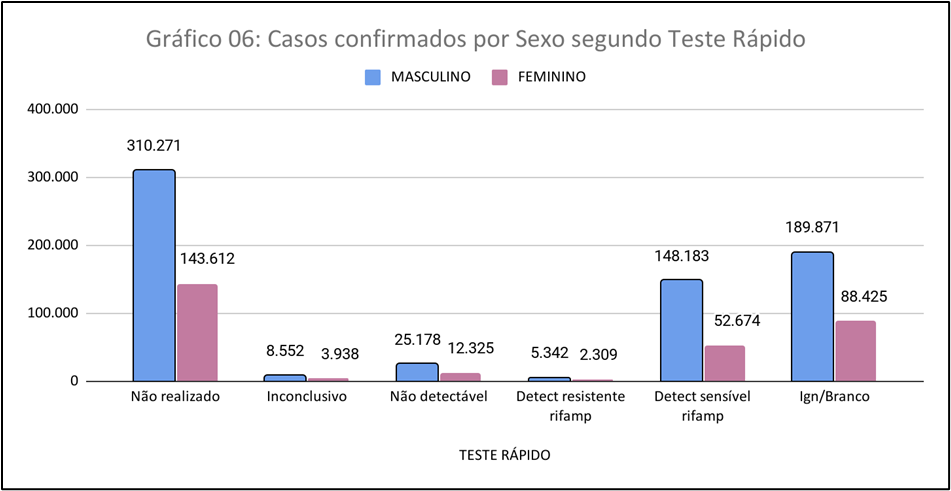
No contexto dos testes rápidos, para descobrimento da doença, a propagação de formas resistentes aos medicamentos utilizados para combater a doença – tuberculose resistente TB-DR, tuberculose multirresistente TB-MDR e tuberculose ultrarresistente TB-XDR – fazem dela um grande problema na atualidade; apenas uma em cada três pessoas com TB resistente a medicamentos teve acesso ao tratamento. (Onu, 2020).
De acordo com o Gráfico 06, mostra os casos confirmados por sexo segundo o teste rápido e resistência ao tratamento no período de 2012 a 2022. Vale dizer que, existem três tipos de teste rápido nas unidades de saúde do Brasil, são realizados por meio de testes laboratoriais, (baciloscopia de escarro, teste rápido molecular para tuberculose ou cultura de escarro). Dentre os teste citados podemos observar o número de casos predominam em pessoas de sexo masculino, com 310.271 pessoas não concluíram o teste rápido, 148.183 foram detectável sensível ao tratamento, este grupo de pacientes são resistentes a Rifampicina, principal droga no tratamento da tuberculose, 25.178 pessoas não foi detectado resistência ao tratamento da tuberculose e 189.871 ignoram o teste.
Fonte: Ministério da Saúde/SVS – Sistema de Informação de Agravos de Notificação – Sinan Net
Nos dias atuais, a doença no Brasil, existe um percentual elevado de cura, mas sobretudo existem aspectos que influenciam negativamente no tratamento, como é o caso do abandono do tratamento pelos enfermos, vale salientar que uma das estratégias de saúde pública é combater a doença e evitar que a pessoa desista do tratamento. (Chirinos e Meirelles, 2011).
No contexto social, a doença é muito frequente em pessoas que vivem em situações mais vulneráveis e de baixa renda. Assim, a tuberculose apresenta um crescimento no número de casos nas populações que vivem em condições precárias, sem assistência à saúde, má alimentação, viver em condições de vulnerabilidade, dentre outros fatores. (Siqueira, 2014).
Fonte: MS/SVS/CGIAE – Sistema de Informações sobre Mortalidade – SIM
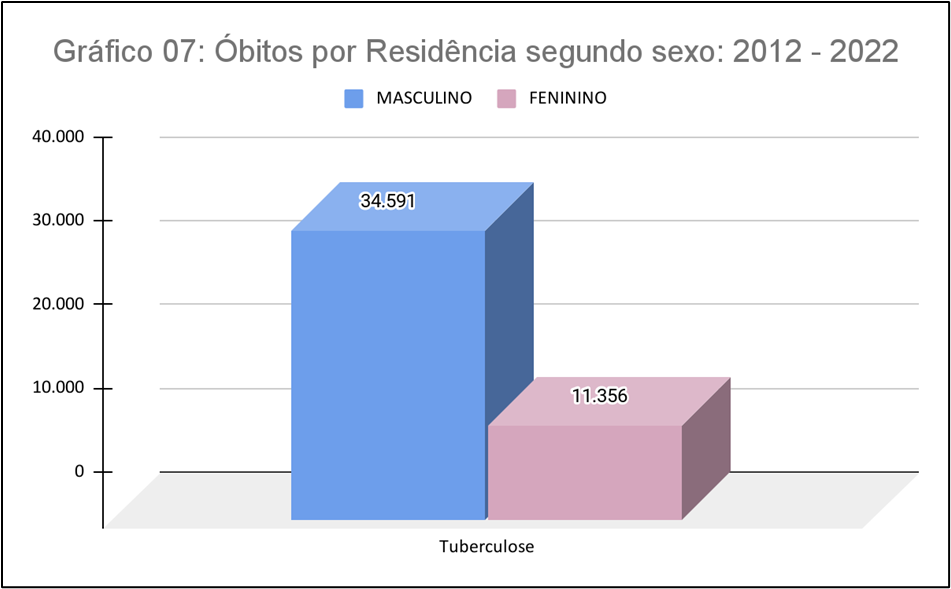
De acordo com os dados fornecidos, no período de 2012 a 2022, o Gráfico 07 representa o número de óbitos por tuberculose no Brasil, discriminados por sexo, onde para o sexo masculino tivemos 34.591 óbitos e para o sexo feminino 11.356 óbitos. Esses números representam o total de óbitos por tuberculose ocorridos em homens e mulheres durante o período mencionado. Vale dizer que o maior percentual de óbitos encontra-se em pessoas do sexo masculino. Sabemos que a tuberculose é uma doença grave e a prevenção, detecção precoce e tratamento adequado são essenciais para reduzir o número de óbitos no Brasil e no mundo.
Numa síntese crítica, é recomendável fazer a prevenção da doença, evitar contato com as pessoas infectadas e manter os cuidados necessários para evitar contaminação. Além disso, buscar assistência médica ao primeiro sinal de sintomas suspeitos de tuberculose para evitar complicações e se disponibilizar a fazer o tratamento adequado.
Fonte: MS/SVS/CGIAE – Sistema de Informações sobre Mortalidade – SIM
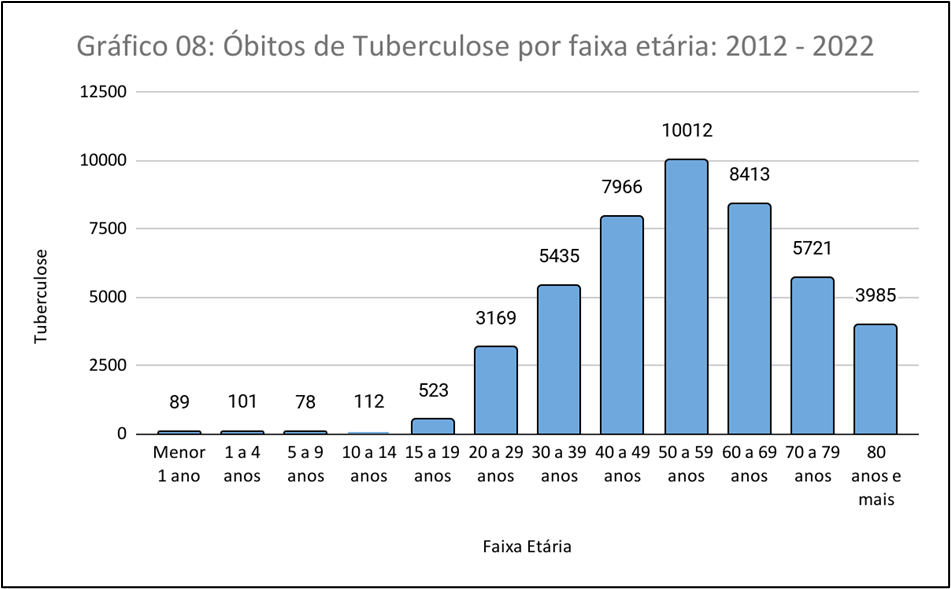
De acordo com o Gráfico 08, os dados fornecidos para o número de óbitos por tuberculose em diferentes faixas etárias no período de 2012 a 2022, o eixo horizontal representa as faixas etárias, enquanto o eixo vertical representa o número de óbitos por tuberculose. Nesse contexto, os dados mostram o número de óbitos em cada faixa etária, começando com “Menor 1 ano” até “80 anos e mais”. Podemos observar que o número de óbitos por tuberculose tende a aumentar com o avanço da idade até atingir um pico na faixa etária de 50 a 59 anos. No que pese, as faixas etárias mais jovens (abaixo de 20 anos) apresentam um número relativamente menor de óbitos por tuberculose em comparação com as faixas etárias mais avançadas. Já as faixas etárias de 20 a 39 anos apresentam um número considerável de óbitos, indicando uma faixa etária em que a tuberculose pode causar impacto significativo. Por fim, após a faixa etária de 50 a 59 anos, o número de óbitos por tuberculose tende a diminuir gradualmente.
Fonte: MS/SVS/CGIAE – Sistema de Informações sobre Mortalidade – SIM
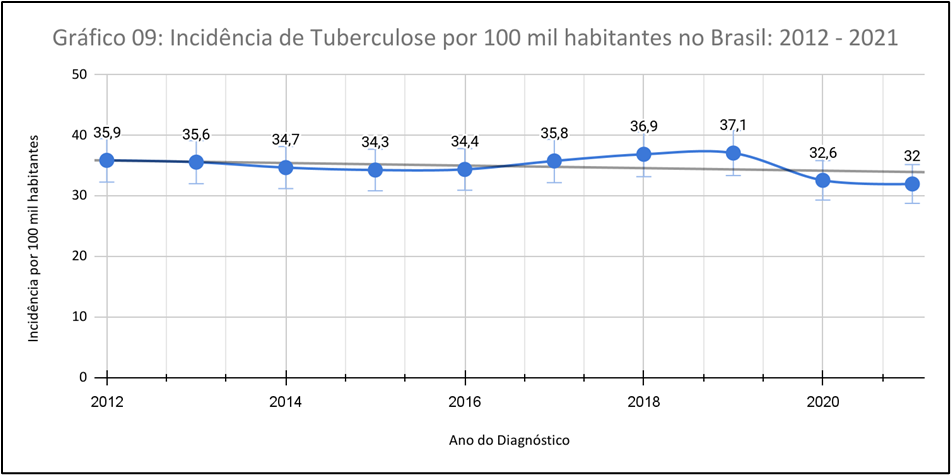
No que pese ao Gráfico 09, apresenta a estabilidade na taxa de mortalidade, como podemos observar a taxa de mortalidade por tuberculose no Brasil se manteve relativamente estável ao longo da série histórica, variando entre 2,1 e 2,3 óbitos por 100.000 habitantes. Isso indica uma consistência na gravidade da doença e na sua carga sobre a população. Embora a taxa de mortalidade tenha se mantido constante, houve uma pequena variação no número absoluto de óbitos entre 2011 e 2021, de 4.563 para 4.543 óbitos.
Essa variação pode ser atribuída a fatores como flutuações na incidência da doença, eficácia das medidas de controle e acesso aos serviços de saúde. Quanto às diferenças regionais, a análise por Unidades da Federação em 2020 revelou que 10 estados apresentaram coeficiente de mortalidade superior à média nacional. A análise mostra que o país pode estar enfrentando maiores desafios no controle da tuberculose, seja devido a fatores socioeconômicos, infraestrutura de saúde ou outras questões específicas.
Por conseguinte, os coeficientes de mortalidade mais elevados, ocorreram no período de 2018 a 2020, período da pandemia covid-19, com a elevação da mortalidade exige uma atenção especial e esforços adicionais para reduzir o impacto da tuberculose. Assim, pode-se envolver estratégias direcionadas de prevenção, diagnóstico precoce, tratamento adequado e melhoria no acesso aos serviços de saúde, dentre outros.
6 -CONCLUSÕES/ IMPLICAÇÕES:
O Programa Mais Médicos (PMM) tem demonstrado uma contribuição significativa para a melhoria da atenção primária de saúde e para o enfrentamento da tuberculose no Brasil. A análise sócio epidemiológica evidencia uma correlação positiva entre a presença de médicos do PMM e a redução dos índices de mortalidade por Tuberculose, especialmente em regiões historicamente carentes de profissionais de saúde.
A capacitação contínua dos médicos por meio de plataformas como a AVASUS tem se mostrado essencial para a qualificação dos profissionais de saúde, permitindo uma abordagem mais eficaz e informada no combate à Tuberculose. Os dados indicam que, apesar dos desafios persistentes, como barreiras culturais e linguísticas, o PMM tem conseguido avançar na promoção de uma saúde pública mais inclusiva e equitativa.
A continuidade e a expansão do PMM são fundamentais para a manutenção e ampliação dos resultados positivos observados. A implementação de políticas de saúde direcionadas e estratégias de comunicação intercultural eficazes são essenciais para garantir o acesso igualitário aos serviços de saúde e para fortalecer a resposta do sistema de saúde às necessidades específicas dos imigrantes e das populações vulneráveis.
Diante do panorama apresentado, conclui-se que o PMM é uma iniciativa crucial para o fortalecimento da saúde pública no Brasil, proporcionando uma base sólida para a redução das desigualdades em saúde e para a promoção do bem-estar geral da população. A continuidade de investimentos em formação, infraestrutura e políticas inclusivas será determinante para consolidar os avanços obtidos e enfrentar os desafios futuros no controle da tuberculose e outras doenças infecciosas.
BIBLIOGRAFIA:
Alves, E. Souza, G.D.S. Marra, R. (2010). Êxodo e sua contribuição à urbanização de 1950 a 2010. Revista de Política Agrícola, 20 (2), 80-88.
Brasil. Presidência da República. (2013). Lei n. 12.871 de 22 de outubro de 2013. Disponível em: http://www.planalto.gov.br/ccivil_03/_ato2011-2014/2013/Lei/L12871.htm . Acedido em 01 de junho de 2023.
Brasil. Ministério da Saúde. (2014). Programa Mais Médicos. Portal da Saúde. Disponível em: http://portal.saude.gov.br/portal/saude/cidadao/default.cfm . Acedido em 01 de junho de 2024.
Brasil. Ministério da Saúde. (2015a). Apresentação de um ano do Programa Mais Médicos. Disponível em: http://portalsaude.saude.gov.br/images/pdf/2014/setembro/04/apresentacao-COLETIVA-1-ANO-MAIS-M–DICOS—04-09-1.pdf . Acedido a 01 de junho de 2024.
Brito, A. X. Leonardo. A. C. (2001). A Identidade Das Pesquisas Qualitativas: Construção De Um Quadro Analítico. 7 Cadernos de Pesquisa, n. 113, p. 7-38.
Bueno, J. M.; Freitas, M. E. (2015). Representações sociais e ambiente intercultural nas organizações. In: Moura, C. P.; Ferrari, M. F. Comunicação, Interculturalidades e organizações: faces e dimensões da contemporaneidade. Porto Alegre: Ed. PUCRS. p. 193-211.
Chirinos, N. E. C. Meirelles, B. H. S. (2011). Fatores associados ao abandono do tratamento da tuberculose: uma revisão integrativa. Texto & Contexto Enfermagem, v. 20, n. 3, p. 599- 606. http://dx.doi.org/10.1590/S0104-07072011000300023 .
Ferla, A. A, Matos I. B. (2015). Participação na Saúde: teorias e práticas revitalizadas nos trabalhos do Prêmio Sérgio Arouca de Gestão Participativa na Saúde. Saúde e Sociedade. 21. São Paulo. 8-17.
Hall, S. A. (2005). Identidade cultural na pós-modernidade. 10. ed. Rio de Janeiro: DP & A.
Kauark, F. da S. Manhães, F. C. Medeiros, C. H. (2010). Metodologia de pesquisa: um guia prático. Itabuna. Via Litterarum.
Lima, K. M. Vago, J. P. Caux, T. R. Negreiros-Lima, G. L. Sugimoto, M. A. Sousa, L. P. (2017). The resolution of acute inflammation induced by cyclic AMP is dependent on annexin A1. Journal of Biological Chemistry, 292(33), 13758-13773.
Moresi, E. (2003). Metodologia de Pesquisa. Brasília: UCB.Onu. (1948). Programa de Ação da Conferência Mundial sobre População e Desenvolvimento. ONU: Cairo.
Silva, A. H. (2015). Rituais Corporativos como Estratégia de Legitimação dos Valores Organizacionais em Empresas Familiares. Qualitas Revista Eletrônica. ISSN 1677 4280 V.17.
Sinan. Sistema de Informação de Agravos de Notificação -Link: https://portalsinan.saude.gov.br/ . Ministério da Saúde. Acedido em 01 de julho de 2024.
Sim. Sistema de Informação sobre Mortalidade – Link: http://sim.saude.gov.br/default.asp . Ministério da Saúde. Acedido em 01 de julho de 2024.
Siqueira, R. L. D. Cotta, R. M. M. Ribeiro, R. D. C. L. Sperandio, N. Priore, S. E. (2014). Análise da incorporação da perspectiva do Direito Humano à Alimentação Adequada no desenho institucional do Programa Nacional de Alimentação Escolar. Ciência & Saúde Coletiva, 19, 301-310.
1Mestre em Demografia – UFRN Doutoranda em Relações interculturais – UaB – Portugal Administradora – Faculdade de Natal – FalFri, 14 Jun 2024, 14:10
