ORBITAL FLOOR FRACTURE: USE OF DIFFERENT BIOMATERIALS IN ITS RECONSTRUCTION
REGISTRO DOI: 10.5281/zenodo.7798845
Priscila Gomes de Carvalho Vasquez1
Wandy Elisabeth Vieira da Silva Fernandes2
Luis Guilherme de Oliveira David3
Everton Glaucon da Silva Ferreira4
Marina Ferreira de Souza5
Ana Flávia Alcantara Serrão6
Layo Bueno Brito De Oliveira Silva7
Carla Vitória Mota Cavalcante Lima8
Livia Thamyris de Souza Silva Vasconcelos9
Marcyo Keveny de Lima Freitas10
Felipe Dos Santos Conceição Araújo11
Rafaelly Moreira dos Santos12
RESUMO
A fratura do assoalho orbital é um dos tipos mais comuns de fraturas orbitais, frequentemente causada por traumas faciais. A lesão pode resultar em diplopia, enoftalmia, limitação do movimento do olho e assimetria facial, além de ser potencialmente ameaçadora à visão. A reconstrução do assoalho orbitário é um procedimento cirúrgico desafiador que envolve a seleção de biomateriais apropriados. Este artigo tem como objetivo revisar a literatura atual sobre o uso de diferentes biomateriais na reconstrução do assoalho orbital. Para a construção deste artigo foi realizado um levantamento bibliográfico nas bases de dados SciVerse Scopus, Scientific Eletronic Library Online (Scielo), U.S. National Library of Medicine (PUBMED) e ScienceDirect, com auxílio do gerenciador de referências Mendeley. A escolha do biomaterial para a reconstrução do assoalho orbital deve ser baseada no tipo de fratura, extensão da lesão, localização e condição clínica do paciente. A reconstrução do assoalho orbital é um procedimento complexo que requer uma abordagem individualizada. Os biomateriais apresentam diferentes características e propriedades que podem influenciar a escolha do material utilizado na reconstrução. Os avanços na tecnologia biomaterial têm possibilitado o desenvolvimento de novas opções para a reconstrução orbital, tornando o procedimento mais seguro e eficaz.
PALAVRAS-CHAVE: Órbita; Materiais Biocompatíveis; Traumatismos Faciais.
SUMMARY
Orbital floor fracture is one of the most common types of orbital fractures, often caused by facial trauma. The injury can result in diplopia, enophthalmos, limitation of eye movement and facial asymmetry, and is potentially vision threatening. Orbital floor reconstruction is a challenging surgical procedure that involves the selection of appropriate biomaterials. This article aims to review the current literature on the use of different biomaterials in orbital floor reconstruction. For the construction of this article, a bibliographical survey was carried out in the databases SciVerse Scopus, Scientific Electronic Library Online (Scielo), U.S. National Library of Medicine (PUBMED) and ScienceDirect, with the help of the Mendeley reference manager. The choice of biomaterial for the reconstruction of the orbital floor should be based on the type of fracture, extension of the lesion, location and clinical condition of the patient. Orbital floor reconstruction is a complex procedure that requires an individualized approach. Biomaterials have different characteristics and properties that can influence the choice of material used in reconstruction. Advances in biomaterial technology have enabled the development of new options for orbital reconstruction, making the procedure safer and more effective.
KEYWORDS: Orbit; Biocompatible Materials; Facial Trauma.
1 INTRODUÇÃO
A epidemiologia das fraturas na região maxilofacial é influenciada pelas características socioeconômicas e demográficas da população estudada. Estudos mostram que a incidência cumulativa de lesões oculares ao longo da vida na população geral é de 14,4%, sendo que 86% dessas contusões orbitárias ocorrem em conjunto com fraturas orbitárias. O trauma orbital é uma patologia maxilofacial frequente (FLYNN, 2022).
A órbita é composta por sete ossos, que incluem o osso frontal, zigomático, maxilar, asa maior e menor do esfenóide, osso etmóide, lacrimal e palatino. A cavidade orbital está conectada à cavidade craniana através de três canais: a fissura orbital superior, a fissura orbital inferior e o canal óptico. A realização de cirurgia orbital é uma tarefa difícil devido às possíveis complicações pós-operatórias, tais como complicações vasculares, neuromusculares e inflamatórias (GANDER et al., 2015; GUPTA et al., 2017).
As forças que afetam a região orbital podem agir diretamente ou indiretamente nas paredes orbitais, resultando em diferentes padrões de fratura. Em um estudo realizado por Cramer et al (1965), as fraturas orbitais foram classificadas em tipos puros (restritas às paredes orbitais) e impuros (que afetam também os ossos adjacentes). Esses traumas frequentemente estão associados a complicações de gravidade variável, sendo que as mais comuns incluem enoftalmia e diplopia, seguidas pelo comprometimento do nervo óptico (GANDER et al., 2015; GUPTA et al., 2017).
A fratura do assoalho orbital é um dos tipos mais comuns de fraturas orbitais, frequentemente causada por traumas faciais. A lesão pode resultar em diplopia, enoftalmia, limitação do movimento do olho e assimetria facial, além de ser potencialmente ameaçadora à visão. A reconstrução do assoalho orbitário é um procedimento cirúrgico desafiador que envolve a seleção de biomateriais apropriados (GANDER et al., 2015; GUPTA et al., 2017). Este artigo tem como objetivo revisar a literatura atual sobre o uso de diferentes biomateriais na reconstrução do assoalho orbital.
2 METODOLOGIA
Refere-se a uma revisão integrativa de literatura, de caráter qualitativa. A revisão de literatura permite a busca aprofundada dentro de diversos autores e referenciais sobre um tema específico, nesse caso uso de diferentes biomateriais na reconstrução do assoalho orbital (PEREIRA et al., 2018).
Sendo assim, para a construção do presente artigo, foi estabelecido um roteiro metodológico baseado em seis fases, a fim de nortear a estrutura de uma revisão integrativa, sendo elas: elaboração da pergunta norteadora, organização dos critérios de inclusão e exclusão e a busca na literatura, caracterização dos dados que serão extraídos em cada estudo, análise dos estudos incluídos na pesquisa, interpretação dos resultados e apresentação da revisão.
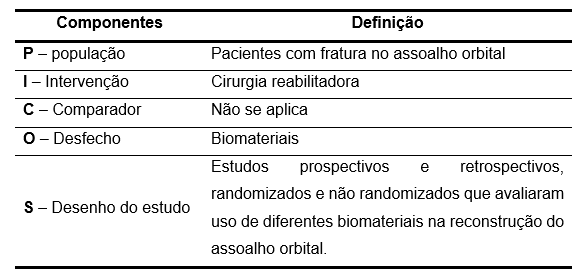
Foi utilizada a estratégia PICOS para a elaboração da pergunta norteadora, sendo o PICOS (Patient/population/disease; Exposure or issue of interest, Comparison Intervention or issue of interest Outcome), a População (P): Pacientes com fratura no assoalho orbital; Intervenção (I): Cirurgia reabilitadora; Comparador (C): biomateriais; Desfecho (O): Não se aplica; Desenho do estudo (S) = Estudos prospectivos e retrospectivos, randomizados e não randomizados que avaliaram uso de diferentes biomateriais na reconstrução do assoalho orbital. Diante disso, construiu-se a questão norteadora: “quais são os principais biomateriais utilizados na reconstrução do assoalho orbital?” (Tabela 1).
Tabela 1 : Elementos da estratégia PICOS, Brasil, 2022
Buscas avançadas foram realizadas em estratégias detalhadas e individualizadas em quatro bases de dados: SciVerse Scopus (https://www-scopus.ez43.periodicos.capes.gov.br/), Scientific Eletronic Library Online – Scielo (https://scielo.org/), U.S. National Library of Medicine (PUBMED) (https://pubmed.ncbi.nlm.nih.gov/) e ScienceDirect (https://www-webofknowledge.ez43.periodicos.capes.gov.br/), com auxílio do gerenciador de referência Mendeley. Os artigos foram coletados no mês de dezembro de 2022 e contemplados entre os anos de 2000 a 2022.
A estratégia de pesquisa desenvolvida para identificar os artigos incluídos e avaliados para este estudo baseou-se em uma combinação apropriada de termos MeSH (www.nlm.nih.gov/mesh/meshhome.html), nos idiomas português e inglês.
Considerou-se como critério de inclusão os artigos completos disponíveis na íntegra nas bases de dados citadas, nos idiomas inglês e português e relacionados com o objetivo deste estudo. Os critérios de exclusão foram artigos incompletos, duplicados, resenhas, estudos in vitro e resumos.
A estratégia de pesquisa baseou-se na leitura dos títulos para encontrar estudos que investigassem a temática da pesquisa. Caso atingisse esse primeiro objetivo, posteriormente, os resumos eram lidos e, persistindo na inclusão, era feita a leitura do artigo completo. Na sequência metodológica foi realizada a busca e leitura na íntegra dos artigos pré-selecionados, os quais foram analisados para inclusão da amostra.
3 RESULTADOS E DISCUSSÃO
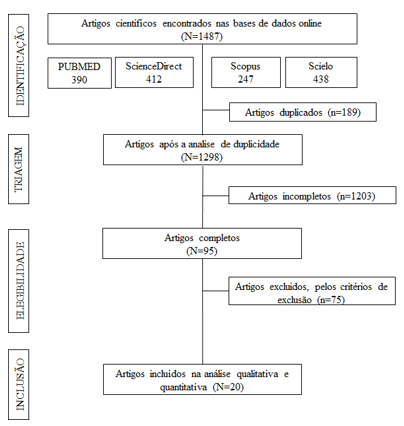
Com base na revisão de literatura feita nas bases de dados eletrônicas citadas, foram identificados 1487 artigos científicos, dos quais 189 estavam duplicados com dois ou mais índices. Após a leitura e análise do título e resumos dos demais artigos outros 1203 foram excluídos. Assim, 81 artigos foram lidos na íntegra e, com base nos critérios de inclusão e exclusão, apenas 20 artigos foram selecionados para compor este estudo. O fluxograma com detalhamento de todas as etapas de seleção está na figura 1.
Figura 1 :Fluxograma de identificação e seleção dos estudos
As fraturas orbitárias com deslocamento mínimo geralmente não causam alterações significativas na função ou na aparência, e em muitos casos, não requerem cirurgia corretiva, dependendo da idade e condição de saúde do paciente. Acredita-se que o tratamento precoce resulte em melhores resultados, e por isso, vários estudos recomendam a realização de cirurgias dentro das primeiras duas semanas após o trauma (COHEN; ROSETT; SHIFRIN, 2017; PARK et al., 2012).
Nos últimos anos, ocorreu um avanço significativo na disponibilidade de biomateriais para a reconstrução do assoalho da órbita. Combinado com a crescente experiência cirúrgica e observação clínica, tornou-se possível selecionar os materiais mais confiáveis e adequados para a aplicação clínica (COHEN; ROSETT; SHIFRIN, 2017; KONTIO; LINDQVIST, 2009).
O material ideal para a reconstrução do assoalho da órbita deve apresentar diversas características importantes, tais como ser inerte, biocompatível, não alergênico, não carcinogênico, resistente à infecção, esterilizável, radiopaco, de fácil manuseio, moldável, permitir a estabilização e fixação, de custo viável, facilmente disponível e possível de ser removido sem danos às estruturas adjacentes. Essas características são fundamentais para garantir um resultado seguro e eficaz na reconstrução orbital (COHEN; ROSETT; SHIFRIN, 2017; CRUZ; EICHENBERGER, 2004).
Até o momento atual, nenhum material foi capaz de reunir todas as características mencionadas anteriormente. No entanto, com os avanços atuais, tem sido possível se aproximar muito disso (DOMINGUES et al., 2008).
Os tecidos autólogos, ou seja, provenientes do próprio paciente, foram os primeiros a serem empregados na reconstrução orbital e continuam sendo considerados o material de referência com o qual outros materiais são comparados. A principal vantagem desses materiais é a eficácia e confiabilidade, com uma taxa aceitável de complicações a longo prazo. No entanto, seu uso é limitado devido à disponibilidade limitada de tecidos saudáveis, o que pode causar deformidades iatrogênicas na área doadora. Os principais sítios doadores são a calota craniana, crista ilíaca, parede do seio maxilar e mandíbula (CHANG; BERNARDINO, 2004; JANK et al., 2003; MAZOCK; SCHOW; TRIPLETT, 2004).
O uso de materiais orgânicos de origem alógena, provenientes de doadores cadáveres ou até mesmo de outras espécies, como porcos e bois, também tem sido considerado para reconstrução do assoalho da órbita. Inicialmente, utilizavam-se ossos homólogos de banco, geralmente da crista ilíaca, mas também da costela, seguidos por cartilagem, dura-máter e fáscia lata liofilizadas. Alguns estudos relatam o uso de derme porcina e esclera bovina, previamente tratadas, para este propósito (CHANG; BERNARDINO, 2004; JANK et al., 2003; MAZOCK; SCHOW; TRIPLETT, 2004).
Os materiais aloplásticos têm se tornado cada vez mais populares para reconstrução da órbita, devido à facilidade de uso e à eliminação da morbidade da área doadora, além da diminuição significativa do tempo cirúrgico. Além disso, a multiplicidade de formas e tamanhos disponíveis também é um fator atraente (CHANG; BERNARDINO, 2004; MAZOCK; SCHOW; TRIPLETT, 2004).
Os materiais inabsorvíveis mais destacados para a reconstrução orbitária incluem a tela de titânio e o polietileno poroso de alta densidade, enquanto o silicone, o politetrafluoretileno e a hidroxiapatita ficam em segundo plano. Já entre os materiais absorvíveis, os comumente utilizados são a tela de poliglactina e as placas de polidioxanona (CHANG; BERNARDINO, 2004; MAZOCK; SCHOW; TRIPLETT, 2004).
A reconstrução do assoalho orbitário pode ser realizada com diversos materiais, levando em consideração a disponibilidade, o custo-benefício e o planejamento individualizado de cada caso. No entanto, é importante destacar que todos os materiais utilizados devem ser biocompatíveis para prevenir reações de corpo estranho e infecção local, garantindo assim o resultado final desejado (CHANG; BERNARDINO, 2004; MAZOCK; SCHOW; TRIPLETT, 2004).
4 CONSIDERAÇÕES FINAIS
A escolha do biomaterial para a reconstrução do assoalho orbital deve ser baseada no tipo de fratura, extensão da lesão, localização e condição clínica do paciente. A reconstrução do assoalho orbital é um procedimento complexo que requer uma abordagem individualizada. Os biomateriais apresentam diferentes características e propriedades que podem influenciar a escolha do material utilizado na reconstrução. Os avanços na tecnologia biomaterial têm possibilitado o desenvolvimento de novas opções para a reconstrução orbital, tornando o procedimento mais seguro e eficaz.
REFERÊNCIAS BIBLIOGRÁFICAS
CHANG, E. L.; BERNARDINO, C. R. Update on orbital trauma. Current opinion in ophthalmology, v. 15, n. 5, p. 411–415, out. 2004.
COHEN, S. M.; ROSETT, B. E.; SHIFRIN, D. A. An Analysis of Independent Variables Affecting Surgical Outcomes in Patients Undergoing Repair of Maxillofacial Trauma: An American College of Surgeons National Surgical Quality Improvement Program Study. Journal of Craniofacial Surgery, v. 28, n. 3, 2017.
CRAMER, L. M.; TOOZE, F. M.; LERMAN, S. Blowout fractures of the orbit. British Journal of Plastic Surgery, v. 18, p. 171–179, 1965.
CRUZ, A. A. V; EICHENBERGER, G. C. D. Epidemiology and management of orbital fractures. Current opinion in ophthalmology, v. 15, n. 5, p. 416–421, out. 2004.
FLYNN, J. Approach to Orbital Fractures After Athletic Injuries. Facial Plastic Surgery Clinics of North America, v. 30, n. 1, p. 31–45, 2022.
GANDER, T. et al. Patient specific implants (PSI) in reconstruction of orbital floor and wall fractures. Journal of Cranio-Maxillofacial Surgery, v. 43, n. 1, p. 126–130, 2015.
GUPTA, H. et al. Traumatic eye ball luxation: A stepwise approach to globe salvage. Saudi Journal of Ophthalmology, v. 31, n. 4, p. 260–265, 2017.
JANK, S. et al. Clinical signs of orbital wall fractures as a function of anatomic location. Oral surgery, oral medicine, oral pathology, oral radiology, and endodontics, v. 96, n. 2, p. 149–153, ago. 2003.
KONTIO, R.; LINDQVIST, C. Management of orbital fractures. Oral and maxillofacial surgery clinics of North America, v. 21, n. 2, p. 209–20, vi, maio 2009.
MAX DOMINGUES PEREIRA , TESSIE KRENISKI , RAFAEL DE ALMEIDA SANTOS, L. M. F. Trauma craniofacial: perfil epidemiológico de 1223 fraturas atendidas entre 1999 e 2005 no Hospital São Paulo – UNIFESP-EPM. Rev Soc Bras Cir Craniomaxilofac 2008, v. 11, n. 2, p. 47–50, 2008.
MAZOCK, J. B.; SCHOW, S. R.; TRIPLETT, R. G. Evaluation of ocular changes secondary to blowout fractures. Journal of oral and maxillofacial surgery : official journal of the American Association of Oral and Maxillofacial Surgeons, v. 62, n. 10, p. 1298–1302, out. 2004.
PARK, M. S. et al. Prevalence of diplopia and extraocular movement limitation according to the location of isolated pure blowout fractures. Archives of Plastic Surgery, v. 39, n. 3, p. 204–208, 2012.
PEREIRA, A. et al. Método Qualitativo, Quantitativo ou Quali-Quanti. [s.l: s.n.].
1https://orcid.org/0000-0001-7805-7099.
2https://orcid.org/0000-0002-7975-0378.
3https://orcid.org/0009-0003-0609-3631.
4https://orcid.org/0009-0007-7111-387X.
5https://orcid.org/0000-0002-5987-5990.
6https://orcid.org/0000-0003-3167-8757.
7https://orcid.org/0009-0007-4525-1662.
8https://orcid.org/0009-0003-9736-175X.
9https://orcid.org/0000-0001-8910-3708.
10https://orcid.org/0000-0002-6569-9954.
11https://orcid.org/0000-0001-6385-7501.
12https://orcid.org/0009-0004-0728-1789.
